Краснухоподобный синдром при вич
Рудивакс
Вакцина для
профилактики
краснухи
№1 (1) Январь-февраль 1999
|
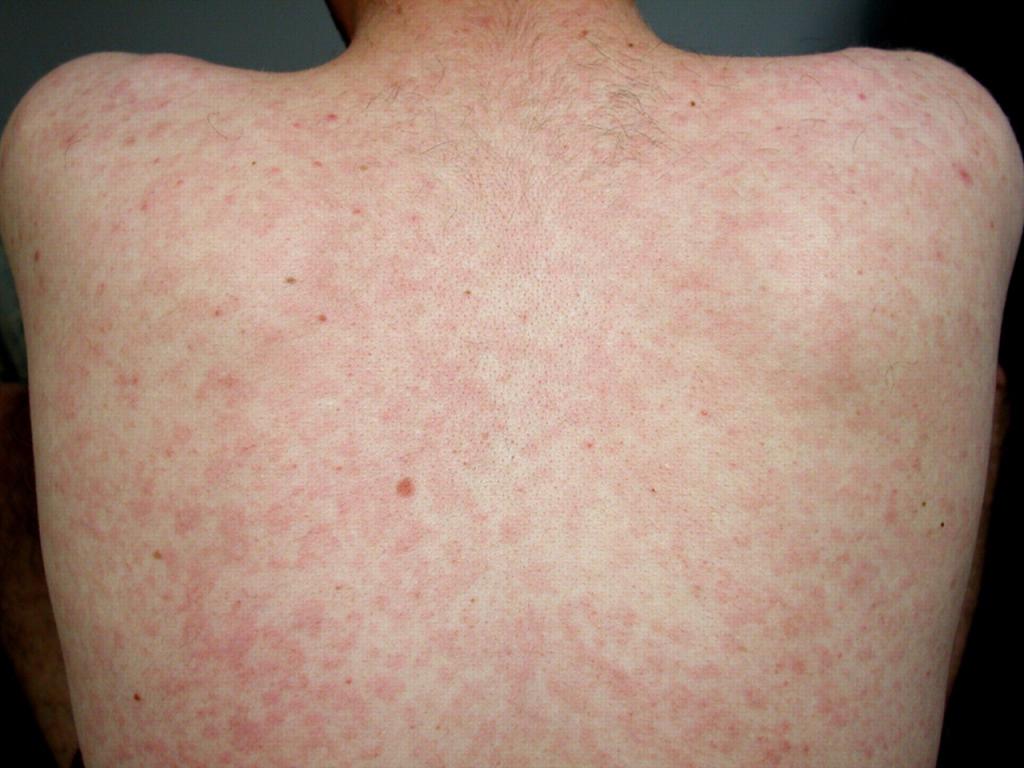
Краснуха или ВИЧ-инфекция? В. В. Покровский Врачам хорошо известно, что клинические проявления заражения вирусом иммунодефицита человека (ВИЧ) развиваются через много лет после заражения. Менее известно, что через 2-6 недель после заражения ВИЧ развивается острая ВИЧ-инфекция, клинические проявления которой отмечаются у 70% заразившихся и длятся в большинстве случаев 1-2 недели, а иногда и дольше месяца. Наиболее типичными проявлениями являются увеличение лимфоузлов, лихорадка и сыпь (возможны проявления менингита и менингоэнцефалита). Чем тяжелее протекает острая ВИЧ-инфекция, тем вероятнее быстрое развитие у больного СПИДа. Сыпь отмечается примерно в половине случаев, носит пятнисто-папулезный, а иногда мелкоточечный характер и чрезвычайно напоминает краснушную, в связи с чем острую ВИЧ-инфекцию с высыпаниями даже называли одно время "краснухоподобным синдромом". В России отмечено уже более 10000 случаев ВИЧ-инфекции, истинное число зараженных оценивается в 50000. Не менее, чем у половины из этих лиц были клинические проявления острой ВИЧ-инфекции, но практические врачи пока еще крайне редко ее диагностируют (нам известно лишь около 10 таких случаев). По мере развития эпидемии ВИЧ-инфекции число случаев острой ВИЧ-инфекции будет увеличиваться и врачам необходимо научиться ее выявлять. В подавляющем большинстве случаев острая ВИЧ-инфекция не диагностируется по той причине, что ее принимают за мононуклеоз, аденовирусную инфекцию, респираторное заболевание, фарингит, а в случаях сыпи - за краснуху или аллергическую реакцию. В настоящее время во всех случаях подозрения на краснуху у взрослых ее следует дифференцировать и с ВИЧ-инфекцией. В возрасте 2-14 лет, более всего "предпочитаемом" краснухой, острая ВИЧ-инфекция встречается крайне редко, преимущественно при внутрибольничном заражении. Некоторую помощь может оказать сбор анамнеза. Подозрение на ВИЧ-инфекцию должно возникать в тех случаях "краснухи", когда больной сообщает, что он уже перенес ее раньше или был вакцинирован. Внутривенное введение наркотиков, гомосексуализм, большое количество половых партнеров являются эпидемиологическими маркерами заражения ВИЧ. Иногда удается установить недавний (1-2 месяца) половой контакт с ВИЧ-инфицированным лицом или представителем групп высокого риска заражения. В клинике краснухи и ВИЧ-инфекции также можно наблюдать заметные различия. При острой ВИЧ-инфекции обнаруживается увеличение лимфоузлов всех групп без преимущественного поражения заднешейных и затылочных, как при краснухе. Более часты жалобы на боли в горле (фарингит), нередок понос. Сыпь при ВИЧ-инфекции локализуется преимущественно на голове и туловище, нередко на ладонях и стопах, чего не бывает при краснухе. В отличие от энантемы в виде красных пятнышек и геморрагий, наблюдаемых при краснухе, для ВИЧ-инфекции типично обнаружение на слизистых рта, глотки, пищевода, а так же и на половых органах мелких изъязвлений, которые некоторые иностранные авторы считают чуть ли не специфическим проявлением острой ВИЧ-инфекции. Подозрительным на ВИЧ-инфекцию является иногда слишком длительное течение "краснухи". Обследование пациента с острой клиникой ВИЧ-инфекции на антитела к ВИЧ как правило не выявляет у него положительной реакции или дает сомнительные результаты. Это связано с тем, что клиника острой ВИЧ-инфекции является проявлением диссеминации ВИЧ, только после которой и начинается образование антител. По этой причине во всех случаях выявления "краснухи" у взрослых мы рекомендуем не только провести обследование на антитела к ВИЧ, но и повторить его через месяц после начала заболевания. Ранняя диагностика ВИЧ-инфекции является важным противоэпидемическим мероприятием. Повышенная настороженность медиков относительно подозрительной "краснухи" может оказать существенную помощь в борьбе с этим опасным заболеванием. Назначение противоретровирусной терапии в ранней стадии ВИЧ-инфекции значительно отдаляет сроки развития СПИДа. Вирус иммунодефицита – очень серьезное заболевание среди мужчин и женщин, которое может проявляться самыми различными способами. Достаточно часто люди, страдающие этой болезнью, отмечают, что на их коже появляется различного характера сыпь, порой она перерастает в целые пятна. Здесь будет подробно рассказано, какие бывают высыпания на коже при ВИЧ, их особенности, а также как лечить этот недуг в условиях иммунодефицита. Какие бывают высыпания
Как сообщают специалисты, при этом заболевании у людей может быть сыпь самого разного рода, однако следует выделить три разновидности, какие высыпания при ВИЧ встречаются наиболее часто:
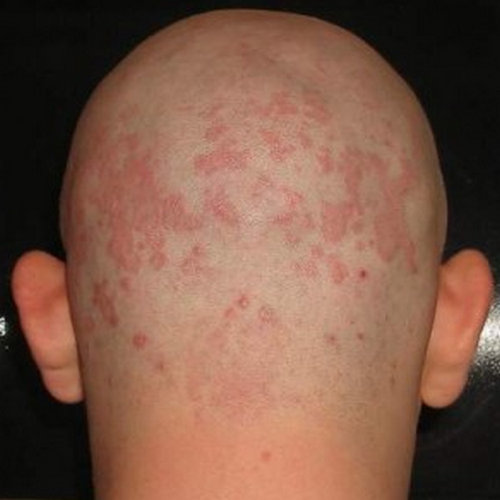
После того как человек заболел на ВИЧ, в период от 2 до 8 недель на его коже проявляются различные поражения. Это может быть все что угодно, начиная от небольшой сыпи, заканчивая характерными пятнами, которые достаточно быстро развиваются. Следует понимать, что при вирусе иммунодефицита все второстепенные заболевания могут нанести непоправимый вред для здоровья. В некоторых случаях (все зависит от организма человека), сыпь может быть незначительной. Поэтому человеку достаточно сложно понять, что у него первые признаки ВИЧ, и тогда болезнь начинает прогрессировать. Если появились первые признаки сыпи, с которой сложнее обычного справиться, незамедлительно стоит обратиться ко врачу. Инфекционные высыпанияСтоит отметить, что такая разновидность сыпи является самой распространенной среди людей, которые болеют СПИДом. Чаще всего из этой категории появляется экзантема – кожная сыпь, источником которой является вирусная инфекция. При экзантеме у больного ВИЧ наблюдается:
Если не предпринимать никаких действий, то уже в течение нескольких недель будет наблюдаться значительное ухудшение физического состояния, а сыпь станет быстро развиваться. Немного позже высыпания будут превращаться в папулы и моллюски.
Дерматологические образованияТакого рода высыпания при ВИЧ у мужчин и женщин также достаточно часто появляются у людей, страдающих этим заболеванием, причем они, как правило, проявляются в нетипичной форме. У человека появляются пятна по всему тему, причиной этому может быть множество факторов:
Пятна могут выглядеть как угодно, поэтому очень сложно им дать определенную характеристику. Специалисты сообщают, что такие пятна при иммунодефиците очень быстро разрастаются, а лечить их достаточно сложно. Обратите внимание! В целом все проблемы с кожей у людей при ВИЧ лечатся крайне сложно, впрочем, как и все остальные заболевания. На фоне ослабленного иммунитета и проблем с кожным покровом остальные болезни приживаются очень хорошо, поэтому, если появляется даже незначительная сыпь, следует немедленно приступать к лечению.
РуброфитияЕще одна разновидность кожных заболеваний при СПИДе. Как и в предыдущих случаях, симптомы могут быть достаточно разные, все зависит от стадии заболевания и конкретного организма. Однако врачи выделяют такие основные симптомы:
ПаронихииЭто разновидность лишая, на которую следует обратить особое внимание, зачастую при иммунодефиците появляются различные пятна. Часто они образуются сразу после инфицирования человека. Размер пятна достигает 5 см в диаметре. Как уже сообщалось, при различных кожных заболеваниях организм может реагировать по-разному, но в этом случае есть определенный ряд симптомов, которые свойственны паронихии. У пациента появляется:
Стоит отметить, что такой род высыпания при ВИЧ-инфекции очень схож с сифилитической розеолой или корью. Именно поэтому врачам достаточно сложно правильно диагностировать этот вид лишая. Зачастую пятна и сыпь появляются на шее, лице и спине.
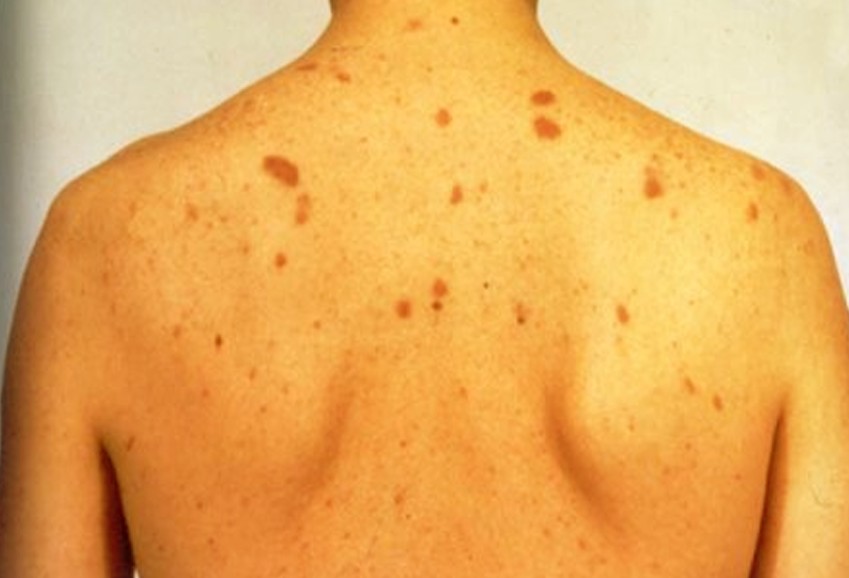
Прочие кожные заболеванияВ народе существует ошибочное мнение, что герпес крайне редко встречается у людей, которые больны СПИДом. Однако это не является действительностью, данное кожное заболевание достаточно часто встречается у пациентов, при этом бороться с ним значительно сложнее из-за невозможности организма нормально реагировать на инфекцию. Зачастую встречаются эти высыпания при ВИЧ на лице, а именно в области рта, или на половых органах. В зависимости от человека заболевание может давать осложнения в виде незаживающих язв. Сам герпес не является тяжелым заболеванием, но из-за особенных обстоятельств порой лечение является очень трудным. У человека возможны регулярные рецидивы с достаточно сильными болевыми ощущениями. Существует еще одна разновидность герпеса, ее называют опоясывающей. На начальных стадиях ВИЧ это может быть единственным проявлением этого опасного заболевания. Что характерно, такой вид герпеса встречается у людей, которые до инфицирования имели очень устойчивый иммунитет. Также при ВИЧ встречаются высыпания на лице в виде подростковых угрей. В таком случае у человека наблюдается пиодермия. Саркома КапошиЭтот вид кожного заболевания встречается значительно реже, чем предыдущие, но о нем также следует знать. Основные признаки саркомы Капоши:
Это неприятное заболевание наблюдается примерно у 10 % процентов людей, которые страдают иммунодефицитом. Лечение проводится достаточно продолжительное время, более того, если СПИД был обнаружен достаточно поздно, то далеко не всегда получается справиться с саркомой Капоши.
Какие бывают высыпания при ВИЧЗачастую человек может и не подозревать, что он болеет СПИДом, в таком случае организм сам начинает сигнализировать о наличии инфекции. В первое время зачастую это выражается именно в появлении различного рода сыпи и пятен. Именно появление большого количества угрей или черных точек является сигналом к тому, что следует обратиться к врачу и провести стандартную процедуру диагностирования иммунодефицита. В особенности необходима консультация специалиста, если борьба с сыпью является затруднительной и случаются постоянные рецидивы. Высыпания при ВИЧ-инфицировании распространяются очень быстро, здоровые участки тела поражаются угрями и черными точками, выглядит это достаточно неприятно. Тем более следует помнить, что люди, страдающие иммунодефицитом, переносят все кожные заболевания гораздо сложнее и болезненнее. Бывает ли зудЕсли человек не страдает иммунодефицитом, то все вышеперечисленные заболевания крайне редко вызывают зуд. Но в условиях ВИЧ-инфицирования такой симптом достаточно часто распространен. В таком случае рекомендуется изначально пользоваться различными косметическими средствами, которые на непродолжительное время облегчат жизнь пациенту. Лечение
Как уже сообщалось, при ВИЧ может появиться множество различных кожных заболеваний, которые провоцируют появление пятен и угрей. В таком случае лечение проходит затруднительно, отнимает большое количество времени и сил, но если не предпринимать определенных мер, то кожа будет только приходить в упадок. Однако своевременное обращение к специалисту дает хороший шанс избавиться от неприятных заболеваний. В первую очередь рекомендуется пользоваться стандартными косметическими средствами, маловероятно, что только они помогут решить проблему, но в комплексе с медикаментозным лечением можно достигнуть желаемого результата. Изначально необходимо пойти в клинику и сдать необходимые анализы. На их основе врач выпишет лекарства, которые будут поддерживать иммунитет в пределах нормы, ведь основная причина осложнения лечения заключается в его недостатке. Зачастую пациентам, которые болеют СПИДом, назначаются:
Обратите внимание! Медикаментозные средства способствуют не только уничтожению сыпи и пятен, а также способны значительно продлить жизнь. Процесс лечения будет происходить на протяжении многих лет. Человеку необходимо на протяжении всей жизни принимать различные лекарственные препараты, которые будут поддерживать иммунитет в норме.
Именно поэтому крайне важно даже при минимальных признаках немедленно обратиться к врачу и сдать все необходимые анализы. Ведь чем раньше ВИЧ-инфекция будет обнаружена, тем меньше вреда она принесет организму. При раннем диагностировании специалист назначит необходимое лечение, благодаря которому человек может прожить практически полноценную жизнь. Стадия инкубации (стадия 1): Период от момента заражения до появления реакции организма в виде клинических проявлений "острой инфекции" или выработки антител. Продолжительность – от 3 недель до 3 месяцев. Клинических проявлений заболевания нет, антитела еще не выявляются. Стадия первичных проявлений (стадия 2): Продолжается активная репликация вируса в организме, что сопровождается выработкой антител и клиническими проявлениями. Имеет несколько форм. Стадия первичных проявлений (варианты течения): А. Бессимптомная. Бессимптомная стадия (стадия 2А): Какие-либо клинические проявления отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител. Острая ВИЧ-инфекция без вторичных заболеваний (стадия 2Б): Разнообразные клинические проявления, в большинстве своем похожие на симптомы других инфекций: лихорадка, высыпания на коже и слизистых, увеличением лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, появление диареи. Иногда развивается так называемый "асептический менингит", проявляющийся менингиальным синдромом. Такая клиническая симптоматика может отмечаться при многих инфекционных болезнях, особенно при так называемых "детских инфекциях". Поэтому острую ВИЧ-инфекцию иногда называют "мононуклеозоподобный синдром", "краснухоподобный синдром". В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты ("мононуклеары"). Это еще больше усиливает сходство острой ВИЧ-инфекции с инфекционным мононуклеозом. Однако яркая "мононуклеозоподобная" или "краснухоподобная" симптоматика отмечается лишь у 15-30% больных с острой ВИЧ-инфекцией. У остальных отмечается 1 – 2 вышеперечисленных симптома в любых сочетаниях. В целом острая клиническая инфекция отмечается у 50-90% инфицированных лиц в первые 3 месяца после заражения. Острая ВИЧ-инфекция со вторичными заболеваниями (стадия 2В): На фоне временного снижения CD4+ лимфоцитов развиваются вторичные заболевания – ангина, бактериальная пневмония, кандидоз, герпесвирусная инфекция – как правило, хорошо поддающиеся лечению. Эти проявления кратковременны, хорошо поддаются терапии. Субклиническая стадия (стадия 3): Медленное прогрессирование иммунодефицита. Единственным клиническим проявлением является увеличение лимфоузлов, которое может и отсутствовать. Увеличение лимфоузлов может отмечаться и на более поздних стадиях ВИЧ-инфекции, однако в субклинической стадии оно является единственным клиническим проявлением. Длительность субклинической стадии может варьировать от 2-3-х до 20 и более лет, в среднем - 6-7 лет. В этот период отмечается постепенное снижение уровня CD4-лимфоцитов. Стадия вторичных заболеваний (стадия 4): 4А. Потеря массы тела менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные синуситы, фарингиты. 4Б. Потеря массы тела более 10%; необъяснимая диарея или лихорадка более 1 месяца; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминирующий опоясывающий лишай; локализованная саркома Капоши. 4В. Кахексия; генерализованные вирусные, бактериальные, грибковые, протозойные заболевания; пневмоцистная пневмония, кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии. Фазы (стадии 4А, 4Б, 4В):
Терминальная стадия (стадия 5): Поражение органов и систем носит необратимый характер. Даже адекватно проводимые противовирусная терапия и лечение оппортунистических заболеваний не эффективны, и больной погибает в течение нескольких месяцев. Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 1:
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 2:
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 3:
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 4:
Клиническая стадия I по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
Клиническая стадия II по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
Клиническая стадия III по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
Клиническая стадия IV по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
Влияние беременности на прогрессирование ВИЧ-инфекции: Исследования в США и Европе не продемонстрировали влияния беременности на прогрессирование ВИЧ-инфекции. Saada M et al. Pregnancy and progression to AIDS: results of the French prospective cohorts. AIDS 2000;14:2355-60. Исследования в развивающихся странах предположили возможность риска прогрессирования ВИЧ-инфекции на фоне беременности, однако, эти данные сложно интерпретировать из-за маленького размера выборки для исследования. Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891. Влияние ВИЧ-инфекции на беременность: Исследования показали, что распространение таких осложнений как преждевременные роды и снижение массы тела новорожденного с одинаковой частотой распространены как среди ВИЧ-положительных, так и ВИЧ-отрицательных беременных женщин. В обеих группах их появление связано с одинаковыми факторами риска. Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891. Схемы лечения осложнений беременности у ВИЧ-положительных женщин не отличаются от таковых для общей популяции беременных. В.И.Кулаков, И.И.Баранов. ВИЧ: профилактика передачи от матери ребенку. Учебное пособие. Москва, 2003. Руководство по медицинской помощи ВИЧ-инфицированным женщинам. Версия 2001 года. Под редакцией Джин Р. Андерсон. USAID, AIHA, 2002. ВИЧ-ИНФЕКЦИЯ ВИЧ-инфекция — инфекция, вызываемая ретровирусами, персистирующими в Частота. По оценкам экспертов объединенной программы ООН по СПИДу, в Этиология, патогенез ВИЧ относится к семейству ретровирусов. Это РНК-вирус, содержащий фермент — Эпидемиология. Источником ВИЧ-инфекции является человек. Почти во всех Группы риска. Среди зараженных ВИЧ-инфекцией 70—75% составляют Патогенез. ВИЧ — преимущественно избирательно поражает клетки, имеющие Клиническая картина Острая инфекция сопровождается лихорадкой разной степени выраженности, Продолжительность клинических проявлений острой инфекции варьирует от Бессимптомная инфекция и персистируюшая генерализованная лимфаденопатия развиваются Установлено, что стойкий кандидоз слизистой оболочки рта и периангиной • стремительное течение вплоть до поздних проявлений в ранние • большой удельный вес редких, атипичных и тяжелых форм; • возможная инверсия клинических и серологических проявлений; • абсолютное преобладание во вторичном периоде папулезных сифилидов, • язвенные шанкры, склонные к осложнениям вплоть до гангренизации и • необычайно большое количество бледных трепонем в отделяемом Следует учитывать, что в настоящее время нет такого процесса, который не мог бы Особенности течения ВИЧ-инфекции у детей. Заражение детей ВИЧ может происходить Лабораторные критерии для постановки диагноза ВИЧ-инфекции. Основным методом Течение и прогноз. После бессимптомного периода у 80-100% больных развивается Профилактика •Изменение отношения общества к проблемам внебрачных по ловых связей, проституции, гомосексуализма./> ■ Борьба с наркоманией. Наркоманы, вводящие наркотики внутривенно, •В медицинских учреждениях необходимо выполнять правила использования и стерилизации инструментов./> Читайте также:
|