Лейкоэнцефалопатия головного мозга при вич

Лейкоэнцефалопатия головного мозга — эта патология, при которой наблюдается поражение белого вещества, вызывающее слабоумие. Выделяют несколько нозологических форм, вызываемых различными причинами. Общим для них является наличие лейкоэнцефалопатии.
Спровоцировать заболевание могут:
- вирусы;
- сосудистые патологии;
- недостаточное снабжение головного мозга кислородом.
Другие названия заболевания: энцефалопатия, болезнь Бинсвангера. Впервые патология была описана в конце XIX веке немецким психиатром Отто Бинсвангером, который назвал ее в свою честь. Из этой статьи вы узнайте, что это такое, каковы причины болезни, как она проявляется, диагностируется и лечится.
Классификация
Различают несколько видов лейкоэнцефалопатии.
Это лейкоэнцефалопатия сосудистого генеза, которая представляет собой хроническую патологию, развивающуюся на фоне высокого давления. Другие названия: прогрессирующая сосудистая лейкоэнцефалопатия, субкортикальная атеросклеротическая энцефалопатия.
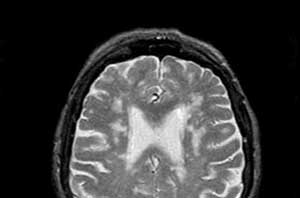
Одинаковые клинические проявления с мелкоочаговой лейкоэнцефалопатией имеет дисциркуляторная энцефалопатия — медленно прогрессирующее диффузное поражение сосудов головного мозга. Раньше эта болезнь была включена в МКБ-10, сейчас она в ней отсутствует.
Чаще всего мелкоочаговую лейкоэнцефалопатию диагностируют у мужчин старше 55 лет, у которых имеется генетическая предрасположенность к развитию этого заболевания.
В группу риска входят пациенты, страдающие такими патологиями, как:
- атеросклероз (холестериновые бляшки закупоривают просвет сосудов, в результате наблюдается нарушение кровоснабжения головного мозга);
- сахарный диабет (при этой патологии кровь сгущается, замедляется ее течение);
- врожденные и приобретенные патологии позвоночника, при которых наблюдается ухудшения кровоснабжения мозга;
- ожирение;
- алкоголизм;
- никотиновая зависимость.
Также к развитию патологии приводят погрешности в диете и гиподинамичный образ жизни.
Это самая опасная форма развития заболевания, которая нередко становится причиной летального исхода. Патология имеет вирусную природу.
Ее возбудителем является полиомавирус человека 2. Этот вирус наблюдается у 80% человеческой популяции, но заболевание развивается у пациентов с первичным и вторичным иммунодефицитом. У них вирусы, попадая в организм, еще сильнее ослабляют иммунную систему.
Прогрессирующая многоочаговая лейкоэнцефалопатия диагностируется у 5% ВИЧ-положительных пациентов и у половины больных СПИДом. Раньше прогрессирующая мультифокальная лейкоэнцефалопатия встречалось еще чаще, но благодаря ВААРТ распространенность этой формы снизилась. Клиническая картина патологии полиморфна.
Заболевание проявляется такими симптомами, как:

- периферические парезы и параличи;
- односторонняя гемианопсия;
- синдром оглушения сознания;
- дефект личности;
- поражение ЧМН;
- экстрапирамидные синдромы.
Нарушения со стороны ЦНС могут существенно варьировать от небольшой дисфункции до тяжелой степени слабоумия. Могут наблюдаться нарушения речи, полная потеря зрения. Зачастую у пациентов развиваются тяжелые нарушения со стороны опорно-двигательного аппарата, которые становятся причиной потери работоспособности и инвалидизации.
В группу риска входят следующие категории граждан:
- пациенты с ВИЧ и СПИДом;
- получающие лечение моноклональными антителами (их назначают при аутоиммунных заболеваниях, онкологических болезнях);
- перенесшие пересадку внутренних органов и принимающие иммунодепрессанты с целью предупредить их отторжение;
- страдающие злокачественной гранулемой.
Развивается в результате хронического кислородного голодания и нарушения кровоснабжения головного мозга. Ишемические участки расположены не только в белом, но и сером веществе.
Обычно патологические очаги локализованы в мозжечке, мозговом стволе и лобной части коры больших полушарий. Все эти структуры мозга отвечают за движение, поэтому при развитии такой формы патологии наблюдаются двигательные расстройства.
Это форма лейкоэнцефалопатии развивается у детей, у которых есть патологии, сопровождающиеся гипоксией при родоразрешении и в течение нескольких дней после появления на свет. Также данную патологию называют “перивентрикулярная лейкомаляция”, как правило, она провоцирует ДЦП.
Она диагностируется у детей. Первые симптомы патологии наблюдаются у пациентов в возрасте от 2 до 6 лет. Появляется она из-за генной мутации.
У пациентов отмечается:
- нарушение координации движения связанное с поражением мозжечка;
- парез рук и ног;
- ухудшение памяти, снижение умственной работоспособности и другие когнитивные нарушения;
- атрофия зрительного нерва;
- эпилептические приступы.
У детей до года наблюдается проблемы со вскармливанием, рвота, высокая температура, психическое отставание, чрезмерная возбудимость, повышенный тонус мышц рук и ног, судороги, ночное апноэ, кома.
Клиническая картина
Обычно признаки лейкоэнцефалопатии нарастают постепенно. В начале болезни пациент может быть рассеянным, неловким, безразличным к происходящему. Он становится слезливым, с трудом произносит сложные слова, у него падает умственная работоспособность.
Со временем присоединяются проблемы со сном, повышается мышечный тонус, больной становится раздражительным, у него наблюдается непроизвольное движение глаз, появляется шум в ушах.
Если не начать лечить лейкоэнцефалопатию на этой стадии, но она прогрессирует: возникают психоневроз, выраженное слабоумие и судороги.
Главными симптомами заболевания являются следующие отклонения:
- двигательные расстройства, которые проявляются нарушением координации движения, слабостью в руках и ногах;
- может быть односторонний паралич рук или ног;
- речевые и зрительные расстройства (скотома, гемианопсия);
- онемение различных частей тела;
- нарушение глотания;
- недержание мочи;
- эпилептический приступ;
- ослабление интеллекта и небольшое слабоумие;
- тошнота;
- головные боли.
Все признаки поражения нервной системы прогрессируют очень быстро. У пациента может отмечаться ложный бульбарный паралич, а также паркинсонический синдром, который проявляется нарушением походки, письма, дрожанием тела.
Почти у каждого пациента наблюдается ослабление памяти и интеллекта, неустойчивость при изменении положения тела или ходьбе.
Обычно люди не понимают, что больны, и поэтому к доктору их зачастую приводят родственники.
Диагностика
- осмотр невролога;
- общий анализ крови;
- анализ крови на содержания наркотических, психотропных средств и алкоголя;
- магнитно-резонансная и компьютерная томография, которые позволяют выявить патологические очаги в головном мозге;
- электроэнцефалография головного мозга, которая покажет снижение его активности;
- ультразвуковая допплерография, которая позволяет выявить нарушение циркуляции крови по сосудам;
- ПЦР, позволяющий выявить ДНК-возбудителя в головном мозге;
- биопсия головного мозга;
- спинномозговая пункция, которая показывает повышенную концентрацию белка в спинномозговой жидкости.
В случае если врач подозревает, что в основе лейкоэнцефалопатии лежит вирусная инфекция, он назначает пациенту электронную микроскопию, которая позволит выявить в тканях головного мозга частицы возбудителя.
С помощью иммуноцитохимиеского анализа удается обнаружить антигены микроорганизма. В спинномозговой жидкости при таком течении заболевания наблюдается лимфоцитарный плеоцитоз.
Также помогают в постановке диагноза тесты на психологическое состояние, память, координацию движения.
Дифференциальная диагностика проводится с такими заболеваниями, как:
- токсоплазмоз;
- криптококкоз;
- ВИЧ-деменция;
- лейкодистрофия;
- лимфома центральной нервной системы;
- подострый склерозирующий панэнцефалит;
- рассеянный склероз.
Терапия
Лейкоэнцефалопатия относится к неизлечимым заболеваниям. Но обязательно нужно обращаться в больницу для подбора медикаментозного лечения. Цель терапии — замедлить прогрессирование заболевания и активировать функции головного мозга.
Лечение лейкоэнцефалопатии — комплексное, симптоматическое и этиотропное. В каждом конкретном случае оно подбирается индивидуально.
Врач может прописать следующие медикаменты:
- лекарства, улучшающее мозговое кровообращение (Винпоцетин, Актовегин, Трентал);
- нейрометаболические стимуляторы (Фезам, Пантокальцин, Луцетам, Церебролизин);
- ангиопротекторы (Стугерон, Курантил, Зилт);
- поливитамины, в состав которых входят витамины группы В, ретинол и токоферол;
- адаптогены, такие как экстракт алоэ, стекловидное тело;
- глюкокортикостероиды, которые помогают купировать воспалительный процесс (Преднизолон, Дексаметазон);
- антидепрессанты (Флуоксетин);
- антикоагулянты, позволяющие снизить риск тромбозов (Гепарин, Варфарин);
- при вирусной природе заболевания назначаются Зовиракс, Циклоферон, Виферон.
.jpg)
- физиолечение;
- рефлексотерапия;
- аккупунктура;
- дыхательная гимнастика;
- гомеопатия;
- фитотерапия;
- массаж воротниковой зоны;
- мануальная терапия.
Трудность терапии заключается в том, что многие противовирусные и противовоспалительные препараты не проникают через ГЭБ, следовательно, не оказывают воздействия на патологические очаги.
Прогноз при лейкоэнцефалопатии
В настоящее время патология неизлечима и всегда заканчивается летальным исходом. Сколько живут с лейкоэнцефалопатией, зависит от того, была ли вовремя начата противовирусная терапия.
Когда лечение не проводится совсем, продолжительность жизни пациента не превышает полугода с момента выявления нарушения структур мозга.
При проведении антивирусной терапии продолжительность жизни увеличивается до 1-1,5 лет.
Были отмечены случаи острого течения патологии, которые заканчивались гибелью пациента через месяц после ее начала.
Профилактика
Специфической профилактики лейкоэнцефалопатии не существует.
Чтобы снизить риск развития патологии, нужно соблюдать следующие правила:
.jpg)
- укреплять свой иммунитет путем закаливания и приема витаминно-минеральных комплексов;
- нормализовать свой вес;
- вести активный образ жизни;
- регулярно бывать на свежем воздухе;
- отказаться от употребления наркотиков и алкоголя;
- бросит курить;
- избегать случайных половых контактов;
- при случайной интимной близости пользоваться презервативом;
- сбалансировано питаться, в рационе должны преобладать овощи и фрукты;
- научиться правильно справляться со стрессами;
- выделять достаточно времени для отдыха;
- избегать чрезмерных физических нагрузок;
- при выявлении сахарного диабета, атеросклероза, артериальной гипертензии принимать медикаменты, назначенные врачом с целью компенсации болезни.
Все эти меры позволят свести к минимуму риск развития лейкоэнцефалопатии. Если заболевание все-таки возникло, нужно как можно быстрее обратиться за медицинской помощью и начать лечение, которое поможет увеличить продолжительность жизни.
ПРОГРЕССИРУЮЩАЯ МНОГООЧАГОВАЯ ЛЕЙКОЭНЦЕФАЛОПАТИЯ — заболевание, характеризующееся образованием в полушариях головного мозга, мозговом стволе и мозжечке множественных очагов демиелизации.
Заболевание развивается на фоне иммунодефицитных состояний при СПИДе, лимфоме, лейкемии, карциноме, туберкулезе, саркоидозе, иммунной недостаточности при применении иммуносупрессивных препаратов в трансплантологии.
Поражение затрагивает в основном олигодендроглиоциты с наибольшей плотностью демиелизированных очагов на границе между белым и серым веществом. Заболевание, как правило, прогрессирует очень быстро, и момент начала болезни удается установить редко, так как многоочаговая лейкоэнцефалопатия развивается на фоне тяжелого соматического недуга. Клинические проявления весьма разнообразны, но, как правило, преобладают нарушения высших мозговых функций с расстройством сознания и быстро наступающей деменцией, реже возникают атаксия и эпилептические припадки. Практически во всех случаях наблюдаются очаговая корковая симптоматика с явлениями афазии, нарушения зрения, расстройства всех видов чувствительности, дисфагией и гемипарезы.
Проводится компьютерная томография с обнаружением неконтрастируемых участков в белом веществе головного мозга. Для подтверждения диагноза берется биопсия ткани из предполагаемых очагов.
Эффективного лечения не существует. Больным назначают мидантан или аденин арабинозид, что временно улучшает их состояние.
ПРОГРЕССИРУЮЩАЯ СОСУДИСТАЯ ЛЕЙКОЭНЦЕФАЛОПАТИЯ — з аболевание, характеризующееся появлением участков демиелизации в белом веществе головного мозга, явлениями точечного некроза и дегенеративных процессов в мозговой ткани.
Болезнь развивается вследствие сосудистых поражений головного мозга при сердечно-сосудистых заболеваниях, обширных атеросклеротических процессах, остром нефрите и т. д.
Сосудистые поражения головного мозга вызывают дегенеративные изменения мозговой ткани с последующим отеком и полнокровием мозговых оболочек. Сосуды белого и серого вещества расширены и переполнены. Следующий за этим стаз вызывает очаги некроза в веществе головного мозга, миелиновые волокна вздуты и дефрагментированы. В различных отделах головного мозга образуются очаги демиелизации в виде плешин. Особо плотно эти очаги локализуются на границе белого и серого вещества, стирая границу между ними.
Симптомы часто размыты. Больные жалуются на головные боли и головокружение, при тяжелых формах встречаются нарушения сознания вплоть до галлюцинаций и бреда. Также имеют место диспензии (нарушения памяти), аффективные расстройства и астения.
На основании анамнестических данных. При компьютерной томографии обнаруживаются неконтрастируемые участки в белом веществе головного мозга, точечные кровоизлияния и некроз.
Применяются седативные препараты, вазоактивные средства, средства, улучшающие общую гемодинамику.
ПРОГРЕССИРУЮЩАЯ СОСУДИСТАЯ ЛЕЙКОЭНЦЕФАЛОПАТИЯ С ГИПЕРТЕНЗИЕЙ — заболевание, выделяющееся в отдельную группу среди лейкоэнцефалопатий и встречающееся при разных стадиях гипертонической болезни; характеризуется синдромом повышенного внутричерепного давления, менингеальным синдромом и различными изменениями глии.
При гипертонической болезни в головном мозге наблюдается утолщение мягкой оболочки головного мозга, субарахноидальных пространств. Нарушение внутримозговой гемодинамики приводит к хроническим изменениям нервных клеток с выраженной дистрофией глии.
Часто первым признаком заболевания является резкая головная боль, усиливающаяся при кашле и чиханье, наклоне головы ниже пояса. Больные также жалуются на тошноту, рвоту, головокружение.
При тяжелом течении заболевания наблюдают такие тяжелые симптомы, как выраженные психопатические нарушения в виде неврастении с повышенной утомляемостью и раздражительностью. Могут наблюдаться фобические состояния, тревожно-бредовые и тревожно-депрессивные синдромы и немотивированный выраженный страх. Нарушения сознания встречаются, как правило, при сосудистых кризах. Сосудистая лейкоэнцефалопатия может явиться причиной быстро развивающейся деменции.
Проводятся ультразвуковая доплерография, определяющая снижение скорости кровотока в магистральных сосудах, электроэнцефалография с выявлением диффузных и локальных изменений биопотенциала мозга.
Требуются снижение повышенного артериального давления (с помощью дибазола), улучшение мозгового кровотока и микро-циркуляции (с помощью пармидина), снижение повышенной свертываемости крови (применяют антикоагулянты), уменьшение проницаемости сосудистых стенок, устранение вегетативных расстройств (используют седативные препараты и транквилизаторы), улучшение метаболизма в головном мозге (применяют аминалон, Пирацетам, витамины группы В).
Что такое лейкоэнцефалопатия головного мозга

Лейкоэнцефалопатия представлена в виде заболевания, его целью является поражение белого вещества, располагающегося в подкорковых структурах головного мозга. В прошлом столетии подобный диагноз было принято называть сосудистым слабоумием. Этой болезни подвержены пациенты преклонного возраста.
Список разновидностей данной патологии составляют:
- Мелкоочаговая лейкоэнцефалопатия сосудистого генеза. Она представлена в виде патологического процесса, протекающего в хронической форме и поражающего сосуды мозга, а также приводящего к незамедлительному поражению белого вещества в полушариях. Данная разновидность лейкоэнцефалопатии развивается вследствие проявления гипертонической болезни и повышения артериального давления. В список этого заболевания входят представители сильного пола, чей возврат превышает 55 лет и люди с генетической предрасположенностью. Через некоторое время подобный недуг может перейти в форму старческого слабоумия.
- Прогрессирующая мультифокальная энцелопатия. С этой формой связано заражение вирусами центральной нервной системы, его итогом становится разрушение белого вещества. Стартом для возникновения подобной болезни может стать иммунодефецит организма.
Данный вид лейкоэнцефалопатии считается специалистами самым тяжелым, он в большинстве случаев влечет за собой такие последствия, как полное разрушение и смерть. - Перивентикулярная форма. Эта разновидность представлена в виде воздействия на подкорковые структуры мозга, возникающего на фоне кислородного голодания, протекает в хронической форме. Чаще всего она локализуется параллельно с сосудистой деменцией в мозжечке, стволовой области головного мозга и отделах полушарий, связанных с двигательной активностью. В области подкорковых волокон происходит формирование патологических бляшек, также они могут возникать в глубоких слоях серого вещества.
Главным звеном для возникновения такого недуга, как лейкоэнцефалопатия, становится состояние острого иммунодефицита, проявляющегося на почве инфицирования человеческого организма палиомавирусом.
Фактор риска составляют:
- СПИД и ВИЧ инфекция.
- Лейкоз.
- Гипертоническая болезнь.
- Саркаидоз.
- Туберкулез.
- Иммунодифецитное состояние, возникающее на фоне терапии, проводимой с помощью иммунодепрессантов.
- Лимфогранулематоз.
- Злокачественные новообразования. появляющиеся в тканях и органах.

Признаки, характерные для данного недуга очень похожи на картину поражения некоторых структур мозга, определяемую специалистами. Выделяются:
- Нарушение координации движений.
- Афазия.
- Гемипарезы .
- Дизартрия.
- Снижение остроты зрения.
- Понижение уровня интеллектуальных способностей у больного (приводит к деменции).
- Постоянная головная боль и так далее.
От состояния иммунного статуса пациента зависит характер симптоматики, он может изменяться. У людей, иммунитет которых снижен, отсутствует симптоматическая картина. Главнейшим признаком специалисты называют появление у пациента слабости в руках и ногах.
Для установления более точного диагноза и места нахождения проблемы специалистами осуществляется целый ряд мероприятий, направленных на диагностирование заболевания:
- Консультация таких специалистов, как невропатолог и инфекционист.
- Проведение электроэнцефалографии.
- МРТ головного мозга.
- Осуществление диагностической биопсии головного мозга.

Использование магнитно-резонансной томографии помогает определить огромное количество очагов заболевания. На раннем этапе болезни могут определяться несколько очагов, чаще всего специалисты определяют всего один очаг.
Пациент проходит обследование при помощи лабораторных методов диагностики. Основным методом врачи считают полимеразную цепную реакцию, она направлена на обнаружение вирусного ДНК в мозговых клетках. Реакция давно уже зарекомендовала себя с положительной стороны, ее достоверность равна 95%.
С помощью использования ПЦР появляется возможность избежать хирургического вмешательства, путем взятия анализа – биопсии. Такой способ может быть эффективен в том случае, когда пациенту было подтверждено наличие у него необратимых процессов, а также определена степень их прогрессирования.
Люмбальная пункция считается еще одним способом, помогающим обнаружить у пациента лейкоэнцефалопатию. На сегодняшний день он считается непопулярным, это связано с его малой информативностью. Показателем к данному способу исследования становится небольшое увеличение уровня белка в составе спинномозговой жидкости больного.
Окончательно избавиться от подобного недуга человек не может. В таком случае все лечебные мероприятия направляются на удержание развития заболевания и активизацию деятельности подкорковых структур мозга.
Сосудистое слабоумие #8212; итог вирусного поражения структур мозга, лечение направляется на подавление данного вирусного очага.
Сложным звеном на таком этапе становится преодоление гематоэнцефалического барьера. Он является главнейшим препятствием для получения нужных организму характерных лекарственных веществ. Лекарство может пробить его только в том случае, если оно по своему составу будет липофильным.
Специалисты для поддержания жизни пациента в течение некоторого времени назначают такие лекарственные препараты, как цитарабин, топотекан, пептид-Т и так далее.
Излечиться совсем больной от лейкоэнцефалопатии не может. Срок жизни от момента обнаружения первых признаков поражения центральной нервной системы до смерти не долог – полгода. Терапевтические мероприятия могут продлить жизнь на год.
Причины и симптомы лейкоэнцефалопатии головного мозга
Доказано, что лейкоэнцефалопатия обусловлена наличием полиомавируса человека. По некоторым данным носителями инфекции являются около 80% населения земного шара. Но, несмотря на этот факт, случаи активизации полиомавируса случаются не так часто. Обычно запуск механизма активации вируса происходит при определенных условиях, одним и основным из которых является спад естественных защитных функций организма, то есть иммунитета.
Причины и симптомы лейкоэнцефалопатии головного мозга
Кроме ВИЧ-инфекции и СПИДа предрасполагающими причинами к развитию данного заболевания также относятся:
- лейкоз и другие патологии крови;
- гипертония;
- туберкулез;
- онкология;
- саркоидоз;
- системная волчанка;
- ревматоидный артрит;
- прием иммуносупрессивных препаратов, которые назначают после трансплантации органов;
- использование моноклональных антител;
- лимфогранулематоз.
Заболевание имеет несколько форм:
- 1. Мелкоочаговая лейкоэнцефалопатия сосудистого генеза. Представляет собой болезнь, при которой наблюдается хроническое патологическое состояние сосудов головного мозга, что в последствии приводит к поражению клеток белого вещества мозговых полушарий. Предрасполагающими факторами к развитию данной формы патологии является гипертоническая болезнь. Чаще всего такая форма диагностируется у мужчин, возраст которых превышает 55-60 лет. Также в группу риска входят люди, имеющие генетическую наследственную предрасположенность к патологии. Осложнением мелкоочаговой лейкоэнцефалопатии сосудистого генеза выступает развитие старческого слабоумия.
- 2. Прогрессирующая мультифокальная энцефалопатия. При данной форме заболевания наблюдается поражение вирусом центральной нервной системы, следствием которого, в свою очередь, является разрушение белого вещества мозга. В большинстве случаев прогрессирующая мультифокальная энцефалопатия возникает на фоне иммунодефицита человека. Такая патология относится к числу самых опасных, так как ее последствием может стать скоропостижный летальный исход.
- 3. Перивентрикулярная форма. Развивается на фоне хронической нехватки кислорода и ишемии. Результатом таких обстоятельств является поражение подкорковых структур головного мозга, преимущественно его ствола, мозжечка и тех отделов, которые отвечают за двигательную активность. Перивентрикулярная форма свойственна новорожденным малышам и может привести к развитию церебрального паралича.
Простой способ избавиться от Гипертонии! Результат не заставит себя ждать! Наши читатели подтвердили, что успешно используют этот метод. Внимательно изучив его, мы решили поделиться им с вами.
Симптомы болезни будут зависеть от того, в какой области произошло поражение головного мозга, и формы патологии. На начальных стадиях развития болезни пациент может ощущать такие симптомы, как быстрая утомляемость, постоянная слабость, снижение скорости мышления и другие признаки, которые часто путают с обычными проявлениями усталости. Что касается психоневрологической симптоматики, то у каждого пациента она развивается со своей скоростью, от нескольких дней до нескольких недель.
Как просто очистить сосуды и избавиться от болей в груди. Проверенный способ — записывайте рецепт. Читать далее

К самым распространенным признакам, которые характеризуют развитие лейкоэнцефалопатии, относят:
- проблемы с координацией (ее нарушение);
- снижение двигательной функции;
- проблемы с речью;
- снижение качества зрения;
- притупление некоторых чувств, в том числе боли;
- помутнение сознания;
- эмоциональные перепады настроения;
- интеллектуальную деградацию;
- нарушение глотательного рефлекса;
- частые головные боли;
- эпилептические припадки.
В медицине были зафиксированы случаи, когда пораженные вирусом очаги болезни локализовались только в спинном мозге. Данные обстоятельства приводили к тому, что у пациента наблюдались лишь спинальные симптомы, при этом полностью отсутствовали когнитивные нарушения (связанные с умственной работоспособностью).
Самым эффективным способом диагностики лейкоэнцефалопатии является магнитно-резонансная томография. МРТ позволяет выявить очаги заболевания на начальном этапе ее развития. Достаточно высокой информативностью обладает и полимеразная цепная реакция (ПЦР), что представляет собой высокоточный метод молекулярно-генетической диагностики. Такой способ обследования точен приблизительно на 95%. Другое его преимущество в том, что он способен заменить такую диагностику, как биопсия мозга. Но иногда последняя может быть рекомендована как отдельное исследование, которое точно подтвердит, начались ли уже необратимые процессы и какую степень имеет прогрессия заболевания.
Лейкоэнцефалопатия головного мозга может поразить человека любого возраста. Чаще всего возникновение и развитие этой болезни связывают со стабильно повышенным давлением, эпизодами кислородного голодания и распространением полиомавируса.

Лекарственных препаратов, способных остановить развитие заболевания, в настоящее время не существует.
Описание
Лейкоэнцефалопатия – заболевание, характеризующееся стойким разрушением в головном мозге белого вещества. Болезнь развивается быстро и практически всегда приводит к летальному исходу.
Патология впервые описана Людвигом Бинсвангером в 1964 г., поэтому иногда ее называют болезнью Бинсвангера.
Причины
Принято выделять 3 основные причины, приводящие к лейконэнцефалопатии. Это гипоксия, стабильно высокое давление и вирусы. Провоцируют ее возникновение следующие заболевания и состояния:
- эндокринные нарушения;
- гипертония;
- атеросклероз;
- злокачественные опухоли;
- туберкулез;
- ВИЧ и СПИД;
- патологии позвоночника;
- генетический фактор;
- вредные привычки;
- родовая травма;
- прием препаратов, снижающих иммунную реакцию организма.
Провоцирующее действие вредоносных факторов ведет к демиелинизации пучков нервных волокон. Белое вещество уменьшается в объеме, размягчается, изменяет структуру. В нем появляются кровоизлияния, очаги поражения, кисты.

Часто демиелинизацию вызывают полиомавирусы. В неактивном состоянии они присутствуют в жизни человека постоянно, сохраняясь в почках, костном мозге, селезенке. Ослабление иммунитета приводит к активизации вирусов. Лейкоциты переносят их в центральную нервную систему, где они находят благоприятную среду в мозге, поселяются в нем и разрушают его.
Обычно необратимым изменениям подвергается только белое вещество. Однако есть данные и о том, что, вероятно, перивентрикулярный вид лейкоэнцефалопатии ведет также к поражению серого вещества.
Классификация
Определение основной причины патологии и характера ее течения позволяет выделять несколько типов лейкоэнцефалопатии.
Основной причиной появления и развития мелкоочаговой лейкоэнцефалопатии сосудистого генеза является поражение сосудов мозга, вызванное гипертонией, травмами, появлением атеросклеротических бляшек, эндокринными заболеваниями, болезнями позвоночника. Кровообращение нарушается из-за сгущения крови и закупорки сосудов. Ухудшающим состояние фактором является алкоголизм и ожирение. Считается, что болезнь развивается при наличии отягчающих наследственных факторов.
Данную патологию называют также прогрессирующей сосудистой лейкоэнцефалопатией. Сначала появляются небольшие очаги поражения сосудов, потом они увеличиваются в размерах, вызывая ухудшение состояния больного. С течением времени нарастают признаки патологии, заметные окружающим. Ухудшается память, снижается интеллект, возникают психоэмоциональные расстройства.
Больной жалуется на тошноту, головную боль, постоянную усталость. Сосудистая мелкоочаговая энцефалопатия характеризуется скачками давления. Человек не может глотать, с трудом пережевывает пищу. Появляется тремор, отличающий болезнь Паркинсона. Утрачивается способность контролировать процессы мочеиспускания и дефекации.
Очаговая энцефалопатия сосудистого генеза регистрируется в основном у мужчин после 55 лет. Ранее данное нарушение было включено в список МКБ, но в дальнейшем его исключили.
Главной особенностью этого типа нарушения считается появление большого количества очагов повреждения. Вызывают воспаление полиомавирус человека 2 (JC polyomavirus). Он обнаруживается у 80% жителей Земли. В скрытом состоянии живет в организме несколько лет, но при ослаблении иммунитета активируется и, попадая в ЦНС, вызывает воспаление.
Провоцирующими заболевание факторами являются СПИД, ВИЧ-инфицирование, длительное применение иммунодепрессантов и лекарств, предназначенных для лечения онкологических заболеваний. Прогрессирующая мультифокальная энцефалопатия диагностируется у половины пациентов со СПИДом и 5% людей с ВИЧ-инфекцией.

Поражение часто имеет асимметричный характер. Признаками ПМЛ являются параличи, парезы, ригидность мышц, тремор, напоминающий болезнь Паркинсона. Лицо приобретает вид маски. Возможна потеря зрения. Проявляются тяжелые когнитивные нарушения, снижение внимания.
Мультифокальная лейкоэнцефалопатия не лечится. Для улучшения состояния больного убирают препараты, подавляющие иммунитет. Если заболевание вызвано пересадкой органа, он подлежит удалению.
Лейкопатию головного мозга у ребенка вызывает гипоксия, возникшая при родах. Инструментальные методы диагностики позволяют увидеть участки гибели ткани, преимущественно рядом с мозговыми желудочками. Перивентрикулярные волокна несут ответственность за двигательную активность, и их поражение ведет к детскому церебральному параличу. Очаги поражения возникают симметрично, в особо тяжелых случаях обнаруживаются во всех центральных зонах мозга. Поражение характеризуется прохождением 3 стадий:
- возникновение;
- развитие, приводящее к структурным изменениям;
- образование кисты или рубца.
Перивентрикулярная лейкоэнцефалопатия характеризуется 3 степенями заболевания. Легкая степень характеризуется незначительной выраженностью симптомов. Обычно они проходят через неделю после рождения. Для средней степени характерно повышение внутричерепного давления, возникают судороги. При тяжелой ребенок находится в коме.
Симптомы появляются не сразу, некоторые из них можно заметить только через 6 месяцев после рождения ребенка. Чаще всего обращают на себя внимание парезы и парализация. Наблюдается косоглазие, заторможенность, гиперактивность.
Лечение включает массаж, физиопроцедуры, специальные комплексы упражнений.
Основной причиной этого заболевания являются мутации генов, подавляющие белковый синтез. Чаще всего появляется у детей, преимущественно в возрасте от двух до шести лет. К провоцирующим факторам относят сильное психическое напряжение, вызванное травмой или тяжелой болезнью.
Читайте также:


