Могут ли лимфоузлы увеличиться из за трихомониаза
Во время пальпации горла некоторые пациенты могут обнаружить неоднородные бугорки, которые при надавливании доставляют дискомфорт и даже боль. Эти симптомы чаще всего свидетельствуют об увеличении шейных лимфоузлов, что может возникнуть на фоне поражения какого-либо внутреннего органа или целой системы, поэтому при малейшем подозрении на лимфаденит постарайтесь сразу обратиться за медицинской помощью.
Причины патологии
Воспаление лимфатических узлов могут вызвать самые различные факторы.
- Аллергические процессы в организме, отек Квинке.
- Аутоиммунные реакции (СКВ, саркоидоз, синдром Шегрена, подагра, ревматизм, ревматоидный артрит и другие).
- Злокачественные опухоли внутренних органов и систем (особенно лимфомы).
- Поражения кровеносной системы, нарушения структуры крови и гемостаза, переливания в анамнезе, внутренние кровотечения.
![]()
Заболевания на фоне размножения патогенов (вирусов, грибков, бактерий, паразитов и т. д.). При этом на воспаление организм реагирует повышенной секрецией лимфоцитов, а это, в свою очередь, приводит к увеличению шейных лимфоузлов с одной стороны (или же обоих одновременно). Чаще всего лимфаденит провоцирует возбудитель сифилиса, гонореи, ВИЧ, трихомониаза, туберкулеза, мононуклеоза, а также бактериальные палочки (стрептококк, стафилококк, синегнойная), грибки и т. д.- Патологии верхних дыхательных путей. Отек узлов нередко возникает на фоне тонзиллита и ангины, синусита, гайморита, гриппа, фарингита, ОРЗВ и ОРВИ, отита.
- Стоматологические заболевания (остеомиелит, пульпит, стоматит, гингивит, глоссит, герпес, периодонтит, кандидоз и другие).
- Дерматозы и дерматиты (раны, гнойники, трофические язвы, аллергические высыпания, фурункулы и т. д.).
- Бруцеллез. Комплексное поражение ЦНС, опорно-двигательного аппарата и сердечнососудистой системы приводит к хронической форме лимфаденита.
- Злоупотребление токсинами в результате хронического алкоголизма, длительного курения или же бессистемного приема сильнодействующих лекарственных препаратов.
- Механические повреждения. Массовые ожоги, операции на лимфатической системе, травмы области шеи – все это может вызвать физиологический лимфаденит.
- Другие факторы. Иногда увеличение лимфоузлов на шее может возникнуть на фоне временного ослабления иммунитета. Это может спровоцировать как стресс, так и неправильный рацион или физическое перенапряжение. Иногда патологию вызывают вредные условия работы или плохая экология в регионе проживания.
Клиническая картина

При различных заболеваниях отек тканей может сопровождаться и другими симптомами. При инфекционном мононуклеозе лимфатические узлы могут набухать до 50 мм в диаметре, иметь неровные контуры и относительную неподвижность, плохую эластичность. Во время туберкулеза ткани могут отекать без характерной болезненности при пальпации.
Сильные боли, округлость и подвижность бугорков наблюдается при инфекционных заболевания горла и шеи, а также при воспалении соседних подчелюстных лимфоузлов.
В целом при лимфадените ткани увеличиваются в размере, отекают, становятся твердыми и менее подвижными. Наблюдаются болевые ощущения, которые усиливаются во время пальпации. Спазмы могу возникать и при глотании, общении, поворотах головы. Ткань также может краснеть и воспаляться, становиться более рыхлой, а местная ее температура повышается. Нередко наблюдается симметричное увеличение шейных лимфоузлов при ветрянке, кори и других инфекционных заболеваниях в острой форме.
В некоторых случаях при лимфадените растет температура, отмечается озноб, общая усталость, ломота в связках и мышцах, потеря аппетита, диспепсические нарушения.
Как лечить?

Само по себе подобное явление – это симптом другого, более серьезного заболевания, которое требует подтвержденного диагноза и симптоматического лечения. Исключение составляет гнойное поражение, которое без адекватной хирургической терапии может привести к сепсису – острому инфицированию крови.
Если лимфаденит имеет бактериальную природу, то назначаются антибиотики согласно виду палочки. При грибках назначаются пероральные таблетки – Кетоназол, Флуконазол, Клотримазол и другие.
Вирусные заболевания лечатся противовирусными препаратами плюс симптоматическая терапия (жаропонижающие средства, обезболивающие, препараты для облегчения дыхания или смягчения кашля, НПВС и т. д.). При герпесе прописывают Ацикловир в виде пилюль или крема, а также Герпевир или Зовиракс. А вот при мононуклеозе необходимы лекарства с интерфероном в составе. При аллергической природе болезни прописывают антигистамины, а также обеспечивается изоляция от раздражителя.
Помните, что при лимфадените категорически запрещено самолечение: прикладывания горячих компрессов, горчичников, а также массирование области. Доверьте ваше здоровье инфекционисту или терапевту.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Воспаление паховых лимфоузлов
Воспаление паховых лимфоузлов – симптом инфекционных или онкологических заболеваний.
По симптомам и на основании клинического обследования можно предположить причину лимфаденита.
Дальнейшие диагностические исследования позволят установить диагноз и провести целенаправленное лечение.
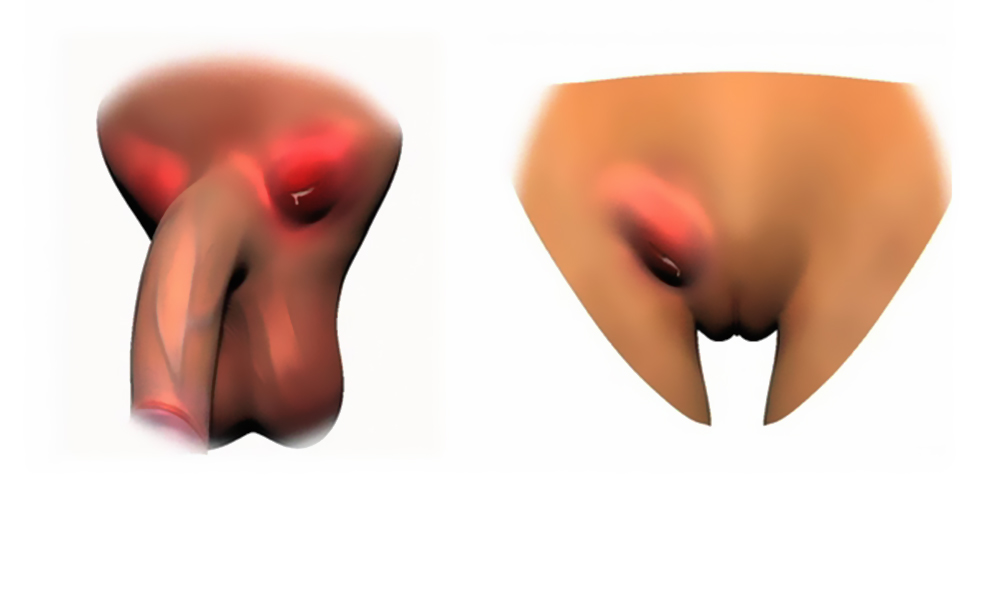
Причины воспаление паховых лимфоузлов
Всего существует четыре группы причин воспаления лимфатических узлов:
- Инфекции.
- Онкологические заболевания (гемобластозы и метастазы рака).
- Иммунопролиферативные заболевания и состояния (ревматоидный артрит, введение вакцин, саркоидоз, применение препаратов золота).
- Дисметаболические процессы (амилоидоз, патологии накопления: болезнь Гоше, Нимана-Пика и другие).
Если увеличиваются лимфоузлы в паховой области, некоторые причины сразу можно отсеять.
Потому что они вызывают генерализованную лимфаденопатию.
Узлы увеличиваются и воспаляются по всему телу.
К таким заболеваниям относятся:
- гемобластозы (болезни системы кроветворения)
- иммунопролиферативные и дисметаболические процессы
- генерализованные инфекции
При обнаружении увеличенных лимфоузлов только в паху, и больше нигде, наиболее вероятным причинами остаются:
- инфекции кожи нижних конечностей или генитальной зоны
- воспаление половых органов (неспецифическое или вызванное возбудителями венерических инфекций)
- рак тазовых органов
- воспаление кровеносных сосудов нижней конечности (чаще всего острый тромбофлебит)
Рассмотрим подробнее вероятные причины.
Любые генитальные инфекции могут провоцировать паховый лимфаденит.
При этом существуют заболевания, которые вызывают этот синдром гораздо чаще, почти всегда.
К ним относятся:
Ещё одним заболеванием, для которого характерно увеличение лимфатических узлов, является ВИЧ.
Но в этом случае лимфаденопатия носит генерализованный характер, а не ограничиваются паховой зоной.
При герпесе лимфоузлы болезненные.
На фоне сифилитической инфекции они увеличены, но не болят ни в покое, ни при пальпации.
Увеличение лимфоузлов появляется на несколько дней позже, чем образуется язва на половых органах.
Это один из самых ранних симптомов сифилиса.
В двух ситуациях он может стать первым клиническим признаком:
- если инкубационный период длится дольше обычного, и твердый шанкр появляется позже
- если первичная сифилома остается незамеченной (чаще всего это происходит при её во влагалище или влагалищной части шейки матки)
Изредка воспаленные лимфоузлы становятся болезненными.
Это возможно в случае инфицирования твердого шанкра вторичной бактериальной флорой.
Данное осложнение чаще наблюдается у лиц с иммунодефицитом.
Особенности воспаления лимфоузлов при сифилисе:
- отсутствие покраснения, болезненности и любых других симптомов, кроме увеличения узлов
- хотя сразу несколько узлов увеличиваются, один из них значительно превышает в размерах остальные
- все лимфоузлы подвижные, они не спаяны между собой, каждый можно отдельно пропальпировать
- чаще воспаляются узлы только на стороне присутствия первичной сифиломы, реже – на противоположной, ещё резе – на обеих сторонах
- синдром длительно существует даже в случае излечения инфекции: узлы остаются увеличенными от 3 месяцев до полугода
Лимфоузлы часто воспаляются и увеличиваются в случае гнойниковых поражений кожи.
Это может быть глубокий стафилококковый фолликулит, стрептодермия, фурункул, флегмона.

При осмотре врач всегда обнаруживает воспаленную кожу в зоне протекания бактериального процесса.
Многие из этих болезней требуют хирургического лечения.
Болезнь вызвана гемолитическим стрептококком.
Он вызывает воспаление кожи, которое может проявляться по-разному.
В зависимости от клинической формы рожи, это может быть:
- покраснение
- пузыри
- кровоизлияния
- сочетание этих симптомов

Болезнь может осложняться флегмоной.
Без лечения она приводит к некрозу кожи.
Осложненными формами рожи являются гангренозная и некротическая.
Патология проявляется выраженной лихорадкой и общей интоксикацией организма.
Пациент жалуется на чувство распирания в зоне воспаления.
Болезнь очень опасна и чревата осложнениями, в числе которых:
- флебиты и тромбофлебиты
- флегмона
- сепсис
- инфекционно-токсический шок
Стрептококковая инфекция кожи может вызывать недостаточность клапанов сердца и гломерулонефрит.
После перенесенного заболевания у некоторых пациентов развивается лимфостаз, проявляющийся отеками конечности.
Рак может быть причиной увеличенного и воспаленного лимфоузла.
При этом чаще всего он плотный и крупный.
В группе риска – пациенты после 40 лет, жалующиеся на тазовые боли, симптомы нарушения мочеиспускания или дефекации.
Обычно появление метастазов говорит о том, что и первичная опухоль имеет достаточно крупные размеры.
Поэтому она может быть обнаружена при помощи УЗИ или других методов визуализационной диагностики.
Причиной может быть рак простаты, яичка у мужчин, опухоли яичников или матки у женщин.
У пациентов обоих полов встречаются также опухоли мочевого пузыря, прямой или ободочной кишки.
Это появление тромбов в поверхностных венах и их воспаление.
Основные симптомы:
- покраснение кожи
- боль или повышенная чувствительность
- уплотнение
- локальный отек
Это опасное заболевание, которое может осложняться тромбозом глубоких вен и тромбоэмболией легочной артерии.
Симптомы воспаления пахового лимфоузла
Возникающие у мужчин и женщин симптомы не являются определяющими в диагностике.
Диагноз устанавливается только после проведения анализов и инструментальных исследований.
Но всё же оценка клинических проявлений имеет определенную диагностическую ценность.
Особенности симптоматики позволяют натолкнуть врача на мысли о тех или иных причинах воспаления лимфоузлов в паховой области.
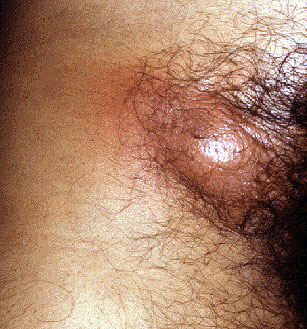
В первую очередь доктор обращает внимание на размер узла.
Если он меньше 1 см в диаметре, речь идёт с высокой вероятностью о реактивной лимфаденопатии.
То есть, узел увеличивается и воспаляется в ответ на протекание в организме инфекционного процесса.
Опухолевый или гранулематозный процесс подозревают при увеличении узла до 2 см и более.
Пограничные размеры (от 1 до 2 см) требуют наблюдения за пациентом и выполнения диагностических процедур.
Кроме того, может применяться пробное лечение.
Врач назначает терапию с диагностической целью: он оценивает реакцию лимфоузлов.
Если положительной динамики не наблюдается, это может стать поводом для биопсии с проведением гистологического исследования.
Подобная тактика применяется в ситуациях, когда воспаление узлов есть, а явных признаков инфекции нет.
Оценивается и консистенция узлов.
Для метастазов злокачественной опухоли характерны очень плотные узлы.
При этом они не являются болезненными.
Сильная боль наблюдается только при очень быстром увеличении лимфоузла, когда натягивается его капсула.
Это происходит в основном при инфекционных заболеваниях.
Хотя и при гемобластозах (болезнях крови) возможна болезненность.
Как отличить паховую грыжу от воспаления лимфоузла?
На этапе клинической диагностики врач должен отличить лимфаденит от других заболеваний, проявляющихся похожими симптомами.
В первую очередь к числу таковых относится паховая грыжа.

Отличия заключаются в следующем:
- Лимфоузлы при пальпации плотные, а грыжа – мягкая.
- Грыжевой мешок более подвижный, в то время как воспаленные узлы часто спаяны с окружающими тканями.
- Лимфоузлы при пальпации определяются в виде цепочки.
- При напряжении живота паховая грыжа увеличивается в размерах, а лимфатические узлы остаются такими же.
- Паховое кольцо при лимфадените имеет нормальные размеры.
Кроме того, при воспалении узлов часто удается отыскать непосредственную причину этого процесса.
В то время как при грыже никаких очагов воспаления на ногах или в генитальной зоне обычно нет.
Сопутствующие симптомы отсутствуют.
Алгоритм диагностики воспаления пахового лимфоузла
Воспаление лимфоузлов паховой области – это неспецифический синдром.
Он встречается при многих заболеваниях.
На его основании не ставятся никакие диагнозы.
Узел не увеличивается без причины.
Воспаление лимфоузлов всегда сигнализирует об определенном заболевании, которое вызвало этот синдром.
Задача врача состоит в том, чтобы найти эту причину и устранить её.
Начинает врач с осмотра.
Он проверяет размер узлов, их консистенцию и болезненность.
Доктор оценивает выраженность воспалительного процесса.
Затем он пытается найти сопутствующие симптомы, которые помогут составить диагностическую гипотезу.
Обязательно назначается общий анализ крови.
Он позволяет определить, имеется ли в организме острый воспалительный процесс.
Другие анализы могут быть разными.
Они зависят от выявленных дополнительных симптомов.
После проведения всех диагностических тестов чаще всего диагноз устанавливается.
Хотя в отдельных ситуациях выяснить причину воспаления лимфоузла в паху не удается.
Тогда применяется:
- пробное лечение антибиотиками широкого спектра, и оценка динамики симптоматики (при наличии признаков бактериального воспаления в общем анализе крови)
- наблюдение за пациентом в течение 2-4 недель
Если нет положительной динамики, через месяц проводят биопсию лимфоузла.
Если наблюдается отрицательная динамика, либо узел имеет размеры свыше 2 см, биопсию делают сразу.
Она необходима в первую очередь для исключения онкологических заболеваний.
Анализы при воспалении паховых лимфоузлов
Какие врач назначит лабораторные и инструментальные исследования, зависит от:
- особенностей увеличенных и воспаленных лимфоузлов
- сопутствующих симптомов
- данных анамнеза, полученных при осмотре пациента и изучении медицинской документации
При подозрении на сифилис диагностическая тактика может быть разной, в зависимости от клинических проявлений.
В основном воспаление лимфоузлов обнаруживается в первичной стадии заболевания.
Но они могут оставаться увеличенными довольно долго: вплоть до появления симптомов вторичного периода.
Используются прямые или непрямые методы диагностики.
Более достоверным способом первичной диагностики заболевания является обнаружение непосредственно бледной трепонемы в очаге воспаления.
Если врач обнаруживает твердый шанкр, он берет клинический материал для исследования с поверхности эрозии.
Его исследуют в основном одним из двух способов:
- микроскопия в тёмном поле – обнаруживаются живые бактерии, которые по внешнему виду отличаются от любых других микроорганизмов, в том числе сапрофитных спирохет
- ПЦР – определение участка ДНК, характерного только для возбудителя сифилиса
Если шанкра нет, в качестве материала для диагностики может использоваться пунктат лимфоузла.
Используются и непрямые диагностические тесты.
Анализ крови на антитела к бледной спирохете позволяет установить диагноз.
Но для его подтверждение требуется минимум два разных исследования.
Если врач видит пузырьки с жидкостью или другие элементы сыпи в аногенитальной зоне, он берет соскоб кожи и отправляет на ПЦР-диагностику герпетической инфекции.
В случае выявления выделений из уретры или половых путей доктор может заподозрить:
- неспецифический уретрит, кольпит, цервицит
- воспалительные процессы малого таза у женщин
- воспаление простаты или органов мошонки у мужчин
- венерические инфекции
Он берет мазок из нижних отделов мочеполовой системы.
Он исследуется под микроскопом.
При выявлении повышенных лейкоцитов показаны дополнительные исследования.
При помощи ПЦР врач может обнаружить гонорею, хламидиоз, трихомониаз или другие патологии.
Для выявления возбудителей неспецифических воспалительных процессов проводится бактериологический посев.
Он необходим в первую очередь тем, у кого при микроскопии отделяемого урогенитального тракта в мазке было обнаружено большое количество бактерий.
При размере лимфоузла свыше 2 см показана его биопсия.
Если размер превышает 1 см, но не достигает 2 см, возможна выжидательная тактика.
Врач оценивает динамику.
Он также направляет пациента на УЗИ органов таза.
Ультразвуковое исследование помогает выявить первичную опухоль в случае её наличия.
При подозрении на тромбофлебит выполняется УЗИ сосудов с доплером.
Некоторые диагнозы могут быть установлены клинически, на основании одного только осмотра.
Доктор может диагностировать рожистое воспаление кожи, фурункулы, абсцессы или флегмоны.
В этом случае становится очевидной связь этих воспалительных процессов с поражением лимфоузлов.
После ликвидации воспаления узлы быстро уменьшаются в размерах.
Лечение воспаления паховых лимфоузлов
Лечат не сами узлы, а основное заболевание, которое привело к реактивному лимфадениту.
Разные патологии лечатся совершенно по-разному.
Поэтому сам факт обнаружения увеличенных и воспаленных лимфоузлов не может быть поводом для назначения какого-либо лечения.
Существует две основные группы причин регионарного пахового лимфаденита:
Инфекции встречаются значительно чаще.
Большая часть из них лечатся антибиотиками.
Исключение составляет герпетическая инфекция.
Для её терапии применяются ациклические нуклеозиды.
Эти лекарства сдерживают репликацию вируса и уменьшают выраженность симптомов.
Он помогают быстрее перевести болезнь в стадию ремиссии.
Если же обнаружены возбудители бактериальных инфекций, то лечение проводится антибактериальными препаратами.
Какие антибиотики будут назначены, зависит от обнаруженного возбудителя патологического процесса.
Куда обратиться при воспалении паховых лимфоузлов?
При воспалении лимфоузлов в паху обращаться нужно к дерматовенерологу.

Потому что с высокой вероятностью причиной является либо половая инфекция, либо воспаление кожи.
И первую, и вторую группу заболеваний лечит врач этой специализации.
Вы можете обратиться в нашу клинику в случае возникновения признаков лимфаденита.
Мы обеспечим высокоточную диагностику.
Врач установит причину воспаления лимфоузла, а затем назначит целенаправленную терапию.
При воспалении паховых лимфоузлов обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Вопрос: Какие органы поражает трихомониаз?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какие органы подвергаются поражению при трихомониазе?
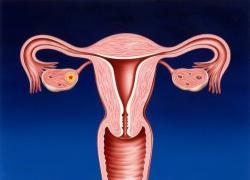
Трихомониаз может поражать почти все органы мочеполового тракта. Поражение экстрагенитальных органов считается невозможным, так как возбудитель инфекции не способен длительно выживать и развиваться вне условий слизистой мочеполовой системы человека.
Трихомониаз может поражать следующие органы:
1. мочеиспускательный канал (уретра);
2. влагалище;
3. канал шейки матки;
4. матка;
5. маточные трубы;
6. яичники;
7. предстательная железа;
8. семенные пузырьки;
9. придатки яичка;
10. яички;
11. мочевой пузырь;
12. чашечно-лоханочный аппарат почек.
Мочеиспускательный канал.
Поражение мочеиспускательного канала (уретрит) является наиболее частым проявлением свежего трихомониаза у мужчин и нередко встречается у женщин. Трихомонадный уретрит обычно протекает бессимптомно, но иногда возникают некоторые клинические проявления.
Признаками уретрита являются:
- боль при мочеиспускании;
- зуд при мочеиспускании;
- покраснение области вокруг устья уретры;
- слипание губок уретры;
- необычные выделения из мочеиспускательного канала;
- нарушение эрекции.
Влагалище.
Трихомонадное поражение влагалища является наиболее частой патологией вызываемой данным возбудителем у женщин. Симптоматика в половине случаев может отсутствовать. При присоединении других микроорганизмов к воспалительному процессу, спровоцированному трихомонадами, клинические проявления обычно усиливаются, и может возникнуть ряд неспецифичных симптомов.
Признаками поражения влагалища являются:
- пенистые серо-желтые выделения из половых путей;
- раздражение, зуд;
- вагинальная сухость;
- боль при половом акте;
- дискомфорт внизу живота;
- бесплодие.
Канал шейки матки.
Воспалительный процесс в канале шейки матки называется цервицитом. Основная опасность цервицита состоит в том, что при данной патологии нарушается прохождение сперматозоидов и, следовательно, возникают трудности с зачатием ребенка, что является частой причиной обращения бездетных пар за врачебной помощью.
Матка.
Инфицирование матки является тяжелым гинекологическим заболеванием. Трихомонадная инфекция обычно протекает с малым количеством симптомов и часто может остаться незамеченной. При несвоевременном обращении может возникнуть ряд тяжелых последствий. Обычно проявляется трудностями с зачатием ребенка, а также нарушениями менструального цикла.
Маточные трубы.
Инфекционно-воспалительный процесс в просвете маточных труб – это одна из наиболее распространенных причин женского бесплодия. Из-за возникающего препятствия на пути сперматозоидов и яйцеклетки нормально зачатие обычно невозможно. Тем не менее, при наступлении беременности на фоне сальпингита (воспаление маточных труб) очень часто возникает внематочная беременность. Данная патология является крайне опасной для матери, так как грозит массивными маточными кровотечениями. Рождение ребенка при внематочной беременности невозможно и, обычно, такая беременность прерывается.
Яичники.
Непосредственное поражение яичников на фоне трихомониаза возникает редко. Чаще трихомонады провоцируют развитие спаечной болезни в области органов малого таза, что изменяет подвижность яичников и влияет на их функцию. В первую очередь при поражении яичников нарушается репродуктивная функция и возникает бесплодие. При длительном течении патологии возможно развитие различных гормональных нарушений с изменением работы всего организма.
Предстательная железа.
Поражение предстательной железы является наиболее частым осложнением хронического трихомониаза у мужчин. При этом возникают тянущие боли в поясничной области и в промежности, повышается температура, нарушается мочеиспускание. Изменение скорости струи мочи и жалобы на неудовлетворенность актом мочеиспускания являются наиболее частыми и специфичными симптомами простатита. Воспаление предстательной железы чревато развитием бесплодия, а также нарушением эрекции. Иногда инфекционный процесс в простате трудно поддается лечению и может длительное время служить источником возбудителей.
Семенные пузырьки.
Воспаление семенных пузырьков является одной из причин мужского бесплодия. При трихомониазе может протекать бессимптомно, но иногда сопровождается болями в области промежности и нарушением семяизвержения.
Придатки яичка.
Эпидидимит (воспаление придатков яичка) является довольно тяжелым осложнением трихомониаза. При поражении данного органа нарушается накопление и созревание сперматозоидов, что чревато мужским бесплодием. Признаками эпидидимита являются острые боли в области промежности, покраснение и отек мошонки с пораженной стороны.
Яички.
Поражение яичек называется орхитом. При трихомониазе оно возникает редко. Признаками данной патологии являются острые боли в области отечной и покрасневшей мошонки, лихорадка, головные боли, рвота. Орхит может стать причиной мужского бесплодия, так как нередко поражается сперматогенный эпителий и нарушается функция синтеза сперматозоидов.
Мочевой пузырь.
Воспаление мочевого пузыря (цистит) чаще возникает у женщин в связи с их анатомическими особенностями – более коротким мочеиспускательным каналом, который является основным путем проникновения трихомонад. Характерны частые позывы к мочеиспусканию и выделение малого количества мочи.
Вирус иммунодефицита обладает высокой тропностью к лимфатической системе и иммунным клеткам организма. Размножение и репликация вируса происходит только внутри Т-лимфоцитов. При попадании инфекционного агента в кровоток, он проникает в лимфатические узлы и только затем распространяется по другим органам и тканям. Лимфоузлы представляют собой своеобразный барьер для ретровируса.
Их функция заключается в замедлении инфекционного процесса. Иммунные клетки, из которых состоит лимфатический узел, вырабатывают антитела и ферменты, уничтожающие вирус. Повышенная противовирусная активность клинически проявляется гиперплазией лимфоидной ткани и последующим увеличением узлов. Лимфоузлы при ВИЧ-инфекции увеличены на всех стадиях заболевания. По мере прогрессирования болезни иммунокомпетентных клеток становится меньше, и вирус свободно распространяется по всему организму.
Функции лимфатической системы и лимфообразование
Лимфатическая система представляет собой разветвленную сеть сосудов и лимфоидных скоплений — узлов. Она является своеобразным коллектором для возбудителей или биологическим фильтром, который защищает наш организм от инфекционных агентов.
Лимфатическая система имеет несколько функций:
- фильтрация и очищение тканевой жидкости от продуктов обмена и инфекционных агентов;
- выработка защитных иммуноглобулинов всех типов;
- удаление из лимфы отмирающих клеток организма и крупных белков.
Тканевая жидкость, проходя по лимфатическим узлам, очищается, а затем из неё образуется лимфа. Химический состав лимфы во многом схож с составом жидкости внутри тканей. В ней постоянно присутствуют лимфоциты и нейтрофилы, которые выполняют защитную функцию. При попадании инфекционного агента в лимфатический узел, лимфоидная ткань не даёт ему проникнуть в кровоток или близлежащие ткани. Иммунные клетки быстро обезвреживают патоген, тем самым предотвращая генерализацию инфекции.
Лимфатические узлы представляют собой скопления лимфоидной ткани, расположенные в определенных частях тела. Как правило, они расположены группами из нескольких узлов и образуют скопления — регионарные лимфоузлы. Собранная от органов лимфа течет к региональным узлам, а от них направляется крупным лимфатическим сосудам. Эти крупные коллекторы собирают лимфу со всех отделов тела и направляются в большие венозные сосуды грудной полости.
Лимфоидные скопления являются местом первичной локализации не только для инфекционных возбудителей. Изменения в размерах и консистенции узлов — один из признаков злокачественных новообразований. Все онкологические заболевания метастазируют лимфогенным путём. Это значит, что распространение раковых клеток по организму происходит посредством их перехода на ближайшие лимфоузлы. Здесь злокачественные клетки оседают, и начинается рост нового опухолевого клона.
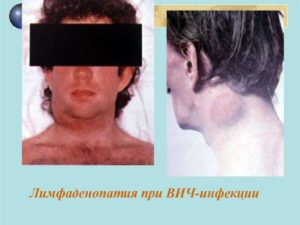
Лимфатические узлы при попадании ВИЧ в организм первыми сталкиваются с миллионами вирусных частиц. Они усиленно пытаются элиминировать их из крови и лимфы, что клинически проявляется острой воспалительной реакцией или гиперплазией лимфатического узла. Со временем лимфоузлы при наличии ВИЧ-инфекции и при СПИДе становятся большими и плотными. В клинической практике этот синдром является одним из ведущих критериев для постановки диагноза.
Лимфаденопатия при ВИЧ – что это такое
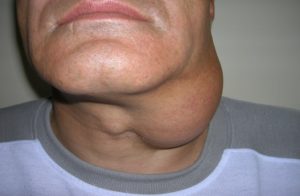
Клинический синдром, который характеризуется увеличением размеров лимфоузлов, называется лимфаденопатией. Лимфаденопатия — патологическое состояние, возникающее в ответ на вирусную инвазию и направленное на ограничение инфекционного очага.
Лимфаденопатия при ВИЧ является одним из ведущих симптомов болезней. Характерной особенностью лимфаденопатии у ВИЧ-инфицированных лиц становится гиперплазия множества групп узлов — генерализованная лимфаденопатия. Она, как правило, начинается с вовлечения в патологический процесс двух или трёх групп узлов, но по мере прогрессирования болезни гиперплазия распространяется на практически все лимфоузлы.
При наличии острой воспалительной реакции в лимфатической системе развивается лимфаденит. В отличие от лимфаденопатии лимфаденит характеризуется яркой клинической симптоматикой в виде болезненности и отечности тканей. Наличие воспаленных узлов может быть связано не только с ретровирусной инфекцией. Воспалительный процесс начинается в ответ на проникновение множества инфекционных агентов, поэтому наличие лимфаденита ещё не подразумевает положительный ВИЧ-статус.
Причины увеличения

Первичное увеличение лимфоузлов при инвазии ВИЧ возникает у половины пациентов. Оно появляется через несколько месяцев после заражения на фоне абсолютного здоровья. Часто такое состояние путают с ОРВИ или гриппоподобным синдромом. При воспалении паховых узлов на начальной стадии может быть ошибочное подозрение на наличие скрытых инфекций, передающихся половым путём. По мере прогрессирования заболевания лимфоузлы начинают увеличиваться в диаметре, достигая при ВИЧ-инфекции до трех и более сантиметров.
Вторичная лимфаденопатия при ВИЧ-положительном статусе обусловлена снижением защитных свойств организма и проникновением новых инфекционных агентов, которые вызывают лимфаденит или лимфангит. Так, при респираторных инфекциях увеличатся в первую очередь шейные, подбородочные, затылочные, околоушные, подмышечные или над- и подключичные узлы. При возникновении инфекции урогенитального тракта начинают воспаляться группы лобковых, паховых и бедренных лимфоузлов.
Снижение иммунных свойств организма влияет и на противоопухолевую защиту. Это может приводить к онкологическим процессам. Для каждого онкологического заболевания существует своя группа метастазов, которые поражаются в 100% случаев.
Симптомы воспаления
Воспаление и болезненность лимфоузлов при ВИЧ — признак присоединения новой инфекционной патологии. Симптомы лимфаденита включают в себя местные проявления воспалительной реакции и общие признаки интоксикации.
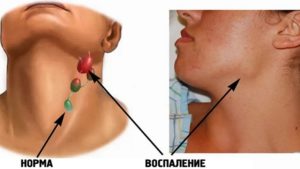
Локальная симптоматика лимфаденита представлена несколькими симптомами:
- резкая болезненность в области пораженного узла;
- увеличение в диаметре — размер лимфоузла может достигать 3 и более см;
- отечность и гиперемия кожных покровов и мягких тканей вокруг зоны воспаления;
- бугристая поверхность узла при пальпации, спаянность с подлежащими тканями.
Синдром общей интоксикации проявляется повышением температуры и общей слабостью. При большой концентрации токсинов в крови присоединяются головные и мышечные боли, нарушение сна и аппетита.
Болят ли лимфоузлы при ВИЧ
В лимфатических образованиях нет болевых рецепторов. Боль возникает в ответ на раздражение токсинами, образующимися во время жизнедеятельности возбудителей. Болят ли лимфоузлы при инфицировании ВИЧ, зависит от наличия воспаления. Если у пациента только лимфаденопатия, то болевой синдром отсутствует. Единственное, что беспокоит пациентов — сам факт наличия большого узла.
В редких случаях лимфоузлы при ВИЧ могут достигать чрезвычайно больших размеров и сдавливать расположенные рядом нервные стволы. В этом случае боль нарастает постепенно, в течение нескольких лет. Сначала наблюдается лёгкий дискомфорт и покалывание. На поздних стадиях сильное сдавление проявляется упорной стреляющей болью, иррадирующей по ходу нервного волокна. Болезненное состояние усиливается при движениях и не стихает в покое. Чтобы предупредить развитие такого грозного осложнения, при обнаружении увеличенного образования необходимо пройти полное обследование.
Лимфаденит отличается выраженными болями. Боль локализуется строго в проекции воспалённого узла и быстро прогрессирует, нарастая в течение нескольких суток. Характер болевого синдрома колеблется от слабовыраженных до сильных ноющих болей. Они усиливаются при надавливании на кожу над лимфоузлом или при пальпации самого узла.
Где и какие узлы воспаляются

Лимфаденопатия имеет диффузный характер и может локализоваться в любых местах. Какие лимфоузлы увеличиваются первыми при ВИЧ-инфекции, зависит от многих факторов. Значение имеет продолжительность заболевания и степень иммунодефицита.
На ранних стадиях у больных в патологический процесс вовлечено не более 3 или 4 групп лимфатических узлов. Наиболее часто в клинической практике наблюдается увеличение шейных узлов. Они расположены на передней поверхности шеи вдоль мышц. На втором месте по распространенности находятся подчелюстные или затылочные лимфоидные скопления. Гораздо реже могут воспаляться височные и околоушные лимфоузлы. Распространение лимфаденопатии происходит нисходящим путем. После головы и шеи поражаются подмышечные и околоключичные узлы, а затем в процесс вовлекаются лимфоузлы верхней конечности.
На лобке, в области паховых складок и промежности узлы воспаляются в 80% случаев. Сначала преимущественно поражается группа лобково-паховых лимфоузлов, затем процесс распространяется на область гениталий. На нижних конечностях лимфаденопатия проявляется на более поздних стадиях.
Виды диагностики
Предварительный диагноз устанавливается после физикального осмотра пациента. Врач пальпирует все группы лимфоузлов и оценивает их состояние. Учитывается болезненность, консистенция и подвижность узлов. Для лучшей визуализации назначают УЗ-исследование мягких тканей в области увеличенных узлов. Метод УЗИ позволяет точно определить их размеры и оценить состояние. Всем пациентам также показано проведение общеклинического и биохимического анализа крови для выявления симптомов воспалительной реакции.
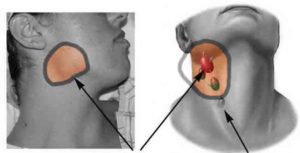
Диагностические мероприятия требуют проведения лабораторного обследования на ВИЧ и мазки на скрытые половые инфекции. Для женщин в список обязательных исследований включают онкоцитологический мазок, позволяющий исключить рак шейки матки. В некоторых случаях требуется проведение биопсии лимфатических узлов. Материал забирают тонкой пункционной иглой под зрительным контролем при помощи ультразвука. Для точного результата забор биоматериала осуществляется из нескольких пораженных узлов. Полученный материал исследуют под микроскопом для выявления аномальных (раковых клеток), воспаления или гиперплазии.
Лечение лимфоузлов при ВИЧ
Лимфаденопатия не имеет специфической фармакотерапии. Лечение подразумевает выявление и терапию этиологических факторов, послуживших причиной ее развития. При вторичных инфекциях подбирают схему антибиотикотерапии или противовирусные препараты. Для терапии лимфаденопатии, вызванной только вирусом иммунодефицита, назначают антиретровирусные медикаменты. При наличии болевого синдрома показана симптоматическая терапия: противовоспалительные и обезболивающие таблетки или мази. Выраженный положительный эффект оказывают курсы физиотерапии.
Читайте также:



