Может ли от трихомониаза подниматься температура
Вопрос: Повышается ли температура при трихомониазе?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Бывает ли температура при трихомониазе?
Для классического течения трихомониаза, за редкими исключениями, не характерно повышение температуры тела. В некоторых случаях температура может возрасти до 37 – 37,5 градусов. Если температура поднялась выше этого предела, то высока вероятность того, что развились осложнения.
Повышение температуры тела – это патофизиологический механизм, направленный на усиление защитных сил организма и мобилизацию иммунитета, который должен бороться с инфекцией. Развивается этот процесс под действием чужеродных белков, которыми могут быть частички микробных клеток, их эндотоксины или экзотоксины. Это активирует механизмы термогенеза, что и вызывает повышение температуры тела.
Так как при трихомониазе микроорганизмы не попадают в кровоток, фрагменты их клеток не могут активировать этот каскад патофизиологических реакций и поэтому температура может повыситься только под влиянием биологически активных веществ, образующихся в очаге воспаления. При этом, чем больше и активнее воспалительный процесс, тем вероятнее повышение температуры тела. При свежей трихомонадной инфекции масштабов воспалительной реакции обычно недостаточно для того, чтобы вызывать лихорадку. Таким образом, повышение температуры при трихомониазе указывает либо на крайне активное воспаление, либо на развитие осложнений.
Поражение внутренних органов при трихомониазе обычно сопровождается повышением температуры тела. Связанно это с тем, что воспалительный процесс в данных областях является массивным и крайне активным, с выбросом большого количества биологически активных веществ в кровоток.
Температура может возникнуть при поражении следующих органов:
1. уретра;
2. предстательная железа;
3. придаток яичка и яички;
4. семенные пузырьки;
5. влагалище;
6. канал шейки матки;
7. матка и ее придатки.
Уретра.
Поражение уретры возникает при трихомониазе довольно часто. Обычно, именно с уретритом связанно повышение температуры до 37 – 37,5 градусов. Кроме лихорадки возникают скудные слизисто-гнойные выделения, а также зуд половых органов при мочеиспускании.
Предстательная железа.
Поражение предстательной железы при трихомониазе у мужчин возникает довольно часто, особенно при затяжном течении. Острый воспалительный процесс в данном органе обычно вызывает температурную реакцию с повышением температуры тела до 38 – 39 градусов. Однако, в связи с тенденцией к скрытому течению, лихорадка быстро проходит. Другими признаками недуга являются тянущие боли в промежности, нарушение семяизвержения.
Семенные пузырьки.
Поражение семенных пузырьков (везикулит) при трихомониазе возникает нечасто. Типичным проявлением является повышение температуры тела до 38 – 39 градусов. Также возникают проблемы с семяизвержением, которое может быть затрудненным и даже болезненным.
Придаток яичка и яички.
Поражение придатка яичка и яичек - это тяжелая патология, которая в большинстве случаев вызывает ярко выраженную клиническую картину. Нередко возникает повышение температуры тела до 39 – 40 градусов, сильные боли в области мошонки и промежности, отек и покраснение мошонки.
Влагалище.
Поражение влагалища вызывает основные симптомы трихомониаза у женщин. При активном инфекционном процессе может стать причиной повышения температуры, которая возрастает до 37 – 37,5 градусов. Кроме того, могут возникнуть обильные белые пенистые выделения из влагалища, боли во время полового акта, чрезмерная сухость.
Канал шейки матки.
Поражение канала шейки матки может вызвать неспецифические симптомы, в том числе и температурную реакцию. Обычно данная патология протекает достаточно тяжело, с температурой 39 – 40 градусов, тянущими болями внизу живота, обильными выделениями.

Трихомониаз как болезнь развивается после заражения вагинальными трихомонадами, Trichomonas vaginalis, и вызванного ими воспаления. Микроорганизмы относятся к одноклеточным простейшим, способны самостоятельно активно передвигаться с помощью жгутиков и фиксироваться на эпителии влагалища или уретры. Далее трихомонады начинают размножаться и выделять продукты обмена, разрушающие клетки и вызывающие образование сначала эрозий, а затем и язв. Деструкция покровных тканей приводит к повышенному риску заражения ВИЧ, вирусами гепатитов В и С во время незащищённого полового контакта.
Всего известно около 50 вариантов трихомонад, из них в организме человека могут паразитировать вагинальная (она же урогенитальная), кишечная и оральная (ротовая). Кишечные трихомонады – особенно опасны, они становятся причинами воспаления тонкого и толстого кишечника – энтерита и колита, желчного пузыря – холецистита. Признаки кишечного трихомониаза: образование полипов и язв в пищеварительном тракте, В12-дефицитная анемия и мышечная слабость. Трихомонады, обитающие в полости рта и глотки, вызывают пародонтоз и кариес, воспаление миндалин.
Trichomonas vaginalis в начале заболевания дают картину воспаления влагалища (у женщин) и уретрита у мужчин.
Основной путь передачи трихомониаза – половой, контактно-бытовой путь как-то не рассматривают, хотя существует точка зрения, что заражение возможно через только что использованные банные принадлежности, на которых могли остаться свежие выделения больного трихомониазом.
Оральное и анальное заражение чрезвычайно редко, но в принципе возможно. Трихомонады в течение двух часов сохраняют подвижность вне организма человека, если температура внешней среды не более 40 градусов. Инкубационный период, который определяется как промежуток времени между заражением и появлением первых признаков болезни, при трихомониазе длится от 4 дней до 4 недель, в среднем – от недели до полутора, однако, как и при любой инфекции, он может удлиняться до 1 – 1,5 месяца или укорачиваться до 2-3 дней.
У мужчин возбудителей обнаруживают в уретре, предстательной железе и семенных пузырьках, из выделений – в сперме и секрете простаты. У инфицированных женщин – во влагалище и бартолиновых железах, цервикальном канале, уретре. Часто внутри трихомонад находят нейссерий и хламидий, в этих случаях гонорея и хламидиоз сопутствуют трихомонозу, усложняя диагностику и лечение болезни. Поэтому, некоторые микробиологи считают, что угрозу несут не столько сами трихомонады, сколько патогенные микробы, которые Trichomonas vaginalis транспортирует.
Особенности возбудителя трихомониаза

Вагинальная трихомонада первично поражает урогенитальный тракт, проникая в покровные клетки и паразитируя на них. При неблагоприятных условиях (изменение ниже или выше допустимых значений рН или температуры) трихомонады могут терять жгутики, превращаться в амебоподобную форму, замирать и ждать своего часа.
Все эти трансформации затрудняют диагностику трихомоноза, пациенты не получают нужного лечения и очень часто болезнь переходит в хроническую форму либо носительство инфекции. В основном, носителями (и распространителями) трихомонад становятся мужчины , т.к. клинические проявления трихомониаза у них практически незаметны.
Ещё одна неприятная особенность трихомонад – способность адаптироваться к лечебным препаратам, в частности к антибиотикам. Слишком часто больные трихомониазом не придают значения микро-симптоматике, связанной с внедрением и размножением возбудителей, и занимаются самолечением. В результате получают скрытую форму либо хронический вариант болезни с периодическими обострениями на стрессовые провокации, к которым относятся алкоголь, курение, переохлаждение и любые инфекционные заболевания, включая банальную простуду. У женщин обострению способствуют дисбактериоз влагалища и гормональные изменения. Во время менструаций трихомонады размножаются особенно активно, как и с наступлением беременности, поскольку рН влагалищной среды слегка сдвигается в щелочную сторону и становится весьма комфортной для микроорганизма.
Трихомонады чувствительны к высоким температурам (при температуре +43°С живет сутки, а при температуре +55°С погибает за полминуты), высушиванию и ультрафиолету, поэтому вещи больного после стирки достаточно просушить на солнце и трихомонада погибнет. А вот низкие температуры (чуть выше нуля) микроб переносит замечательно и может сохранять свои свойства в течение почти 5 суток.
Периоды и основные симптомы заболевания
Учитывая временные периоды проявлений болезни и их выраженность, трихомониаз разделяют на три клинические формы:
Острая фаза характеризуется яркой симптоматикой уретрита или кольпита (воспаления влагалища), подъёмом температуры и изменениями в крови, которые присущи бурному воспалительному процессу (лейкоцитоз, повышение СОЭ).
Хронический трихомониаз развивается, если заболевание длится больше двух месяцев. Симптоматика воспаления органов урогенитальной системы стёртая, часто обнаруживают сопутствующие половые инфекции.
Без лечения хроническая форма может обостриться либо перейти в скрытую – носительство трихомонад. При носительстве никаких проявлений инфекции нет, но в соскобах и выделениях из уретры или влагалища всегда обнаруживаются трихомонады.

Клинические симптомы трихомониаза и их выраженность зависят от сочетания нескольких факторов:
- Кислотность влагалища (рН), которая связана с деятельностью нормальной микрофлоры, у здоровой женщины находится в пределах 4,0-4,7. Отклонения от нормы происходят после приёма антибиотиков, изменений гормонального фона (менструация, климакс, беременность, пероральные контрацептивы); при использовании спермицидных вагинальных препаратов, а также после нервных перенапряжений или при быстрой смене климатических поясов.
Кислотность меняется, показатели смещаются к нейтральным или слабо-щелочным, защитные способности слизистой уменьшаются. При трихомонадном кольпите рН находится в пределах 5,5-6,0. Эти показатели еще соответствуют кислой среде, однако такой рН уже способствует размножению не только трихомонад, но и других условно-патогенных и патогенных микроорганизмов. - Состояние клеток слизистой уретры или влагалища. В норме слизистая мужской уретры покрыта преимущественно переходным эпителием, а женская, как влагалище и шейка матки, выстланы неороговевающим многослойным плоским эпителием (МПЭ). При проникновении трихомонады, несущей в своем организме другие патогенные агенты, на шейку матки, в МПЭ могут происходить диспластические изменения, при которых клетки теряют способность дифференцироваться, при этом меняются свойства эпителия и одновременно нарушается его защитная функция.
- Сопутствующая микрофлора: внутри трихомонад можно обнаружить хламидий и возбудителей гонореи. Соответственно меняются проявления болезни, к симптомам трихомоноза присоединяются проявления хламидиоза и гонореи.
Главные симптомы трихомониаза – это выделения из уретры или влагалища, входных ворот инфекции. Среди женщин данный признак наблюдают примерно у 8 из 10, у мужчин – в половине случаев трихомоноза.
Трихомониаз у женщин

выделения при трихомониазе имеют характерную цветовую гамму
Частый признак трихомониаза – боль в области влагалища во время полового акта, при уретрите ощущается локальный зуд и жжение во время мочеиспускания. Возможно небольшое кровотечение из влагалища и распространение зуда на кожу внутренней стороны бёдер. Сопутствующие симптомы интоксикации можно принять за переутомление: слабость, небольшие головные и мышечные боли, упадок сил, температура 37,0-37,2.
Заражение трихомониазом почти в половине случаев сочетается с микоплазмозом, в 29-30% с гарднереллёзом и гонококковой инфекцией, в 20% с хламидиозом и уреаплазмозом.
Только в 10% от всех выявленных случаев причиной заболевания стала моно-инфицирование Trichomonas vaginalis. Также нарушается нормальное распределение микрофлоры влагалища: во время болезни увеличивается доля дрожжевых грибков (кандидоз), стрепто- и стафилококков, а количество молочнокислых бактерий снижается.
Причинами усиления симптоматики трихомониаза у женщин могут стать уязвимая иммунная система, сопутствующие воспаления, неполноценный рацион и гиповитаминоз. При трихомонозе обостряются все проблемы с мочеполовыми органами, болезнь отражается на состоянии кожи: на лице в области вокруг губ возможна гнойничковая сыпь.
Трихомониаз у мужчин
Отличия трихомониаза у мужчин – это скудная симптоматика и скрытое течение, часто наблюдается носительство. Первые признаки связаны с уретритом: жжение и боли при мочеиспускании, возможно выделение слизи или гноя из уретры, прожилки крови в сперме. Далее инфекция с уретры распространяется на предстательную железу и начинается её воспаление (простатит), затем – на семенные пузырьки (везикулит). Трихомонады выделяют вещества, лишающие сперматозоиды подвижности, а при везикулите нарушается продуцирование мужских половых клеток. Впоследствии всё может закончиться бесплодием.
Заражённый может не подозревать, что он – источник распространения инфекции, и передать трихомонаду сексуальным партнёрам или членам семьи. Поэтому, если у мужчины наблюдаются хоть малейшие признаки урогенитальной инфекции, нужно обратиться к урологу и сдать анализы не только на трихомониаз, но и на другие ИППП.
Признаки трихомонадного (да и любого другого) простатита:

- Боль в промежности, районе лобка, в паховых областях и в анусе;
- Тупые боли в пояснице, отдающие во внутреннюю часть бедра;
- Неприятные ощущения в процессе дефекации и мочеиспускания;
- Выделение слизи или гноя из уретры при напряжении мышц живота;
- Проблемы с эрекцией (присоединяются после воспаления нервов, которые проходят через простату);
- Постоянный субфебрилитет (37-37,2°);
- Непреходящее плохое настроение.
Ремарка по поводу настроения: характерный признак при хроническом простатите – изменение психики по типу депрессивного невроза. Мужчина недоволен всегда и всем, очень раздражителен, озабочен лишь своим самочувствием и абсолютно лишён способности мыслить критично. К тому же из-за болезни он меньше ест; падает глюкоза в крови, что выражается агрессивным поведением. Считается, что для успешного лечения простатита врач должен быть не только хорошим урологом, но и отменным психологом.
Осложнения трихомониаза
Trichomonas vaginalis может нести в себе бактерии, при этом не лишая их патогенности. В этих случаях при инфицировании другого человека ему передаётся не только трихомониаз, но и другие венерические болезни, чаще – гонорея (более 30% случаев сочетанной инфекции).
Трихомонады, попав в организм человека, начинают паразитировать за счёт его клеток, активно размножаться и выделять продукты обмена. Иммунная система ослабляется, на фоне трихомониаза серьёзно увеличивается риск заразиться ВИЧ, вирусами папилломы, гепатитов В и С. Возникают новые либо обостряются старые инфекции мочеполовой системы, приводя к циститу и пиелонефриту, образованию язв и эрозий на половых органах. У мужчин поражается головка пениса и крайняя плоть , у женщин – влагалище и шейка матки . Наиболее часто трихомониаз осложняется бесплодием.
Диагностика
Диагностика трихомониаза основана на традиционном алгоритме – опрос, осмотр, данные анализов. Во время опроса выслушивают основные жалобы пациента, выясняют связь между появлением симптоматики и половой жизнью, стараются определить источник заражения. У женщин выясняют наличие хронических воспалений наружных и внутренних половых органов, были ли случаи невынашивания беременности, аборты, осложнения во время беременности и родов. Также спрашивают, заметила ли она признаки уретрита у сексуального партнёра. Мужчин опрашивают относительно признаков уретрита и простатита, проблем с эрекцией.

Затем приступают к осмотру, оценивают состояние половых органов – есть или нет гиперемия и отёк, эрозирование или участки изъязвлений, кровоизлияния и абсцессы. Выясняют локализацию и характер выделений, берут мазок на флору и цитологию, у женщин – из канала шейки матки, влагалища и уретры, у мужчин – из отверстия уретры. При необходимости назначают бактериологический анализ (бак посев).
В анализе мочи может присутствовать количество лейкоцитов и эритроцитов выше допустимого уровня. Наличие цилиндров в моче указывает на вовлечение в патологический процесс мочевого пузыря и почек, что бывает довольно редко. Секрет простаты и сперма – лейкоциты, следы крови, малоподвижные сперматозоиды.
В свежем мазке из уретры или шейки матки видны подвижные трихомонады, в окрашенном фиксированном препарате – одноклеточные грушевидные (реже округлые) организмы со жгутиками или без них, но с характерным миндалевидным розовым ядром с заостренными краями. В фиксированном препарате на большом увеличении их трудно с чем-нибудь спутать, хотя на малом артефакты (чешуйки плоского эпителия с разрушающимися ядрами) очень и очень напоминают трихомонаду. Главным отличием артефактов от трихомонад являются округлые ядра.
Культуральный метод – посев на питательную среду, выделение трихомонад и повторный посев с целью определения чувствительности к антибиотикам. Требует времени от 7 до 10 – 14 дней, но в дальнейшем облегчает лечение и повышает его эффективность. Бак посев показан при хронической форме трихомониаза и при подозрении на носительство.
Лечение
Лечение трихомониаза проводят на основе обнаружения возбудителя, даже если симптоматика заболевания отсутствует. Лечить нужно одновременно всех сексуальных партнёров, половая жизнь и алкоголь строжайше запрещены вплоть до полного выздоровления.
Для лечения острой не осложнённой формы заболевания применяются антибиотики с антипротозойным (против простейших) действием. Основной препарат – метронидазол (трихопол), либо однократно 2 г внутрь, либо курс 5-8 дней по 400 мг х 2 в сутки. Принимают во время или после еды, таблетки не разжёвывают. Женщинам дополнительно назначают свечи либо вагинальные таблетки с трихополом. Курс лечения повторяют через 3-4 недели, если контрольный анализ ПЦР был положительным в отношении трихомонад.
Схема лечения для детей: курс метронидазола10 дней, суточную дозу делят на два приёма. Для детей от 2 до 5 лет 250 мг в сутки, до 10 лет 375 мг/сут., старше 10 – 500 мг/сут. При беременности назначают метронидазол однократно 2 г, но только начиная со II триместра.
Препараты для местного лечения помогают справиться с локальной инфекцией и воспалением. Преимущества – снижение токсического влияния фарм. препаратов на организм в целом, уменьшение риска аллергии и практически нулевая нагрузка на печень и почки. Женщинам назначают вагинальные шарики или таблетки метронидазол по 0,5 г х 1 в сутки, курс 6 дней. Вагинальные таблетки перед введением во влагалище следует на 15-20 секунд опустить в стакан с водой, чтобы начала растворяться защитная оболочка. После введения таблетки нужно полежать хотя бы полчаса. Вагинальные препараты лучше использовать на ночь, перед сном.
Для инстилляций в уретру применяют протаргол, 1-3% раствор. Он также эффективен, если трихомониаз сопровождает гонорея. Препарат хорош как антисептик, в качестве вяжущего и противовоспалительного лекарства. Для инстилляции требуются стерильные катетеры, процедуры проводятся в амбулаторных условиях.
Через неделю после окончания полного курса лечения, а затем ещё дважды с паузой в месяц, назначают контрольные анализы (ПЦР). Женщинам проводят обследование 3 цикла подряд, после менструации. Если ПЦР была негативной в течение 1-2 месяцев у мужчин и 3-4 мес. у женщин, то пациенты считаются вылеченными.
Народные рецепты
Народные средства не смогут вылечить трихомониаз, но вполне приемлемы настои трав для спринцеваний, фито-чаи в качестве лёгких антидепрессантов и иммуномодуляторов, питательные смеси для восполнения дефицита витаминов и минеральных веществ.

Столовую ложку сушёных цветков и травы заливают 1л кипятка, настаивают 1 час. Принимать по стакану трижды в день. Отличное средство от депрессии, которая развивается при длительной болезни, например при хроническом простатите.
Принимают до еды, трижды в день. Как иммуномодулятор мобилизует защитные системы организма, имеет противовоспалительное действие, ускоряет заживление язв и эрозий.
По 1 столовой ложке коры дуба, цветков ромашки аптечной, по 2 – крапивы и цветков календулы. Смесь заливают 1 л кипятка, настаивают 2 часа. Применяют 1 раз в сутки, на курс 5-7 процедур. Действие компонентов – антисептическое, дубящее, противовоспалительное и обезболивающее.
Сухофрукты – чернослив, курага, инжир; грецкие орехи и целые лимоны берут в равных пропорциях, пропускают через мясорубку. Массу смешивают с мёдом, чтобы получить консистенцию густого пюре. Принимают с утра по 1 столовой ложке. Смесь тонизирует, придаёт энергии.
Видео: трихомониаз в программе “Жить Здорово!”
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Хронический трихомониаз
В современной дерматовенерологии, хронический трихомониаз относится к самым распространенным венерическим инфекциям.

За счет своей подвижности трихомонады активно обсеменяют все органы репродуктивной системы мужчин и женщин.
А особенности строения позволяют возбудителям уклоняться от иммунного ответа.
Если человек пытается вылечить хронический трихомониаз самостоятельно, то очень высок шанс столкнуться со стойкостью микробов к лекарствам.
Из-за чего симптомы возвращаются снова и снова.
Более того: даже врачам дерматовенерологам приходится изрядно потрудиться, чтоб избавить пациента от проблемы и влекомых ею осложнений.
Суть проблемы хронического трихомониаза
Согласно данным ВООЗ, трихомонадами ежегодно заражаются более 200 млн человек.
В группе риска:
- мужчины и женщины, допускающие эпизоды незащищенного секса со случайным половым партнером;
- категория людей, оказывающих сексуальные услуги на коммерческой основе;
- потребители таких услуг;
- жители крупных городов.
В сельских регионах заболеваемость ниже.
Но такую разницу объясняют слабой диагностикой трихомониаза на селе, а не более высоким уровнем сексуальной культуры у не урбанизированных людей.
Проблема в том, длительный воспалительный процесс, вызываемый трихомонадами, приводит к расстройству функции органов репродуктивной системы.
Мужские проблемы и хронический трихомониаз
У мужчин, осложнениями хронического трихомониаза являются:
- простатит с нарушением мочеотделения и синтеза сока простаты;
- везикулит, приводящий к проблемам с эякуляцией;
- эпидидимит и орхит, на фоне которых страдает выработка и созревание спермы;
- уретрит с формированием стриктур мочеиспускательного канала;
- бесплодие.
Трихомонады активно прикрепляются к сперматозоидам, мешая им полноценно двигаться.
А при давних, хронических процессах, происходит деформация и заращение семявыносящих протоков.
Вследствие чего мужское бесплодие становится необратимым.
Женские проблемы и хронический трихомониаз
Женщинам, трихомонады доставляют не меньше неприятностей.
Возбудители достаточно быстро проникают в мочевой пузырь, провоцируя мучительные циститы.

А при поражении придатков и яичников – нарушают цикл, меняют гормональный фон.
Очень серьезными являются осложнения хронического трихомониаза в плане беременности.
Затрудняется зачатие, инфекция мешает нормальной имплантации плодного яйца в эндометрий, приводит к нарушению развития плаценты, фетоплацентарной недостаточности.
Как следствие – возникает женское бесплодие, ранние выкидыши, замирания беременности и гипотрофия плода.
По мере прогрессирования трихомониаза возбудители проникают в матку, а оттуда – в маточные трубы.
Вследствие этого, конец маточной трубы, открывающийся в брюшную полость (фимбриальный), запаивается, приводя к трубному бесплодию.
Исправить ситуацию и вернуть способность забеременеть можно только хирургическим путем.
Характерным осложнением являются реактивные артриты.
Сами по себе, трихомонады в полость суставов не проникают, но своим присутствием раздражают иммунитет.
Тот начинает атаковать собственные структуры из соединительной ткани.
Развивается реактивный артрит.
Осложнением его становятся грубые поражения суставов, деформации, стойкие нарушения их функции.

Но если болезнь не запускать, то суставные изменения на ранних этапах процесса полностью обратимы.
Такие серьезные последствия требуют относиться к инфекции очень серьезно.
И при любых признаках воспаления со стороны половых органов – обращаться к врачу дерматовенерологу для обследования, уточнения диагноза и лечения.
Иначе, в течение 2-4 недель после начала острых симптомов, трихомониаз перейдет в хроническую стадию.
Признаки хронического трихомониаза у мужчин
Симптомы хронического трихомониаза у мужчин (чаще встречается один из указанных в списке, но не исключается и сочетание сразу нескольких проявлений):
- непостоянные скудные слизистые выделения из уретры, учащение позывов к мочеиспусканию, раздвоение струи мочи – хронический уретрит;
- покраснение листков крайней плоти, образование эрозий и язв на коже и головке, фимоз и парафимоз – хронический баланопостит;
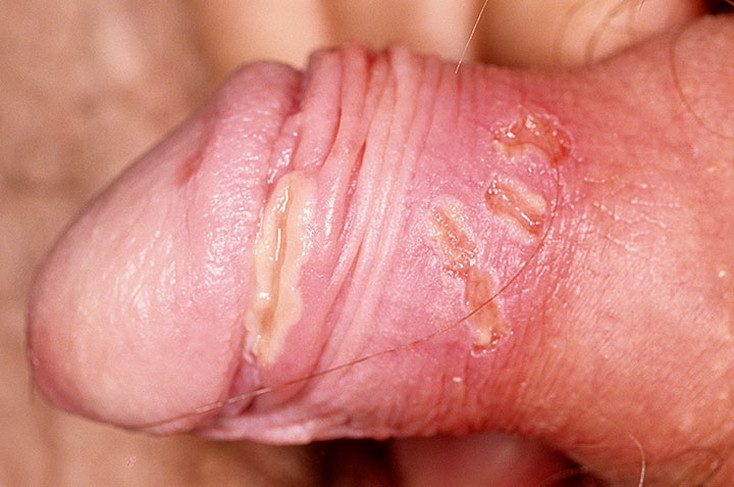
Для хронического трихомониаза характерно, что описанные выше симптомы способны периодически обостряться, привлекая к себе внимание, и так же самостоятельно стихать.
Но только на время.
Симптомы хронического трихомониаза у женщин
Как и у сильного пола, хронический трихомониаз у женщин обладает многоочаговостью.
Причем до 80% случаев протекают без негативных проявлений.
Если же симптомы и будут, то следует обращать внимание на такие явления:
- зуд в области входа во влагалище, пигментация кожи, периодически усиливающиеся выделения из половых органов – вульвит;
- участки гиперемии, отека, эрозии и диспареуния на таком фоне – хронический вестибулит;
- для хронического трихомонозного кольпита характерны гиперемия и небольшой отек входа во влагалище, болезненность слизистой вагины, непостоянные бели слизистого или слизисто-гнойного характера;
- боли и резь при акте мочеиспускания, скудные выделения из уретры (может и не быть) – хронический уретрит;
- болезненные узелки у наружного отверстия уретры – парауретрит, скенеит;
- тупые боли над лобком – хронический цистит.
Поражение внутренних отделов половых органов женщин при хроническом трихомониазе, выраженных симптомов не имеет.
Насторожить в этом плане должны:
- периодические кровомазанья после секса;
- эпизодические скудные бели;
- нерегулярные и обильные менструации;
- боли в малом тазу с одной стороны (указывают на сальпингит).
Серьезным осложнением хронического трихомониаза у женщин является переход инфекции на яичники.
Микробы приводят к уплотнению внешней оболочки органа, из-за чего нарушается нормальное созревание фолликулов.
Кроме того, когда фолликул вскрывается, трихомонады проникают внутрь яичника, формируя абсцессы и кисты.
Как следствие – возникает женское бесплодие, которое уже может стать необратимым.
ВИЧ и хронический трихомониаз
Обе инфекции передаются одинаковым путем, поэтому могут и сочетаться.
На фоне иммунодефицита трихомонады ведут себя очень активно: бели, пенистые выделения, боль и воспаление у женщин и мужчин во всех типичных для инфекции местах.
Параллельно – присоединяются грибки, неспецифическая флора.
Таких пациентов обследовать и лечить несколько сложнее, необходима разносторонняя терапия, обязательно – антиретровирусные препараты.
Диагностика хронического трихомониаза
Уберечь от тяжелых и опасных осложнений заболевания, способна только профессиональная многоплановая диагностика инфекции.
Ведь необходимо учитывать, что при хроническом трихомониазе анализы нужно брать с разных участков и отделов мочеполовой системы мужчин и женщин.
Клинические рекомендации предусматривают:
- собирать диагностический материал из всех возможных очагов – мазок из уретры, вульвы, вагины, цервикального канала, проток баротилиниевых желез, брать пробы мочи, спермы и простатического сока;
- в процессе диагностики, с отрицательных локаций брать анализы 2-3 раза;
- собранные образцы исследовать несколькими разными методиками.
Чтоб повысить вероятность попадания микробов в диагностический материал, при обследовании пациентов с хроническим трихомониазом применяются провокационные пробы:
- накануне сбора материала рекомендуют принять немного алкоголя (лучше – пива), поесть острой или соленой пищи;
- сделать укол повышающего температуру раствора пирогенала;
- провести сеанс диатермии (подогрева) половых органов;
- бужирование уретры.
Женщинам рекомендуют приходить на анализы в первые два дня после месячных.
Смысл провокационных проб в том, чтоб снизить уровень местного иммунитета.
Вследствие этого трихомонады начинают активно размножаться и вероятность, что они попадут в мазок, анализ мочи, спермы или сока простаты – значительно возрастает.
Диагностика хронического трихомониаза
Методов диагностики хронического трихомониаза несколько:
- микроскопия;
- культуральный посев (бактериологический);
- иммунологический;
- генодиагностический.
Также важно обследовать пациентов на другие венерические и гемотрансмиссивные инфекции: гонорею, хламидиоз, ВИЧ и так далее.
Микроскопия при хроническом трихомониазе
Достаточно эффективный, дешевый и доступный метод.

Материал – мазки, моча, сперма и сок простаты.
Применяются два варианта исследования – свежего образца (раздавленной капли) и зафиксированного препарата.
Когда материал берет опытный дерматолог и сразу передает на исследование, лаборант может заметить в препарате характерные округлые или овальные подвижные организмы – трихомонады.
Но чаще применяются отпечатки на стекло с последующим окрашиванием и микроскопией.
При профессиональном подходе к сбору и анализу, чувствительность методики достигает 82 %, специфичность также составляет примерно 80 %.
Так как при давних процессах в образцах могут попадаться единичные микробы.
Точность результатов, при соблюдении всех требований к забору, транспортировке и культивации диагностического материала достигает 95 %.
Образцы – моча, мазки, сок простаты и сперма.
Собранные пробы помещают на специальные питательные среды, на которых не могут размножаться никакие другие микроорганизмы, кроме трихомонад (добавляют антибиотики).
После посева образец с питательной средой ставят в термостат в бескислородной атмосфере и при оптимальных температуре, влажности.
Рост трихомонад при посеве можно заметить на 2-5 день культивации, что служит подтверждением диагноза.
Дороговизна и долгое ожидание результатов при культуральном исследовании, заставили исследователей искать возможность трихомонад по антителам в крови.
Метод действительно информативный, так как при хроническом трихомониазе иммуноглобулины в крови будут обязательно, даже если микробов не найдут в мазках и посевах.
Для проведения анализов крови используют ИФА, РПГА.
Но так как качественные реактивы – недешевые, то иммунологические тесты для таких исследований применяются мало.
Тем более, что сейчас разработаны не менее точные молекулярные тесты.
Молекулярно-диагностические методики применяются для диагностики хронического трихомониаза все активнее.
Для анализов используется диагностический материал из потенциальных очагов инфекции – уретральный и вагинальный мазки, образцы мочи, спермы и сока простаты.
Методик генодиагностики несколько: латекс-агглютинация, иммуноферментный анализ, моноклональные антитела к патогенному виду трихомонад – T. vaginalis, ДНК-гибридизация и ПЦР.
Наибольшей чувствительностью и специфичностью обладает именно ПЦР.
Поэтому доктора активно применяют ее для обследования мужчин и женщин с хроническим трихомониазом.
Анализ требует не более 6 часов, и, благодаря широкому внедрению, обладает доступной стоимостью.
Единственный недостаток – ПЦР еще не способна установить, к каким препаратам трихомонады выработали стойкость.
Такую информацию может предоставить только бактериологический посев.
Лечение хронического трихомониаза
Единственный способ справиться с давними процессами – индивидуальный подход к каждому пациенту.
Грамотный дерматовенеролог планирует курс из трех этапов:
- Первый – подготовительный, который включает витамины, интенсивное местное лечение и антиоксиданты.
- Второй – базисная терапия, где назначаются антипротозойные средства, ферменты и иммуномодуляторы.
- Третий – восстановительный этап с гепатопротекторами, физиотерапией и завершающей витаминотерапией.
Рассмотрим основные компоненты схемы подробнее.
Основная группа препаратов, производные 5-нитроимидазола.
Самый распространенный – метронидазол.
Следующие поколения лекарств из этой категории – тинидазол, орнидазол, секнидазол.
Большинство из них выпускаются в двух формах: таблетированных для приема внутрь и в виде вагинальных свечей для местного лечения.
Есть формы для внутривенного введения – Метрогил во флаконах.
Большинству больных людей достаточно таблеток.
Но иногда при хроническом трихомониазе возникают острые явления, требующие начинать терапию с внутривенных капельниц (препарат метронидазола – Метрогил).
Типичная схема борьбы с хроническим трихомониазом предполагает использование одного из вариантов:
- метронидазол по 0,25 грамм 3 раза в день на протяжении 5 суток;
- тинидазол по 0,5 грамм раз в день на протяжении 4 дней;
- орнидазол по 0,5 г раз в день на протяжении 5 дней;
- секнидазол 2 грамма однократно;
- ниморазол по 0,5 г раз в день на протяжении 3 дней.
Доза, кратность приема и длительность терапии, определяются врачом индивидуально, поэтому будут меняться.
Важно запомнить: ни одна схема, основанная на однократном применении даже больших доз препаратов, не поможет гарантированно вылечить хронический трихомониаз.
У многих женщин на фоне приема патогенетических препаратов развивается молочница (кандидоз).
Поэтому пациенткам рекомендуется одновременно принимать противогрибковые средства.
Препаратов, способных активировать иммунитет, существует немало.
Их назначение при лечении хронического трихомониаза однозначно оправдано.
Альтернативой могут стать неспецифические иммуностимуляторы – Тактивин, Тималин.
Подойдут любые поливитаминные комплексы с повышенным содержанием витаминов группы B и аскорбиновой кислотой.
Женщинам будет полезен еще и витамин E.
Напомним, при хроническом трихомониазе развиваются фиброзные изменения (более уязвимы женщины).
Поэтому, чтоб полностью вылечить заболевание и предупредить трубное бесплодие, назначаются препараты протеолитических ферментов: лидаза, трипсин и другие.
Крайне важный компонент, так как при хроническом трихомониазе в разных участках мочеполовой системы формируются скопления возбудителей, недоступные препаратам системного действия.
В первую очередь это касается женщин.
Во влагалищной слизи много возбудителей, а туда лекарства из крови проникнуть не могут.
Как правило, применяются вагинальные свечи на основе метронидазола, орнидазола и так далее.
Хороший клинический эффект достигается при лечении хронического трихомониаза у женщин с применением комплексных свечей.
В состав входит метронидазол, антибиотик и противогрибковое средство.
Начинать местное лечение необходимо до применения лекарств системного действия, как правило, – ставится одна вагинальная свеча два раза в день на протяжении 7-14 дней.
В амбулаторных или стационарных условиях женщинам рекомендуется проводить обработки влагалища или вагинальные ванночки безопасными антисептиками.
Например, мирамистином, хлоргексидином, слабым раствором марганца и/или кремами с противопротозойными средствами (метрогил, тинидазол).
При наличии хронического уретрита, и женщинам и мужчинам назначаются инстилляции противомикробных средств в уретру. Хронический простатит при трихомониазе требует сеансов массажа простаты, но только после стихания воспаления.
Женщинам с аднекситом рекомендуют УФО, электрофорез.
Выздоровление подтверждают контрольными анализами ПЦР и посевом.
Мужчинам на 7-10 сутки с дня окончания лечения пальпируют простату, а на 12-14 день – проводят провокационную пробу (выше писали о ней) и проверяют мазки из уретры.
Женщинам берут мазки спустя 7-8 суток от окончания лечения и затем – еще по разу в течение трех циклов.
Рецидивы и неудачи лечения хронического трихомониаза
Не стоит верить, если женщина говорит, что вылечила хронический трихомониаз без обращения к врачу, в домашних условиях.
То же самое верно и в отношении мужчин.
Без уточнения масштабов процесса, комплексного лечения и лабораторного подтверждения выздоровления, заболевание обязательно вернется.
Основная причина – малая дозировка или длительность приема лекарств, игнорирование скрытых очагов инфекции в простате, яичниках.
Существенное значение также имеет вероятная устойчивость трихомонад к препаратам метронидазола или другим лекарствам (проверить ее без посева невозможно).
При застарелых формах хронического трихомониаза достичь полного выздоровления после первого же курса бывает сложно даже на фоне полноценного лечения.
Но лечиться стоит, так как осложнения инфекции – гораздо опаснее.
При подозрении на хронический трихомониаз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


