Осложнения после операции аппендицита у вич инфицированных
Аппендицит встречается с увеличением частоты ВИЧ-инфицированных по сравнению с ВИЧ-инфицированными людьми. Связанный с ЦМВ аппендицит специфически представляет типичные симптомы аппендицита, включая хирургический живот, лихорадку и лейкоцитоз, и может иметь более тяжелый курс с более высокой смертностью, чем другие типы инфекционного аппендицита. Мы сообщаем о первом случае аппендицита CMV в качестве проявления воспалительного синдрома иммунной реконструкции (IRIS).
Пациентка была 38-летней женщиной с недавним диагнозом ВИЧ-инфекции, которая жаловалась на правую боль в нижнем квадранте, анорексию, тошноту и лихорадки через две недели после начала антиретровирусной терапии. Острый аппендицит подозревался, и пациент подвергся аппендэктомии. Патологическое исследование резецированной аппендикулярной ткани продемонстрировало воспаление с перфорацией и цитопатическими изменениями, характерными для ЦМВ, которые были положительными для ЦМВ иммуноостазом. Эта презентация ЦМВ внезапно после начала антиретровирусной терапии с выраженной клеточной инфильтрацией ткани соответствует CMV-IRIS, представляющему собой аппендицит.
Аппендицит может быть редким проявлением ЦМВ-ИРИС у ВИЧ-инфицированных пациентов, которые начинают антиретровирусную терапию. Оценка аппендикулярной ткани для цитопатических изменений и ЦМВ следует рассматривать при остром аппендиците у ВИЧ-инфицированных лиц.
Комбинированная антиретровирусная терапия (АРТ) снизила смертность от оппортунистических инфекций цитомегаловируса (ЦМВ) у ВИЧ-инфицированных пациентов
[1]. ЦМВ продолжает приводить к заболеваемости и смертности у пациентов, начинающих АРТ при низких количествах лимфоцитов CD4, иногда в результате воспалительного синдрома воспаления иммунитета (ИРИС). Мы представляем случай разоблачения CMV-IRIS у ВИЧ-инфицированного пациента после начала АРТ.
Аппендицит происходит с увеличением частоты у ВИЧ-инфицированных пациентов по сравнению с неинфицированными ВИЧ-инфицированными пациентами
[2]. Было показано, что ряд оппортунистических патогенов или злокачественных новообразований, связанных со СПИДом, вызывает аппендицит у ВИЧ-инфицированных пациентов, включая саркому Капоши
[3], Strongyloides
[4], туберкулез Mycobacterium
[5] и комплекса Mycobacterium avium
[6].
Tucker et al. опубликовал первый отчет об аппендиците CMV у ВИЧ-инфицированного пациента в 1989 году
[7], и с тех пор в литературе описано десять дополнительных отчетов об аппендиците ЦМВ у ВИЧ-инфицированных
9. Десять из одиннадцати пациентов сообщили о наличии боли в правом нижнем квадранте, а в восьми из них отмечалась лихорадка во время презентации (см. Таблицу
1)
14. CMenden аппендицит, как правило, имеет сходные симптомы
[17,18], но может иметь более высокую смертность, чем другие идентифицированные этиологии аппендицита
[12,17].
Сообщалось о случаях аппендицита CMV у ВИЧ-инфицированных пациентов с 1988 года по настоящее время
NR: не сообщается; M: мужчина; F: женщина; RLQ: правый нижний квадрант; ТТП: нежность к пальпации, IHC: иммуногистохимия. WBC: лейкоциты.
В исследовании аутопсии ВИЧ-положительных пациентов ЦМВ была наиболее часто изолированной оппортунистической инфекцией, хотя подавляющее большинство пациентов были бессимптомными,
[19]. У этого конкретного пациента биопсия продемонстрировала существенное воспаление и некроз, а также обильные положительные клетки ЦМВ, что делает ЦМВ вероятной причиной аппендицита, а не случайным нахождением.
Пациент, зарегистрированный в одобренном Институтом по обзору, проспективном исследовании ВИЧ-1-инфицированных, наивных пациентов с ИБС с показателем CD4 ниже 100 клеток / мкл в Бетесде, штат Мэриленд, через месяц после нового диагноза ВИЧ. Во время регистрации пациент жаловался на потерю веса 23 кг и имел количество CD4 72 Т-клеток / мкл и плазменную РНК ВИЧ 284,010 копий / мл. Вирусный генотип показал вирус дикого типа, и она была инициирована на Эфавиренц / Эмтрицитабин / Тенофовир. ПЦР ЦМВ в крови у нее была отрицательной на исходном уровне, IgG CMV был положительным (4,460 U) и CMV IgM был отрицательным.
Через две недели после начала АРТ пациент вернулся к уходу с четырехдневной историей судорожной боли в животе преимущественно в правом нижнем квадранте, а также при тошноте и анорексии без озноба, рвоты, диареи, мочевых симптомов или выделения из влагалища. Пациент был лихорадочным (38,8 ° C) и тахикардическим (124 bpm). Абдоминальное исследование выявило нормоактивные звуки кишечника с прямой нежностью к пальпации в нижних брюшных квадрантах (справа больше, чем слева). Охрана, жесткость и отскок отсутствовали, а оставшаяся часть экзамена не была нарушена.
CBC продемонстрировал лейкопению (лейкоциты 2,58 К / мкл) с 0,8% незрелыми гранулоцитами. Щелочная фосфатаза составляла 186 МЕ / л (по сравнению с 140 МЕ / л на исходном уровне), с нормальными уровнями печени и поджелудочной железы. CRP увеличился до 8,52 мг / дл с 1,95 мг / дл в начале исследования. ПЦР CMV для крови обнаруживали при 750 копий / мл. Брюшной КТ показало утолщение аппендикса с жирной скруткой и легкой лимфаденопатией тазовой боковины, преимущественно на правой стороне, соответствующей аппендициту. Пациентка прошла неосложненную лапароскопическую аппендэктомию, получала IV метронидазол и ванкомицин perioperatively, и была выписана на третий день после операции. Патологическое исследование аппендицитальной ткани пациента показало аппендицит с запечатанной перфорацией и доказательствами ЦМВ-инфекции. Была отмечена лимфоидная гиперплазия со зрелыми лимфоцитами и плазматическими клетками (рис.
1А). Иммуногистохимия показала, что лимфоцитарная инфильтрация состояла из смеси Т-клеток и поликлональных В-клеток с равным распределением каппа каплей легкой цепи иммуноглобулина и окрашивания лямбда, что делает невозможным лимфому. Нейтрофильная инфильтрация была недостаточной. Гибридизация in situ для EBV-вирусов маленькой РНК (EBER) была отрицательной. Вирусное окрашивание ЦМВ было положительным во многих клетках, показывающее типичные цитопатические изменения ЦМВ-инфекции, включая клеточное и ядерное расширение и ядерные включения (рис.
1B), и были распределены по всей толщине стенки кишечника.
Гистопатологическое исследование приложения. A: Гематоксилин и эозиновое пятно, показывающее лимфоплазматическую гиперплазию и рассеянные увеличенные клетки (стрелка) с особенностями, характерными для ЦМВ-индуцированных цитопатических изменений. B: иммуноокрашивание CMV, демонстрирующее CMV-инфицированные клетки по всей толщине стенки кишечника (стрелки). Вставка рисунка иллюстрирует зараженную клетку с более высоким представлением мощности, изображающую клеточное и ядерное расширение с ядерными включениями.
Пациент вернулся в клинику через 3 недели с жалобами на увеличение боли в животе и два эпизода гематоцезии. Валганцикловир был инициирован для подозрения на колит ЦМВ (эндоскопия не могла быть выполнена из-за недавней абдоминальной хирургии). Пациентка завершила две недели терапии валганцикловиром с полным разрешением всех симптомов.
Высказывалось предположение, что аппендицит у ВИЧ-позитивных пациентов может быть результатом ИРИС, вероятно, из-за реактивной лимфоидной ткани в приложении
[20,21]. Хотя ЦМВ-ИРИС у ВИЧ-инфицированных пациентов в основном сообщалось как увеит у пациентов с ЦМВ-ретинитом
[22], аппендицит может быть редким проявлением ЦМВ в этой клинической ситуации. Этот пациент представляет собой первый опубликованный случай аппендицита в результате CMV-IRIS. Учитывая частоту коинфекции ЦМВ и широкое распространение ЦМВ в желудочно-кишечных трактах пациентов со СПИДом, доля избыточных случаев аппендицита у ВИЧ-инфицированной популяции может быть связана с появляющимися иммунными ответами на ЦМВ после начала АРТ.
Письменное информированное согласие было получено от пациента для публикации этого отчета о случаях заболевания и любых сопроводительных изображений. Копия письменного согласия доступна для обзора редактором этого журнала.
Авторы заявляют, что у них нет конкурирующих интересов.
VS и SK оказали клиническую помощь больному. HWW обеспечивал патологический диагноз и изображения. KF, VS и IS написал рукопись. Все остальные читали и утвердили окончательную рукопись.
Доступ к этой публикации можно получить здесь:
Распределение ВИЧ-инфицированных больных, которым произведена аппендэктомия, в зависимости от стадии заболевания. Анализ оперативных доступов при разных формах острого аппендицита. Анализ послеоперационных осложнений у ВИЧ-инфицированных больных.
| Рубрика | Медицина |
| Вид | статья |
| Язык | русский |
| Дата добавления | 20.11.2015 |
| Размер файла | 107,2 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Особенности острого аппендицита, воспаления червеобразного отростка слепой кишки. Антеградная аппендэктомия: ход операции. Малотравматичный метод лечения острого и хронического аппендицита. Контрольная ревизия, санация, дренирование брюшной полости.
презентация [3,1 M], добавлен 19.12.2016
Ознакомление с особенностями анатомического расположения червеобразного отростка: этиологией и патогенезом. Исследование и анализ классификации, дифференциальной диагностики острого аппендицита. Характеристика методики лечения острого аппендицита.
курсовая работа [76,3 K], добавлен 12.05.2018
Основная характеристика острого аппендицита, его формы, симптоматика. Клинические проявления и принципы лечения острого аппендицита. Транспортировка пациента в операционную. Меню в послеоперационный период после удаления аппендицита, уход за больным.
курсовая работа [179,4 K], добавлен 24.06.2015
Виды осложнений после удаления острого аппендицита. Анализ частоты возникновения заболевания в различных возрастных группах и общего количества сделанных операций. Рекомендации по снижению осложнений при аппендэктомии в послеоперационном периоде.
презентация [923,1 K], добавлен 15.12.2015
Определение и распространенность острого аппендицита - воспаления червеобразного отростка слепой кишки. Клиническая картина и диагностика заболевания, выраженные симптомы. Особенности течения заболевания, лечение. Осложнения острого аппендицита.
презентация [1,8 M], добавлен 04.11.2014
Клиническая картина острого аппендицита, основные синдромы и возрастные особенности. Особенности острого аппендицита у детей. Дифдиагностика с острым циститом и шигеллёзом. Влияние расположения отростка на клинику. Подходы к лечению острого аппендицита.
презентация [1,7 M], добавлен 06.04.2015
Дифференциальная диагностика острого аппендицита и панкреатита. Прободная язва желудка и двенадцатиперстной кишки. Профилактика спаечной болезни. Острые гинекологические заболевания, требующие экстренной операции. Меры неотложной помощи и маршрут больных.
реферат [30,2 K], добавлен 12.03.2013
Сущность острого аппендицита, основные причины появления его в детском возрасте, классификация и разновидности. Этиология и патогенез заболевания, факторы риска и первейшие признаки. Клиническая картина острого аппендицита, методика его лечения.
реферат [15,1 K], добавлен 27.05.2009
Распространенность воспаления червеобразного отростка слепой кишки, варианты расположения аппендикса, этиология и патогенез острого аппендицита. Методы хирургического лечения и возможные послеоперационный осложнения. Лапароскопическая аппендэктомия.
презентация [1,4 M], добавлен 16.05.2016
Общая характеристика острого аппендицита, основные причины и факторы развития воспалительного процесса в червеобразном отростке. Клиническая картина и диагностика заболевания, выраженные симптомы. Дифференциальная диагностика острого аппендицита у детей.
контрольная работа [33,6 K], добавлен 25.06.2011

Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу.
Острый аппендицит у пожилых пациентов
Хотя аппендицит у пожилых встречается реже, чем у молодых, но заболеваемость и смертность значительно выше. Отсрочка диагноза, более быстрое развитие перфорации и сопутствующие заболевания - все являются отягощающими факторами.
Острый аппендицит у пожилых может протекать скрытно, с менее типичными симптомами, поэтому должен поддерживаться высокий индекс подозрения. У пациентов старше 80 лет перфорация встречается в 49% и смертность в 21% случаев.
Аппендицит у пациентов с ВИЧ инфекцией
Частота встречаемости острого аппендицита у пациентов с ВИЧ инфекцией выше (0.5%), чем в обычной популяции (0.1 – 0.2 %). Клиническое представление острого аппендицита у пациентов с ВИЧ инфекцией такое же, как и у неинфицированных больных, но значительно выше риск перфорации аппендикса. В одном большом исследовании, у пациентов с ВИЧ инфекцией, которые подверглись аппендектомии, был обнаружен перфоративный аппендицит в 43% случаев.
Повышенный риск перфорации аппендикса связывают с поздним обращением за медицинской помощью пациентов в этой популяции (более 60% пациентов обращаются в больницу более, чем через 24 часа от начала заболевания), низкий уровень СD4 так же ассоциируется с повышенным риском перфорации аппендикса (чем ниже уровень, тем чаще перфорация).
Дифференциальная диагностика болей в правом нижнем квадранте расширена у ВИЧ-инфицированных пациентов по сравнению с общей популяцией.
Оппортунистические инфекции должны предполагаться, как возможная причина болей в правом нижнем квадранте. Эти оппортунистические инфекции включают: цитомегаловирусную инфекцию, саркому Капоши, туберкулез, лимфому и другие причины инфекционных колитов. Цитомегаловирусная инфекция может встречаться в любом отделе гастроинтестинального тракта и вызывает васкулит в стенке кишечника, ведущий к тромбозу. Развивается ишемия, ведущая к изъязвлению, гангрене кишечной стенки и перфорации. Спонтанный перитонит может быть вызван оппортунистической инфекцией.
Вирусный и бактериальный колит встречается с большей частотой у ВИЧ-инфицированных пациентов, чем в общей популяции. Колиты должны всегда предполагаться у ВИЧ-инфицированных пациентов с болью в правом нижнем квадранте. Саркома Капоши и лимфома могут быть представлены болями и образованием в правом нижнем квадранте.
Для ВИЧ-инфицированных пациентов с классическими признаками и симптомами острого аппендицита показана немедленная аппендэктомия. В клинически неясных случаях ультрасонография и СТ могут помочь в диагностике. Если доминирует симптом диареи, то в этом случае может быть показана колоноскопия. Частота негативных аппендэктомий составляет от 5 до 10%.
Первичные опухоли аппендикса
Несмотря на то, что опухоли аппендикса являются редкими, они часто проявляются клиникой острого аппендицита, что может привести к исследованию методами визуализации. Острый аппендицит, вследствие люминальной обструкции, является наиболее частой (30 – 50%) манифестацией первичных опухолей аппендикса. Другие симптоматические манифестации: инвагинация, перекрут, обструкция правого мочеточника. Асимптоматичные опухоли также могут быть обнаружены случайно, если исследование выполняется по другим показаниям.
Предоперационная диагностика опухолей аппендикса очень важна, так как она предопределяет метод хирургического лечения. Поэтому ультразвуковая диагностика этих опухолей или выявление подозрительных признаков имеет большое значение, так как это влияет на тактику ведения - выполнение дополнительных методов диагностики (радиологических и эндоскопических), уточняющих диагноз. Компьютерная томография является методом выбора всякий раз, когда аппендикуярная опухоль предполагается клинически, при рентгенологических исследованиях, эндоскопии или сонографии.
Поскольку аппендикс эмбриологически происходит от толстого кишечника, то доброкачественные и злокачественные опухоли толстого кишечника могут также возникать и в аппендиксе. Злокачественные опухоли встречаются крайне редко. Вообще, эти опухоли клинически проявляются симптомами острого аппендицита и редко диагностируются предоперационно или интраоперационно, и, обычно, обнаруживаются при гистологическом исследовании удаленного аппендикса. Радиологически чаще всего диагностируются опухоли, которые формируют мукоцеле и если опухоль имеет достаточные размеры или кальцифицирована.
Муцинозные опухоли аппендикса, продуцирующие муцин, представлены в виде мукоцеле аппендикса.
Мукоцеле аппендикса – это термин, который используется для описания выраженного расширения аппендикса (более 2 см), напоминающего кистоподобную структуру, обусловленного интралюминальным накоплением мукоидного материала при хронической обструкции просвета аппендикса, вызванной опухолью или другими причинами (инородным телом, адгезией).
Мукоцеле аппендикса может формироваться, как при доброкачественных, так и при злокачественных состояниях аппендикса (при ретенционных кистах, гиперплазии слизистой, цистаденомах и цистаденокарциномах).
При присоединении инфекции (инфицированное мукоцеле) может манифестировать как острый аппендицит. У сонологов должна быть настороженность, когда при клинике острого аппендицита на сонографии выявлено значительное расширение аппендикса (хотя при остром аппендиците максимальный наружный диаметр может иногда достигать диаметра более 20мм, но чаще, все же, не превышает 15мм), особенно у лиц немолодого возраста (поскольку 70% острых аппендицитов встречается у лиц моложе 30 лет). Также настороженность должна возникнуть и при комбинации парадоксально незначительных или атипичных симптомов с выраженным расширением аппендикса.
При ультразвуковом исследовании мукоцеле аппендикса имеет вид кистозной структуры с тонкими стенками, овальной или грушеподобной формы (вследствие меньшей дилятации части аппендикса). Утолщенные и неровные стенки мукоцеле с выделяющейся окружающей жировой тканью не являются специфическими признаками злокачественного мукоцеле, так как могут быть и при инфицированном мукоцеле доброкачественного генеза, но выявление этих признаков должно вызвать подозрение.
Инфицированное мукоцеле с утолщенными, неровными стенками может содержать газ и ошибочно принято за аппендикулярный абсцесс. Также мукоцеле аппендикса может сдавливать правый мочеточник с развитием правостороннего гидронефроза. Мукоцеле может иметь муральную кальцификацию вследствие дистрофических изменений в стенке аппендикса, которая может давать акустическую тень. Тонкие перегородки внутри мукоцеле могут быть видны при атрофии и изъязвлении слизистой. Мукоцеле может быть анэхогенным или гипоэхогенным, что зависит от степени вязкости слизи.
Интралюминальная эхоструктура может иметь различный вид, зависящий от содержимого мукоцеле. Типичным признаком является симптом луковичной кожицы, представленный слегка эхогенными структурами, в виде складок, напоминающих кожицу лука, отражающих сгущенный мукоидный материал, расположенный слоями.
 | Продольный скан аппендикулярного мукоцеле.
Интралюминальная эхоструктура мукоцеле представлена слегка эхогенными слоистыми структурами, напоминающих кожицу лука, отражает сгущенный мукоидный материал, расположенный слоями. |
Опухоль, формирующая мукоцеле аппендикса, редко видна при ультрасонографическом исследовании. СТ. исследование является лучшим методом визуализации в диагностике первичных опухолей аппендикса.
Иногда мукоцеле аппендикса может быть гигантским (до 30см) и может быть ошибочно принято за кисту яичника. Большие мукоцеле обычно формируются при муцин-продуцирующих опухолях (доброкачественной муцинозной цистаденоме или злокачественной муцинозной цистаденокарциноме).
Идентификация правого яичника крайне важна для исключения яичникового происхождения кистозного образования, также диффенциальный диагноз включает: аппедикуярный абсцесс, мезентериальную кисту, кисту тонкого кишечника и гидросальпинкс.
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 |

На правах рукописи
ОСТРЫЙ АППЕНДИЦИТ И ОСТРЫЙ ПАНКРЕАТИТ
У ВИЧ-ИНФИЦИРОВАННЫХ БОЛЬНЫХ
14.01.09 – инфекционные болезни
диссертации на соискание учёной степени
кандидата медицинских наук
доктор медицинских наук, профессор
доктор медицинских наук, профессор
доктор медицинских наук, профессор
доктор медицинских наук, профессор
Ведущее учреждение: Начно-исследовательский институт скорой помощи им. Минздравсоцразвития
С диссертацией можно ознакомиться в научной библиотеке университета а
Ученый секретарь диссертационного совета
доктор медицинских наук, профессор Б. М. УРТАЕВ
СПИСОК ИСПОЛЬЗУЕМЫХ СОКРАЩЕНИЙ
ВИЧ – вирус иммунодефицита человека;
ВААРТ – высокоактивная антиретровирусная терапия;
КЩС – кислотно-щелочное состояние;
ПЖ – поджелудочная железа;
ПТИ – пищевая токсикоинфекция;
СПИД – синдром приобретенного иммунодефицита;
ЩФ – щелочная фосфатаза;
ЦМВ-инфекция – цитомегаловирусная инфекция;
ХВГС – хронический вирусный гепатит С;
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ.
Актуальность исследования. Число больных острыми хирургическими заболеваниями из года в год растет и, по разным статистическим данным, варьирует от 3000 до 15 тыс. больных на 1 миллион населения в год. При этом первые 2 места в структуре хирургической патологии удерживают острый аппендицит и острый панкреатит [ с соавт., 2000; и соавт., 2000]. Cледует отметить, что летальность при острых хирургических заболеваниях брюшной полости составляет от 0,5% до 40% и имеет тенденцию к увеличению [ с соавт., 2000]. Преобладание в возрастной структуре летальности лиц молодого и среднего возраста придает проблеме медико-социальную значимость. На результаты лечения большое влияние оказывает наличие сопутствующих заболеваний у больных, в том числе и ВИЧ-инфекция, рост которой отмечается как во всем мире, так и в нашей стране [, 1999].
При ВИЧ-инфекции прогрессирует поражение иммунной системы. В результате снижается сопротивляемость организма, создаются условия для возникновения оппортунистических инфекций и поражения системы крови, нервной, сердечно-сосудистой, костно-мышечной, эндокринной и других систем. Все это обусловливает полиорганность поражений и разнообразие клинической симптоматики при ВИЧ-инфекции [, , и соавт., 2001].
На сегодняшний день пандемия ВИЧ/СПИД охватила пять континентов и имеет постоянную тенденцию к росту. По данным ВОЗ зарегистрировано более 45 млн. людей с диагнозом ВИЧ-инфекция. Общее число умерших с момента начала эпидемии составило более 25 млн. человек. За год в мире инфицируется около 5 млн. человек [, , , 2008]. По мнению ряда авторов, в России в настоящее время заражено более 1 млн. человек [, 2005; , 2006].
Применение ВААРТ при ВИЧ-инфекции позволило увеличить продолжительность жизни больных (до 25 лет). Между тем, успех лечения ВИЧ-инфицированных определяется не только назначением антиретровирусной терапии, но и лечением оппортунистических инфекций и сопутствующих заболеваний. Несомненно, что и хирурги все чаще будут оказывать помощь ВИЧ-инфицированным больным. При этом принципы хирургического введения таких больных практически не разработаны. Нет единого мнения и о тактике введения больных в пред - и послеоперационном периодах. Поэтому, решение этих задач является важнейшей проблемой здравоохранения.
Улучшить результаты диагностики и лечения ВИЧ-инфицированных больных с острым аппендицитом и острым панкреатитом.
1. Выявить особенности течения острого аппендицита и острого панкреатита у ВИЧ-инфицированных больных на современном этапе.
2. Изучить специфику клинической картины острого аппендицита и острого панкреатита в зависимости от стадии ВИЧ-инфекции и сопутствующей патологии.
3. Оценить диагностическую значимость лабораторных и инструментальных методов исследования у ВИЧ-инфицированных больных с острым аппендицитом и острым панкреатитом.
4. Оптимизировать лечебную и хирургическую тактику при остром аппендиците и остром панкреатите у больных ВИЧ-инфекцией.
5. Оценить ближайшие результаты хирургического лечения ВИЧ-инфицированных больных с острым аппендицитом и острым панкреатитом.
Впервые на большом клиническом материале у 142 больных с острым аппендицитом (82 пациента) и острым панкреатитом (60 пациентов) на фоне ВИЧ-инфекции изучены особенности течения, диагностики и лечения этих заболеваний. Проведен анализ клинических, лабораторных, инструментальных данных ВИЧ-инфицированных больных с острым аппендицитом и острым панкреатитом. Показано, что на поздних стадиях ВИЧ-инфекции (IIIА и IIIБ) клиническая картина острого аппендицита и острого панкреатита протекает нетипично, что обусловлено наличием сопутствующих заболеваний. В послеоперационном периоде этой группе больных, с учетом нарастающего иммунодефицита, показано применение ретровирусной и иммуннозаместительной терапии. Предложена оригинальная малоинвазивная лечебно-диагностическая программа с широким применением методов ультразвуковой диагностики для выявления острой хирургической патологии у ВИЧ-инфицированных больных.
По мере увеличения числа больных ВИЧ-инфекцией растет и число обращений за медицинской помощью в отделения экстренной и плановой хирургии. Большинство оперативных вмешательств у больных ВИЧ-инфекцией выполняются по жизненным показаниям по поводу осложнений сопутствующих заболеваний. Учитывая, что вопросы оказания хирургической помощи ВИЧ-инфицированным больным практически не изучены, результаты настоящего исследования позволяют улучшить диагностику, оптимизировать тактику и прогноз хирургического лечения и сократить сроки пребывания больных в стационаре.
ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
Клиническая картина острого аппендицита и острого панкреатита у ВИЧ-инфицированных больных в стадиях IIБ и IIВ и пациентов без ВИЧ-инфекции не имеют различий. Острый аппендицит и острый панкреатит у ВИЧ-инфицированных больных в стадиях IIIА и IIIБ чаще протекает с нетипичной клинической картиной и с тяжелыми осложнениями, что обусловлено тяжелой сопутствующей патологией и оппортунистическими заболеваниями (гепатиты смешанной этиологии, цирроз печени, туберкулез, кандидоз пищевода, наркомания и алкоголизм). Частота осложнений при оперативном лечении острого аппендицита и острого панкреатита у больных с ВИЧ-инфекцией выше, чем у больных без ВИЧ-инфекции, и находится в прямой зависимости от стадии ВИЧ-инфекции. Общеклинические анализы не всегда позволяют подтвердить диагноз острого аппендицита и острого панкреатита у ВИЧ-инфицированных больных на поздних стадиях заболевания, что диктует необходимость проведения УЗИ органов брюшной полости и диагностической лапароскопии. На поздних стадиях ВИЧ-инфекции (IIIА и IIIБ) отмечается нарастание иммунодефицита в послеоперационном периоде, что утяжеляет течение болезни и обосновывает применение иммунозаместительной терапии. Оперативное вмешательство ВИЧ-инфицированным больным предпочтительно проводить малоинвазивными эндоскопическими методами, особенно при поздних стадиях (IIIА и IIIБ), что в значительной степени снижает частоту послеоперационных осложнений.
ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ РАБОТЫ В ПРАКТИКУ
Полученные в результате проведенной работы данные нашли широкое применение при лечении ВИЧ-инфицированных больных острым аппендицитом и острым панкреатитом и их осложнений в хирургических отделениях инфекционной клинической больнице № 2 и инфекционной клинической больнице № 3 города Москвы. Основные положения диссертации используются при чтении лекций и проведения практических занятий на кафедре инфекционных болезней и эпидемиологии ГОУ ВПО МГМСУ, слушателям постдипломного образования.
Основные результаты работы доложены и обсуждены на:
Аппендицит - это воспаление червеобразного отростка слепой кишки. Несмотря на непрекращающееся развитие современной хирургии, все еще отмечается большое количество осложнений этой патологии. Это связано как с невысокой информированностью населения и нежеланием обращаться за врачебной помощью, так и с недостаточной квалификацией некоторых докторов. Поэтому давайте разберемся, как проявляется данное заболевание и какие осложнения после аппендицита могут иметь место.
Что собою представляет аппендицит?
Аппендицит - это заболевание, которое характеризуется воспалением стенки аппендикса (червеобразного отростка слепой кишки). Он расположен в нижней правой части живота, который еще называют подвздошной областью. Во взрослом организме аппендикс не имеет никакой функции, поэтому его удаление (аппендэктомия) не несет вреда здоровью человека.
Чаще всего червеобразный отросток воспаляется у людей в возрасте от 10 до 30 лет.
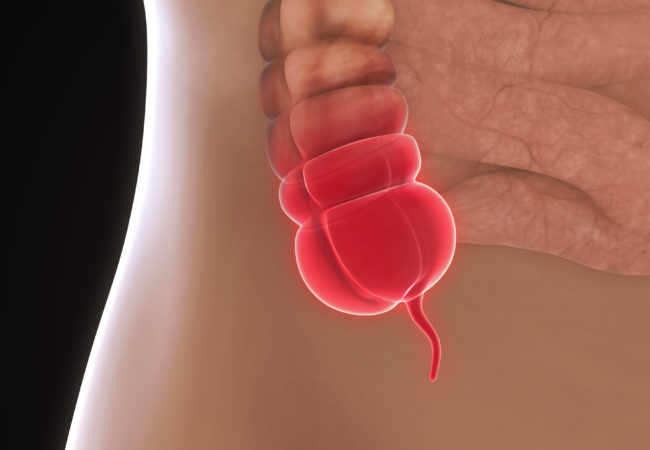
Основные симптомы
Прежде чем непосредственно перейти к тому, какие осложнения после острого аппендицита могут иметь место, разберем, какие же симптомы помогут заподозрить наличие воспаления для своевременного обращения за медицинской помощью.
Если хроническое воспаление червеобразного отростка может долгое время себя не проявлять и не доставлять неудобств больному, то острый аппендицит имеет яркую симптоматику:
- резкая сильная боль в верхней части живота (эпигастрии), которая постепенно спускается вниз и вправо (в подвздошную область);
- усиление боли при повороте на правую сторону, при кашле, ходьбе;
- напряжение мышц передней брюшной стенки, что происходит из-за болей, которые возникают у пациента при движении мышцами живота;
- возможно скопление газов в кишечнике, запор;
- субфебрильная температура (до 37,5 °С).
Классификация аппендицита
Возможно, для обывателей не имеет большого значения, какое именно воспаление червеобразного отростка наблюдается в его случае. Однако для хирурга очень важно знать вид аппендицита, ведь в зависимости от этого можно определить прогноз дальнейшего течения заболевания и вероятность развития осложнений. А также это определяет хирургическую тактику.
Выделяют следующие виды аппендицита:
- катаральный или простой - наиболее распространенная форма;
- поверхностный;
- флегмонозный - гнойное воспаление отростка;
- гангренозный - с развитием некроза отростка;
- перфоративный - с разрушением аппендикса и проникновением содержимого кишечника в брюшную полость.
Именно флегмонозный и гангренозный виды являются наиболее неблагоприятными с точки зрения развития осложнений. Эти разновидности аппендицита требуют наибольшего внимания хирурга и немедленного оперативного вмешательства. А перфоративный вид, по сути, является осложнением после гангренозного аппендицита.
Виды осложнений
Осложнения после аппендицита можно поделить на две большие группы.
К первой относятся осложнения непосредственно самого воспаления, к которым часто приводит несвоевременное обращение за медицинской помощью. Это такие осложнения, как:
- аппендикулярный инфильтрат - образование конгломерата из петель кишечника, брыжейки и других органов брюшной полости вокруг червеобразного отростка;
- абсцессы в брюшной полости (в малом тазу, между петлями кишечника, под диафрагмой);
- перитонит - воспаление брюшины;
- пилефлебит - воспаление воротной вены (сосуда, который несет кровь к печени), а также ее ветвей.
Осложнения после операции аппендицита чаще всего развиваются в ране и брюшной полости. Однако могут быть осложнения в дыхательных органах, органах мочеполовой и сердечно-сосудистой систем.
Аппендикулярный инфильтрат
При ответе на вопрос, какие могут быть осложнения после аппендицита, в первую очередь нужно выделить образование аппендикулярного инфильтрата. Он является группой спаянных между собой органов и тканей брюшной полости, которые ограничивают аппендикс от остального пространства брюшной полости. Как правило, данное осложнение развивается через несколько дней после начала заболевания.
Симптомы осложнения после аппендицита, конкретно аппендикулярного инфильтрата, характеризуются снижением интенсивности болей внизу живота. Она становится не такой острой, а более тупой, не имеет четкой локализации, немного увеличивается только при ходьбе.
При пальпации брюшной полости можно прощупать нечеткое образование, характеризующееся болезненностью. Далее инфильтрат плотнеет, контуры становятся более размытыми, боль пропадает.
Инфильтрат может рассосаться в течение полутора-двух недель, однако, может и нагноиться с образованием абсцесса. При нагноении состояние больного резко ухудшается, появляется температура, живот становится болезненным при пальпации, мышцы передней брюшной стенки напряжены.
Аппендикулярный абсцесс
Гнойным, прогностически неблагоприятным, осложнением после аппендицита является образование абсцесса червеобразного отростка. Но гнойники могут образовываться не только непосредственно в отростке, а и в других местах брюшной полости. Это происходит, когда выпот в брюшную полость осумковывается и препятствует развитию распространенного перитонита. Часто такая картина возникает как осложнение после флегмонозного аппендицита.
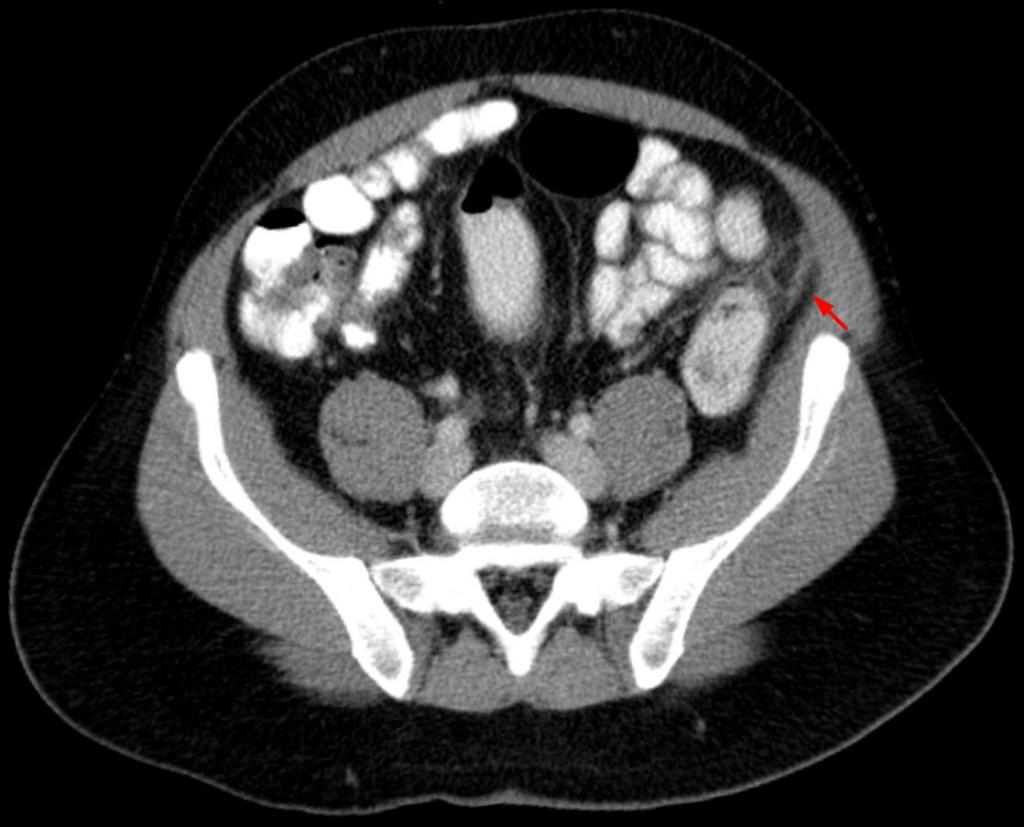
Для диагностики данного осложнения и поиска абсцессов в брюшной полости рекомендуется использовать ультразвук и компьютерную томографию. Если абсцесс образовался как осложнение после аппендицита у женщин, характерна его тазовая локализация. Тогда его наличие можно определить при помощи вагинального обследования.
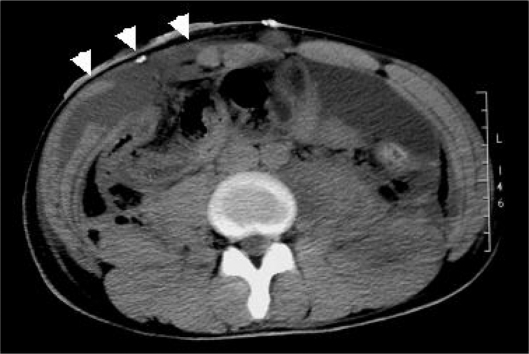
Выше представлено КТ при образовании абсцесса передней брюшной стенки.
Гнойный перитонит и пилефлебит
Эти два вида осложнений возникают реже всего, но наиболее неблагоприятны для пациента. Перитонит как осложнение после аппендицита возникает лишь в 1 % случаев. Но именно эта патология является основной причиной смерти больных при аппендиците.
Самое редкое состояние при воспалении червеобразного отростка - это пилефлебит (септическое воспаление воротной вены). Как правило, он является осложнением после операции аппендэктомии, однако, может развиться еще до хирургического вмешательства. Характеризуется резким ухудшением общего состояния больного, высокой температурой, резко вздутым животом. Если повреждаются вены, которые проходят непосредственно в ткани печени, возникают желтуха, увеличение печени, развивается печеночная недостаточность. Наиболее вероятный исход такого состояния - смерть больного.
Осложнения, возникающие в операционной ране
А теперь речь пойдет об осложнениях после операции аппендицита. Первая группа осложнений - те, что ограничены операционной раной. Наиболее часто развиваются воспалительные инфильтраты и нагноения. Как правило, возникают на 2-3 день после удаления аппендикса, при этом уже стихшая боль в ране возвращается вновь, повышается температура тела, ухудшается общее состояние.
На ране при снятии повязки визуализируется покраснение и набухание кожи, нити послеоперационных швов врезаются в кожу. При пальпации наблюдается резкая болезненность и прощупывается плотный инфильтрат.
Через несколько дней, если вовремя не вмешаться и не назначить лечение, инфильтрат может нагноиться. Тогда его границы становятся менее четкими, при пальпации можно обнаружить симптом флюктуации, который характеризует наличие гнойной жидкости. Если не вскрыть и не дренировать абсцесс, он может приобрести хроническое течение. Тогда состояние больного становится все хуже и хуже. Он худеет, истощается, аппетит снижен, возникают запоры. Через определенное время гнойный процесс из подкожных тканей распространяется на кожу и самостоятельно вскрывается. Это сопровождается вытеканием гноя и облегчением состояния больного.
Помимо перечисленных выше наиболее распространенных осложнений после удаления аппендицита, могут возникнуть такие патологические состояния в послеоперационной ране:
- гематома;
- кровотечение;
- расхождение краев.
Гематома
Неполная остановка кровотечения при операционном вмешательстве может вызвать образование гематомы. Наиболее частая локализация - в подкожном жире, реже возникает накопление крови между мышечными волокнами. На следующий день после операции больного беспокоят тупые боли в области раны, ощущение давления. Хирург при осмотре определяет припухлость справа внизу живота, болезненность при пальпации.
Для устранения процесса необходимо частично снять операционные швы и убрать сгустки крови. Далее швы накладываются вновь, сверху фиксируются повязкой. К ране прикладывается что-то холодное. В случаях, когда кровь еще не свернулось, можно сделать прокол и удалить гематому при помощи пункции. Главное в лечении гематомы - не откладывать его, так как рана может нагноиться, что ухудшит состояние больного и прогноз заболевания.
Кровотечение
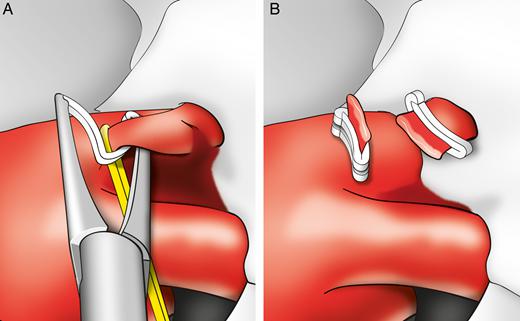
На фото в статье представлен один из видов оперативного устранения источника кровотечения - клипирование сосуда.
Грозным осложнением может быть кровотечение из культи червеобразного отростка. Сначала оно может никак себя не проявлять, но в дальнейшем возникают общие и местные признаки кровопотери.
Среди общих признаков выделяют такие симптомы:
- головная боль и головокружение;
- общая слабость;
- бледность кожи;
- холодный пот;
- снижение давления и уменьшение частоты сердечных сокращений при тяжелом кровотечении.
Среди местных проявлений данного осложнения после удаления аппендицита наиболее характерным симптомом является постепенно нарастающая боль в животе. Сначала умеренная и не сильно беспокоящая больного она свидетельствует о раздражении брюшины. Но если вовремя не остановить кровотечение, боль становится все сильнее, что может говорить о развитии разлитого перитонита.
При значительном накоплении крови в брюшной полости на осмотре хирург определяет неправильную форму живота. При перкуссии (постукивании по передней брюшной стенки) определяется тупой звук в местах скопления крови, приглушены перистальтические шумы кишечника.
Чтобы не пропустить данное осложнение и вовремя оказать помощь больному, необходимо регулярно проверять данные показатели:
- общее состояние пациента;
- артериальное давление и пульс;
- состояние живота, в том числе симптомы раздражения брюшины (наиболее распространенный и информативный - симптом Щеткина-Блюмберга).
Единственным возможным методом лечения в данной ситуации является релапаротомия, то есть повторное вскрытие брюшной стенки, определение источника кровотечения и остановка его хирургическим путем.
Инфильтрат и абсцесс: лечение
Как же проводить терапию наиболее частых осложнений после аппендэктомии?
Лечение инфильтрата начинают с новокаиновой блокады. Также назначают антибиотики, холод на место данного образования. Кроме того, хирург совместно с физиотерапевтом может назначить ряд процедур, например, УВЧ. Если применить все эти терапевтические мероприятия вовремя, выздоровление ожидается уже через несколько дней.
Если же медикаментозное лечение не помогает, состояние больного ухудшается, и появляются признаки образования абсцесса, необходимо обратиться к хирургическому вмешательству.
Если абсцесс не глубокий, а подкожный, необходимо снять швы, расширить края раны и удалить гной. Далее рану наполняют тампонами, смоченными раствором хлорамина или фурацилина. Если же абсцесс находится более глубоко в брюшной полости, что часто возникает при распознании гнойника спустя неделю после операции, необходимо выполнять повторную лапаротомию и удалять нагноение. После операции необходимо делать ежедневные перевязки с очищением раны раствором перекиси водорода, после образования на ране грануляции используют повязки с мазями, которые способствуют скорейшему заживлению.
Обычно данные осложнения не оставляют никакого следа, однако, при сильном расслоении мышц возможно образование грыж.
У женщин после аппендэктомии может развиться инфильтрат дугласова пространства, которое представляет собой углубление между маткой и прямой кишкой. Подход к лечению данного осложнения такой же, как и при инфильтрате другой локализации. Однако здесь можно добавить выполнение таких процедур, как теплые клизмы с фурацилином и новокаином, спринцевание.
Осложнения со стороны других органов и систем
В восстановительном периоде после операции могут возникнуть не только осложнения в послеоперационной ране, но и патологии других органов.
Так, в весенний период довольно частым является появление бронхитов и пневмоний. Основной профилактический метод - лечебная гимнастика. Ее нужно начинать как можно раньше после операции. Необходимо предотвратить пассивное лежание больного в кровати, так как это способствует возникновению застойных явлений в дыхательных путях. Больной должен сгибать и разгибать ноги, поворачиваться с боку на бок, выполнять дыхательную гимнастику. Для контроля регулярности и правильности выполнения упражнений в больнице должен быть методист. Если такового нет, контроль выполнения упражнений ложится на медицинскую сестру отделения.
Если же легочные осложнения все-таки развились, назначается антибиотикотерапия, отхаркивающие и разжижающие мокроту средства (муколитики).
Одним из осложнений после лапароскопии аппендицита является острая задержка мочи. Его причиной может быть как рефлекторное влияние на нервные сплетения со стороны операционной раны, так и элементарно неумение больного ходить в туалет в лежачем положении. И хотя хирурги регулярно интересуются у больного о его мочеиспускании, некоторые больные стесняются говорить о такой проблеме. В таких случаях хирург может наблюдать напряжение и вздутие в надлобковой области, у больного появляются боли внизу живота.
После катетеризации и удаления содержимого мочевого пузыря все жалобы исчезают, состояние больного улучшается. Однако прежде, чем прибегнуть к катетеризации, можно использовать более простые методы. Иногда уже после постановки пациента на ноги происходит акт мочеиспускание. Также возможно применение грелок на низ живота, мочегонных.

Послеоперационные осложнения у детей
К сожалению, в данное время определяется высокий процент осложнений после аппендэктомии у детей возрастом до трех лет - от 10 до 30 %. Это связано с более тяжелым течением заболевания и частым развитием деструктивных форм аппендицита.
Среди осложнений после аппендицита у детей наиболее часто возникают следующие патологические состояния:
- инфильтрат и абсцесс;
- послеоперационная непроходимость кишечника вследствие образования спаек;
- кишечный свищ;
- затяжное течение перитонита.
К сожалению, у детей более часто по сравнению со взрослыми возникает летальный исход после операционного вмешательства.
И хотя осложнения после аппендицита все реже возникают в наше время, важно знать их симптомы для предотвращения опасных последствий.
Читайте также:


