Первичная хирургическая обработка раны при столбняке
Профилактика столбняка.Экстренная профилактика столбняка предусматривает не только первичную хирургическую обработку раны с удалением инородных тел и некротизированных тканей, но и создание (при необходимости) специфического иммунитета против столбняка.
Экстренная специфическая профилактика столбняка проводится при: травмах с нарушением целостности кожных покровов и слизистых, обморожениях и ожогах второй, третьей и четвертой степени, внебольничных абортах и родах, гангрене и некрозе тканей, при длительно текущих абсцессах и карбункулах, проникающих ранениях желудочно-кишечного тракта, укусах животных.
Препараты, применяемые для экстренной иммунопрофилактики столбняка:
1. Адсорбированный столбнячный анатоксин (АС-анатоксин) – вакцина для профилактики столбняка, предназначена в основном для экстренной иммунизации.
Режим вакцинации:полный курс прививок состоит из двух вакцинаций по 0,5 мл с интервалом 30-40 дней и ревакцинации через 6-12 месяцев той же дозой.
Противопоказания: первая половина беременности.
2. Адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов (АДС-М анатоксин) – вакцина для профилактики дифтерии и столбняка с уменьшенным содержанием антигенов. Предназначен для иммунизации детей с 6-летнего возраста, подростков и взрослых.
Противопоказания:постоянные противопоказания отсутствуют.
Относительные: после острых заболеваний прививают через 2-4 недели после выздоровления, больных хроническими заболеваниями прививают по достижении полной или частичной ремиссии, лиц с неврологическими заболеваниями прививают после исключения прогрессирования процесса, больным аллергическими заболеваниями прививки проводят через 2-4 недели после окончания обострения.
3. Сыворотка противостолбнячная лошадиная очищенная концентрированная жидкая (ПСС) – содержит антитоксины, нейтрализующие столбнячный токсин. Применяют для лечения и экстренной специфической профилактики столбняка
Состав: содержит специфические иммуноглобулины – белковую фракцию сыворотки крови лошадей, гипериммунизированных столбнячным анатоксином или токсином.
Противопоказания к применению: наличие повышенной чувствительности к соответствующему препарату, беременность.
Побочные реакции: сывороточная болезнь, анафилактический шок.
В связи с аллергогенностью препаратов за каждым привитым необходимо установить медицинское наблюдение в течение часа после прививки. При появлении симптомов шока необходимо срочное проведение противошоковой терапии. Лица, получившие ПСС, должны быть предупреждены о необходимости немедленного обращения за медицинской помощью в случае повышения температуры, появления зуда и высыпаний на коже, болей в суставах и других симптомов, характерных для сывороточной болезни.
4. Противостолбнячный человеческий иммуноглобулин (ПСЧИ) – представляет собой иммунологически активную белковую фракцию, выделенную из сыворотки (плазмы) крови доноров, иммунизированных столбнячным анатоксином, очищенную и концентрированную методом фракционирования этиловым спиртом при температуре ниже 0°С. Предназначается для экстренной профилактики столбняка вместо лошадиной противостолбнячной сыворотки у лиц, особо чувствительных к лошадиному белку.
Способ применения: препарат вводят однократно внутримышечно.
Противопоказания: иммуноглобулин нельзя вводить лицам, имеющим в анамнезе тяжелые аллергические реакции на введение препаратов крови человека.
Введение вышеперечисленных препаратов не проводится:
– детям и подросткам, имеющим документальное подтверждение о проведении плановых профилактических прививок в соответствии с возрастом, независимо от срока, прошедшего после очередной прививки;
– детям и подросткам, имеющим документальное подтверждение о проведении курса плановых профилактических прививок без последней возрастной ревакцинации;
– взрослым людям, имеющим документальное подтверждение о проведённом полном курсе иммунизации не более 5 лет назад;
– лицам, имеющим по данным экстренного иммунологического контроля, титр столбнячного анатоксина в сыворотке крови выше 1:160 по данным РПГА;
– лицам всех возрастов, получившим две прививки не более 5 лет назад, либо одну прививку не более 2 лет назад;
– детям с 5-месячного возраста, подросткам, военнослужащим срочной службы и отслужившим в армии установленный срок, прививочный анамнез которых не известен, а противопоказаний к проведению прививок не было;
– лицам, имеющим по данным экстренного иммунологического контроля титр столбнячного анатоксина в пределах 1:20, 1:80 по данным РПГА (определение противостолбнячного иммунитета (ПСИ), проводят в случаях, когда нет документального подтверждения о курсах иммунизации у больного).
Полный курс иммунизации АС для взрослых состоит из двух прививок с интервалом 30-40 суток и ревакцинации через 6-12 месяцев. При сокращенной схеме полный курс иммунизации включает однократную вакцинацию АС в удвоенной дозе и ревакцинацию через 6-12 месяцев.
Активно – пассивная профилактика столбняка (при этом вводится 1мл. АС, затем – ПСЧИ (250 МЕ) или после проведения внутрикожной пробы – ПСС (3000МЕ)) проводится:
– лицам всех возрастов, получившим две прививки боле 5 лет назад либо одну прививку более 2 лет назад;
– не привитым лицам, а также лицам, не имеющим документального подтверждения о прививках;
– лицам, имеющим по данным экстренного иммунологического контроля, титр столбнячного анатоксина менее 1:20 по данным РПГА.
Необходимо помнить, что все лица, получившие активно-пассивную профилактику столбняка, для завершения курса иммунизации в период от 6 месяцев до 2 лет должны быть ревакцинированы 0,5 мл АС или 0,5 АДС-М.
Профилактика анаэробной инфекции.Для профилактики клостридиальной анаэробной инфекции используют противогангренозную сыворотку.
Состав и форма выпуска: 1 ампула поливалентного препарата с профилактической дозой содержит 10000 антитоксина против трех видов возбудителей газовой гангрены (cl. perfringens, cl. novii, cl. septicum). В комплекте 1 ампула противогангренозной сыворотки и 1 ампула разведенной 1:100 сыворотки для определения чувствительности к лошадиному белку.
Показания: газовая гангрена (лечение и профилактика), гангренозные заболевания: послеродовой анаэробный сепсис, гангрена легкого и др.
Способ применения и дозы:
– с профилактической целью - при отрицательной внутрикожной пробе неразведённую противогангренозную сыворотку вводят подкожно в количестве 0,1 мл и наблюдают за реакцией в течение 30 минут. Если реакции нет, вводят внутримышечно медленно всю дозу сыворотки.
– с лечебной целью - вводят 150000 МЕ внутривенно, капельно, разведя её в 5 раз изотоническим раствором хлорида натрия. Перед введением сыворотки ставят внутрикожную пробу для выявления чувствительности к лошадиному белку: в сгибательную поверхность предплечья вводят внутрикожно 0,1 мл разведённой 1:100 сыворотки (находится в отдельной ампуле вместимостью 1мл) и наблюдают за реакцией в течение 20 минут. Проба считается отрицательной, если диаметр папулы не более 0,9 см с небольшим ограниченным покраснением кожи вокруг папулы.
Классическими возбудителями газовой гангрены являются Cl. perfringens, Cl. oedematiens, Cl. hystolyticum, Cl. septicum, Cl. falax, Cl. sporogenes.
Все они выделяют активные экзотоксины, вызывающие некроз жировой клетчатки, соединительной ткани и мышц, гемолиз, тромбоз сосудов, поражение миокарда, печени, почек, нервной ткани. К основным компонентам экзотоксина относятся: лецитиназа С (некротизирующее и гемолитическое действие), гемолизин (некротизирующее и специфическое кардиотоксическое действие, предопределяющее летальный исход), коллагеназа (летальный фактор за счет лизиса белковых структур), гиалуронидаза (фактор проникновения, распространения инфекции), фибринолизин (лизирует фибрин, предопределяет ДВС–синдром), нейраминидаза (разрушает иммунные рецепторы на эритроцитах), гемагглютинин (ингибирует фагоцитоз) и др.
Одна из основных этиологических особенностей анаэробной клостридиальной инфекции (АКИ) – полимикробная ассоциация анаэробов. Всем клостридиям свойственны газообразование и развитие отека в тканях. Хотя в каждом случае определенный микроб является преобладающим и накладывает отпечаток на течение заболевания. Cl. perfringens, встречающиеся чаще других, вызывают преимущественно образование большого количества газа в ране, Cl. oedematiens – отека, Cl. septicum – отека и некроза тканей. Кроме того, возбудители газовой инфекции могут образовывать ассоциации с аэробной флорой – стафилококком, протеем, кишечной эшерихией и др. Для клостридиальной инфекции характерны крайняя тяжесть течения, обширность некротических изменений, газообразование и высокая летальность от 27 до 90%.
Однако, удельный вес клостридий среди всех патогенных анаэробов не превышает 4-5%. Существует гораздо более многочисленная и значимая группа патогенных для человека анаэробов, которые не образуют спор – неспорообразующих, неклостридиальных. Многие из них имеют капсулу, поэтому являются стойкими к высыханию. Вызываемые ими заболевания называют анаэробными неклостридиальными инфекциями (АНИ). Неспоровые анаэробы, как правило, являются представителями нормальной аутофлоры человека, обитающими на поверхности кожи, в дыхательных путях и, особенно, в просвете желудочно-кишечного тракта, то есть имеют эндогенное происхождение. АНИ не является редкостью, зачастую не обладает клинической уникальностью, постоянно встречается в повседневной хирургической практике. Но только в последние годы стала возможной достоверная диагностика неклостридиальной инфекции, благодаря развитию методов бактериоскопической, бактериологической и физико-химической идентификации анаэробных микроорганизмов. Они играют исключительно важную роль в развитии острых гнойных заболеваний. Установлено, что частота выделения анаэробов колеблется от 40 до 95% в зависимости от характера и локализации воспалительного процесса.
К неклостридиальным анаэробным возбудителям относятся:
- грамположительные бактерии: Bifidobacterium, Eubacterium, Actinomyces, Arachiie, Lactobacillus;
- грамотрицательные бактерии: различные виды Bacteroides, Fusobacterium, Campilobacter:
- грамположительные кокки: Peptococcus, Peptostreptococcus, Ruminococcuss;
- грамотрицательные кокки: Vielonella.
В развитии гнойно-воспалительных заболеваний мягких тканей наибольшую значимость имеют грамотрицательные бактерии (бактероиды, фузобактерии) и грамположительные кокки (пептококки и пептострептококки). При АНИ, также как и при газовой инфекции, особенностью является полимикробный характер поражения с участием в ассоциации 1-4 видов анаэробов и 2-5 видов аэробной флоры (энтерококки, b–гемолитический стрептококк, стафилококки, энтеробактерии и др.). Синергизм анаэробов и аэробов известен давно. С одной стороны, аэробы поглощают свободный кислород в тканях, с другой – выделяют специфические ферменты – каталазу и супероксиддисмутазу, которые защищают анаэробы от воздействия кислорода. Наибольшую значимость эти механизмы имеют для АНИ, поскольку многие неспоровые возбудители являются микроаэрофилами.
Следует подчеркнуть, что разделение анаэробов на АКИ и АНИ весьма условно, поскольку они представляют собой принципиально одну группу инфекций, состоящую из разных нозологических форм.
Клинически анаэробная инфекция мягких тканей обычно проявляется в виде флегмоны, тяжесть течения которой зависит от объема пораженных тканей и темпов прогрессирования, распространения воспаления. Инфекция может локализоваться преимущественно в подкожной жировой клетчатке, в фасциях, в мышцах или поражать одновременно эти анатомические образования. Воспалительный процесс имеет тенденцию к распространению по межфасциальным пространствам далеко за пределы первичного очага инфекции. Поражение мягких тканей часто осложняется тромбофлебитом поверхностных и глубоких вен. Поэтому при осмотре больных следует также обращать внимание на боль, болезненность и отеки вне первичного очага поражения.
Инкубационный период при анаэробной инфекции колеблется от нескольких часов до 7 дней. Клиническая картина определяется общими и местными проявлениями. Для анаэробной инфекции характерна необычайно сильная жгучая боль в первичном очаге (месте инъекции, ране и т. д.), выраженная интоксикация, повышение температуры тела до 39° и более, тахикардия, изменение психики больного – эйфория, возбуждение, сменяемое пессимизмом, угнетением, вялостью. При лабораторных исследованиях происходит увеличение количества лейкоцитов от 12-20×10 9 /л до 26,1×10 9 /л; сдвиг лейкоцитарной формулы влево; возрастание лейкоцитарного индекса интоксикации (ЛИИ) от 3-7 до 21,4 усл. ед.; показателя интоксикации (ГПИ) от 3-7 до 50,6 усл. ед. (при норме 1,3-1,6 усл. ед.); показателя молекул средней массы (МСМ) более 0,6-1,0 усл. ед. при норме 0,24 усл. ед.; снижение индекса распределения (ИР) МСМ от 1,2 до 0,73 (при норме 1,4). Достаточно характерным является развитие ранней токсической анемии со снижением гемоглобина от 110-100 до 40–50 г/л; эритроцитов от 4,0-3,5 до 1,5-2,5×10 12 /л.
Бурно прогрессирующая интоксикация быстро приводит к развитию системной недостаточности, в первую очередь, сердечно-сосудистой, дыхательной, печеночной, почечной, эндокринной, иммунной, в особо тяжелых случаях – к полиорганной. Неизбежно нарушались энергетический обмен, кислотно-щелочной, водно-электролитный и белковый баланс, развивалась гормональная недостаточность, возникали серьезные диспропорции в свертывающей и антисвертывающей системе с развитием ДВС-синдрома. При лечении больных с анаэробными поражениями хирурги нередко сталкиваются с коматозными и коллаптоидными состояниями на фоне интенсивной комплексной терапии, генез которых без достаточного лабораторного обеспечения установить бывает крайне сложно (гипо- и гипергликемии, гипокалиемия, нарушения КЩР, сосудистая и сердечная недостаточность, уремия и т.д.). Во избежание этого необходимо активно контролировать биохимические параметры, ЭКГ, центральное венозное давление. В фазе тяжелой токсемии этот контроль должен проводиться в режиме мониторинга.
На самых ранних стадиях заболевания имеет место несоответствие между тяжестью токсемии и скудностью местных проявлений. Между тем, местные проявления имеют ряд характерных для анаэробного поражения особенностей. Знание их исключительно важно для клинициста, поскольку окончательная идентификация анаэробного возбудителя занимает 5–8 дней в специализированном лечебном учреждении, а на успешный исход можно рассчитывать только при немедленно начатом комплексном лечении. В основе диагностики данной патологии в широкой лечебной сети должны быть клинические специфические проявления анаэробной инфекции, обусловленные экологией возбудителей, их метаболизмом и факторами патогенности.
2. В зоне поражения больные отмечают очень сильную жгучую или распирающую боль, которая не снимается анальгетиками и имеет тенденцию к усилению во времени. При банальной аэробной флоре боль умеренная.
3. Кожа в области воспаления напряжена, цвет чаще бледный, блестящий. Значительно реже кожа на фоне отека гиперемирована без четких границ с тенденцией быстрого распространения во всех направлениях. При вовлечении в воспалительный процесс фасции и развития тромбоза мелких сосудов (чаще вен) на коже могут появиться участки потемнения или некроза, образоваться субэпидермальные темно-вишневые пузыри.
5. Достаточно постоянным симптомом, указывающим на присутствие анаэробов в тканях, является неприятный гнилостный запах экссудата. Приписывавшееся ранее свойство давать подобный запах кишечной палочке оказалось ошибочным. Культивирование изолированных анаэробов в анаэростатах с абсолютным постоянством подтвердило причастность их к образованию неприятно пахнущих летучих сернистых соединений: сероводорода, метилмеркаптана и диметилсульфида.
6. Характерным признаком анаэробного воспаления является гнилостный характер поражения тканей. В очагах инфицирования часто обнаруживаются мертвые ткани в виде бесструктурного детрита серо-грязного или серо-зеленого цвета, иногда с черными или коричневыми участками. Они не имеют четких границ и определенных форм. Гнилостное повреждение тканей объясняется особенностями метаболизма анаэробов – одним из элементов гниения является процесс анаэробного окисления белкового субстрата.
7. Вполне определенные особенности имеет цвет и характер экссудата. Он бывает скудным, серо-зеленого или коричневого цвета. Окраска может быть неоднородной. Экссудат обычно очень жидкий, в клетчаточных прослойках может быть обильным, но для инфекций мышц более характерно скудное диффузное пропитывание тканей. Со временем, с присоединением аэробной флоры, отделяемое из раны может приобретать смешанный характер, а затем гнойный – более густой консистенции, темно-желтого цвета, однородный, без запаха. Следует подчеркнуть, что отличительные признаки экссудата отчетливее всего выявляются на ранних стадиях болезни. Обнаружение в момент вскрытия или ревизии раны сочетанного поражения кожи, подкожной клетчатки, фасций и мышц в виде расплавления и серо-грязного или бурого пропитывания с резким запахом однозначно свидетельствует об анаэробном поражении.
8. Большинство анаэробных инфекций эндогенны, т.е. вызываются собственной микрофлорой больного. Отсюда вытекает их клиническая особенность – близость к местам естественного обитания анаэробов – пищеварительному тракту, дыхательным путям, полым органам. Практика показывает, что анаэробные и смешанные поражения чаще возникают при травмах желудочно-кишечного тракта с повреждением слизистой, при ранах и расчесах в промежности, при инъекциях в ягодичных областях, при укусах животных и человека, а также на кисти после ударов по зубам.
Анаэробные инфекции надо подозревать в тех случаях, когда не удается выделить никакой возбудитель по обычной методике бакпосева или когда количество выделенных бактерий не соответствует видимому в мазках под микроскопом, а также, если у больного наблюдается 2-4 и более из описанных местных симптомов.
Условия и техника проведения
Лечение контаминированных ран
Риск развития раневых осложнений при контаминированных ранах гораздо выше, чем при операционных, поэтому лечение таких ран должно включать в себя следующие мероприятия:
1) Экстренная профилактикастолбняка показана при травмах тканей (ранах, ожогах, отморожениях), внебольничных абортах, гангренах тканей и проникающих повреждениях желудочно-кишечного тракта. Экстренную профилактику начинают с первичной хирургической обработки раны – неспецифическая профилактика, с одновременным проведением специфической профилактики столбняка.
Вводят 1 мл столбнячного анатоксина, затем другим шприцем в другой участок тела также внутримышечно вводят 250 МЕ противостолбнячного человеческого иммуноглобулина (ПСЧИ). При отсутствии ПСЧИ вводят 3000 МЕ противостолбнячной сыворотки (ПСС), приготовленной из крови гипериммунизированных лошадей.
При введении ПСС в обязательном порядке ставят внутрикожную пробу с лошадиной сывороткой, разведенной 1:100. Разведенную сыворотку вводят внутрикожно в объеме 0,1 мл; учет реакции проводят через 20 минут. Проба считается отрицательной, если диаметр отека или покраснения на месте введения меньше 1 см.
В целях предупреждения осложнений (анафилактический шок, сывороточная болезнь) при отрицательной кожной пробе ПСС вводят подкожно в объеме 0,1 мл, а через 30 мин. вводят остальную дозу сыворотки.
2) Во всех случаях контаминированных ран(кроме небольших поверхностных повреждений) обязательно проведение первичной хирургической обработки ран.
Операционное поле после обработки отграничивают стерильным бельем. После обезболивания острым скальпелем иссекают края раны от 0,5 до 2 см в пределах здоровых тканей, удаляют все поврежденные, загрязненные и пропитанные кровью ткани. Если рана колотая, то ее рассекают. После иссечения загрязненной ткани все инструменты заменяют чистыми, рану отграничивают свежей стерильной простыней и меняют перчатки. Далее останавливают кровотечение с послойно зашивают рану.
Первичный хирургический шовприменяют как заключительный этап первичной хирургической обработки раны с целью:
а) восстановления анатомической непрерывности тканей
б) предупреждения вторичного микробного загрязнения раны
в) создание условий для первичного заживления раны
Показания для наложения первичного шва:
а) отсутствие обильного загрязнения раны,
б) возможность иссечения всех нежизнеспособных тканей,
в) сохранность кровоснабжения раны,
г) возможность сближения краев раны без грубого натяжения,
д) состояние раненого не отягощено голоданием, кровопотерей, инфекционным заболеванием,
е) раненый должен находится под наблюдением хирурга,
ж) раны брюшной и грудной полостей.
При оперативном лечении разможженных, ушибленных, особенно огнестрельных ран, гарантировать соблюдение указанных выше условий ( и прежде всего радикальность выполнения хирургической обработки), практически невозможно. В связи с этим используют так называемый первичный отсроченный шов, который накладывают через 4-5 дней после операции (до появления грануляций); при отсутствии признаков нагноения он может быть применен в виде провизорных (ситуационных швов), которые накладывают во время операции, а затягивают спустя несколько дней, убедившись, что отсутствует опасность нагноения раны.
Иссечь края и дно раны полностью на всю глубину последней практически невозможно из-за сложности анатомического строения раневого канала. В связи с этим с целью уменьшения обсемененности раны микроорганизмами целесообразно дополнять хирургическую обработку раны:
1) промыванием ее пульсирующей струей жидкости под давлением;
2) вакуумированием поверхности раны с одновременным промыванием;
3) воздействием на рану, заполненную антисептическим раствором (или раствором антибиотика) ультразвуком с частотой 20-50 кгц,
4) обработкой наиболее загрязненных участков лучом лазерного скальпеля.
Все это позволяет удалить из раны остатки разрушенных тканей и снизить микробную обсемененность на 2-3 порядка.
Местное лечение асептической раны после ПХО –асептические перевязки на 2-3 сутки после операции для контроля состояния краев раны и швов. Следующая перевязка – на момент снятия швов – на 7-8 день после операции. У детей швы снимают на 5-6 день, у стариков и ослабленных больных – на 11-12 день после операции. При возникновении местных осложнений – лечение по общим принципам.
Общее лечение асептической раны.Применение обезболивающих медикаментов по индивидуальному назначению в течение 2-3 дней. Для общего лечения асептической раны других средств не требуется. Показана медикаментозная терапия основного и сопутствующего заболевания (например, пиелонефрит, хр. пневмония, при остром аппендиците).
Первичная хирургическая обработка представляет собой первое по счету вмешательство у данного больного, произведенное по первичным показаниям.
В зависимости от сроков проведения первичной хирургической обработки различают: 1) раннюю, 2) отсроченную и 3) позднюю первичную хирургическую обработку ран.
Раннююхирургическую обработку ран производят в первые 24 часа после ранения, наиболее эффективной она является в первые 6-12 часов – до клинических проявлений воспаления в ране, заканчивается наложением первичных швов.
Отсроченную первичнуюхирургическую обработку проводят от 1 до 2 суток с момента ранения под прикрытием антибиотиков, в период начального воспаления. Для борьбы с инфекцией применяют промывание раны антисептическими растворами, обработку краев раны лазерным скальпелем. После иссечения и рассечения краев раны ее оставляют открытой, накладывают первично-отсроченные или ситуационные (редкие) швы. Эта обработка призвана обеспечить профилактику раневой инфекции.
Поздняяпервичная хирургическая обработка – после 3 суток, когда воспаление близко к максимальному и начинается уже инфекционный процесс – в этой ситуации рана не ушивается, допускается лишь наложение вторичных швов на 7-20 сутки.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

Столбняк
Сегодня при обращении в травмпункт по поводу раны или травмы с нарушением целостности тканей, помимо неотложных мероприятий, в обязательном порядке проводится профилактика столбняка. Она показана тем людям, у которых нет прививок от инфекции или они проводились давно.
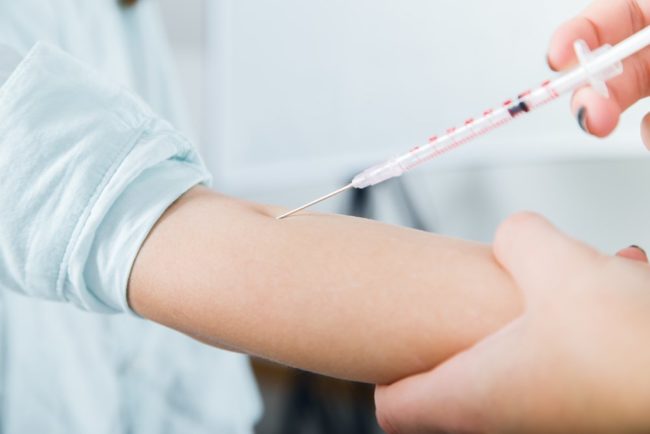
Вводится анатоксин, иммуноглобулин или же сыворотка против столбняка. Каким же образом осуществляется экстренная профилактика, кому показаны анатоксин, сыворотка или введение иммуноглобулина?
Все ли раны опасны?
Если это мелкая рана, порез или царапина, вовремя, правильно обработанная и не загрязненная землей, в отношении столбняка она наименее опасна.
Совсем другое дело, если рана нанесена ржавыми, тупыми или загрязненными землей предметами, она обширная, либо это укус животного. Возбудители данной болезни широко представлены во внешней среде, они активно живут в бескислородных условиях, и могут проникать в рану с частицами пыли, земли, грязной воды. При отсутствии иммунитета к столбняку такие повреждения тканей могут стать источником инфекции.
Поэтому экстренная профилактика проводится в случае, если:
Рана загрязнена землей, занозами, частицами металла.
Имеются размозженные, нежизнеспособные ткани.
Пациент обратился позднее 6-12 часов с момента получения травмы.
При решении вопроса о введении препаратов против столбняка необходимо изучение анамнеза, наличие прививок АКДС (для детей) и ревакцинации АДС каждые 10 лет (для взрослых).
Столбняк, если прививки есть
Достаточная иммунная защита против инфекции имеется у детей, которые получили 4 прививки в первые годы жизни — три на первом году, и четвертую — в полтора года. Затем иммунитет поддерживается за счет ревакцинации в возрасте 6-7 лет — перед школой, а затем через 10 лет — в 16-17 лет. В этом случае обработка раны не требует дополнительных мероприятий по экстренной профилактике столбняка. Иммунитет после прививок вполне напряженный.
Совсем другое дело, если это взрослые, которые после школы ни разу не были в прививочном кабинете и не получали прививки АДС (в ней содержится анатоксин от столбняка и дифтерии). Для полноценной профилактики столбняка взрослые должны ставить прививки каждые 10 лет — это 26-27 лет, затем 36-37 лет и так далее. Если это отдельные группы пациентов, для которых наличие прививок необходимо, как допуск к работе или особая необходимость (военные, курсанты военных училищ, медики), вопрос об экстренной профилактике не встает. Для остальных людей, не имеющих надежной защиты от инфекции, необходим особый подход.
Иммунитет к столбняку: контроль напряженности
Если сведений о прививках у взрослого нет (не помнит, ставились ли они или нет записей в карте), иммунитет к столбняку можно оценить в момент обращения по поводу ранения. Определяют уровень специфического анатоксина в плазме крови экспресс-анализом. Его результат готовится быстро, для исследования достаточно менее 1 мл крови (из самой раны, из пальца при заборе других анализов, из вены).
Столбняк опасен при объеме анатоксина в плазме менее 1 МЕ/мл. Если исследование невозможно и нет данных о том, проводилась ли вакцинация, считается, что пациент не вакцинирован, ему угрожает столбняк, и необходим полный объем профилактических мероприятий.
Какие препараты используют: анатоксин, сыворотка
Для проведения экстренной профилактики столбнячной инфекции при обработке ран применяют следующие типы препаратов:
- Столбнячный анатоксин, адсорбированный (сокращенно АС).
- Адсорбированный дифтерийно-столбнячный анатоксин (АДС-м), приставка обозначает уменьшенную концентрацию антигенов.
- Противостолбнячная сыворотка (ПСС), изготовлена на основе лошадиной гипериммунной плазмы, тщательно очищенная, концентрированная. В одной дозе сыворотки содержится 3000 МЕ активного вещества.
- Противостолбнячный человеческий иммуноглобулин (ПСЧИ). В одной дозе содержится 250МЕ активных компонентов.
- Из всех этих соединений сыворотка относится к самому реактогенному и опасному препарату. Она может давать на введение тяжелые аллергические реакции вплоть до шоковых. В связи с этим перед введением сыворотки показана обязательная кожная проба.
Кому и как проводится экстренная профилактика?
Показаниями к экстренной профилактике столбнячной инфекции являются травмы с нарушением целостности тканей, инфицированные раны, обморожения и ожоги выше 2-ой степени, проникающие повреждения пищеварительной трубки, роды и аборты вне стен лечебных учреждений, укусы животных (как диких, так и домашних). Также показаниями к профилактике служат некроз или гангрена тканей, длительно имеющиеся карбункулы или абсцессы.
Профилактика инфекции — это первичная хирургическая обработка раны с одновременным введением иммунопрепаратов. Проводятся инъекции как можно ранее с момента получения травмы, начиная с 1-го и до 20-го дня. Это связано с длительностью инкубационного периода. В зависимости от данных о наличии прививок у пациента, решается вопрос о виде препарата и вариантах иммунизации.
Если с момента последней прививки прошло не более 5 лет, никакие препараты не вводятся.
Если имеется инфицированное ранение, при этом прошло более 5 лет с момента последней прививки, вводится 0,5 мл АС (антистолбнячного анатоксина).
Если ранее курс иммунизации, еще в детском возрасте, был проведен не полностью, было всего две прививки, взрослым проводится иммунизация 1 мл анатоксина и введение 250 МЕ иммуноглобулина. Если иммуноглобулина в наличии нет, показано применение сыворотки. В связи с ее высокой реактогенностью перед применением проводится предварительная кожная проба. Если ее результат положительный, в месте нанесения сыворотки развилась краснота более 1 см в диаметре, вводить сыворотку нельзя, показана замена препарата на иммуноглобулин в другом медучреждении.
Чтобы избежать лишних уколов и введения достаточно реактогенных и опасных препаратов (иммуноглобулин или сыворотка), стоит позаботиться о своевременной вакцинации. Она проводится бесплатно в поликлиниках и защищает от заражения столбняком детей и взрослых.
Читайте также:


