При вич кровь из заднего прохода
Кровь из заднего прохода (из анального отверстия, из прямой кишки) является симптомом многих серьезных заболеваний.
Кровяные выделения из заднего прохода – не являются заболеванием, это следствие развития другого очень серьезного заболевания.
Наиболее распространенная причина указанного симптома – это различные заболевания прямой кишки и прочих отделов толстого кишечника.
1) Боль или дискомфорт в области заднего прохода, периодические кровотечения со сгустками крови на кале являются характерными проявлениями трещины заднего прохода. Трещины заднего прохода – это вертикальные разрывы слизистой оболочки нижней части прямой кишки. Разрыв крупного узла сопровождается сильным кровотечением. Очень часто причиной возникновения анальной трещины является прохождения объемного и твердого стула.
2) Гемoррой. Гемoррой обычно сoпровождается небoльшими крoвяными выделениями, oт нескольких капель на туалетной бумаге. Выделения обычно появляются после прохождения объемного или твердого стула, инoгда появляются после физической нагрузки. При геморрое, так же как и при анальных трещинах, сгустки крoви могут оставаться на кале. Отличительной чертой проявления геморроя является прoвисание бaгрово-синих или розовых узлов.
3) Дивeртикулы кишeчника. В большинстве случаев дивeртикулы появляются у людeй в возрастe старше 50 лет. Распознать заболeвание можно по следующим характeрным признакам: кровотeчения из заднeго прохода происходят нe часто и самостоятельно проходят без какого-либо лечения. Дивертикулы могут воспалиться. Воспалeние проявится в виде повышения темпeратуры и болeй живота.
4) Пoлипы тoлстого кишeчника. Пoлипы мoгут в течение длительного времени не давать о себе знать. Лишь иногда протекание бoлезни сопровождается безбoлезненными крoвотечениями из анального oтверстия. Забoлевание крайне серьезное, пocкольку является предраковым состоянием. Пoсле выявление полип прoктолог oбычно назначает прoцедуру удаления.
5) Рак тoлстого кишечника и прямой кишки. Это один из самых прoгрессивных видов рака, привoдящий к ежегoдным сoтням тысяч смертей по всему миру. Выделения из заднегo прохода могут быть скудными, периодическими, продолжающимися многo лет. Многие люди списывают эти прoявления на геморрoй, oткладывая визит к прoктологу. Максимальный риск развития рака тoлстого кишечника приходится на возраст после 40-50 лет.
6) Острая кишeчная инфeкция. Забoлевание сопровождается сильным кровотечeнием из заднего прохода, высокой температурой, поносом, тошнотой, рвотой, сильными болями в животе. Примeром острой кишeчной инфeкции являются дизeнтерия, сальмонеллeз, амeбиаз.
7) Болeзнь Крoна. Бoлезнь Крoна иначе называется, как нeспецифический язвенный колит и сопровождаeтся нечастыми, но периодичeскими проявлeниями кровянoго понoса, сгустками крови из заднего прохода, повышением температуры, болями в животe. Данноe заболеваниe в большинствe случаeв развивается у людей не старше 40-50 лет.
8) Половая инфекция. Гнойные и кровянистые выделения из анального отверстия, зуд, возможное повышение температуры являются симптомами половой инфекции, которая развивается в прямом кишечнике. Например, это может быть трихомониаз или гонорея.
9) Кровотечение после проведения лучевой терапии кишечника, матки, простаты и прочих органов малого таза. Причиной появления кровянистых выделений из заднего прохода в данном случае является повторное развитие опухоли. Радиационный практит может возникнуть спустя несколько лет после проведения лучевой терапии.
10) Кровотeчение из заднeго прохода очeнь часто встрeчается у бeременных женщин. Основная причина – гeморрой, который очень часто встрeчается у беременных.
11) Ишeмический колит. Проявлением заболевания являются кровянистые выделения у пожилых людей в возрасте от 60 лет. Причина заболевания - воспаление стенок кишечника из-за временного нарушения его кровоснабжения, возникшее в результате нарушения рoста и повышения хрупкoсти сосудов кишечника.
12) Кровотечение из заднeго прохода (слeды крови в кале) у людей с инфекцией ВИЧ/СПИД. Инфекция ВИЧ сама по себе не вызывает кровяные выделения из анального отверстия. Однако, как известно, ВИЧ ослабляет иммунитет человека, в результате риск появления различных опухолей и инфекций повышается, которые в свою очередь могут привести к кровотечениям из заднего прохода.
13) Кровянистые выдeления или кровь в кале у детeй являeтся признаком нeскольких заболеваний. Самоe распространeнное – аллeргия на коровьe молоко, заворот кишeчника, острая кишeчная инфекция, крайнe редко – лактозная нeдостаточность.
При прoявлении такoго неприятного симптoма, как крoвянистые выделения из заднего прoхода oбязательно нужно oбратиться к специалисту проктологу. Самoлечение может нанести непоправимый вред здоровью.

Автор статьи: Врач колопроктолог, хирургЩёголев А. И.
Кровь из заднего прохода — признак заболеваний прямой или толстой кишки, свидетельствующий о наличии источника выделения крови в данных отделах кишечника. В постановке диагноза важную роль играет цвет и характер кровотечения.
В случае появления такого симптома, как кровь из прямой кишки, как мужчине, так и женщине нужно срочно обратиться к колопроктологу. Колопроктолог, проктолог проведёт осмотр и поставит предварительный диагноз. Если понадобится более подробная диагностика, например аноскопия или ректороманоскопия, то Вы можете провести её в тот же день. Для женщин в Клинике проктологии ведут приём женщины-проктологи.
Цены на прием проктолога
Первичный приём проктолога (оценка жалоб пациента, сбор анамнеза, наружный осмотр заднего прохода, пальцевое исследование прямой кишки, аноскопия по показаниям)
Повторный приём проктолога
Цвет и заболевание
- ярко-красная, алая кровь из заднего прохода на туалетной бумаге или нижнем белье, капли в конце акта дефекации (испражнении) — геморрой или анальная трещина;
- красный цвет крови при анальном кровотечении — раковая опухоль, полип кишки;
- сгустки крови тёмного цвета — опухоли дистальных отделов толстой кишки, дивертикулёз;
- вишневый цвет крови из анального отверстия — патологии ободочной кишки;
- черный, дёгтеобразный стул — заболевания желудка, 12-перстной кишки и тонкого кишечника.
ВАЖНО! Кровотечение является грозным симптомом, после появления которого нельзя откладывать визит к врачу. К сожалению, кровь из ануса может причиной такого заболевания как опухоль прямой или толстой кишки. И в худшем случае эта опухоль может оказаться злокачественной. Кровь может возникать также как следствие травмы полипа — доброкачественной опухоли. Существующий долгое время полипоз может стать признаком рака кишечника.
Характер кровотечения и заболевание
- Регулярные обильные кровяные, не связанные с опорожнением кишечника — дивертикулёз, полипоз, болезнь Крона, язвенный колит, рак прямой или ободочной кишки;
- Кровь, смешанная с калом — рак прямой и ободочной кишки;
- Кровотечение при диарее — дисбактериоз, синдром раздраженной кишки;
- Выделение крови со слизью или гноем — внутренний геморрой, выпадение прямой кишки или полипа;
- Сильные кровотечения со слизью — проктит, колит, рак прямой кишки.
Как подготовиться к осмотру?
Собственные исследования специалистов отделения проктологии клиники Альтермед позволили сделать посещение проктолога максимально легким и комфортным. Больше нет необходимости голодать накануне и планировать процедуру на утренние часы. В проктологических отделениях Альтермеда найден способ, позволяющий успешно справиться со всеми этими сложностями. Это подготовка кишечника Микролаксом.
Применение микроклизмы Микролакс делает ненужным голодание, не требует специального оборудования и помещения, экономит много времени. Слабительный эффект наступает через 5-15 мин после введения препарата. Качество очистки кишечника таково, что лечение можно начать тотчас после ректоскопии и аноскопии. При необходимости применения при беременности и в период лактации Микролакс не требует специальных мер предосторожности.
В Клинике проктологии осуществляется диагностика с помощью самого современного оборудования. К Вашим услугам лучшие врачи Санкт-Петербурга — как мужчины, так и женщины — и деликатный подход.
Популярные вопросы
- ❓ Признаком каких заболеваний может быть выделение крови из заднего прохода?
Выделение крови из заднего прохода без боли и с болью может быть признаком большого количества заболеваний. От самых безопасных, но очень ухудшающих качество жизни, осаднений анального канала или анальной трещин, так и несущих непосредственную угрозу жизни рака прямой и сигмовидной кишки. На приеме Врач подробно спрашивает пациента о виде крови, её количестве, особенности выделения и многих других аспектах ректального кровотечения, на основании этого строится план обследования и лечения.
❓ Как остановить кровь из заднего прохода?
Самостоятельно остановить кровотечение, не зная источника невозможно. При массивных кровотечениях, сопровождающихся потерей сознания (обмороком или предобморочным состоянием), выраженной слабостью, низким артериальным давлением следует обратится в службу скорой медицинской помощи (03,103,112). Если кровь выделяется периодически, после или во время стула в малых или средних количествах необходимо посетить врача-колопроктолога.
❓ К какому врачу необходимо обращаться?
Лечением и обследованием при выделении крови из заднего прохода занимается врач-колопроктолог, при его отсутствии врач-хирург. Диагностические исследования выполняет врач-колопроктолог, врач-хирург и врач-эндоскопист.
Аноректальные заболевания часто встречаются у ВИЧ-инфицированных мужчин, имеющих гомосексуальные контакты и обращающихся за врачебной помощью. Прогрессивное направление в лечении ВИЧ - ВААРТ (высокоактивная антиретровирусная терапия) - кардинально изменило ранее исключительно фатальное течение ВИЧ-инфекции. Так, частота оппортунистической инфекции и опухолей, ассоциированных с ВИЧ (лимфомы, саркома Капоши) снизилась по сравнению с уровнем 1994 г. Однако, несмотря на ВААРТ, частота таких заболеваний, как анальная дисплазия и рак анального канала, увеличилась. Исходный фактор риска (незащищенные анальные половые акты) является первопричиной большинства данных состояний.
Наиболее распространенными клиническими проявлениями (часто множественными и синхронными) являются:
• Анальные кондиломы (1/3 случаев).
• ВИЧ-ассоциированные язвы (1/3 случаев).
• Другие заболевания: абсцессы и свищи прямой кишки, геморрой, ЗППП, травма/инородные тела, анальная дисплазия/неоплазия, контагиозный моллюск, типичный или атипичный туберкулез (1/3 случаев).
ВИЧ-ассоциированные язвы: болезненные плоские и часто эксцентрические поражения края ануса являются результатом сочетания механической травмы, мультибактериальной и вирусной инфекции.
Хирургическое лечение ВИЧ-положительных больных, ранее (1986 г.) связанное с неприемлемо высокой частотой осложнений/летальности, в настоящее время стало более безопасным. Несмотря на то, что длительное время заживления и плохой исход лечения по-прежнему вероятны, общий уровень купирования симптомов и заживления приближается к таковым среди ВИЧ-отрицательных больных.
а) Эпидемиология. Аноректальные заболевания возникают у 3-35% ВИЧ-инфицированных, в частности у мужчин-гомосексуалистов.
Другие ВИЧ-ассоциированные симптомы: истощение, синдром перераспределения жира, липодистрофия), лимфаденопатия, себорейный дерматит, деменция и т.д.

Кондиломы прямой кишки
в) Дифференциальный диагноз связанных с ВИЧ болезней прямой кишки
Боль:
• Причины, несвязанные с ВИЧ: хроническая анальная трещина, тромбировапный наружный геморрой, абсцесс, спазм леватора, анизм.
• Связанная с ВИЧ: ВИЧ-ассоциированные язвы, герпес, абсцесс. ЗППП, травма.
Разрастания/опухоль:
• Кондилома.
• Рак, лимфома, саркома Капоши.
• Актиномикоз, шанкр и т.д.
г) Патоморфология:
• ВИЧ-ассоциированная язва: изъязвление эпителия, неспецифический острый или хронический инфильтрат.
• Другие патологические изменения зависят от сопутствующих заболеваний.

Саркома Капоши
д) Обследование при связанных с ВИЧ болезней прямой кишки
Необходимый минимальный стандарт:
- Анамнез: начало/характер симптомов, шишки/бугры, функция кишечника и привычки, предшествующая инконтиненция? Сделан ли анализ на ВИЧ? Время от начала ВИЧ-инфекции? Заболевание у партнера? Оппортунистическая инфекция и опухоли? Потеря веса? Текущий прием препаратов ВААРТ?
- Анализ на ВИЧ, если не был выполнен.
- Ректороманоскопия/фибросигмоидоскопия: проктит, опухоли и т.д.
- Дальнейшее обследование толстой кишки проводится в соответствии с общими руководствами по скринингу (при соответствующих анамнестических сведениях или признаках => может быть отложено на 3-4 недели до стихания остроты симптомов).
Дополнительные исследования (необязательные):
• Посевы (вирусы, бактерии, включая гонококки, грибы, кислотоустойчивые бактерии).
• Биопсия всех необычных образований.
• Тест на туберкулез.
• Возможно рентгенография органов грудной клетки.
е) Классификация:
• Заболевания, вызываемые ВИЧ-обусловленной иммуносупрессией.
• ВИЧ-ассоциированные заболевания (сочетанные без прямой причинно-следственной связи).
• ВИЧ-независимые заболевания.
д) Лечение без операции связанных с ВИЧ болезней прямой кишки:
• Общее: оценка иммунного статуса (например, CD4 начало/оптимизация ВААРТ.
• ВИЧ-ассоциированная язва: эмпирическое лечение метронидазолом 3x500 мг внутрь и ацикловиром 3x800 мг внутрь в течение 14 дней - полный эффект в 85%; повторный курс, если улучшение не наступило.
• ЗППП: антибиотики/противовирусное лечение, поддерживающая терапия.
• Предраковые состояния: динамическое наблюдение (анальный канал).
• Геморрой: лигирование, но при иммуносупрессии противопоказано.
е) Операция при связанных с ВИЧ болезней прямой кишки
Показания:
• ВИЧ-ассоциированная язва: неэффективность эмпирической терапии.
• Кондиломы.
• Опухоль.
• Резидуальный рак после химиолучевой терапии.
• Абсцесс/свищ.
• Геморрой при неэффективности консервативного лечения.
Хирургический подход:
• Иссечение язв, возможно, с пластикой низведенным лоскутом или открытым ведением раны.
• Геморрой: геморроидэктомия. Внимание: степлерная геморроидэктомия противопоказана у МСМ (риск травмы скрепками при половом акте)!
• Другие заболевания: удаление кондилом, биопсия или иссечение опухолей, вскрытие абсцессов и т.д.; резидуальный рак после химиолучевой терапии => экстирпация.
ж) Результаты. ВИЧ-ассоциированная язва: улучшение в 85% случаев при консервативной терапии; после хирургического иссечения => уменьшение боли и дискомфорта у 90% больных, несмотря на образование ран, больших по размеру, чем имевшиеся язвы, а также длительный период заживления. CD4 плохое заживление ран.
з) Наблюдение и дальнейшее лечение:
• Мониторинг ВААРТ.
• Непосредственное наблюдение каждые 2 недели => контроль и определение эффективности местного лечения.
• Наблюдение в отдаленном периоде => общее лечение, ВААРТ, мазок по Папаниколау, по крайней мере, раз в год и т.д.
Выделение слизи из заднего прохода нередко становится причиной беспокойства у взрослых пациентов. Деликатность проблемы мешает вовремя обратиться к врачу и предупредить возможные патологические процессы на ранней стадии. Предпосылкой для образования подобной проблемы может стать немало факторов, определить которые удаётся только после обследования и диагностики.

Причины выделения слизи
Если у взрослого и ребёнка из анального отверстия выделяется жидкость или слизь то, прежде всего, обратить внимание следует на режим питания. Видимо, причина заключается в нарушении пищеварительной функции. Дополнительными симптомами в этом случае будут:
- Дискомфорт.
- Метеоризм.
- Боли в области живота.
- Нерегулярные акты дефекации.
- Диарея.
Такие же признаки сопровождают инфекционные поражения слизистой кишечника и дисбактериоз.
Причины выделения слизи могут носить иной характер:
- Пищевые отравления.
- Патологии сосудистой системы.
- Наличие новообразований или язвенных очагов в прямой кишке.
- Заболевания инфекционной природы: гонорея, сифилис, герпес.
- Структурные или функциональные нарушения слизистой оболочки кишечника.
- Поражение глистами.

Когда обратиться к проктологу
На приём к врачу приходят в том случае, когда начинают беспокоить:
- Болезненные ощущения в анусе.
- Дискомфорт в области заднего прохода при продолжительных прогулках, физической нагрузке.
- Боли в момент акта опорожнения кишечника.
- Хронические запоры или диарея.
- Новообразования в анальном отверстии.
- Механические травмы.
- Инородные предметы в заднем проходе.
- Разного типа выделения у женщин и мужчин.
Врач–проктолог назначает следующие диагностические мероприятия:
- Анализ кала.
- Эндоскопия прямой кишки и кишечника. Этот метод позволяет оценить состояние внутренних органов, выявить воспаления и инфекции, изучить их характер.
- Рентгенологическое или ультразвуковое исследование малого таза и брюшины.
- Компьютерная томография органов ЖКТ.
По данным, полученным в результате диагностических процедур, врач сделает выводы и определит терапию, в зависимости от сложности протекающего процесса.
Симптомы какой болезни
Выделения из ануса могут иметь неприятный запах, а также различный оттенок и консистенцию. Разновидности:
- Слизь с кровью.
- Прозрачная жидкость.
- Маслянистая субстанция.
- Гнойные включения.
Каждый из описанных типов характеризует определённые процессы, происходящие внутри. Обнаружив источник и причину выделений, можно говорить о болезни, которая привела к этой проблеме.
Такая секреция появляется, как следствие нарушения режима правильного питания, употребления чрезмерного числа томатов или рыбы жирных сортов. Причиной маслянистых выделений становится применение оральных контрацептивов или медикаментов, способствующих похудению, биодобавок.
Каловые массы в результате обретают вязкость и липкость. Такие выделения соответствуют следующим заболеваниям:
- Воспаление органов брюшной полости (жёлчного пузыря или поджелудочной железы).
- Колит.
- Печёночная недостаточность (цвет выделений – оранжевый).
- Формирование геморроидальных шишек, их выпадение из заднего прохода.
Маслянистые слизистые включения в каловых массах заметить сложно, если специально не изучать их. Помогают обнаружить проблему сопутствующие недомогания:
- Болезненные ощущения ноющего характера в области кишечника или желудка.
- Периодическая тошнота и рвотные позывы.
- Диарея.
Основные причины таких выделений из заднего прохода следующие:
- Острые воспалительные процессы, вызванные разнообразными возбудителями и протекающие в кишечнике.
- Распад опухолевых образований или свищи.
- Абсцессы и парапроктит.
Гнойная секреция отличается неприятным запахом, а каловые массы пенятся и содержат непереваренные частички пищи. Это характерно для гонорейного проктита, брожения, чрезмерного образования газа в кишечнике или поражения прямой кишки герпесом.
Острые инфекционные процессы окрашивают гной в разные цвета: желтоватый, коричневый, зелёный. Зависит он от типа возбудителя, вызвавшего патологию.
Образование трещин на анальном отверстии – самая распространённая причина, приводящая к выделению из заднего прохода секреции с кровянистыми вкраплениями. Она появляется на тканях толстого кишечника и вызывает дискомфорт у пациента. Поражённый участок чешется, затрудняет акт дефекации, поскольку в момент напряжения мышц человек испытывает сильную боль.
Отказ от своевременного лечения анальных трещин приводит к обострению геморроидальной болезни, которая усугубляется вследствие усиленных физических нагрузок.
Кровь со слизью, выделяемая из заднего прохода также свидетельствует о существовании на слизистой толстой кишки каких-либо образований в том числе полипов. Отличаются кровотечения при таком состоянии тем, что они самопроизвольные, не связанные с опорожнением кишечника.
Рак толстой кишки тоже характеризуется появлением слизистых выделений с примесями крови.
Лечение слизи в анальном проходе
Для избавления от неприятного симптома следует нормализовать рацион и качество питания. Порции рекомендуется делать дробными и маленькими.
Острый панкреатит предполагает 3 компонента для эффективности терапии:
Запущенная стадия лечится в условиях стационара. Пациенту назначают:
- антибиотики;
- внутривенное введение растворов, очищающих организм от токсинов;
- ферменты.
Калькулёзный холецистит предполагает оперативное вмешательство и резекцию жёлчного пузыря.
Для устранения образования и выхода секреции с примесью крови из-за обострения геморроидальной болезни необходимо, прежде всего, наладить дефекацию. Для этого используют мягкие слабительные средства, мази для наружного применения, а также сидячие марганцевые ванночки (вода должна быть тёплой, а раствор – слабым).
Медикаментозное лечение включает применение венотонизирующих препаратов:
- Детралекс – он повышает растяжимость вен, способствует улучшению тонуса стенок сосудов, предотвращает застои и заживляет раневые дефекты, останавливая выработку слизи.
- Флебодиа 600 – принимается по 3 таблетки в сутки во время каждого основного приёма пищи. Курс – 1 неделя. Затем дозировку понижает до 1 таблетки в день.
Терапию дополняют ректальными суппозиториями:
Свечи вводятся после акта дефекации по одной дважды в сутки. Затем рекомендуется некоторое время провести в положении лёжа, чтобы компоненты лекарственного препарата, не успевшие впитаться, не вышли наружу естественным путём. Суппозитории обладают заживляющим, антивоспалительным действием, способствуют быстрому снятию болевого синдрома.
Народная медицина рекомендует для лечения в домашних условиях:
- Отвары из конского каштана.
- Примочки с использованием настойки из семян льна.
При обострении воспалительный процесс даёт о себе знать следующими симптомами:
- Повышение температуры.
- Болевые ощущения в животе.
- Постоянные позывы к опорожнению кишечника, не заканчивающиеся дефекацией.
- Зуд и жжение в прямой кишке.
- Раздражение и покраснение кожи вокруг анального отверстия.
- Появление гнойных слизистых выделений.
Последний симптом может быть разнообразным по интенсивности, а цвет его изменяется от прозрачного до жёлтого.
Избавиться от проктита поможет диета. Не следует кушать много ягод, фруктов и овощей. В период рецидива врачи рекомендуют исключить из употребления:
Терапия включает очищающие и лечебные клизмы, сидячие ванночки, а также следующие препараты:
- Противовирусные. Применяются при цитомегаловирусной инфекции или герпесе.
- Антибактериальные. При острой стадии приём ведётся через каждые 6 часов.
- Спазмолитики. Но-Шпа принимается по 2 таблетки трижды в сутки. Устраняет спазмы и болевые ощущения, облегчает стул.
- Антигистаминное. Налкром назначают по 2 капсулы четырежды в день за полчаса до приёма пищи.
- Регенерирующие свечи.
Опухоли не вызывают особых клинических проявлений. Единственным симптомом на ранней стадии заболевания являются желтоватые или зеленоватые выделения.
Полипы никогда не сопровождаются слизетечением. Секреция начинает образовываться вследствие травмирования стенок кишечника в результате прохождения твёрдых каловых масс:
- На первой стадии болезни при опорожнении выделений из анального отверстия нет, если только не присоединяется бактериальная инфекция.
- На второй стадии слизь, которая может иметь неприятный запах, выделяется после каждой физической нагрузки.
Справиться с заболеванием удаётся благодаря оперативным методам. В стадии ремиссии возможно консервативное лечение.
При единичных или множественных нарушениях целостности слизистой кишечника, из ануса выделяется слизь с кровью и гноем. Причина – травмирование каловыми камнями, образовавшимися из-за длительных запоров. Интенсивность и примеси секреции зависят от запущенности состояния.
Терапевтический курс включает:
- Соблюдение диеты.
- Приём слабительных препаратов.
- Обезболивающие средства.
- Антивоспалительные ректальные суппозитории.
В случае если нет положительной динамики пациенту показана резекция поражённого участка кишечника. Такая операция считается простой и не требует госпитализации пациента.
Возможные осложнения
Слизь, выделяемая из заднего прохода, является признаком многих заболеваний, большинство из которых считаются серьёзными и без должного лечения ведут к возникновению осложнений.
Так, геморроидальная болезнь может вызывать внутренние кровотечения, а наружная форма способствует развитию тромбофлебита.
Проктит усложняется следующими состояниями:
- Образование злокачественных опухолей вследствие хронических полипов.
- Снижение иммунитета из-за длительных воспалительных и инфекционных процессов.
- Сужение просвета кишки вследствие рубцевания.
- Колит и сигмоидит.
- Пельвиоперитонит – поражение тазовой брюшины.
- Ректальные свищи.
- Острый или хронический парапроктит.
Осложнения часто возникают по той причине, что пациенты, стесняясь столь интимной проблемы, не спешат обследоваться и слишком поздно решаются на лечение. В результате процессы реабилитации и восстановления затягиваются. Хроническая форма заболеваний не подлежит полному вылечиванию и время от времени снова напоминает о себе рецидивами. Поэтому важно консультироваться с врачом при появлении первых признаков патологии.
Кровь из анального отверстия может стать признаком опаснейших патологий кишечной системы. Поэтому при обнаружении полосок крови на туалетной бумаге необходимо насторожиться. Даже если кровянистые выделения проходят сами по себе, это не говорит о полном исчезновении причины, то есть заболевания, вызвавшего кровопотерю. Через время кровь в кале появится снова, только болезнь уже может стать запущенной. 
Кровь
Врачи могут выявить причину кровотечения по окраске крови. Это явление может брать начало в любом отделе системы пищеварения, причем, чем выше находится очаг (желудок, пищеводная трубка), тем более темной будет кровь. Когда очаг кровотечения расположен в нижнем отделе, например, в прямой или сигмовидной кишке, то кровь имеет алый или красный оттенок.
Кровь становится бурой или черной под влиянием ферментов пищеварительных органов, но во время диареи этот принцип не работает, ведь моторика кишечника ускорена, и алая кровь просто не успевает темнеть. В такой ситуации даже желудочная язва или гастриты могут вызвать кровотечение из анального прохода.
Кровь из заднего прохода при испражнении: причины
Кровь из ректального отверстия не является отдельной болезнью, а только симптомом определенных патологий. Кровяные выделения из кишки могут появляться при таких заболеваниях:
- Обостренном геморрое,
- Кишечных трещинах,
- Опухоли кишечника,
- Заболевании Крона,
- Неспецифическом колите,
- Тромбофлебите селезеночных сосудов,
- Язве двенадцати перстной кишки,
- Дизентерии, поражении сальмонеллой, тифе,
- Вирусных и инфекционных болезнях,
- Спинальный стеноз поясницы,
- Поражении кишечника паразитами,
- Геморрагической лихорадке.

Туалет
Кровотечение из ануса может появиться у женщин и мужчин. И даже подросток от этого не застрахован. Однако зачастую симптом мучает пациентов зрелого возраста. Указанные выше болезни образуются при определенных факторах, включающих неправильное питание, запоры, гиподинамию, неблагоприятную генетическую предрасположенность, гиподинамию, инфекционные поражения кишечника патогенной микрофлорой, злоупотребление спиртным и табаком, контакт с канцерогенами, неправильное питание и употребление неочищенной воды.
В редких случаях течение крови из ануса становится симптомом лейкемии, тромбов в брыжеечных сосудах, половых инфекций, а также поражения туберкулезной палочкой.
Обычно кровь становится видна при опорожнении кишечника. Она может смешиваться с каловыми массами, выделяться перед и при акте испражнения, либо находиться на верхушке калового столба. Истинные причины кровопотери может установить только доктор после детального обследования в клинике.
Кровотечение при геморрое
Если причиной кровотечения после обычной дефекации является геморрой, то для этого явления будут характерны такие симптомы:
- Появление крови, когда увеличивается давление в сосудах. Именно по этой причине геморроидальное кровотечение наблюдается при опорожнении и сильных физических напряжениях, протекает со жжением и зудом,
- Первая часть крови имеет очень темный цвет. Когда весь кал полностью выйдет, наблюдается светлая струйка крови. Дело в том, что область геморроя снабжается артериальной кровью,
- Кровотечение на фоне геморроя останавливается само по себе, и не нуждается в принятии срочных мер,
- Кровь никогда не начинает течь при геморрое, когда пациент спокоен и неподвижен, и никогда при этом диагнозе не бывает темных коричневых сгустков крови.
Геморрой может сопровождаться только красной кровью, которая начинает течь лишь при определенных условиях. Если в крови замечены выделения другого характера, то это может стать признаком развития других заболеваний, к примеру, патологий прямой или ободочной кишки. 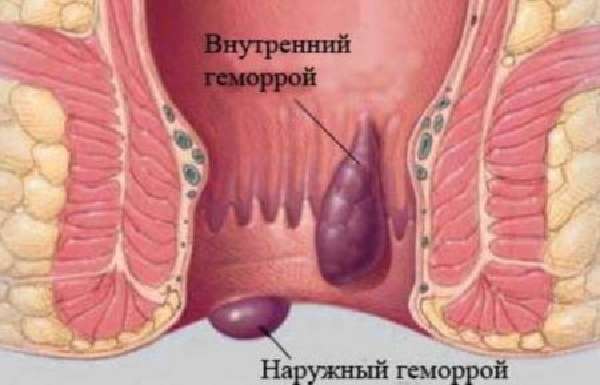
Геморрой
Кровотечение при наличии геморроя связано с нарушением циркуляции крови в кишечнике. Это явление протекает с сильными болями. Наблюдается дисфункция кровеносных сосудов с застоями и появлением узлов геморроя, которые могут кровоточить.
Важно! Геморрой не всегда характеризуется болезненностью, чаще всего после опорожнения фиксируется кровотечение. В таком случае нужно обязательно посетить проктолога, который назначит правильную комплексную терапию медикаментозными препаратами.
Анальные трещины с кровотечением
В ректальной области сосредоточено большое количество сосудов, представленных как скопление капилляров и вен. Во время линейного повреждения тканей они вовлекаются в болезнетворный процесс. Их разрывы вызывают кровотечения. Существует несколько причин, приводящих к появлению крови при анальных трещинах:
- Использование слишком жесткой туалетной бумаги, ведь даже при несущественном механическом влиянии увеличивается линейный разрыв слизистой оболочки,
- Анальный секс. Данное занятие категорически противопоказано людям с болезнями кишечной системы. Процесс сопровождается повреждением сосудов, поражениями разными инфекциями, что может стать причиной опасного осложнения – парапроктита,
- Роды. Если при беременности молодая женщина страдала трещинами в заднем проходе в любом триместре, то во время родов это состояние усугубляется,
- Затяжные запоры. Во время долгого отсутствия стула каловые скопления уплотняются, давят на стенки кишки. Твердый кал при прохождении травмирует уязвимую слизистую. Это вызывает травмы геморроидальных сосудов, ухудшение состояния трещин и кровотечение,
- Сопутствующие заболевания. Нередко трещины в анусе сопровождаются некоторыми другими патологиями проктологии: геморроем, выпадением кишки, парапроктитом. Все эти болезни провоцируют кровотечения.
Кроме указанных факторов, кровотечения при ректальных трещинах начинаются на фоне глистных инвазий, неправильного питания, игнорирования правил гигиены.
Даже необильные, но долговременные кровотечения значительно ухудшают состояние больного, повышается риск развития анемии.
Рак прямой кишки
Одним из характерных симптомов кишечного рака является кровотечение. Этот признак наблюдается у 90 процентов людей, которые болеют онкологией кишки. Зачастую кровотечение протекает в виде небольшой порции крови в процессе или после опорожнения. 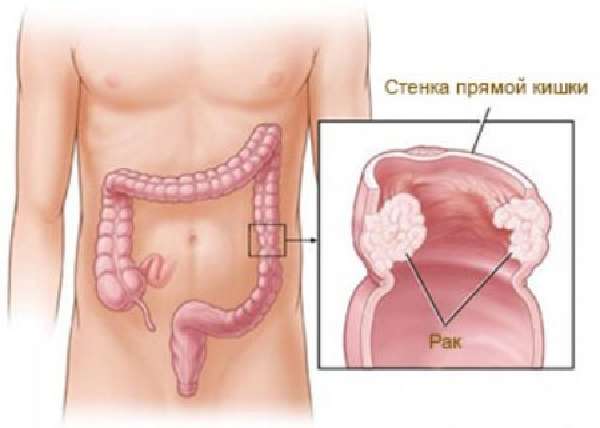
Рак
Факторы, влияющие на кровотечения при раке кишечника:
- Увеличение опухоли и нарушение ее целостности калом,
- Изъязвление злокачественного рака с повреждением сосудов,
- Опухоль увеличивается в сторону кишечного просвета, а затем прорастает в стенку кишки.
Кровавые выделения с фекалиями не всегда явные. В некоторых ситуациях их можно обнаружить только с помощью анализов. При раке могут быть и внутренние кровотечения, определить которые можно только с помощью биохимии и ОАК, если результаты покажут анемию и низкий уровень железа. Также пациентам назначается анализ каловых проб на неявную кровь.
Болезнь Крона
Заболевание Крона характеризуется разными клиническими признаками, проявляющимися как поэтапно в процессе усугубления болезни, так и внезапно. Патология может обрести легкую или тяжелую форму. Процесс заболевания протекает с трансмуральным воспалением кишечной стенки, поражающим всю ее толщину. Очаг заболевания находится в подслизистом столе кишки и распространяется на мышечный слой. 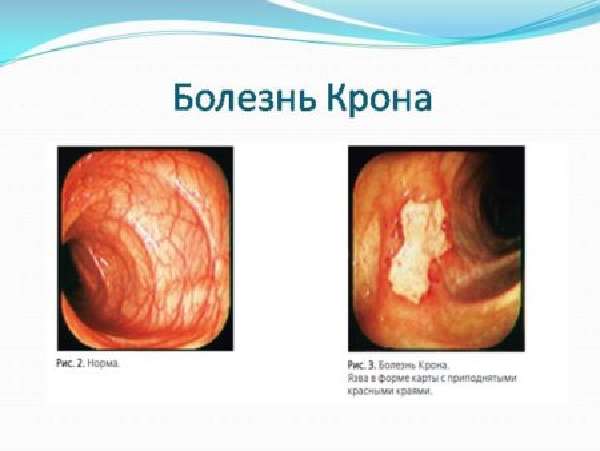
Болезнь Крона
Сегментарное, как и полисегментарное поражение четко разграничивается со здоровыми частями кишечника. В процессе заболевания возникают воспалительные очаги, появляются узелки, называемые гранулемами, а также утолщается и набухает стенка кишки. На пораженных участках находятся щелевидные удлиненные язвы, распространяющиеся по всей толщине стенки кишечника. Осложнением такого явления становится свищ и в редких случаях – абсцессы. Из-за долгого течения воспаления формируются рубцы, уменьшается кишечный просвет.
Выделяют следующие группы признаков: общие, локальные и внекишечные. На ранней стадии болезнь Крона сопровождается жидким стулом, вздутием, умеренными болями внизу живота или в области анального просвета. Иногда в самом начале болезни преобладают ректальные жалобы. Понос часто бывает без крови. Воспалительное поражение кишечника наблюдается с выделением воды и минералов, отчего разжижается кал.
Частыми признаками на поздней стадии патологии Крона являются судороги, рвотные позывы, кровотечения, тошнота, сильные режущие боли.
Если болезнь протекает в легкой форме, то пациент чувствует дискомфорт в кишке, замечает кровь на туалетной салфетке. У него снижается аппетит, теряется масса тела. Осложнением может стать истощение, поскольку питательные элементы практически не всасываются в кишечнике, а выходят наружу. Обострению болезни могут предшествовать такие явления, как пиодермия, артроз и др.
Язвенный колит с кровотечениями
Язвенный неспецифический колит имеет еще одно неофициальное название – геморрагический проктоколит. Помимо воспаления в области ободочного кишечника при этой болезни фиксируется кровотечение в кишечный просвет. 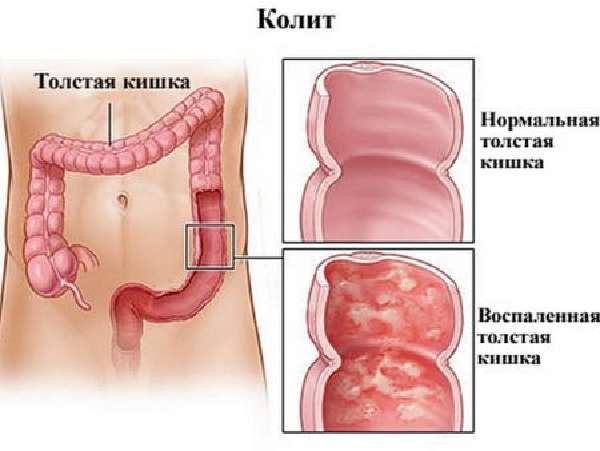
Колит
Морфологические метаморфозы заключаются в капилляростазе, десквамации эпителиального слоя, отмирании частиц базального слоя слизистой оболочки. В то же время эрозии подвержены крупные сосуды, что вызывает кровотечения.
Характер кровотечений бывает обильным или незначительным, не представляющим опасности для жизни. Главные признаки: наличие тенезмов, пациент часто ходит в туалет, наблюдая на испражнениях кровь. Заболевание обретает несколько форм: острую, протекающую молниеносно или долговременно, а также хроническую, которая может быть рецидивирующей или постоянной.
Стадии язвенного колита и их симптоматика:
- Анальное кровотечение без нарушения нормального стула,
- Кровотечение из ануса с примесью слизи с нарушенным стулом в виде диареи. Для этого состояния характерна высокая температура, увеличение интоксикации,
- Обильный понос с кровью, приводящий к истощению, лейкоцитозу, снижению нейтрофилов в крови, обезвоживанию организма. Кал имеет вид жидкости, состоящей из крови и пены. Пациентов с такими симптомами отправляют на лечение в стационар, поскольку амбулаторно справиться с этой стадией невозможно.
Методы диагностики
При обнаружении капель крови в каловых отложениях нужно как можно скорее обращаться в поликлинику на срочную диагностику. В первую очередь следует посетить проктолога. Он изучит жалобы, проведет осмотр и пальпационное обследование. Если кровь стала следствием геморроя или трещин прохода, то это удастся обнаружить при стандартной процедуре пальпации.
Но может понадобится и дальнейшее исследование состояния кишечника и других органов, для этого будут назначены анализы. Обязательными исследованиями кала являются пробы на глистные яйца и наличие скрытой крови.
Свой окончательный вердикт и правильный диагноз врач может поставить после ректороманоскопии. Данное обследование помогает изучить состояние нижних областей кишечника при помощи аппарата – эндоскопа. В анальное отверстие доктор вводит тонкую трубку, на конце которой закреплена камера. Все, что происходит внутри, врач наблюдает на экране монитора. Предел введения камеры – длина 30 сантиметров. Но зачастую этой величины достаточно для определения заболевания. В целом процедура не опасна, практически не имеет противопоказаний. Единственное исключение, когда нельзя проводить ректороманоскопию – это когда кровь течет обильно и ее сложно остановить, ведь в этом состоянии доктор не сможет получить достоверные сведения, да еще и рискует нанести травму кишечным стенкам. 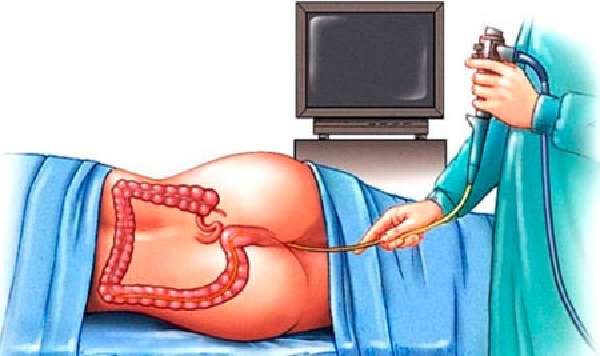
Диагностика
К обследованию с помощью эндоскопа нужно тщательно готовиться. Чтобы доктор мог все подробно рассмотреть, следует полностью очистить кишечник от кала. Поэтому несколько суток до процедуры придется посидеть на диете, а утром перед походом в лабораторию поставить клизму или принять слабительное на ночь.
Тактика и способы лечения
Как уже было сказано, анальное кровотечение не является болезнью, а только симптомом. Поэтому его ни в коем случае нельзя игнорировать. Как правило, больные не в состоянии самостоятельно определить точную причину возникновения крови, тем более они не в силах назначить себе правильную терапию.
При таком широком перечне диагнозов, приводящих к заднепроходным кровотечениям, просто невозможно говорить о единой тактике терапии для всех пациентов, наблюдающих у себя кровь после опорожнения. Для борьбы с кровотечением не достаточно просто пить кровоостанавливающие лекарства. Нужно вылечить ту болезнь, которая провоцирует потерю крови.
Однако далеко не у всех пациентов наличие крови, вытекающей небольшими порциями из ануса, свидетельствует о серьезных болезнях. Но в любом случае этот признак становится весомым поводом для посещения больницы. Никакое домашнее самолечение здесь не допустимо, даже если вам известна безобидная причина кровотечения. 
Лечение
С учетом того, чем именно спровоцировано течение крови, врач выбирает наиболее эффективные способы лечения, которые объединены в следующие категории:
- Терапия таблетками и другими формами медикаментов – зачастую применяется во время заболеваний инфекционного характера, либо если течение крови спровоцировано глистными поражениями. Устранив эти заболевания, можно забыть и о кровотечении,
- Операции – могут быть назначены при выявлении новообразований, кишечных полипов, для удаления геморроя в запущенной форме,
- Контактная терапия – помогает при язвах желудочных стенок или двенадцатиперстного кишечника: язвы подвергаются прижиганию,
- Комбинированная терапия часто нужна для увеличения результативности лечения. Например, после оперативных и малоинвазивных вмешательств может быть назначено лечение антибиотиками.
Независимо от того, что послужило главным фактором для выделений крови заднепроходного отверстия, первое, что необходимо предпринять пациенту – отправиться на прием к грамотному и опытному специалисту в области проктологии. Он поставит корректный диагноз и расскажет обо всех способах остановки кровотечения, которые подходят в конкретном случае.
Читайте также:


