Противотуберкулезная профилактика при вич сколько пить
Химиопрофилактика – это медикаментозная профилактика заражения туберкулезом, которая осуществляется для человека, имевшего однократный контакт с возбудителем, либо имеющего постоянный такой контакт. Профилактика проводится по назначению врача с той или иной периодичностью, и теми или иными препаратами, подбор которых осуществляется на основании индивидуальных особенностей организма пациента.
В данной статье рассказано о том, какие препараты для профилактики туберкулеза применяются в Российской Федерации в настоящее время, как их применяют в общем случае, и как их получить.
Принцип действия
Каков же принцип действию у таких препаратов? При попадании в организм, химические вещества из них воздействуют на бактерии туберкулеза, попавшие в дыхательную систему при контакте с бактериовыделителем (зараженным человеком). Препарат воздействует на них, снижая их активность и препятствуя размножению. В результате значительно снижается вероятность развития заболевания, так как сил иммунитета организма оказывается достаточно для борьбы с ослабленным возбудителем.
Эффективность такого лекарства бывает очень высока. В большинстве случаев, при своевременно проведенной профилактике заражения удается избегать. Своевременной ее можно назвать в случае, если человек обратился в медицинское учреждение, получил назначения и консультацию и начал лечение в течение нескольких дней после однократного контакта с бактериовыделителем (зараженным).
В случае с людьми, которые подвержены постоянной опасности заражения (живут в одной квартире с заболевшим, являются работником противотуберкулезного медучреждения, работают на предприятиях животноводства и т. п.), то профилактика для них должна проводиться один раз в полгода.

По степени эффективности воздействия препараты делятся на высокоэффективные и среднеэффективные. Подходящий препарат выбирается врачом, который оценивает реальную опасность заражения для конкретного пациента.
Группы препаратов
В первую группу включаются препараты для профилактики туберкулеза высокой эффективности. Такие лекарства отличаются от среднеэффективных более высокой токсичностью, более выраженными побочными эффектами и более выраженной эффективностью. Эти средства по отдельности или в комплексе назначаются чаще всего. Их назначают людям, имевшим длительный контакт с бактериовыделителем, имевшим пусть и однократный, но близкий контакт, людям со сниженным иммунитетом, детям, тем, кто пребывает в очаге распространения инфекции, в эпицентре эпидемии.
- Изониазид – бактерицидное средство активного действия по отношению к возбудителю туберкулеза, назначается, обычно, тем, кто имеет длительный контакт с носителем. Назначается по одной таблетке (300 мг действующего вещества) в сутки на срок около 3 месяцев. Такая дозировка максимальная, но может быть уменьшена по показаниям врача-фтизиатра. Противопоказания: эпилепсия, полиомиелит, судороги, атеросклероз. Средство имеет множество побочных эффектов: гинекомастию, рвоту и т. д.;
- Рифампицин – антибиотик, эффективный против туберкулеза, который одинаково эффективно используется как для профилактики, так и для лечения. Нарушает синтез РНК в бактериях, помимо туберкулеза, эффективен при стрептококках, стафилококках, хламидиях, бациллах и т. д. Дозировка препарата рассчитывается на 0,1 г на 1 кг веса, как для детей, так и для взрослых. Принимается средство натощак, запивая большим количеством воды, один раз в день, на протяжении от трех месяцев. Противопоказания: болезни печени, почек. Побочные эффекты: рвота, тошнота, отек Квинке и др.
Для профилактики обычно назначается какой-то один из этих препаратов, тогда как для лечения они, зачастую назначаются к приему в комплексе.
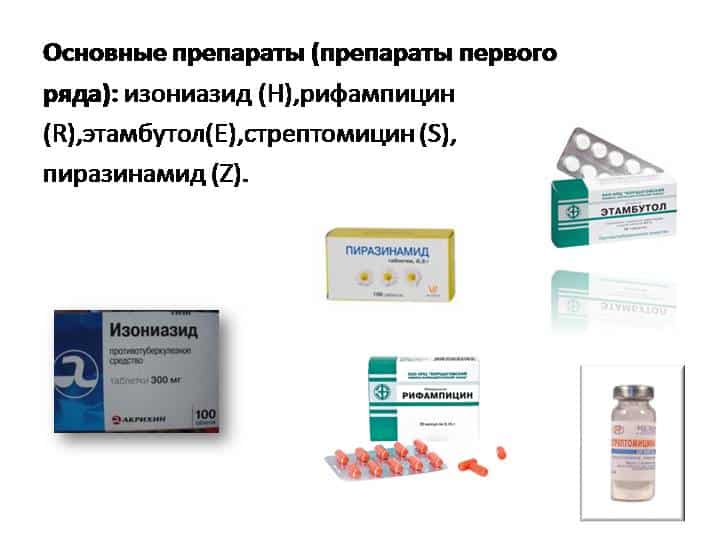
Это препараты чуть меньшей эффективности. Профилактика туберкулеза ими ведется, когда реальная опасность заражения не высока.
- Стептомицин – антибиотик широкого спектра. При проведении профилактики туберкулеза однократная и суточная доза препарата высчитываются индивидуально, но максимальная суточная дозировка не должна превышать 4 г. Длительность лечения также подбирается индивидуально, но, обычно, она составляет нескольких месяцев;
- Канамицин принимается 6-ти дневным курсом, на протяжении которого пьется 1 раз в сутки по 1 г для взрослого и 15 мг для ребенка. На седьмой день делается перерыв, а затем курс повторяется. Длительность лечения и количество курсов определяется индивидуально;
- Виомицин пьется на протяжении 2-3 месяцев в строго индивидуальных дозировках, один раз в день;
- Циклосерин пьют после еды, в первые 12 часов – 0,25 г однократно, затем каждые 8 часов – еще по 250 мг, но важно не превысить максимальную суточную дозировку в 1 г;
- Этамбутол принимается около 9 месяцев. Начальная дозировка составляет 15 мг на 1 кг веса тела, принимается один раз в день. Постепенно дозировка увеличивается до 30 мг на 1 кг массы тела;
- Протионамид принимают по 250 мг три раза в день взрослыми, при хорошей переносимости дозировку постепенно увеличивают до 500 мг. Длительность курса лечения – от полугода;
- Этионамид почти полный аналог предыдущего препарата, чаще всего назначается по той же схеме;
- Пиразинамид принимается ежедневно по 2 г или два раза в неделю по 3 г на протяжении от полугода.
Приведены ориентировочные дозировки. Реальные же могут существенно отличаться.

Довольно малоэффективные средства, назначающиеся в случаях, когда реальная угроза заражения практически отсутствует.
- ПАСК принимаются за полчаса-час до приема пищи, запивая большим количеством воды. Суточная дозировка для взрослых – 12 г, разделенные на 3-4 приема, для детей – 0,2 г на 1 кг веса 3-4 раза в день, но не более 10 г в сутки;
- Тиоацетазон принимают после еды, один раз в день по 0,1 или 0,15 г в сутки. Допустимо и разбивание суточной дозы на несколько приемов. Необходимо запивать достаточным количеством воды.
Такие препараты используются только для профилактики, для лечения они в большинстве случаев не эффективны.
Можно принимать самостоятельно?
Обратите внимание на то, что данные препараты достаточно токсичны, потому самостоятельное их назначение недопустимо. В статье приведены только приблизительные дозировки, но фактическую терапевтическую дозу может определить только врач. Он же назначит наиболее эффективную в каждом конкретном случае схему лечения.
Как получить?
Таблетки для профилактики туберкулеза выдаются бесплатно. Для этого нужно иметь рецепт от врача, оформленный по определенным правилам, который нужно обновлять каждый месяц. Но средство выдает не любая аптека. В каждом регионе есть несколько аптек, которые могут выдавать такие препараты бесплатно. Получение лекарств происходит каждый месяц, рецепт может дать фтизиатр или терапевт.
Вывод
Медикаментозная профилактика – абсолютно надежный способ избежать заражения туберкулезом. По этой причине при подозрении на контакт с бактериовыделителем необходимо незамедлительно обратиться к врачу. В противном случае, есть риск заразиться тяжелым заболеванием, которое может даже привести к летальному исходу.

Вакцинацию БЦЖ ВИЧ-инфицированных больных следует проводить под наблюдением специалистов Центра борьбы со СПИДом.
За две недели до процедуры пациенты с ВИЧ-положительным статусом проходят витаминную терапию. Это необходимо для того, чтобы поддержать иммунную систему.
ВИЧ-инфекция и туберкулез

В XXI веке вирус иммунодефицита человека и туберкулёз относятся к числу глобальных медицинских и социальных проблем. Ежедневно в мире у 8,5 тысяч людей диагностируют ВИЧ.
Подобный прогресс в распространении ВИЧ-инфекции заставляет задуматься и о том, как можно предотвратить заражение туберкулёзом таких пациентов.
Что касается туберкулёза, то под ним понимают инфекционный патологический процесс, возбудителем которого выступает палочка Коха. Инфицирование может произойти воздушно-капельным путём либо при потреблении молока заражённых животных. Если иммунная система человека находится в удовлетворительном состоянии, то попадая в организм, указанные бактерии могут оставаться в неактивной форме на протяжении очень длительного времени и никак не проявлять себя.
Недуг имеет лёгочную и внелегочную формы. Первая относится к числу наиболее опасных. У пациентов с вирусом иммунодефицита в подавляющем количестве случаев имеет место внелегочная форма туберкулёза.
Туберкулёз оказывает негативное воздействие на вирус, приводя тем самым к тому, что ВИЧ может прогрессировать в СПИД.

При заражении туберкулёзом у пациентов начинают проявляться такие признаки, как хроническая усталость, снижение веса и продолжительный непрекращающийся кашель.
У больных наблюдается лихорадочное состояние и чрезмерное потоотделение в ночное время суток.
На ранних этапах развития недуг хорошо поддаётся лечению посредством противотуберкулёзных препаратов. Терапия может длиться до 6—8 месяцев.
Меры профилактики среди ВИЧ-инфицированных
Первичная профилактика туберкулёза состоит из трёх ступеней.
На начальном этапе:
- пациентов информируют о том, что представляет собой указанное инфекционное заболевание и какие меры профилактики существуют;
- выполняется химиопрофилактика для предотвращения заражения туберкулёзом;
- проводится обучение медицинского персонала, который ухаживает за такими больными;
- осуществляется контроль проведения мероприятий противоэпидемиологического характера при госпитализации ВИЧ пациентов.
В ходе второго этапа первичной профилактики:

- всех больных с вирусом иммунодефицита в обязательном порядке осматривает фтизиатр для формирования заключения относительно уровня риска заражения туберкулёзом;
- после осмотра такие пациенты встают на учёт и не реже 1—2 раз в год проходят рентгенографическое исследование органов грудной клетки;
- при постановке на учёт больных тестируют на наличие туберкулёза;
- у пациентов с ВИЧ-инфекцией в случае повышения реакции на туберкулин врач проводит химиопрофилактику либо терапию туберкулёза.
На третьем этапе профилактики:
- организуется контролируемое лечение туберкулёза ВИЧ-положительных больных;
- проводится социальная и психологическая адаптация;
- проводится стационарная терапия туберкулёзных пациентов на последних стадиях развития ВИЧ-инфекции.
Важно! Помимо лечения заболеваний специалисты СПИД-центров постоянно проводят контроль иммунного статуса.
Химиопрофилактика даёт возможность сократить риск инфицирования и увеличить продолжительность жизни у таких больных.
В качестве показаний для проведения химиопрофилактики у ВИЧ-инфицированных выделяют:
- иммунодефицитный статус у пациентов;
- принадлежность к группе высокого риска заболевания туберкулёзом вне зависимости от того, насколько выражен вирус иммунодефицита.
В качестве противопоказаний к химиотерапии Изониазидом выделяют:
- индивидуальную непереносимость компонентов препарата;
- психические патологии;
- наличие цирроза печени, почечной недостаточности;
- развитие бронхиальной астмы и т. д.

Ряд проведённых исследований показал, что химиопрофилактика (ХП) туберкулёза у ВИЧ-позитивных пациентов Изониазидом весьма эффективна. Целью ХП является снижение вероятности заболевания в результате заражения и/или реактивации латентной туберкулёзной инфекции.
Могут быть назначены следующие схемы лечения:
- Изониазид (5 мг/кг) и витамин В6 (15—25 мг/сутки) — 6 месяцев;
- Изониазид (5 мг/кг) и витамин В6 (15—25 мг/сутки) + Рифампицин (10 мг/кг) или Рифабутин (5 мг/кг) — 3—4 месяца;
- Изониазид 900 мг и витамин В6 (15—25 мг/сутки) + Рифампицин 900 мг — 3 месяца.
Полезное видео
Ознакомьтесь с видео, в котором рассказывается о последствиях заболевания туберкулезом ВИЧ-инфицированных людей и методике лечения подобных случаев.
Эффективность лечения
Эффективность лечения во многом зависит от своевременного обнаружения заболевания. Главный критерий успеха терапии — постоянное наблюдение у специалиста. Даже после проведения ХП больному следует систематически посещать врача и сдавать соответствующие анализы.
Эпидемиологическая ситуация по ВИЧ-инфекции в России продолжает усугубляться. Число выявленных за 2000 год инфицированных ВИЧ увеличилось в 300 раз по отношению к 1995 году.
Основной причиной резкого роста заболеваемости ВИЧ-инфекцией начиная с 1996 года явилось быстрое распространение вируса при внутривенном введении наркотиков. До 1995 года такой путь роста инфекции в России не регистрировался.
На конец 2000 года в России в центрах по профилактике и борьбы со СПИДом на учёте состоял 78 571 больной; среди последних туберкулёз в форме вторичного заболевания зарегистрирован у 753 человек, что составляет почти 1%.
Лица, одновременно инфицированные ВИЧ и туберкулёзом, подвержены высокому риску заболевания, так как ежегодная вероятность возникновения туберкулёза равна 5-10%, в то время как у остального контингента она не превышает 10% в течение всей жизни.
Анализируя возрастную характеристику больных инфицированных ВИЧ и туберкулёзом, становится ясно, что в 90% случаев заболевают мужчины и около 10% — женщины. Обращает на себя внимание высокий удельный вес молодёжи, заболевшей двойной инфекцией в возрасте от 21 до 30 лет — 50%, для которых характерны высокая инфицированность туберкулёзом, с одной стороны, и активное сексуальное поведение — с другой. Следственно, эти лица являются наиболее высокой группой риска по выявлению двойной инфекции.
Профилактика туберкулёза у ВИЧ-инфицированных делится на три этапа.
Первичная профилактика туберкулёза у ВИЧ-инфицированных направлена на предупреждение заболевания туберкулёзом среди лиц, больных ВИЧ-инфекцией, но ещё не имеющих туберкулёза.
В связи с этим необходимы следующие действия.
- Полноценная информация о туберкулёзе и мерах его профилактики, как больных ВИЧ-инфекцией, так и их родственников и лиц, ухаживающих за такими больными, путём:
- организации консультаций больных ВИЧ-инфекцией по вопросам туберкулёза при центрах СПИДа, в наркологических диспансерах, ИТУ и т.д.;
- демонстрацией наглядных пособий (видеофильмов, клипов, санитарных бюллетеней).
- Химиопрофилактика заболевания туберкулёзом у больных ВИЧ-инфекцией с учётом стадий ВИЧ-инфекции и снижения чувствительности к туберкулёзу.
- Обучение медицинского персонала, работающего с ВИЧ-инфицированными, основным аспектам фтизиатрической помощи.
- Организация и контроль проведения противоэпидемиологических мероприятий в отношении туберкулёзной инфекции при госпитализации больных ВИЧ-инфекцией, при амбулаторном наблюдении в ИТУ и т.д.
Специфическая вакцинопрофилактика ВИЧ-инфицированным не проводится.
Второй этап для выделения лиц с высоким риском заболевания туберкулёзом на фоне ВИЧ-инфекции проводят следующим образом:
- Всех вновь выявленных ВИЧ-инфицированных обязательно осматривает фтизиатр, отмечая в амбулаторной карте подробный анамнез в отношении повышенного риска заболевания туберкулёзом.
- Сразу при взятии на учёт и далее 1-2 раза в год (в зависимости от степени риска заболевания туберкулёзом) проводят рентгенографию органов грудной клетки (создаётся R-архив).
- При постановке пациентов на учёт по поводу ВИЧ-инфекции проводят тест на тубинфицированность, а затем, в период динамического наблюдения, пробу Манту выполняют 2 раза в год с регистрацией её результата в карте диспансерного наблюдения. У лиц, выделяющих мокроту, проводят её исследование на МБТ.
- 4. Больным ВИЧ-инфекцией при выявлении гиперергической пробы, виража или нарастании реакции на туберкулин фтизиатром проводится химиопрофилактика или лечение туберкулёза.
Третий этап предусматривает предупреждение прогрессирования или осложнений заболевания после того, как болезнь проявилась, и должен включать:
- Организацию контролируемого лечения туберкулёза у больных ВИЧ-инфекцией.
- Создание системы психологической и социальной адаптации больных.
- Стационарное лечение больных туберкулёзом на поздних стадиях ВИЧ-инфекции осуществляется специалистом по ВИЧ-инфекции в боксах инфекционной больницы или центра СПИД, так как, кроме туберкулёза у этих больных требуется лечение ВИЧ-инфекции и диагностика и лечение других вторичных заболеваний, но при консультативной помощи фтизиатра.
Проблема сочетания туберкулёза и ВИЧ-инфекции тесно переплетается с проблемой лекарственной устойчивости МБТ к противотуберкулёзным препаратам. При полирезистентности преобладает устойчивость к изониазиду, рифампицину и этамбутолу. Обычно возникновение полирезистентности отражает неаккуратность лечения и нерегулярность приёма препаратов данным контингентом больных. [11]. В значительном проценте случаев полирезистентность является результатом внутрибольничной инфекции, когда больные, госпитализированные по поводу симптомов иммунодефицита, заражаются уже устойчивыми формами возбудителя от других больных СПИДом, ранее лечившихся по поводу туберкулёза. [11, 10]. Данный путь распространения инфекции прослежен во многих госпиталях и подтвержден методами молекулярной эпидемиологии. [1, 8].
Патогенез туберкулёза у ВИЧ-инфицированных остается не вполне ясным. Методы молекулярной эпидемиологии, получившие распространение в последние годы, убеждают в том, что большинство случаев туберкулёза у ВИЧ-инфицированных представляют собой либо впервые развившиеся поражения, либо результат экзогенной инфекции. [5]. Генетическая идентичность штаммов микобактерий, вызвавших внутригоспитальные вспышки туберкулёза у ВИЧ-инфицированных больных, была подтверждена в 53-60% случаев. [1, 3, 11].
Взаимоотношения между туберкулёзом и ВИЧ-инфекцией представляются весьма сложными и недостаточно изученными. Значительное подтверждение и снижение количества CD4-лимфоцитов у больных сочетанной инфекцией сопровождается ослаблением активности альвеолярных макрофагов, усилением размножения в легких МБТ, что способствует диссеминации туберкулёза. [7]. Наряду с этим МБТ и их продукты активируют размножение ВИЧ. Это, в свою очередь, предрасполагает к пробуждению латентной ВИЧ-инфекции. [3, 11].
ВИЧ-инфекция не только провоцирует развитие туберкулёза, но и оказывает резко выраженное отрицательное влияние на его симптоматику и течение. По данным ряда исследований, клинические проявления различных оппортунистических инфекций у ВИЧ-инфицированных больных возникают при разной степени подавления иммунитета. Туберкулёз относится к наиболее вирулентным инфекциям, возникающим ранее других. Клинико-рентгенологические проявления туберкулёза у ВИЧ-инфицированных больных и у больных СПИДом в значительной степени зависят от степени угнетения иммунитета. При этом количество CD4-клеток рассматривается в качестве маркера иммунокомпетентности макроорганизма. [9]. В норме число таких клеток варьирует от 500-2000×10 9 л –1 . По мере снижения их количества в крови до 200×10 9 л –1 наряду с легочными формами поражения всё чаще начинают обнаруживаться внелегочные локализации туберкулёза. Милиарный туберкулёз и менингит преимущественно развиваются при количестве CD4 около 100×10 9 л –1 и ниже. [10].
Туберкулёзные изменения по данным рентгенографии грудной клетки у ВИЧ-положительных больных отличаются более частым развитием прикорневой аденопатии, милиарных высыпаний, наличием преимущественно интерстициальных изменений и образованием плеврального выпота. В то же время у них достоверно реже поражаются верхние отделы лёгких, не столь часто формируются полости распада и ателектазы. Нередко у ВИЧ-инфицированных больных вместо милиарных высыпаний на R-граммах лёгких обнаруживались диффузные инфильтративные затемнения. Нарушения питания, весьма характерных для больных СПИДом, ещё более изменяют клинико-рентгенологические проявления туберкулёза, а также способствуют развитию кандидоза, дерматитов и нейрофизиологических отклонений у больных с сочетанной инфекцией.
Распространенность поражений, наклонность к диссеминации с множественными внелегочными локализациями, рассматриваются как главные отличительные особенности туберкулёза у ВИЧ-инфицированных больных. Их обнаружение должно вызвать подозрение на иммуннонекомпетентность даже при отрицательных реакциях на ВИЧ-инфекцию. Развитие менингита весьма характерно для ВИЧ-положительных больных. Показательно, что экссудативный плеврит у ВИЧ-инфицированных больных развивается чаще, чем у ВИЧ-отрицательных.
Не только ВИЧ-инфекция оказывает неблагоприятное влияние на течение туберкулёза, но и сам туберкулёз способствует прогрессированию латентной ВИЧ-инфекции и развитию СПИДа.
Пока ещё немногочисленные исследования по химиотерапии легочного и внелегочного туберкулёза у ВИЧ инфицированных больных подтвердили столь высокую её эффективность, как и у ВИЧ отрицательных пациентов. [2]. Сохраняющиеся более высокими показатели летальных исходов у больных СПИДом отнюдь не всегда связаны с безуспешностью противотуберкулёзной терапии, а объясняются развитием другой оппортунистической инфекции. Высокая эффективность противотуберкулёзной терапии в определенной степени связана с одинаковой фармакокинетикой изониазида, рифампицина и пиразинамида, отмеченной как у ВИЧ-инфицированных, так и у ВИЧ-отрицательных больных туберкулёзом. [4, 8].
У больных с сочетанной патологией чаще, чем у остальных, наблюдаются побочные реакции на лекарственные препараты. [10]. Изониазид и рифампицин оказывают на них более выраженное гепато- и гематоксическое действия. Однако исключение рифампицина заметно снижает эффективность лечения туберкулёза. Рифабутин переносится больными с сочетанной инфекцией значительно лучше рифампицина.
Стойкость достигнутых результатов противотуберкулёзной терапии ещё не уточнена. Большинство авторов указывают на более высокую частоту рецидивов и обострений туберкулёза у ВИЧ-инфицированных больных, что непосредственно связано со степенью подавления клеточного иммунитета. [6].
Дозировка — 150 мг 4 раза в день (суточная доза — 0,6 г). Стоимость три-терапии составляет 10 тысяч долларов.
Более высокая эффективность подобной комплексной терапии объясняется нормализацией иммунных реакций, сопровождающихся повышением количества CD4-лимфоцитов в крови и реверсией кожных туберкулиновых реакций. Однако в результате этих сдвигов нередко отмечается и парадоксальные реакции в виде обострения туберкулёзного процесса на фоне проводимого лечения.
Традиционная терапия туберкулёза у больных в термальной стадии оказывается неэффективной, так как больные умирают от других инфекций и осложнений СПИДа (пневмоцистные пневмонии). На первом этапе лечения ВИЧ+туберкулёза чаще применяют комбинацию: канамицин + протионамид + таривид или протионамид + таривид + мак-саквин.
На втором этапе назначают 2 АБП — протионамид + пиразинамид + этамбутол до 18 месяцев. В настоящее время назначение антиретровирусных средств считается необходимым элементом лечения туберкулёза у больных СПИДом.
- Двойная инфекция ВИЧ+туберкулёз чаще всего встречается среди молодых мужчин в возрасте 20-30 лет, сопровождается наркоманией и большими распространенными процессами.
- Больные сочетанной инфекцией ВИЧ+туберкулёз являются группой риска по формированию мультирезистентного туберкулёза, у них отмечается плохая переносимость противотуберкулёзных препаратов, вследствие чего их лечение необходимо проводить в стационарных условиях.
- Сопутствующие заболевания в виде кандидоза и гепатита являются серьёзным препятствием для проведения противотуберкулёзного лечения в полном объёме, характерном для интенсивной фазы.
- Плевриты туберкулёзной этиологии у таких больных отличаются злокачественным течением с повторным накоплением экссудата после пункции.
- Необходимо проводить лечение ретровирусной инфекции совместно с туберкулёзной инфекцией.
- Белозеров Е.С., Клебанов Я.А., Сапарбеков М.К. // СПИД, Алма-Аты, 1995.
- Греймер М.С., Рахманова А.Г., Чайка Н.А. и др. // Туберкулёз и СПИД, СПб, 1991.
- Карачунский М.А. // Туберкулёз при ВИЧ-инфекции — Проблемы туберкулёза, 2000., №1, с. 47-49.
- Казанцева А.П., Матковский B.C. // Туберкулёз у ВИЧ инфицированных — Справочник по инфекционным болезням, М, 1985 г., с. 264.
- Кравченко А.В. и др. // Терапевтический архив, 1997, Т. 68, №4, с. 69-71.
- Наркевич М.И., Фролова О.П., Кочетков Н.М. // ВИЧ/СПИД и родственные проблемы, 1998, т.2, №2, с. 76-79.
- Потемина Л.П., Рахманова А.Г. // Проблемы инфекционных патологий в районах Сибири, Дальнего Востока и Крайнего Севера, сб. тез., 1998, с. 23-24.
- Приймак А.А., Рахманова А.Г. и др. // Журнал микробиологии, 1999, №1 с. 67-69.
- Семенцов И.Я. // Туберкулёз у ВИЧ-инфицированных больных — Проблемы туберкулёза, 2000, №2, с. 48-49.
- Фролова О.П. и др. // Эпидситуация среди больных ВИЧ инфекцией в России и система мер его профилактики — Проблемы туберкулёза, 2001, №5, с. 31-33.
- Хауадамова Г.Т., Аруинова Б.К. и др. // Особенности течения туберкулёза у ВИЧ-инфицированных больных — Проблемы туберкулёза, 2001, №5, с. 34-35.
- Хоменко А.Г. // Туберкулёз, М, 1996.
При использовании материалов сайта ссылка на источник обязательна.
Комментирует В.Н. Зимина: Лучший способ не заболеть туберкулезом для ВИЧ-инфицированного пациента – как можно раньше начать лечить ВИЧ-инфекцию (принимать АРТ), во всяком случае до того периода, пока не начнет угасать клеточный иммунитет (снижаться число CD4-клеток). Второй важный инструмент профилактики — это получить курс химиопрофилактики по поводу предполагаемой или установленной латентной туберкулезной инфекции. Химиопрофилактика туберкулеза – это назначение одного или двух противотуберкулезных препаратов на срок от 3 до 6 месяцев (в зависимости от выбранного режима) человеку со значительным риском развития заболевания (но не болеющего, это важно. ) с целью профилактики.
К сожалению, мы часто наблюдаем, что пациент узнает о том, что ВИЧ-инфицирован при выявлении туберкулеза. Эта ситуация гораздо серьезнее, но не фатальна. При коинфекции (ВИЧ/ТБ) клиническая ситуация развивается гораздо быстрее чем без ВИЧ-инфекции, течение туберкулеза приобретает черты обычной бактериальной инфекции. Тем важнее слаженная работа команды из врача-фтизиатра, врача-инфекциониста, психолога, возможно, нарколога и пациента против МБТ и ВИЧ. Но если следовать всем современным рекомендациям, то в большинстве случаев туберкулез будет излечен, а ВИЧ-инфекция будет вами хорошо контролироваться и совершенно не мешать жить без каких-либо ограничений. В начало >>>
Комментирует Е.Н. Белобородова: К сожалению, абсолютно достоверного теста для диагностики этого состояния пока не изобрели. На сегодняшний день для тестирования на скрытую, или латентную туберкулезную инфекцию (ЛТИ) используются следующие иммунологические тесты: реакция Манту с 2ТЕ, Диаскинтест®, T-SPOT.TB, Квантифероновый тест (QuantiFERON®-ТВ Gold) (на конец 2017 г. не прошел перерегистрацию в РФ).
Первые два теста проводятся внутрикожно, результат оценивается по реакции кожи в месте введения препарата.
Для T-SPOT.TB, Квантиферонового теста, для исследования берется венозная кровь (пробирочные тесты).
В одном из последних отечественных исследований было убедительно показано, что для больных ВИЧ-инфекцией пробирочные тесты обладают большей информативностью, в отличие от кожных, и практически не имеют противопоказаний. Положительные результаты иммунологических тестов говорят о том, что иммунная система человека уже однажды сталкивалась с туберкулезной микобактерией и помнит об этом.
К сожалению, установить насколько давно произошла эта встреча, а также отличить скрытый (латентный) туберкулез от активного иммунологические тесты не позволяют. Поэтому для исключения активного туберкулеза используются дополнительные методы обследования: клинические, лабораторные, бактериологические, рентгенологические, патоморфологические и т. п.
При наличии положительных результатов иммунологических тестов и отсутствии признаков заболевания у человека имеет место быть латентная туберкулезная инфекция. Всем ВИЧ-инфицированным пациентам с ЛТИ показана химиопрофилактика туберкулеза. В начало >>>
Комментирует Е.Н. Белобородова: При обследовании пациента с подозрением на туберкулез обязательно исследуется мокрота на наличие туберкулезных микобактерий. Это необходимо не только для подтверждения диагноза, но и для подбора схемы противотуберкулезной терапии.
После обнаружения микобактерий в мокроте проводится исследование их чувствительности к противотуберкулезным препаратам (тест лекарственной чувствительности, ТЛЧ). В дальнейшем в схему лечения включаются те препараты, к которым микобактерия сохранила чувствительность, т. е. подбирается наиболее эффективная схема лечения.
Если же микобактерии ни одним из доступных методов в мокроте не выявлены, и пациент не был в контакте с больным с лекарственно устойчивым туберкулезом, схема лечения подбирается эмпирически, т.е. по умолчанию назначаются самые сильные противотуберкулезные препараты, относящиеся к основному ряду (изониазид, рифампицин, пиразинамид, эттамбутол). В начало >>>
Комментирует С.Ю. Дегтярева: Конечно, лекарственная нагрузка на пациента в период лечения коинфекции достаточно серьезна. Но в этом есть необходимость — и то, и другое заболевание требует обязательной терапии. Если не лечить туберкулез, он протекает очень быстро и агрессивно особенно у пациентов с выраженным снижением иммунитета. Заболевание протекает злокачественно и больной может погибнуть.
Лечение же ВИЧ-инфекции необходимо потому, что это помогает в терапии туберкулеза (на фоне восстановления иммунитета организм начинает сам более эффективно бороться с микобактериями) и снижает риск других серьезных смертельно опасных инфекций.
Для того, чтобы снизить риск возможных осложнений, пациент должен находиться в этот период под особенно пристальным наблюдением врачей. При назначении сочетанной терапии доктора всегда учитывают совместимость препаратов. Как правило, назначают лечение от туберкулеза и ВИЧ-инфекции последовательно.
Если пациент уже принимал АРТ, то мы знаем, что он эти препараты переносит хорошо, можно смело добавлять противотуберкулезную терапию. Если же пациент АРТ ранее не принимал, то в первую очередь назначают препараты от туберкулеза, а уже через некоторое время (оно может быть различным в зависимости от иммунного статуса пациента), убедившись, что эти лекарства переносятся удовлетворительно, подключают АРТ. В начало >>>
Комментирует В.Н. Зимина: Естественно, туберкулез не является наследственным заболеванием. Однако было замечено: при прочих равных условиях одни люди заболевают, другие остаются здоровыми. И при бытовом контакте с больным туберкулезом чаще заболевают кровные родственники, нежели муж или жена.
В настоящее время проводится много исследований по изучению связи между наличием определенных генов и вероятностью развития туберкулеза. Я отношусь к тем специалистам, которые считают, что туберкулез относится к так называемой мультифакториальной группе генных заболеваний. Эти заболевания обусловлены комбинированным действием неблагоприятных факторов окружающей среды и генетических факторов риска, формирующих наследственную предрасположенность к заболеванию. К этой группе относится подавляющее большинство хронических болезней человека с поражением сердечно-сосудистой, дыхательной, эндокринной и других систем. Туда же относят и ряд инфекционных болезней, в том числе и туберкулез, восприимчивость к которому в ряде случаев генетически обусловлена. Но нужно четко осознавать: предрасположенность к развитию туберкулеза совершенно не означает, что человек обязательно заболеет. Туберкулез – это прежде всего инфекционное заболевание, а не наследственное. И без столкновения с возбудителем болезнь не наступит. В начало >>>
Комментирует В.Н. Зимина. Нет, далеко не всем больным туберкулезом показана операция. Ее предлагают пациентам с большим объемом поражения легочной ткани с множественными полостями распада, которые упорно не уменьшаются при консервативном лечении (противотуберкулезной химиотерапии). Дело в том, что в этих полостях живут и размножаются огромное количество МБТ, они могут поддерживать активность туберкулезного процесса даже после окончания курса лечения, и могут поспособствовать развитию рецидива, а операция помогает избавиться от этого очага инфекции.
Операция не требуется, если после завершения лечения остались плотные очаги и фиброзная ткань (количество микобактерий в таких участках на несколько порядков меньше чем в полостях). Со временем эти изменения частично рассосутся, а частично уплотнятся и кальцинируются.
Наличие туберкулем (частично инкапсулированных фокусов (очагов) туберкулезного воспаления) небольших и средних размеров является относительным показанием для операции. Вероятность развития рецидива у оперированных пациентов по поводу туберкулем такая же, как и у неоперированных, это показано в одном из отечественных исследований. В начало >>>
Комментирует В.Н. Зимина: После эффективного лечения туберкулёза обычно женщинам рекомендуют планировать беременность не раньше, чем через 2-3 года. Все же беременность — серьезное испытание для организма, своеобразный физиологический стресс. Поэтому во избежание увеличения риска раннего рецидива рекомендуют планировать беременность несколько отсрочено после излечения.
Однако, если беременность все же наступила раньше, и она желанная, то противопоказаний для вынашивания ребенка нет. Главное — сразу после родов (желательно до первого кормления) выполнить рентгенограмму легких, чтобы исключить рецидив туберкулёза. Рентгенолог сравнит снимок с тем, который был до беременности (надо позаботиться о том, чтобы рентгенологический архив был доступен для рентгенолога роддома). Если изменения стабильные, то все хорошо, наслаждайтесь материнством! Дальнейшее обследование — согласно графику вашего наблюдения у фтизиатра или терапевта.
Ситуация сложнее, если женщина забеременела в период лечения туберкулёза или туберкулез был выявлен во время беременности. Окончательное решение о сохранении или прерывании беременности в этом случае должна принять женщина и ее семья.
В случае решения вынашивать ребенка, безусловно, придется нелегко и женщине, и специалистам, которые будут курировать беременную с туберкулезом, однако подобный международный опыт имеется, и не замечено выраженного негативного влияния противотуберкулезной терапии на ребенка, во всяком случае, в отношении аномалий развития плода.
Тем не менее, в период лечения туберкулеза настойчиво рекомендована контрацепция, так как это не самое лучшее время планировать беременность. В начало >>>
Комментирует В.Н. Зимина: Благополучные в отношении туберкулёза страны (с так называемым низким бременем туберкулеза) отказываются от вакцинации БЦЖ своих детей из-за отсутствия резервуара инфекции в их регионе (нет большого количества больных, выделяющих микобактерии туберкулеза (МБТ).
Предполагают, что ребенок вряд ли столкнется с вирулентным (способным вызвать болезнь) штаммом МБТ. БЦЖ – живая вакцина, и хоть и очень незначительный, но риск поствакцинальных осложнений всё же присутствует. Поэтому, соизмерив риск и пользу, эти страны приняли решение не иммунизировать всех детей, оставив вакцинацию лишь в группах риска. Как, например, в Советском Союзе в 1982 году перестали делать вакцинацию от натуральной оспы.
В России заболеваемость туберкулезом отчетливо снижается последние несколько лет, но все же остается достаточно высокой, поэтому мы пока не можем себе позволить не прививать новорожденных. Пройдя по этой ссылке, вы можете посмотреть атлас БЦЖ с детальной информацией по любой стране мира в отношении иммунизации против туберкулеза. В начало >>>
Однако, наши зарубежные коллеги считают, что даже и у таких людей, если курс противотуберкулезной терапии проведен полностью и по всем правилам, риск рецидива не очень высок. В начало >>>
Комментирует В.Н. Зимина: После излечения от туберкулёза человек должен жить полной жизнью без ограничений (не боясь солнечных лучей), соблюдая здоровый образ жизни и радуясь каждому новому дню. Именно такой подход будет наилучшим способом профилактики рецидива туберкулёза. Но при этом не следует забывать, что чрезмерная инсоляция чревата развитием онкологических заболеваний, а также сказывается на функции иммунной системы, что особенно важно для ВИЧ-инфицированных. Поэтому людям активно загорать не следует вне зависимости от наличия туберкулёзного анамнеза. В начало >>>
На вопросы отвечает Г.В. Волченков, главный врач Центра специализированной фтизиопульмонологической помощи, г. Владимир:
Туберкулез, в отличие от многих других инфекционных заболеваний, распространяется очень специфическим путем – через инфицированный воздух, точнее через аэрозоль (стабильную взвесь в воздухе) микроскопических частиц, которые содержат жизнеспособные возбудители туберкулеза – микобактерии туберкулеза (Mycobacteriumtuberculosis). Этот аэрозоль может образоваться и длительно существовать в помещениях с застойным воздухом, где находятся заразные больные туберкулезом. Такой инфекционный аэрозоль интенсивно образуется при кашле, чихании, разговоре больных активным туберкулезом легких, которые по различным причинам не получают эффективного лечения. В начало >>>
Риск развития активного заболевания туберкулезом зависит от ряда факторов. Их можно подразделить на 2 группы: 1 — это факторы, определяющие массивность инфицирования, и 2 – это факторы, определяющие уязвимость (повышенную восприимчивость) к туберкулезной инфекции.
Первая группа факторов имеет место в местах высокого риска инфицирования туберкулезом, где высока вероятность существования инфекционного аэрозоля высокой концентрации:
- Тесный и длительный контакт с заразными больными туберкулезом легких без применения специальных мер защиты;
- Пребывание в неудовлетворительно вентилируемых местах массового скопления людей.
Вторая группа факторов включает состояния и заболевания, сопровождающиеся сниженным иммунитетом:
- Неконтролируемая эффективным лечением ВИЧ-инфекция;
- Длительный прием медикаментов, подавляющих иммунитет, к которым относятся стероидные гормоны, иммунодепрессанты, противоопухолевые препараты, ингибиторы фактора некроза опухоли (TNF)и другие;
- Сахарный диабет, силикоз, хронические неспецифические заболевания легких и др.
- Беременность и детский возраст (в особенности до 5 лет);
- Неудовлетворительное питание вследствие алкоголизма, наркомании, бродяжничества и т.п.
В случае, если инфицирование произошло, то есть развилась латентная туберкулезная инфекция (что подтверждается пробой Манту или Диаскинтестом), активное заболевание туберкулезом может быть предупреждено профилактическим курсом лечения, который назначает фтизиатр с учетом лекарственной чувствительности возбудителя у источника инфицирования, если такая информация доступна. В начало >>>
Опасность в плане распространения инфекции представляют больные туберкулезом легких, которые не получают эффективного лечения (противотуберкулезные препараты, назначенные в соответствии с лекарственной чувствительностью возбудителя по результатам микробиологического исследования) и у которых имеется положительный результат микроскопии мокроты на кислотоустойчивые бактерии (КУБ). Больные туберкулезом, которые добросовестно выполняют назначенный эффективный режим лечения, перестают быть заразными уже через несколько первых дней лечения. В начало >>>
Риск распространения туберкулезной инфекции резко снижается достаточно быстро после начала эффективного лечения туберкулеза. Лечение является эффективным, если пациент ежедневно, под контролем медицинского работника принимает противотуберкулезные препараты, назначенные в соответствии с Федеральными клиническими рекомендациями на основании достоверно проведенных микробиологических тестов лекарственной чувствительности возбудителя. Экспериментально многократно доказано, что как для туберкулеза с сохраненной чувствительностью к основным противотуберкулезным препаратам, так и для туберкулеза с множественной лекарственной устойчивостью (МЛУ или MDRTB), заразность радикально снижается в течение первых нескольких дней эффективного лечения.
В настоящее время пока отсутствуют доказательные данные о сроках снижения заразности на фоне эффективного лечения туберкулеза с широкой лекарственной устойчивостью (ШЛУ или XDRTB). Поэтому в отношении таких заразных пациентов на более длительный период (более 2-х недель) должны применяться специальные меры снижения риска распространения инфекции:изоляция, эффективная вентиляция, ультрафиолетовое облучение верхней части помещений, применение хирургической маски пациентом и сертифицированного респиратора медицинским персоналом и посетителями. В начало >>>
Такой риск может иметь место, если не все пациенты в палате (или отделении) получают эффективное лечение. Причиной этому могут быть:
- режим лечения назначен без учета результатов достоверных быстрых микробиологических тестов лекарственной чувствительности и требований федеральных клинических рекомендаций;
- перерывы приема препаратов по различным причинам.
Кроме того, риск инфицирования может быть повышен, если в медицинском учреждении не в полной мере выполняются требования противотуберкулезного инфекционного контроля по разделению и изоляции различных категорий пациентов, применению диагностического алгоритма, обеспечению параметров вентиляции помещений, применению ультрафиолета, использованию хирургических масок контагиозными и кашляющими пациентами и т.д. В начало >>>
Наиболее важно – максимально содействовать пациенту в ежедневном приеме назначенных врачом противотуберкулезных препаратов, поскольку главный фактор снижения заразности – это эффективное лечение заболевания. Все члены семьи должны понимать, что поскольку туберкулезная инфекция распространяется через воздух, пациент должен пребывать в отдельном интенсивно проветриваемом помещении, все его контакты с детьми, беременными женщинами, ВИЧ-инфицированными внутри помещений должны быть исключены. Кашляющий пациент в помещении должен использовать хирургическую маску.
Общение на открытом воздухе практически не представляет риска инфицирования. В связи с повышенным риском инфицирования все члены семьи и лица, имевшие тесный контакт с больным туберкулезом должны пройти профилактический осмотр фтизиатра, при этом лицам наиболее высокого риска может быть рекомендовано предупредительное лечение, которое позволяет многократно снизить риск развития активного туберкулеза. В начало >>>
Этот базовый принцип лечения туберкулеза не случайно является обязательным как в России, так и рекомендован Всемирной Организацией Здравоохранения для всех стран мира. В связи с особенностями заболевания курс его лечения достаточно интенсивный и длительный – от 6 до 24 месяцев в зависимости от установленной лекарственной чувствительности возбудителя.
Часть противотуберкулезных препаратов могут плохо переноситься или вызывать побочные эффекты. Как правило, через несколько дней/недель самочувствие значительно улучшается и у пациента исчезает мотивация продолжать длительное и непростое лечение. Однако перерыв в лечении или его прекращение ведет к ухудшению течения заболевания, развитию лекарственной устойчивости возбудителя, что требует назначения более длительных схем лечения с применением тяжело переносимых противотуберкулезных препаратов.
Очень важно понимать, что при этом пациент вновь становится заразным, резко возрастает риск инфицирования его родственников, других пациентов, медицинских работников лекарственно-устойчивыми формами туберкулеза. Поэтому для повышения приверженности и мотивации к лечению, мониторинга его переносимости и коррекции побочных эффектов на протяжении всего курса должен быть обеспечен ежедневный контроль приема препаратов со стороны медицинского работника. В начало >>>
Читайте также:


