Схемы лечения при трихомониазе и гонореи
Бактерии интимной зоны
Инфекции, передающиеся половым путем, – явление достаточно распространенное, как и их сочетание. Как правило, мужчины обнаруживают у себя ЗППП и обращаются за медицинской помощью раньше, чем женщины. Болезни могут перейти в хроническую форму, а в дальнейшем повлиять на репродуктивную функцию.
Болезнь вызывается развитием в мочеиспускательном канале паразитического микроорганизма – гонококка. Инфекция поражает слизистую канала, вызывая ряд симптомов:
- нарушение мочеиспускания;
- появление болевых ощущений при попытке помочиться;
- частые позывы в туалет;
- появление густых выделений, имеющих желтовато-коричневый цвет и неприятный запах;
- формирование отека вокруг наружного отверстия канала мочеиспускания.
В прошлом веке гонорею называли триппером, под этим названием она и сегодня иногда встречается в специальной литературе. Особая опасность заключается в том, что заболевание может проходить бессимптомно в течение долгого времени, при этом способствуя развитию бесплодия.
Для лечения гонореи применяются антибиотики. Наиболее эффективна такая терапия на ранних стадиях заболевания: если недуг перешел в хронику, то избавиться от него уже сложнее.
Врач разрабатывает методику лечения, включающую два направления:
- укрепление иммунитета: прием витаминов, иммуномодуляторов, специальных препаратов;
- собственно устранение инфекции с помощью сильнодействующих антибиотиков, которые подбираются каждому пациенту индивидуально.
Еще одна проблема, связанная с данным заболеванием, заключается в том, что существуют разные виды возбудителя, в том числе и те, на которые не действуют антибиотики. Тогда врач подбирает отдельную, комбинированную терапию, включающую несколько препаратов. После окончания курса обязательно проводится повторная диагностика, которая должна подтвердить эффективность применяемых методов.
Трихомониаз образуется из-за простейших – влагалищной трихомонады, которая поражает влагалище у женщин и мочеиспускательный канал вместе с предстательной железой у мужчин. Самый распространенный способ заражения – половой, возможен и бытовой, но его вероятность очень мала и регистрируется патология крайне редко.

Инкубационный период трихомониаза составляет немногим больше недели, затем появляются явные признаки заболевания:
- боль во время мочеиспускания и в процессе полового акта;
- у мужчин чешется головка полового органа при мочеиспускании;
- появляются выделения из влагалища и уретры, обладающие характерным неприятным запахом;
- возможно появление прожилок крови в сперме.
Без терапии заболевание через месяц переходит в форму хроники, что грозит развитием бесплодия, хронического везикулита и простатита.
Лечение трихомониаза проводят комплексно или индивидуально. Первоначально назначаются противотрихомонадные препараты. При остром трихомониазе это метронидазол, который принимается по 2 грамма однократно или по 500 мг два раза в день. Курс составляет около недели.
Средство может выпускаться под другими коммерческими названиями:
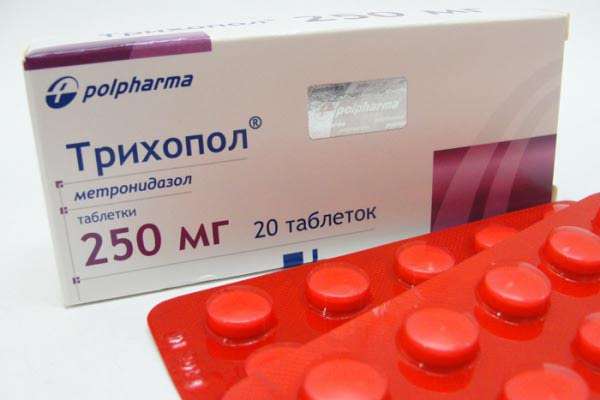
Местное лечение в данном случае малоэффективно.
При развитии хронической формы применяют комбинированные методы, включающие дополнительно иммуностимулирующие препараты, физиопроцедуры, противомикробную терапию, общеукрепляющие препараты и иное.
Данное заболевание вызывается группой организмов, занимающих промежуточное положение между бактериальной и вирусной формами, – хламидиями. Возбудитель поражает мочеполовую систему человека и, развиваясь в течение 1 – 3 недель, проявляется в виде симптомов:
- появление по утрам необычных выделений из мочеиспускательного канала;
- слабость;
- небольшое повышение температуры тела;
- зуд и боль в процессе мочеиспускания;
- боль внизу живота у женщин;
- кровотечение между менструациями.

Как и предыдущие заболевания, хламидиоз может развиваться без выраженных симптомов, что затрудняет его своевременное диагностирование и начало лечения. При длительном развитии хламидиоз может распространиться дальше и привести к возникновению:
- хронического воспаления мочеиспускательного канала;
- у женщин – воспалительные процессы в матке и придатках и, как следствие, бесплодие;
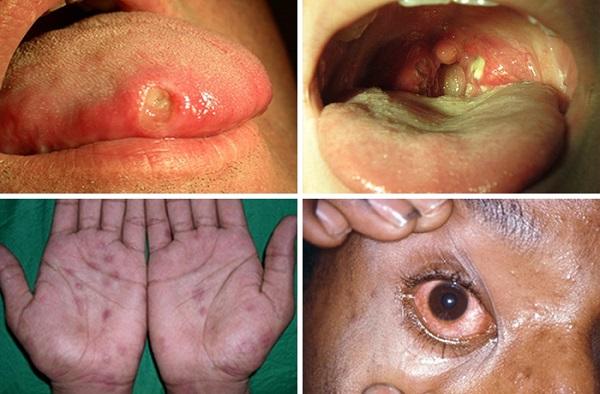
- синдром Рейтера, при котором происходит поражение других систем организма, в том числе суставов, кожи, глаз и внутренних органов, приводящих к развитию их патологий.
Диагностика заболевания довольно сложная, наибольший процент точности дает методика полимеразной цепной реакции, которая и применяется в медицинских учреждениях.
Препараты для лечения хламидиоза зависят от тяжести протекания заболевания. При остром несложном течении назначают прием внутрь азитромицина по 1 грамму однократно или доксициклина по 100 мг дважды в день на протяжении недели.
Азитромицин в аптеках может продаваться под маркой:
Помимо доксициклина, лечить хламидиоз можно препаратами-аналогами:
При хроническом развитии заболевании антибиотикотерапия дополняется иммунотерапией, физиопроцедурами и другими методами.
Данная группа заболеваний редко поражает человека в одиночку, чаще всего ИППП встречаются в сочетании: гонорея с трихомониазом или гонорея с хламидиозом. При этом симптоматика может значительно отличаться, соответственно, отличается и методика лечения.

Гонорея и трихомониаз представляют интересную форму существования, при которой трихомонады могут поглощать гонококки, но не переваривают их. Последние сохраняют способность размножаться и дальше развиваться, в результате чего формируется малосимптомное, но довольно опасное заболевание.
Лекарствами для одновременного лечения обоих заболеваний являются:
- Цефтриаксон по 250 мг, вводимых внутримышечно в комбинации с 1000 мг Метронидазола, принимаемого в два приема в течение дня на протяжении недели.
- Вместо Метронидазола может выступать Тинидазол по 2 грамма внутрь или Орнидазол в той же дозе, делимой на 4 части в течение дня.
- В случае хронического развития обоих заболеваний изначально применяют внутримышечную инъекцию Солкотриховака по полмиллилитра через две недели, а затем Метронидазол с противогонорейными препаратами.
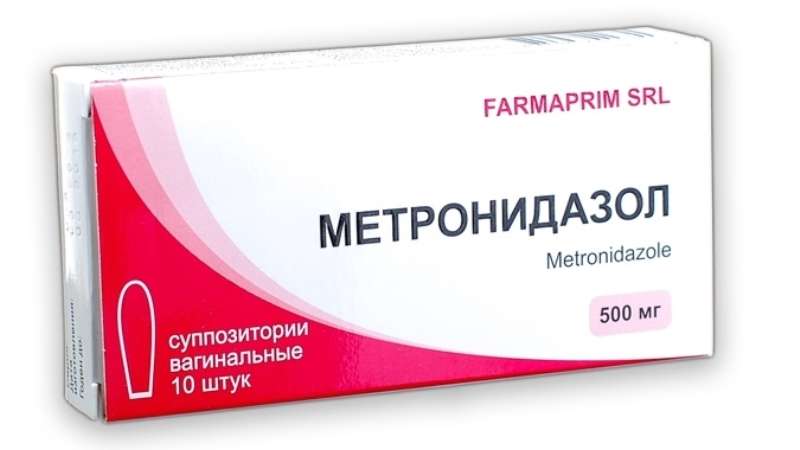
- В качестве местного средства используют Метронидазол в виде вагинальных шариков или вагинальные таблетки Орнидазол.
Передача одновременно двух заболеваний, гонореи и хламидиоза, обычно способствует более длительному инкубационному периоду и росту последствий, наносимых каждым из паразитов. По своему течению инфекция похожа на острый уретрит или эндоцервицит, параллельно у мужчин развиваются простатит и эпидидимит, а у женщин – хронические воспалительные заболевания в тазовых органах, что в конечном итоге приводит к бесплодию.
Обнаружить сочетание обоих инфекций сложно, поскольку одни из них – паразиты внутри клеток, а другие – снаружи, поэтому иногда врач, имея подозрение на сочетание этих инфекций, назначает их одновременное лечение.
Терапия гонорейно-хламидийной инфекции включает праименение одной из комбинаций:
- Цефтриаксон по 250 мг внутримышечно однократно в сочетании с таблетками Доксициклина по 100 мг дважды в сутки в течение недели.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Азитромицином внутрь по 1 грамму однократно.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Эритромицином по 0,5 грамм четырежды в день курсом 10 суток.
- Ципрофлоксацин внутрь по 0,5 грамма в день на протяжении 10 суток.
- Офлоксацин внутрь по 0,8 грамма в сутки в течение 1 – 2 недель.
Если в конце мочеиспускания появляются болевые ощущения, значит, инфекция постепенно распространилась по мочевым каналам выше, вызывая осложнения. Подобная ситуация требует отдельного лечения.
Сочетание хламидиоза и трихомоноза – вполне распространенное явление, поскольку данные микроорганизмы способны жить в симбиозе. В таких случаях врачи назначают параллельный прием антибиотиков, уничтожающих трихомонад, и противопротозойных препаратов для устранения хламидий.
Профилактика
Профилактические мероприятия для всех трех заболеваний, гонореи, трихомониаза и хламидиоза, одинаковые. Это ряд процедур:
- Использование презервативов во время полового акта.
- Поддержание отношений с одним половым партнером.
- В случае заражения проходить курс лечения совместно обоим партнерам.
- Регулярно посещать гинеколога и уролога.
- Следить за состоянием половых органов, обращая внимание на необычные выделения.
При соблюдении этих правил риск заражения снижается до минимума.
В ввиду прояснившихся нюансов к подходу комплексного лечения смешанной ИППП инфекции (зачастую она именно смешанная, т.е. из нескольких видов ИППП) возникла необходимость модифицировать первую версию данной схемы.
Версия №1 данной схемы:
✪✪✪ ВОЗМОЖНАЯ КОМПЛЕКСНАЯ СХЕМА ЛЕЧЕНИЯ [ЭТАП*1 - Трихомонады, ЭТАП*2 - Хламидии, Микоплазмы, Уреаплазмы, Гонококк]
viewtopic.php?f=57&t=18691
Из практики форума и медицинской литературы (которую врачи не читают) мы знаем, что моноинфекции ИППП, будь то только хламидии или трихомонады, или гонорея, или микоплазмы, или уреаплазмы практически не бывает. ИППП инфекции по одиночке не ходят, они практически всегда в миксте по несколько ИППП. И более того, практически каждая из ИППП инфекций препятствует уничтожению (а иногда и выявлению) другой/них ИППП инфекций.
К примеру трихомонады в связи со своей танк-функцией препятствуют уничтожению гонококков (гонорея), хламидий, микоплазм, уреаплазм, грибов, УПФ и др.
viewtopic.php?f=33&t=17069
Так же и УПФ препятствует уничтожению трихомонад, нейтрализуя нитргрогруппу противотрихомонадных препаратов (*дазолы).
В то же время оказалось, что гонококки (гонорея) препятствует выявлению и уничтожению трихомонад, а также препятствует уничтожению хламидий (возможно и других внутриклетов, таких как микоплазмы и уреаплазмы).
viewtopic.php?f=57&t=19292
viewtopic.php?f=71&t=19226
viewtopic.php?f=71&t=19408
В общем, у тих ИППП все переплетено между друг другом и запутано. Но исходя из того, что мы знаем мы можем изменить тактику борьбы с этим клубком ИППП инфекций.
Поэтапная тактика уничтожения сочетанной ИППП инфекции.
Этап 1.
Уничтожение Гонококков (Гонореи) вне Трихомонад
Этап 2.
Уничтожение Трихомонад.
Этап 3.
Уничтожение Гонококков (Гонореи) вышедших из уничтоженных Трихомонад.
Этап 4.
Уничтожение внутриклетов (в т.ч. Хламидий, Микоплазм, Уреаплазм) вне Трихомонад, а также внутриклетов вышедших из уничтоженных Трихомонад.
Также на всем курсе лечения нужно периодически придавливать грибы, они также могут поглощаться трихомонадами и выходить из них при их уничтожении. Не исключено также, что грибы также могут препятствовать уничтожению трихомонад. Поэтому в течение всего курса лечения должен быть также параллельно и противогрибковый препарат, к примеру Дифлюкан (оригинальный Флуконазол).
Далее представлю поэтапную схему лечения. Пока ничего не пишите!
Этап 1.
Уничтожение Гонококков (Гонореи) вне Трихомонад.
Схема не опробована. Составлена теоретически. Имеются противопоказания. Проконсультируйтесь с врачом. Если решитесь на данную схему, то проходить её необходимо по согласованию и под наблюдением врача.
Схема.
Иммуномодулятор для поднятия врождённого иммунитета и провокации инфекции.
Пирогенал в/м.
Другие иммуномодуляторы для поднятия врождённого иммунитета и провокации инфекции не годятся.
Начинать за 1 неделю до начала приема антибиотиков. Дозы подбирайте осторожно, начинайте с минимальной, шаг подъема дозы тоже осторожно. Дозы ставьте такие, чтобы поддерживать температуру 37-37,5*С. Температура 38 уже тяжко. Ненужно поднимать дозу, если текущая доза и так дает эффект по достижению нужной температуре.
Пирогенал колите в течение всего курса антибиотиков.
Способ применения на курсе: viewtopic.php?p=342867#p342867
Противопоказания и меры предосторожности по применению Пирогенала: viewtopic.php?p=146672#p146672
Пирогенал может тяжело переносится, но это зависит от дозы и индивидуальной переносимости.
При применении Пирогенала повышается температура до 38-39-40 с* (в зависимости от дозы и индивидуальной чувствительности к препарату), возникает ломота в теле, возможна головная боль, но это временно на время действия препарата (до 24-48 часов, в зависимости от дозы). Если данные симптомы невыносимы или долго не проходят применяйте препарат из группы НПВП (Нимесулид (Найз, Нимесил) или Парацетамол). Также возможны негативные эффекты и последствия! Имеются противопоказания! Проконсультируйтесь с врачом! Будьте осторожны!
Если у вас имеются Аутоиммунные Заболевания, в т.ч. Болезнь/Синдром Рейтера (Реактивнывные Артрит и/или Артроз, и т.п.), любые другие аутоиммунные заболевания и синдромы, то применение Пирогенала может усиливать симптомы и даже усугубить течения данных заболеваний.
Т.е. применять Пирогенал при аутоиммунных заболеваниях и синдромах не рекомендуется или допустимо, но под наблюдением врача и очень осторожно, начиная с минимальной дозы! При обострении аутоиммуного заболевания Пирогенал лучше отменить. Будьте осторожны! Проконсультируйтесь с врачом!
Антибиотики для уничтожения Гонококков (Гонореи).
Несколько вариантов схемы. Какая более эффективна и легче переносится неизвестно. Выбирайте по переносимости. Антибиотики лучше выбирать оригинальные, а не дженерики.
Вариант 1:
- Цефтриаксон (Роцефин) в/м или Цефоперазон+Сульбактам (Бакцефорт, Сульперазон, Сульзонцеф и т.п.) в/м
с 1 по 10 дни 1 гр х 2 раза в сутки
с 11 по 20 дни 1 гр х 1 раз в сутки
- Цефиксим (Панцеф, Супракс) таб., с 21 по 30 дни 400 мг х 1 раз в сутки или 200 мг х 2 раза в сутки
- Доксициклин (Юнидокс или Вибрамицин и т.п.) таб., с 1 по 30 дни 100 мг х 2 раза в день
Вариант 2:
- Цефтриаксон (Роцефин) в/м или Цефоперазон+Сульбактам (Бакцефорт, Сульперазон, Сульзонцеф и т.п.) в/м
с 1 по 10 дни 1 гр х 2 раза в сутки
с 11 по 15 дни 1 гр х 1 раз в сутки
- Цефиксим (Панцеф, Супракс) таб., с 16 по 30 дни 400 мг х 1 раз в сутки или 200 мг х 2 раза в сутки
- Доксициклин (Юнидокс или Вибрамицин и т.п.) таб., с 1 по 30 дни 100 мг х 2 раза в день
Вариант 3:
- Цефтриаксон (Роцефин) в/м или Цефоперазон+Сульбактам (Бакцефорт, Сульперазон, Сульзонцеф и т.п.) в/м
с 1 по 3 дни 1 гр х 2 раза в сутки
с 4 по 15 дни 1 гр х 1 раз в сутки
- Цефиксим (Панцеф, Супракс) таб., с 16 по 30 дни 400 мг х 1 раз в сутки или 200 мг х 2 раза в сутки
- Доксициклин (Юнидокс или Вибрамицин и т.п.) таб., с 1 по 30 дни 100 мг х 2 раза в день
Цефтриаксон (Роцефин) в/м или Цефоперазон+Сульбактам (Бакцефорт, Сульперазон, Сульзонцеф и т.п.) ставите в/м именно в ягодицы, а не бёдра, т.к. вводить их нужно глубоко в мышцу.
Если на курсе будете применять не Цефтриаксон, а Цефоперазон+Сульбактам (Бакцефорт, Сульперазон, Сульзонцеф и т.п.), то имейте ввиду важный аспект.
Приготовление раствора для в/м введения (Цефоперазон 1 гр + Сульбактам 1 гр).
(Цефоперазон 1 гр + Сульбактам 1 гр) для в /м введения необходимо развести 0,5 % раствором Лидокаина. Но раствор Лидокаина нельзя применять для первоначального разведения Цефоперазона+Сульбактама, учитывая их фармацевтическую несовместимость.
Совместимости можно добиться путем 2-х этапного приготовления раствора.
Для первичного разведения используют воду для инъекций в объеме 5 мл.
Далее, после разведения Цефоперазона+Сульбактама 5тью мл воды для инъекций в полученный раствор добавляют Лидокаин 2% в объеме 1,7 мл.
Получается раствор Цефоперазона+Сульбактама в Лидокаине 0,5 в объемом 6,7 мл.
Полученный раствор вводят внутримышечно.
Более подробно смотрите в инструкции к препарату.
Для приготовления раствора для в/в введения смотрите инструкцию.
Цефтриаксон для в/м введения разводите предварительно подготовленном 1% растворе Лидакаина. Смотрите инструкцию к препарату.
Ферменты в течение всего курса.
Ферменты применяются для выведения инфекции из закупоренных фибрином и гноем очагов инфекции, куда антибиотики не проникают.
Несколько вариантов схемы. Выбирайте по переносимости и удобству.
Вариант 1 (в/м).
- Химотрипсин (разводить Новокаином) в/м, 1-2 ампулы х 1 раз в сутки ежедневно (возможна аллергия на Химотрипсин, будьте осторожны, проведите предварительную кожную пробу на препарат)
- Лонгидаза (разводить Новокаином) в/м, 1 ампула х 1 раз в 3 дня
Ставите оба препарата параллельно, в течение всего курса антибиотиков. Не мешать в одном шприце.
Ставить в разные мышцы. Т.к. Цефтриаксон нужно ставить в ягодицы, то Ферменты можно ставить так же и в ноги (в бёдра).
Ферменты принимать за 1 часа до или через 2-3 часа после еды, запивать не менее чем 200 мл чистой негазированной воды.
*Возможно добавить Лонгидазу в/м.
Ферменты принимать за 1 часа до или через 2-3 часа после еды, запивать не менее чем 200 мл чистой негазированной воды.
*Возможно добавить Лонгидазу в/м.
При обострении можно снижать дозу и кратность приема ферментов.
Если в 1 день получается не 4 инъекции, которые занимают обе ягодницы и оба бедра (можно ставить уколы в бёра), а 5 инъекций, то можно, к примеру, Пирогенал или Лонгидазу перенести на следующий день. Антибиотики в/м переносить на другой день нельзя, они должны вводиться непрерывно по схеме. Антибиотики в/м нужно ставить только в ягодицы, т.к. нужно вводить их глубоко в мышцу.
ВАЖНО.
При постановке всех внутримышечных инъекций (Пирогенал, Цефтриаксон, Цефоперазон+Сульбактам на Лидокаине, Ферменты и пр.), нужно соблюдать важное правило. Не забывайте сами и предупредите того, кто будет вам ставить в/м препараты.
При введении иглы шприца в мышцу, перед нажатием на поршень шприца для введения препарата, обязательно не забывайте делать обратную аспирацию на проверку попадания иглы в сосуд/вену находящуюся в ягоднице (воткнул шприц в ягодицу, далее поршень назад на себя и посмотреть зашла ли кровь в шприц, если кровь зашла, то значит попал в вену, в таком случае вводить препарат нельзя, нужно переткнуть заново и повторить проверку), т.к. если ты введешь препарат в вену, то получится не внутримышечное введение, а внутривенное, а для таких целей препараты для в/м введения вводить нельзя, а то могут быть очень негативные последствия, к примеру начнет трясти, поднимется высокая температура и т.п. Если при обратной аспирации кровь зашла в шприц, то это не страшно, если вы при последующем перетыке шприца введете препарат вместе с кровью.


Трихомонада — возбудитель трихомониаза
Трихомониаз – это заболевание, передающееся половым путем. Болезнь поражает половые органы и мочевыводящие пути. Возбудителем процесса является Trichomonada vaginalis.
Трихомониаз чаще всего протекает в острой форме с яркой клинической картиной.
Но если первичное заболевание лечилось неправильно либо не лечилось вообще, болезнь становится хронической. Такую форму трихомониаза вылечить гораздо сложнее.
Общие сведения о заболевании
Причины и общая информация хорошо описаны в других наших статьях:
Благоприятные условия для развития бактерии – это кислотность среды 5,9-6,5 pH и температура около 36 градусов Цельсия.

Размножение бактерий на стенках влагалища
Острая форма переходит в хроническую за 2-3 месяца с момента заражения. Такой тип трихомониаза проявляется редкими дезурическими расстройствами, болью внизу живота и неприятными ощущениями при половом контакте.
Что приводит к хронизации процесса:
- снижение иммунитета;
- отсутствие своевременного лечения;
- терапия была неподходящей, либо пациент не пропил все необходимые препараты до конца;
- наличие других воспалительных заболеваний урогенитального тракта;
- беспорядочные половые связи без предохранения.
Диагностика заболевания

Колонии бактерий на питательной среде
Возможны несколько способов диагностики:
- микроскопия неокрашенного препарата;
- посев материала на питательные среды;
- окрашивание метиленовым синим или по Романовскому-Гимзе с последующей микроскопией;
- ПЦР-диагностика.
Несмотря на то, что микроскопия дает достоверный результат, анализ нужно провести два-три раза, поскольку один из результатов может быть ложноотрицательным.
Лечением и диагностикой заболевания занимается дерматовенеролог, уролог у мужчин либо гинеколог у женщин.
Лечение хронической формы заболевания
Терапия инфекции обязательно проводится у обоих половых партнеров (даже если мазки у одного из них отрицательные). Половые контакты под запретом не только до окончания лечения, но и весь контрольный период (чтобы избежать реинфекции – повторного заражения).
Лечение хронического трихомониаза состоит из местной и общей терапии.
Основное звено здесь – Метронидазол. Это искусственный противомикробный препарат широкого спектра действия. Средство нарушает образование нитей ДНК паразита, что приводит к их гибели. Препарат используется при трихомониазе любого типа, при частых рецидивах и если болезнь не поддается лечению другими лекарственными средствами.
Аналоги Метронидазола – Трихопол, Флагил, Розекс, Орнидазол.
Схемы приема для хронической формы, варианты:
- 500 мг 2 раза в день в течение 7-10 дней;
- первый день – 750 мг 4 раза в день, второй – 500 мг дважды в день. Всего 5 г Метронидазола за 2 дня;
- 500 мг раствора внутривенно капельно 3 раза в день в течение 5-7 дней.
Схожим действием обладают следующие препараты:
- Тинидазол (Цифран, Ципролет) – средство угнетает синтез и повреждает структуру ДНК паразита. Принимается 2 г однократно;
- Орнидазол по 500 мг 2 раза в день 5 суток;
- Атрикан — 250 мг дважды в сутки в течение 4 дней;
- Наксоджин по 500 мг 2 раза в течение 6 дней.
Все перечисленные препараты являются достаточно сильными, потому имеют побочные эффекты: тошнота, рвота, головокружение, изжога, слабость, сонливость. Кроме того, они абсолютно не совместимы с алкоголем.

Вероятнее всего, одного курса при хроническом трихомониазе будет недостаточно. По рекомендации доктора прием препаратов можно будет повторить.
Дополнительно доктор назначает иммуномодулирующие средства: Виферон, Иммунал, Гриппферон. Длительность приема – 7-10 дней.
Женщинам при трихомонадном вульвите или вагините можно закладывать во влагалище Флагил, Тержинан, Гиналгин: по 1 влагалищной таблетке на ночь в течение 10 дней.
Мочеиспускательный канал можно промывать 0,5% раствором нитрата серебра или 2% раствором протаргола. Процедура проводится через день в течение 2 недель. Перед промыванием нужно принять душ, лучше его проводить на ночь.
Положительный эффект дает спринцевание (промывание) влагалища растительными антисептиками (настоями ромашки, шалфея, шишек туи, березовых почек, календулы). Длительность лечения – 7-9 дней. Затем нужно сделать перерыв.
На время лечения пациенту советуют соблюдать диету: отказаться от острой, соленой, пряной пищи и алкоголя. Также можно ограничить сладости, шоколад, кофе и крепкий чай.
Очень важно соблюдать личную гигиену. Дважды в день необходимо посещать душ, каждые сутки менять нижнее белье. Постельное белье и полотенца должны быть индивидуальны для каждого члена семьи, чтобы избежать распространения инфекции.
Трихомониаз считается излеченным, если в течение 2 месяцев после проведенной терапии мазки на трихомонаду дают отрицательный результат.
Профилактика заболевания
Чтобы избежать формирования хронического трихомониаза, нужно вовремя пролечивать острую инфекцию. Потому, если у вас появились какие-либо патологические симптомы, связанные с урогенитальным трактом, необходимо обратиться к врачу для диагностики.
Профилактика любых инфекций передающихся половым путем заключается в следующем:

- избегайте случайных половых контактов;
- всегда используйте презервативы;
- соблюдайте личную гигиену;
- нижнее белье и полотенца должны быть индивидуального пользования.
Своевременно проходите осмотр у доктора, чтобы выявить любые заболевания на ранней стадии и начать лечение.
Венерические заболевания имеют сходную симптоматику, приводят к сходным осложнениям и распространяются одним и тем же путем, но лечить каждое из них следует по определенной схеме. Так, трихомониаз и гонорея, лечение которых очень и очень различается, проявляются весьма сходно.
Трихомониаз: описание заболевания
Урогенитальная трихомонада — очень активный одноклеточный паразит, для которого условия в человеческом организме являются идеальными для жизни и размножения. Попадая внутрь, он оказывается в мочеполовых путях и поражает их, быстро вызывая воспаление.
Вне человеческого организма гибнет очень быстро, и потому основной путь её передачи — половой, причем вероятность заражения повышается, если:
- у здорового партнера сниженный иммунитет;
- у здорового партнера ослабленный организм — из-за протекающего в нем воспалительного процесса или сбоя в работе внутренних органов;
- акт длится долго и проходит интенсивно.
В редких случаях трихомониаз может передаваться бытовым путем (в условиях повышенной влажности и температуры возбудитель может какое-то время сохранять жизнеспособность и вне человеческого организма) или же ребенку от матери, во время родов.
Попав в организм, вызывает следующие симптомы у женщин:
- обильные выделения из влагалища — серо-зеленые, пенистые;
- зуд и резь в области половых губ;
- боли и рези секса;
- боль и трудности при мочеиспускании;
- отечность половых губ, мелкие эрозии и подкожные кровотечения.
- жжение и резь при мочеиспускании;
- выделения из уретры, особенно скапливающиеся к утру — серо-зеленые, с неприятным запахом;
- мутность мочи и желтоватые хлопья в ней.
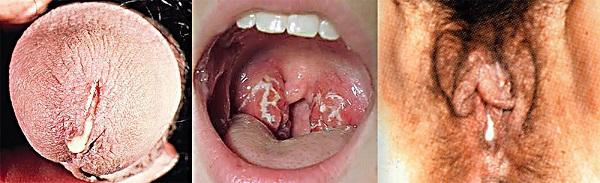
Если вовремя не обратить внимания на симптомы, заболевание быстро прогрессирует, переходя из острой фазы сначала в подострую, потом и вовсе в хроническую и провоцируя развитие осложнений, среди которых:
- цистит, для которого характерны частые болезненные мочеиспускания;
- пиелонефрит, для которого характерен отказ почек;
- бесплодие;
- орхит, при котором боль и отечность яичек становится постоянной;
- простатит, при котором наблюдаются боли и проблемы с эрекцией.
Вероятность осложнений повышается на фоне болезни, понижения иммунитета, переохлаждения, попадания в организм дополнительных патогенных микроорганизмов.
ВАЖНО! Иногда трихомониаз протекает бессимптомно и отследить его поможет только своевременное посещение специалиста в ходе профилактического осмотра.
Гонорея: характеристика болезни
Гонококк — возбудитель гонореи, одноклеточный паразит, поражающий любые слизистые и легко приспосабливающийся к организму человека. Попадая внутрь, он неделю или две не проявляет себя, потом становится причиной воспалительного процесса.
- Половым путем, причем является очень заразным — женщина, занимающаяся сексом с инфицированным мужчиной, заболеет в 80% случаев. Вероятность заражения мужчины ниже в два раза из-за строения полового члена — пока гонококки поднимутся по длинной узкой уретре, носитель может почувствовать позывы к мочеиспусканию и смыть их мочой. Вероятность заражения повышается, если половой акт длится долго, и если у здорового партнера снижен иммунитет.
- Бытовым путем, при использовании предметов личной гигиены совместно с зараженным — полотенца, мочалки, нижнее белье могут быть инфицированы.
- Наследственным путем, при котором заражается от матери новорожденный ребенок.
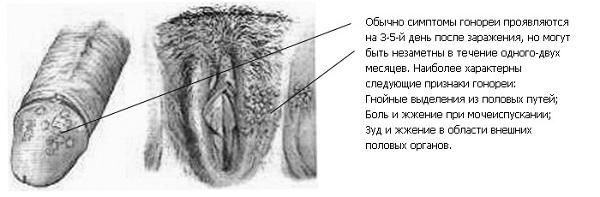
Когда гонококки попали в организм и размножились достаточно, начинается воспалительный процесс, сопровождающийся у женщин:
- гнойными выделениями из влагалища;
- отеком половых губ и мелкими язвочками на них;
- учащенным мочеиспусканием, сопровождающимся болью;
- резями внизу живота;
- кровотечениями из влагалища между месячными.
У мужчин симптомы иные и совпадают с симптомами острого уретрита:
- отечность уретры, зуд и рези в ней;
- обильные гнойные выделения;
- учащенное, сопровождающееся болью, мочеиспускание.
Если не обратиться к врачу вовремя, гонорея может привести к тем же осложнениям, что и трихомониаз.
ВАЖНО! Гонорея также может протекать бессимптомно и тогда выявить её сможет только профилактический осмотр у врача.
Чем и как лечить гонорею
Прежде всего следует помнить, что лечить гонорею может только врач — самостоятельные попытки ничего не исправят, а народная медицина и вовсе может привести к ускоренному развитию осложнений.
Лечение включает в себя два основных направления:
- избавление от бактерий — для этого применяются антибиотики, физиотерапия, механическое воздействие и, при остром гнойном течении, хирургическое вмешательство;
- восстановление иммунитета — для этого используются иммунокорректоры и изменения в самом образе жизни пациента.
Первое направление нуждается в наиболее разнообразных схемах лечения — в зависимости от расположения очага, от длительности заболевания и устойчивости гонококков к конкретным лекарствам применяются разные средства.
Так, при только начавшейся гонорее, которая не поднялась пока выше малого таза, применяют однократные приемы лекарств:
- цефтриаксон — 250 мг внутримышечно;
- азитромицин — 2 г перорально;
- ципрофлоксацин — 500 мг перорально;
- цефиксим — 400 мг перорально;
- спектиномицин — 2 г внутримышечно;
- офлоксацин — 400 г перорально;
- цефодизим — 500 мг внутримышечно;
- канамицин — 2 г внутримышечно.
Применение одного средства исключает применение любых других.
Выбирает нужное исключительно врач, в зависимости от наличествующих противопоказаний — так, например, большинство лекарств нельзя применять в лечении детей до 14 или беременных женщин.
Если поражение организма уже далеко не свежее и перетекло в подострую форму, средства должны быть другими, более серьезными. Применяют:
- цефтриаксон — 1 г внутримышечно раз в день на протяжении недели;
- спектиномицин — 2 г внутримышечно два раза в сутки на протяжении недели;
- цефотаксин — 1 г внутримышечно раз в 8 часов;
- ципрофлоксацин — 500 г внутривенно два раза в сутки.
Такая терапия длиться не меньше 48 часов, после чего эффект закрепляется перорально:
- ципрофлоксацин — 500 мг два раза в сутки;
- офлоксацин — 400 мг два раза в сутки.
Если у больного обнаружены не только гонококки, но и другие патогенные микроорганизмы, применяют:
- азитромицин, один раз перорально — если это хламидии;
- орнидазол, один раз перорально — если это трихомонада.

Если пациент — беременная женщина, все приведенные схемы не подходят. Лечение проводится в стационаре, под наблюдением врачей, с применением таких препаратов, как:
- цефтриасон — 250 г внутримышечно, один раз;
- эритромицин — первые 2 дня по 400 мг 6 раз в сутки, далее по ситуации;
- азитромицин — 1 г перорально, один раз.
Если же болезнь перешла у беременной уже в хроническую фазу, показана местная терапия:
- микроклизмы с настоем ромашки;
- тампоны с антибактериальными растворами;
- введение 1-2% раствора серебра протеината во влагалище и уретру.
Обязательной частью терапии является восстановление иммунитета, для которого:
- используются специальные препараты;
- корректируется диета пациента — из неё удаляются жирные, соленые, сладкие, жареные блюда;
- корректируется режим пациента — назначаются часы сна и часы бодрствования, которым нужно следовать;
- рекомендуется отказ от вредных привычек вроде употребления алкоголя и курения;
- рекомендуется умеренная физическая нагрузка;
- рекомендуется прием витаминов.

Также от пациента требуется соблюдать основные правила во время лечения:
- соблюдать диету и отказаться на время от вредных привычек;
- привести на лечение постоянного партнера, если он есть, во избежание повторного заражения;
- воздержаться от сексуальных контактов на время лечения;
- являться к врачу на осмотр в четко определенное время.
ВАЖНО! Только соблюдая правила можно добиться полного излечения гонореи.
Чем и как лечить трихомониаз
Трихомониаз лечится антибактериальными препаратами, но другими и по другим схемам.
Обычно применяют метродиназол:
![]()
по 250 мг дважды в день на протяжении 10 дней;- по 250 мг трижды в день на протяжении 4 дней и по 250 мг дважды в день на протяжении ещё 4;
- 2 г перорально однократно.
Если у пациента есть почечная или печеночная недостаточность, или проблемы с ЦНС, применяются другие медикаменты:
- тинидазол — 500 г дважды в день на протяжении недели;
- орнидазол — 2 г перорально, однократно;
- нитазол — 100 мг трижды в день на протяжении 15 дней;
- осарсол — 250 мг во влагалище дважды в день на протяжении 21 дня;
- фуразалидон — 100 мг четырежды в сутки на протяжении 3 дней.
Если же пациент — беременная женщина или имеет стойкие противопоказания ко всем препаратам, применяется местная терапия, в которую входят:
- спринцевания, тампоны, ванночки с настойкой ромашки или шалфея — для женщин;
- введение в уретру раствора нитрата серебра, оксицианида ртути или лактата этакридина — для мужчин.
Когда антибактериальная терапия заканчивается, пациенту назначают терапию для восстановления иммунитета и средства для восстановления нормальной микрофлоры мочеполовых путей.
Резюме

Своевременная диагностика и внимание к советам врача — лучший способ победить гонорею и трихомониаз.
Обнаружив у себя венерические болезни, задаваясь вопросом, как лечить гонорею и трихомониаз, надеясь на будущее выздоровление следует помнить про простейшие меры профилактики.
Не следует пренебрегать мерами защиты, не следует легкомысленно относиться к гигиене, не следует забывать о профилактических осмотрах у гинеколога или уролога.
Только внимание к собственному состоянию позволяет сохранить здоровье.
Читайте также:



