Сифилис профилактика вторичного сифилиса

Сифилисом называют одно из распространенных ЗППП.
Сифилис развивается медленно, но при этом активно прогрессирует.
При позднем сифилисе тяжело поражаются внутренние органы.
Поражение затрагивает нервную систему и кости скелета человека.
Классификация идет на основании обращаемости больных о лечении, эффективности проведенной терапии и какие периоды болезни можно выделить.
Сифилис делится на первичный, вторичный, третичный, нейросифилис и другие категории.
При первичном поражении образуется твердый шанкр, и растут регионарные лимфатические узлы.
Классическим твердым шанкром считают язву, у которой округлые и приподнятые края диаметром до десяти миллиметров.
Шанкры образуются на половых органах.
Третий период развития поражения – это третичный сифилис.
Особенностью этого периода считают специфические инфильтраты кожных покровов и слизистых.
Поражаются внутренние органы и скелет.
Когда поражается головной или спинной мозг говорят о нейросифилисе.
Нейросифилис приводит к прогрессивному параличу.
Далее мы будем говорить о вторичном сифилисе и его характеристиках.
- Что такое вторичный сифилис
- Принципы лечения вторичного сифилиса
- Какие антибиотики применяют при лечении сифилиса
- Схемы лечения вторичного сифилиса
- Контрольные анализы после лечения сифилиса
- Лечение вторичного сифилиса при беременности и у ВИЧ-инфицированных
- Лечение сифилиса у детей
- Побочные эффекты и причины резистентности от лечения вторичного сифилиса, анонимное лечение
- Народная медицина в лечении сифилиса
- Какой статус после лечения вторичного сифилиса
Что такое вторичный сифилис
Вторичный сифилис появляется после первичного.
Для его характеристики рассматривают генерализацию патологии, при которой наблюдается наличие полиморфных высыпаний.
Костно-суставной и центральной нервной системе наносится большой ущерб.
Бледная трепонема через кровь и лимфу попадает во все удаленные участки тела.
Вторичный сифилис бывает свежим, скрытым и рецидивным.

Клиническая картина первичного периода при свежем вторичном сохраняется и серологические анализы показывают положительные характеристики.
Этот период длится 2- 4 месяца.
Скрытый вариант вторичного сифилиса протекает без явно выраженной клиники, но тоже с теми же серологическими показателями.
Сильная иммунная система дает образование цист и спор возбудителя заболевания.
Вторичный сифилис в рецидивной фазе подобен маятнику.
Периоды активации клиники заболевания сменяются периодами затишья в этих проявлениях.
Принципы лечения вторичного сифилиса
Лечение в любом периоде развития базируется на определенных принципах:
- для повышения эффективности лечения важно не откладывая, сразу после постановки диагноза, пройти курс необходимой терапии, а также изолировать больных, чтобы они не заразили здоровых людей, контактно-бытовым способом;
- строгое соблюдение схем приема лекарственных препаратов, учитывая форму и стадию заболевания;
- специфическое лечение всегда сочетается с неспецифическим стимулирующим лечением, потому-что конечный результат лечения зависит от состояния многих систем организма, прежде всего иммунной системы;
- схемы лечения всегда индивидуальны (учитывается возраст, переносимость лекарственных средств, сопутствующие болезни и тому подобное);
- эффективность и переносимость лекарственных препаратов систематически контролируется (кровь, моча и спинномозговая жидкость берется на анализ и прослеживается динамика серологических реакций).
Превентивную терапию назначают в целях профилактики заражения для лиц, которые половом или тесным контактно-бытовом способом могут инфицироваться.
Профилактическим лечением занимаются с беременными женщинами, у которых есть сифилис сейчас или был в анамнезе, а также с детьми, у которых матери больны сифилисом.
Какие антибиотики применяют при лечении сифилиса
Есть определенные правила антибиотикотерапии при лечении сифилиса:
- не заниматься самолечением и прислушиванием к советам людей без медицинского образования;
- строго соблюдать назначения приема препаратов и время инъекций при лечении сифилиса;
- несмотря на положительную динамику окончить курс приема антибиотиков по установленной заранее схеме, а не раньше;
- во время лечения не употреблять алкогольные напитки, несовместимые с параллельной антибиотикотерапией.

В качестве внутримышечных инъекций назначают антибиотики пенициллиновой группы.
Возбудители сифилиса к ним очень чувствительны.
Предпочтение отдают Ретрапену, Бициллину 3 или Бициллину 5.
Лечатся также Новокаиновой солью пенициллина, Прокаин-бензилпенициллином и Бензилпенициллина натриевой солью.
Альтернативно можно лечиться ампициллином и оксициллином.
При аллергических реакциях на пенициллиновые препараты лечатся макролидами или тетрациклинами.
Из макролидов лечатся Азитромицином или Эритромицином.
Из тетрациклинов предпочтение отдается Доксициклину и Тетрациклину.
Иногда лечат и цефалоспорином – Цефтриаксоном.
Если лекарственные препараты таблетированные, то лечат популярными Вибрамицином, Сумамедом или Зитромаксом.
Схемы лечения вторичного сифилиса
Профилактика возможной аллергии на пенициллины состоит в назначении за пол часа до инъекций антибиотиков антигистаминов в таблетированной форме.
Например, диазолина, супрастина, тавегила, димедрола, пипольфена, фенкарола или подобных.
Лечение амбулаторное и всегда индивидуальное.
Учитывается переносимость и эффективность действия каждого препарата.
Четырехразовыми инъекциями проводят курс антибиотикотерапии двукратно на протяжении недели.
Инъекции проводят Бициллином-1, Бициллином-3 или Бициллином-5.
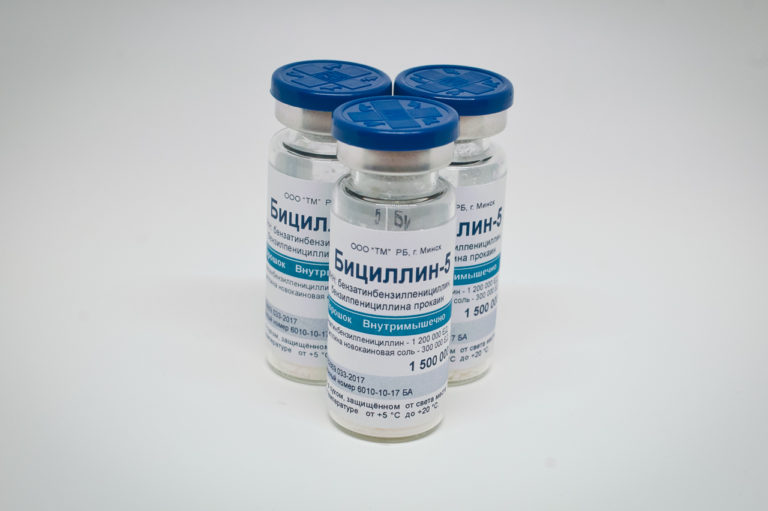
Дозировки разовые, по миллиону двести тысяч, миллиону восемьсот и полуторамиллионов единиц соответственно.
Лечатся также однократной инъекцией по два миллиона четыреста тысяч единиц импортного Бензатин-бензилпенициллином (экстенциллином, ретерпеном или подобными препаратами).
Превентивное лечение стационарное.
Натриевой или калиевой солью пенициллина (по четыреста тысяч единиц).
Инъекции восемь раз на протяжении суток (через каждые три часа) двухнедельным курсом.
Можно также лечиться и новокаиновой солью пенициллина.
На протяжении суток двукратные инъекции тоже две недели.
Существуют и подобные схемы лечения другими антибиотиками.
Наряду с антибиотикотерапией проводят и неспецифическую терапию.
Для вторичного сифилиса она показана при рецидивной его форме.
Она проводится экстрактами алоэ и плаценты, стекловидным телом, аспаркамом и другими подобными биостимуляторами, а также иммуномодуляторами – декарисом, метилурацилом, нуклеинатом натрия, пирроксаном.
Дозировки индивидуальны и определяются лечащим врачом.
Контрольные анализы после лечения сифилиса
Только специалист сам принимает решение, какое время пациенту находится под контролем по окончании проведенной терапии.
После пролеченного сифилиса в ранней форме, протяженностью два — два с половиной года, нужно раз в квартал проводить обследование на присутствие бледной трепонемы в организме первый год после терапии.
Потом, несколько лет подряд, это нужно делать каждые полгода.
При показателях со стабильно отрицательным результатом их уже можно не делать.
Такие люди находятся под контролем еще погода – год.
На протяжении этого периода нужно два раза еще провести контрольные замеры крови.
Отрицательные результаты подобного лабораторного обследования и отсутствия клинических симптомов приводит к тому, что пациент перестает быть на учете.
Нетрепонемные анализы будут отрицательными пару лет после курса терапии.
Когда пациенты наблюдаются, они должны сделать трепонемный тест однократно за год.
Они положительные пожизненно.
Это не страшно и просто информирует о перенесенном сифилисе.
Лечение вторичного сифилиса при беременности и у ВИЧ-инфицированных
Посредством генитальных язвочек, возникающих при сифилисе, значительно проще заразиться ВИЧ-инфекцией.
ВИЧ-отрицательные люди для лечения, обычно, пенициллиновые антибиотики применяют однократно.
Тогда как для людей со сниженной иммунной системой, ВИЧ-инфицированных, например, нужно их на протяжении 3-х недель – три.
Но и понадобится более строгий и частый контроль после лечения.
Беременные женщины должны обязательно сдавать анализ на наличие сифилиса.
Беременных женщин лечат пенициллиновыми антибиотиками и Цефтриаксоном. 
Лечение проводят двумя курсами: основным и профилактическим.
Основное лечение, стационарное, проводится, если поставлен диагноз беременной женщине – сифилис.
Амбулаторное лечение профилактическое, на пятом – шестом месяце беременности.
Сифилис у беременных можно полностью вылечить.
Не вылеченная инфекция грозит беременным женщинам выкидышем, мертворожденным ребенком или живых недоношенных, с дефектами, детей.
Лечение сифилиса у детей
Ранний врожденный сифилис у детей лечат тремя курсами пенициллиновых антибиотиков. 
Поздний врожденный сифилис нужно лечить четырехкратно.
В качестве альтернативного лечения пользуются ампициллином, тетрациклином или цефалоспоринами.
Врождённый сифилис подлежит обязательной профилактике.
Она заключается в клинико-серологическом обследовании на первом году жизни раз в три месяца.
Потом, до трехлетнего возраста, раз в полгода.
Если присутствует аллергия на пенициллиновые антибиотики, то лечатся оксациллином, ампициллином или цефалоспоринами.
Побочные эффекты и причины резистентности от лечения вторичного сифилиса, анонимное лечение
Побочные эффекты, как я уже упоминал, связаны, в первую очередь с непереносимостью пенициллинов и дисбактериозом в организме от применения любых антибиотиков.
У некоторых больных наблюдается серологическая резистентность (СР).
Она обусловлена снижением иммунного ответа у современных людей, частым сочетанием сифилиса и ВИЧ-инфекции.
В современных условиях у дерматовенеролога можно пролечиться анонимно, когда больной не хочет, чтобы кто-либо знал, что он болен сифилисом.
Таких больных лечат приглашенные врачи на дому.
Народная медицина в лечении сифилиса
Самостоятельно вылечить сифилис без антибиотикотерапии препаратами народной медицины невозможно.
Всегда есть опасность перехода первичного сифилиса во вторичный, а потом и в третичный.
Помимо того, сифилис опасен своими последствиями, уродством, инвалидизацией и, даже, летальным исходом.
Жизненно необходим при лечении постоянный клинический контроль под наблюдением опытного дерматовенеролога и беспрекословное выполнение предписанной схемы лечения.
Это позволит избежать появления осложнений сифилиса и рецидивного течения сифилиса.

Средства народной медицины применяются только в качестве дополнительного лечения, чтобы повысить иммунный статус и учитывая рекомендации лечащего врача.
К примеру, лечатся с помощью чеснока и вина.
Клубничное варенье (стакан) заливают полстаканом кипяченой воды.
Эту смесь кипятят одну минуту и заливают двумя стаканами вина, желательно красного и яблочным соком.
Когда смесь остынет, ее перемешивают и добавляют восемь измельченных зубчиков чеснока.
И настаивают около трёх часов.
Отфильтровывают и пьют каждый день по полстакана.
Используют и специальный отвар корня лопуха.
Одна столовая ложка мелко порезанного корня лопуха заливается стаканом воды.
Двадцать минут отвар кипятится, потом процеживается и употребляется каждый день по три чайных ложки.
Используют также хмель и корень осоки.
Есть и много других рецептов.
Но повторюсь, средства народной медицины только вспомогательное лечение.
Какой статус после лечения вторичного сифилиса
Вторичный сифилис лечится теми же антибиотиками, что и первичный.
Пролеченный поздний сифилис и часть больных, у которых был ранний сифилис, дают положительную динамику в результатах анализов.
Когда у пациента отсутствует письменная информация о том, что у него сифилис вылечен, то его направляют в КВД для обследования и уточнения существующего положения.
Если есть справка о пройденном курсе антибиотикотерапии против сифилиса и положительных результатах излеченности от сифилиса, то такой неловкой ситуации можно избежать.
Для лечения сифилиса обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Вторичный сифилис (люэс) — это период сифилиса, который возникает при отсутствии лечения первичной стадии. Возбудитель заболевания, бледная трепонема, распространяется по организму, что приводит к поражению кожных покровов, внутренних органов, нервной и опорно-двигательной систем, а также лимфатических узлов.
Заболевание переходит во вторичную стадию через 2-3 месяца после появления твердого шанкра и может длиться до 5 лет. В это время высыпания появляются и самостоятельно пропадают, постепенно нарушаются различные функции в организме. При отсутствии лечения патология переходит в третичный сифилис.
Причины вторичного сифилиса
Заражение сифилисом происходит половым путем, во время незащищенного полового акта с зараженным человеком.
Попадая на слизистую, спирохеты вызывают воспалительный процесс и появление твердого шанкра. Если никаких мер не принять, то шанкр заживет самостоятельно, а возбудитель начнет распространяться по организму.
Причина вторичного сифилиса — попадание спирохет в кровоток и лимфоток. Патогены разносятся по всему организму, поражают внутренние органы. Под воздействием иммунитета бледные трепонемы образуют цисты, защитные оболочки и некоторое время не делятся. Это приводит к развитию латентной формы сифилиса.
Если происходит ослабление иммунитета, спирохеты снова начинают делиться и поражать окружающие клетки, что приводит к обострению заболевания.
Периоды и классификация
Выделяют следующие разновидности патологии:
- Свежий сифилис. Развивается сразу после первичной формы, сопровождается сыпью, воспалением ткани лимфоузлов. Происходит разрешение эрозийного шанкра.
- Скрытый. Протекает бессимптомно, может длиться от нескольких дней до 3-4 месяцев.
- Рецидивный. При такой форме патологии наблюдается бессимптомное течение с периодическими обострениями. Пациента беспокоят высыпания.
Заболевание классифицируется и по виду сыпи, она бывает:
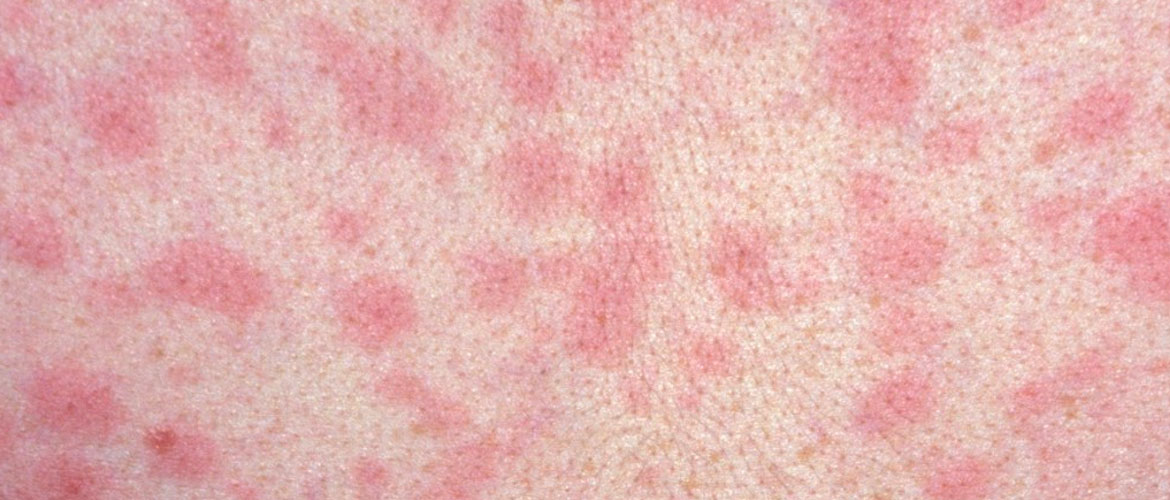
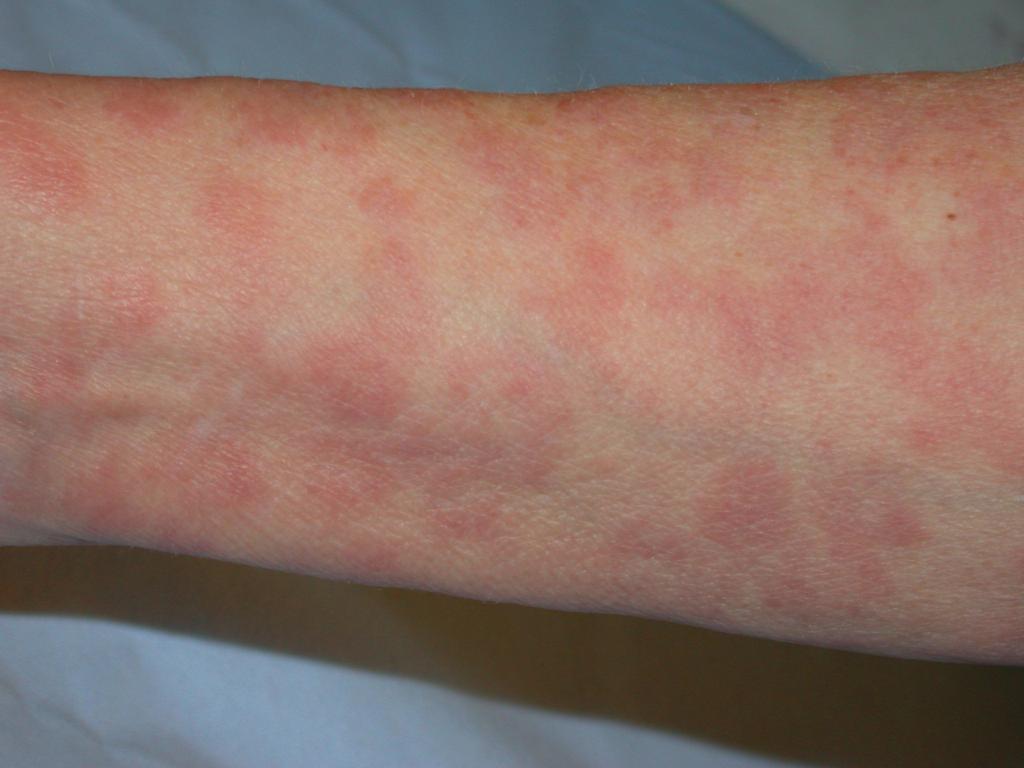
Пятнистую сыпь называют еще сифилитическая розеола. Она представляет собой пятно на коже с четкими границами. Размер образования может варьироваться от пары миллиметров до сантиметра, а оттенок от нежно-розового до алого.

Часто при вторичном сифилисе встречается папулезно-пустулезная форма. Также у пациентов возникают специфические высыпания, которые называют ожерелье Венеры. Это лейкодерма, которая поражает шею, верхнюю часть груди и спины.
Папула — это вид сыпи, которая похожа на узелки, она плотная, сопровождается шелушением кожи, имеет четкие границы. Появляются высыпания отдельно друг от друга, но при расчесывании или натирании одеждой сливаются, образуя шелушащиеся пятна. Проходят через 1-2 месяца, либо при начатом лечении.
Папулезная форма делится на несколько видов:
- Милиарная. Мелкие высыпания, похожие на гусиную кожу.
- Монетовидная. Большие объемные высыпания, похожие на монету.
- Лентикулярная. Размер с горошину, шелушится и образует воротничок Биетта.
- Кольцевидная. Формируются кольца.
- Себорейная. Поражают волосистую часть головы, часто сопровождается облысением.
- Эрозивная. На коже образуются мокнущие язвочки, они очень заразны.
- Кондиломы. Сыпь разрастается в виде цветной капусты, она мягкая на ощупь.
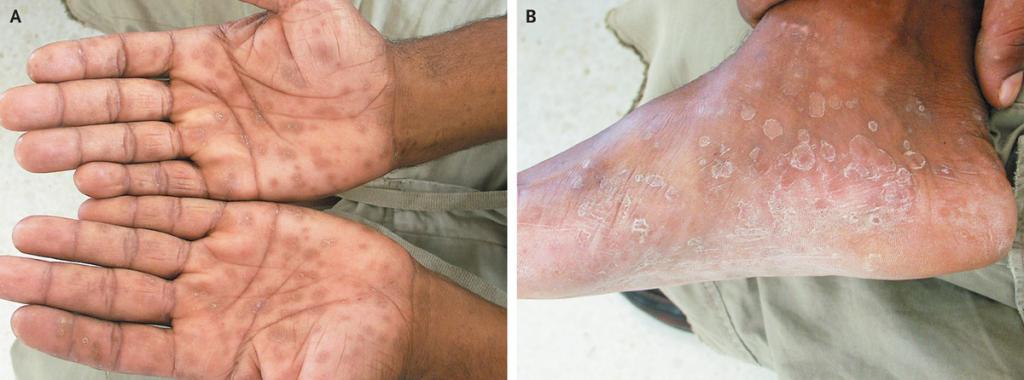
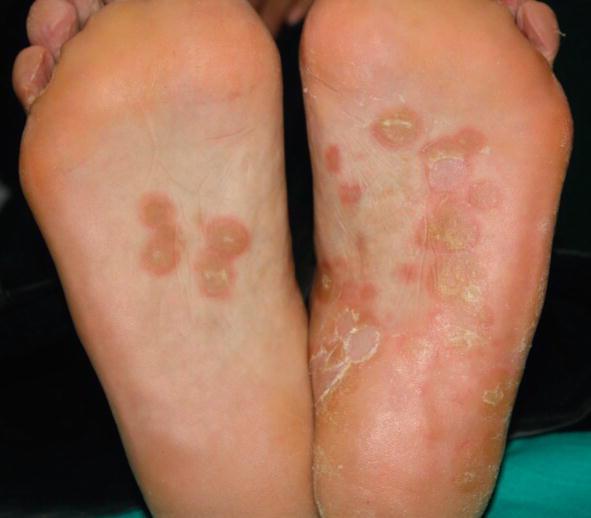
- Сифилитическая мозоль. Формируется в области ладоней и ступней, так как в этих областях грубая кожа.
- Псориазиформная. Сыпь сильно шелушится, как при псориазе.
На первый взгляд очень трудно понять, что высыпания вызваны люэсом, поэтому требуется грамотная диагностика.
Пустула — это сыпь, которая внутри содержит гной, поэтому ее еще называют гнойной. Встречается она редко, у людей со слабой иммунной системой, особенно у ВИЧ-инфицированных, наркоманов и алкоголиков. Такие высыпания сопровождаются ухудшением общего состояния, повышенной температурой тела, головными болями. Это связано с интоксикацией организма на фоне гнойного процесса.
Различают следующие типы пустулезной сыпи:
- Угревидная. На спине и руках появляются прыщи с белым содержимым, которые оставляют мелкие рубцы.
- Оспенновидная. Прыщи крупные, до 6 мм в диаметре, образуются на сгибах и на лице.
- Импетигинозная. Образуются узелки с гнойным содержимым, которые сливаются, формируя бляшки.
- Эктимоподобная. Формируются узлы, которые сливаются вместе и распадаются, формируя большие коричневые корки, сифилитические эктимы.
- Рупиоидная. Крупные гнойные корки, которые состоят из нескольких слоев.
Все папулезные высыпания заживают с образованием рубцов. Глубина шрамов зависит от глубины и площади поражения.
Сифилитическая лейкодерма чаще встречается у женщин и поражает шею, грудь, верхнюю часть спины, иногда живот и поясницу. Сыпь бывает пятнистая, сетчатая и мраморная.
Причина ее появления — нарушение нервной системы, которое приводит к изменениям в пигментации кожи. Бледные трепонемы в таких высыпания не могут быть обнаружены.
Лейкодерма может беспокоить пациента годами, но неблагоприятного прогноза расстройство не создает. В отличие от гнойной формы, лейкодерма не оставляет шрамов, не вызывает тяжелых осложнений или летального исхода.
При рецидивирующем вторичном сифилисе лейкодерма самостоятельно пропадает и появляется снова. Проявление проходит без следов при адекватном лечении сифилиса через 3 месяца и больше не беспокоит.
Основные симптомы вторичного сифилиса

Клинические проявления вторичного сифилиса разнообразны. Сначала пациента беспокоят общие симптомы:
- головные боли;
- озноб;
- боли в мышцах и суставах;
- повышенная температура тела;
- слабость, сонливость.
Симптомы ЗППП беспокоят больного неделю, затем появляются высыпания, которые носят название вторичные сифилиды. В отличие от аллергических проявлений, такие высыпания не сопровождаются зудом, либо зуд очень слабый.
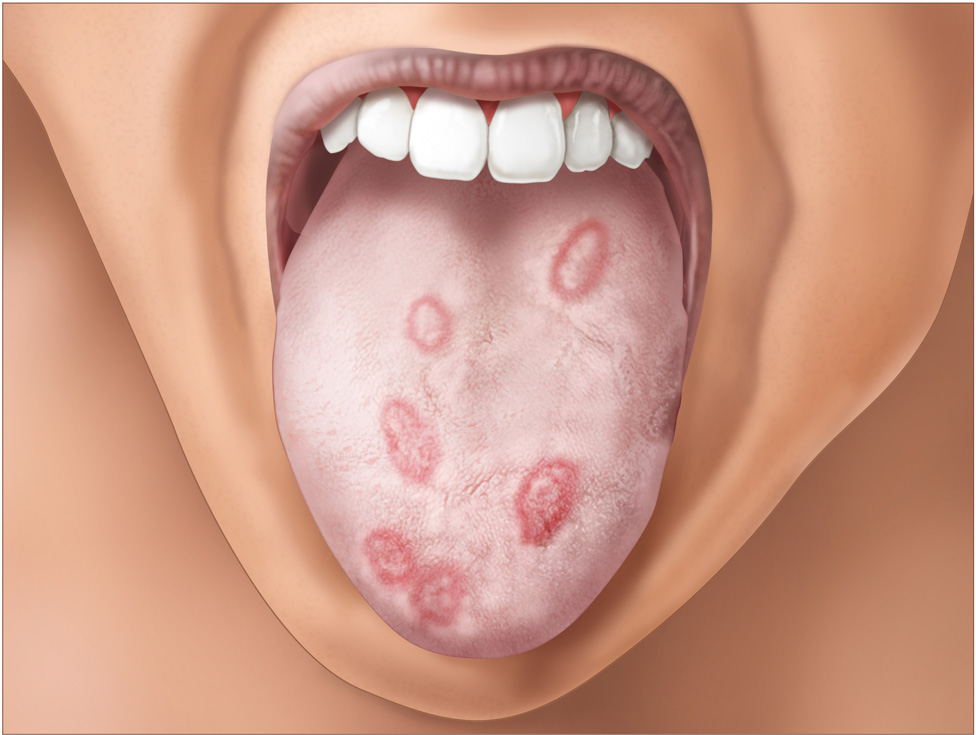
Чаще всего пациентов беспокоят розеолы, это небольшие пятна до см в диаметре, поражают лицо, стопы и кисти. При надавливании на пятно, оно исчезает. Редко розеола шелушится или становится объемной.
У части пациентов проявляется лентикулярный папулезный сифилид, тогда беспокоит шелушение кожи. При гнойном поражении образуются болезненные прыщи и мокнущие гнойные ранки. Лейкодерма или ожерелье Венеры проявляются при рецидивирующей форме. Тогда пятна образуются на шее. Они округлые, темно-бурые.
Вторичное заболевание характеризуется поражение лимфатической системы, возникает лимфаденит (воспаление лимфоузлов). Лимфоузлы в паху, бедренные, подмышечные и шейные увеличиваются в размерах, но остаются безболезненными. Сопровождается состояние лимфангитом, воспаление лимфатических сосудов.
При поражении кожи головы происходит нарушение питание волос, что провоцирует прогрессирующее облысение (алопеция). Сифилитическая плешивость развивается через 6 месяцев после появления первичных признаков заболевания. Волосы выпадают частями, зудом и жжением этот процесс не сопровождается. При адекватном лечении лысины быстро зарастают, а волосы перестают выпадать.
Вторичное инфекционное заболевание приводит к поражению внутренних органов:
- Печень увеличивается, становится болезненной.
- Нарушение работы ЖКТ, гастрит. Сопровождается расстройством стула, болями в желудке, особенно при употреблении вредной пищи.
- Патологии почек — частые мочеиспускания, боли в пояснице, белок в моче.
- Нарушение работы нервной системы. Беспокоит расстройство сна, смены настроения, повышенная раздражительность.
- Поражение костей, воспаление надкостницы. Беспокоят боли по ночам в пораженной области.
- Поражение суставов, артрит. Беспокоят боли в суставах, кожа вокруг опухает и краснеет.
При отсутствии лечения развивается нейросифилис, третичная форма люэса. Это состояние приводит к инвалидности, так как происходят необратимые изменения в головном мозге и нервной системе. Пациент страдает от паралича и слабоумия.
Диагностика заболевания
Вторичные сифилиды проявляются не специфично, сыпь можно легко спутать с другим заболеванием. Поэтому обязательно проводятся лабораторные исследования:
- Анализ соскоба кожи в пораженной области.
- Биопсия лимфатического узла.
- Пункция спинномозговой жидкости и ее исследование.
- Серологические реакции — РИФ, РИБТ, РПГА.
При вторичной стадии патологии происходит поражение внутренних органов, поэтому пациенту необходимо обследоваться у узких специалистов: гастроэнтеролога, офтальмолога, ЛОРа, уролога, а также пройти УЗИ брюшной полости и органов малого таза, почек, флюорографию и другие исследования, которые назначат врачи.
Дифференциальная диагностика сифилиса необходима, так как симптомы очень разнообразны. Необходимо отличить патологию от других инфекционных недугов, сопровождающихся сыпью:
- Краснуха — образуется мелкая красная сыпь.
- Корь — беспокоит мелкая красная сыпь.
- Тиф — проявления похожи на пустулезные сифилиды.
- Ветряная оспа — образуются папулы, похожие на сифилиды и др.
Дифференцировать сифилис необходимо и от дерматологических патологий:
- Псориаз, при котором беспокоят шелушащиеся пятна.
- Токсикодермия — образуются папулы.
- Угри и др.
Похожую на сифилиды сыпь могут провоцировать грибковые заболевания, например, кандидоз кожи и отрубевидный лишай. Широкие кондиломы похожи на папилломы, спровоцированные ВПЧ. При поражении полости рта нужно отличить сифилис от стоматита и ангины, ларингита, молочницы.
Лечение вторичного сифилиса
Лечение вторичного сифилиса медикаментозное, основу составляют антибиотики. Syphilis secundaria чувствительны к пенициллинам, они и являются препаратами выбора. Назначают Бензатин-бензилпенициллин 2,4 мл внутримышечно 10 дней.
Если у пациента имеется непереносимость пенициллина, то антибиотик меняют на тетрациклин в виде таблеток по 500 мг 4 раза в день, 2 недели. Либо назначают Эритромицин по 500 мг 4 раза в день, 2 недели. При скрытой форме патологии лечение может быть более длительным, врач назначает повторный курс терапии.
Эффективен при недуге Цефтриаксон внутримышечно, его нельзя назначать при непереносимости пеницилина. Это обусловлено повышенным риском перекрестной реакции.

Лечение вторичной формы патологии, особенно при поражении внутренних органов, нужно проводить в условиях стационара. Очень важно соблюдать схему приема препарата, а также контролировать эффективность терапии. Если эти правила не соблюдать, заболевание перейдет в третичную стадию.
В дополнение к основной терапии назначают местные средства — мази, примочки и физиотерапию. Гнойные язвы обрабатывают антисептиком и наносят мази с противомикробным компонентом, чтобы остановить патологический процесс.
Лейкодерма не нуждается в обработке антисептиком, такие действия полностью бесполезны, потому что возбудитель в коже отсутствует. Пятна исчезнут навсегда только после курса лечения антибиотиком, самостоятельно.
При поражении внутренних органов дополнительно лечение назначается узким специалистом. При гастрите необходимо провести медикаментозное лечение и соблюдать диету. Печеночная патология лечится с применением средств для восстановления печени и тд.
Профилактика
- предохраняться презервативом;
- избегать беспорядочных половых связей;
- использовать только личные полотенца, мочалки, нижнее белье.
Профилактика вторичной патологии заключается в своевременной диагностике и лечении первичного сифилиса. Если человек ведет рискованную половую жизнь, часто меняет половых партнеров, ему нужно регулярно обследоваться на ЗППП, даже если в ходе сексуального контакта используется презерватив. Нужно помнить, что инкубационный период длится от 2 недель до несколько месяцев, в это время болезнь никак себя не проявляет.
Если образовался шанкр на половых органах, либо изменились выделения, беспокоит зуд, боль при половом акте, нужно обратиться к врачу немедленно. Женщины посещают гинеколога или венеролога, мужчины уролога либо венеролога.
Лечение, оказываемое пациенту, должно соответствовать стандартам здравоохранения. Рекомендации дает врач венеролог, а пациент должен все их соблюдать. Прекращать прием антибиотиков при изменении ощущений нельзя, курс лечения должен быть полным. Если нарушить это правило, спирохеты выживут и недуг будет постепенно прогрессировать.
Люэс — очень опасное заболевание, которое при отсутствии адекватного лечения приводит к инвалидности пациента. Чем раньше начнется терапия, тем больше шансов избежать необратимых последствий.
ТОП-5 проверенных клиник венерологии
Источники
Сегодня диагностирование сифилиса становится повседневным мероприятием в практике врачей всех специальностей. Ежегодно число людей, которые имеют вторичный сифилис, увеличивается. По многочисленным прогнозам в ближайшие годы ожидается увеличение числа поздних форм заболевания, которые провоцируют нарушение нервной системы и внутренних органов. Вторичная патология начинает развиваться через три месяца после инфицирования человека. Она проявляется в виде сыпи с большим числом везикул, папул и пустул по всему организму. Связано это с тем, что инфекция начинает распространяться по организму с потоком крови, поражая внутренние органы и системы организма.
Описание и характеристика заболевания
Сифилис выступает одним из ЗППП, которое имеет хроническое течение. Возбудителем болезни является бледная трепонема. Данное заболевание проходит три стадии развития: первичную, вторичную и третичную. Вторичный сифилис – вторая стадия развития патологии, которая начинает проявляться на третий месяц после инфицирования человека. В этот период возбудитель инфекции стремительно распространяется по организму, поражая все органы и ткани, а также ЦНС. Главным признаком патологии выступает распространение по всему кожному покрову и слизистых оболочках высыпаний в виде папул, везикул и прочих образований.
При наличии здорового иммунитета бледная трепонема образует цисты, в которых находится в пассивном состоянии, что характеризует латентный период развития патологии. При нарушении иммунной системы возбудитель активизируется и приобретает патогенную форму, у человека наблюдается вторичный рецидивный сифилис. Данная стадия сифилиса может протекать несколько лет, периоды ремиссии чередуются с рецидивами. При этом кожные высыпания наблюдаются у человека несколько месяцев, после чего самостоятельно исчезают на некоторое время, а затем опять появляются. Многие врачи теоретически допускают самопроизвольное излечение от заболевания, которое зависит от функциональности иммунной системы человека.
Причины появления заболевания
Возбудителем венерической болезни выступает Treponema pallidum. Инфицирование человека происходит при проникновении трепонемы через кожу (цельность которой нарушена), во время полового акта или контактно-бытовым путем. Некоторые медики говорят о возможном проникновении патогенных микроорганизмов через неповрежденные слизистые оболочки.
Вторичный сифилис у мужчин и женщин может протекать в скрытой форме и случайно обнаружиться только при плановой диагностике. В некоторых случаях заболевание на первой стадии не проявляет симптомов, поэтому у человека диагностируется сразу вторичная патология.
Возбудитель инфекции способен выжить только в человеческом организме, за его пределами он чувствителен к влиянию условий внешней среды, поэтому погибает при воздействии ультрафиолета и химических веществ, высоких температур, но низкие температуры не оказывают на него никакого влияния.
Классификация вторичного сифилиса
Заболевание проходит три периода развития:
- Свежее заболевание (наблюдается после первичного сифилиса) протекает около четырех месяцев. Оно характеризуется появлением мелкой сыпи.
- Скрытый недуг обуславливается исчезновением признаков и протекает около трех месяцев.
- Рецидивный вторичный сифилис, при котором период ремиссии сменяется рецидивом. Сыпь снова появляется, но она меньше выражена и имеет более крупные размеры. На данном этапе развития патологии у человека начинают выпадать волосы. Количество рецидивов в период болезни вторичным сифилисом достигает четырех.
Симптомы и признаки болезни
Обычно вторичное заболевание начинает проявлять признаки, которые схожи с симптомами ОРВИ: увеличение температуры тела, недомогание, развитие миалгии. Через семь дней после этого наблюдаются доброкачественные высыпания на кожном покрове, которые имеют круглую форму, четкие границы, иногда могут чесаться. Болезнь содержит большое количество возбудителей инфекции, поэтому человек представляет опасность для окружающих, так как может их легко инфицировать.
Поражение кожи
Признаки вторичного сифилиса проявляются сыпью, которая может быть нескольких видов:
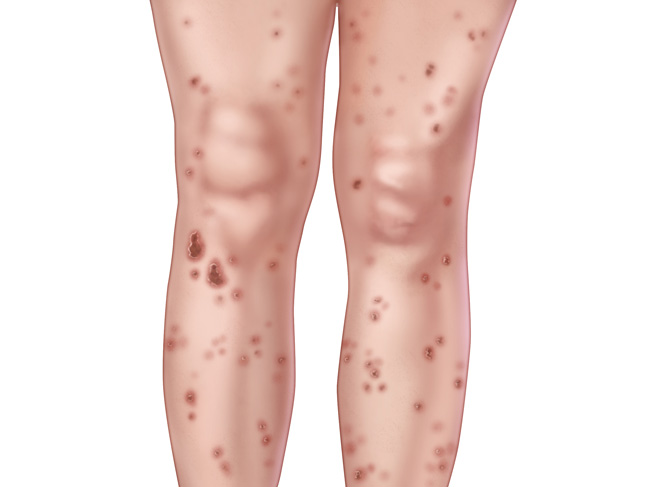
- Розеолы (пятнистый сифилис) - круглые пятна розового оттенка размером до десяти миллиметров. Образования располагаются чаще всего на конечностях и туловище, они появляются группами по двенадцать штук в день на протяжении одной недели. Иногда розеолы могут шелушиться, покрываться чешуйками или возвышаться над кожным покровом, напоминая волдыри. Также могут наблюдаться мелкие узелки красного цвета на волосяных фолликулах, большие эритематозные пятна из-за слияния элементов сыпи.
- Папулы розового или красного оттенка, достигающие размеров до пяти миллиметров. Центральная часть папул начинает через определенное время шелушиться, затем шелушение распространяется на ее края. После исчезновений папул на их месте появляется гиперпигментация.
- Пустулы возникают нечасто. Обычно такие образования наблюдаются у алкоголиков и наркоманов, а также больных туберкулезом. Высыпания характеризуются нагноениями, которые со временем высыхают, образуя корку желтого цвета.
- Пигменты (лейкодерма) развиваются на шее в виде белых пятен круглой формы. Они образуются в результате воздействия возбудителя инфекции на нервные сплетения в области шеи, которые несут ответственность за продуцирование меланина.
Нередко при этой болезни происходит нарушение строения ногтевых пластин. В их ложе образуются папулы или пустулы, которые вызывают боль и воспалительный процесс. Ногти при этом тускнеют, утолщаются и трескаются.
Симптомы вторичного сифилиса также проявляются в увеличении лимфатических узлов, которые не вызывают болевых ощущений, выпадении волос, поражении эпителия ротовой полости и гортани. Со стороны внутренних органов происходит увеличение печени, развивается гастрит, нарушается деятельность органов ЖКТ. У больного развивается нефроз, менингит, периостит, нарушается сон. Иногда у человека наблюдается развитие отита, ретинита, плеврита. Когда возникает подозрение на сифилис, необходимо в срочном порядке обратиться в медицинское учреждение, так как человек является носителем инфекции.
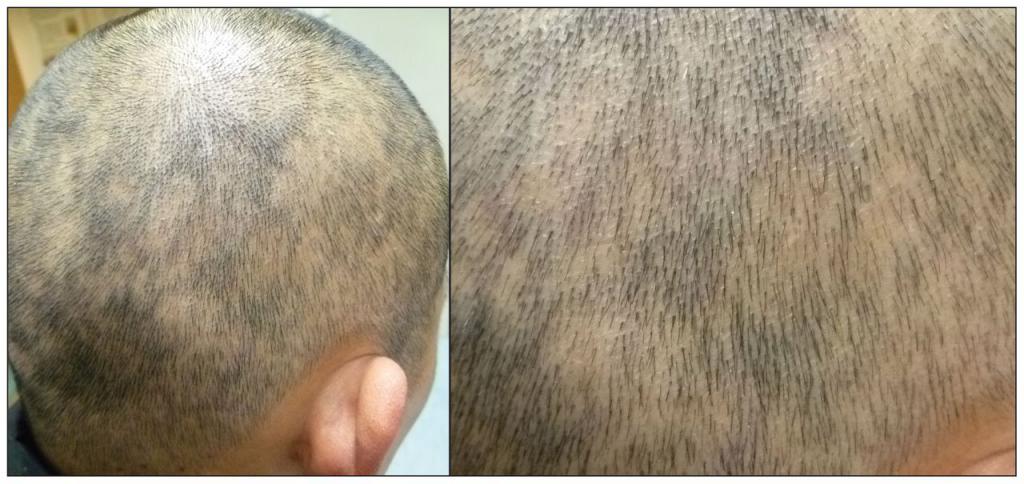
Облысение при сифилисе
Выпадение волос при данной патологии бывает нескольких видов:
- Мелкоочаговая алопеция появляется в результате воздействия токсинов на фолликулы волос. В данном случае волосы выпадают на голове и бровях небольшими пучками. Также часто выпадают и ресницы.
- Диффузная алопеция появляется из-за воздействия возбудителя на гипоталамус, эндокринную и вегетативную нервную системы, которые несут ответственность за питание волос. В данном случае у человека полностью выпадают все волосы по всему телу.
При эффективном лечении волосяной покров полностью восстанавливается на протяжении двух месяцев.
Поражение эпителия и внутренних органов
Высыпания на слизистой оболочке ротовой полости часто становятся причиной передачи инфекции при поцелуе, пользовании средствами гигиены и столовыми приборами. Возбудитель инфекции поражает миндалины, небо, гортань, язык и поверхность щек. Из-за этого у человека часто возникает осиплость голоса, отек миндалин без развития болевого синдрома при глотании.
Поражение внутренних органов происходит без проявления симптоматики, поэтому их патологии обнаруживают только во время проведения диагностики. Вторичный сифилис поражает все внутренние органы, провоцируя развитие множества других заболеваний.
Проведение обследования
Заболевание имеет разнообразную симптоматику. В медицине рекомендуется всем людям, которые имеют диффузную сыпь в сочетании с множественным поражением желез организма, сдать анализ на сифилис. Для этого на исследование берется отделяемое образований на кожном покрове и проводится RPR-тест. Также возможно проведение биопсии лимфатических узлов, пункции цереброспинальной жидкости в период рецидива. Эти методы диагностики позволяют выявить возбудителя инфекции.
При симптомах поражения внутренних органов требуется дополнительная консультация уролога, невролога, отоларинголога, гастроэнтеролога и прочих. В качестве дополнительной диагностики назначается УЗИ, рентгенография, гастроскопия, фарингоскопия, КТ.
Тест на возбудителя инфекции
Врач также назначает анализ на сифилис, который показывает серологические реакции, например РПГА или РИФ. Сдавать его можно как в специализированных клиниках, так и в государственных медицинских учреждениях. В последнем случае анализ проводится бесплатно, но время получения результатов может быть долгим, к тому же не во всех больницах есть соответствующее оборудование. При возникновении необходимости быстрого получения результата рекомендуется обратиться в частную лабораторию.
Такое исследование является обязательным для беременных женщин, а также для работников некоторых профессий, например, поваров медиков или военнослужащих. Также тест проходят перед проведением хирургического вмешательства. Для исследования на наличие инфекции берут венозную кровь.
Дифференциальная диагностика
Так как высыпания при сифилисе похожи на сыпь, характерную для иных кожных патологий, то для постановки точного диагноза необходимо проведение дифференциальной диагностики. Врач дифференцирует вторичный сифилис с таким заболеваниями, как тиф, оспа, токсикодермия, псориаз, туберкулез, плоский лишай, эктима, импетиго, остроконечные кондиломы, ВПЧ, стоматит, глоссит, а также ангина, молочница, лейкоплакия и прочие. По результатам комплексной диагностики разрабатывается тактика лечения патологии.
Терапия
Лечение вторичного сифилиса предполагает использование таких же медикаментов, как и при первичном заболевании. Чаще всего это антибиотик пенициллинового ряда, который выписывается в виде инъекций. Лечение проводится в стационаре, лекарства вводят в течение 24 дней. При непереносимости пенициллина возможно использование тетрациклинов. Терапия вторичного сифилиса включает также использование следующих медикаментов:
- Иммуномодуляторов.
- Антигистаминных средств.
- Витаминных комплексов.
- Пробиотиков.
Высыпания на кожном покрове обрабатывают антисептическими растворами или йодом. При поражении внутренних органов применяют симптоматическое лечение. Несоблюдение назначений врача или преждевременное окончание употребления лекарств становится причиной перехода патологии в следующую стадию, в данном случае развивается третичный сифилис.
Прогноз
Вторичный сифилис хорошо лечится, поэтому терапия дает положительные прогнозы и результаты. При отсутствии лечения начинают появляться осложнения, а за ними и третья стадия патологии, которая приводит к летальному исходу. Современная медицина имеет достаточно средств для успешного лечения заболевания.
Профилактика
Профилактика вторичного сифилиса должна проводиться по следующим направлениям:
- профилактическая медикаментозная терапия;
- использование средств контрацепции;
- срочное лечение первичного сифилиса.
С целью профилактики необходимо следить за личной гигиеной, пользоваться собственными столовыми приборами. Также рекомендуется периодически сдавать анализы на наличие инфекции и проходить осмотр у врача один раз в полгода.
С целью профилактики медики рекомендуют:
- иметь одного полового партнера;
- не вступать в случайные интимные связи;
- не контактировать с носителем инфекции;
- не пользоваться чужими средствами гигиены, бытовыми и столовыми приборами;
- не употреблять наркотики;
- периодически проходить обследование у врача;
- не делать пирсинг, тату без использования антисептиков.
При появлении симптоматики заболевания категорически запрещено заниматься самолечением. В специализированных медицинских учреждениях проводят профилактические мероприятия для предупреждения передачи инфекции бытовым путем. Для этого половые органы должны обрабатываться при помощи специальных дезинфицирующих средств, затем в уретру вводят специальный раствор.
Читайте также:


