Современные аспекты диагностики сифилиса

Диагностика сифилиса проводится в несколько этапов.
Изначально врач должен обследовать пациента и заподозрить это заболевание по характерным симптомам.
Затем выполняются лабораторные тесты для подтверждения диагноза.
Методы выявления бледных трепонем существуют прямые и непрямые.
Прямые направлены на обнаружение самой бактерии.
Для этого используют микроскопические методы или ПЦР.
Непрямые – это анализы крови на антитела.
Они существуют двух типов: трепонемные и нетрепонемные.
Первые направлены на выявление антител, образующихся в ответ на проникновение антигенов бактерии в организм.
Вторая группа (реагины) – это антигены собственных клеток организма, которые распадаются в результате патологического процесса.
- Дифференциальная диагностика первичного периода сифилиса
- Лабораторная диагностика первичного сифилиса
- Дифференциальная диагностика вторичного сифилиса
- Серологические методы диагностики сифилиса
- Контрольная сыворотка для диагностики сифилиса
- Диагностика врожденного сифилиса
- Куда обратиться для диагностики сифилиса
Дифференциальная диагностика первичного периода сифилиса
Изначально врач изучает симптомы и проводит дифференциальную диагностику.
Это означает, что он отличает сифилис от заболеваний, имеющих похожие проявления.
В первичном периоде появляется твердый шанкр на половых органах.
Дифференциальная диагностика проводится с такими патологиями:
Это механическое повреждение половых органов.
Чаще всего – результат сухости влагалища у женщин, а также последствие слишком энергичного секса.
Отличия её заключаются в следующем:
- имеет линейную форму, а не круглую, как первичная сифилома;
- болезненная, в то время как при сифилисе боли нет;
- есть анамнестические данные о травме;
- эрозия быстро заживает, а шанкр сохраняется несколько недель.
- Баланопостит.
Развивается у мужчин на фоне плохой гигиены половых органов.
Это результат раздражения кожи смегмой, которая разлагается при участии бактерий.
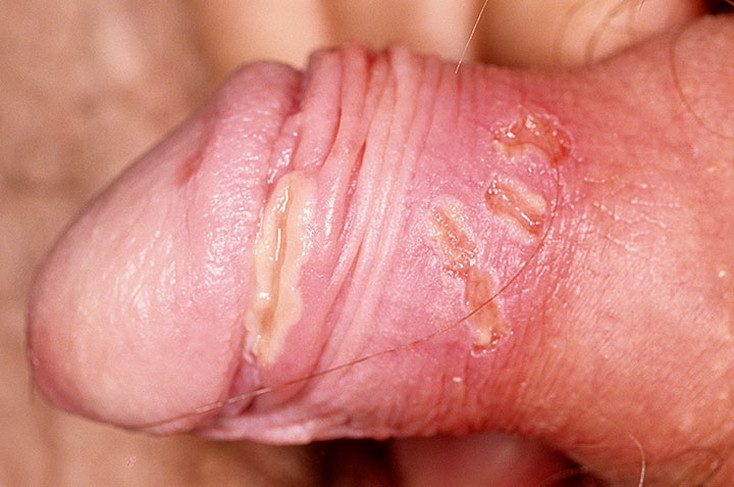
Причиной могут быть и половые инфекции.
При баланопостите эрозии множественные, а при сифилисе она обычно одна.
Они имеют неправильные очертания.
При сифилитической инфекции шанкр круглой формы.
У основания эрозий при баланопостите нет уплотнения, характерного для сифилиса.
Именно из-за него шанкр называют твёрдым.
При воспалении головки пениса есть боль, зуд, а при сифилитической инфекции их нет.
Лимфатические узлы иногда увеличиваются, но происходит это редко.
Эрозии появляются в результате некротических процессов в эпидермисе.
Они изначально мелкие, но увеличиваются по периферии.
Для первичной сифиломы периферический рост нехарактерен.
При цирцинарном баланите эрозии множественные, сливаются.
Есть субъективные симптомы: зуд, боль.
Лимфоузлы увеличиваются, как и при сифилисе, но, в отличие от него, становятся болезненными.
Обычно проявляется появлением множественных пузырьков.
В классической форме это заболевание не слишком похоже на сифилис.
Но иногда пузырьки при герпесе появляются на ограниченном участке пениса.
Они вскрываются, и на их месте формируется одна крупная эрозия.
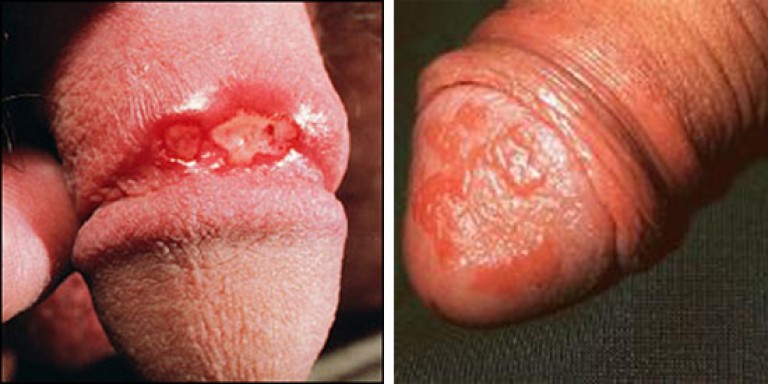
Такое течение герпетическая инфекция имеет у 6% пациентов.
Отличие заключается в следующем:
- эрозия обычно неправильной формы;
- она болит и зудит;
- нет плотного основания;
- есть продромальный период – вначале появляются субъективные симптомы, а затем возникают пузырьки.
- Чесотка.
Результатом этого заболевания может стать чесоточная эктима.
Это вторичная бактериальная инфекция кожи, возникающая при поражении чесоточных ходов.
Может локализоваться на головке пениса.
- гнойные выделения;
- нет плотного основания;
- образуется гнойная корка на поверхности язвы;
- ощущается зуд;
- есть чесоточные высыпания на других участках тела;
- возможен генерализованный зуд;
- нет увеличенных лимфоузлов.
- Шанкриформная пиодермия.
На вид отличий от первичной сифиломы нет.
Даже уплотнение у эрозии присутствует.
Её форма ровная, в паху увеличиваются лимфоузлы.
Дифференциальная диагностика с первичным сифилисом возможна только лабораторными методами.
Часто возникают на половых органах при гонококковой или трихомонадной инфекции.
Их отличия от сифилиса:
- неправильная форма эрозий или язв;
- наличие признаков острого воспаления;
- нет уплотненного основания;
- окружность эрозий отечная и гиперемированная;
- отмечается болезненность;
- нет увеличения лимфатических узлов.
- Мягкий шанкр.
Это заболевание редко встречается в России.
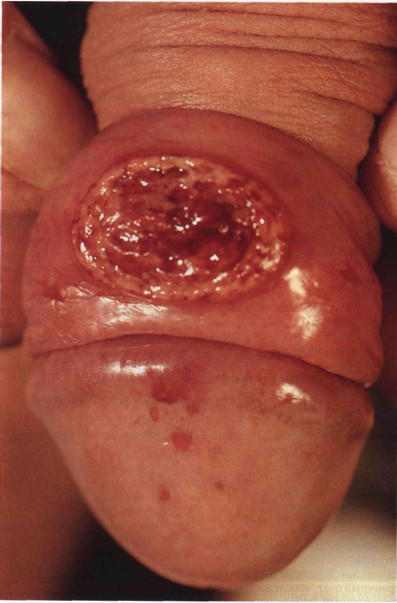
Оно тоже имеет половой путь передачи.
Но шанкр называется мягким по той причине, что эрозия не расположена на плотном основании.
Изначально образуется красное пятно.
Оно превращается в пустулу.
Та вскрывается с образованием язвы или эрозии.
Она растет как в ширину, так и в глубину.
В развитом состоянии глубина её больше, чем при сифилитической инфекции.
Есть обильное выделение гноя.
Часто такой шанкр множественный.
Дочерние язвы значительно меньше в размерах, располагаются рядом.
Лимфоузлы увеличены, как и при сифилисе.
Но отличием является значительная воспалительная реакция.
Узлы спаяны с кожей.
Отмечается покраснение и отек в зоне из расположения.
При пальпации узлы болезненные.
Некоторые из них могут размягчаться и вскрываться с выделением гноя.
На коже гениталий могут возникать туберкулезные язвы.
Обычно это результат попадания на неё инфицированной мочи.
- дно язв неровное;
- оно кровоточит;
- на дне выявляются бугорки (зерна Трела);
- мягкая консистенция;
- выраженная боль.
- Острая язва вульвы.
Возникает у молодых нерожавших женщин.
Нет связи с половыми контактами.
Патология сопровождается выраженными общими симптомами: лихорадкой, слабостью.
Часто отмечается боль при мочеиспускании.
Язвы появляются множественные и очень болезненные.
Вокруг них – зона воспаления.
Регионарного лимфаденита обычно нет.
Лабораторная диагностика первичного сифилиса
В зависимости от сроков инфицирования, первичный сифилис бывает серопозитивным и негативным.
В первом случае анализы крови на антитела уже становятся положительными.
Во втором – нет, потому что прошло слишком мало времени.
Иммуноглобулины ещё не синтезировались в достаточных для определения количествах.
Для диагностики первичного серонегативного сифилиса используют прямые методы обнаружения бледных трепонем.
Берут соскоб с первичной сифиломы.
Его могут исследовать такими методами:
При темнопольной микроскопии в лучах проходящего света обнаруживаются бледные трепонемы.
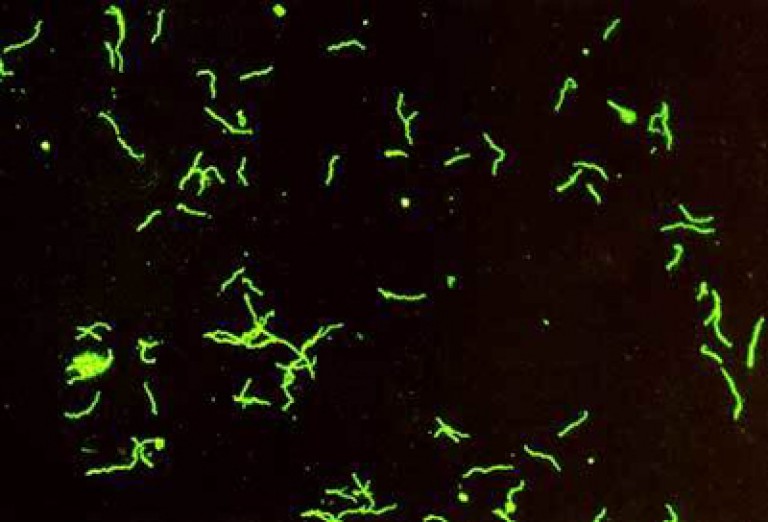
Они выглядят как спиралевидные тонкие бактерии.
Эти микроорганизмы подвижные, имеют около 10 завитков.
Микроскопический метод менее чувствительный по сравнению с ПЦР.
Эта методика направлена на выявление ДНК бледной трепонемы в соскобе.
Тест будет положительным, даже если в образце присутствует лишь несколько бактериальных клеток.
Дифференциальная диагностика вторичного сифилиса
Потому что он может имитировать практически любую патологию.
Рассмотрим некоторые патологии, с которыми проводится дифференциальная диагностика.
В основном это кожные болезни.
Потому что главный симптом вторичного периода – высыпания.
Пятна склонны к слиянию, а не расположены обособленно, как при сифилитической инфекции.
Они имеют острый воспалительный характер.
Чаще появляются в складках тела.
Могут наблюдаются участки с кровоизлияниями.
В центре часто выявляется шелушение.
В очаге воспаления ощущается зуд или жжение.
Возникают пятна, постепенно увеличивающиеся в размерах.
Центральная их часть западает и становится коричневой.

Затем она покрывается пленкой, она впоследствии распадается на множество чешуек.
В центре нет шелушения.
Центральная часть бледная.
По периферии пятно розовое.
Есть каемка отслоенного эпидермиса.
Наблюдаются признаки эволюционного полиморфизма.
Часто ощущается зуд.
На кожных покровах возникают шелушащиеся пятна.
Они имеют коричневый цвет.
Но иногда становятся розовыми, и тогда их легко перепутать со вторичным сифилисом.
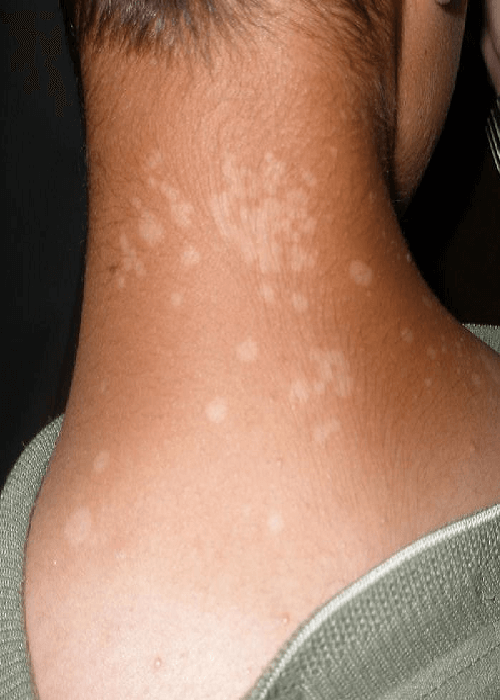
- склонность к слиянию;
- полициклическая форма;
- сильное шелушение.
Для дифференциальной диагностики может проводиться проба с 5% раствором йода.
Пятна при отрубевидном лишае окрашиваются сильнее, чем здоровая кожа.
Это детская инфекция, которая иногда поражает и людей зрелого возраста.
Болезнь отличается наличием признаков интоксикации.
У взрослых они могут быть достаточно тяжелыми.
Гипертермия превышает 39 градусов.
Сыпь возникает и распространяется буквально за несколько часов.
Это бледные розовые пятна.
В отличие от сифилиса, они пропадают через 2-3 суток.
Отличающими признаками краснухи остаётся увеличение затылочных и шейных лимфоузлов.
Как при сифилитической инфекции, изначально появляются папулы.
Она имеет диаметр до 4 мм.
При поскабливании характерно шелушение.
В случае поскабливания выделяются капли крови.
При разрешении пятна оно становится бурым.
Характерным является эволюционный полиморфизм.
Папулы имеют полигональную форму.
Для них характерен блеск.
Его лучше видно при освещении сбоку.
В центральной части папулезных элементов можно увидеть вдавления, которых нет при сифилисе.
При нанесении масла становится заметной белесоватая исчерченность.
Её называют сеткой Уикхема.
Высыпания проявляются зудом.
Похожи на широкие кондиломы при сифилисе.
Они обычно располагаются на тонкой ножке.
Иногда разрастаются и превращаются в дольчатые образования.
Может ощущаться болезненность при пальпации.

Может напоминать сифилитические папулы.
На коже появляются узелки телесного цвета.
Они могут быть розовыми.
В центре имеется вдавление.
Из него выделяется кашицеобразная масса.
Серологические методы диагностики сифилиса
Анализы крови на антитела – основа диагностики сифилиса.
Они помогают точно определить, болен человек или нет.
Эти методы незаменимы в дифференциальной диагностике сифилиса.
Нетрепонемные методы, которые чаще используются в России:
Это скрининговые исследования.
Они не используются для подтверждения диагноза.
Хотя могут применяться для подтверждения излеченности после курса антибактериальной терапии.
Тесты обладают высокой чувствительностью.
Но и них недостаточная специфичность.
Частые ложноположительные результаты – основной недостаток нетрепонемных тестов для серологической диагностики сифилиса.
Они могут возникать при:
- аутоиммунных патологиях;
- подагре;
- туберкулезе;
- онкопатологии;
- беременности;
- сахарном диабете и многих других заболеваниях.
Специфическая серологическая диагностика сифилиса включает проведение трепонемных тестов.
Они могут использоваться и как скрининговые, и как подтверждающие.
Но не применяются для контроля излеченности.

Серологическая диагностика сифилиса в разных его периодах проводится по-разному.
Потому что различные тесты становятся положительными раньше или позже.
Раньше всего можно выявить IgM при помощи иммуноблоттинга.
Реакция становится положительной уже на третьей неделе заболевания – ещё до появления первичной сифиломы.
То есть, в инкубационном периоде.
Затем появляются IgG, которые могут быть обнаружены с помощью РИФ, ИФА, РПГА.
Это происходит с 5 недели.
Через 6-7 недель появляются реагиновые антитела.
Они могут быть выявлены в процессе скрининговой диагностики сифилиса.
Позже всего становится положительной РИБТ.
Это происходит только во вторичном периоде сифилиса.
Контрольная сыворотка для диагностики сифилиса
Используется для контроля правильности проведения РСК.
Принцип их использования основан на том, что они дают заблаговременно прогнозируемые результаты.
Они являют собой сыворотки кролика, содержащие определенную концентрацию антител к трепонеме.
Контрольные сыворотки для диагностики сифилиса бывают:
- положительные – задерживают гемолиз минимум на три плюса;
- слабоположительные – на два плюса;
- отрицательные (в ней нет иммуноглобулинов) – нет задержки (полный гемолиз).
Диагностика врожденного сифилиса
Симптомы врожденного сифилиса появляются на 2-6 неделе.
Они такие же, как во вторичном периоде заболевания.
Если дети уже рождаются с проявлениями сифилиса, то они погибают часто в первые сутки после рождения.
Летальность достигает 50%.
Если симптомы появляются позже, дети выживают.
Но признаки могут быть достаточно тяжелыми.
Для диагностики врожденного сифилиса пациента осматривают различные специалисты:
- венеролог;
- неонатолог;
- педиатр;
- офтальмолог;
- отоларинголог;
- невролог.
При необходимости задействуются и другие специалисты.
Потому что врожденный сифилис может вызывать патологии со стороны структур опорно-двигательной системы, внутренних органов.
Для лабораторной диагностики врожденного сифилиса используется реакция Вассермана, РИФ, РИБТ, иммуноблотинг.
При позднем врожденном сифилисе симптомы появляются только через 2 года и более после рождения.
Клиника такая же, как у больных в третичном периоде.
Появляются гуммы, бугорки.
Поражаются кости, суставы, головной мозг.
Для диагностики позднего врожденного сифилиса используются те же серологические тесты.
Чтобы дети не рождались с сифилитической инфекцией, все беременные подлежат обследованию на сифилис.
Это делают 2 раза: в первой и второй половине.
Если анализ крови положительный, делают ещё один через 10 дней.
При повторном положительном результате проводят РИФ или РИТ для подтверждения диагноза.
При слабоположительных серологических реакциях женщина находится на наблюдении до родов.
Куда обратиться для диагностики сифилиса
Немало пациентов не знают, какой врач проводит диагностику.
Для обследования на сифилис обращаться нужно к дерматовенерологу.

Именно этот врач специализируется на выявлении и лечении данного заболевания.
Сдать анализы можно в нашей клинике.
У нас проводится достоверная диагностика сифилиса по современным стандартам.
Применяются прямые и непрямые методы обнаружения бледных трепонем.
В случае положительного результата анализов вы можете пройти у нас курс лечения.
Для диагностики сифилиса обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Похожие темы научных работ по наукам о здоровье , автор научной работы — Новоселов В. С., Новоселов А. В.
1. Лопаткина H.A. Руководство по урологии: Т. 2. - M., 199B. - С. 393-44G.
2. Молочков В.А., Ильин И.И. Хронический уретрогенный простатит. - M., 199B. - 3G3 с.
3. Barton S.E., Hay Р.Е. (ed.) Handbook of genitourinary medicine. - London, 1999. - 277 p.
4. Griffiths G.J., Crooks A.J.R. et al. // Clin. Radiol. - 19B4. - V. ЗБ. - P. З4З-З4Б. Б. Doble A., Thomas B. J. et al. // J. Urol. - 19B9. - V. 141. - Р. 332-333.
6. Domingue G. J., Human L. G., Hellstrom W.J.G. // J. Urol. - 1997. - V. 1Б7. - Р. 243.
7. Krieger, J.N., Riley D.E., Roberts M.^ Berger R.E. // J. Clin. Microbiol. - 199б. - V. 34. - Р. 312G-312B.
B. Madsen P.O., Drescher P. et al. Classification Etiologi and diagnosis of Prostatitis., 1994.
9. Meares E.M, Stamey T.A. // Invest. Urol. - 196b. - V. Б. - Р. 492.
1G. Nickel J.C. Textbook of prostatitis // ISIS. - Oxford, 1999.
11. Roberts R.O., Bergstralh E.J. et al. // Epidemiology. - 2GG4. - V. l5, № 1. - P. 93.
СЕРОДИАГНОСТИКА СИФИЛИСА: ВРАЧЕБНЫЙ ВЫБОР
B.C. Новоселов, A.B. Новоселов
ММА им. И.М. Сеченова, Москва
Сифилис представляет собой самый классический пример венерического заболевания и сегодня, когда все болезни, так или иначе связанные с возможностью передачи половым путем, принято называть инфекциями, передающимися половым путем, сифилитическая инфекция по-прежнему не потеряла своей научной актуальности как в плане эпидемиологическом, так и диагностическом.
С точки зрения тенденций различные периоды развития сифилидологии характеризуются различными приоритетами научных направлений. Если несколько десятилетий назад важным признавалось совершенствование специфической терапии сифилиса, то сегодня интерес сместился в сторону изучения иммунопатогенеза этой инфекции, серодиагоностики и закономерностей эпидемиологии сифилиса. Считается, например, что эпидемический рост заболеваемости сифилисом закономерно носит периодический характер. Причем, в годы бурного эпидемического роста, который начинается обычно в крупных городах, в структуре заболеваемости отмечается увеличение удельного веса первичных и вторичных форм сифилиса. В годы снижения заболеваемости - увеличение скрытых форм болезни и рост заболеваемости сифилисом среди детей [1]. Так, в конце 90-х годов в центральной России уровень заболеваемости сифилисом подростков в возрасте 16-17 лет вырос в десятки раз, и в основном это были дети из неполных семей, с невысоким морально-нравственным уровнем и доминированием девушек над юношами в два раза [2]. По официальным данным эпидемиологической службы России, в целом заболеваемость приобретенным сифилисом взрослого населения страны составляла в 1997 г. более 27Б случаев на 1QQ QQQ человек, в 2QQ3 -
64,1 случая, а в середине 2006 г. этот показатель снизился до 31,3 случая на 100 000 [3]. С очевидностью наблюдается очередной спад регистрации активных форм сифилиса и доминирование, в связи с этим, скрытых вариантов существования инфекции. Это обстоятельство является едва ли не основным, делающим еще более актуальным совершенствование серодиагностики сифилиса и интерпретации результатов различных серореакций.
В условиях существования такого набора серореакций для диагностики сифилиса интерес представляют особенности и критерии выбора практическими врачами-венерологами тех или иных конкретных реакций и интерпретация их результатов. Это стало поводом для проведения нами специального анкетирования российских дерматовенерологов с целью выявления и оценки возможных различий в позициях отечественных врачей в отношении существующих серологических тестов, применяемых при диагностике сифилиса, интерпретации результатов серореакций и их практической значимости. Всего анонимная анкета содержала восемь вопросов с несколькими вариантами ответов или без таковых.
Основные вопросы анкеты:
- Какими тестами Вы пользуетесь чаще всего в Вашей повседневной практике?
- Какими тестами Вы пользуетесь реже всего в Вашей повседневной практике?
- В какой форме Вы предпочитаете повышать свою квалификацию в области серологической диагностики сифилиса?
Всего за два года в анкетировании приняли участие более 300 практикующих врачей-дерматовенерологов из различных регионов России.
При предварительной обработке результатов анкетирования все респонденты, как оказалось, могут быть разделены на две отличающиеся по ответам группы: молодые специалисты с профессиональным стажем до 10 лет (51,1%) и опытные дерматовенерологи со стажем работы более 10 лет (48,9%). Сравнительный анализ ответов
Наиболее значимыми различиями во взглядах на серодиагностику между молодым и опытным специалистами были следующие:
- молодой врач работает с РСК с кардиолипиновым антигеном более чем в 2 раза реже, нежели его опытный коллега (26,7 против 56,3%);
- опытный специалист не считает необходимым использовать в своей практике ИФА, в отличие от молодого (60 против 25%);
- молодой доктор не считает полную негативацию нетрепонемных тестов достойным критерием излеченности сифилиса. Опытный - в сомнениях (73,3 против 43,8%);
- молодой венеролог не считает жизненно необходимым для себя изучение методических рекомендаций, в отличие от опытного (33,3 против 81,3%).
Эти и другие выявленные нами различия во взглядах практикующих врачей на возможности, целесообразность и значимость тех или иных доступных для них серологических реакций для диагностики сифилиса говорят в конечном итоге о недостаточном понимании современной наукой всех механизмов иммуносерологии при сифилисе, что на практике вынужденно компенсируется лишь длительным профессиональным опытом.
1. Васильев В.Н. с соавт. Заболеваемость сифилисом у несовершеннолетних в Кемеровской области в период 1995-2004 гг.: Терапия социально значимых заболеваний в дерматовенерологии / Сб. тез. - М., 2005. - С. 210.
2. Вислобоков А.В., Ломоносов К.М., Музалевская М.В. Сезонные колебания заболеваемости сифилисом среди сельского населения Центрального федерального Округа: Терапия социально значимых заболеваний в дермато венерологии / Сб. тез. - М., 2005. - С. 211.
3. Здоровье населения и среда обитания. Информационный бюллетень / Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека. - М., 1993 - 2007.
ПОЛУЧЕНИЕ И ИСПОЛЬЗОВАНИЕ ЛИПОСОМАЛЬНЫХ АНТИБИОТИКОВ ДЛЯ ЛЕЧЕНИЯ ЭКСПЕРИМЕНТАЛЬНОГО СИФИЛИСА
Ставропольская государственная медицинская академия, г. Ставрополь
С момента возникновения эпидемии сифилиса и до настоящего времени идёт поиск лекарственных препаратов и методик эффективного его лечения. Значительно расширили наши представление о течении сифилитической инфекции электронно-микроскопические исследования, которыми может гордиться отечественная сифилидология [2]. Именно с их помощью установлены неизвестные ранее звенья патогенеза заболевания, доказана возможность существования и сохранения бледной трепонемы в организме больного в форме цист. Определена роль цист в обеспечении персистенции трепонем в период латентности. Установлено, что количество цист-форм, а также Л-форм, спиралевидных форм в полимембранных фагосомах нарастает при вторичном рецидивном и более поздних стадиях сифилиса. Участились случаи развития нейросифилиса, клинической и серологической резистентности, изменилось соотношение вторичного рецидивного сифилиса и свежих форм; происходит рост числа детей с врожденным и приобретенным бытовым сифилисом [3].
Эти исследования побуждают к разработке новых биотехнологий, направленных на создание адекватных методов лечения с внутриклеточной доставкой антибиотиков в различные органы и ткани организма. С этой задачей могут справиться липосомальные формы лекарственных веществ.
Известно, что компоненты бислойной мембраны липосом активно включаются в метаболические процессы, взаимодействуя с клетками макроорганизма, и вызывают изменения функционального состояния отдельных органов и систем организма [1].
Первоначально была отработана биотехнология получения липо-сомальных везикул из фосфолипидов головного мозга свиньи. Тех-
В статье освещены эпидемиологические аспекты сифилитической инфекции на современном этапе. Представлена подробная информация о клиническом течении и диагностических особенностях поздних форм сифилиса. Приведено собственное клиническое наблюдение и фотогра
The article highlights epidemiological aspects of syphilis infection at the present stage. Presents detailed information about the clinical course and diagnostic features of the late form of syphilis. Own clinical observations and photographs from private archives are presented.
Сифилис занимает важнейшее место в структуре инфекций, передаваемых половым путем (ИППП), и является социально значимым заболеванием, так как не только наносит большой урон здоровью и репродуктивной функции пациента, но и представляет угрозу экономическому и общественному потенциалу страны [1–7]. 1990-е гг. в Российской Федерации ознаменовались настоящей эпидемией сифилиса, сравнимой по показателям только с далекой допенициллиновой эпохой. В настоящее время ситуация стабилизировалась, однако на фоне постоянного снижения общей заболеваемости наблюдается заметная тенденция роста числа больных поздними формами [1, 8–10]. В Республике Татарстан удельный вес больных поздним сифилисом увеличился с 1991 по 2014 год в 120 раз.
По нашим данным из всех клинических вариантов позднего сифилиса в настоящее время превалирует скрытая форма (83,0%). Поздний сифилис с симптомами чаще всего манифестирует поражением нервной (13,6%) и сердечно-сосудистой (2,7%) системы. Поздние поражения нервной системы в основном диагностируются в виде патологического процесса в сосудах кровоснабжения головного мозга, который сопровождают эпилептоидные припадки, нарушения чувствительности и речи, ишемические инсульты. Пролиферативные изменения и гуммы в ткани головного или спинного мозга встречаются в виде эпизодов. Кардиоваскулярный поздний сифилис чаще определяется в варианте сифилитического аортита неосложненного или сифилитического аортита, осложненного стенозом устьев венечных артерий и недостаточностью клапанов аорты.
_575.jpg)
Верификация сифилитического поражения органов в позднем периоде представляет определенные трудности, так как клинические проявления скудны, а серологические реакции информативны лишь в 65–70% случаев. К тому же врачами часто допускаются диагностические ошибки, при этом пациенты получают разнообразное лечение, в том числе хирургическое, которое им противопоказано и не дает желаемого эффекта.
В качестве примера приводим собственное наблюдение.
Больной Л., 1967 г. р. (46 лет), холостой, ведущий беспорядочную половую жизнь, злоупотребляющий алкоголем, в 2006 г. (7 лет назад) обратился к участковому терапевту, с жалобами на слабость в коленных и локтевых суставах, головную боль, головокружение. В участковой поликлинике после проведения рекомендованного стандартами экспресс-обследования на сифилис был получен положительный результат, в связи с чем пациент направлен в районный кожно-венерологический диспансер (КВД). При осмотре проявления сифилиса на коже и слизистых не обнаружены. При этом у пациента имелась объективная неврологическая симптоматика, которая не привлекла внимание дерматовенеролога. Установлен диагноз: сифилис скрытый ранний, проведено лечение препаратами пенициллина средней дюрантности (Бициллин-3). После окончания курса специфической терапии Л. в течение года находился на клинико-серологическом контроле, который самостоятельно прервал. До осени 2013 г. тестирование на сифилис не проводил. Несмотря на выраженные изменения суставов и носовой перегородки, за медицинской помощью не обращался. Только в сентябре 2013 г. при оформлении на работу был обследован серологически с положительным результатом всех тестов (МРП 3+, ИФА пол., РПГА 4+ от 6.09.13). Догоспитальное обследование в районном КВД позволило заподозрить у Л. позднее сифилитическое поражение нервной системы и опорно-двигательного аппарата. Пациент госпитализирован в стационарное отделение КВД.
При поступлении: видимые кожные покровы и слизистые бледные, без высыпаний. Периферические лимфатические узлы не увеличены. Мышцы лица гипотрофичны. Объем движений в шейном отделе позвоночника резко ограничен — повороты головы в обе стороны не более 10 градусов. Движения в плечевых, локтевых и коленных суставах сильно ограничены, суставы деформированы, утолщены. Мышцы конечностей гипотрофичны. Проприорефлексы повышены, d = s, кроме ахилловых, которые снижены, d ≤ s, чувствительность не изменена.
Общий анализ крови: эритроциты 2 190 000, гемоглобин 60 г/л, цветной показатель 0,82, лейкоциты 7 600, эозинофилы 1%, палочкоядерные лейкоциты 2%, сегментоядерные лейкоциты 80%, лимфоциты 12%, моноциты 5%, СОЭ 65 мм/ч.
Общий анализ мочи, биохимический анализ крови — в пределах нормы.
Серологическое обследование: кровь МРП 4+, ИФА положителен, РПГА 4+; ликвор МРП отрицательна, ИФА положителен, РПГА 4+, РИФ-200 4+.
Рентгенография локтевых и коленных суставов: с обеих сторон — резкое сужение суставных щелей, склероз и массивные экостозы сочлененных поверхностей, гуммозный периостит передней поверхности локтевой кости, деструкция костной ткани плечевой кости. Заключение: сифилитическое поражение обоих локтевых и коленных суставов (периостит, остеомиелит, артрит).
Консультация окулиста: ретиносклероз.
Консультация оториноларинголога: обширная перфорация носовой перегородки.
Консультация терапевта: анемия гипохромная тяжелой степени тяжести неуточненного генеза.
Консультация невролога: нейросифилис с бульбарными проявлениями пирамидной недостаточности.
На основании этих данных установлен диагноз: поздний нейросифилис с симптомами А52.1.
Другие симптомы позднего сифилиса (сифилис костей, гумма, сифилис синовиальный) А52.7.
Больному проведены 2 курса специфической терапии: бензилпенициллина натриевая соль кристаллическая по 12 млн ЕД в/в капельно, 2 раза в сутки, 20 дней, перерыв 2 недели. На фоне лечения улучшилось общее самочувствие, уменьшилась головная боль, слабость в суставах.
Приведенное наблюдение свидетельствует о том, что недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях может иметь очень опасные последствия. Особенно удручает то, что удлинение диагностического маршрута произошло по вине дерматовенеролога. Отрицательное отношение пациента к собственному здоровью, возможно, спровоцированное заболеванием, и неадекватные действия лечащего врача привели к тяжелому, калечащему исходу.
При выяснении причин поражения внутренних органов и центральной нервной системы неоценимую помощь оказывает правильно собранный анамнез, который обязательно должен включать следующие сведения.
- Сифилис, перенесенный в прошлом.
- Любые варианты антибактериальной терапии.
- Результаты предыдущих тестирований на сифилис, если они проводились.
- Другие перенесенные в прошлом заболевания.
- Диспансерное наблюдение у специалистов другого профиля.
- У женщин: наличие воспалительных процессов в системе органов репродукции; а также число и исход предыдущих беременностей.
- Характерные жалобы.
- Результаты специальных исследований и консультаций смежных специалистов, если они проводились.
Особую настороженность следует проявлять в отношении пациентов моложе 40 лет, не страдавших до последнего времени какими-либо соматическими заболеваниями. Напоминаем, что любой клинический вариант поздней сифилитической инфекции является показанием для исследования ликвора!
Все вышесказанное позволяет сделать вывод: на сегодня проблема сифилиса остается такой же актуальной, как и много веков назад. В наши дни клинические проявления позднего сифилиса так же многообразны, как и в допенициллиновую эпоху. Гиподиагностика поздних форм иногда приводит к довольно тяжелым, а порой — трагическим последствиям. Обращает на себя внимание то, что многие врачи продолжают делать акценты и верифицировать сифилис только по результатам серологических тестов. Недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях делает необходимым изменение направления организационной работы с ними, а также более активное вмешательство дерматовенерологов в диагностический процесс. Внедрение в лабораторное обследование таких серологических методов, как ИФА и РПГА, позволяет оптимизировать диагностику сифилиса не только в его ранних, но и поздних проявлениях. Рост заболеваемости латентными, висцеральными формами, врожденным и нейросифилисом свидетельствует о несомненной актуальности проблемы и определяет контроль сифилитической инфекции в качестве приоритетного направления в мировом здравоохранении. В этих условиях необходим научно обоснованный подход к анализу постоянно меняющейся ситуации распространения сифилитической инфекции в различных возрастных и профессиональных группах и разных регионах.
Литература
Г. И. Мавлютова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
А. Г. Мисбахова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
Читайте также:


