Туберкулезный менингит у вич инфицированного

Туберкулёзный менингит – заболевание оболочек головного мозга и мозговой ткани хронического течения, вызванное палочкой Коха. Оно клинически характеризуется постепенным началом, появлением менингеальных симптомов, признаков энцефалита и характерных изменений в спинномозговой жидкости.
Возбудитель - бациллы Коха, которые являются строго анаэробными и не могут расти в обычный среде. Процесс является метастатическим, основная концентрация бацилл локализуется в больном органе, а также в костном мозге. Реже процесс переходит из мозга в твердую мозговую оболочку головного или спинного мозга, вызывая остеомиелит.
Туберкулёзный менингит: клиническая картина
Туберкулёзный менингит клинически проходит через три стадии. Предшествует заболеванию продромальная (подготовительная) стадия разной длины, как правило, около 2-3 недель. Признаки инфекции в этот период проявляются небольшим общим недомоганием, сменой настроения, апатией, раздражительностью.
Легкая лихорадка с головной болью, рвотой и запором. Пациент имеет бледные кожные покровы, испуганный вид, часто затонувшие глазные яблоки, заостряются скулы. Шея ограничена в подвижности. Со стороны сердечного ритма отмечается брадикардия (медленный пульс). Физиологические рефлексы усиливаются. В конце этого этапа, который длится 7-10 дней, появляется температура, возникают объективные менингеальные признаки.
Все симптомы проявляются еще больше, возникают базилярные симптомы: косоглазие, птоз (опущение) век, двоение в глазах (диплопия). Больной перестаёт контролировать мочеиспускание, появляются признаки расстройства сознания.
В течение третьей недели в дополнение к существующим клинических симптомам доминируют признаки энцефалита. Они характеризуются:
- качественными и количественными нарушениями сознания - раздражительность, беспокойство, вялость, апатия, сонливость, ступор, кома;
- фокусной симптоматикой - гемипарез и гемиплегия;
- мышечными судорогами, сенсорными расстройствами.
Базилярные признаки становятся еще более выраженными. Взрослый больной умирает в коме между 3-5 недели болезни, дети - в возрасте от 20 до 25 дней болезни.
Диагноз ставится на основании истории скрытого или активного туберкулеза в организме, клинической симптоматики и анализа спинномозговой жидкости. Как правило, лечение длится от девяти до двенадцати месяцев.
Туберкулёзный менингит у ВИЧ-инфицированных
Туберкулёзный менингит у ВИЧ-инфицированных лиц – это одно из самых тяжелых проявлений туберкулеза (ТБ). Особенно возрастает риск развития внелегочного туберкулеза, в том числе и туберкулезного менингита, на последних стадиях ВИЧ-инфекции/СПИДа. Длительная лихорадка, систематические головные боли, проблемы со зрением, оттеки глазного дна и другие симптомы неясного генеза, а также резкое снижение CD4 (наибольший риск при показателе ниже 200 клеток) – все это должно стать причиной для немедленного обращения к врачу, если до этих пор ВИЧ-инфицированный больной не придавал значения систематическим обследованиям.
Только раннее выявление и своевременное назначение антиретровирусной терапии (АРТ) наряду с адекватной антимикобактериальной терапией может дать вполне благоприятный прогноз выздоровления при туберкулёзном менингите у ВИЧ-инфицированных.
Данная статья является лишь информационным материалом. Любые симптомы должны поддаваться тщательному обследованию в специализированных заведениях.
- Диагноз ВИЧ - конец жизни или начало новой?
Диагноз ВИЧ – что делать?
Невзирая на многочисленность достоверных источников информации о ВИЧ-инфекции, профилактике и путях передачи вируса, ложные представления о ВИЧ-инфекции, путях и последствиях заражения все еще не исчезают, и так же, как раньше продолжают формировать мифы. Мифы о ВИЧ-инфекции самые разнообразные.
В кабинете врача - диагноз ВИЧ
Она выбежала с кабинета врача и бежала, куда глаза глядят…. А через неделю она осознала, что совершенно одна – без поддержки, помощи… (и, скорее всего, без понимания о том, что такое антиретровирусная терапия в Украине). Да и кому ты скажешь о своем статусе? Разве можно вообще кому-либо говорить об этом? Историй, подобных.
Права, о которых должен знать каждый человек, живущий с ВИЧ/СПИД
Тайна статуса – открывать ли ее детям?
Часто родители не говорят детям о своем ВИЧ позитивном статусе по нескольким причинам: Чтобы не зарождать в ребенке страх возможной смерти родителя. Из-за беспокойства, что дети невзначай могут разгласить их статус в кругу их общих знакомых, и тем самым повергнут дискриминации не только самого.
Дополнительная информация
Каждую субботу
с 11:00 до 13:00
в ОО "Солнечный круг"
ул. Канатная, 28
проходят группы взаимопомощи для ЛЖВ.
Ты не одинок! Приходи и ощути поддержку!
тел. для справок:
(048) 704 06 20

Связаться с нами
Прохання до всіх небайдужих долучитись до благодійної допомоги засудженим жінкам у ЧВК-74
(См. Статью Török et al, на страницах 1374-1383.)
Туберкулез, связанный с вирусом иммунодефицита человека (ВИЧ), характеризуется высоким уровнем смертности и составляет примерно 25% смертей от ВИЧ / СПИДа в мире каждый год [1]. Для управления случаями требуется сочетание соответствующего противотуберкулезного лечения, антиретровирусной терапии (АРТ) и профилактики триметоприма-сульфаметоксазола против других оппортунистических инфекций [2]. АРТ снижает смертность на 64% -95% у пациентов с чувствительным к лекарственным средствам туберкулезом [3], а триметоприм-сульфаметоксазол снижает риск смертности [4]. Также рекомендуется использовать дополнительное лечение кортикостероидами для пациентов с ВИЧ-ассоциированным туберкулезом с участием центральной нервной системы (ЦНС) или перикарда [5].
Несмотря на очевидные преимущества АРТ, оптимальное время начала АРТ во время лечения ТБ остается неясным, поскольку это связано со сложной серией конкурирующих рисков, которые могут различаться между различными параметрами и группами пациентов [6, 7]. Однако совокупные данные обсервационных исследований и более ранних рандомизированных контролируемых исследований показывают, что задержки начала АРТ связаны с увеличением смертности среди пациентов с ТБ в широком спектре исходных показателей CD4 + клеток [6, 8-11]. С учетом этой растущей базы фактических данных Всемирная организация здравоохранения (ВОЗ) в 2002-2001 годах несколько раз пересматривала руководящие принципы АРТ для ограниченных ресурсов, рекомендуя постепенно инициировать АРТ во время лечения ТБ [12]. Самый последний пересмотр этих руководящих принципов, опубликованный в 2010 году, рекомендовал, чтобы АРТ предоставляли всем пациентам с ТБ, независимо от количества лимфоцитов CD4 +, следует начинать как можно скорее после лечения ТБ и не следует начинать позже, чем после 8 недель лечения ТБ [12]. Однако эти рекомендации могут быть дополнительно уточнены, поскольку данные возникают из дополнительных испытаний, проводимых в разных условиях и групп пациентов [6].
Итак, почему смертность не зависела от времени АРТ? Даже принимая во внимание повышенный иммунодефицит этих пациентов (средний показатель количества CD4 + клеток, 41 клетка / мкл), тем не менее было поразительно, что 58% (146 из 253) пациентов умерли во время наблюдения. Хорошо известно, что пациенты с ограниченными ресурсами с показателями заболеваемости 4-го типа (СПИД) и / или CD4 + со степенью риска 4-4 клеток / мкл ВОЗ имеют очень высокий риск смертности как до АРТ [14], так и во время раннего АРТ [15], но риск смертности быстро уменьшается в прямой зависимости от восстановления количества клеток CD4 + [16]. Однако в этом исследовании общий риск смертности (и риск, стратифицированный по типу туберкулезного менингита) был аналогичным тому, что сообщалось в исследованиях, связанных с ВИЧ-ассоциированным туберкулезным менингитом, которые проводились в той же обстановке до доступности АРТ [17, 18]. Это задает вопрос о том, в какой степени эта группа пациентов извлекала выгоду из АРТ и, по сути, выиграли ли они вообще.
Хотя причины смерти не были определены, основным фактором риска смерти был уровень тяжести менингита туберкулеза, который свидетельствует о том, что смертность может быть в значительной степени обусловлена менингитом туберкулеза, а не другими связанными с ВИЧ сопутствующими заболеваниями. Также было отмечено, что 85 (58,2%) из 146 смертей произошли в течение первого месяца наблюдения, что также указывает на то, что многие из пациентов имели такое прогрессирующее заболевание при поступлении в исследование, что их просто не могли спасти. Использование дексаметазона является важной дополнительной терапией у ВИЧ-неинфицированных пациентов с менингитом туберкулеза в этой ситуации, и в рандомизированном контролируемом исследовании было показано, что повышение выживаемости на
30% [18]. Однако у пациентов с ВИЧ-ассоциированным туберкулезным менингитом в этом же исследовании не было убедительной выгоды, которая была проведена в период до АРТ [18]. У пациентов, получающих АРТ, не проводилось никаких исследований с участием кортикостероидов, поскольку использование кортикостероидов в настоящее время считается стандартом лечения [5].
Высокая доля пациентов с тяжелой степенью тяжести менингита туберкулеза была ключевым фактором общей смертности и, возможно, была связана с длительной продолжительностью симптомов (средняя продолжительность симптомов, 21 день, межквартильный диапазон, 10-30 дней) до начала исследования , Поскольку больница тропических болезней в Хо Ши Мине является третичной реферрационной больницей, которая обслуживает население в 38 миллионов человек на юге Вьетнама [17], задержки в обращении из периферийных больниц могут быть продлены, а задержки могут быть дополнительно усугублены трудностями, присущими в диагностике туберкулезного менингита. Длительный интервал между началом симптомов и началом лечения ТБ, вероятно, способствовал плохим результатам и должен быть уменьшен.
У четырех пациентов был туберкулезный менингит с множественной лекарственной устойчивостью, который сильно прогнозирует смерть [19]; для этих пациентов не проводилась терапия второй линии. Не сообщалось о профилях резистентности к лекарственным средствам других изолятов Mycobacterium tuberculosis, но> 40% изолятов от аналогичных пациентов, ранее получавших лечение в этой области, имели моносопротивление изониазидом [17]. Хотя в предыдущем исследовании в этой области было обнаружено, что моносопротивление изониазида ассоциировалось с более медленным микобактериальным разминированием от цереброспинальной жидкости (CSF) во время лечения, это не было связано с неблагоприятными клиническими результатами [19]. Однако в исследовании, проведенном в Соединенных Штатах когорты из 1614 пациентов с положительными результатами культивирования CSF, начальная резистентность к изониазиду была связана с скорректированными коэффициентами смерти 2,1 (95% доверительный интервал 1,30-3,29) [20]. Это наводит на мысль о том, что вопрос о мононосимости изониазида и результатах лечения туберкулезного менингита заслуживает дальнейшего изучения.
За исключением тех, кто страдает туберкулезом с множественной лекарственной устойчивостью, смертность от АРТ, получаемая пациентами с ВИЧ-ассоциированным туберкулезом, скорее всего, будет связана с уменьшением риска новых оппортунистических инфекций, а не с усилением клиренса микобактериального заболевания. Однако частота новых инфекций, определяющих СПИД, была, тем не менее, очень высокой, что затрагивало 25% всех пациентов в этом исследовании. Использование высокого доза дополнительного дексаметазона, возможно, способствовало этому риску. Также было отмечено, что профилактика триметопримом сульфаметоксазолом началась только через 4 недели после даты включения исследования, что было периодом с самым высоким риском смертности. Некоторые из новых событий, определяющих СПИД (44 диагноза пневмонии Pneumocystis jirovecii и 3 диагноза токсоплазмоза), возможно, были предотвращены ранним началом профилактики триметоприма-сульфаметоксазола.
Ключевой проблемой быстрого начала АРТ является более высокий риск заболевания, связанного с туберкулезом (IRD), связанного с туберкулезом [21], что особенно тяжело, когда связано с оппортунистическими инфекциями ЦНС [22]. Хотя события IRD с участием ЦНС не сообщаются конкретно, все неврологические события были тщательно задокументированы и происходили с одинаковой частотой (у 40% пациентов) в каждой группе исследования. Кроме того, время развития неврологического события или смерти не отличалось между оружием. Таким образом, не было доказательств того, что начало раннего АРТ ассоциировалось с более высокой частотой случаев ИБС ЦНС. Использование высокодозного дексаметазона, вероятно, улучшило частоту и тяжесть этого осложнения.
Исследовательская популяция в основном состояла из молодых мужчин, употребляющих наркотики внутривенно, которые являются популяцией, которая обычно ассоциируется со значительной сопутствующей патологией. Это может ограничить степень, в которой результаты этого исследования могут быть обобщены на другие клинические группы. Инфекция гепатита С и инфекция гепатита В были обнаружены у 51% и 14% тех пациентов, которые были протестированы соответственно. Эти коинфекции, возможно, способствовали высокой частоте гепатита 3-го и 4-го классов, наблюдавшихся у более чем одной пятой пациентов во время наблюдения.
Основной вывод, который, по-видимому, показывает это важное исследование, заключается в том, что ВИЧ-ассоциированный туберкулезный менингит у этой популяции пациентов имеет такой плохой прогноз, что время АРТ не имеет заметной разницы в отношении вероятности выживания. Глубокий иммунодефицит, поздняя презентация, современная болезнь ЦНС и высокие показатели коморбидности все сдерживают к мрачному прогнозу. Прогноз в этой ситуации может быть улучшен за счет более раннего представления медицинских услуг, минимизации реферальных задержек и ускорения диагностики с использованием новых экспресс-молекулярных анализов, например [23]. Тщательный скрининг и профилактика коинфекций [24] также важны, поскольку множественная патология, по-видимому, является правилом, а не исключением в этих пациентах. Однако в большей степени эти данные подчеркивают необходимость эффективной профилактики туберкулеза с использованием профилактической терапии изониазидом и АРТ в качестве дополнительных стратегий [25]. Кроме того, совершенно очевидно, что потребность в новых эффективных препаратах для лечения туберкулезного менингита весьма очевидна.
Тот факт, что результаты Torok и др. [13] отличаются от результатов других стратегических испытаний, исследующих оптимальное время АРТ при оппортунистических инфекциях, не должны удивлять. Например, в двух других исследованиях, проведенных в Соединенных Штатах [26] и Зимбабве [27], зарегистрировались пациенты с острыми неспецифическими оппортунистическими инфекциями и криптококковым менингитом соответственно, а общий риск смертности сильно различался (8,5% против 64,8%). У этих когорт также были разные показатели коморбидности и стандартов клинической помощи, и конкурирующие риски, благоприятствующие раннему или отсроченному АРТ, вероятно, существенно различались между когортами. У пациентов с криптококковым менингитом, получавшим пероральную терапию флуконазолом (фунгистатическим препаратом) в Зимбабве, немедленное начало АРТ по сравнению с инициацией через 10 недель было связано с гораздо более высоким риском смертности (88% против 54%) [27]. Это говорит о том, что при отсутствии адекватной фунгицидной терапии раннее АРТ вредно для этой группы пациентов. Напротив, у североамериканских пациентов с острыми оппортунистическими инфекциями без туберкулеза, включая пациентов с криптококковым менингитом, которые получают амфотерицин, раннее АРТ было связано с уменьшением вдвое риска прогрессирования СПИДа и смерти [26].
Тщательное сравнение различий в результатах исследований стратегии АРТ с участием пациентов с ТБ может дать дополнительные важные сведения. Камбоджийское раннее и позднее введение антиретровирусных препаратов (CAMELIA) изучало когорту пациентов с очень развитым иммунодефицитом (средний показатель количества CD4 + клеток, 25 клеток / мкл) и легочный и / или внелегочный туберкулез, но включал только 1 пациента с диагнозом туберкулезного менингита [10]. Это сравнило аналогичную стратегию АРТ (АРТ в течение 2 недель лечения против АРТ в течение 2 месяцев) до той, что использовалась Тороком и др. [13]. Общая смертность в исследовании CAMELIA была намного ниже, чем у Torok et al [13] (22,5% против 57,7%), а смертность на ранней стадии начала АРТ была на 34% ниже, чем в отсроченной группе. Что было интригующим, так это то, что эта важная смертность была начислена с увеличением продолжительности наблюдения, наиболее заметной в течение второго года после рандомизации [10]. Механизм, лежащий в основе этого отсроченного выживания, не ясен и не связан с различиями в иммунологическом или вирусологическом ответе на АРТ. Тем не менее, любое потенциальное долгосрочное накопление выживания вряд ли будет наблюдаться в когорте, изученной Тороком и др. [13], поскольку высокая ранняя смертность произошла очень рано во время наблюдения.
Таким образом, хотя в нескольких стратегических исследованиях, посвященных оптимальному времени АРТ при оппортунистических инфекциях, было установлено, что раннее АРТ является полезным [10, 11, 26], исключениями являются те исследования, в которых участвовали пациенты с тяжелыми инфекциями ЦНС в условиях ограниченного ресурса [13, 27]. Таким образом, вопрос об оптимальном сроке ясно имеет более одного правильного ответа [7]. Время АРТ является лишь одним из компонентов комплексного пакета услуг, который должен включать оптимальное лечение оппортунистической инфекции, оптимальное лечение других сопутствующих заболеваний и оптимизированное предотвращение новых оппортунистических инфекций. В случае туберкулезного менингита во Вьетнаме суровая реальность может заключаться в том, что прогноз пациентов настолько низок, что корректировки времени АРТ в значительной степени бесполезны. Таким образом, хотя необходимо приложить усилия для более ранней диагностики и оптимизации доставки текущего стандарта ухода, необходимы новые решения.
Финансовая поддержка. Wellcome Trust, Лондон (S. D. L.), Национальные институты здравоохранения (грант RO1 A1058736-01A1 от Р. W.) и грант CIPRA (1U19AI53217-01 от R. W.).
Потенциальные конфликты интересов. Все авторы: никаких конфликтов.
Туберкулёзный менингит — воспаление мозговых оболочек вследствие их поражения микобактериями туберкулёза. Обычно болезнь развивается на фоне иммунодефицита и у не вакцинированных людей. Исход терапии зависит от стадии заболевания. При несвоевременно начатом лечении больной может умереть.

Туберкулезный менингит — что это
Туберкулёзный менингит — это внелегочная форма туберкулёза, при которой мозговые оболочки поражаются микобактериями туберкулёза. Иными словами, это менингитный туберкулез. При осложнении менингита диагностируется туберкулезный менингоэнцефалит, который часто сопровождается ВИЧ-инфекцией.
Примечание! Подобный диагноз впервые был поставлен в 1893 году.
Ранее болезнь чаще выявлялась у детей до 5 лет и подростков. В настоящее время патология обнаруживается в равной степени как у взрослых, так и у детей. Риск развития заболевания особенно высок у следующих групп людей:
- дети с ослабленным иммунным статусом, у которых фиксируется задержка психофизического развития;
- люди с зависимостью от алкоголя, наркотиков;
- пожилые люди;
- взрослые с ослабленной иммунной защитой организма.
Самой распространённой причиной патологии является ослабление иммунной системы. На развитие нарушения влияет туберкулёз в любой форме, травмы головы, инфекции, интоксикация организма.
Возбудителем патологии являются штаммы туберкулёзной палочки, которые обладают высокой устойчивостью к воздействию окружающей среды – палочка Коха, которая обладает устойчивостью к кислой среде.

Заболевание сопровождается менингеальным синдромом – ригидностью затылочных мышц, провоцирующих невыносимые головные боли. Мышечная ригидность проявляется на начальном этапе заболевания, при этом пациент постоянно запрокидывает голову назад, только тогда утихает боль. Больной также не имеет возможности наклонить голову вперёд, не может разогнуть ногу, согнутую в коленном суставе.
Туберкулёзный менингит передаётся воздушно-капельным способом при поцелуе, чихании, кашле. Существует и гематогенный путь распространения: от очага инфицирования через кровь.
Микобактерии попадают в клетки нервной системы и мозговые ткани посредством крови. Вначале бактерии поражают капилляры мягкой оболочки, затем спинальную жидкость, где формируются очаги воспаления. В последнюю очередь поражается вещество головного мозга.
Проникая в организм, штаммы провоцируют воспаление фиброзных и серозных тканевых структур, при котором формируются наросты, атрофируются капилляры головного мозга. Фиксируется рубцевание серого вещества, у детей происходит застой жидкости. Если клетки крови, фагоциты, не могут поглотить возбудителя, то начинается стремительное прогрессирование менингита. Поражаются сосуды и тканевые структуры головного мозга.
У детей заболевание обычно образуется первично либо на фоне проникновения инфекции. У малышей до года патология протекает в тяжёлой форме и может привести к летальному исходу. Это объясняется не полной сформированностью иммунного ответа и ненадёжным барьером между тканями и клетками крови. Именно поэтому педиатры рекомендуют проводить вакцинацию, которая формирует устойчивость к штаммам туберкулёза (БЦЖ), на первом месяце жизни новорождённого.
У взрослых патология развивается вторично, на фоне туберкулёза, протекает плавно. Обычно туберкулёзные штаммы первично локализуются в лёгких. При неустановленном расположении болезни диагностируется изолированный менингит. Чаще всего туберкулёзная форма развивается вследствие поражения микобактериями туберкулёза лёгких, костей, гениталий, почек, молочных желез.

В зависимости от локализации процесса и степени его развития менингит делится на базальный, серозный и цереброспинальный. При базальной форме заболевания поражаются нервы черепа. Проявляется менингеальный синдром, протекающий в тяжёлой форме. Прогноз лечения благоприятный.
Серозный менингит вызывает скопление жидкости в основании головного мозга. Симптомы патологии слабо выражены. Эта форма поддаётся лечению, не вызывая осложнений.
Цереброспинальный вид, или менингоэнцефалит, приводит к размягчению тканевой структуры мозга, кровоизлияниям. Эта форма болезни характеризуется тяжёлым течением, вызывает рецидивы. Лечение помогает лишь в 50% случаев. У тех людей, которые побороли заболевание, неизлечимыми остаются двигательные нарушения, процессы гидроцефалии, психические расстройства.
Туберкулезный менингит — симптомы
Признаки менингита проявляются по-разному, исходя из степени прогрессирования болезни:
- Продромальный этап. Длится в течение недели или двух. Человек становится раздражительным, вялым, появляется головная боль, общее недомогание. У больного незначительно повышается температура тела, развивается рвота. Поскольку симптомы общие, невозможно заподозрить туберкулёзный менингит.
- Раздражение. Продолжительность периода составляет 2 недели. Фиксируется стремительное развитие признаков болезни. Появляется высокая чувствительность к внешним раздражителям. Из-за дисфункции вегетативной системы проявляются высыпания на коже. Нарушается сознание, возникает болезненность в затылке. Состояние человека резко ухудшается.
- Терминальный период. Из-за нарушения функционирования нервных процессов появляется судорожный синдром, паралич. Нарушается сенсорная, сердечная и дыхательная деятельность. Температура тела может резко повыситься либо стать ниже нормы. При отсутствии терапии больной умирает вследствие паралича мозгового ствола.
Описанные симптомы проявляются постепенно из-за медленного повышения внутричерепного давления. Поскольку воспалительные явления возникают не сразу, менингеальный синдром развивается по прошествии недели после инфицирования.
Синдром также проявляется чрезмерным потоотделением, слюнотечением, трудностями с дыханием, скачками артериального давления. Если врач выявит менингеальный синдром, значительно облегчится постановка диагноза.

Диагностические методы
При менингите нужно обращаться к фтизиатру, неврологу, пульмонологу. Совместную диагностику проводят неврологи и фтизиатры. Врачам необходимо дифференцировать туберкулёзный менингит от обычного. Сложность в выявлении патологии заключается в отсутствии специфичных характерных симптомов.
Своевременная диагностика повышает шансы на полное излечение – выявление менингита в первые 15 дней после инфицирования.
Для постановки диагноза необходимо обследовать весь организм. Чтобы составить полную клиническую картину, врачам могут понадобиться данные флюорографии, пробы на туберкулёз, МРТ. Также оценивается состояние лимфатических узлов, проводится ультразвуковое сканирование селезёнки, печени. Люмбальная пункция является доминирующим диагностическим методом. Для исследования производится забор спинальной жидкости, которая показывает точный результат даже на начальном этапе болезни.
Поражения нервной системы (НС) при ВИЧ-инфекции могут касаться как психической сферы (ВИЧ-энцефалопатия, нарушения сна при приеме EFV, тревога/ депрессия, психические нарушения, связанные с приемом наркотиков), так и собственно неврологической сферы (очаговые образования ЦНС, менингиты, невралгии, периферические полинейропатии, поражения глаз, синдром двигательных расстройств и пр.).
Поражения НС при ВИЧ-инфекции могут вызывать:
- сам ВИЧ: серозный менингит при остром ретровирусном синдроме, ВИЧ-энцефалопатия (СПИД-деменция), периферические нейропатии при СПИДе, Т-клеточные лимфомы ЦНС;
- банальные возбудители: бактериальный менингит, поражения ЦНС при туберкулезе и сифилисе, герпетический энцефалит;
- оппортунистические инфекции: токсоплазмоз ЦНС, грибковый менингит (криптококковый и кандидозный), прогрессирующая многоочаговая лейкоэнцефалопатия (ПМЛ, вызвана JC-вирусом), вызванные ЦМВ поражения ЦНС (ЦМВ-ретинит, энцефалит, синдром прогрессирующих двигательных расстройств), В-клеточные лимфомы ЦНС (связанные с ЭБВ-инфекцией) и пр.;
- лекарственные поражения (нарушения сна при приеме EFV, периферические нейропатиии при приеме ddC, ddI, d4T, изониазида).
Очаговое образование
Менингит
Прочее
- § токсоплазмозный энцефалит
- § лимфомы ЦНС
- § туберкулома
- § ПМЛ
- § грибковый (криптококковый/ кандидозный)
- туберкулезный
- § сифилитический
- § синуситы
- § миозиты
| Невралгии |
|
| Периферические полинейропатии |
|
| Поражения глаз |
|
| Синдром прогрессирующих двигательных расстройств |
|
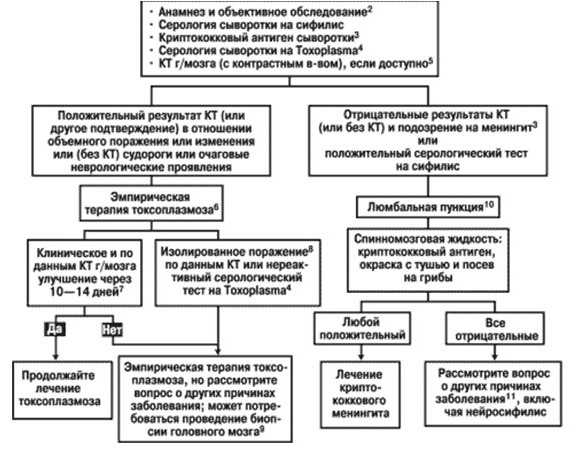
проявляется формированием инкапсулированных паразитарных абсцессов в головном мозге, визуализируемых на КТ как очаговые образования в виде типичных кольцевидных усилений (чаще множественных, небольшого размера, расположенных перивентрикулярно и в области базальных ганглиев). Клинически токсоплазмоз ЦНС характеризуется полиморфизмом проявлений, обычно медленным их нарастанием (недели – месяцы), но неуклонным прогрессированием и рецидивированием. ВИЧ-инфицированным пациентам с длительно (более месяца) существующей головной болью или с прогрессирующими неврологическими нарушениями, не объясненными прочей причиной, следует проводить КТ для исключения токсоплазмоза ЦНС.
Первичная профилактика токсоплазмоза ЦНС должна быть начата у ВИЧ-инфицированного пациента, инфицированного токсоплазмой (anti-toxo IgG позитивного) и имеющего иммунодефицит, достаточный для обеспечения реактивации токсоплазмы (CD4 200 клеток/мл в двух исследованиях с интервалом >3 мес.
Лимфомы ЦНС. Чаще B-клеточные, высокодифференцированные (связанные с ЭБВ). Развиваются обычно при выраженном имунодефиците (CD4
Читайте также:


