В какой клинической стадии вич потеря массы тела 10
Актуальная информация о ВИЧ-инфекции, наркомании, туберкулёзу, ЗППП
Людей, столкнувшихся с ситуацией возможного заражения ВИЧ-инфекцией, беспокоит вопрос: как она проявляется? Человека, инфицированного ВИЧ, интересуют вопросы о развитии заболевания, его стадиях, длительности течения стадий заболеваний. И, конечно же – прогноз. В этой статье мы обсудим стадии ВИЧ-инфекции и их характеристики.
Для этого воспользуемся официальным документом Минздрава России – Российской клинической классификацией ВИЧ-инфекции.
ВИЧ-инфекция: стадии заболевания
Выделяют следующие стадии течения заболевания:
Варианты течения:
2А. Бессимптомное;
2Б. Острая ВИЧ-инфекция без вторичных заболеваний
2В. Острая ВИЧ-инфекция с вторичными заболеваниями
4А. Потеря массы тела менее 10%, грибковые, вирусные, бактериальные поражения кожи и слизистых, повторные фарингиты, синуситы, опоясывающий лишай;
Фазы:
- прогрессирование на фоне отсутствия АРТ, на фоне АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ);
4Б. Потеря массы тела более 10%, необъяснимая диарея или лихорадка более месяца, повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов, локализованная саркома Капоши, повторный или диссеминированный опоясывающий лишай;
Фазы:
- прогрессирование на фоне отсутствия АРТ, на фоне прерывания АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ);
4В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы.
Фазы:
- прогрессирование на фоне отсутствия АРТ, на фоне АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ);
Характеристика стадий ВИЧ-инфекции
Продолжительность стадии обычно составляет от 4 недель до 3 месяцев. Иногда стадия инкубации длится до 1 года. В этот период происходит размножение ВИЧ, но клинических проявлений заболевания нет, антитела к ВИЧ также не выявляются. Это не позволяет диагностировать ВИЧ-инфекцию лабораторными методами – в иммуно-ферментном анализе (ИФА).

Диагноз ВИЧ-инфекции в стадии инкубации ставят, когда существуют веские эпидемиологические данные о высокой вероятности инфицирования. Эпидемиологические данные должны подтверждаться лабораторными исследованиями: в крови обнаруживают частички ВИЧ (антигены) и нуклеиновых кислот.
На этой стадии ВИЧ продолжает размножаться: появляются клинические симптомов и/или антитела в крови. Считается, что пациент находится в стадии первичных проявлений в течение 12 месяцев после появления антител к ВИЧ. Антитела в крови обычно начинают обнаруживаться спустя 3 месяца после заражения.
Стадия первичных проявлений может протекать в нескольких формах.
Отсутствуют какие-либо клинические проявления ВИЧ-инфекции или оппортунистических заболеваний. Обнаруживаются лишь антитела к ВИЧ в крови.
Может проявляться разнообразными клиническими симптомами. Чаще всего это увеличение лимфатических узлов, лихорадка, фарингит, высыпания на коже и слизистых оболочках.
Может отмечаться увеличение печени, селезенки, появление диареи. Иногда развивается асептический менингит, для которого характерен менингиальный синдром с повышением давления ликвора при отсутствии его визуальных и цитологических изменений. Изредка может развиваться серозный менингит.
Клиническая картина острой ВИЧ-инфекции часто напоминает корь, краснуху, инфекционный мононуклеоз. Мононуклеозоподобная или краснухоподобная картина отмечается у 15–30% больных острой ВИЧ-инфекцией. У большинства инфицированных ВИЧ развивается 1–2 вышеперечисленных симптома в любых сочетаниях.
Начало периода острой инфекции, как правило, опережает появление антител к ВИЧ.
Размножение ВИЧ происходит одновременно с разрушением CD4 –лимфоцитов, отвечающих за иммунный ответ. Это приводит к иммунодефициту и развитию вторичных заболеваний у 10–15% больных острой ВИЧ-инфекцией.
Вторичные заболевания различной этиологии (ангина, бактериальная пневмония, кандидозы, герпетическая инфекция и др.), как правило, слабо выражены. Заболевания, как правило, кратковременны и хорошо поддаются лечению, но могут рецидивировать (наступать повторно).
Продолжительность клинических проявлений острой ВИЧ-инфекции варьирует от нескольких дней до нескольких месяцев, но обычно составляет 2–3 недели. Исключением является увеличение лимфатических узлов, которое может сохраняться на протяжении всего заболевания.
ВАЖНО! У подавляющего большинства пациентов стадия первичных проявлений ВИЧ-инфекции переходит в субклиническую стадию, но в некоторых случаях может переходить в стадию вторичных заболеваний.
Организм успешно борется с размножением ВИЧ, отвечает на инфицирование воспроизводством клеток иммунной защиты – CD4 –лимфоцитов. Размножение ВИЧ замедляется, поэтому иммунодефицит прогрессирует медленно.
На этой стадии в крови обнаруживают антитела к ВИЧ. Единственным клиническим проявлением заболевания служит увеличение лимфатических узлов сразу нескольких групп (подмышечных, подчелюстных, шейных, паховых). Иногда увеличение лимфоузлов может отсутствовать. Субклиническая стадия длится от 2–3 до 20 и более лет, в среднем — 6–7 лет.
Вирусы продолжают размножаться, CD4 – лимфоциты гибнут, истощается их популяция. На фоне растущего иммунодефицита развиваются вторичные (оппортунистические) инфекционные и/или онкологические заболевания. В зависимости от тяжести вторичных заболеваний выделяют несколько стадий.
Обычно развивается через 6–7 лет от момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых оболочек и кожных покровов, воспалительные заболевания верхних дыхательных путей.

Развивается через 7–10 лет от момента заражения. Кожные поражения носят более глубокий характер и склонны к затяжному течению. Развиваются поражения внутренних органов. Кроме того, могут отмечаться локализованная саркома Капоши, умеренно выраженные потеря массы тела и лихорадка, поражение периферической нервной системы.
Развивается через 10–12 лет от момента заражения. Характеризуется развитием тяжелых, угрожающих жизни вторичных (оппортунистических) заболеваний, их генерализованным характером, поражением центральной нервной системы.
Стадия инкубации (стадия 1):
Период от момента заражения до появления реакции организма в виде клинических проявлений "острой инфекции" или выработки антител. Продолжительность – от 3 недель до 3 месяцев. Клинических проявлений заболевания нет, антитела еще не выявляются.
Стадия первичных проявлений (стадия 2):
Продолжается активная репликация вируса в организме, что сопровождается выработкой антител и клиническими проявлениями. Имеет несколько форм.
Стадия первичных проявлений (варианты течения):
А. Бессимптомная.
Б. Острая ВИЧ-инфекция без вторичных заболеваний.
В. Острая ВИЧ-инфекция со вторичными заболеваниями.
Бессимптомная стадия (стадия 2А):
Какие-либо клинические проявления отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.
Острая ВИЧ-инфекция без вторичных заболеваний (стадия 2Б):
Разнообразные клинические проявления, в большинстве своем похожие на симптомы других инфекций: лихорадка, высыпания на коже и слизистых, увеличением лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, появление диареи. Иногда развивается так называемый "асептический менингит", проявляющийся менингиальным синдромом. Такая клиническая симптоматика может отмечаться при многих инфекционных болезнях, особенно при так называемых "детских инфекциях". Поэтому острую ВИЧ-инфекцию иногда называют "мононуклеозоподобный синдром", "краснухоподобный синдром". В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты ("мононуклеары"). Это еще больше усиливает сходство острой ВИЧ-инфекции с инфекционным мононуклеозом. Однако яркая "мононуклеозоподобная" или "краснухоподобная" симптоматика отмечается лишь у 15-30% больных с острой ВИЧ-инфекцией. У остальных отмечается 1 – 2 вышеперечисленных симптома в любых сочетаниях. В целом острая клиническая инфекция отмечается у 50-90% инфицированных лиц в первые 3 месяца после заражения.
Острая ВИЧ-инфекция со вторичными заболеваниями (стадия 2В):
На фоне временного снижения CD4+ лимфоцитов развиваются вторичные заболевания – ангина, бактериальная пневмония, кандидоз, герпесвирусная инфекция – как правило, хорошо поддающиеся лечению. Эти проявления кратковременны, хорошо поддаются терапии.
Субклиническая стадия (стадия 3):
Медленное прогрессирование иммунодефицита. Единственным клиническим проявлением является увеличение лимфоузлов, которое может и отсутствовать. Увеличение лимфоузлов может отмечаться и на более поздних стадиях ВИЧ-инфекции, однако в субклинической стадии оно является единственным клиническим проявлением. Длительность субклинической стадии может варьировать от 2-3-х до 20 и более лет, в среднем - 6-7 лет. В этот период отмечается постепенное снижение уровня CD4-лимфоцитов.
Стадия вторичных заболеваний (стадия 4):
4А. Потеря массы тела менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные синуситы, фарингиты.
4Б. Потеря массы тела более 10%; необъяснимая диарея или лихорадка более 1 месяца; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминирующий опоясывающий лишай; локализованная саркома Капоши.
4В. Кахексия; генерализованные вирусные, бактериальные, грибковые, протозойные заболевания; пневмоцистная пневмония, кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии.
Фазы (стадии 4А, 4Б, 4В):
- На фоне отсутствия противовирусной терапии.
- На фоне противовирусной терапии.
- Спонтанная.
- После ранее проводимой противовирусной терапии.
- На фоне противовирусной терапии.
Терминальная стадия (стадия 5):
Поражение органов и систем носит необратимый характер. Даже адекватно проводимые противовирусная терапия и лечение оппортунистических заболеваний не эффективны, и больной погибает в течение нескольких месяцев.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 1:
- Бессимптомное течение.
- Генерализованная лимфоденопатия.
- 1 уровень функциональных возможностей: бессимптомное течение, нормальный уровень повседневной активности.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 2:
- Потеря веса менее 10% от исходного.
- Легкие поражения кожи и слизистых (себорейный дерматит, зудящие дерматозы, грибковые поражения ногтей, рецидивирующий афтозный стоматит, ангулярный хейлит).
- Опоясывающий лишай за последние пять лет.
- Рецидивирующие инфекции верхних дыхательных путей (например, бактериальный синусит).
- И/или 2 уровень функциональных возможностей: клинические проявления, нормальный уровень повседневной активности.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 3:
- Потеря веса более 10% от исходного.
- Диарея неясной этиологии длительностью более 1 месяца.
- Лихорадка неясной этиологии (постоянная или рецидивирующая) длительностью более 1 месяца.
- Кандидоз полости рта (молочница).
- Волосатая лейкоплакия рта.
- Туберкулез легких.
- Тяжелые бактериальные инфекции (например, пневмония, гнойный миозит).
- И/или 3 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели менее 50% дневного времени.
Клиническая классификация ВИЧ – инфекции (ВОЗ, 2002) стадия 4:
- ВИЧ кахексия.
- Пневмоцистная пневмония.
- Церебральный токсоплазмоз.
- Криптоспоридиоз с диареей длительностью более 1 месяца.
- Внелегочный криптококкоз.
- Цитомегаловирусная инфекция с поражением любых органов, кроме печени, селезенки и лимфатических узлов (например, ретинит).
- Инфекции, вызванные вирусом простого герпеса, с поражением внутренних органов или хроническим (более 1 месяца) поражением кожи и слизистых оболочек.
- Любой диссеминированный эндемический микоз.
- Кандидоз пищевода, трахеи, бронхов или легких.
- Диссеминированная инфекция, вызванная атипичными микобактериями.
- Сальмонеллезная септицемия (кроме Salmonella typhi).
- Внелегочный туберкулез.
- Лимфома.
- Саркома Капоши.
- ВИЧ энцефалопатия.
- И/или 4 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели более 50% дневного времени.
Клиническая стадия I по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Бессимптомное течение.
- Генерализованная лимфаденопатия.
- 1 уровень функциональных возможностей: бессимптомное течение, нормальный уровень повседневной активности.
Клиническая стадия II по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Потеря веса менее 10% от исходного.
- Легкие поражения кожи и слизистых (себорейный дерматит, зудящие дерматозы, грибковые поражения ногтей, рецидивирующий афтозный стоматит, ангулярный хейлит).
- Опоясывающий лишай за последние 5 лет.
- Рецидивирующие инфекции верхних дыхательных путей (например, бактериальный синусит).
- И/или 2 уровень функциональных возможностей: клинические проявления, нормальный уровень повседневной активности.
Клиническая стадия III по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- Потеря веса более 10% от исходного.
- Диарея неясной этиологии длительностью более 1 месяца.
- Лихорадка неясной этиологии (постоянная или рецидивирующая) длительностью более 1 месяца.
- Кандидоз полости рта (молочница).
- Волосатая лейкоплакия рта.
- Туберкулез легких.
- Тяжелые бактериальные инфекции (например, пневмония, гнойный миозит).
- И/или 3 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели менее 50% дневного времени.
Клиническая стадия IV по системе ВОЗ (Протоколы ВОЗ для стран СНГ по предоставлению помощи и лечения при ВИЧ-инфекции и СПИДе, март 2004):
- ВИЧ-кахексия: потеря веса более 10% от исходного и либо хроническая (более 1 месяца) диарея неясной этиологии, либо хроническая слабость в сочетании с длительной (более 1 месяца) лихорадкой неясной этиологии.
- Пневмоцистная пневмония.
- Церебральный токсоплазмоз.
- Криптоспоридиоз с диареей длительностью более 1 месяца.
- Внелегочный криптококкоз.
- Цитомегаловирусная инфекция с поражением любых органов, кроме печени, селезенки и лимфатических узлов (например, ретинит)
- Инфекции, вызванные вирусом простого герпеса, с поражением внутренних органов или хроническим (более 1 месяца) поражением кожи и слизистых оболочек.
- Прогрессирующая мультифокальная лейкоэнцефалопатия.
- Любой диссеминированный эндемический микоз.
- Кандидоз пищевода, трахеи, бронхов или легких.
- Диссеминированная инфекция, вызванная атипичными микобактериями.
- Сальмонеллезная септицемия (кроме Salmonella typhi).
- Внелегочный туберкулез.
- Лимфома.
- Саркома Капоши.
- ВИЧ-энцефалопатия.
- И/или 4 уровень функциональных возможностей: в течение последнего месяца пациент проводил в постели более 50% дневного времени.
Влияние беременности на прогрессирование ВИЧ-инфекции:
Исследования в США и Европе не продемонстрировали влияния беременности на прогрессирование ВИЧ-инфекции.
Saada M et al. Pregnancy and progression to AIDS: results of the French prospective cohorts. AIDS 2000;14:2355-60.
Burns DN, et al. The influence of pregnancy on HIV type I infection: antepartum and postpartum changes in HIV type I viral load. Am J Obstet Gynecol 1998;178:355-9.
Weisser M, et al. Does pregnancy influence the course of HIV infection? J Acquir Immune Defic Syndr Hum Retrovirol 1998;15:404-10.
Исследования в развивающихся странах предположили возможность риска прогрессирования ВИЧ-инфекции на фоне беременности, однако, эти данные сложно интерпретировать из-за маленького размера выборки для исследования.
Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891.
Влияние ВИЧ-инфекции на беременность:
Исследования показали, что распространение таких осложнений как преждевременные роды и снижение массы тела новорожденного с одинаковой частотой распространены как среди ВИЧ-положительных, так и ВИЧ-отрицательных беременных женщин. В обеих группах их появление связано с одинаковыми факторами риска.
Alastar J.J., et al. Management of HIV infection in pregnancy. N Engl J Med 2002;346;24:1879-1891.
Схемы лечения осложнений беременности у ВИЧ-положительных женщин не отличаются от таковых для общей популяции беременных.
В.И.Кулаков, И.И.Баранов. ВИЧ: профилактика передачи от матери ребенку. Учебное пособие. Москва, 2003.
Руководство по медицинской помощи ВИЧ-инфицированным женщинам. Версия 2001 года. Под редакцией Джин Р. Андерсон. USAID, AIHA, 2002.
Э.Фаучи, К.Лейн. ВИЧ-инфекция и СПИД. Москва, 2002.
В.В.Покровский и др. Клиническая диагностика ВИЧ-инфекции. Практическое руководство. Москва, ГОУ ВУНМЦ МЗ РФ, 2002.
Первый инкубационный период (стадия), по-видимому, зависит от путей и характера заражения, величины инфицирующей дозы, а также от первоначального состояния иммунной системы. Длительность острого периода варьирует от 2-х до 6 недель. Трудность диагностики данного периода обусловлена отсутствием характерных для ВИЧ-инфекции клинических проявлений иммунодефицита.
Второй период (стадия) персистирующей генерализованной лимфаденопатии. Характеризуется стойким (больше 3-х месяцев) увеличением различных групп лимфатических узлов. В основе ее лежит неспецифическая гиперреактивность В-клеток, проявляющаяся фолликулярной гиперплазией – увеличением лимфоидных фолликулов за счет резкого увеличения светлых центров. Длительность стадии составляет от 3-х до 5 лет. У 70-80% больных это основной информативный признак. Необходимо знать, что выявление патологически измененных лимфатических узлов на 2-х несмежных анатомических участках тела служит основанием для подозрения на ВИЧ-инфекцию.
Третий период (стадия) заболевания возникает на фоне умеренного иммунодефицита и носит название преСПИДа, или СПИД-ассоциированного комплекса. Для него характерны: лимфоаденопатия, лихорадка, диарея, потеря массы тела (обычно до 10%), кандидозные высыпания на слизистой оболочке ротоглотки, экзема, спленомегалия. Длительность стадии несколько лет.
Четвертый период (стадия) заболевания характеризуется развитием развернутой картины синдрома приобретенного иммунодефицита – СПИДа с характерными для него оппортунистическими инфекциями и опухолями. Продолжительность периода в среднем до 2-х лет. В эту стадию, как правило, снижается количество анти-ВИЧ-антител (в финале они вообще могут не определяться) и нарастает количество вирусных антигенов.
КЛАССИФИКАЦИЯ ВИЧ-инфекции (В.И.Покровский, 1994г.)
1. Стадия инкубации
2. Стадия первичных проявлений (острая инфекция, бессимптомная инфекция, генерализованная лимфаденопатия)
3. Стадия вторичных заболеваний:
3А – потеря менее 10% массы тела, грибковые вирусные бактериальные поражения кожи и слизистых оболочек, опоясывающий лишай, повторные фарингиты, синуситы,
3Б – потеря более 10% массы тела, необъяснимая диарея или лихорадка продолжительностью более 1 месяца, волосатая лейкоплакия, туберкулез легких, повторные вирусные и т.д. поражения внутренних органов, локализованная саркома Капоши,
3В – генерализованные бактериальные вирусные и т.д. заболевания, пневмоцистная пневмония, кандидоз пищевода, внелегочный туберкулез, саркома Капоши, поражения ЦНС, кахексия.
4. Терминальная стадия
Морфология ВИЧ-инфекции складывается из:
1) изменений лимфатических узлов, 2) характерных поражений ЦНС, связанных с ВИЧ, 3) морфологии оппортунистических инфекций (вызванных простейшими, грибами, вирусами, бактериями) и опухолей (саркома Капоши, злокачественная лимфома).
Многообразие оппортунистических инфекций, часто сочетающихся между собой, а также с опухолями, делает клиническую картину ВИЧ-инфекции чрезвычайно полиморфной. В связи с этим выделяют несколько наиболее типичных клинических вариантов ВИЧ-инфекции:
1) Легочный – наиболее частый (у 80% больных). Он представлен сочетанием пневмоцистной пневмонии, цитомегаловирусной и атипичной микобактериальной инфекции и саркомы Капоши.
2) Синдром поражения ЦНС включает ВИЧ-энцефалит, поражения, связанные с токсоплазмозом, криптококкозом, цитомегаловирусной инфекцией, а также лимфому. Приводит к развитию деменции.
3) Желудочно-кишечный синдром – это сочетание кандидоза, цитомегаловирусной инфекции, криптоспоридиоза и атипичной микобактериальной инфекции. Сопровождается диареей и развитием в финале кахексии.
4) Лихорадка неясного генеза часто обусловлена атипичной туберкулезной инфекцией или злокачественной лимфомой.
Наиболее частой причиной смерти являются оппортунистические инфекции и генерализация опухолей. Летальность при СПИДе достигает 100%.
Не нашли то, что искали? Воспользуйтесь поиском:
ВИЧ сопутствует такому серьезному заболеванию, как СПИД. Из-за него у человека постепенно разрушается организм, а иммунная система перестает функционировать.
Стадии ВИЧ классифицируются по симптоматике заболевания. Их проявления связаны с количеством клеток иммунной системы и наличием вторичных заболеваний. В острые периоды и без приема противовирусных препаратов риск передачи вируса максимален. В такое время следует быть внимательней и предпринимать дополнительные методы защиты от потенциального инфицирования.
Что такое ВИЧ
ВИЧ – вирус иммунодефицита человека. ВИЧ-инфекция — это болезнь, которая возникает при заражении этим вирусом. Он может жить и размножаться только в организме человека. При таком состоянии поражается иммунная система, что приводит к снижению возможности организма справляться с различными заболеваниями, увеличению подверженности грибковой инфекции, туберкулезу, ОРЗ.
ВИЧ-инфекция является неизлечимой. Защититься от нее можно, если только не допускать заражения и соблюдать меры профилактики.
Если инфицирование произошло, то можно держать болезнь под контролем: посещать врача и принимать противовирусные препараты. Они снижают вероятность передачи инфекции и замедляют ее переход в терминальную стадию.
Существует несколько классификаций протекания ВИЧ-инфекции. Наиболее распространенной является принятая всемирной организацией здравоохранения (ВОЗ).
Инкубационный период
Начальная стадия включает период от заражения до возникновения первых симптомов. Чаще всего ее длительность составляет от 3 недель до 3 месяцев, в отдельных случаях может увеличиваться.
В этот период вирус ВИЧ активно размножается, но симптомы отсутствует и антител в крови нет. Предполагаемый диагноз, основанный на вероятном контакте с зараженным, традиционным способом подтвердить невозможно. Единственный способ — применить методы, позволяющие выявить вирус или его фрагменты в сыворотке крови.
Иногда инкубационный период длится до возникновения антител в организме (при отсутствии симптомов).
Причиной длительного непроявления вируса является плохая растворимость его оболочки в биологических жидкостях человека. Поэтому в период, когда иммунитет способен противостоять чужеродным агентам, вирус не проявляется. Часто его активация происходит при длительных хронических заболеваниях.
Чем больше клеток иммунитета, тем короче инкубационный период. Связано это с тем, что вирус реплицируется в этих клетках. Для активизации вируса также необходимо, чтобы ВИЧ попал в Т-лимфоциты, чтобы изменить генетический материал клетки. Появляются идентичные по составу безъядерные формы, имитирующие ВИЧ.
Самый короткий инкубационный период у младенцев и наркоманов. Он может длиться до двух недель. У младенцев причиной является ранняя стадия развития Т-лимфоцитов. А у наркоманов — ускорение процессов размножения вируса в ослабленном организме.
С момента появления первых симптомов начинается следующая стадия — период первичных проявлений.
Период первичных проявлений
В этот период наблюдается реакция организма на заражение и репликацию (размножение) вируса. Это может проявиться в виде развития симптоматики или выработки антител.
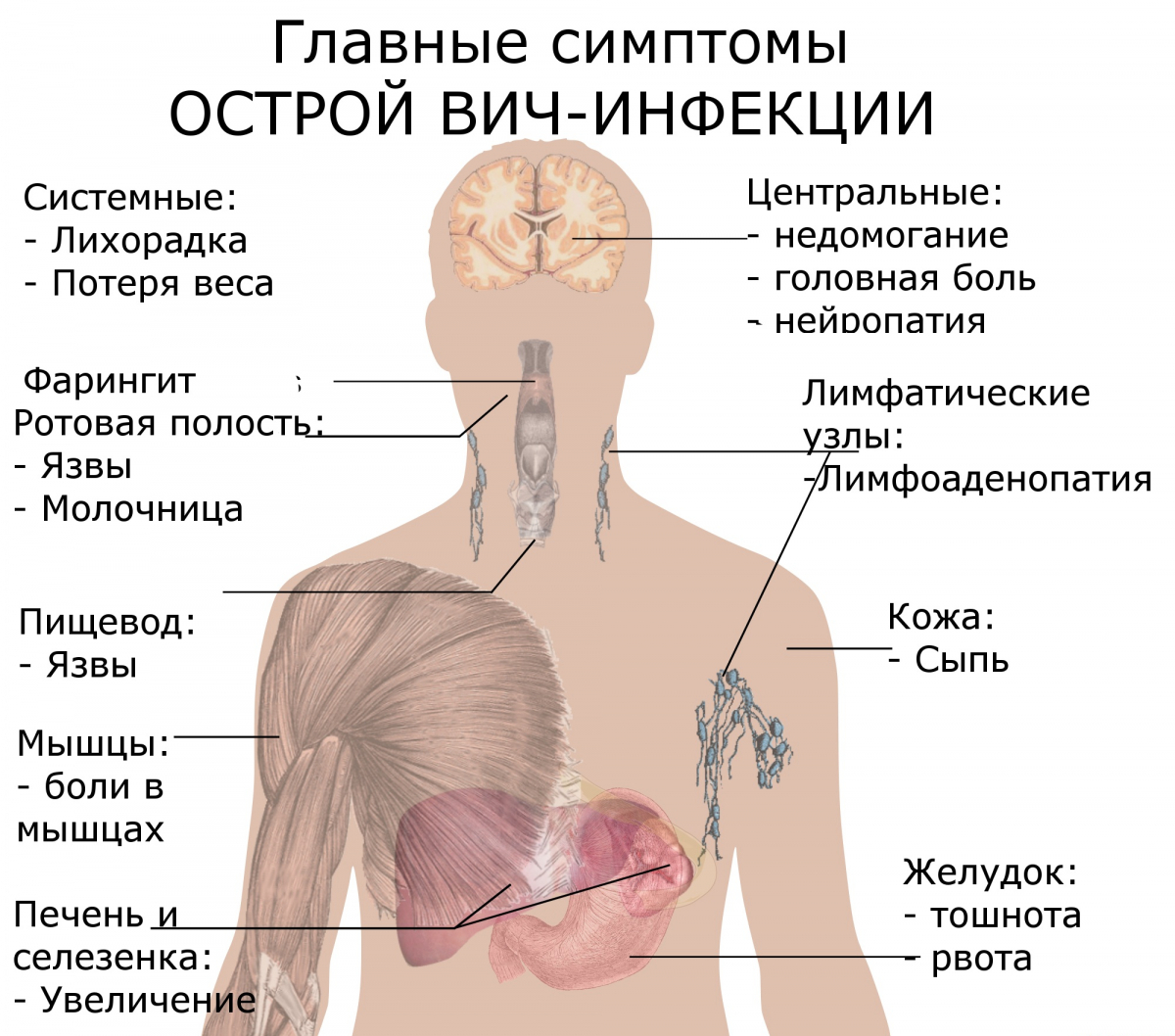
Существует три основных варианта течения второй стадии заболевания.
Характеризуется отсутствием клиники ВИЧ-инфекции. Проявляется только положительным ответом серологических реакций.
Симптоматика различная, чаще всего отмечается лихорадка, кожная сыпь и образования (папулезные, петехиальные и др. ) на слизистых, увеличение лимфоузлов, фарингит. Реже — увеличение внутренних органов (печени, селезенки), сопровождаемое сильной диареей.
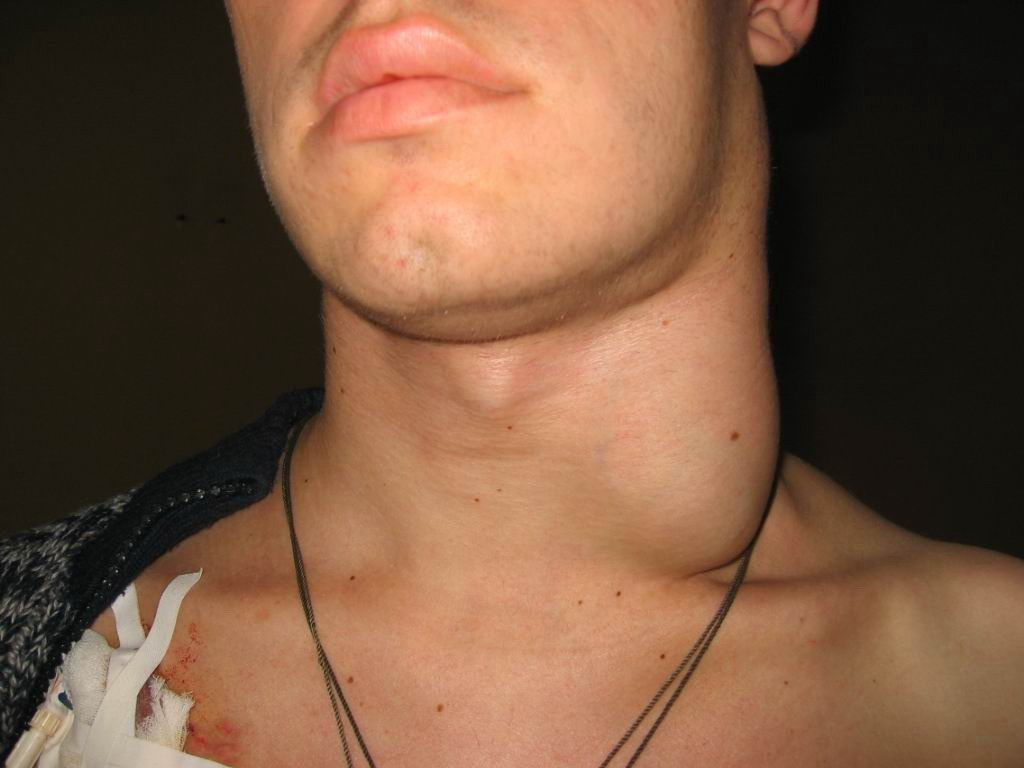
Увеличение лимфатических узлов
В некоторых случаях развивается асептический менингит, сопровождающийся менингеальными симптомами и практическим отсутствием изменений в люмбальной пункции (поясничном проколе). Часто такая симптоматика сопровождает и многие инфекционные заболевания.
Иногда подобный вариант клинического проявления патологии может носить название мононуклеозоподобного или краснухоподобного синдрома (приблизительно 15-30% всех случаев). В крови больных появляются широкоплазменные лимфоциты — мононуклеары, что еще больше повышает сходство с инфекционным мононуклеозом. У других пациентов отмечаются остальные симптомы. У отдельных больных появляются аутоиммунные поражения. В этом случае часто регистрируется временное понижение уровня CD4 лимфоцитов.
При ней сильно понижается уровень CD4 лимфоцитов, что приводит к развитию вторичных заболеваний различного характера. Чаще всего их симптоматика слабо выражена, патологии неплохо поддаются лечению, кратковременны, но могут быть тяжелыми. В редких случаях наступает смертельный исход.
В целом стадия протекает в острой форме у 45-90% больных. Ее начало отмечается в первые три месяца после инфицирования. Иногда симптоматика проявляется раньше, чем обнаруживаются антитела и определяется ВИЧ-положительный статус.
Длительность этой стадии может быть разной — от нескольких дней до нескольких месяцев, но чаще всего 2-3 недели. Симптоматика может рецидивировать. Бессимптомное течение прогностически считается более благоприятным.
Чем тяжелее и дольше длятся первичные проявления, тем выше риск молниеносного прогрессирования инфекции. У большинства пациентов стадия переходит в субклиническую, в редких случаях может перейти в стадию вторичных заболеваний.
При подозрении на заражение ВИЧ и отрицательном анализе на антитела можно сделать тест на вирусную нагрузку, который измеряет количество самого вируса. В этот период нагрузка будет высокой за счет быстрого размножения ВИЧ.
Поэтому при отрицательном результате на антитела и при высокой вирусной нагрузке диагностируют недавнюю ВИЧ-инфекцию с вероятным заражением в последние месяцы. Наличие положительных тестов говорит о том, что заражение произошло раньше, чем были сделаны тесты.
Многие люди уверены, что проведение антиретровирусной терапии сможет компенсировать любой ущерб, но это утверждение ошибочно.
До 60% борющихся с инфекцией CD4 клеток повреждаются в период первичных проявлений, а спустя 2 недели около половины всех клеток могут погибнуть.
Кроме того, ВИЧ снижает функцию вилочковой железы, функция которой заключается в замене погибших клеток CD4. Быстро повреждается и внутренний слой кишечника, отвечающий за иммунную защиту.
В этот период организм производит лейкоциты, распознающие и убивающие ВИЧ-инфицированные клетки. Так называется ВИЧ-специфический ответ. По мере развития заболевания он исчезает. Если пациент не принимает антиретровирусные препараты, ВИЧ-инфекция прогрессирует. В начале развития заболевания иммунная система практически не проявляет признаков повреждения, а в большинстве случаев АРТ (антиретровирусная терапия) не проводится. Но начало АРТ при второй стадии прогрессирования ВИЧ может сохранить специфический иммунный ответ.
Эксперименты показали, что прием препаратов во время острой фазы (даже при условии последующего прекращения) может заметно отсрочить время, когда лечение станет необходимым. Но есть и негативные последствия раннего приема противовирусных препаратов. Они являются сильнодействующими, провоцируют значительные побочные эффекты, ухудшающие состояние пациента.
Назначение терапии в каждом случае проводит врач, основываясь на количестве CD4 клеток, вирусной нагрузке, наличии осложнений и сопутствующих заболеваний, а также на истории болезни пациента.
При острой стадии инфекции риск заражения других людей намного выше. Контакт с кровью больного чаще приводит к передаче ВИЧ, чем контакт с кровью человека, который давно заразился. Некоторые исследования показывают увеличение этого показателя в 20 раз. Это касается и вероятности передачи вируса половым путем.
Субклиническая стадия
Иммунодефицит медленно нарастает, что связано с компенсацией иммунитета за счет чрезмерного производства CD4 клеток и их модификации. При этом вирус распространяется медленнее, чем в острой стадии болезни.
Клиническим проявлением становится протекающая генерализованная лимфаденопатия (ПГЛ). Основной характеристикой состояния является увеличение не менее двух лимфоузлов в более чем двух отдельных группах: у взрослых более 1 см, у детей — 0,5 см. Для постановки диагноза подобное состояние должно сохраняться в течение 3 месяцев и более.
При осмотре лимфоузлы должны быть эластичные, безболезненные, подвижные, а изменения на коже отсутствовать. Не всегда увеличение лимфоузлов соответствует критериям ПГЛ. Они могут возникать и на поздних стадиях ВИЧ.
Иногда увеличение лимфоузлов встречается на протяжении всех периодов, но в субклинической стадии является единственным симптомом. Длительность — от 2-3 лет до 20 и более, в среднем 6-7 лет.
Стадия вторичных заболеваний
Популяция CD4 клеток истощается из-за репликации ВИЧ. В результате развиваются серьезные иммунодефицитные состояния, возникают инфекционные и онкологические заболевания. Их наличие и обуславливает симптоматику этой стадии.
В зависимости от тяжести состояния выделяют три периода.
Развивается через 6-10 лет с момента попадания в организм вируса. Характерны инфекционные поражения слизистых и кожи, воспалительные процессы в верхних дыхательных путях. Иногда эта стадия считается продромальным периодом СПИДа и служит переходом к развитию СПИД-ассоциированного комплекса.
Клинически сопровождается следующими симптомами:
- постоянная или перемежающая лихорадка с температурой в среднем до 38 градусов;
- усиленное потоотделение ночью;
- слабость;
- утомляемость;
- похудение (до 10% потери массы тела).
Часто поражается слизистая рта (развивается молочница, герпетический язвенно-некротический гингивостоматит), кожа (себорейный дерматит и отрубевидный лишай).
Для этого периода характерно дальнейшее снижение массы тела. Вторичные заболевания на этой стадии легко поддаются лечению.
Преимущественно появляется через 7-10 лет после заражения. Поражения эпидермиса носят более грубый характер, склонны к длительному заживлению. Развиваются патологии внутренних органов и вегетативной нервной системы, саркома Капоши.
Лихорадка продолжается более месяца, возникает необъяснимая упорная диарея, человек теряет более 10% массы. Сложно поддаются лечению поражения кожи и слизистых. Течение оппортунистических инфекций на этой стадии более тяжелое. Возможно возникновение плоскоклеточной карциномы или B-клеточной лимфомы. Вторичные патологии часто рецидивируют.
Преимущественно развивается через 10-12 лет. Характеризуется возникновением тяжелых, угрожающих жизни патологий, их генерализованным характером, поражением ЦНС. Из инфекционных возбудителей чаще всего встречается: кандидоз, вирусы группы герпеса, пневмоцисты.
Для этого периода характерны диссеминированная саркома Капоши, кахексия. Большинство вторичных патологий при ВИЧ-инфекции имеют свои особенности.
При ВИЧ простой герпес постоянно рецидивирует без продолжительных ремиссий, его элементы располагаются в атипичных местах. После вскрытия везикул образуются эрозии, трансформируемые в язвы размером до 3 см. Они имеют неправильную форму с красноватым дном, покрыты беловатым налетом, плохо заживают.
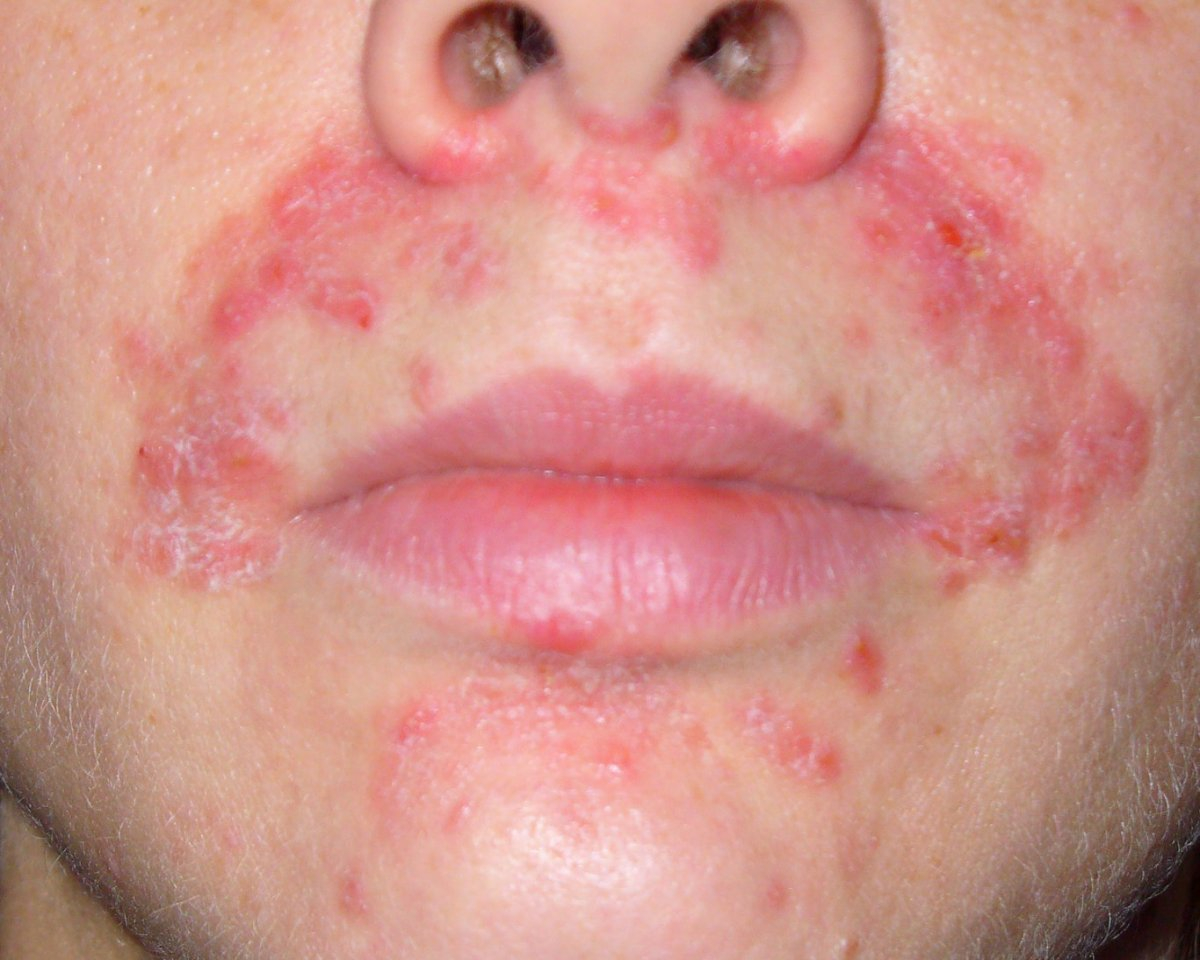
Часто болезнь переходит в тяжелую форму, герпес поражает кожу и характеризуется постоянными рецидивами. Без лечения инфекция может распространиться в висцеральные органы, что утяжеляет клинику болезни, а иногда становится причиной смерти.
Обычно сопровождается высыпаниями на туловище и в полости рта в виде везикул, которые в скором времени вскрываются, образуя эрозии, покрытые фибриновым налетом. После заживления появляются корочки. Преимущественно поражение распространяется на одну сторону живота по ходу межреберных нервов и не сопровождается частыми обострениями.
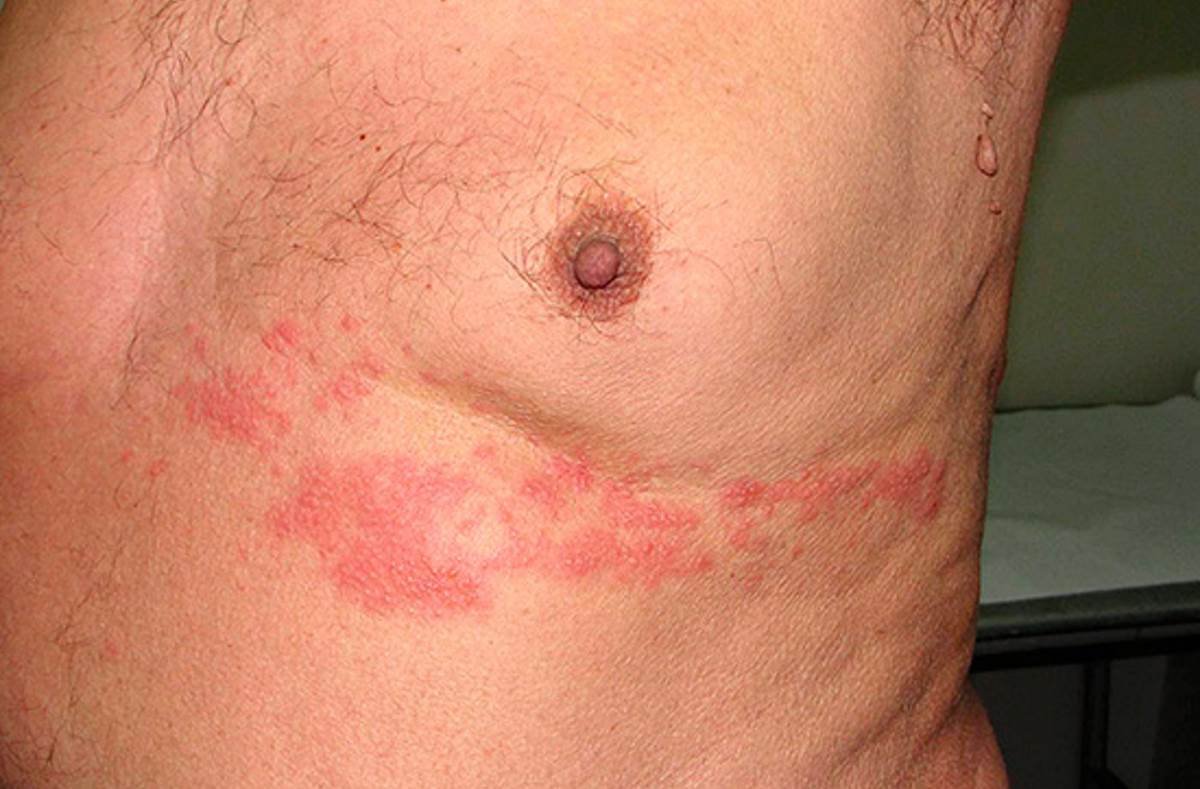
Везикулярная сыпь располагается по ходу ветвей нерва. Встречаются постоянные рецидивы и диссеминация инфекции. Поэтому постоянное возникновение опоясывающего лишая в возрасте до 60 лет является показанием к обязательному обследованию на ВИЧ.
Онкологические патологии у ВИЧ-инфицированных возникают чаще. Среди них злокачественные лимфомы, карцинома языка, глиомы и саркома Капоши. Последнее заболевание является опухолью лимфатических сосудов, которая чаще всего встречается у пожилых. Считается, что причиной является вирус герпеса 8 типа.
Если она не связана с ВИЧ-инфекцией, то возникают пятна, узелки или бляшки коричневатого или синего цвета на коже ног. Прогрессирование заболевания постепенно приводит к летальному исходу через 10-15 лет.
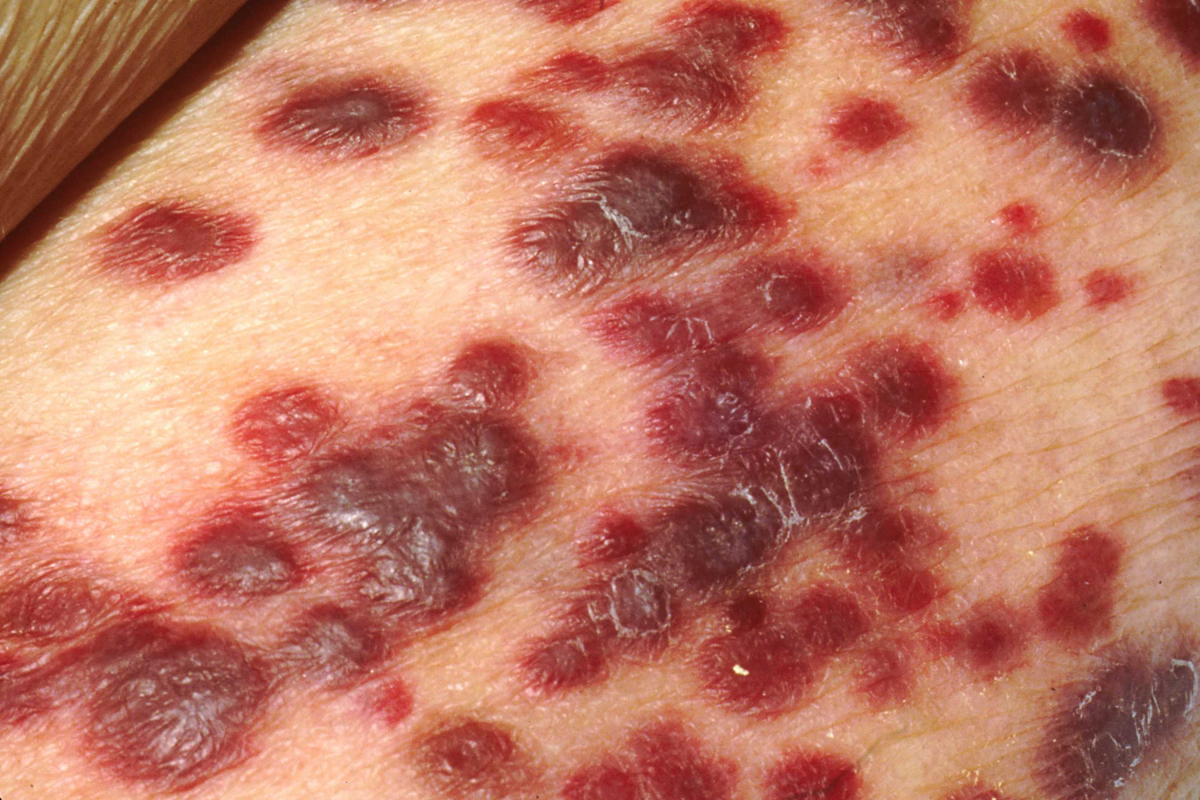
При ВИЧ-инфекции саркома Капоши появляется на стадии вторичных заболеваний. При нарушении иммунной системы может возникать у людей младшего возраста со значительным распространением, асимметричными поражениями, быстро генерализироваться и затрагивать слизистые рта, верхние дыхательные пути, лимфоузлы и внутренние органы. Смертность высокая, большинство заболевших не живут более двух лет.
Причиной развития заболевания является проникновение вируса Эпштейн-Барр в клетки эпителия слизистой поверхности рта. У зараженных ВИЧ-инфекцией подобное наблюдается в 98% всех случаев. Характеризуется поражением боков и спинки языка.

Очаги постепенно появляются на небе, внутренней стороне щеки. Элементы представляют собой участки утолщения рогового слоя эпидермиса в виде линий белого цвета, выступов и воронок.
Вызывается грибами рода Кандида, которые в нормальном состоянии расположены в слизистой ЖКТ, влагалища и рта. При их размножении возникает молочница, сопровождающаяся творожистым налетом и покраснением кожи или слизистой. При острой атрофической форме заболевания налет отсутствует, а покраснение слизистой ярко выражены. При хроническом гиперпластическом кандидозе проявляется толстый налет в виде узелков в слизистой.
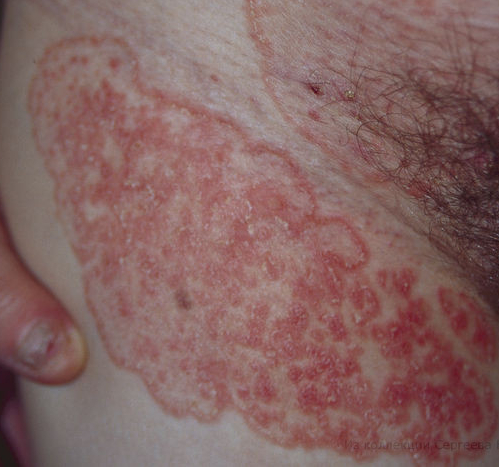
Появление микозов говорит об ухудшении состояния, наблюдается при трансформации болезни в 4 стадию. При дальнейшем развитии в процесс вовлекается слизистая рта с симптоматикой кандидозного тонзиллита или стоматита. При осложненных формах (CD4 менее 200 клеток) процесс распространяется ниже и поражает ЖКТ и нижние дыхательные пути.
Проявляется в виде участков эритемы на волосистой части головы, коже лица, внутренней части локтя. Имеет четкие очертания, неправильную форму, кожа покрыта черными чешуйками и желтоватыми корочками. После разрушения элементов остаются участки атрофии. Патология сопровождается сильным зудом.

О плохом прогнозе заболевания свидетельствует его распространение на всю поверхность кожи.
Относится к наиболее тяжелым вторичным болезням. При ВИЧ встречается у 20-40% пациентов.
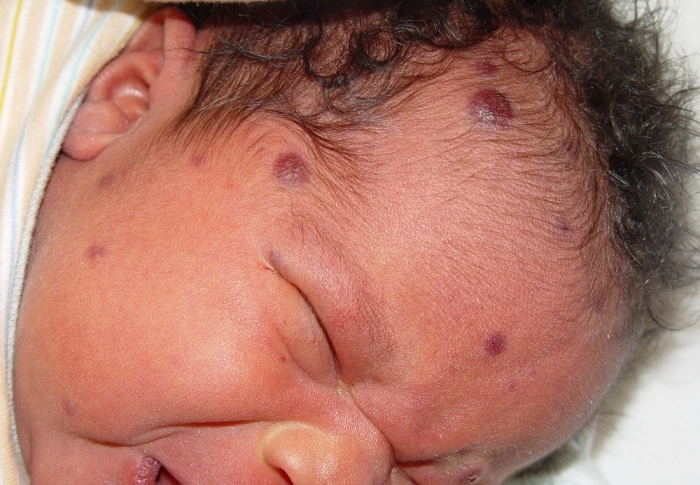
Вирус после попадания в организм воздушно-капельным путем находится там в течение всей жизни как у больных, так и у здоровых людей, но для его активизации необходимо значительное снижение иммунитета. Часто активно генерализируется, что приводит к смерти.
В возникновении СПИД-ассоциированных инфекций играют большую роль анаэробы. Они являются частью нормальной флоры дыхательных путей, ЖКТ и полости рта. Причиной возникновения болезней этих органов являются стрептококки, стафилококки и частое одновременное появление фузобактерии и спирохеты.
Одно из наиболее распространенных проявлений — язвенно-некротический гингивит или стоматит. Сопровождается сильной болью, кровотечением из десны, гнилостным запахом изо рта.
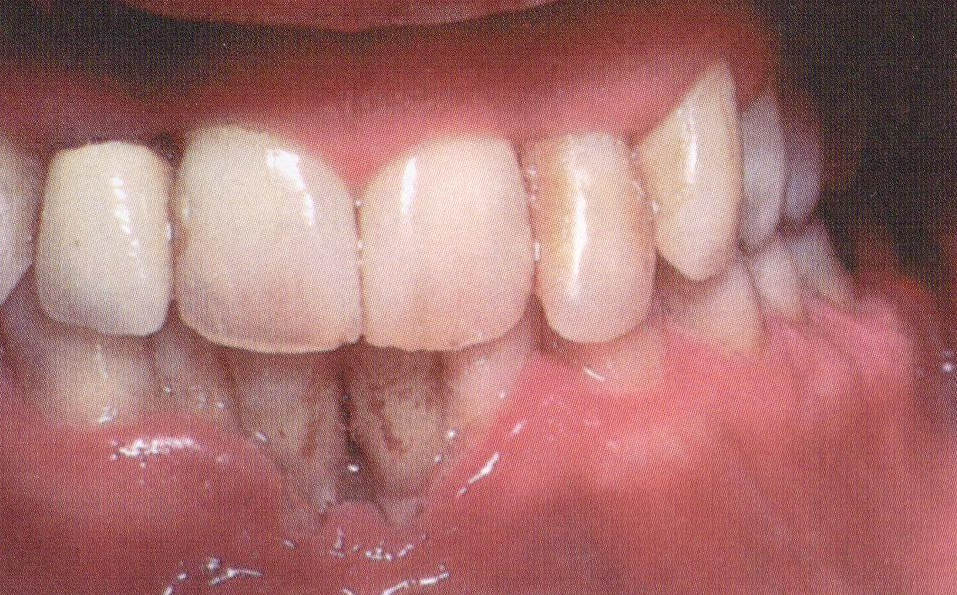
Несмотря на то что переход болезни в 4 стадию связан со значительным истощением иммунитета, процесс имеет обратимый характер (первое время). Вследствие антивирусной терапии (иногда спонтанно) симптомы вторичных патологий могут исчезать. Поэтому период делится дополнительно на стадии прогрессирования и ремиссии, инфекции могут возникать как на фоне АРТ, так и при ее отсутствии.
Терминальная стадия
Проявляется сильно прогрессирующими вторичными заболеваниями, которые приводят к необратимым последствиям. Это приводит к тому, что в течение нескольких месяцев больной умирает.
Профилактика
Чтобы защитить себя от инфицирования вирусом иммунодефицита человека, необходимо принимать следующие меры:
- Практиковать безопасный секс. Этим методом можно защитить не только себя, но и своего партнера. Нельзя допускать попадания спермы, крови или влагалищной жидкости в организме во время всех видов полового акта с непроверенным партнером. Любые контрацептивы, помимо барьерных (презервативов женских и мужских) помогают только избежать нежелательной беременности, но не снижают риск передачи инфекций.
- Отказаться от вредных привычек. Не употреблять наркотики и алкоголь. В таком состоянии возникает риск незащищенного полового контакта со случайным партнером.
- Иметь доверенного полового партнера. Половые контакты должны быть только с постоянным партнером.
- При беременности соблюдать лечение. Женщине, больной ВИЧ-инфекцией, при наличии беременности необходимо обратиться к лечащему врачу для назначения антивирусного лечения. Впоследствии проводится кесарево сечение и отказ от кормления грудью, что позволяет уменьшить вероятность заражения ребенка до 1-2%.
Рекомендуется регулярно делать анализ на ВИЧ людям, которые входят в группу риска (медицинским работникам, мужчинам и женщинам, ведущим беспорядочную половую жизнь). Сделать это можно в специализированных центрах бесплатно и анонимно.
Читайте также:


