Вены на ногах при вич

Ноющая, тянущая боль в икроножных мышцах по ходу вен может возникать после долгого пребывания на ногах или ближе к вечеру. Обычно проходит под утро. Причина болей — нарушение работы сосудистых клапанов, из-за чего кровь начинает течь в обратном направлении, при этом давление в венах возрастает.
По базовым стандартам системной терапии варикоз необходимо лечить комплексно: повышая венозный тонус, а также снижая вязкость крови. Благодаря уникальному составу* АНГИОНОРМ ® совмещает в себе венотонизирующие и антиагрегантные свойства.
Препарат с комплексным действием.

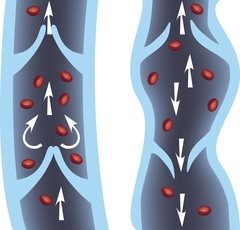
Пусковым механизмом в развитии варикозной болезни считается нарушение нормальной работы венозных клапанов с возникновением обратного тока (рефлюкса) крови. В результате этого кровь становится густой и застаивается в венах, давление в них возрастает, тонус сосудов снижается — стенки начинают расширяться и утончаться.

Флавоноиды не синтезируются организмом человека и не накапливаются в нем. Поэтому при варикозе необходимо активно компенсировать их недостаток либо с пищей, либо с помощью специальных лекарственных средств, содержащих флавоноиды.
Варикозное расширение вен лучше всего поддается лечению на начальных стадиях, когда еще только начинают беспокоить такие симптомы, как боль и тяжесть, ощущение жжения и покалывания, отечность и судороги в ногах. Поэтому внимательное отношение к своему самочувствию и своевременное обращение к врачу — залог красоты и здоровья ваших ног!

АНГИОНОРМ ® — уникальный комплекс флавоноидов, эсцина (в составе семян конского каштана) и витамина С (в составе плодов шиповника)*.
Подробнее.

Лечение вен: с чего начать?
- трофические язвы;
- острый венозный тромбоз и тромбофлебит.
Несмотря на то что предрасположенность к варикозной болезни закладывается генетически (если в семье оба родителя страдают от этой болезни, вероятность ее появления у потомков достигает 90% [2] ), развивается заболевание под воздействием внешних факторов, которые способствуют повышению давления внутри вены. Среди них:
Высокую нагрузку прежде всего не выдерживают венозные клапаны, которые в норме должны обеспечивать ток крови только в одном направлении — снизу-вверх. Клапан начинает пропускать кровь в обратном направлении (сверху-вниз), и на ограниченном им участке давление внутри вены существенно возрастает: сосуд расширяется, появляется варикозный узел. Клапаны на этом участке окончательно перестают выполнять свою функцию, венозное давление становится еще выше — порочный круг замыкается, и изменения начинают распространяться на соседние участки.
Рано или поздно развивается хроническая венозная недостаточность — состояние, вызванное постоянным застоем крови в измененных венах.
В стенках сосудов возникает хроническое воспаление. Венозная стенка становится более проницаемой, и содержимое вены, в том числе клетки крови, выходит в окружающее пространство, вызывая отеки. Эритроциты, разрушаясь, оставляют под кожей гемоглобин, вызывая гиперпигментацию. А макрофаги — клетки, которые созданы для того, чтобы удалять из организма чужеродные белки и поврежденные ткани, — начинают в прямом смысле пожирать все вокруг, формируя трофическую язву (или, в современной терминологии, варикозную язву), поскольку окружающие вену ткани также повреждены воспалением.
Однако специалисты-флебологи считают, что не столь страшна сама варикозная болезнь, сколь появляющийся на ее фоне венозный тромбоз. Хроническое воспаление в сочетании с нарушенной скоростью кровотока усиливает свертываемость крови. Может развиться тромбофлебит — воспаление стенки вены с формированием в ней тромба. От 30 до 60% внезапных смертей, вызванных тромбозом глубоких вен, случились на фоне нелеченого тромбофлебита, осложнившего варикозную болезнь вен [5] . Вена становится болезненной и плотной, превращаясь в набухший покрасневший тяж. Сама пораженная конечность отекает и синеет. Такое состояние смертельно опасно и требует немедленного лечения.
Если же в процесс вовлекаются не только подкожные, но и глубокие вены, после перенесенного тромбоза может возникнуть посттромбофлебитический синдром. Закупоривший вену тромб постепенно реканализируется — частично рассасывается, открывая кровоток, но поскольку просвет восстанавливается не полностью, признаки нарушенного кровообращения — боль, отеки, цианоз конечностей, появление трофических язв — сохраняются.
Словом, запущенная варикозная болезнь — это не только некрасивые ноги, но и серьезные проблемы. Но самое неприятное заключается в том, что после того как вена расширяется, не остается ни одного эффективного способа вернуть ее прежнее состояние. Можно только удалить сосуд целиком или так или иначе его закупорить — введя склерозирующее вещество или с помощью луча лазера.
Именно поэтому начинать лечение вен нижних конечностей нужно при самых первых симптомах — предвестниках варикозной болезни, а это:
- тяжесть в ногах, которая появляется к концу дня;
- боли в конце дня, которые проходят после прогулки или если подержать ноги в приподнятом положении;
- отеки к вечеру;
- парестезия — ощущение мурашек, дискомфорта, нарушение чувствительности;
- жжение в мышцах;
- синдром беспокойных ног — дискомфорт в ногах мешает заснуть, заставляя ерзать в поисках удобного положения;
- ночные судороги.
Именно на этой стадии, когда никаких серьезных внешних проявлений вроде бы нет, нужно немедленно обращаться к специалисту — флебологу.
Прежде всего врач расспросит о жалобах и тщательно осмотрит пациента. Иногда на этом обследование заканчивается — если диагноз не вызывает сомнений, а хирургическое лечение не планируется. Либо могут быть назначены инструментальные исследования.
Дуплексное сканирование (ультразвуковое ангиосканирование) позволяет визуализировать сосуд и исследовать состояние кровотока и функцию клапанов, определить рефлюкс (обратный ток крови). Это основной метод диагностики варикозной болезни вен нижних конечностей, и обычно его бывает достаточно для постановки точного диагноза. В современной медицинской практике УЗДС вен проводит сам флеболог, который в дальнейшем будет координировать лечение, а не специалисты УЗИ.
Если есть подозрения на непроходимость поверхностных или глубоких вен и планируется оперативное лечение, используют рентгеноконтрастную флебографию, при которой в кровоток предварительно вводится специальное вещество, непроницаемое для рентгеновских лучей (контраст).
В этом же случае используется компьютерная томография с контрастом или магниторезонансная томография.
Склонность к повышенному тромбообразованию определяют с помощью специального комплекса исследований крови:
- общий анализ крови с подсчетом числа клеток;
- коагулограмма;
- гомоцистеин плазмы;
- полиморфизм гена V фактора (Лейденская мутация);
- полиморфизм 20210 в гене протромбина;
- резистентность к активированному протеину С (АПС-резистентность);
- активность протеина С;
- уровень свободного антигена к протеину S
- активность протеина S;
- активность антитромбина III;
- антикардиолипиновые антитела IgG и IgM;
- антитела к β2;
- антитела к гликопротеину-1 IgG и IgM;
- волчаночный антикоагулянт;
- активность факторов VIII, IX, XI.
Рекомендовать весь комплекс целиком или выборочно, а также интерпретировать результаты может только врач. По итогам обследования им же назначается лечение.
Методы лечения будут зависеть от того, насколько далеко зашел процесс.
- Венотоники (флебопротекторы). Это лекарственные вещества для приема внутрь (в виде таблеток) или назначаемые местно (в виде мазей и гелей). Они особенно эффективны на начальных стадиях процесса (когда еще не появились видимые изменения венозной стенки), поскольку помогают предотвратить развитие заболевания. Доказанной эффективностью в лечении варикоза и хронической венозной недостаточности обладают средства на основе очищенных биофлавоноидов (растительных экстрактов) и экстракта конского каштана [6] . Медикаментозная терапия препаратами на основе этих действующих веществ — важнейшая составляющая в лечении варикоза. Препараты для приема внутрь предназначены для лечения причины развития варикоза — для восстановления работы клапанов и повышения тонуса сосудистой стенки. Препараты местного применения нужны для скорейшего облегчения симптомов заболевания: как правило, они обладают успокаивающим и освежающим действием. Притом, согласно базовым стандартам терапии варикоза [7] , назначение венотоников должно обязательно сопровождаться назначением средств с антиагрегантным действием: для улучшения кровообращения, снижения вязкости крови и профилактики образования тромбов. Поэтому оптимальным будет выбор единого венотоника, обладающего всем комплексом необходимых для лечения варикоза действий: венотонизирующим, ангиопротекторным и антиагрегантным.
- Компрессионная терапия. Это специальный медицинский трикотаж, обладающий разными степенями компрессии, который продается по рецепту. Его подбирает врач, исходя из того, как сильно изменена венозная стенка и есть ли обратный ток крови. Если начать носить такие колготки, чулки или гольфы своевременно и делать это постоянно (в сочетании с медикаментозной терапией), можно предупредить развитие варикозной болезни.
- Полностью излечить варикозную болезнь на поздних стадиях можно только одним способом — ликвидировав измененную вену. Это может быть хирургическое вмешательство — флебэктомия, или малоинвазивные операции — склеротерапия, эндовазальная лазерная коагуляция вен (ЭВЛО, ЭВЛК). К сожалению, ни один из этих способов не гарантирует, что варикозная болезнь не появится на других подкожных венах ног (так называемый ложный рецидив, поскольку в том же месте ввиду отсутствия вен варикозная болезнь вновь появиться не может).
Что касается таких неприятных последствий варикоза, как венозные трофические язвы, то их лечат и местно, используя для перевязки специальные покрытия, и системно, назначая антибиотики, антигистаминные и противовоспалительные препараты. Также способом с признанной эффективностью считается хирургическое вмешательство, в том числе малоинвазивное, поскольку оно позволяет перекрыть кровоток в измененной вене, т.е. устранить первопричину ее появления.
И, конечно же, нужно устранить факторы, провоцирующие развитие варикоза: если работа сидячая — добавить в распорядок дня хотя бы часовую прогулку, отказаться от умопомрачительных каблуков или абсолютно плоской подошвы, а также по возможности снизить вес.
Благодаря особому составу активного компонента препарата «Ангионорм, в частности — содержанию в экстракте конского каштана эсцина, средство обладает мощным венотонизирующим действием, а также помогает улучшать кровообращение, способствуя:
- повышению тонуса венозной стенки;
- снижению вязкости крови и риска тромбообразования;
- улучшению микроциркуляции крови в ногах и выведению жидкости.
В состав препарата также входят вспомогательные вещества — лактоза и сахароза.
Список противопоказаний у препарата небольшой: индивидуальная непереносимость отдельных действующих и вспомогательных компонентов, тяжелые хронические заболевания внутренних органов, возраст до 18 лет, беременность и период лактации.
На курс лечения достаточно 1 упаковки в 100 таблеток, что делает стоимость курсового приема лекарственного средства предельно доступной. Препарат обычно принимают по 1 таблетке 3 раза в день.
Производится перенаправление с сайта
Всероссийской акции по тестированию на ВИЧ-инфекцию

- Главная
- Образ жизни
- Сердечно-сосудистые заболевания у людей с ВИЧ. Способы профилактики

Какие заболевания относятся к сердечно-сосудистым?
Название этой группы заболеваний говорит само за себя. К ней относят болезни сердца и кровеносных сосудов, наиболее распространенными из которых являются:
· Ишемическая (коронарная) болезнь сердца – вследствие которой страдают кровеносные сосуды снабжающие кровь сердечную мышцу;
· Атеросклероз – поражает коронарную артерию, аорту и наиболее крупные ее ветви, включая почечные артерии.
· Гипертоническая болезнь – в результате которо, страдают сосуды, отвечающие за снабжение кровью головной мозг;
· Варикозное расширение вен – болезнь периферических артерий отвечающих за кровоснабжение сосудов рук и ног;
· Тромбоэмболия легких – закупорка сосудов легкого оторвавшимся тромбом;
· Ревмокардит – болезнь поражающая сердечные мышцы и клапаны;
· Врожденный порок сердца – деформации в строении сердца, существующие с рождения.
Причины развития ССЗ самые разные: неправильное питание, недостаточная физическая активность человека, наличие вредных привычек (курение, алкоголизм). Это относится и к ВИЧ-инфицированным, однако имеются данные о том, что ВИЧ-инфекция непосредственно связна с повышением риска развития ССЗ. Следовательно, при наличии ВИЧ-инфекции они развиваются чаще, но их достаточно просто предотвратить, придерживаясь здорового образа жизни, правильного питания и проходя регулярные клинические обследования.
Первые научные данные относительно связи болезней сердца и сосудов с ВИЧ были получены еще в середине 1990-х годов, когда начали появляться сообщения о проявлении инфаркта миокарда у молодых людей, инфицированных вирусом иммунодефицита человека.
Ранее уже было доказано негативное влияние ВИЧ-инфекции на работу сердечнососудистой системы, в частности, были изучены некоторые механизмы поражения сердечной мышцы:
- Осуществляется проникновение вируса в миокард через внутреннюю оболочку сосудов.
- В сердечной мышце происходит инфицирование ВИЧ находящихся там макрофагов и лимфоцитов. В результате этого начинаетcя воспалительная реакция за счет вовлечения в процесс других макрофагов и Т-лимфоцитов.
- Вирус быстро распространяется по миокарду и запускает процесс самоуничтожения – апоптоз – в результате чего кардиомиоциты начинают гибнуть.
Не так давно проводилось интересное исследование, результаты которого были опубликованы в Archives of Internal Medicine за апрель 2011 года. Основная цель его проведения заключалась в определении зависимости между ВИЧ-инфекцией и развитием первично диагностированной ишемической болезни сердца, которая нередко приводит к сердечной недостаточности. В исследовании участвовало 8486 человек, из которых 28,2% были ВИЧ-инфицированные. Полученные данные свидетельствовали о том, что при поражении вирусом иммунодефицита человека возрастает и риск развития сердечной недостаточности.
Сердечная недостаточность при ВИЧ чаще всего развивается по типу дилатационной кардиомиопатии. При данной патологии наблюдается снижение сократительной функции миокарда, а также его растяжение. Вследствие этого развиваются такие симптомы, как одышка, отеки при различной степени физической нагрузки. Тактика лечения и диагностики сердечной недостаточности у ВИЧ-инфицированных людей такая же, как у ВИЧ-негативных пациентов.
Перикардит у людей, живущих с ВИЧ
Данное заболевание относится к возможным осложнениям протекания ВИЧ-инфекции. В одних случаях развивается с выпотом, а в других с тампонадой сердца, то есть с полной остановкой его работы. Пока не была разработана эффективная антиретровирусная терапия (АРТ).
Перикардит может протекать с минимальным количеством клинических признаков. Для проведения диагностики используется эхокардиография, а если необходимо подтвердить диагноз, назначается магнитно-резонансная томография (МРТ) или компьютерная томография (КТ).
Различают тромботический и инфекционный эндокардит. Последний вид заболевания часто развивается у тех ВИЧ-инфицированных, которые употребляют наркотики, причем чаще всего затрагивается правосторонний клапан. Воспаление внутренней оболочки сердца приводит к изменениям внутренних структур органа, в результате чего развивается недостаточность одного или нескольких клапанов.
Эндокардит в 75% случаев вызывается золотистым стафилококком, хотя нередко участвуют пневмококки и гемофильная инфекция. Диагноз эндокардита чаще всего устанавливается на основе обследования пациента и результатов проведенных лабораторных и инструментальных исследований. С началом использования высокоактивной антиретровирусной терапии (ВААРТ) количество эндокардитов значительно уменьшилось.
Ишемическая болезнь сердца (ИБС)
Является болезнью кровеносных сосудов, которые снабжают кровью сердечную мышцу. Развитие данного заболевания при ВИЧ-инфекции связано с ранним атеросклерозом (Morgello, 2002). Стенки сосудов заметно ослабляются, а в сердечной мышце появляются участки ишемии, которые влияют на сократительную способность миокарда. В тяжелых случаях ИБС становится причиной развития инфаркта миокарда и внезапной остановки сердца.
Для постановки диагноза ИБС проводят физикальное обследование больного, электрокардиографию, экографию и исследуют лабораторные показатели. При необходимости делают функциональные пробы, когда используют различные нагрузочные тесты (беговую дорожку, велотренажер, степ тест).
Профилактика развития сердечно-сосудистых заболеваний у ВИЧ-инфицированных
В основном, профилактика ССЗ при ВИЧ-инфекции такая же, как и при ее отсутствии:
1. Правильное рациональное питание – следует обратить внимание на фрукты и овощи, рыбу и бобовые, блюда из нежирного мяса и цельного зерна. В небольших количествах можно употреблять соль, сахар.
2. Регулярные физические упражнения – для поддержания сердечнососудистой системы в оптимальном состоянии: следует регулярно хотя бы по полчаса делать физзарядку.
3. Отказ от вредных привычек – курение и алкоголь так же, как и сама ВИЧ-инфекция, значительно повышают риск развития ССЗ, в частности, инсульта и инфаркта. Поэтому если на протяжении года не употреблять табачные изделия, тогда риск развития ССЗ сразу снижается на 50%.
ВИЧ-инфицированным людям настоятельно рекомендуется знать свое артериальное давление, уровень сахара и липидов в крови, а также отслеживать вирусную нагрузку в организме. Тогда станет возможным значительно снизить риск развития сердечно-сосудистых заболеваний и жить активной, полноценной жизнью.
Периферическая нейропатия — это заболевание периферической нервной системы может быть связано у людей с ВИЧ как с побочным действием некоторых препаратов, так и с размножением самого вируса. Большинство ВИЧ-положительных не столкнуться с нейропатией, но поскольку такой риск существует, необходимо знать о ее проявлениях и представлять возможные методы борьбы с этим осложнением.
Периферическая нейропатия — это результат повреждения нервов периферической нервной системы. Эти нервы ответственны за передачу сигналов от центральной нервной системы (головной и спинной мозг) к мышцам, коже и внутренним органам. Когда периферическая нейропатия проявляется впервые, люди сообщают о щекотке и покалывании в подошвах ног, хотя иногда она начинается с пальцев. С течением времени покалывание распространяется на ступни и руки и может ухудшиться: вызывать жжение, острую и/или пульсирующую боль. Люди с тяжелыми случаями периферической нейропатии могут испытывать очень сильную боль и трудности при ходьбе, иногда требующие дополнительной помощи в передвижении.
Люди с периферической нейропатией обычно испытывают симптомы с обеих сторон тела, другими словами, периферическая нейропатия практически всегда развивается в обеих ногах и/или руках. Эти ощущения могут быть постоянными или периодическими. Иногда они практически незаметны, а иногда сильно беспокоят человека.
Периферическая нейропатия может быть не только физически болезненной, она значительно снижает качество жизни. Желание избежать боли может вынуждать людей меньше ходить, не подниматься по лестницам, что может ограничить привычную активность и общение. Нейропатия может вызвать повышенную тревожность и привести к серьезной депрессии, и в целом является очень нежелательной.
Что вызывает периферическую нейропатию?
К периферической нейропатии может привести много причин. Непосредственное повреждение нервной ткани, например, при переломах и ожогах, может привести к перманентному повреждению нервов. Также нейропатию вызывают такие заболевания как диабет, артрит, красная волчанка. Повреждению нервов может способствовать нехватка в организме определенных веществ, в первую очередь витаминов В12 и Е. Напротив, прием большого количества витамина В6 (более 200 мг в день) может привести к развитию нейропатии.
ВИЧ может инфицировать клетки нервной системы, что может приводить к их повреждению, обычно это происходит у людей на стадии СПИДа. Однако у многих людей с ВИЧ периферическая нейропатия была вызвана нежелательным действием опредленных препаратов, которые в некоторых случаях тоже негативно влияют не периферическую нервную ткань.
Следующие препараты могут вызывать периферическую нейропатию у некоторых людей:
Хотя периферическая нейропатия является побочным эффектом всех этих препаратов, это не значит, что она разовьется у всех людей, которые их принимают. Вероятно, наиболее часто периферическая нейропатия встречается при комбинации препаратов d4T и ddI — двух неуклеозидных аналогов обратной транскриптазы. Риск периферической нейропатии обычно делает нежелательным прием этих препаратов вместе. Тем не менее, не все клинические испытания это подтверждают. Судя по данным клинических испытаний, при приеме комбинации с препаратами d4T и ddI риск периферической нейропатии не выше, чем при приеме только одного из этих препаратов.
Каковы симптомы периферической нейропатии?
Поскольку периферическая нейропатия — это не единственное неврологическое заболевание, которое встречается у ВИЧ-положительных людей, очень важно, чтобы вы сообщали обо всех заметных симптомах вашему врачу. Как только врач определит причину этих симптомов, вы вместе сможете разработать план по борьбе с ними.
Симптомы периферической нейропатии в области ног и/или рук:
Онемение, нечувствительность к боли или температуре
Повышенная чувствительность к прикосновениям
Щекотка, покалывание, жжение
Острая боль, спазмы
Потеря рефлексов (это определяется при врачебном осмотре)
Заметные изменения в походке
Другие симптомы возможного повреждения нервов, о которых нужно сообщить врачу:
Более частое мочеиспускание в течение суток
Трудности с передвижением по лестнице
Частое спотыкание и падения
Нужно ли прекращать прием препаратов при нейропатии?
Также в разделе: Осложнения ВИЧ-инфекции и СПИДа:
Сыпь при ВИЧ-инфекции разнообразна и тяжело диагностируются на догоспитальном этапе. Она является самым частым и ранним проявлением заболевания. На разных этапах ВИЧ-инфекции поражение кожи и слизистых оболочек регистрируется у 70 — 84% больных. Угнетение иммунной системы, обусловленное вирусом иммунодефицита (ВИЧ), приводит к развитию у больных инфекционно-воспалительных процессов, протекающих часто с атипичной картиной и широким спектром возбудителей. Отмечается неуклонный рост больных ВИЧ-инфекцией. Увеличивается число больных с различными СПИД-ассоциированными и оппортунистическими заболеваниями, в том числе протекающими с поражениями кожных покровов и слизистых оболочек.
Рис. 1. На фото больная с ВИЧ-инфекцией на стадии СПИДа.
Патогенез кожных поражений при ВИЧ-инфекции
Вирионы ВИЧ инфицируют клетки, имеющие на своей поверхности основные вирусные рецепторы СД4 — Т-хелперы, макрофаги, моноциты и фолликулярные дендритные клетки.
В шиповатом и базальном слое эпидермиса располагаются клетки Лангерганса (подтип дендритных клеток). Они реагируют на антигены ВИЧ, захватывают их, обрабатывают и доставляют в лимфатические узлы для представления покоящимся Т-лимфоцитам, вызывая развитие иммунных и цитотоксических реакций.
Инфицированные дендритные клетки при контакте с Т-лимфоцитами вызывают массивную репликацию вирусов и следующую за этим массовую гибель Т-лимфоцитов, которые элиминируются из кожи и лимфатических узлов.
В основе кожных проявлений, возникающих при инфекционных и неинфекционных заболеваниях, развивающихся при ВИЧ-инфекции, лежит поражение клеток иммунной системы и непосредственное воздействие вирусов иммунодефицита, например при папилломавирусной инфекции.
Рис. 2. На фото слева внутриэпидермальные макрофаги (клетки Лангерганса) — подтип дендритных клеток. Дендритные клетки имеют многочисленные разветвлённые отростки мембраны (фото справа).
Причины сыпи при ВИЧ-инфекции
Сыпь является патологическим элементом на кожных покровах и слизистых оболочках, отличающихся внешним видом, цветом и текстурой от здоровых тканей. У больных ВИЧ-инфекцией причиной поражения кожи и слизистых оболочек бывают бактериальные, грибковые и вирусные инфекции (в том числе опухоли), а так же дерматозы неясной этиологии. Поражения кожных покровов и слизистых оболочек при ВИЧ-инфекции носят рецидивирующий характер и постепенно приобретают тяжелое течение, характеризуются стойкостью к лечению, сочетаются с лифмаденопатией. Генерализация поражений на фоне слабости, лихорадки, диареи, потери массы тела и лимфаденопатии говорит о прогрессировании заболевания и перехода ВИЧ-инфекции в стадию СПИДа.
Наиболее часто в странах Западной Европы и США встречаются: герпетическая инфекция, кандидоз, туберкулез, пневмоцистоз, цитомегаловирусная инфекция и атипичные микобактериозы, на территории РФ — кандидоз полости рта, простой герпес и опоясывающий лишай, волосистая лейкоплакия, себорейный дерматит, вульгарные бородавки, саркома Капоши и контагиозный моллюск.
Патологии кожи и слизистых оболочек, встречающиеся при ВИЧ-инфекции:
- Неопластические процессы, вызванные вирусом герпеса 8 типа — саркома Капоши, вирусом герпеса 4 типа (Эпштейна-Барр) — В-лимфомы, лимфома Беркитта, назофарингеальная карцинома, вирусами папилломы человека — дисплазия и рак шейки матки, рак влагалища, наружных половых органов у мужчин и женщин, области анального отверстия.
- Вирусные инфекции, вызванные вирусами герпеса 1 — 7 типов (герпес и опоясывающий лишай, цитомегаловирусная инфекция, волосистая лейкоплакия, языка). Вирусные инфекции, вызванные вирусами папилломы человека (обыкновенные бородавки, остроконечные и плоские кондиломы). Вирусная инфекция, вызванная представителем семейства вирусов оспы (контагиозный моллюск).
- Бактериальные инфекции: стрепто- и стафилодермии поверхностные и глубокие (фолликулит, импетиго, эктима, целлюлит), бациллярный ангиоматоз.
- Грибковые (микотические) инфекции: кандидоз, актиномикоз, отрубевидный лишай, кокцидиоидоз, криптококкоз, бластомикоз, споротрихоз, гистоплазмоз.
- Протозойные инфекции: амебиаз кожи.
- Паразитарные заболевания: чесотка и чесотка норвежская.
- Изменения, связанные с нарушением функции сосудов: эритема, телеангиэктазии, гемморагические высыпания.
- Папулосквамозные дерматозы: псориаз, себорейный дерматит, розовый лишай.
- Поражение слизистой полости рта: афтозный и ангулярный стоматит, гингивит.
- Поражение волос и ногтей: истончение, избыточный рост волос, очаговая алопеция, изменение цвета и формы ногтей.
Рис. 3. На фото сыпь у ВИЧ-больного с саркомой Капоши.
Сыпь при ВИЧ-инфекции на стадии первичных проявлений
Сыпь при ВИЧ-инфекции в острой лихорадочной стадии обусловлена самими вирусами иммунодефицита. В этот период число CD4 + лимфоцитов остается более 500 в 1 мкл. Сыпь представлена эритемой
В стадии первичных проявлений при ВИЧ-инфекции чаще регистрируется эритематозная сыпь (участки покраснения разной величины) и макулопапулезная сыпь (участки уплотнений). Сыпь обильная, имеет багровую окраску, симметричная, локализуется на туловище, ее отдельные элементы могут располагаться так же на шее и лице, не шелушится, больного не беспокоит, имеет схожесть с высыпаниями при кори, краснухе, сифилисе и инфекционном мононуклеозе, исчезает в течение 2 — 3 недель даже без лечения. Изменения на коже часто протекают на фоне повышенной температуры тела и поражений слизистой рта в виде молочницы.
Иногда у больных появляются мелкие кровоизлияния в кожу или слизистые оболочки до 3-х см. в диаметре (экхимозы), при незначительных травмах могут появляться гематомы.
В острой стадии ВИЧ нередко появляется везикуло-папулезная сыпь, характерная для герпетической инфекции и контагиозного моллюска.
Стадия вторичных заболеваний развивается уже с конца стадии персистирующей генерализованной лимфаденопатии и характеризуется постепенным развитием бактериальных, паразитарных, грибковым, вирусных, протозойных и неопластических процессов.
Рис. 4. Сыпь при ВИЧ-инфекции на туловище — первый признак заболевания.
Сыпь при ВИЧ-инфекции грибковой природы
Грибковые поражения кожи и слизистых оболочек являются самыми распространенными при ВИЧ-инфекции. Наиболее часто встречается кандидоз, руброфития и разноцветный (отрубевидный) лишай. Микозы чаще регистрируются у лиц мужского пола молодого возраста. При резком снижении иммунитета формируются обширные участки поражения кожи и слизистых оболочек. В ряде случаев развиваются глубокие микозы (кокцидиоидоз, криптококкоз, бластомикоз, споротрихоз, гистоплазмоз и хромомикоз), которые регистрируются вне эндемичных для них зонах. Они относятся к группе оппортунистических инфекций и являются признаком быстрого прогрессирования СПИДа.
При ВИЧ-инфекции наиболее часто встречаются заболевания, вызванные условно-патогенной флорой — грибами рода Candida — Candida albicans.
Способствуют патологическому росту возбудителей множество факторов, главным из которых является резкое угнетение иммунитета. Поражения грибами рода кандида регистрируются в ротовой полости, на слизистой гениталий, в складках кожи и перианальной области. Заболевание со временем приобретает тяжелое течение. Отмечается сочетанное поражение кожи, слизистых оболочек и гениталий.
Постепенное снижение иммунитета приводит к распространению инфекции. Заболевание тяжело поддается лечению. Отличительной особенностью кандидоза при ВИЧ-инфекции является развитие болезни у молодых людей, ранее не получавших антибактериальные препараты, кортикостероиды или цитостатики.
Рис. 5. Поражение слизистой полости рта при кандидозе. Слева — острая форма заболевания. Язык гиперемирован, сосочки сглажены, отмечается жжение во рту при употреблении острой пищи. На фото справа — распространенный кандидоз полости рта.
Рис. 6. Кандидоз развивается у 85% ВИЧ-больных. На фото тяжелая форма кандидоза полости рта.
Рис. 7. Часто при ВИЧ-инфекции развивается кандидоз паховых складок и анальной области. Покраснение, зуд и жжение — основные признаки заболевания.
Рис. 8. Кандидозный вагинит. При кольпоскопии видны участки творожистого налета. Зуд и жжение в области наружных половых органов, обильные творожистые выделения из влагалища с неприятным запахом — основные симптомы заболевания.
Рис. 9. Острая форма кандидоза у женщины и мужчины. На фоне резкой гиперемии видны отдельные участки творожистого налета.
Рис. 10. Баланопостит, как последствие кандидоза (молочницы) у ВИЧ-больных.
Грибки (дерматофиты) — частая причиной сыпи при ВИЧ-инфекции. Наиболее часто у больных встречается руброфития, причиной которой является грибок Trichophyton rubrum (красный трихофитон). При заболевании поражается кожа межпальцевых промежутков (чаще на ногах), кожа стоп и ногти. Чуть реже поражается кожа крупных складок, туловища, лица и головы. Грибы долго могут паразитировать на коже человека, не вызывая патологии. Но при угнетении работы иммунной системы они начинают интенсивно размножаться. При ВИЧ-инфекции заболевание носит распространенный характер и трудно поддается лечению.
Рис. 11. Глубокая (фото слева) и подошвенная (фото справа) дерматофития часто встречаются у больных с ВИЧ-инфекцией. При сниженном иммунитете гноеродные бактерии быстро проникают в глубокие слои кожи и разрушают их, а сам грибок распространяется на всю подошву.
К условно-патогенным микроорганизмам относиться располагающийся в устьях волосяных фолликул дрожжеподобный грибок Pityrpsporum orbiculare. При снижении иммунитета грибы проникают в роговой слой эпидермиса и интенсивно размножаются, захватывая обширные участках тела на спине, груди, шее, плечах, животе, редко на коже конечностей.
Рис. 12. Сыпь на коже при отрубевидном лишае часто встречается у ВИЧ-больных. Характеризуется появлением пятен разной величины и конфигурации, имеющих склонность к периферическому росту и слиянию, резко очерчены, имеют разный оттенок — от розового до бурого, чаще цвета кофе с молоком.
Нередко у ВИЧ-больных развивается себорейный дерматит. До 40% больных страдает данным заболеванием на этапе ВИЧ-инфекции, от 40 до 80% больных — на этапе СПИДа.
Причиной себорейного дерматита являются липофильные грибы Malassezia furfur (Pityrosporum), которые паразитируют на кожных покровах многих людей в местах наибольшего скопления кожного сала: на волосистой части головы — Pityrosporum ovale, на коже туловища — Pityrosporum orbiculare. На фоне резкого угнетения иммунитета себорейный дерматит протекает тяжело и имеет склонность к генерализации. Его появление является негативным прогностическим признаком.

Рис. 13. Вид сыпи у ВИЧ-больных при себорейном дерматите кожи головы и лица.
Рис. 14. Себорейный дерматит лица.
Рис. 15. Тяжелая форма себорейного дерматита при СПИДе.
Сыпь при герпетических инфекциях
Герпетические инфекции регистрируются у каждого третьего больного ВИЧ-инфекцией. Их причиной являются α и γ-герпес-вирусы. Герпетические инфекции при ВИЧ-инфекции протекают тяжело, часто регистрируется рецидивирующее течение и атипичные формы локализации. Длительность инфекционного процесса более 1-го месяца при отсутствии причин, приводящих к иммуносупрессии — отличительная их особенность заболевания.
Вирусы герпеса при ВИЧ-инфекции поражают обширные участки, образованные язвы крупные по размеру и долго не заживают. Рецидивирующее течение заболевания является плохим прогностическим признаком и позволяет заподозрить переход ВИЧ-инфекции в стадию СПИДа. Наиболее часто высыпания у ВИЧ-больных локализуются на губах и лице, перианальной области и половых органах.
Вирусы простого герпеса 1-го типа (Herpes simplex virus 1) поражают слизистые оболочки глаз, полости рта, кожные покровы лица и верхней половины туловища.
Вирусы простого герпеса 2-го типа (Herpes simplex virus 2) поражают кожу ягодиц и нижних конечностей, слизистые оболочки и кожу половых органов.
Вирусы простого герпеса 3-го типа (Varicella zoster) вызывает ветряную оспу и опоясывающий лишай.
Вирусы герпеса человека 5-го типа (Cytomegalovirus) являются причиной развития цитомегаловирусной инфекции, вирусы герпеса человека 6-го и 7 -го типов — синдрома хронической усталости и депрессии иммунитета.
Вирусы герпеса 4-го типа (Эпштейна-Барр) вызывают инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, волосистую лейкоплакию языка, В-клеточную лимфому и др.
Вирусы герпеса 8-го типа являются причиной саркомы Капоши у больных СПИДом.
Рис. 16. Герпетические язвы на губах при ВИЧ-инфекции имеют большие размеры, кратерообразные, неправильной формы с резко гиперемированным дном (фото слева). Герпетические кератиты (фото справа) часто заканчиваются слепотой.
Рис. 17. Вид сыпи у ВИЧ-больных при поражении вирусами герпеса кожи лица. Высыпания множественные и являются плохим прогностическим признаком.
Рис. 18. Рецидивирующий герпес у больной СПИДом.
Рис. 19. Герпесное поражение кожи лица и слизистых оболочек губ у больных с резко сниженным иммунитетом. На фото справа геморрагическая форма герпеса.
Рис. 20. При распространенных высыпаниях заболевание часто осложняется присоединением вторичной инфекции, что наблюдается у лиц с резко сниженным иммунитетом.
Рис. 21. Наиболее тяжело опоясывающий лишай протекает у взрослых с тяжелым иммунодефицитом. Рецидивирующий характер заболевания, стойкая лимфаденопатия и сочетание с саркомой Капоши указывает на развитие СПИДа у больного. Опоясывающий лишай имеет множественные проявления — от везикулярных высыпаний до тяжелых поражений геморрагического и некротического характера. Его появление у лиц из групп риска является показанием к обследованию на ВИЧ-инфекцию.
Рис. 22. Герпесные высыпания в области промежности. Поражена кожа ягодиц и наружных половых органов женщины.
Рис. 23. На фото генитальный герпес у женщины (атипичная форма) и мужчины.
Рис. 24. У ВИЧ-больных нередко развивается герпетический проктит, проявляющийся болезненной эритемой и отеком перианальной области.
Рис. 25. Вид сыпи при ветрянке. Ветрянка у ВИЧ-больных имеет длительное течение — от нескольких недель до нескольких месяцев. Часто после выздоровления заболевание возобновляется вновь (рецидивирует).
Рис. 27. Саркома Капоши входит в группу мезенхимальных опухолей сосудистой ткани и является патогомоничным признаком ВИЧ-инфекции. Встречается у 90% больных СПИДом, лиц молодого возраста (до 35-и лет). У трети из них высыпания локализуются в полости рта. Болезнь носит распространенный характер и быстро прогрессирует.
Рис. 28. Пятна, узелки, бляшки и опухолевидные образования — характерные признаки сыпи у ВИЧ-больных с саркомой Капоши. Чем ниже иммунитет, тем короче жизнь больного. До 80% из них умирают в течение первых 2-х лет.
Рис. 29. Внеузловые (экстранодальные) высокодифференцированные неходжкинские В-клеточные лимфомы в стадии СПИДа регистрируются у 46% больных. При заболевании поражается центральная нервная система, желудочно-кишечный тракт, печень и костный мозг.
Рис. 30. Неходжкинская лимфома Беркитта является опухолью высокой степени злокачественности. Развивается из В-лимфоцитов, быстро распространяется за пределы лимфатической системы. Интоксикация, лихорадка, исхудание, ночные поты и локальный зуд, отек челюсти и шеи, кишечная непроходимость и кровотечения — основные симптомы заболевания.
Сыпь при ВИЧ-инфекции поксвирусной природы
У лиц с ВИЧ-инфекцией сыпь на лице, шее, груди, подмышечных впадинах, тыла кистей, предплечьях, лобковой области, наружных половых органах и внутренней поверхности бедер может быть проявлением контагиозного моллюска. Его причиной являются два типа поксвирусов (вирусов оспы). Наиболее подвержены заболеванию лица с ослабленным иммунитетом. При контагиозном моллюске на кожных покровах появляются множественные высыпания, имеющие полусферическую форму, размером с булавочную головку розоватого или молочного цвета с пуповидным вдавлением в центре, достигающих размеров до 1,5 см. В узелках различается белая творожистая масса, которая представляет собой среду обитания вирусов. При СПИДе болезнь быстро прогрессирует.
Рис. 31. На фото сыпь при контагиозном моллюске.
Сыпь при ВИЧ-инфекции папилломавирусной природы
Вирусами папилломы человека (ВПЧ) инфицировано до 70% населения Земли. Сегодня изучено более 100 типов вирусов. У ВИЧ-инфицированных больных папилломавирусная инфекция часто является причиной сыпи на коже и слизистых оболочках.
- Неонкогенные ВПЧ вызывают развитие подошвенных и вульгарных бородавок.
- Онкогенные типы вирусовнизкой степени озлокачествления являются причиной остроконечных кондилом, эндоуретральных кондилом, кондилом шейки матки, бородавчатой эпидермрмодисплазии, ларингеального папиломатоза, гигантской кондиломы Бушке—Левенштейна, верруциформной эпидермодисплазии Левандовского-Лютца.
- Онкогенные типы папилломавирусов высокой степени озлокачествления являются причиной развития плоских кондилом, дисплазии шейки матки, рака шейки матки и влагалища, наружных половых органов у мужчин и женщин, области анального отверстия.
У ВИЧ-больных частота заболеваний, вызванных ВПЧ, значительно возрастает. Их течение тяжелое и затяжное. Характерны нетипичные локализации.
Рис. 32. У ВИЧ-больных часто отмечается появление вульгарных бородавок. Они множественные, постепенно увеличиваются в размерах, процесс имеет склонность к генерализации.
Рис. 33. Бородавки у ВИЧ-больных.
Рис. 34. Остроконечные кондиломы на половых органах часто регистрируются у ВИЧ-больных и зависят от числа половых партнеров. Чем ниже иммунитет, тем больше разрастаются кондиломы, вплоть до образования обширных конгломератов.
Рис. 35. Остроконечные кондиломы в области анального отверстия и на языке — частый признак ВИЧ-инфекции. Возникают после половых сношений.
Рис. 36. На фото гигантские остроконечные кондиломы Бушке-Левенштейна. Располагается на половых органах, аноректальной и паховых областях. Часто озлокачествляются.
Рис. 37. Вирус папилломы человека является причиной дисплазии (фото слева) и рака шейки матки (фото справа). Беспорядочная половая жизнь способствует распространению инфекции. Дисплазия шейки матки в 40 — 64% случаев перерождается в раковую опухоль. Нормальная иммунная система сдерживает этот процесс на многие годы (15 — 20 лет). При слабой иммунной системы переход в раковую опухоль происходит в течение 5 — 10 лет.
Сыпь при ВИЧ-инфекции бактериальной природы
На фоне резкого угнетения иммунной системы у ВИЧ-больных часто развиваются поверхностные и глубокие стрепто- и стафилодермии в виде фолликулитов, импетиго, эктим и целлюлита.
Рис. 38. Вид сыпи у больных СПИДом при бациллярном ангиоматозе. Причиной заболевания являются бактерии рода Bartonella. Папулы фиолетовой или ярко-красной окраски, формирующие болезненные узлы — основные элементы сыпи при бациллярном ангиоматозе.
Рис. 39. Норвежская чесотка развивается у лиц с резко сниженным иммунитетом, в том числе у больных СПИДом. Членистоногие паразиты чесоточные клещи — главная причина заболевания.
Сыпь при ВИЧ-инфекции позволяет не только заподозрить проявления иммунодефицита, но и прогнозировать течение заболевания и своевременно назначить антиретровирусную терапию.
Читайте также:


