Вич инфекция при стоматологиях
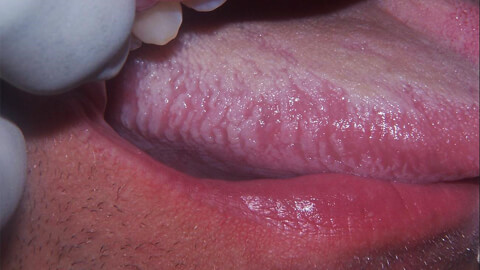
Патологические изменения органов ротовой полости, а также заболевания слизистой оболочки рта являются одним из симптомов присутствия вируса иммунодефицита в организме. Не следует однако думать, что наличие стоматологических проблем может свидетельствовать о заражении вирусом иммунодефицита. Чтобы понять, каким образом связаны заболевания ротовой полости с ВИЧ-инфекцией, стоит подробнее поговорить о вирусе иммунодефицита и его жизнедеятельности.
Что такое ВИЧ? Чем является ВИЧ-инфекция
Вирус иммунодефицита человека или ВИЧ, был идентифицирован и описан сравнительно недавно. Внедряясь в организм человека, он поражает в первую очередь клетки-макрофаги и Т-лимфоциты, ответственные за распознавание и уничтожение враждебных бактерий. Таким образом, иммунный барьер организма теряет способность сопротивляться как внешним бактериальным атакам, так и внутренней условно-патогенной флоре.
Передается вирус иммунодефицита исключительно половым путем или путем прямого контакта здорового организма с зараженной кровью. Передача вируса при бытовом или пищевом контакте невозможна.
ВИЧ инфекцией называют медленно текущее заболевание вызванное вирусом и протекающее на фоне подавленного иммунитета. С момента внедрения вируса до клинических проявлений заболевания могут пройти годы. Весь этот период вирус никак себя не проявляет, и диагностировать его присутствие можно только лабораторным методом.
ВИЧ-инфекция полости рта и ее причины
Воспалительные процессы в слизистых тканях ротовой полости являются одним из первых симптомов активизации вируса. Связано это с особенностью строения ротовой полости и ее постоянным контактом с агрессивной внешней средой. Чаще всего слизистая оболочка поражается вирусом простого герпеса, грибком Candida, вирусом Эпштейна-Барр, паппиломавирусами. Бактериальные заражения вызывают стрептококки и стафилококки, которые не сдерживаются больше местным иммунитетом. В условиях подавляемого вирусом иммунитета, периоды ремиссии становятся короче, а воспалительные процессы носят остро прогрессирующий характер. Вовремя назначенные дополнительные исследования позволяют правильно назначить курс поддерживающей терапии, так как заболевания слизистой оболочки рта напрямую симптомом ВИЧ-инфекции не являются.
На основании предположительной связи с ВИЧ, инфекции полости рта разделяют на три группы.
К 1-й группе относятся патологии наиболее тесно связанные с вирусом иммунодефицита:
Ко 2-й группе заболеваний относятся поражения в меньшей степени, ассоциируемые с симптомами ВИЧ-инфекции:
- тромбоцитопеническая пурпура (множественные кровоизлияния);
- патология слюнных желез;
- вирусные инфекции (герпес).
К 3-й группе относятся заболевания, которые часто бывают при ВИЧ-инфекции, но с ней не связаны. Ниже будут рассмотрены заболевания из первой группы, как наиболее характерные для состояния иммунодефицита.
Симптомы ВИЧ-инфекции в полости рта

Вирус простого герпеса присутствует у большинства людей. Инфекция сохраняется в организме на протяжении жизни и не доставляет особых проблем, кроме редких высыпаний на губах.
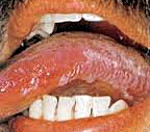
У ВИЧ-инфицированных герпесные высыпания носят хронический характер с редкими стадиями ремиссии. Его отличают пузырьковые высыпания вокруг рта и на слизистых тканях. При вскрытии пузырьков возникают болезненные эрозии, перетекающие в язвы довольно больших размеров. Также замечается проявление опоясывающего герпеса и высыпаний в нетипичных для него местах.
Клинические проявления недуга выглядят, как деформированная слизистая ткань, внешне напоминающая складки или волоски. Зона локализации: боковые части языка и внутренняя поверхность щек. Болезненные ощущения, как правило, отсутствуют.
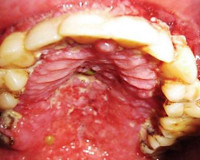
В данном случае инфекция проявляет себя, как острое воспаление десен. Начинаясь с обычной кровоточивости десен, заболевание быстро переходит в острую форму. При адекватной терапии потери зубов можно избежать.
Это один из самых характерных симптомов ВИЧ-инфекции в клинической стадии проявления. Опухоль образуется из лимфатических сосудов, во рту располагается возле корня языка, реже на деснах.
Диагностика при подозрениях на ВИЧ-инфекцию
Для дифференцированной диагностики ВИЧ-инфекции от схожих стоматологических заболеваний используют следующие анализы:
- Анализ крови на реакцию ПЦР (направлено на выявление ВИЧ).
- Методика иммунноблоттинга.
- Иммуноферментный анализ.
- Проверка иммунного статуса.
При неясных результатах могут быть назначены дополнительные исследования крови, а также бактериологические исследования. Ранняя диагностика первопричины заболеваний способна значительно облегчить протекание болезни.
Лечение заболеваний полости рта при ВИЧ-инфекции
Тщательное лечение стоматологических заболеваний при ВИЧ на ранней стадии их обнаружения обычно имеет позитивный прогноз. Направлено оно на подавление бактерий антибиотиками широкого спектра действия. Следует заметить, что важной составляющей является специфическая иммунная терапия, укрепляющая Т-клеточный иммунитет.
Важно! Хотя препаратов излечивающих ВИЧ не существует, ранняя поддерживающая терапия способна долго сдерживать проявление болезни без снижения качества жизни.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Итак, поговорим о том, что такое ВИЧ-инфекция в стоматологии. Здесь есть несколько моментов, которые стоит обсудить. Первое: высока ли вероятность получить эту инфекцию. Второе: как поступить, если заразили ВИЧ в стоматологии. И третье: где должны лечить зубы ВИЧ-инфицированные, а также как проходит прием больных ВИЧ в стоматологии.
Условия заражения ВИЧ в стоматологии
В принципе, вероятность заразиться ВИЧ-инфекцией в стоматологии весьма невелика. Да, этот вирус передается через кровь. Да, на медицинских инструментах эта кровь остается. И, конечно же, при лечении зубов неизбежны повреждения полости рта, при которых кровь будет попадать на медицинский инструмент.
Но стоит помнить, что врач-стоматолог – это не деревенский знахарь, он отлично осведомлен о санитарных нормах, и знает, как правильно проводится стерилизация. К тому же, стоит учесть, что вирус ВИЧ не способен долго выживать за пределами человеческого тела. Для успешной его передачи должны выполняться следующие условия:
- Первое – высокая концентрация вируса в крови. Если зараженный ВИЧ постоянно принимает препараты для подавления инфекции, передать ее другому человеку он не сможет. Вообще и никак.
- Второе – для передачи нужно достаточно большое количество крови. Микроскопической капли, которую не заметит глаз, здесь точно недостаточно.
- Третье – температура в помещении не выше комнатной. Уже при 60 градусах по Цельсию вирус погибает. А если инструмент прокипятить – ВИЧ не выживет, ни при каких обстоятельствах. И врачи об этом прекрасно осведомлены.
- Четвертое – естественно, нужна ранка или порез, через которую инфекция попадет в кровь. По-другому заразиться не получится.
Конечно же, в кабинете стоматолога могут присутствовать все перечисленные условия: комнатная температура, шанс попадания на инструмент большого количества крови с высокой концентрацией вируса, и наличие ранки у пациента, которого потенциально могут заразить.
Только надо помнить: клиника не сможет получить лицензию, если в ней не будут следовать всем предписанным санитарным нормам.
Но для того, чтобы уменьшить риск, стоит обратить внимание на общее состояние клиники, хотя бы на то, насколько там чисто. Еще можно спросить у врача, как проводится дезинфекция – честно, хороший врач легко опишет процедуру, хотя бы в общих чертах, так как подробности обычный пациент все равно едва ли поймет. Наконец, чтобы успокоить себя, стоит сдать кровь на ВИЧ-анализ. Это несложно, зато не останется никаких сомнений.
Действия при заражении ВИЧ в стоматологии
Допустим, пациенту очень не повезло, и каким-то образом он заразился ВИЧ в стоматологии. Первое, и самое важное правило – не паниковать! Да, это опасный вирус, но с ним можно жить полноценной жизнью, так как методы его подавления уже давно разработаны и успешно применяются.
Сначала стоит убедиться, что заражение ВИЧ произошло именно в стоматологии. Все же, гораздо выше вероятность заразиться им, например, от своего полового партнера, чем в клинике. Если уверенность стопроцентная – надо обращаться в правоохранительные органы.
Конечно, в теории можно договориться с руководством клиники о компенсации. Но лучше действовать по закону. Ведь если врач допустил заражение, значит, он уже нарушил ряд правил дезинфекции.
Затем нужно потребовать у клиники компенсации, руководствуясь своим юридическим правом. Обследование у врача, назначение соответствующего лечения ВИЧ – все это потребует определенных затрат. И клиника обязана будет эти затраты компенсировать. Плюс к тому прибавка за моральный ущерб. В общем, не стоит стесняться – нужно требовать денег за все те неприятности, которые случились по вине врачей.
ВИЧ-инфицированные и правила их лечения в стоматологии
Но некоторые врачи все равно отказывают пациентам в лечении, используя самые разные предлоги. И здесь надо запомнить: закон находится на стороне пациента. Заражение ВИЧ не является поводом для отказа в предоставлении врачебных услуг.
Еще надо напомнить стоматологу, что наличие у пациента ВИЧ-инфекции – это конфиденциальная информация. И врач не имеет права использовать эту информацию для других целей, кроме как для более эффективного оказания помощи больному.
Здоровым же пациентам стоит учесть: если врач не желает оказывать помощь ВИЧ-инфицированному, то это повод насторожиться. Ведь он либо боится заразиться сам, либо боится заразить других пациентов.
И в том, и в другом случае стоит задуматься – насколько хорошо проводят в клинике дезинфекцию, если врач боится подобного заражения? И насколько он хорош как специалист? Возможно, стоит поискать более квалифицированного стоматолога, который может лечить любых пациентов, независимо от их состояния здоровья.
Заключение
Итак, суммируя все вышесказанное: ВИЧ-инфекция в стоматологии – явление крайне редкое, и опасаться ее обычно не стоит. Если врачи заразили ВИЧ в стоматологии, то они же обязаны компенсировать все затраты на лечение. Наконец, ответ на вопрос, о том, где должны лечить зубы ВИЧ-инфицированные, простой – там же, где и все остальные. Прием больных ВИЧ в стоматологии проходит в тех же клиниках, у тех же самых врачей.
Уже к 80-м годам было известно более 15 симптомов поражения слизистой оболочки полости рта и пародонта, проявляющихся на разных стадиях инфекционного процесса. В 1985 году Дэвид Хо с соавторами определяет наличие ВИЧ в ротовой жидкости. Несмотря на незначительный риск передачи вируса при стоматологических вмешательствах, врача-стоматолога относят к первой группе риска по гепатиту и ВИЧ.
На фоне стремительного роста числа инфицированных и высокой интенсивности эпидемического процесса в нашей стране описаны случаи передачи через полость рта ВИЧ от больного ребенка матери, и наоборот. В России проблемы СПИДа в стоматологии начинают изучаться с конца 80-х годов, чему в значительной степени способствовало выделение гранта АМН на такого рода исследовательскую работу (1990).
На основании анализа эпидемиологических анкет изучения состояния полости рта на различных стадиях инфекционного процесса у 94 пациентов, инфицированных ВИЧ, можно выделить следующие рекомендации (ВОЗ, 1986):
- врач-стоматолог должен знать симптомы поражения полости рта на разных стадиях инфекционного процесса, кок и патогенез этого заболевания;
- врач-стоматолог может участвовать в постановке диагноза “инфекция ВИЧ” от начала до терминальной стадии;
- врачу-стоматологу необходимо помнить, что через полость рта может передаваться не только ВИЧ, но и возбудители оппортунистических инфекций: туберкулеза, цитомегаловирусной инфекции, простого герпеса (слюна, кровь и аэрозоли, образующиеся при препарировании зубов);
- врач-стоматолог обязан оказать инфицированному ВИЧ адекватную стоматологическую помощь при строгом соблюдении правил асептики и антисептики.
Клинические проявления ВИЧ-инфекции в полости рта многообразны. Грибковые, вирусные, бактериальные поражения, новообразования в виде саркомы Капоши, Р-клеточной лимфомы в популяции лиц 20-27 лет встречаются гораздо чаще. В стадии инкубации врачу-стоматологу предположить диагноз “ВИЧ-инфекция” невозможно ввиду отсутствия значимых симптомов. В острой стадии встречаются катаральные явления в виде стоматита, гингивита и мононуклеозоподобных состояний.
ВИЧ-инфекцию отличают по атипии мононуклеаров, реакции Пауль Бунеля и анамнезу. При переходе ВИЧ-инфекции в стадию лимфаденопатии в 58% случаев могут незначительно увеличиваться регионарные головные, шейные, подчелюстные, подподбородочные, околоушные лимфатические узлы без видимых “стоматологических” причин. Прогностическое значение этого симптома возрастает при выявлении в анамнезе факторов риска (наркомания, проституция, гомосексуализм, частые переливания крови, венерические заболевания).
Грибковые поражения в полости рта при ВИЧ-инфекции встречаются в виде острого эритематозного псевдомембранозного кандидоза. Это снимающиеся шпателем мягкие крупчатые налеты на языке, слизистой оболочке щек, иногда на фоне красных пятен, иногда с разрастаниями (гиперпластические формы) гриба кандида (отмечены у 83,3% инфицированных ВИЧ). В литературе описаны случаи глубоких микозов у ВИЧ-инфицированных пациентов: гистоплазмоза и др.
Особенно тяжело протекают у ВИЧ-инфицированных бактериальные инфекции (БИ) в виде язвенно-некротических поражений десны и нёба, гингивит, пародонтит. Поддаются лечению метранидазолом с трудом. В сочетании с факторами риска и лимфаденопатией прогностическое значение БИ увеличивается. Описаны случаи клебсиеллеза языка у ВИЧ-инфицированных, хотя они могут появляться и при химиотерапии новообразований.
Или, например, вишнево-фиолетовые, лиловые пятна, узелки, узоры саркомы Капоши на десне, языке, нёбе, особенно у лиц молодого возраста. В 91,7% случаев они тоже свидетельствуют о ВИЧ-инфекции. Иногда у этой группы пациентов встречаются В-клеточные лимфомы альвеолярных отростков, нёба.
Оказание стоматологической помощи ВИЧ-инфицированному пациенту должно осуществляться с необходимыми мерами предосторожности и при неукоснительном выполнении правил дезинфекции и стерилизации. Только так можно избежать заражения по цепочке пациент-врач-пациент, инфицирования вспомогательного медперсонала, внутрибольничного распространения инфекции.
Вероятность контакта с ВИЧ при оказании зубоврачебной помощи невелика, порядка 0,85%, тем не менее стоматологов относят к профессиональной группе риска наряду с некоторыми другими специалистами-медиками.
Основную опасность для врача-стоматолога представляет загрязнение кожи, слизистой оболочки глаз, рта, носа, инфицированной кровью или другими биожидкостями пациента. При этом, например, ротовая жидкость (слюна) считается малоопасной, так как содержание в ней ВИЧ у больного СПИДом ничтожно мало по отношению к содержанию вируса в крови. Риск заражения возрастает при повреждении кожи рук острыми борами, дрилями, корневыми или инъекционными иглами.
Следует твердо помнить: любой пациент может быть носителем вируса. Поэтому все манипуляции в полости рта при работе с каждым пациентом всегда должны проводиться с использованием “барьерных средств”: перчаток, маски, очков, халата.
Доказано, что в стоматологии, где большинство манипуляций носит инвазивный характер, передача вируса иммунодефицита человека наряду с другими инфекционными агентами может происходить и при использовании нестерильных игл, шприцев, боров, эндодонтических и прочих инструментов. Более того, ВИЧ, например, не погибает в результате протирания инструмента ваткой, смоченной спиртом. Поэтому сепароционные металлические диски, кроме алмазного, являются одноразовыми, и их следует выбрасывать после каждого приема пациента.
Все манипуляции в полости рта необходимо проводить в перчатках. Хирургические и “смотровые” перчатки должны быть одноразовыми. Важно помнить, что вирусоносители - люди с ослабленным иммунитетом, поэтому манипуляции рекомендуется выполнять в стерильных перчатках инструментами, полностью свободными от всех микроорганизмов, включая споры бактерий и грибов.
Эффективная профилактика ВИЧ-инфицирования пациента и медработника в зубоврачебном кабинете и зуботехнической лаборатории возможна и должна осуществляться при строгом соблюдении правил дезинфекции и стерилизации.
О некоторых особенностях ВИЧ
1. Вирусу иммунодефицита человека присуща уникальная изменчивость. Считают, что в организме человека по мере прогрессирования инфекции от бессимптомной до манифестной происходит эволюция вируса от менее вирулентного к более вирулентному варианту;
2. Генетический аппарат ВИЧ обладает рядом дополнительных генов, отсутствующих у других ретровирусов, и поэтому скорость его транскрипции в тысячу раз выше, чем у других вирусов;
3. ВИЧ встраивается в хромосомы пораженной клетки, и инфекция, таким образом, “приговаривает” пораженный организм к пожизненному носительству вируса;
4. ВИЧ относится к ретровирусом, разрушающим пораженные им лимфоциты-помощники, что ведет к глубоким нарушениям всей иммунной системы больного.
ВИЧ-инфекция полости рта - патологические изменения органов полости рта, наблюдающиеся у инфицированных вирусом иммунодефицита пациентов. При вторичном иммунодефиците начинается активное размножение условно-патогенной и патогенной флоры. Это приводит к развитию инфекционно-воспалительных, дегенеративных и онкологических процессов в полости рта: гингивита, пародонтита, хейлита, вирусных и грибковых поражений, саркомы Капоши и др. Диагностика ВИЧ осуществляется лабораторными методами и направлена на обнаружение в крови самого вируса, антител к нему и оценку состояния клеточного звена иммунной системы. Эффективное лечение на сегодняшний день не разработано, основой терапии являются антиретровирусные препараты.
Общие сведения
ВИЧ-инфекция полости рта – это группа стоматологических заболеваний, развивающихся одними из первых у пациентов с приобретенным иммунодефицитом. Патологические изменения полости рта у ВИЧ-инфицированных диагностируются в 30-80% случаев и позволяют не только заподозрить наличие заболевания, так и сделать выводы о его прогрессирующем течении либо неэффективности антиретровирусной терапии. От момента инфицирования ВИЧ до появления первых клинических признаков может пройти от 2-х до 5-ти лет, в течение которых пациент не предъявляет каких-либо жалоб, но при этом является потенциально опасным. Настороженность стоматологического персонала и знание клинической картины ВИЧ в полости рта позволяет диагностировать заболевание на ранних стадиях и направить пациента на специфическое лечение.

Причины ВИЧ-инфекции полости рта
Вирус поражает клетки-хелперы Т4 субпопуляции лимфоцитов и разрушает систему клеточного иммунитета. Ткани полости рта одними из первых теряют резистентность к оппортунистической и патогенной флоре. Чаще всего они поражаются грибком Candida albicans, вирусом простого герпеса, вирусом Эпштейна-Барр, папилломавирусами. Бактериальные инфекции вызываются ассоциациями возбудителей (анаэробы, стрепто- и стафилококки). Среди представителей анаэробной флоры лидируют фузобактерии, спирохеты, бактероиды и пептострептококки. Начинается активная пролиферация возбудителей, но на фоне подавления Т-звена иммунитета организм не может оказать сопротивления инфекции. Для пациентов с ВИЧ характерна постоянная смена стадий ремиссии и рецидива, прогрессирующее ухудшение состояния, нарастание клинической симптоматики и постепенное формирование полного синдрома необратимого вторичного иммунодефицита с летальным исходом.
В стоматологии клинические формы ВИЧ в полости рта разделяются на 3 группы, исходя из степени предположительной связи с инфицированием. К первой группе относятся патологические процессы, наиболее тесно связанные с вирусом иммунодефицита (кандидоз, волосатая лейкоплакия, ВИЧ-гингивит, язвенно-некротический гингивит, ВИЧ-пародонтит, саркома Капоши, нон-Ходжскинская лимфома). Вторую группу составляют поражения, в меньшей степени ассоциированные с ВИЧ (атипичные язвы, идиопатическая тромбоцитопеническая пурпура, патология слюнных желез, вирусные инфекции). В обширную третью группу входят поражения, которые могут быть при ВИЧ-инфекции, но не связаны с ней.
Симптомы ВИЧ-инфекции полости рта
Известны многочисленные клинические проявления ВИЧ-инфекции в полости рта. У 75% пациентов диагностируется кандидоз, чаще всего в псевдомембранозной форме. При осмотре выявляется беловато-серый творожистый налет на внутренней поверхности щек, неба, языка и десен. При снятии налета шпателем обнажается изъязвленная поверхность. Реже встречается гиперпластическая форма, характеризующаяся наличием плотных белых очагов, спаянных со слизистой оболочкой, и атрофическая (эритематозная), при которой наблюдаются красные пятна без налета. Пациентов беспокоит чувство жжения.
Следующей распространенной патологией является герпетический гингивостоматит. Его отличают многочисленные пузырьковые высыпания по всей слизистой оболочке и вокруг рта. После вскрытия пузырьков образуется поверхность с очагами эрозий. При волосатой лейкоплакии обнаруживаются белые складки или ворсинки на слизистой, плотно спаянные с окружающими тканями. Чаще всего они располагаются по краю языка. Пациент может жаловаться на легкое жжение и боль. Заболевание встречается в 98% случаев инфицирования вирусом иммунодефицита. Еще одной распространенной формой ВИЧ в полости рта является язвенно-некротический гингивостоматит. Заболевание начинается с кровоточивости десен и постепенно прогрессирует, приводя к разрушению тканей периодонта вплоть до остеомиелита.
Если при осмотре выявляется сыпь с болезненными розовыми, фиолетовыми, красными пятнами или узелками на слизистой оболочке твердого неба, можно думать о саркоме Капоши. Она представляет собой злокачественную лимфангиому. Благодаря достижениям современной терапии сейчас в клинической практике саркома Капоши встречается гораздо реже. Помимо этого, существует целый ряд патологических процессов со стороны органов полости рта, указывающих на наличие вируса ВИЧ (хейлит, глоссит, язвы, телеангиэктазии и др.), но их распространенность менее велика.
Диагностика и лечение ВИЧ-инфекции полости рта
Главным диагностическим инструментом ВИЧ-инфекции являются лабораторные данные. С момента инфицирования и до появления клинически значимых симптомов может пройти несколько лет, но даже при отсутствии жалоб пациент является потенциально опасным и служит источником заражения для других людей. При лабораторной диагностике используют реакцию ПЦР для выявления РНК вируса, метод иммунного блоттинга для обнаружения антител к отдельным антигенам, обнаружение антител к ВИЧ методом иммуноферментного анализа и исследование иммунного статуса. При необходимости исследуют кровь пациента на наличие антител к вирусу простого герпеса, цитомегаловирусной инфекции, токсоплазме и т. д.
При подозрении на ВИЧ необходимо проводить дифференциальную диагностику с такими заболеваниями как истинная лейкоплакия, лейкоплакия курильщика, контактные аллергические реакции, гиперпластический кандидоз, красный плоский лишай. При изучении анамнеза важно выявить причины, которые могли бы повлиять на работу иммунной системы, например, прием цитостатиков и кортикостероидов. Необходимо учитывать профессиональные и социальные особенности пациента, его образ жизни.
Терапия ВИЧ базируется на комплексной программе, основой которой являются антиретровирусные препараты: ингибиторы обратной транскриптазы (ламивудин, диданозин, зидовудин) и ингибиторы протеазы ВИЧ (саквинавир, нелфинавир, индинавир). Для лечения сопутствующих ВИЧ-ассоциированных состояний, вызванных размножением условно-патогенной и патогенной флоры, используются антибиотики широкого спектра действия, противогрибковые и противовирусные препараты, средства, подавляющие рост анаэробной флоры и противоопухолевые препараты (циклофосфан, метотрексат). Важным звеном терапии ВИЧ является специфическая иммунотерапия для укрепления Т-клеточного иммунитета (ВИЧ-1-специфический иммуноглобулин, смесь моноклональных антител).
Прогноз и профилактика ВИЧ-инфекции полости рта
При обнаружении заболевания на ранней стадии и своевременном начале терапии прогноз относительно благоприятный. Комплексные меры, замедляющие размножение вируса, позволяют поддерживать нормальный иммунный ответ и противостоять оппортунистическим заболеваниям.
Профилактика ВИЧ-инфекции сводится к тщательному контролю трех путей передачи вируса. Чаще всего возбудитель передается половым путем, поэтому при любых контактах необходимо пользоваться качественными барьерными методами контрацепции. Для профилактики парентеральной передачи возбудителя в медицинских учреждениях и организациях, оказывающих косметологические и эстетические услуги, должны тщательно соблюдаться все санитарно-эпидемические требования к асептике и антисептике. Для предотвращения вертикального пути передачи (от матери к ребенку) необходимо тщательное обследование беременных женщин на ВИЧ и, при наличии положительного результата, тщательное наблюдение за будущей мамой.
В настоящее время ВИЧ является остросоциальной проблемой и серьезной угрозой здоровью населения. Осведомленность стоматологов о симптомах ВИЧ в полости рта помогает заподозрить заболевание на ранней стадии и направить пациента на обследования для уточнения диагноза.
В связи с продолжающимся ростом распространенности ВИЧ-инфекции вероятность встречи врача-стоматолога с ВИЧ-инфицированными пациентами постоянно увеличивается. У многих из этих пациентов могут быть различные проявления болезни в полости рта. Медицинские работники стоматологической службы не могут отказать в выполнении своих профессиональных обязанностей больным СПИДом и ВИЧ-инфицированным пациентам. Это потребует от стоматологов знаний не только симптомов поражения полости рта и пародонта, но и основных принципов профилактики ВИЧ-инфекции.
При стоматологических манипуляциях неизбежны повреждения слизистой оболочки полости рта, возникновение кровотечений. При этом возникает инфицирование медицинского инструментария, слепков, протезов, возможно рассеивание аэрозолей, содержащих кровь, слюну при использовании высокоскоростных стоматологических установок. На приеме у стоматолога могут оказаться пациенты, не знающие или скрывающие свое заболевание, больные в стадии инкубации, которые могут стать источником инфекции для других пациентов и для персонала лечебного учреждения.
Медицинский персонал стоматологических кабинетов и отделений относится к группе профессионального риска. Чтобы предотвратить заражение персонала при проведении стоматологических манипуляций, стоматолог должен знать пути и факторы, реализующие передачу ВИЧ, а оказание стоматологической помощи должно осуществляться с соблюдением необходимых мер предосторожности и при неукоснительном выполнении правил дезинфекции и стерилизации медицинского и стоматологического инструментария.
Наиболее часто встречающееся злокачественное заболевание полости рта:
- Саркома Капоши;
- Ангулярный хейлит , вызванный грибком Candida albicans;
- Эритематозный кандидоз;
- Псевдомембранозный кандидоз;
- ВИЧ-гингивит (линейная эритема десен);
- Некротический гингивит и пародонтит;
- Герпетические язвы при ВИЧ-инфекции;
- "Волосистая" лейкоплакия;
- Бородавка вирусная;
- Афтозные изъязвления;
- В-клеточная (не Ходжкинская) лимфома.
ВИЧ-инфекция болезнь, вызванная вирусом иммунодефицита человека - инфекционное хроническое заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (СПИД), сопровождающегося развитием оппортунистических инфекций и вторичных злокачественных новообразований. СПИД - состояние, развивающееся на фоне ВИЧинфекции и характеризующееся появлением одного или нескольких заболеваний, отнесенных к СПИДиндикаторным.
Источником ВИЧ-инфекции являются люди, инфицированные ВИЧ на любой стадии заболевания, в том числе в инкубационном периоде. • Механизм и факторы передачи. • ВИЧ-инфекция может передаваться при реализации как естественного, так и искусственного механизма передачи.
К естественному механизму передачи ВИЧ относятся:
- • Контактный, который реализуется преимущественно при половых контактах (как при гомо-, так и гетеросексуальных) и при контакте слизистой или раневой поверхности с кровью.
- • Вертикальный (инфицирование ребенка от ВИЧинфицированной матери: во время беременности, в родах и при грудном вскармливании. )
К искусственному (артифициальному) механизму передачи относятся:
- • Артифициальный при немедицинских инвазивных процедурах, в том числе :
- внутривенном введении наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов),
- при проведении косметических, маникюрных и педикюрных процедур нестерильным инструментарием.
- • Артифициальный при инвазивных вмешательствах в ЛПО:
- при переливании крови, ее компонентов,
- пересадке органов и тканей,
- использования донорской спермы, донорского грудного молока от ВИЧ-инфицированного донора,
- через медицинский инструментарий для парентеральных вмешательств, изделия медицинского назначения, контаминированные ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
Можно совершенно точно утверждать, что ВИЧ не передается москитами, комарами, блохами, пчелами и осами. ВИЧ не передается при бытовых контактах. Не описано ни одного случая заражения через не содержащие кровь слюну и слезную жидкость. Поскольку ВИЧ не передается со слюной, нельзя заразиться через общие стаканы, вилки, бутерброды или фрукты. По мнению ведущих специалистов попадания на неповрежденную кожу инфицированных биологических жидкостей (например, крови) для передачи вируса недостаточно.
Основными факторами передачи возбудителя являются биологические жидкости человека:
- • кровь,
- • компоненты крови,
- • сперма,
- • вагинальное отделяемое,
- • грудное молоко.
Основными группами риска заражения ВИЧ-инфекцией группами населения являются:
- • потребители инъекционных наркотиков (ПИН),
- • коммерческие секс-работники (КСР),
- • мужчины, имеющие секс с мужчинами (МСМ).
Группу повышенного риска заражения ВИЧ представляют: клиенты КСР, половые партнеры ПИН, медицинские работники, в т. ч. стоматологи, заключенные, беспризорные дети, лица, имеющие большое число половых партнеров, мигрирующие слои населения (водители-дальнобойщики, сезонные рабочие, в том числе иностранные граждане, работающие вахтовым методом и другие)
Инкубационный период при ВИЧ-инфекции - это период от момента заражения до ответа организма на внедрение вируса (появление клинической симптоматики или выработки антител) составляет, как правило, 2 -3 недели, но может затягиваться до 3 -8 месяцев, иногда до 12 месяцев. В данном периоде у инфицированного антитела к ВИЧ не обнаруживаются, в связи с чем возрастает риск передачи от него инфекции во внутрибольничных очагах, в том числе при переливании крови и ее компонентов.
Стадии течения ВИЧ-инфекции:
- • острая фаза (от 1 -5 суток до 6 мес. )
- • латентная инфекция или субклиническая стадия (от 2 до 10 лет)
- • стадия манифестных проявлений (пре. СПИД и СПИД).
У 30 -50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями: лихорадка, лимфаденопатия, эритематозномакулопапулезная сыпь на лице, туловище, иногда на конечностях, миалгии или артралгии, диарея, головная боль, тошнота и рвота, увеличение печени и селезенки, неврологические симптомы. Эти симптомы имеют разную степень выраженности. В редких случаях уже на этой стадии могут развиваться тяжелые вторичные заболевания, приводящие к гибели пациентов. В данном периоде возрастает частота обращаемости инфицированных в ЛПО; риск передачи инфекции - высокий, в связи с большим количеством вируса в крови.
Продолжительность субклинической стадии в среднем составляет 5 -7 лет (от 2 до 10 лет, иногда более), клинические проявления кроме лимфоаденопатии отсутствуют. В этой стадии в отсутствие проявлений инфицированный длительно является источником инфекции. Во время субклинического периода продолжается размножение ВИЧ и снижение количества CD 4 лимфоцитов в крови.
Стадия вторичных заболеваний.
На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические). Первоначально это преимущественно поражения кожи и слизистых, затем органные и генерализованные поражения, приводящие к смерти пациента. А именно: легочной туберкулез внелегочной туберкулез немотивированная потеря веса (более 10% за 6 месяцев) пневмоцистная пневмония рецидивирующая тяжелая рентгенологически подтвержденная пневмония (2 и более эпизода за год) ЦМВ-ретинит + колит инфекция, вызванная вирусом простого герпеса (хроническая или персистирующая в течение 1 мес. и более) ВИЧ-ассоциированная кардиопати ВИЧ-ассоциированная нефропатия энцефалопатия саркома Капоши и ВИЧ-ассоциированные опухоли. токсоплазмоз криптоспоридиоз криптококковый менингит погрессирующая мультифокальная лейкоэнцефалопатия. диссеминированные грибковые инфекции нетуберкулезные микобактериальные инфекции или диссеминированный атипичный микобактериоз
Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ и вирусных антигенов. • Стандартным методом лабораторной диагностики ВИЧ-инфекции служит определение антител/антигенов к ВИЧ с помощью ИФА. Для подтверждения результатов применяются подтверждающие тесты (иммунный, линейный блот).
Диагностический алгоритм тестирования на наличие антител к ВИЧ:
- • 1 этап (скрининговая лаборатория).
- • 2 этап (референс-лаборатория).
- • 3 этап подтверждающий тест (иммуноблот)
1 этап (скрининговая лаборатория).
Если получен положительный результат в ИФА, анализ проводится последовательно еще 2 раза (с той же сывороткой и в той же тест-системе). Если получены два положительных результата из трех постановок в ИФА сыворотка считается первично -положительной и направляется в референслабораторию (Лаборатория диагностики ВИЧинфекции центра по профилактике и борьбе со СПИД) для дальнейшего исследования.
2 этап (референс-лаборатория).
Первично положительная сыворотка повторно исследуется в ИФА во второй тест-системе другого производителя, отличающейся от первой по составу антигенов, антител или формату тестов, выбранной для подтверждения. При получении отрицательного результата сыворотка повторно исследуется в третьей тест-системе другого производителя, отличающейся от первой и второй по составу антигенов, антител или формату тестов.
В случае получения отрицательного результата (во второй и третьей тест-системах) выдается заключение об отсутствии антител к ВИЧ. При получении положительного результата (во второй и/или третьей тест-системе) проводится 3 этап
3 этап подтверждающий тест (иммуноблот) (поиск антител к отдельным антигенам сердцевины, оболочки, ферментам вируса).
Положительными (позитивными) в иммуноблоте считаются пробы, в которых обнаруживаются антитела к 2 из 3 гликопротеинов ВИЧ (env, gag, pol). Отрицательными (негативными) считаются сыворотки, в которых не обнаруживается антитела ни к одному из антигенов (белков) ВИЧ или имеется слабое реагирование с белком р 18. Неопределенными (сомнительными) считаются сыворотки, в которых обнаруживаются антитела к одному гликопротеину ВИЧ и/или какимлибо протеинам ВИЧ. При получении отрицательного и сомнительного результата в иммунном или линейном блоте рекомендуется исследовать сыворотку через 3, 6, 12 месяцев.
Одна из важнейших проблем тестирования на ВИЧ — так называемый период диагностического окна. Это срок, который проходит с момента заражения ВИЧ до появления определимого уровня антител. Как правило – это инкубационный период (от момента заражения до 6 мес.) • С учетом этого явления возникают сложности при обследовании донорской крови от лиц, пребывающих в упомянутом периоде ВИЧ-инфицирования. Поэтому в большинстве стран мира введена система использования крови только после ее хранения на протяжении 3 -6 мес с целью осуществления обязательного повторного обследования на ВИЧ-инфекцию доноров данных доз крови и ее компонентов.
Освидетельствование на ВИЧ-инфекцию проводится добровольно, за исключением случаев, когда такое освидетельствование является обязательным. Обязательному медицинскому освидетельствованию на ВИЧинфекцию подлежат: Доноры крови, плазмы крови, и других биологических жидкостей, тканей и органов при каждом взятии донорского материала; Врачи, средний и младший медицинский персонал центров по профилактике и борьбе со СПИДом Медицинские работники в стационарах (отделениях) хирургического профиля Лица, проходящие военную службу и поступающие в военные учебные заведения Иностранные граждане и лица без гражданства при обращении за получением разрешения на гражданство или вид на жительство.
Стерилизации подвергают все инструменты и изделия, контактирующие с раневой поверхностью, кровью или инъекционными препаратами, а также отдельные виды медицинских инструментов, которые в процессе эксплуатации соприкасаются со слизистой оболочкой и могут вызвать ее повреждения: стоматологические инструменты: пинцеты, зонды, шпатели, экскаваторы, штопферы, гладилки, коронкосниматели, скеллеры, стоматологические зеркала, боры (в том числе с алмазным покрытием) для всех видов наконечников, эндодонтические инструменты, штифты, стоматологические диски, фрезы, разделительные металлические пластинки, матрицедержатели, ложки для снятия оттисков, инструменты для снятия зубных отложений, пародонтальные хирургические инструменты (кюретки, крючки разных модификаций и др. ), инструменты для пломбирования каналов зуба (плагеры, спредеры), карпульные шприцы, различные виды щипцов и кусачек для ортодонтического кабинета, пылесосы; ультразвуковые наконечники и насадки к ним, наконечники, съемные гильзы микромотора к механическим наконечникам, канюли к аппарату для снятия зубного налета; хирургические инструменты: стоматологические щипцы, кюретажные ложки, элеваторы, долота, наборы инструментов для имплантологии, скальпели, корнцанги, ножницы, зажимы, гладилки хирургические, шовные иглы; лотки для стерильных изделий медицинского назначения, инструменты для работы со стерильным материалом, в том числе пинцеты и емкости для их хранения.
Рабочие места обеспечиваются выписками из инструктивно-методических документов, аптечками для проведения экстренной профилактики при аварийных ситуациях.
Весь медицинский инструментарий (а также посуда, белье, аппараты и др.), загрязненный кровью, биологическими жидкостями, а также соприкасающийся со слизистыми оболочками, сразу после использования подлежит дезинфекции в соответствии с приказом Министерства здравоохранения Республики Беларусь от 2 апреля 1993 г. № 66 "О мерах по снижению заболеваемости вирусными гепатитами в Республике Беларусь" и другими нормативными документами. Режимы обеззараживания аналогичны применяемым в отношении профилактики заражения гепатитами В, С, Д.
При проведении манипуляций, связанных с нарушением целостности кожных покровов, слизистых, а также не исключающих разбрызгивание биологических жидкостей при вскрытии трупов, проведении лабораторных исследований, обработке инструментария, белья, уборке и т.д., медицинские работники и технический персонал должны использовать индивидуальные средства защиты (хирургический халат, маска, защитные очки или экран, непромокаемый фартук, нарукавники, перчатки), позволяющие избежать контакта крови, тканей, биологических жидкостей больного с кожными покровами и слизистыми персонала. Подход к использованию защитной одежды должен быть дифференцированным, учитывая степень риска инфицирования ВИЧ.
Медицинские работники с травмами (ранами) на руках, эксудативным поражением кожи, мокнущими дерматитами отстраняются на время заболевания от медицинского обслуживания больных, контакта с предметами ухода за ними.
Мероприятия при ранениях, контактах с кровью, другими биологическими материалами пациентов. Любое повреждение кожи, слизистых, загрязнение их биологическими материалами пациентов при оказании им медицинской помощи должно квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания.
Если контакт с кровью или другими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), пострадавший должен:
- снять перчатки рабочей поверхностью внутрь;
- выдавить кровь из раны;
- поврежденное место обработать одним из дезинфектантов (70% спирт, 5% настойка йода при порезах, 3% раствор перекиси водорода при уколах и др.);
- руки вымыть под проточной водой с мылом, а затем протереть спиртом 70%;.
Врач стоматолог-ортопед 1 категории
Веревкин Дмитрий Анатольевич
Читайте также:


