Вич картины у детей
Клинически СПИД у детей, как и у взрослых, проходит три стадии развития: 1 — асимптоматическое носительство ВИЧ; 2 — СПИД — родственный комплекс; 3 — собственно СПИД.
Особенность заключается в том, что клиническая картина СПИД у детей более злокачественна и труднее поддается лечению [Кастян И. Р., 2002; Рахманова А.Г., 2004]. Характерен высокий уровень вирусной нагрузки, который сохраняется в организме ребенка в течение длительного времени [Бобкова М.Р.,2001].
В 1994 году CDC была предложена новая, основанная на уровне CD4+ клеток и клинических симптомах, классификация ВИЧ-инфекции для детей [CDC. MMWR., 1994]. Клиническая картина при перинатальный трансмиссии зависит от стадии онтогенеза, на которой происходит проникновение ВИЧ (внутриутробно или постнатально), а в случае постнатального заражения — от возраста ребенка [Симованьян Э.М., 1998; Церенова Э.Б., 2000].
При внутриутробном инфицирования ВИЧ может поражать плаценту гематогенным путем на всех стадиях беременности [Волкова К.И, 2000; Деткова Н.В., 2003; Mofenson L.M., 1994; Cooper E.R., 2000]. Ранняя диагностика острых воспалительных изменений плаценты позволяет начать лечебные мероприятия и снизить риск трансмиссии ВИЧ [Соколова Е.В., 2004; Popek E.J., 1997]. Вероятность заражения ребенка зависит от многих факторов: стадии ВИЧ-инфекции матери, вирусной нагрузки у нее, течения беременности, родов, кормления грудью [Афанасьева Е.С., 2002; Деткова Н.В.,2003; Рюмина И. И., 2004; Воронин Е.Е., 2004; Discover R.E., 1996; Steihm E.R., 1996: Jackson J.B. ,1997]. Возможность передачи вируса ребенку возрастает, если у женщины низкое содержание СД4+ клеток [Запорожан В.Н., 2000; Abrams E.J., 1995; Fowler MG ., 2000; The Petra Stady Team., 2002]. Внутриутробный путь инфицирования считается доказанным при выделении культуры ВИЧ или подтверждения наличия вируса методом ПЦР в течение первых 48 часов жизни [Newell M.L.. 1997], что удается примерно в 40% случаев [Dunn D.T., 1992]. При внутриутробном инфицировании риск умереть в раннем возрасте в два раза выше, по сравнению с инфицированием в родах [Рюмина И.И., 2005; Kuhn L., 1997]. Внутриутробно инфицированные дети, родившиеся у матерей с клиническими проявлениями ВИЧ-инфекции, болеют чаще и тяжелее, чем дети, родившиеся у матерей с бессимптомной инфекцией [Попова И. А., 1998; Кастян И.Р., 2002; Мазанкова Л.Н., 2003]. Полагают, что причина кроется в интенсивности вирусной нагрузки на плазму, в характеристике самого вируса, его репликационной способности и способности к образованию синцития. Именно эти факторы определяют степень выраженности клиники [Горшкова Н.В., 1998; Вельтищев Ю.Е., 2004; Justesen А., 2000].
Дети, инфицированные внутриутробно, часто рождаются недоношенными и с различными неврологическими нарушениям [Патрушева Н.Б., 2003; Castetbon К.. 1999]. Уже при рождении у них отмечаются признаки черепно-лицевого дисморфизма и микроцефалия. После рождения они плохо развиваются, склонны к повторным инфекциям, у них постоянно увеличены лимфоузлы, печень и селезенка [Козырев О.А., 1997; Церенова Э.Б., 2000]. Считают, что при появлении клинических признаков болезни на первом году жизни ребенок обычно не переживает первый год [Попова И.А., 1998.; Волкова К.И., 2000; Покровский В.В., 2000; Рахманова А.Г., 2003; Lindegren M.L., 2000].
Инфицирование в процессе родоразрешения связано с прямым контактом плода с зараженной материнской кровью и секретом гениталий, во время прохождения через родовые пути или с восходящей инфекцией из влагалища, шейки матки [Рахманова А.Г., 1996; Lallemant М., 2000]. Многие специалисты полагают, что риск передачи ВИЧ-инфекции от матери ребенку во время родоразрешения более велик, чем во время беременности [Исаева Г.Н., 1998; WHO., 2000; Cooper ER., 2002]. Считают, что в 62-85% случаев перинатальная трансмиссия происходит в родах или в раннем неонатальном периоде [Соколова Е.В., 2004]. Чем длиннее период родоразрешения, тем больше вероятность ВИЧ-инфицирования ребенка этим путем [Чайка Н.А.. 2000]. Инфицирование после родов может быть связано и с кормлением грудью ВИЧ-инфицированной матерью, при этом вероятность инфицирования повышается по мере увеличения длительности вскармливания. Это связано с повреждением слизистых оболочек ротовой полости, вызванных стоматитом, оральным кандидозом, прорезыванием зубов у ребенка, маститом у матери [Деткова Н.В., 2003; John G., 1997; O’Donovan D., 1997].
Приобретенная в позднем постнатальном периоде ВИЧ-инфекция у детей связана с гематогенным инфицированием и, для подростков, с внутривенным потреблением психоактивных средств [Покровский В.В., 2004; Ястребова Е.Б., 2004].
Наиболее частыми признаками приобретенной ВИЧ- инфекции у детей, так же, как врожденной, являются персистирующая генерализованная лимфаденопатия (ПГЛ), гепатоспленомегалия, кандидоз кожи и слизистых оболочек, снижение массы тела, лихорадка, диарея, отставание в психомоторном развитии, тромбоцитопения с геморрагическими проявлениями, анемия [Церенова Э.Б., 2000; Кастян И.Р., 2002; Белозеров Е.С., 2003; Ann.Nestle., 1988; Ramachandran U.A., 2000; Chiou С.С., 2002].
Гепатоспленомегалия и генерализованная лимфаденопатия (ГЛАП) у больных ВИЧ-инфекцией детей часто бывает первым признаком процесса на ранних стадиях [Шкарин В.В., 1999; Церенова Э.Б., 2000; Рахманова А.Г., 2003; Lindegren M.L., 2000]. Латентный период у детей короче, и, по данным Rogers М. et al., 1999, 10-20 % инфицированных детей имеют быструю прогрессию болезни с развитием СПИДа в пределах первых 4-х лет от инфицирования. Более благоприятно протекает приобретенная ВИЧ-инфекция у детей, инфицированных в возрасте старше 1 года [Рахманова А.Г., 2000; Воронин Е.Е., 2004].
Развивающийся у детей иммунодефицит проявляется повышенной восприимчивостью к различным инфекциям и отражается на их течении. Спектр СПИД-ассоциированных заболеваний у детей отличается от спектра у взрослых [Ташкинова И.П., 2003; Гранитов В.М., 2003; Рахманова А.Г., 2004].
Наиболее ранние проявления иммунодефицита — рецидивирующие бактериальные инфекции, вызванные Haemophilus influenzae, Streptococcus pneumonie, Salmonella [Церенова Э.Б., 2000; Dray-Spira R., 2000; Saez-Liorenx., 2003]. Клинически диагностируют рецидивирующие гнойные отиты, менингит, гнойные поражения кожи на фоне экземы, типичны массивные бактериальные пневмонии с абсцедированием и выпотом в плевральную полость, неоднократные эпизоды бактериального сепсиса, бактериальная инфекция костей, суставов [Abrams E.J., 2000]. Оппортунистические бактериальные инфекции протекают злокачественно, труднее подаются лечению [Яковцова А.Ф., 1991; Danker W.M., 2001] и являются основными причинами смертности [Горшкова Н.В., 1998.; Покровский В.В., 2000; Нильсен К., 2000; Белозеров Е.С., 2002]. На этом основании центр по контролю за болезнями США (CDC) включил их в список “индикаторных” болезней, при которых диагноз ВИЧ-инфекции у детей предполагается без исследования сероконверсии. Для больных ВИЧ/СПИД характерны инфекции, вызванные циьомегаловирусом, герпесвирусом, вирусом Эпштейна-Барр [Лобзин Ю.В., 2003; Гранитов В.М., 2003; Falloon J., 1989; Williams A.G., 2001]. Пневмоцистную пневмонию заменяет лимфоидная интерстициальная пневмония (ЛИП), протекающая значительно доброкачественнее [CDC.MMWR., 1995]. У детей реже встречаются микобактериоз, криптоспоридиоз и криптококкоз, зато чаще развиваются кандидозные поражения кожи и слизистых оболочек [Hell К. J., 1997].
К классическим СПИД — ассоциируемым заболеваниям у ВИЧ — инфицированных детей относят волосатую лейкоплакию языка. Она появляется у детей на стадии АЗ, на стадии ВЗ уже у каждого четвертого ребенка, на терминальной стадии — у всех детей [Рахманова А.Г., 2003].
Поражение ЦНС относится к постоянным синдромам в клинике ВИЧ-инфекции детей, поражаются преимущественно клетки микроглии, развивается неврологическая симптоматика в виде энцефалопатии, судорог и их эквивалентов [Церенова Э.Б., 2000; Рахманова А.Г., 2003; Czomyj LA., 2006]. Задержка психомоторного развития связана с атрофией мозговых структур [Koening S.C., 1986; Katz R.L., 1998; Покровский В.В., 2000]. Первые симптомы в виде астено-невротического и церебро-астенического синдромов диагностируются в самом раннем возрасте [Фомина М.Ю., 2003]. На стадии СПИДа поражение ЦНС вирусом ВИЧ диагностируется почти у половины больных [Деулина М.О., 1998; de Gans J., 1989].
Саркома Калоши у детей встречается редко, лишь в 4 % случаев [Falloon J.,1989], реже отмечают и другие опухоли [Cowan M.J., 1989].
Специфическим проявлением ВИЧ-инфекции у детей является поражение околоушных желез [Шкарин В.В., 1999].

ВИЧ-инфекция у детей – это патологическое состояние, вызванное вирусом иммунодефицита человека (ВИЧ) и характеризующееся прогрессирующим снижением иммунитета ребенка. Специфических клинических симптомов нет, основные проявления – лихорадка, диарея неясной этиологии, лимфаденопатия, частые инфекционные и бактериальные заболевания, СПИД-ассоциированные и оппортунистические патологии. Основные методы лабораторной диагностики ВИЧ-инфекции у детей – ИФА, иммуноблоттинг, ПЦР. Специфическое лечение включает в себя схемы антиретровирусных препаратов (ингибиторов обратной транскриптазы и протеазы).

Общие сведения
ВИЧ-инфекция у детей – это заболевание, которое развивается в результате длительной персистенции вируса иммунодефицита человека в лимфоцитах и клетках нервной системы и характеризуется медленно прогрессирующей дисфункцией иммунной системы. Впервые данный вирус был описан французским вирусологом профессором Люком Монтанье в 1983 году. ВИЧ – это РНК-содержащий ретровирус, имеющий сложное строение и высокую изменчивость, что обеспечивает его выраженную способность к репликации и стойкости в организме человека. Распространенность ВИЧ-инфекции у детей за последние 15 лет уменьшилась более чем на 50%. Ежегодно в мире фиксируется порядка 250 тысяч случаев, из них в России около 6,5-7,5 тысяч. Правильное проведение профилактики вертикальной трансмиссии вируса позволило снизить частоту инфицирования с 30% до 1-3% беременностей ВИЧ-позитивных матерей.

Причины ВИЧ-инфекции у детей
ВИЧ-инфекция у детей имеет несколько механизмов передачи. Вирус может быть получен ребенком гематогенным путем от матери во время беременности. Также инфицирование может произойти во время использования необработанного медицинского инструментария, гемотрансфузий, трансплантации органов, у старших детей – при незащищенном половом акте. Все эти пути реализуются за счет содержания вируса в биологических жидкостях (кровь, спинномозговая жидкость, сперма, влагалищные выделения), тканях и органах инфицированного человека.
Основная причина (примерно 80%) ВИЧ-инфекции у детей – вертикальная передача вируса от матери к ребенку. Выделяют 3 периода, в которых потенциально возможно заражение – перинатальный (через систему плацентарного кровообращения), интранатальный (при контакте кожных покровов ребенка с кровью и секретом влагалища матери) и постнатальный (через грудное молоко). Риск инфицирования указанными путями составляет 20%, 60% и 20% соответственно. К факторам, повышающим риск передачи, относятся отсутствие профилактического лечения матери во время вынашивания ребенка, многоплодная беременность, преждевременные роды и роды через естественные половые пути, маточные кровотечения и аспирация крови ребенком, прием наркотических веществ и алкоголя во время беременности, вскармливание грудным молоком, экстрагенитальная патология и коинфекция.
Патогенез ВИЧ-инфекции у детей основан на связывании вируса с CD4+ Т-лимфоцитами, в которых он модифицирует ДНК клетки. В результате этого начинается синтез новых вирусных частичек, а затем – вирионов. После полной репродукции вируса происходит гибель Т-лимфоцитов, однако инфицированные клетки остаются в системном кровотоке, служа резервуаром. Как результат отсутствия функционально полноценных иммунокомпетентных клеток развивается иммунодефицит. Характерной особенностью ВИЧ-инфекции у детей является сопутствующий дефицит В-лимфоцитов и тропность вируса к тканям ЦНС. Проходя сквозь гематоэнцефалический барьер, вирус вызывает аномалию расположения глиальных клеток, задержку развития головного мозга, дистрофию и атрофию нервной ткани и определенных нервов (чаще всего – зрительного). В педиатрии поражение ЦНС является одним из первых маркеров наличия ВИЧ.
Симптомы ВИЧ-инфекции у детей
Клиническая картина ВИЧ-инфекции у детей может существенно отличаться в зависимости от периода и способа передачи вируса. При инфицировании парентеральным или половым путем присутствует острый ретровирусный синдром, после чего заболевание протекает в 4 стадии: два латентных этапа и два периода развернутых клинических симптомов. При вертикальном пути заражения острый ретровирусный синдром и бессимптомная стадия не выявляются. Острый ретровирусный синдром наблюдается у 30-35% детей после окончания инкубационного периода (от 2 недель до 3 месяцев с момента инфицирования). Клинически ВИЧ-инфекция у детей на этом этапе может проявляться фарингитом, лимфоаденопатией, гепатоспленомегалией, субфебрилитетом, уртикарной или папулезной сыпью, редко – менингеальными симптомами. Ее длительность колеблется от 2 суток до 2 месяцев, в среднем составляет 21 день.
Следующая стадия – бессимптомного носительства и персистирующей лимфаденопатии. Возможное проявление ВИЧ-инфекции у детей на этой стадии – увеличение двух групп лимфоузлов. Ее длительность – от 2 до 10 лет. Вторая стадия характеризуется потерей массы тела (порядка 10%), поражением кожных покровов и слизистых оболочек (дерматиты, микозы придатков кожи, рецидивные заболевания слизистых ротовой полости и губ), рецидивирующим опоясывающим герпесом. Общее состояние, как правило, не нарушается. Третья стадия включает в себя выраженные проявления иммунодефицита: общее недомогание, диарею невыясненной этиологии, анорексию, лихорадку, головную боль, потливость по ночам, спленомегалию. ВИЧ-инфекция у детей на данном этапе сопровождается неврологическими нарушениями, отмечаются периферическая невропатия, ухудшение памяти. Также она характеризуется рецидивирующим кандидозом полости рта, простым и опоясывающим герпесом, ЦМВ-паротитом. При четвертой стадии (стадия СПИДа) на первый план выходят клинические проявления тяжелых оппортунистических заболеваний и опухолей.
У младенцев и детей в возрасте до 3 лет типичной особенностью является высокая частота тяжелых бактериальных инфекций. Практически в 50% случаев ВИЧ-инфекции у детей возникают гнойные отиты, менингиты, поражения кожи, бактериальные пневмонии со склонностью к абсцедированию и появлению плеврального выпота, бактериальный сепсис, поражения суставов и костей. Как правило, в роли возбудителей выступают S. pneumoniae, S. aureus, H. influenzae, E. coli и некоторые виды сальмонелл.
Диагностика ВИЧ-инфекции у детей
Диагностика ВИЧ-инфекции у детей основывается на данных анамнеза и лабораторных тестах. Объективный осмотр и инструментальные методы исследования информативны только в случае развития бактериальных инфекций или СПИД-ассоциированных заболеваний. Подозрение на ВИЧ-инфекцию у детей возникает при выявлении педиатром хотя бы четырех из следующих симптомов: отягощенный эпидемиологический анамнез, генерализованная гиперплазия лимфоузлов, потеря массы тела (свыше 10% от исходной), необоснованная диарея (более 1 месяца), стойкая или перемежающаяся гипертермия (более 1 месяца), частые бактериальные, вирусные, грибковые или паразитарные заболевания, СПИД-ассоциированные и оппортунистические патологии и т. д.
Ведущее место в диагностике ВИЧ-инфекции у детей занимают лабораторные тесты. Среди неспецифических изменений в общем и биохимическом анализах крови могут присутствовать анемия, лейкопения, тромбоцитоз или тромбоцитопения, повышение уровня АлТ и/или АсТ. При иммунологических исследованиях у таких детей можно выявить повышение уровня иммуноглобулинов, падение уровня CD4 и соотношения CD4/CD8, уменьшение продукции цитокинов, повышение уровня циркулирующих иммунокомплексов, у новорожденных возможна гипо-γ-глобулинемия. Специфическая диагностика ВИЧ-инфекции у детей подразумевает проведение ИФА с определением антител к вирусу. При его позитивном результате осуществляется иммуноблоттинг с идентификацией иммуноглобулинов к некоторым белкам вируса (gp 41, gp 120, gp 160). В последнее время широко используются тесты для определения вирусной нагрузки (количества копий вирусной РНК).
Лечение ВИЧ-инфекции у детей
Лечение ВИЧ-инфекции у детей заключается в проведении специфической антиретровирусной терапии, профилактике или лечении оппортунистических заболеваний и устранении симптомов патологии. В современной медицинской практике используются противовирусные препараты, ингибирующие обратную транскриптазу (нуклеозидные и ненуклеозидные аналоги) и протеазу. Наиболее эффективной считается схема, состоящая их трех препаратов – два нуклеозидных аналога и один ингибитор протеазы. Выбор конкретных медикаментов, схема их употребления подбираются индивидуально для каждого ребенка. В зависимости от имеющихся оппортунистических заболеваний используются специфические этиотропные (антибиотики, противотуберкулезные, противовирусные, противогрибковые препараты и пр.) и симптоматические (жаропонижающие, антигистаминные, пробиотики, витаминные комплексы, дезинтоксикационная терапия) средства.
Прогноз и профилактика ВИЧ-инфекции у детей
Прогноз при ВИЧ-инфекции у детей серьезный. Как правило, правильно подобранная антиретровирусная терапия позволяет добиться замедления репликации вируса на долгие годы, однако на данный момент ВИЧ остается неизлечимым заболеванием. На фоне проводимого лечения удается достичь высокого качества и удовлетворительной продолжительности жизни и полной адаптации ребенка в социуме.
Профилактика ВИЧ-инфекции у детей включает в себя исключение всех возможных путей передачи вируса: контроль переливаемой крови и трансплантируемых органов, медицинского инструментария, избежание незащищенных половых актов. Отдельное место занимает профилактика вертикальной трансмиссии. Согласно рекомендациям UNICEF, она включает в себя помещение беременной ВИЧ-позитивной женщины на учет у гинеколога, прием противовирусных средств с 24-28 недели, рациональный выбор способа родоразрешения, исключение грудного вскармливания, назначение противовирусных средств ребенку с момента рождения. Данные меры позволяют снизить риск развития ВИЧ-инфекции у детей до 1-3%.
Доброе утро(день/вечер)уважаемые пикабушники.
Стучу Вам со дна. Возможно, те кто года 3 назад сидели тут, и любили мясцо вспомнят меня.
Хочу немного показать о проблеме 21 века, а именно о СПИД и ВИЧ.
Не хочу много расписывать о происхождении,профилактике, мерах предохранения.
Покажу все наглядно и расскажу в меру своих познаний.
Так же предлагаю Вам поделиться своими мнениями о том,как Вы относитесь к таким больным,есть ли такие знакомые у Вас да и вообще, расскажите свои планы на рабочую неделю.
Как я выше сказала, не буду пичкать Вас научными терминами.
Но все-таки многие полагают,что ВИЧ и СПИД она и та же ягода ( малиной называть не будем,будем говорить "волчья")
Выдержки из ВИКИ:
Вирус иммунодефицита человека — ретровирус из рода лентивирусов, вызывающий медленно прогрессирующее заболевание — ВИЧ-инфекцию.
Вирус поражает иммунные клетки , в результате чего организм больного теряет способность защищаться от других вирусов,опухолей и других бяк, и развивается СПИД.
Далее развивается миллион и боле "сопутствующих" заболеваний, которые называют "оппортунистические заболевания".
Чтобы Вам было понятнее,то заболевания которые вызываются патогенными вирусами или простейшими бактериями,которые по сути своей не несут огромной угрозы Вашему здоровью,если у Вас нормальный имунный статус.
К ОЗ относятся:Вирус Эпштейна — Барр (вирус герпеса человека 4 типа)
Еще немного почитать, согласно статистике 80% заразившихся ,получили сей презент от своего партнера,которые как бы "забыл" уведомить о таком заболевании.
Зная много подобных историй,хотелось бы защитить докторскую о том,что на фоне ВИЧ, развиваются проблемы с памятью. ТХЮ-ХА! А это все,потому что ты слишком доверчивый(ая) и решили,что барьерные контрацептивы для неудачников,а мама,между прочим тебя,такого красивого не для этого родила!
Ну что ж ,приступим.
Вирус ВИЧ под микроскопом,к сожалению, не могу уточнить увеличение, но выглядит красиво. От всего красивого жди подвох (мужики, ищите баб пострашнее)
К сожалению, ВИЧ в первое время протекает почти без симптомов, в первые 2-4 диагностировать у себя ВИЧ,практически невозожно,а иногда и несколько лет ты живешь с ВИЧ, но как бы у тебя нет ВИЧ, но он у тебя есть,но ты не знаешь, а скольких людей ты уже заразил(а)? Жаль,что в России всегда дотягивают до крышки гроба,проверяйтесь,пожалуйста у врачей,как бы они Вас не бесили.
Поэтому,предлагаю проверить себя на симптоматику.
В большинстве своем симптомы у М и Ж одинаковы,углубляться в писанину не хочу, расскажу общие черты.
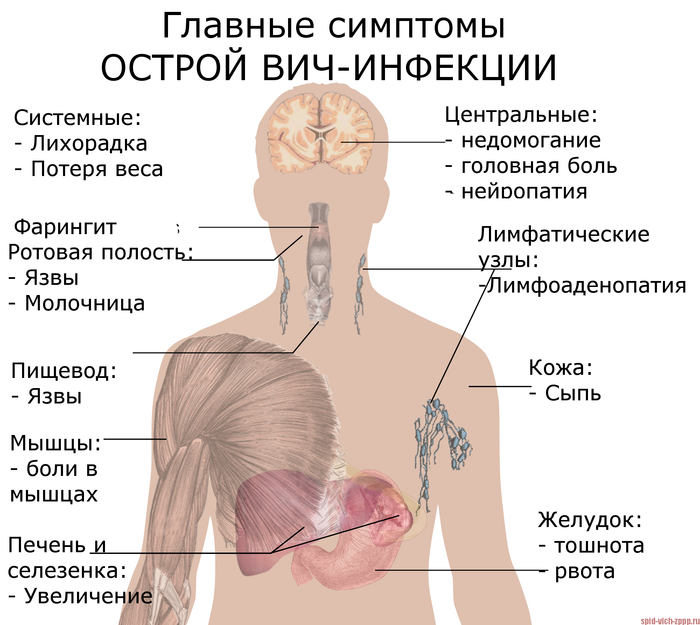
Большинство людей,после контакта с ВИЧ+ начинают испытывать ,так называемый Гриппоподобный синдром.
1. Повышение температуры до 39 градусов
3.Опухание лимфотических узлов
4. Сильная боль в горле.
Согласитесь, Вы бы не обратили внимание,списав все на ОРЗ,ОРВИ, и другие заболевания,на которые 90% плюют, и побежали бы за Фервексом аль за водярой,чтоб растирать спину и дезинфицироваться внутрях.
Далее,к нам присоединится беспричинная усталость, но ее мы тоже спишем на что-то другое.
Поговорим о мужских симптомах:
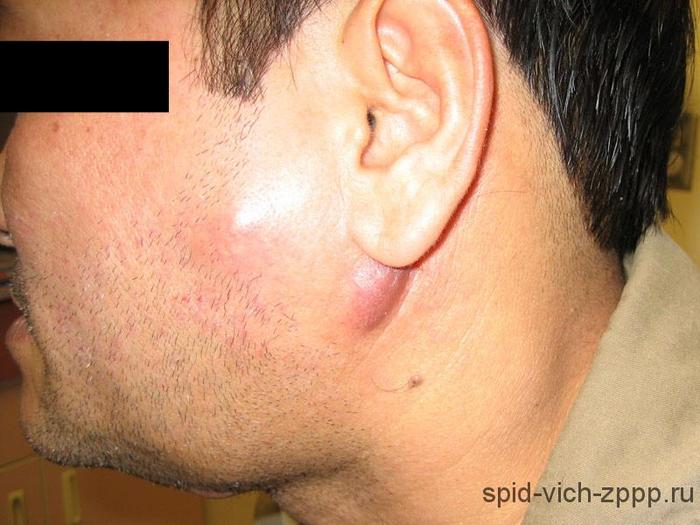
На ранних стадиях ВИЧ в паху у мужчин появляются увеличенные паховые лимфатические узлы.
Так же стоит обратить внимание на подмышки и шейную область.
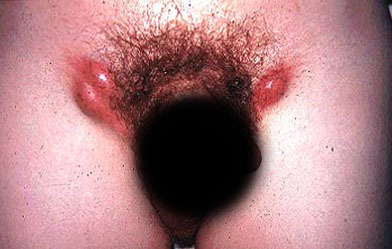
У женщин в большинстве диагнозы схожи,только к ним добавляются вагинальные инфекции:папилломы, молочница.
На поздних стадиях,а равно и при СПИДе,можно визуально определить больного.
Предлагаю Вам запомнить эти признаки и иметь ввиду.
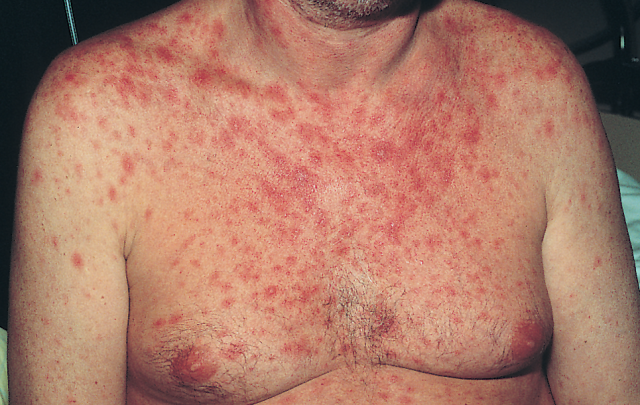
Рано или поздно кожные высыпания появляются у каждого, кто болеет ВИЧ-инфекцией.
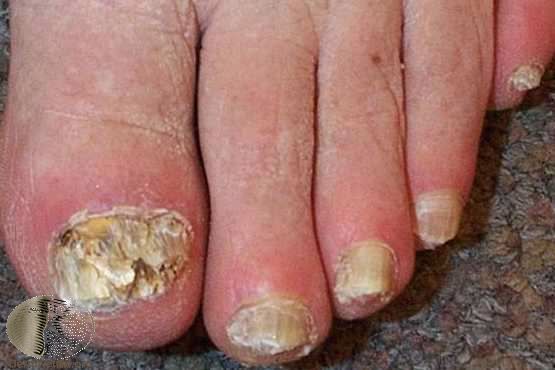
Еще одним признаком поздней ВИЧ-инфекции является изменения ногтей – они утолщаются, искривляются, расщепляются, меняют цвет, появляются черные или коричневые полоски.Частой причиной этих изменений ногтей является грибковая инфекция, такая как кандидоз.ВИЧ-инфицированные с истощенной иммунной системой будут более восприимчивы к грибковым инфекциям.
В поздних стадиях человек начинает болеть оппортунистическими(о них я писала выше) инфекциями с которыми ранее он прекрасно жил, его организм с ними дружил и он ничего плохо не чувствовал. В поздних стадиях ВИЧ-инфекции эти друзья становятся заклятыми врагами .
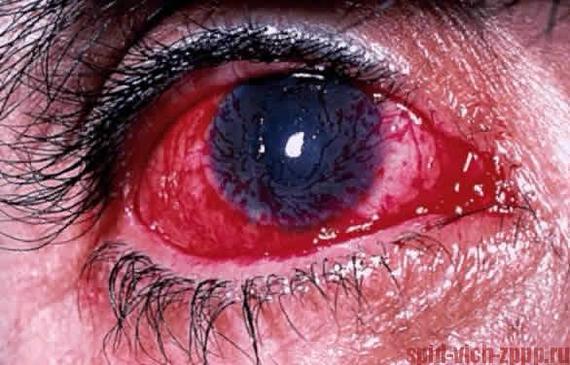
Воспаление роговицы(герпесный кератит)
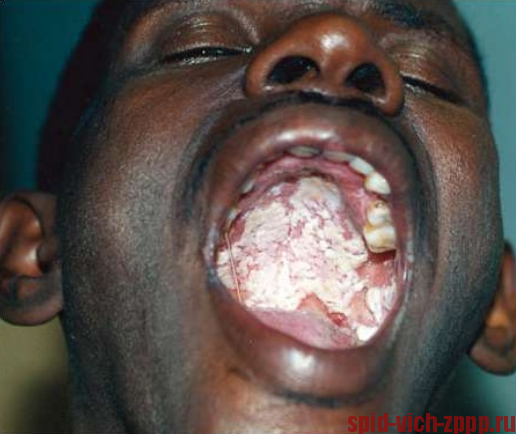
Псевдомембранозный кандидоз ( во рту буквально начинают расти грибы)
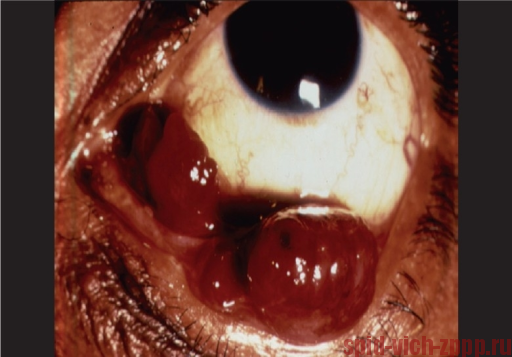
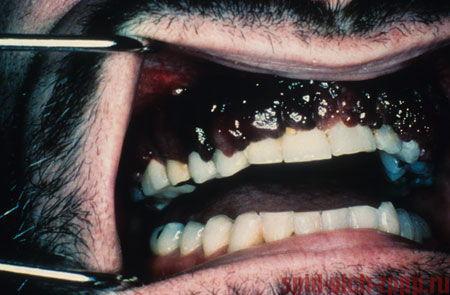
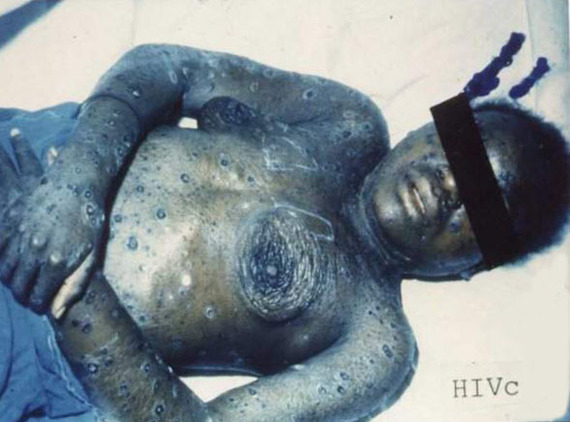
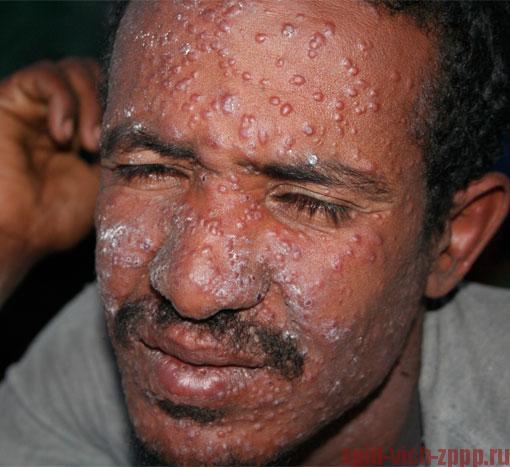
Кала-азар (черная болезнь) - кожа поражается паразитами лейшманиями (кожный лейшманиоз)
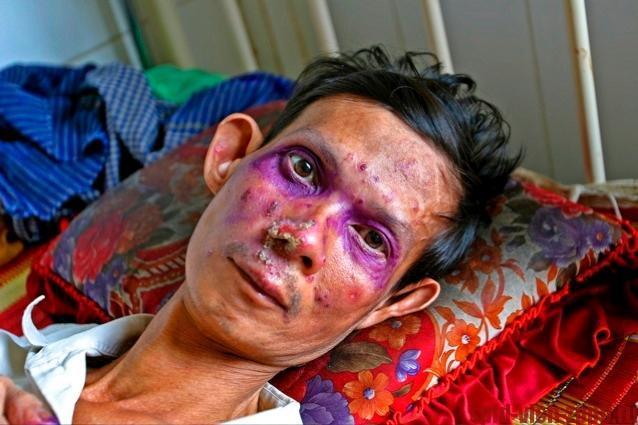
Фиолетовая, красная кожа, также говорит о поздней стадии ВИЧ-инфекции.
Основные факторы риска:
— незащищенный анальный или вагинальный секс
— наличие другой инфекции, передаваемой половым путем (сифилис, герпес, хламидиоз, гонорея и др.)
— совместное пользование иглами, шприцами и другим инъекционным оборудованием и растворами наркотиков при употреблении инъекционных наркотиков
— небезопасные инъекции, переливания крови, медицинские и косметологические процедуры, включающие нестерильные разрезы или прокалывание
— случайные травмы от укола иглой, в том числе среди работников здравоохранения
Что бы избежать основных факторов риска, советуем Вам придерживаться следующих рекомендаций:
— Используйте мужские и женские презервативы. Они снижают риск заболевания СПИДом на 85%.
— Избегайте случайных половых связей, даже если полностью доверяете партнёру.
— Откажите от инъекционных наркотиков, к добру они никогда не приводят.
— Используйте на медицинских и косметологических процедурах одноразовые шприцы и иглы.
— Спрашивайте о проверке материала при переливании крови.
— Ликвидируйте передачу ВИЧ-инфекции от матери к ребёнку путём отказа от беременности.
— Используйте только свои собственные гигиенические средства, на которые может попасть Ваша кровь (например, бритва).
— Соблюдайте здоровый образ жизни.
— Можно применить профилактику на основе антиретровирусных препаратов, но лишь после консультации с врачом.
— Избегайте всех факторов риска.
ну и как говорится,берегите себя и своих близких.
Напишите мне о темах,которые Вам интересны, постараюсь что нибудь да рассказать.
PS:на всякий слцчай поставлю клубничку, то несколько лет назад прикапались к писюну трупа.
Поиск
Опросы
Реклама
Свежие записи
Рубрики
ВИЧ-инфекция — заболевание, вызываемое вирусом иммунодефицита человека и характеризующееся поражением иммунной системы, хроническим прогрессирующим течением и полиморфной клинической картиной, связанной с развитием вторичных инфекционных и опухолевых процессов, приводящих к гибели больного. Синдром приобретённого иммунодефицита (СПИД) — последняя стадия ВИЧ-инфекции.
ВИЧ относят к семейству РНК-содержащих ретро-вирусов. В настоящее время известно два типа этого вируса, имеющих некоторые антигенные различия — ВИЧ-1 и ВИЧ-2. Последний распространён преимущественно в Западной Африке.
В 75—80% случаев дети заражаются ВИЧ от инфицированной матери — трансплацентарным путём, во время прохождения по родовым путям, а также при вскармливании грудью (в последнем случае возможна и обратная ситуация, т.е. заражение кормящей женщины от инфицированного ребёнка). В 20—25% случаев имеет место парентеральный путь инфицирования: при переливании заражённой крови и её препаратов, трансплантации органов, использовании загрязнённых кровью медицинских инструментов (шприцев, катетеров, эндоскопов, хирургических инструментов и т.д.), не прошедших соответствующую обработку. ВИЧ длительное время может находиться в организме в состоянии носительства, не вызывая клинических симптомов болезни.
Ключевой момент патогенеза ВИЧ-инфекции — активация провируса. При этом активирующими факторами могут быть различные Аг, цитокины, клеточные транскрипционные факторы и др. Активация провируса может принимать взрывообразный характер: в заражённой клетке идёт интенсивное накопление новых вирусных частиц, что ведёт к её разрушению и поражению новых клеток. Одновременно нарушаются функции и В-лимфоцитов. В крови повышается содержание Ig, ЦИК, появляются AT к лимфоцитам, что ведёт к ещё большему снижению количества клеток, имеющих рецептор CD4.
Период компенсации (обычно через длительный промежуток времени) сменяется декомпенсацией. Последняя проявляется снижением устойчивости организма к инфицированию определёнными микроорганизмами, преимущественно условно патогенными, с развитием оппортунистических инфекций или возникновением опухолей, таких как саркома Капоши, лимфома мозга и т.д.
Симптомы
Клиническая картина ВИЧ-инфекции у детей отличается большим полиморфизмом и характеризуется широким спектром осложнений, проявляющихся и прогрессирующих по мере нарушения функций иммунной системы. Течение заболевания в определённой степени зависит от пути попадания вируса в организм ребёнка и времени инфицирования.

При дальнейшем прогрессировании болезни развивается собственно СПИД, проявляющийся тяжёлыми оппортунистическими инфекциями и различного рода новообразованиями. В зависимости от выраженности ведущего клинического синдрома, условно различают церебральную, лёгочную, желудочно-кишечную и другие формы болезни.
- Церебральная форма. У значительной части ВИЧ-инфицированных детей выявляют поражение ЦНС различной степени выраженности — от задержки умственного развития и снижения интеллекта до прогрессирующей энцефалопатии с нарушением двигательных функций, социальных и речевых навыков,с очаговыми неврологическими нарушениями.
- Лёгочная форма. Существенное место в клиническом симптомокомплексе ВИЧ-инфекции занимают поражения лёгких. Типичные симптомы включают кашель, тахипноэ (частое дыхание), патологические аускультативные изменения. У детей, инфицированных ВИЧ, часто наблюдают лимфоцитарную интерстициальную пневмонию (лёгочную лимфоидную гиперплазию), реже — генерализованную инфекцию, вызванную микобактериями.
- Желудочно-кишечная форма. Проявляется энтеритом или энтероколитом, обусловленным условно патогенной флорой, грибами и простейшими. Характерно поражение слизистых оболочек рта и пищевода грибами рода Candida. Нередкая манифестация СПИДа у детей — мезентериальная и ретроперитонеальная аденопатия, а также гепатоспленомегалия, возникающая чаще всего вторично в результате присоединения вирусного гепатита В, инфекции Эпстайна—Барр, атипичного туберкулёза.

Основные особенности ВИЧ-инфекции у детей
Латентный период болезни менее продолжительный, клиническая картина СПИДа возникает раньше. Чаще развиваются поражения кишечника, интерстициальные пневмонии, гиперплазия лёгочных лимфатических узлов, диффузный хронический паротит, тромбоцитопения, анемия, энцефалопатии, судороги. Характерна задержка темпов психомоторного и физического развития. Оппортунистические инфекции (бактериальной, вирусной, грибковой этиологии) протекают злокачественнее и труднее поддаются лечению. Опухоли (в том числе и саркома Капоши) возникают редко.
Лекарственных средств, позволяющих излечить больного ВИЧ-инфекцией, в настоящее время не существует. Разработанные схемы лечения позволяют только замедлить прогрессирование заболевания. Основу лечения составляет комбинированная антиретровирусная терапия. Используют комбинации препаратов 3 групп.
- Нуклеозидные аналоги обратной транскриптазы: зидовудин (тимазид, ретровир), залцитабин (хивид), ламивудин, диданозин (видекс).
- Ненуклеозидные ингибиторы обратной транскриптазы: невирапин (вирамун).
- Ингибиторы протеиназы: саквинавир (инвираза, фортоваза), ритонавир (норвир), индинавир (криксиван), нельфинавир (вирасепт) и др. Применение этих препаратов подавляет репликацию вируса и его циркуляцию, однако эффект достигается только при длительном лечении.
Большое значение имеют лечение и профилактика оппортунистических инфекций. При пневмоцистных пневмониях назначают ко-тримоксазол (например, бисептол, септрин), дапсон (диафенилсульфон); при герпетических инфекциях — ацикловир, ганцикловир, фоскарнет натрия и др.; при грибковых — кетоконазол, флуконазол и др.; при туберкулёзе — рифампицин, изониазид и др. При бактериальных инфекциях необходима комплексная антибактериальная терапия. У тяжёлых больных СПИДом проводят также обычное посиндромное и симптоматическое лечение.
Читайте также:


