Вирус папилломы человека и сифилис
Вирус папилломы человека (ВПЧ) – собирательное название для группы ДНК-вирусов, передающихся от человека к человеку и провоцирующих развитие доброкачественных новообразований – папиллом. Некоторые разновидности являются онкогенными (то есть повышают риск возникновения злокачественных опухолей). Наиболее часто ВПЧ связывают с раком шейки матки, ежегодно уносящим тысячи женских жизней по всему миру. Однако эти вирусы влияют на развитие и других онкологических заболеваний: не только у женщин, но и у мужчин.
Чтобы воздействие вируса на организм не зашло так далеко, рекомендуется регулярно проверять состояние своего здоровья: для исключения патологий, которые он способен вызвать. Также существуют анализы на ВПЧ, позволяющие выявить наличие онкогенных штаммов. Позаботьтесь о своем здоровье прямо сейчас: запишитесь на прием в Поликлинике Отрадное и посетите консультацию врача без необходимости ждать в очередях или подстраиваться под неудобное для вас время
Что такое ВПЧ
Папилломавирусы человека, попадая в организм через микротравмы кожи, внедряются в клетки базального слоя эпителия. ВПЧ может существовать в любых слоях эпидермиса. Однако его размножение происходит исключительно в базальном слое.
Развитие вируса происходит в 2 стадии:
- Репродуктивная – вирус проникает в клетку, не затрагивая ее хромосомы, и размножается.
- Интегративная – ВПЧ внедряется в геном инфицированной клетки.
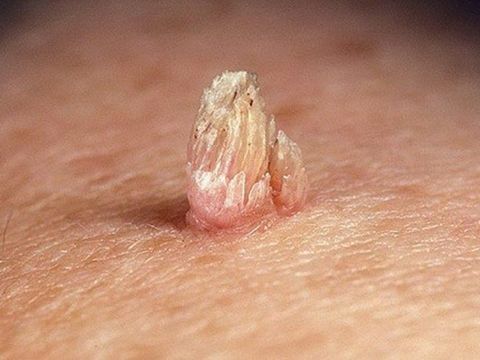
Именно во время второй стадии вирус трансформирует клетки. Они начинают активно делиться, и возникают опухолевидные образования – папилломы. Это сосочковые разрастания, выступающие над поверхностью кожного покрова (поэтому они так и называются: papilloma – от латинского papilla – сосок и греческого oma – опухоль). Вторая стадия наступает не всегда. Вирус, находясь в первой стадии развития, способен регрессировать (покинуть организм). Однако даже если у пациента не наблюдается патологических изменений, он является носителем ВПЧ и способен заражать других людей.
Инкубационный период может длиться от 3 недель до года. В среднем он составляет 3 месяца. В некоторых случаях сначала появляются негенитальные формы папиллом, а затем новообразования возникают на половых органах.
Чаще всего вирус ВПЧ поражает кожу и слизистые оболочки:
- Аногенитальной области.
- Верхних дыхательных путей.
- Ротовой полости.
- Бронхов.
- Конъюктивы.
- Прямой кишки.
- Пищевода.
Типы ВПЧ
Первый вирус папилломы человека (Human papilloma virus, HPV) был выделен в 1971 году. А ученому Харальду цур Хаузену удалось выявить и доказать связь между ВПЧ и раком шейки матки. Впоследствии за свои открытия он получил Нобелевскую премию.
На сегодняшний день известно около 600 различных штаммов ВПЧ. Одни провоцируют возникновение бородавок, другие – кондилом, третьи – папиллом. Также есть среди ВПЧ типы, влияющие на развитие раковых опухолей. Их называют онкогенными. К счастью, их не так много. Они могут обладать низким, средним или высоким онкогенным потенциалом:
- Низкой онкогенностью отличаются штаммы 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81.
- Средняя онкогенность у типов 26, 31, 33, 35, 51, 52, 53, 58, 66.
- Высокий онкогенный потенциал у штаммов 16, 18, 39, 45, 56, 59, 68, 73, 82.
Рак шейки матки в большинстве случаев вызывается типами 16 и 18.
Половую систему женщин и мужчин способны поражать около 40 типов папилломавирусов. Результатом их активности являются не только онкологические заболевания, но также генитальные бородавки или кондиломы.
Справка! Раковые опухоли развиваются медленно: в течение 5-30 лет после заражения папилломавирусом. Им предшествуют предраковые состояния (доброкачественные новообразования, способные перерождаться в злокачественные). Именно поэтому так важно регулярно проходить профилактические осмотры. И предраковые состояния, и даже рак на начальных стадиях прекрасно поддаются лечению, и можно избежать опасных последствий.
Пути передачи ВПЧ
Чаще всего передача вируса происходит при соприкосновении кожи или слизистых оболочек двух людей. Поэтому основным путем папилломавирусов является половой контакт. Причем использование презервативов не исключает возможность заражения. Вирус может быть передан при оральном сексе, во время которого далеко не всегда пользуются контрацепцией. К тому же презерватив покрывает не всю поверхность полового члена, и нередко его надевают уже в середине полового акта. ВПЧ можно заразиться и при поцелуе.
Также ВПЧ может передаваться:
- От матери к ребенку при прохождении малыша через родовые пути.
- В быту: при использовании чужих средств гигиены (полотенец, зубных щеток, бритвенных принадлежностей).
- В общественных местах: банях, спортзалах, бассейнах.
Справка! Срок выживания папилломавирусов во внешней среде недолог. Поэтому риск бытового заражения хоть и существует, но он значительно ниже, чем при половом контакте.
Также возможно самозаражение: перенос вируса с одного участка тела на другой во время депиляции, расчесывании кожи, обкусывании ногтей.
Заражение при контакте с вирусом происходит не во всех случаях. Риск повышают следующие факторы:
- Снижение иммунитета.
- Вредные привычки: курение, злоупотребление спиртным.
- Стрессы.
- Наличие инфекций, передаваемых половым путем.
- Заболевания мочевыделительной системы.
- Травмы кожи и слизистых оболочек.
- Иммунодефицитные состояния.
- Длительный прием гормональных контрацептивов.
Справка! Для женщин онкогенные штаммы ВПЧ опаснее, чем для мужчин, так как они заражаются ими чаще.
ВПЧ: симптомы
Папилломавирусы способны на протяжении длительного времени абсолютно не проявлять себя симптомами. Обычно о наличии ВПЧ пациент узнает уже при развитии его последствий: появления бородавок, папиллом, кондилом. В некоторых случаях о наличии вируса могут говорить следующие признаки:
- Покраснения, кожные новообразования (чаще всего в области половых органов);
- Кожный зуд.
- Боли и прочий дискомфорт во время или после полового акта.
Какие заболевания может вызвать ВПЧ
Папилломавирусы, прежде всего, провоцируют рост папиллом, бородавок и кондилом у пациентов обоих полов. Все вышеперечисленные новообразования способны возникнуть на любом участке тела. Однако чаще всего они поражают половые органы и анальную область. У женщин они возникают в области вульвы, шейки матки, влагалища. У мужчин – мошонку, головку члена, крайнюю плоть. У пациентов обоих полов новообразования часто появляются в области заднего прохода.
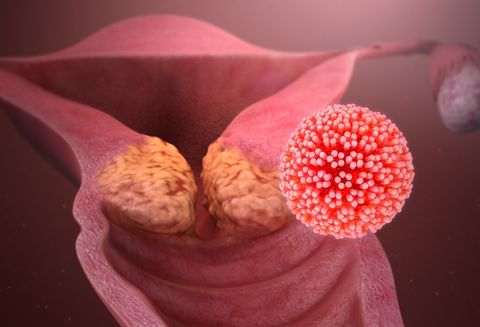
Что касается онкологических заболеваний, то с ВПЧ у большинства пациентов ассоциируется, в первую очередь, рак шейки матки. Действительно, эта патология является очень распространенной в наше время. Однако у женщин ВПЧ также нередко провоцирует развитие рака влагалища и вульвы (65-70% случаев), у мужчин – рака полового члена (50% случаев). Также и у женщин, и у мужчин папилломавирусы могут способствовать возникновению злокачественных опухолей:
У детей ВПЧ, как правило, проявляется ростом папиллом на фоне снижения иммунитета вследствие перенесенных заболеваний, обычно это вирусные или бактериальные инфекции. Также папилломавирусы поражают маленьких пациентов, страдающих аллергическими реакциями или частыми простудными заболеваниями.
Папилломавирусы негативно влияют на женскую фертильность. При их наличии вероятность наступления беременности снижается вдвое, так как ВПЧ способен препятствовать имплантации оплодотворенной яйцеклетки. Если вирусом заражен и партнер (что бывает в 65-70% случаев), то возможность зачатия уменьшается еще больше. ВПЧ оказывает негативное влияние на подвижность сперматозоидов.
При наступлении беременности папилломавирус повышает риск развития:
- Мало- или многоводия.
- Хронической плацентарной недостаточности.
- Также ВПЧ может спровоцировать невынашивание беременности.
Поэтому беременным назначается щадящая медикаментозная терапия, позволяющая значительно снизить все вышеперечисленные риски.
При прохождении ребенка по родовым путям есть риск его заражения. Поэтому женщинам с ВПЧ предпочтительнее рожать путем кесарева сечения – риск передачи вируса снижается в 5 раз.
Изменения гормонального фона провоцируют быстрый рост остроконечных кондилом на половых органах. Они могут срастаться, что способно вызвать затруднения актов мочеиспускания и дефекации, доставлять неприятные ощущения при ходьбе, кровотечения. При родах новообразования легко травмируются. Также они могут затруднить прохождение ребенка по родовым путям. Чтобы избежать всего этого, остроконечные генитальные кондиломы лечат на ранних сроках беременности. Применяются такие методы, как криодеструкция, лазерная хирургия и т.д.
Диагностика
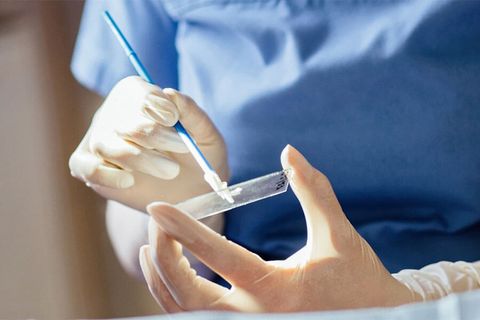
Для диагностики ВПЧ сначала обращаются к терапевту. В зависимости от проявлений вируса, он направит пациента на диагностические исследования и к узкому специалисту (гинекологу, урологу, дерматологу, онкологу, проктологу и т.д.).
И женщинам, и мужчинам могут быть назначены такие исследования, как:
- Иммуноферментный анализ крови – по его результатам нельзя определить концентрацию и онкогенность вируса, но можно выявить антитела к нему, метод идеально подходит для ранней диагностики, когда еще не появились симптомы.
- ПЦР-диагностика – позволяет выявить ДНК ВПЧ, то есть позволяет точно узнать, есть ли в организме вирус или нет; для анализа берут кровь, слюну, выделения из половых органов и т.д.
- Digene-тест – позволяет оценить степень онкогенности штамма, установить количество вируса в организме; биоматериалом служит кусочек ткани, соскоб из цервикального канала, влагалища или уретры.
Женщинам назначают следующие виды обследования:
- Цитологическое исследование (ПАП-тест) – изучение мазка из влагалища под микроскопом с целью выявления измененных вирусом клеток.
- Кольпоскопию – осмотр шейки матки с помощью прибора кольпоскопа, эта процедура назначается пациентке, если по результатам цитологического исследования были обнаружены измененные клетки.
Лечение
Специфического лечения ВПЧ (то есть направленного на его уничтожение) не существует. Однако можно принять меры, подавляющие активность вируса и повышающие вероятность самоизлечения. Пациенту назначают:
- Витамины.
- Иммуномодуляторы.
- Противовирусные препараты.
Также проводится симптоматическое лечение – удаление новообразований. Пытаться лечить кондиломы, папилломы и бородавки народными средствами ни в коем случае нельзя. Есть риск спровоцировать развитие вторичной инфекции или перерождение доброкачественной опухоли в злокачественную.
Для устранения новообразований применяются следующие методы:
- Удаление с помощью скальпеля.
- Криодеструкция (замораживание с помощью жидкого азота).
- Удаление радионожом.
- Лазерное удаление.
- Электрокоагуляция.
Метод выбирается врачом в зависимости от характера и расположения новообразования, а также состояния организма пациента.
Профилактика
К профилактическим методам относятся ведение здорового образа жизни и регулярное укрепление иммунитета с помощью полноценного и разнообразного питания, умеренной физической активности, качественного отдыха. Важно соблюдать правила личной гигиены, не пользоваться чужими принадлежностями. Во избежание риска заражения следует отказаться от случайных половых связей и использовать барьерные средства контрацепции.
Также в наше время есть возможность вакцинации от некоторых высокоонкогенных штаммов ВПЧ. Прививки рекомендуют делать в возрасте от 9 до 26 лет (оптимальный возраст – 11-12 лет). Женщины могут пройти вакцинацию и после 26 лет, но только лишь если гинеколог считает, что есть показания. Следует иметь в виду, что прививка не излечивает от уже имеющегося в организма вируса, а предотвращает заражение некоторыми особо опасными его типами.
Рассказываем об одном из самых распространённых вирусов, передающихся половым путём

Текст: Карина Сембе, Татьяна Румянцева
Вирус папилломы человека (ВПЧ) — чрезвычайно распространённая инфекция, передаваемая половым путём: от 80 до 90 % женщин сталкивается с инфекцией ВПЧ в течение жизни. Особенность вируса в том, что в течение многих лет он может никак себя не проявлять, но в итоге привести к развитию заболеваний половых органов — как доброкачественных, например папилломы, так и злокачественных (среди них и рак шейки матки).
По последним данным Международного агентства по исследованию рака, частота новых случаев заболевания раком шейки матки в России — 15,9 на 100 тысяч человек: это выше, чем в Европейском союзе, где показатель составляет 9,6, и в США (всего 6,6 на 100 тысяч человек). Ежедневно в России от рака шейки матки умирают 17 женщин. Ввиду такой распространённости вируса и всей серьёзности рисков, связанных с ним, мы решили выяснить, что нужно знать о ВПЧ, чтобы себя обезопасить. Что такое папилломавирус человека, когда самое время сдать анализ, почему не стоит паниковать, если у вас обнаружен ВПЧ, и зачем нужна вакцинация — ищем ответы вместе с врачом-гинекологом, кандидатом медицинских наук Татьяной Румянцевой.

Что такое ВПЧ
Папилломы, спровоцированные разными типами ВПЧ, встречаются на коже, слизистой оболочке полости рта, носа, придаточных пазух носа, глотки, голосовых связок, почечных лоханок, мочеточников, мочевого пузыря и гениталий. Клинические проявления папилломавирусной инфекции зависят от локализации: если папилломы кожи лица и шеи вызывают в основном косметический дефект, то папилломы гортани могут привести к охриплости голоса, нарушению дыхания, а папиллома мочеточника — к нарушению оттока мочи из-за его сужения. Что касается образований в области гениталий, о которых преимущественно пойдёт речь, они крайне редко становятся злокачественными, однако приводят к существенным косметическим дефектам.
Насколько велика возможность заражения
Папилломавирус человека передаётся главным образом при половых контактах — орально-генитальных и анальных. В 2003 году группа эпидемиологов из Университета Вашингтона провела масштабное исследование факторов риска ВПЧ среди студенток американских университетов и выяснила, что большинство типов вируса попадает в организм женщин в первые годы половой активности: 40 % пациенток заразились ВПЧ в течение двух лет после первого полового контакта. Рано или поздно папилломавирусом заражаются почти все мужчины и женщины: до 90 % из нас в течение жизни столкнётся с шеечно-вагинальной инфекцией.
Но есть и хорошие новости. Учёные из отделения эпидемиологии Медицинского колледжа имени А. Эйнштейна в Бронксе выяснили, что большинство инфицированных женщин (около 91 %) избавляются от ВПЧ без каких-либо медицинских вмешательств в течение двух лет. Именно столько занимает естественное развитие инфекции, вызванной большей частью типов ВПЧ, и двух лет достаточно для того, чтобы иммунная система человека полностью избавилась от вируса.

Чем опасен ВПЧ
Связь ВПЧ и рака шейки матки уже не вызывает сомнений: в 99,7 % случаев рака шейки матки у пациенток находят один из типов ВПЧ. Два типа ВПЧ наиболее опасны: 16 и 18 типы провоцируют 70 % случаев рака шейки матки и предраковых образований. Рак шейки матки развивается только в том случае, когда вирусу удаётся задержаться в организме на длительное время. У здоровых женщин для развития рака шейки матки вирусу потребуется 15–20 лет пребывания в организме. Процесс может протекать быстрее (за 5–10 лет) у женщин с нарушениями иммунной системы. Говоря о группе риска с такими нарушениями, мы подразумеваем, например, ВИЧ-инфицированных женщин, а не пациенток с так называемым ослабленным иммунитетом.
От состояния нормы до рака должны пройти несколько стадий, которые поддаются лечению. Промежуточные стадии называются дисплазией, или цервикальной интраэпителиальной неоплазией (новый термин). Обнаружить эти изменения возможно при цитологическом исследовании (в идеале с помощью упомянутого жидкостного Рap-теста). В случае обнаружения цервикальной интраэпителиальной неоплазии и ВПЧ рекомендуется лечение, которое представляет собой процедуру удаления поражённого участка — чаще с помощью радионожа — с последующим гистологическим исследованием. После успешного лечения в 95 % случаев ВПЧ не обнаруживается, что является своеобразным сигналом о правильно выполненном хирургическом вмешательстве.
В каких ситуациях стоит сдавать анализ на ВПЧ
На сегодня не существует анализа на ВПЧ, рекомендованного мужчинам. Единственный подтверждённый метод анализа — скрининг женщин на предмет рака шейки матки, то есть тестирование всех женщин из группы риска, у большинства из которых симптомы не проявляются. Подобные тесты не работают для выявления рака, связанного с ВПЧ, или генитальных папиллом и кондилом у мужчин. Скрининг анального рака мужчинам также не рекомендуют: требуется больше исследований, чтобы определить его эффективность по части предотвращения развития болезни. Тем не менее некоторые эксперты рекомендуют ежегодный скрининг в качестве анальных Pap-тестов для мужчин, практикующих гомосексуальные контакты, а также для ВИЧ-положительных мужчин, поскольку, по статистике, среди этих групп случаи анального рака встречаются чаще.

Можно ли вылечить ВПЧ
На данный момент не существует эффективного лечения, направленного на уничтожение вируса папилломы в организме человека. Мировая медицина приводит немало аргументов в пользу применения иммуномодуляторов в случае лечения проявлений ВПЧ — плоских папиллом и остроконечных кондилом, а также ВПЧ-ассоциированного рака. Однако стоит отличать это от попыток борьбы с самим вирусом: многие отечественные иммуностимуляторы и иммуномодуляторы, назначаемые в России для этих целей, не известны в других странах. Есть и препараты, которые производятся за границей, но применяются только в России и ряде других стран СНГ. Кроме того, подобных методов лечения нет в руководствах Всемирной организации здравоохранения, а их эффективность ставят под вопрос и российские медики.
А вот лечение состояний, вызванных ВПЧ — как папиллом, так и упомянутой неоплазии, предрака или рака шейки матки, — возможно и должно осуществляться с применением хирургических методов: с помощью лазера, радионожа, жидкого азота (криодеструкции) или слабого электрического тока (диатермокоагуляции). Тактику лечения поражений шейки матки определяют по результатам кольпоскопии и биопсии и в случае обнаружения атипичных клеток (неоплазии) удаляют больший участок с захватом нормальных тканей во избежание риска их поражения. Доброкачественные кондиломы и папилломы с другой локализацией (например, на наружных половых органах) следует удалять не только из косметических соображений, но и для того, чтобы снизить риск заражения партнёра или партнёров.
Если у пациентки, у которой обнаружен ВПЧ, нет жалоб, папиллом или изменений на шейке матки и данные Pap-теста не вызывают вопросов, лечебные процедуры не нужны — необходимо только сдавать анализ раз в год и следить за состоянием шейки матки. Зачастую вирус уходит из организма самостоятельно. Даже если вирус не исчезнет, это вовсе не значит, что он непременно приведёт к развитию неоплазии или рака шейки матки, но контроль всё же необходим. Лечение половых партнёров не требуется, за исключением тех случаев, когда у обоих партнёров есть папилломы половых органов. Что касается профилактики, в помощь презервативы (хотя и они не обеспечивают стопроцентной защиты), а также более надёжный метод — вакцинация.
Как проходит ВПЧ-вакцинация в мире и в России
На сегодняшний день существуют вакцины, защищающие от 16 и 18 типов ВПЧ, одна из них также защищает от 6 и 11 типов. Типы 16 и 18 отвечают за 70 % случаев рака шейки матки, потому защита от них особенно важна. Бостонские врачи-гинекологи, кандидаты медицинских наук Кэри П. Браатен и Марк Р. Лауфер отмечают необходимость вакцинации и утверждают следующее: учитывая то, что большинство из нас заражаются ВПЧ при первых половых контактах, идеальное время для вакцинации — до начала половой жизни.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Папулы при сифилисе
Папулы при сифилисе появляются во вторичном периоде заболевания.
Чаще всего это проявление рецидивной формы патологии.
Рецидивом называют повторное появление симптоматики после её исчезновения и следующего за этим бессимптомного периода.
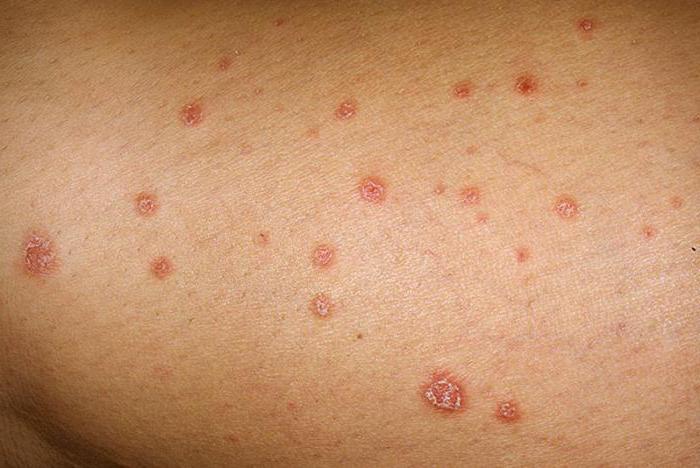
Реже папулы возникают при свежем сифилисе.
Тогда она формируются на коже в среднем через 2 недели после появления мелкопятнистой сыпи.
Что такое папула?
Папулезный морфологический элемент кожи являет собой клеточный инфильтрат, располагающийся в верхних слоях дермы.
Его особенности:
- округлая или овальная форма
- возвышается над неизмененной кожей
- имеет четкие границы
- красный цвет
- плотная консистенция
Сифилитические папулы в подавляющем большинстве случаев располагаются обособленно и не сливаются.
Однажды появившись, они больше не увеличиваются в размерах.
Исключение составляют папулы, располагающиеся в складках кожи.
Они и растут, и сливаются, и отличаются по внешнему виду от всех остальных.
Существуют разные варианты папулезных элементов.
В основном дополнительные разновидности появляются в результате постоянного раздражения, высокой влажности, попыток самолечения и т.д.
Возможно появление в этих местах язв, вегетаций, гипертрофических изменений.
Если же папулы не трогают, и располагаются они не на влажной коже и не в складках, то осложняются они редко.
Существуют обычно не более 2 месяцев.
Затем начинают шелушиться, меняют цвет и исчезают.
На месте образований могут некоторое время сохраняться гиперпигментированные пятна.
Далее рассмотрим отдельные разновидности папулезных сифилидов.
Лентикулярные папулы при сифилисе
Самый частый вариант.
Наблюдается у большинства пациентов в первые 3 года болезни.

Образующиеся папулы круглые.
Имеют диаметр до 5 мм.
Очертания четкие и ровные.
Форма круглая, а рельеф – в виде полусферы или срезанного конуса.
Цвет постепенно эволюционирует от розового до красного, а затем приобретает желтый оттенок.
На ногах может быть цианотическим или фиолетовым.
Вначале лентикулярный сифилид гладкий.
Но со временем может появиться шелушение.
Воротничок Биетта – симптом вторичного сифилиса, при котором по окружности шелушащейся папулы образуется ободок эпидермиса.
Он появляется, когда начинается шелушение папулы.
Но затем в её центре происходит отторжение чешуек.
Симптом Ядассона – резкая боль, если надавить на свежую папулу.
Но если её не трогать, болевых ощущений нет.
Для этой формы сифилида является характерным полиморфизм:
- ложный – разные элементы пребывают на разных этапах своего развития в отдельный период времени
- истинный – лентикулярные папулы сочетаются с другими элементами сыпи
Основная локализация: живот, спина, руки и ноги.
Расположение хаотичное, но симметричное.
Если папулы появились на левой ноге, то образуются и на правой.
Намного больше этих элементов формируется при свежем сифилисе.
Если же речь идёт о рецидиве, то их мало.
Но размеры обычно крупнее.
Корона Венеры – симптом, при котором лентикулярный папулезный сифилид формируется на лбу.
Сыпь возникает в том месте, где начинают расти волосы.
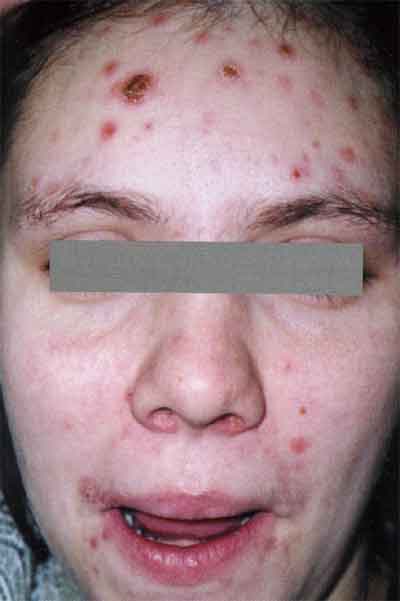
Аналогичные элементы у пациентов женского пола формируются на шее.
Особые разновидности лентикулярного сифилида:
Имеет соответствующее название, потому что морфологические элементы кожи легко спутать с псориатической сыпью.
На поверхности образуются такие же серебристые чешуйки.
Но есть и отличия.
По периферии сифилида краснеет кожа.
Если же выполнить поскабливание элемента, то классической псориатической триады симптомов нет.
Другие особенности сыпи:
- не такое расположение, как у псориаза
- не формируются бляшки
- нет периферического роста
Отличается образованием на поверхности папулезных элементов жирных чешуек.
Они могут иметь желтый окрас.
Появляются обычно у лиц, страдающих себореей.
Такой сифилид формируется на участках кожи, где располагается множество сальных желез.
Особенностью является возникновение папул только там, где раньше была первичная сифилома.
Появляются как первый элемент вторичного периода.
То есть, даже раньше, чем мелкопятнистая сыпь.
Папулы при сифилисе и других заболеваниях
Лентикулярный сифилид легко спутать с каплевидным псориазом.
При этом заболевании образуются папулы с гладкой поверхностью, аналогичного размера.

На то, что это псориаз, а не сифилис, указывает:
- обострение заболевания в весенний или осенний период
- шелушение при поскабливании папулы
- выделение капель крови после соскабливания верхнего слоя
- при осторожном снятии чешуйки её можно отделить целиком
В процессе разрешения папула темнеет.
А затем на её месте остается тонкая белая пластинка.
Она фиксирована к коже в центре, но легко отделяется по краям.
Папулы появляются и при красном плоском лишае.
Для них характерной особенностью является блеск, заметный при боковом освещении.
В центре может присутствовать углубление.
Такие папулезные элементы склонны к слиянию.
Они могут формировать бляшки.
При сифилисе же это происходит только в складках кожи, а не на ровной её поверхности.
Если смазать вазелиновым маслом папулы красного плоского лишая, то будет заметна исчерченность в виде сетки.
Дополнительно сыпь часто появляется на слизистых.
Наиболее частая локализация – во рту.
К тому же, болезнь сопровождается зудом, чего почти не бывает при сифилитической инфекции.
Псориазиформный сифилид может быть похожим на вульгарный псориаз.
Отличить их при внешнем рассмотрении папул нельзя.
Но можно выполнить поскабливание.
При сифилисе на поверхности элемента не появятся капельки крови.
Чешуйки не будут соскабливаться в виде срезанного воска, как это бывает при псориазе.
Не будет и усиления белого цвета бляшки.
Милиарный сифилид при сифилисе
Редко встречающаяся разновидность папул.
Для них характерен маленький размер – не более 2 мм.
Появляются узелки при сифилисе, располагающиеся в устье волосяных фолликулов.
Они круглые или конусообразные.
Очень плотные и могут шелушиться.

На их поверхности могут образовываться роговые наросты.
Характерной особенностью является слабый окрас.
Милиарные папулы розовые, а то и вовсе сопоставимы по цвету с окружающей кожей.
Поэтому их тяжело обнаружить.
Располагаются преимущественно на туловище.
Иногда сопровождаются зудом.
Появляются главным образом у больных и ослабленных пациентов, а также лиц, злоупотребляющих спиртным.
Даже под действием специфической терапии узелки долго не проходят.
А когда всё же исчезают, на месте милиарных папул образуются атрофические (ниже уровня кожи) рубцы.
Монетовидный папулезный сифилид
Образуются крупного размера папулы, превышающие в диаметре 2 сантиметра.
Для них характерная круглая форма в виде монеты.
Образуются в небольшом количестве.
В основном у больных с рецидивами.
После разрешения возможны атрофические рубцы.
Но чаще появляется лишь пигментированное пятно, которое со временем исчезает без следа.
Обычно монетовидные папулы не появляются изолированно.
Они сочетаются с другими элементами сыпи.
В зависимости от их расположения выделяют такие виды сифилидов:
Отличия папул при сифилисе от других заболеваний
Больше всего милиарные папулы напоминают диссеминированный туберкулез кожи.
Он развивается на фоне декомпенсированного заболевания.
В основном у детей.
Элементы сыпи обычно появляются после перенесенного инфекционного заболевания (чаще всего респираторной вирусной инфекции).
На коже образуются маленькие плоские папулы.
Они ничем не отличаются от сифилитических.
Но у таких пациентов всегда имеются более серьёзные проявления туберкулеза.
Потому что диссеминация процесса и попадание бактерий в кожу говорит о тяжелой форме заболевания.
Как минимум есть симптомы со стороны легких.
Нередко обнаруживаются сопутствующие поражения костей и других органов.
✔ Бляшковидный сифилид
Иногда несколько видов папул сливаются.
Тогда образуются бляшки.
Чаще всего это происходит в складках кожи.
Поэтому характерной локализацией является пах, молочные железы, подмышки.
Эта разновидность папулезного сифилида может осложняться, приобретая различные формы.
Они являются по своей сути стадиями, так как последовательно сменяют друг друга.
На определенной стадии развитие бляшек может остановиться.
Но если воздействие патогенетических факторов (трение, влажность, самолечение) продолжается, то патологические изменения прогрессируют, доставляя больному всё больше неудобств.
✔ Мокнущий сифилид
Причиной перехода бляшки в эту стадию становится влажность кожи.
Если нет доступа воздуха и адекватной гигиены, происходит разрыхление эпителия.
Он размокает и слущивается.
Человек при этом становится более заразным.
Потому что через размягченный роговой слой проходит экссудат, содержащий множество бледных спирохет.
✔ Эрозивный сифилид
Образуется на месте мокнущего.
На поверхности бляшки образуется эрозия – поверхностный дефект кожи.
Он не выходит за пределы папулезного элемента.
Эрозия красная и мокнущая.
На боль или зуд человек обычно не жалуется.
✔ Язвенный сифилид
Это результат раздражения эрозии или её инфицирования.
Так как эпителий больше не покрывает кожу на этом участке, сюда легко проникают бактерии.
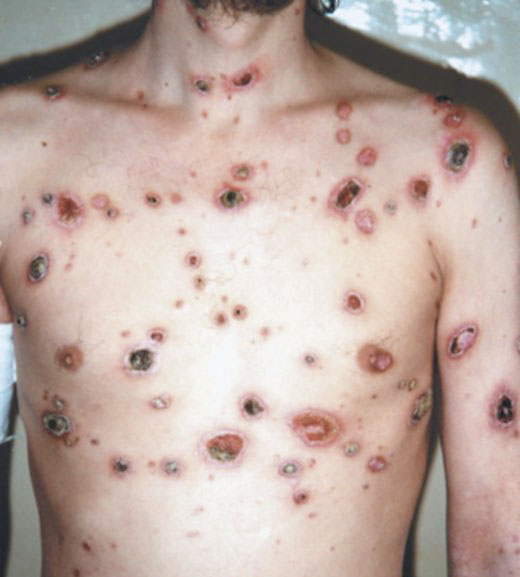
В результате может начаться воспалительный процесс.
Формируется более глубокий дефект кожи.
На поверхности язвы располагается пленка.
В отличие от эрозий, язвенные элементы болезненны.
Иногда они приобретают вид трещины.
Это возможно при расположении в линейных складках.
Такой папулезный сифилид называют рагадиформным.
✔ Широкие кондиломы
Перечисленные ранее формы бляшковидного папулезного сифилида развиваются в результате кратковременного, но интенсивного раздражения.

Если же оно слабое и длительное, это приводит к появлению гипертрофических изменений в дерме.
Папула разрастается и приобретает вид опухоли.
Она может возвышаться над окружающей кожей на 2 см и более.
Поверхность покрывает серый налет.
На ней нередко образуются эрозивные или язвенные элементы.
Чаще всего вегетирующие папулы формируются на половых органах.
Поэтому их легко спутать с аногенитальными бородавками, вызванными вирусом папилломы человека.
Дифференциальная диагностика сифилиса
Широкие кондиломы мало чем отличаются от остроконечных вирусных кондилом.
В классическом варианте они располагаются на широком основании, а при ВПЧ – на узкой ножке.
Но иногда отличить их только по внешнему виду невозможно.
Установить диагноз врачу помогает проба с уксусной кислотой.
А также анализы на ВПЧ и сифилис.
Вегетирующая пузырчатка – ещё одна патология, сопровождающаяся вегетациями.
Отличается тем, что изначально поражается слизистая рта, и только после этого сыпь появляется на кожных покровах.
Элементы образуются в основном в складках.
Но нередко появляются и в других местах.
Возле вегетаций располагаются пузырьки, а при сифилисе их нет.
Располагающиеся в зоне ануса широкие кондиломы стоит отличать от геморроя.
Особенности геморроидальных узлов:
- болят
- кровоточат
- мягкие, в то время как широкие кондиломы плотные
- имеют хроническое течение
- поверхность гладкая – она не покрывается роговым слоем
У женщин на гениталиях иногда появляются ложносифилитические папулы.
Они выглядят точно так же.
Но образуются в результате недостаточной гигиены.
Особенности:
- сухие
- мокнутия не бывает
- кожа рядом не изменена
- дополнительно выявляются бели (влагалищные выделения)
Папулы появляются при фолликулите.
Но они всегда болезненные.
В центре такие образования пронизаны волосом.
У основания нет столь выраженной инфильтрации, как при сифилисе.
Мягкий шанкр – похожий на широкие кондиломы, на поверхности которых образовались язвы.
Но для этого заболевания характерен выраженный воспалительный процесс.
Кожа рядом красная и сильно болезненная.
Рядом появляются другие язвы поменьше.
Контагиозный моллюск характеризуется появлением узелков, напоминающих сифилитические папулы.
Но их особенностью является выделение густой белой массы при надавливании.
От любого заболевания сифилис можно отличить при помощи лабораторных анализов.
Поэтому даже при полностью одинаковых симптомах с диагнозом обычно не возникает проблем.
По крайней мере, если врач помнит о сифилисе и обследует пациента на это заболевание в каждом случае, когда возникают подозрения на данную инфекцию.
Папулезный сифилид ладоней и подошв
Отличается своим расположением.
Сыпь возникает весьма разнообразная.

Идентифицировать, или хотя бы заподозрить сифилитическую инфекцию, основываясь только на этих элементах, практически невозможно.
Папулы могут размещаться группами, но бывают и единичными.
Иногда они образуют различные фигуры.
Некоторые типы папулезной сыпи ладонно-подошвенной локализации:
Появляются лентикулярные папулы.
С виду они похожи на пятна.
Потому что почти не возвышаются над окружающей здоровой кожей.
Однако при пальпации становится очевидным, что в этой зоне имеется инфильтрат.
На лентикулярных папулах формируются чешуйки.
Они начинают образовываться в центре.
Затем распространяются и на периферическую часть.
Они очень твёрдые.
От поверхности папулы отделяются с большим усилием.
Симптом рецидивного сифилиса.
Вокруг пальцев формируются кольца и другие фигуры.
Это результат группировки и слияния множества элементов.
Появляются образования, напоминающие мозоль.
Они твердые, имеют на поверхности роговой слой.
В центре может быть углубление.
Отличаются по форме и размеру.
Покрыты роговым слоем.
Нет боли, зуда или воспалительных явлений.
Это результат постоянного механического раздражения.
Куда обратиться при подозрении на сифилис?
В случае появления высыпаний, напоминающих сифилис, обратитесь в наш медицинский центр.
Здесь работают опытные врачи-венерологи.

Наши услуги:
- обследование на сифилис
- определение стадии заболевания
- подбор схемы лечения
- проведение необходимых медицинских процедур и манипуляций
- контроль эффективности терапии в динамике
- подтверждение излеченности
Большинство пациентов могут лечиться амбулаторно, лишь периодически посещая клинику.
При необходимости вы можете получить медицинские услуги в нашей клинике анонимно.
При подозрении на сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


