Брюшной тиф паратиф вакцина
Возбудители брюшного тифа, паратифов
Возбудителя брюшного тифа (S. typhi) выявил впервые немецкий гистолог Эберт в 1880 г., увидевший его при микроскопии гистологических препаратов – срезов селезенки, периферических лимфоузлов и пейеровых бляшек, взятых у умерших от тифа больных. В 1884 г. Гаффки получил чистую культуру возбудителя. В этом же году А. Брион и Х. Кайзер описали возбудителя паратифа А (S. paratyphi A), а Г. Шоттмюллер – возбудителя паратифа В (S. paratyphi В). Этих сальмонелл выделили в чистой культуре и изучили Ашар и Бедсон в 1896 г.
Родовое название связано с именем американского ветеринарного врача Д. Сальмона, который в 1885 г. выделил возбудителя сальмонеллезов (S. choleraesuis) от больных свиней. В 1888 г. Гертнер выделил S. enteritidis из мяса и селезенки коров, погибших от острой пищевой инфекции. В 1890 г. Леффлер, 1893 г. С.С. Мережковский и 1900 г. Даниш обнаружили другого возбудителя S. typhimurium, вызвавшего аналогичные заболевания у человека и у мышей.
В 1934 г. Ф. Кауфман и П. Уайт разработали классификацию сальмонелл по антигенной структуре.
(вызывают заболевания у человека и животных)
S. typhi (палочка Эберта-Гаффки)
S. paratyphi A (палочка Бриона-Кайзера)
S. paratyphi В (палочка Шоттмюллера)
Однако в большинстве учебных пособий и справочников для удобства используется исторически сложившаяся таксономия, рассматривающая серовары, как виды (например, S . typhi , вместо S . enterica подвид enterica серовар Typhi )
Морфология и тинкториальные свойства.
Мелкие грамотрицательные палочки с закругленными концами размером 0,7-1,5?2-5 мкм, в мазках располагаются беспорядочно, подвижны (перетрихи), имеют пили I и II типов, S . typhi – микрокапсулу, спор не образуют.
Факультативные анаэробы, хемоорганогетеротрофы. Не требовательны к условиям культивирования: оптимальная температура роста 370С, значение рН 6,8-7,2, длительность культивирования – 24-48 часа. Хорошо растут на простых питательных средах (МПБ, МПА). В МПБ наблюдается рост в виде диффузного помутнения с последующим образованием осадка. На МПА образуют колонии в S - (средних размеров, гладкие, блестящие, полупрозрачные с голубоватым оттенком) и R -форме, S . paratyphi В и S . enteritidis по краю колоний формируют слизистый валик. В качестве накопительных сред используют желчный и селенитовый бульон. На дифференциально- диагностических средах Эндо, Левина и Плоскирева образуют бесцветные колонии (не ферментируют лактозу). На висмут-сульфитном агаре – колонии черного цвета с металлическим блеском, окруженные черным ободком прокрашенной среды.
Сальмонеллы обладают выраженной ферментативной активностью. Оксидазоотрицательны и каталазоположительны. Реакция Фогеса-Проскауэра отрицательная. Сахаролитическая активность: не расщепляют лактозу и сахарозу; глюкозу, маннит, мальтозу и другие сахара разлагают до кислоты и газа (исключение, S . typhi – до кислоты), по способности разлагать ксилозу и арабинозу различают 4 типа: К+А+; К-А-; К+А-; К-А+. Протеолитические свойства: не образуют индол, желатин не разжижают, образуют H 2 S (исключение, S . paratyphi A ).
Антигенная структура сальмонелл – сложная, имеются О-, Н-, Vi -, М-антигены.
* О – соматический антиген, липополисахарид клеточной стенки, термостабильный, (выдерживает кипячение в течение 2,5 часов, автоклавирование при 1200 С – 30 мин.), чувствительны к формальдегиду, но устойчив к спирту, групповой – согласно классификации Кауфмана-Уайта, семейство делится на 67 серогрупп (А, В, С, Д…). О-АГ состоит из R -ядра и боковой S -цепи, к которой присоединяются сахара – рецепторы (обозначаются цифрами). Общность конечного сахара (по химической природе является 3,6-дидезоксигексозой) является основанием для объединения в серогруппу. Некоторые группы имеют общие О-АГ, но каждая группа содержит один основной антиген: в группе А – 2, в группе В – 4, в группе С – 7, Д – 9…
* Н – жгутиковый антиген, белок флагеллин, термолабильный (разрушается при нагревании до 75-100С, а также под действием соляной кислоты, спирта, протеолитических ферментов), типовой (более 250 сероваров, расположены в алфавитном порядке в таблице Кауфмана-Уайта). У Н-АГ сальмонелл различают 2 фазы: I (специфическая) – различна у серотипов, входящих в одну группу, обозначается строчными латинскими буквами; II (неспецифическая) – содержат в своем составе общие для всей группы компоненты, обозначается арабскими цифрами. Если у серовара присутствуют обе фазы Н-АГ, то его называют двухфазным, если одна – монофазным.
* Vi -АГ – поверхностный полисахаридный антиген S . typhi , являющийся разновидностью К-АГ, термолабильный (разрушается при кипячении за 10 минут), чувствительный к соляной кислоте и спирту, встречается только у вирулентных сальмонелл, препятствует агглютинации О-антисыворотками, является рецептором для бактериофагов.
* М-АГ – слизистый, водонерастворимый, разрушается под действием кислот и спиртов.
* эндотоксин – липополисахарид клеточной стенки, высвобождается при массовой гибели возбудителей, играет основную роль в патогенезе брюшного тифа, оказывая пирогенное и токсическое действие;
* возбудители сальмонеллезов выделят экзотоксины – термолабильный белковый энтеротоксин, сходный с холерогеном и LT -токсином E . coli (увеличивают в клетках эпителия тонкого кишечника содержание цАМФ, что приводит к повышенному выходу воды из клеток и развитию диареи) + цитотоксическое действие, вызывая гибель энтероцитов.
2. Ферменты патогенности: гиалуронидаза, фибринолизин, лецитиназа, муциназа, протеаза, супероксиддисмутаза (инактивирует суперактивные радикалы О2, что придает устойчивость к фагоцитозу).
3. Структурные и химические компоненты клетки:
* пили I и II типов;
* микрокапсула у S . typhi ;
* белки наружной мембраны – инвазины (обеспечивающие инвазию слизистой и резистентность к фагоцитозу, позволяющую сальмонеллам сохраняться и размножаться внутри фагоцитов);
Резистентность у сальмонелл – достаточно высокая. Выдерживают рН в диапозоне 4-9, в водоемах, сточных водах, почве сохраняют жизнеспособность до 3 месяца, в комнатной пыли – от 80 до 550 дней. Хорошо переносят низкие температуры: во льду сохраняются более 60 дней, в замороженном мясе – 6-13 месяцев (в толще мяса могут сохраняться и после тепловой обработки), размножается в мясном фарше при +50С, в яйцах – до 13 месяцев (при хранении яиц в холодильнике могут проникать через неповрежденную скорлупу и размножаться в желтке), в колбасе – 2-4 месяца, в хлебе – до 3-х месяцев, на овощах и фруктах – 5-10 дней. Хуже выдерживают высокую температуру: при 560 С выдерживают 40-60 минут, при 700 С погибают через 10 минут, при 1000 С – моментально. Чувствительны к дезрастворам в рабочей концентрации (5% фенол, 3% хлорамин, 3% лизол вызывают гибель бактерий через 2-3 минуты) и антибиотикам.
Брюшной тиф (название болезни дал Гиппократ, происходит от греч. typos – туман, спутанное сознание) – острое антропонозное инфекционное заболевание, характеризующееся поражением лимфоидного аппарата тонкого кишечника, бактериемией, выраженной лихорадкой, интоксикацией и розеолезной сыпью. Паратифы А и В сходны по характеру и клиническим проявлениям с брюшным тифом, но протекают более легко.
Сальмонеллезы – группа полиэтиологичных острых зооантропонозных кишечных инфекций, протекающих по типу гастроэнтеритов у взрослых и токсико-септических инфекций у детей.
Источник инфекции: больные и бактерионосители.
Механизм передачи: фекально-оральный (пути: пищевой, водный, контактно-бытовой). Брюшной тиф и паратиф А распространяются чаще водным путем (употребление воды из неглубоких загрязненных водоемов, технических водопроводов, в случаях прорыва канализационных вод). При паратифе В преобладает пищевой путь (заражение чаще происходит через молоко, молочные продукты, кремы, овощные салаты). Бытовой путь реализуется, как правило, через бактерионосителей.
Патогенез и клинические особенности брюшного тифа и паратифов А и В .
1. Стадия внедрения возбудителя: сальмонеллы попадают в организм через рот и преодолев барьеры неспецифической защиты организма, проникают в тонкий кишечник, где происходит их адгезия к энтероцитам за счет пилей I типа.
2. Стадия поражения лимфоидной ткани: поражают пейеровы бляшки тонкого кишечника, в лимфатических фолликулах тонкой кишки сальмонеллы фагоцитируются макрофагами, с которыми проникают сначала в лимфоузлы, затем через грудной проток и в кровь.
3. Бактериемия (конец инкубационного периода): с током крови макрофаги вместе с поглощенными сальмонеллами циркулируют по организму (микроорганизмы могут даже в них размножаться).
4. Интоксикация: под воздействием бактерицидных факторов крови сальмонеллы погибают и при этом высвобождается эндотоксин, обусловливая лихорадку и сильнейшую интоксикацию, которая сохраняется на протяжение всего заболевания. (соответствует периоду выраженных клинических проявлений заболевания, температура тела достигает 39-400С и держится от 4 до 8 недель).
5. Стадия паренхиматозной диффузии: макрофаги с сальмонеллами циркулируют по организму и после гибели фагоцитов микробы могут попасть в различные органы: костный мозг, селезенку, печень, желчный пузырь, кожа и т.д. (воспаление, образование гранулем).
6. Выделительно-аллергическая стадия: вместе с желчью возбудители снова попадают в тонкий кишечник, при повторном контакте с сенсибилизированной лимфоидной тканью развивается гиперчувствительность немедленного типа (феномен Артюса), что приводит к некрозу пейеровых бляшек и образованию язв (кишечные кровотечения, прободение кишечника). По мере накопления антител организм постепенно освобождается от возбудителя – они выделяются со слюной, потом, испражнениями, желчью и мочой.
Инкубационный период – 10-14 дней. Клиника брюшного тифа, паратифов А и В характеризуется циклическим течением и проявляется лихорадкой (повышение температуры тела до 39-400С), интоксикацией, появлением розеолезной сыпи, гепатолиенальным синдромом,нарушениями со стороны нервной (бред, галлюцинации) и сердечно-сосудистой (падение АД, коллапс…) систем. Выздоровление не всегда совпадает с освобождением организма от возбудителей, этот процесс затягивается; 5 % переболевших становятся бактерионосителями.
Патогенез и клинические особенности сальмонеллезов .
Возбудители попадают в организм человека с обсемененными пищевыми продуктами. В желудке происходит частичная гибель сальмонелл. Воротами инфекции являются клетки слизистой тонкого кишечника. Здесь сальмонеллы внедряются между ворсинками, колонизируют и повреждают их. Это вызывает умеренное воспаление слизистой оболочки. Эндотоксин, выделяющийся при разрушении сальмонелл, обуславливает интоксикацию. Вырабатываемый сальмонеллами экзотоксин (энтеротоксин) вызывает диарею и рвоту, нарушение водно-солевого обмена и обезвоживание организма. Он обладает также цитотоксическим действием, вызывая гибель энтероцитов. Сальмонеллы проникают в подлежащие ткани слизистой оболочки, транспортируются через нее в макрофаги и могут поступать в лимфу и кровь, вызывая бактериемию и генерализацию инфекционного процесса.
Короткий инкубационный период – 12-24 часа. Начала заболевания – острое: озноб, повышение температуры до 390С, интоксикация (головная боль, слабость, тошнота), боли в животе, диспептические расстройства (рвота, понос), признаки обезвоживания организма, падение АД. Заболевание протекает обычно в течение 3-5 дней и заканчивается выздоровлением. При генерализованных формах сальмонеллез протекает более тяжело и длительно. Как субклиническую форму сальмонеллеза рассматривают бактерионосительство (острое – до 3 месяцев, хроническое – более 3 месяцев).
Постинфекционный иммунитет при брюшном тифе и паратифах – гуморальный, напряженный, длительный (не менее 15-20 лет, часто пожизненный). Образуются антитела к О-, Н-, Vi-антигенам:
* Первыми к концу 1-й недели заболевания появляются антитела к О-АГ, достигая максимума к периоду разгара (14-15 дней), а затем исчезают.
* Антитела к Н-АГ появляются к концу 2-й недели, достигая максимума в период реконвалесценции и длительно сохраняясь в организме после перенесенного заболевания.
* Антитела к Vi-АГ обнаруживаются у бактерионосителей брюшного тифа.
Постинфекционный иммунитет при сальмонеллезах – гуморальный и клеточный, типоспецифический, ненапряженный и недлительный, опосредован SIgA.
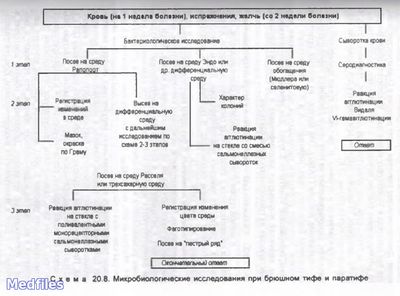
Микробиологические исследования при брюшном тифе и паратифе
Исследуемый материал: выбор материала для исследования при брюшном тифе и паратифах определяется стадией заболевания (инкубационный период – испражнения, продромальный период, 1-я неделя заболевания – кровь на посев, разгар заболевания и период реконвалесценции, с конца 2-ой недели – моча, испражнения, желчь, соскоб из розеол, костный мозг…, кровь на серодиагностику), при сальмонеллезах – испражнения, рвотные массы, промывные воды желудка, пищевые продукты, кровь.
1. Бактериоскопический метод.
2. Бактериологичекий метод (основной).
3. Серологический метод:
* Реакция Видаля (развернутая РА с О- и Н-антигенами);
* РНГА с эритроцитарными О-, Н-, Vi-диагностикумами;
4. Молекулярно-биологический метод (ПЦР, ДНК-зонды).
5. Аллергологический метод (кожно-аллергическая проба с эбертином).
Специфическая профилактика проводится по эпидпоказаниям:
- Вакцина ТАБТе – химическая сорбированная вакцина (содержит полные антигены брюшнотифозные, паратифозные А и В, столбнячный анатоксин);
- Брюшнотифозная спиртовая вакцина, обогащенная Vi- антигеном;
Неспецифическая профилактика : ранняя диагностика и изоляция больных, дезинфекция в очаге инфекции, выявление бактерионосителей, соблюдение санитарного режима в детских учреждениях, предприятиях питания, санитарно-бактериологический контроль за работой систем централизованного и нецентрализованного водоснабжения.
Лечение : ХТП и антибиотики; при сальмонеллезах применяется, в основном, патогенетическая терапия, направленная на нормализацию ВЭБ (антибиотики назначают только при генерализованных формах); спецефическое лечение – брюшнотифозные и сальмонеллезные бактериофаги.

Паратифы и брюшной тиф относятся к группе типичных антропонозных ОКИ (острые кишечные инфекции), вызываемых бактериальными агентами из рода сальмонелл. Вроде бы непонятное название болезни паратиф произошло от древнегреческого para, что означает около и самого определения болезни тиф. Другого варианта назвать очень похожие по симптоматике на брюшной тиф болезни не было возможности.
Брюшной тиф и паратифы, которых всего три вида – A, B, C, вызываются микроорганизмами одного вида (сальмонелла), но с некоторыми отличиями самого возбудителя и источника инфекции, что и позволило их логично объединить в одну группу.
Более распространены паратифы А и В, которые схожи по этиологии с брюшным тифом. А вот паратиф С больше похож на пищевую токсикоинфекцию и встречается достаточно редко.
Поскольку тифы и паратифы схожи по клинической картине, механизму инфицирования и эпидемическим факторам в МКБ 10 их объединили в одну группу тифопаратифозных инфекций (код по МКБ10 – А01).
Паратифы – что это
Паратифы – это группа острых инфекционных патологий, вызываемых паратифозными сальмонеллами и протекающих с развитием интоксикационной симптоматики, сыпи и поражением лимфоидного аппарата кишечника. В отличие от БТ (брюшной тиф), паратифы протекают гораздо легче и реже сопровождаются развитием тяжелых осложнений.
В структуре тифопаратифозных инфекций паратифы занимают около пятнадцати процентов. Долгое время паратиф не классифицировался как отдельное заболевание и считался легкой формой БТ.
Чаще всего встречаются паратифы А и В. Паратиф С развивается достаточно редко, как правило, у ослабленных больных или пациентов с различными иммунодефицитами.

Чаще всего, инфицирование происходит при употреблении содержащих паратифозные сальмонеллы продуктов питания (мучные изделия, мясные и молочные продукты и т.д.) и питьевой воды. Заражение может также происходить при употреблении немытых фруктов, ягод, овощей и т.д. Более редко, инфицирование происходит при использовании общей посуды (как правило, при проживании на одной территории с больным или бактерионосителем).
Паратифозные сальмонеллы способны длительное время сохраняться в окружающей
среде и обладают высокой устойчивостью к низкой температуре (хорошо выдерживают заморозку), но в течение нескольких секунд погибают при кипячении.
Источником паратифозной инфекции является:
- пациент с паратифами А или В, а также здоровый бактерионоситель;
- коровы или свиньи (для паратифов С).
После перенесенных паратифов может возникнуть бактерионосительство сальмонелл, протекающее в острой (менее трех месяцев) или хронической форме (более шести месяцев).
Патогенез развития паратифа практически не отличается от патогенеза брюшных тифов. Единственное различие заключается в том, что при паратифе часто поражаются лимфатические образования в толстом кишечнике.
Нарастание интоксикационной симптоматики обуславливает классическую клиническую картину паратифа.
Симптомы паратифов
Период инкубации для паратифов составляет, в среднем, от пяти до десяти дней. Основные проявления паратифов схожи с клинической картиной брюшного тифа. В начальном периоде появляется лихорадка, нарастает интоксикационная симптоматика, возникает гепатоспленомегалия, появляется сыпь.
- более легким течением,
- появлением гиперемии лица и глаз,
- высыпаний герпетического характера на губах,
- неправильной лихорадкой.

Паратиф А характеризуется острым началом и протекает в тифоидной (более шестидесяти процентов всех случаев паратифа А) или катаральной форме. Достаточно часто тифоидная симптоматика возникает после катаральной.
В начальном периоде паратиф А сопровождается сильным покраснением лица, появлением температуры, вялости, покраснением глаз, возникновением насморка и кашля. Симптоматика паратифозных инфекций в первые дни заболевания сходна с ОРВИ (острые респираторные вирусные инфекции).
Повышение температуры при паратифе не такое стойкое и трудно купируемое, как при брюшном тифе. Лихорадка часто носит волнообразный характер и прекращается значительно раньше, чем при брюшном тифе.
Рецидивирующие и осложненные паратифы А наблюдаются крайне редко.

Пациентов беспокоят боли в животе, повышение температуры тела, озноб, слабость, мышечные и суставные боли. Сыпь при паратифе В обильная, розеолезная. Паратиф В может протекать как в легкой, так и в очень тяжелой форме.
В некоторых случаях заболевание может осложняться прободением кишечника, кровотечением, холециститом, паротитом, бронхопневмонией и т.д.
Паратиф С может протекать в трех формах:
- гастроэнтерическая форма, сопровождающаяся клинической картиной пищевой токсикоинфекции. При массивном попадании возбудителя в организм, период инкубации паратифа С может сокращаться до нескольких часов. Паратиф С начинается с многократной рвоты фонтаном, болями в животе, зеленоватой и зловонной диареей. Также может отмечаться желтушность кожи, лихорадка, артралгии и миалгии;
- тифоподобная форма, протекающая аналогично брюшному тифу;
- септическая форма, характеризующаяся тяжелым течением, ремитирующим лихорадочным синдромом (колебания температуры за сутки могут достигать двух градусов), обильной сыпью, а также развитием гнойно-септических очагов во внутренних органах, абсцессов печени, паренхиматозного гепатита, гнойных менингитов, остеомиелитов и т.д.
Диагностика паратифов
Дифференциальную диагностику с БТ проводят при помощи бактериологических исследований. Также проводится реакция непрямой гемагглютинации к брюшнотифозным и паратифозным сальмонеллам, реакция Видаля и реакция Vi-гемагглютинации.
Лечение паратифов

Все лечение должно проводиться исключительно в условиях инфекционного стационара. Лечение проводит врач-инфекционист.
Терапия паратифов проводится комплексно и включает в себя щадящую диету, постельный режим, этиотропную и патогенетическую терапию. Дополнительно, по показаниям назначают иммуностимулирующую терапию.
При легком течении паратифа, постельный режим показан до шестого-седьмого дня нормализации температуры. На седьмой-восьмой день пациентам разрешается садиться в постели, а десятого дня – ходить.
Диета должна быть максимально щадящей. На время лихорадочного периода рекомендовано соблюдение диеты № 4а. В дальнейшем, при отсутствии противопоказаний проводится постепенное расширение диеты.
Для эрадикации возбудителя назначают антибактериальные препараты. Показано использование цефтриаксона, цефиксима, ампициллина и т.д.
Дополнительно назначаются противогрибковые средства (для предупреждения развития грибковых осложнений на фоне длительной антибактериальной терапии).
По показаниям, с целью профилактирования развития хронических форм бактерионосительства может использоваться тифопаратифозная В вакцина.
Также, могут применяться иммуностимулирующие и иммуномодулирующие средства.
Диспансеризация больных и их дальнейшее наблюдение проводится аналогично брюшному тифу.
Прогноз при паратифах
Прогноз, как правило, благоприятный. Заболевание протекает гораздо легче брюшного тифа и намного реже приводит к развитию осложнений.

Острые инфекционные заболевания
человека из группы кишечных , характеризующиеся
циклическим течением, бактериемией, интоксикацией, кожными высыпаниями и
язвенным поражением лимфатического аппарата тонкой кишки. Возбудитель —
бактерии, относящиеся к сальмонеллам.
Механизм передачи — фекально-оральный, факторы передачи — вода, молоко, различные пищевые продукты. Дополнительную роль
играют мухи, грязные руки человека.
Восприимчивость к возбудителям у человека высокая, иммунитет стойкий. Выражена
сезонность заболеваний, чаще они возникают в летне-осеннее время года.
Инкубационный период при брюшном тифе — 1 — 4 нед , в среднем 2 нед , начало часто
постепенное, отмечаются недомогание,
ухудшение аппетита, головная боль, повышение температуры. Примерно со 2-й недели температура
высокая, головная боль усиливается, наблюдаются бледность кожи и субиктеричность склер, гиперемия и сухость слизистых
оболочек, сухой язык, коричневатый налет на языке и зубах, на коже живота —
розеолы с четкими контурами, гипотензия, тоны сердца приглушены, сухие хрипы в
легких, живот вздут, печень увеличена (чаще, чем селезенка), нередко укорочение
перкуторного звука в правой подвздошной области
(инфильтрация нижнего отдела
тонкой кишки), склонность к запорам. В крови определяются легкая анемия,
лейкопения, анэозинофилия , относительный лимфоцитоз, гипоальбумииемия . Проявления достигают максимума к 3-й
неделе заболевания.
Дальнейшее течение зависит от сроков начала
лечения, тяжести и преморбидного фона заболевания.
Характерны обострения заболевания — на фоне снижения температуры, уменьшения
интоксикации, вновь нарастает лихорадка (повторное поступление бактерий в кровь).
Рецидивы часты при лечении антибиотиками, ранние — через 2—5 дней, поздние —
через 10—30 дней, отдаленные — через 10 лет и более. В настоящее время брюшной
тиф нередко протекает в среднетяжелой и легкой формах. Паратифы А , В и С могут сопровождаться такими же проявлениями и
осложнениями, как брюшной тиф. В ряде случаев при паратифе А
отмечается короткий инкубационный период (5—7 дней), ранняя и обильная сыпь,
температура гектического типа, катаральные
проявления, подобные таковым при острых респираторных вирусных инфекциях; при
паратифе В нередко определяется гастроэнтерит. Паратиф С
часто возникает на фоне других заболеваний с поражением печени и септическими
осложнениями. Прогноз при брюшном тифе и паратифах в случаях раннего лечения
благоприятен. Возможны кровотечения из
кишок, перитонит. Брюшной тиф и паратифы дифференцируют с гриппом,
пневмониями, сыпным тифом, менингитами, туберкулезом, сепсисом, ревматизмом.
При брюшном тифе и паратифах особое внимание необходимо уделить выполнению
санитарно-гигиенических рекомендаций (обеззараживанию выделений, посуды,
влажной уборке помещений, камерной обработке белья).
В рацион питания необходимо
включать молотое говяжье мясо, картофель, фруктовые
соки, печеные яблоки, черствый хлеб или сухари, полужидкие каши, кефир, творог,
через 10—12 дней после нормализации температуры диету расширяют. При
среднетяжелом и тяжелом течении тифа и паратифов назначают левомицетин или
ампициллина натриевую соль по 0,5 г 6 раз в сутки на протяжении лихорадочного
периода, затем еще 7—10 дней в убывающих дозах. По показаниям — преднизолон по
0,5 мг на 1 кг массы в течение 10—12 дней, поливитамины. При анемии,
кровотечениях — трансфузии одногруппной крови, гемостатические средства, при перитоните — оперативное
вмешательство. Выписывают больных после повторного бактериологического
исследования кала, мочи и дуоденального содержимого (однократно), не ранее 14
дней нормальной температуры без лечения антибиотиками и 21 дня — в случае
лечения.
Профилактика. Выявление больных и бактерионосителей (больных с неясной и длительной
лихорадкой помещают в изоляторы, тщательно обследуют и выясняют причину
заболевания), борьба с загрязнением внешней среды и предметов выделениями
человека, тщательное соблюдение технологии на пищевых объектах, личная и
общественная гигиена. Применение моно- и
поливакцин, вакцин сухих, жидких не заменяет указанных мероприятий.
Иммунитет после вакцин непродолжительный.
Брюшной тиф, паратиф А и паратиф В - антропонозные острые кишечные инфекции, вызываемые соответственно сероварами S. Typhi, S. Paratyphi A, и S. Paratyphi В.
Клинически брюшной тиф, паратиф А и паратиф В неотличимы. Диагноз может быть установлен на основании бактериологических и серологических исследований, а также эпидемиологических данных.
Тифо-паратифозные заболевания характеризуются сложным патогенезом, сопровождаются бактериемией и выраженной интоксикацией. Они имеют длительное циклическое течение с поражением лимфатического аппарата тонкого кишечника. Встречаются повсеместно и особенно в районах неблагополучных по водоснабжению и канализации.
Источник инфекции - больные и бактерионосители. Механизм передачи- фекально-оральный, пути передачи: водный, пищевой, контактно-бытовой. Эпидемические вспышки имеют преимущественно водное происхождение, реже - пищевое.
Возбудители, попавшие в пищеварительный тракт в инфекционной дозе (105 - 107 живых бактерий), адгезируют и колонизируют поверхность эпителия тонкой кишки. У 3-5% переболевших формируется хроническое бактерионосительство, длящееся многие годы. Возбудители сохраняются в желчном пузыре, где находятся в благоприятных условиях и недоступны для защитных факторов организма. Периодически бактерии вместе с желчью поступают в просвет кишечника и выделяются с фекалиями.
Инкубационный период продолжается в среднем 10-14 дней. Начало заболевания и нарастание интоксикации постепенное.
Характерно повышение температуры слабость, головная боль, отсутствие аппетита, апатия, иногда жидкий стул. В период разгара заболевания (примерно с 9 по 23 день болезни) температура превышает 39°С и затем довольно резко падает. На животе и груди появляется розеолезная сыпь. Поражается нервная и сердечно-сосудистая системы, при тяжелой форме заболевания не исключено развитие инфекционно- токсического шока, который может привести к летальному исходу.
На фоне общей интоксикации организма усиливается воспаление лимфатических элементов тонкого кишечника, образуются глубокие язвы. Возможны кровотечения и прободение стенки кишки. Выздоровление (реконвалесценция) при брюшном тифе замедленное, иногда возникают рецидивы, возможно формирование хронического бактерионосительства.
Перенесенный брюшной тиф оставляет напряженный, как правило, пожизненный клеточный и гуморальный иммунитет.
Специфическая профилактика брюшного тифа проводится в группах риска и по эпидемиологическим показаниям. В Российской Федерации применяются следующие вакцины: вакцина брюшнотифозная спиртовая, вакцина брюшнотифозная Vi-полисахаридная и вакцина брюшнотифозная спиртовая, обогащенная Vi-антигеном.
Все перечисленные вакцины не обеспечивают полную защиту вакцинированных от заболевания. Длительность поствакцинального иммунитета не превышают 1 года.
Специфическая профилактика паратифозных инфекций не проводится.
Этиотропная терапия брюшного тифа и паратифов проводится с учетом устойчивости возбудителей к антибиотикам.
Лабораторная диагностика брюшного тифа, паратифа А и паратифа В.
Лабораторную диагностику важно провести в первые 5-7 дней заболевания. Используют бактериологический и серологический методы.
Исследуемые материалы: На 1-2-й неделе болезни возбудителей выделяют из крови (гемокультура), со 2-3-й недели - из фекалий (ко- прокультура) и мочи (урокультура), в течение всего заболевания - из содержимого 12-перстной кишки.
Абсолютным подтверждением диагноза брюшного тифа является выделение возбудителя из крови, начиная с 1-й недели заболевания, (высеваемость в этот период превышает 90%) и на протяжении всего лихорадочного периода.
С первых дней болезни в сыворотке крови и в испражнениях больного можно выявить О-антигены возбудителей в реакциях коагглютинации, латекс-агглютинации, с антительными диагностикумами ИФА. С конца 1-й недели заболевания проводят серологическую диагностику для выявления специфических антител. С этой целью ставят классическую реакцию агглютинации Видаля, с помощью которой определяют титры антител к О- и Н-антигенам S. Typhi, S. Paratyphi A, S. Paratyphi В. В последние годы эта реакция уступает место более чувствительной РНГА с эритроцитарными антигенными О- и Н-диагностикумами. Четырехкратное повышение тигра антител в парных сыворотках подтверждает диагноз брюшного тифа или паратифов. РНГА с эритроцитарным Vi-диагностикумом используется для отбора лиц, подозрительных на бактерионосительство S. Typhi.
Читайте также:


