Что такое полиомиелит тесты
1. Инкубационный период при полиомиелите
составляет чаще всего:
2. Несколько часов НЕТ
3. 60-180 дней НЕТ
2. Классификация клинических форм острого
полиомиелита включает все, кроме:
1. Иннапарантной НЕТ
2. Абортивной НЕТ
3. Менингеальной (серозный менингит) НЕТ
4. Паралитической НЕТ
5. Легочной формы ДА
3. Механизм передачи инфекции при полиомиелите:
1.Фекально — оральный. ДА
2.Аспирационный (респираторный). ДА
4. Источником инфекции при полиомиелите является:
1.Только больной НЕТ
2.Человек: больной и носитель ДА
3.Домашние животные и птицы НЕТ
4.Только вирусоноситель НЕТ
5. Мышевидные грызуны НЕТ
5. К клиническим формам паралитического
полиомиелита относятся все, кроме:
1. Спинальная НЕТ
2. Бульбарная НЕТ
3. Понтинная НЕТ
4. Смешанная (Бульбарно-понти нная, НЕТ
5. Полирадикулонейр опатия ДА
6. Основной мерой профилактики полиомиелита
1.Госпитализация больного. НЕТ
2.Заключительная дезинфекция. НЕТ
3.Проведение плановой вакцинации. ДА
4.Введение иммуноглобулина контактным. НЕТ
7. Госпитализация больного полиомиелитом:
2.По эпид. и клиническим показаниям. НЕТ
8. При возникновении случая заболевания
полиомиелитом в организованном детском
коллективе устанавливается разобщение:
2.На 14 дней. НЕТ
4. Разобщение не проводится. НЕТ
9. Назовите наиболее эффективную вакцину в
1.Инактивированн ая полиомиелитная вакцина (ИПВ) НЕТ
2.Оральная полиомиелитная вакцина (ОПВ) ДА
3.АДС-М анатоксин НЕТ
10. Какая минимальная кратность нарастания титров
антител к полиовирусу при серологическом
исследовании является диагностической|
1. Двухкратная НЕТ
2. Четырехкратная ДА
3. Восьмикратная НЕТ
4. Шестнадцатикратн ая НЕТ
11. Течение паралитических форм острого
полиомиелита включает все периоды (четыре),
1. Препаралитически й НЕТ
2. Менингеальный ДА
3. Паралитический НЕТ
4. Восстановительны й НЕТ
5. Резидуальный НЕТ
12. Какой оптимальный объем пробы фекалий необходим
для вирусологическог о исследования на
1. 1 — 5 грамм НЕТ
2. 8 — 10 грамм ДА
3. 15 — 20 грамм НЕТ
13. В паралитический период острого
паралитического полиомиелита развиваются:
1. Острые вялые параличи или парезы ДА
2. Спастические параличи или парезы НЕТ
3. Сначала спастические, затем острые параличи НЕТ
14. Забор клинического материала для
вирусологическог о обследования на полиомиелит
от больных полиомиелитом и ОВП проводится:
1. В день выявления случая (1-ая проба) ДА
и через 24-48 часов (2-ая проба)
2. В первые 48 часов после установления НЕТ
3. В день выявления случая (1-ая поба) и через НЕТ
7-14 дней (2-ая проба)
15. Каковы сроки доставки образцов фекалий от
больных в Региональный центр
1. Первые сутки ДА
2. Не более 36 часов ДА
3. Не более 72 часов НЕТ
16. Период нарастания параличей при полиомиелите
3. 10-14 дней НЕТ
17. При остром паралитическом полиомиелите чаще
1. Верхние конечности НЕТ
2. Нижние конечности ДА
3. Одновременно и симметрично поражаются и
верхние и нижние конечности НЕТ
18. Обследованию на полиомиелит подлежат больные с:
1. Острыми вялыми параличами ДА
2. Спастическими параличами НЕТ
19. Лабораторному обследованию и регистрации
подлежат больные с явлениями ОВП в возрасте:
20. Определение случая острого паралитического
полиомиелита включает все нозологические формы,
1. Острый паралитический полиомиелит, НЕТ
ассоциированный с вакциной
2. Выделение вируса полиомиелита вакцинного ДА
происхождения при отсутствии клинических
3. Острый паралитический полиомиелит НЕТ
4. Острый паралитический полиомиелит НЕТ
21. Больные с клиническими признаками полиомиелита
и ОВП подлежат следующему обследованию:
1. Двухкратное вирусологическое обследование ДА
2. Двухкратное серологическое обследование ДА
3. Вирусологическое исследование ДА
секционных проб в случае смерти больного
4. Вирусологическое исследование мочи НЕТ
22. Повторный осмотр больного полиомиелитом и ОВП
на наличие остаточных параличей проводится:
1. Через 20 дней от начала паралича НЕТ
2. Через 60 дней от начала паралича ДА
3. Через 30 дней от начала паралича НЕТ
23. Пробы для проведения вирусологическог о и
серологического исследования от случаев
полиомиелита и ОВП хранят и транспортируют при
1. от -3 до -1 С ДА
2. от 0 до +8 С НЕТ
3. от +10 до + 14 С НЕТ
4. не менее + 37 С НЕТ
24. Вакциноассоцииро ванные случаи полиомиелита
развиваются у привитого (реципиента) в течение:
3. 40-60 дней НЕТ
25. Вакциноассоцииро ванные случаи полиомиелита
развиваются у контактировавших с привитыми в
26. Медицинское наблюдение (педиатр, невролог) за
детьми в возрасте до 5 лет, бывшими в
контакте с больными полиомиелитом (ОВП)
проводится в течение:
1. 20 дней с двухкратной регистрацией ДА
2. 3-х дней с момента изоляции больного НЕТ
27. В очаге полиомиелита (ОВП), однократной
иммунизации полиомиелитной вакциной подлежат:
1. дети до 5 лет ДА
2. дети до 15 лет НЕТ
3. дети, подростки и взрослые НЕТ
28. Одной из задач Федеральной целевой программы
уровня охвата привиками против полиомиелита
29. Ревакцинация против полиомиелита в календарные
1. Однократным введением вакцины ДА
2. Двухкратным введением вакцины НЕТ
3. Трехкратным введением вакцины НЕТ
30. Какая реакция используется для определения
антител к вирусу полиомиелита:
— пассивной гемагглютинации (РПГА) НЕТ
— иммуноферментный анализ (ИФА) НЕТ
— реакция нейтрализации (макро- и микрометод) ДА
проводится серологический мониторинг состояния
коллективного иммунитета к полиомиелиту:
— 30 лет и старше ДА
32. Можно ли совмещать прививки против полиомиелита
Полиомиелит – это серьезное заболевание, вызванное вирусной инфекцией. Недуг тяжелый, протекает преимущественно с поражением ЦНС. Он приводит к самым разным последствиям, а потому важно вовремя его обнаружить и начать лечение.
Диагностика полиомиелита подразумевает проведение ряда исследований. О них следует рассказать подробнее, а также уделить немного внимания причинам, симптомам и возможным последствиям данного недуга.
Вкратце о заболевании
Прежде чем обсудить принципы диагностики полиомиелита, необходимо изучить специфику данного недуга. Это – энтеровирусная инфекция, которую вызывают полиовирусы. Они поражают мотонейроны передних рогов спинного мозга. Данное воздействие приводит к серьезным паралитическим осложнениям с последующей инвалидизацией больного.
Как правило, недуг поражает детей, возраст которых составляет менее 4 лет. На них приходится 60-80% случаев.
Последняя эпидемия пришлась на середину прошлого столетия. В конце 80-х ВОЗ приняла резолюцию, целью которой стала ликвидация данного заболевания во всем мире.
На сегодняшний день в странах, где проводят профилактическую вакцинацию против полиомиелита, недуг встречается в виде спорадических единичных случаев. Это Индия, Афганистан, Сирия, Нигерия, Пакистан. Наша страна, а также Северная Америка и государства Западной Европы свободны от полиомиелита.
Причины
Данное заболевание вызывают антигенные типы полиовируса, которые относятся к роду энтеровирусов. Всего их три. Но наибольшую опасность несет вирус первого типа – на него приходится 85% случаев. Он очень живучий, может сохраняться до 6 месяцев в испражнениях и до 100 суток в воде.
Он переносит даже замораживание и высушивание, на него не воздействуют антибиотики и пищеварительные соки. Погибнуть вирус может лишь в результате следующих воздействий:
- Нагревание и последующее кипячение.
- Обработка дезинфицирующими средствами.
- Ультрафиолетовое облучение.
Источником вируса может быть не только зараженный человек. Его способен распространить бессимптомный носитель. Сам он может не болеть полиомиелитом. Однако своей носоглоточной слизью и испражнениями распространять будет. Передается вирус фекально-оральным, воздушно-капельным и контактным путями.
Попадая в организм, он внедряется в клетки, вследствие чего нарушается синтез белка и нуклеиновых кислот. Результатом становятся деструктивные и дистрофические изменения. Возможна полная гибель нейрона. Следствие разрушения 1/3-1/4 нервных клеток – развитие полных параличей и парезов.

Симптомы
Прежде чем перейти к обсуждению диагностики и принципов лечения полиомиелита у детей и взрослых, надо перечислить симптомы, которые указывают на развитие столь специфического недуга.
Инкубационный период длится 8-12 дней. Если развивается инаппарантная форма, то клинически недуг никак не проявляется. Его обнаруживают лишь в результате лабораторных исследований.
Недуг висцеральной формы проявляется интоксикацией, лихорадкой, диареей, болями в животе, умеренными катаральными явлениями. Заболевание заканчивается примерно через 3-7 дней после того, как симптомы дают о себе знать. Никаких остаточных неврологических проявлений не наблюдается.
Самым тяжелым является заболевание паралитической формы. Наблюдается диспепсия, трахеит, фарингит, ринит, боли в конечностях и позвоночнике, 2-волновая лихорадка, судороги, спутанность сознания. На 3-6 день наступает паралитическая фаза. К концу второй недели поражаются жизненно важные центры продолговатого мозга, возможен паралич диафрагмы и дыхательных мышц.
Диагностика
Рассмотрев причины, симптомы и виды полиомиелита, нужно уделить внимание и этой теме. Этот серьезный редкий недуг обычно начинает подозревать детский невролог или педиатр. Основаниями для предположений является анамнез, диагностически значимые симптомы и эпидемиологические данные.
Есть определенные трудности. Не все доктора сразу назначают анализ на полиомиелит, так как не всегда подозревается именно данный недуг. Часто ошибочно устанавливают диагноз серозного менингита, острой кишечной инфекции, ОРВИ, гриппа.
Точно определить заболевание способны помочь лабораторные тесты, о которых подробно будет рассказано далее. Сейчас же нужно обсудить другие методы.
Важно дифференцировать вирус, а потому проводится полимеразная цепная реакция. Еще часто назначают люмбальную пункцию. При ее проведении спинномозговая жидкость вытекает под большим давлением. В ходе исследования удается выявить ее бесцветность, прозрачность, а также увеличенное содержание глюкозы и белка. После проведения электромиографии удается подтвердить поражение на уровне передних рогов спинного мозга.
Рассказывая про методы диагностики полиомиелита, также следует оговориться, что недуг необходимо вовремя дифференцировать с ботулизмом, миелитом, синдромом Гийена-Барре, серозным менингитом, клещевым энцефалитом и полиомиелитоподобными заболеваниями.

Вирусологический метод
Он применим в диагностике полиомиелита в обязательном порядке. Очень важно выделить вирус и идентифицировать его. В качестве биоматериала необходим кал больного. Чуть реже берут ликвор, кровь и носоглоточный смыв.
Материал сначала фильтруют, а затем подвергают обработке антибиотиком. Затем вносят его в культуру клеток Нер-2 и RD (из человеческой рабдомиосаркомы). Приблизительно через 5-7 суток возникает цитопатическое действие вирусов (ЦПД), проявляющееся в форме мелкозернистой деструкции клеток.
Идентификацию вируса проводят в реакции нейтрализации. Это значит, что в культуры тканей заносят вирус, соединенный с поливалентной противополиомиелитной сывороткой трех типов. Это первый этап. Следующий шаг – ведение вируса с отдельными типовыми сыворотками, являющимися моновалентными. Каков результат? Если сыворотка и тип вируса идентичны, то ЦПД не наблюдается.
Серологический метод
Его также задействуют для диагностики полиомиелита. Он помогает определить, нарастает ли в крови переболевших пациентов титр антител.
Для этого в культуре ткани применяют реакцию нейтрализации с парными сыворотками, которые были получены в период острой стадии заболевания, а также в момент реконвалесценции.
Ставят иммуноферментный анализ (ИФА), а также реакцию связывания комплемента (РСК). В случае положительного результата удается определить 4-кратное нарастание титра антител во 2-й сыворотке, если сравнивать с 1-й.
Что это такое – ИФА-анализ? Активно развивающееся направление химической энзимологии. Это метод с уникальной специфичностью иммунохимической реакции. Проще говоря, антитела связываются лишь с конкретными антигенами. ИФА широко внедрился в разные медицинские области, поскольку используемые реагенты стабильны, методы регистрации просты, а цена проведения довольно мала.

Формы заболевания
Рассуждая о диагностике полиомиелита у детей и взрослых, необходимо оговориться, что пресловутая дифференциация всегда проводится на основе симптоматики. И у каждой формы заболевания она индивидуальна. Можно выделить такой перечень:
- Менингеальная форма. Проявления: выраженный болевой синдром, натянутые корешки спинномозговых нервов и нервных стволов, их болезненность при пальпации.
- Спинальная форма. Проявления: щадящая, не паретическая походка, сохранность мышечного тонуса, дискомфорт в суставах при пассивных движениях, повышение глубоких рефлексов, воспалительные изменения в крови. Данный недуг часто путают с полирадикулоневритом, дифтерийной полинейропатией, спинальной амиотрофией Верднига-Гоффманна.
- Полиомиелитическая форма. Патологический процесс диагностируется в шейных сегментах. Проявления: параличи мышц плечевого пояса и шеи, вялые парезы, лимфоцитарный плеоцитоз (незначительный, 40-60 клеток), увеличенный уровень белка (примерно 0,66-1,0 г/л). Изучая исследуемый материал при лабораторной диагностике полиомиелита, врачи учитывают эпидемиологический анамнез. Это может быть употребление сырого молока, укус клеща и т. д.
- Дифтерийная форма. Проявления: симметричность поражений, медленное нарастание парезов на протяжении нескольких недель, обнаружение нарушений биоэлектрической активности в процессе проведения электронейромиографии. Диагностируется спустя 1,5-2 месяца после дифтерии.
- Полирадикулоневрит. Проявления: медленное развитие и дальнейшее нарастание симметричных парезов, расстройство чувствительности по корешковому и полиневритическому типам, повышенное количество в спинно-мозговой жидкости белка.
- Понтийная форма. Проявления: снижение вкусовой восприимчивости на соленое и сладкое, слезотечение на пораженной стороне, ощущаемая при пальпации боль тригеминальных точек, нарушения в чувствительности лица и спонтанные боли.
- Бульбарная форма. Проявления: судорожный синдром и глубокие расстройства сознания. Важно дифференцировать ее со стволовыми энцефалитами.
В рамках темы, касающейся дифференциальной и микробиологической диагностики полиомиелита, надо оговориться, что поражения нервной системы, которые клинически не отличаются от рассматриваемого недуга, часто вызывают энтеровирусы группы Коксаки-ЕСНО. В таких случаях задействуют весь комплекс серологических и вирусологических диагностических методов и уже упомянутый ранее метод ПЦР.

Специфическая профилактика
Выше было рассказано об особенностях недуга, основном методе лабораторной диагностике и о том, что такое ИФА-анализ. Это все важно, но теперь стоит также поведать про специфическую профилактику, осуществляемую убитыми и живыми вакцинами.
Метод интересный. В убитой вакцине содержатся вирусы полиомиелита З-го, 2-го и 1-го типов. Их выращивают в почечной ткани обезьян. Убитая вакцина провоцирует гуморальный иммунитет – образование IgM и IgG. Но в то же время не препятствует происходящей в клетках слизистой оболочки кишечника репродукции вирусов.
Живая вакцина типов 3, 2 и 1 образуется из аттенуированных штаммов, которых культивируют также в почечных клетках, но только других животных – зеленых африканских мартышек.
Кроме пресловутых IgM и IgG-антител, ею индуцируются секреторные IgA. Данный процесс происходит в слизистой оболочке ЖКТ (тонкого кишечника, если быть точнее). И именно они являются антителами к полиомиелиту, препятствующими циркуляции диких штаммов.
Прием вакцины
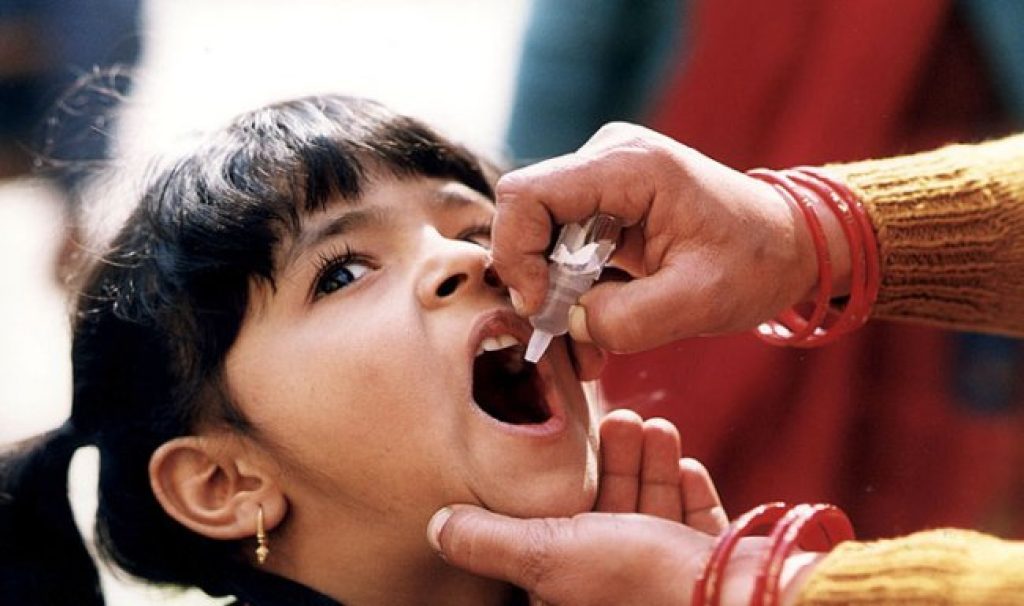
В подавляющем большинстве больниц стран СНГ распространена оральная вакцина. Прививка делается просто: препарат, о котором рассказывалось выше, закапывают в ротовую полость.
Выполняют это после того, как ребенку исполнится 3 месяца. Далее потребуется сделать еще две вакцинации. Интервал между ними – 1,5 месяца. Выходит, к врачу младенца нужно будет отнести, когда ему будет 4 и 6 соответственно. Ревакцинацию проводят в 18 и 20 месяцев, а потом лишь в 14 лет.
Нужно быть предупрежденным о том, что после введения в организм ослабленных вирусов, способен развиться так называемый вакцинноассоциированный полиомиелит. Вероятность очень мала, но имеется. Чаще всего недуг развивается у младенцев после их первой вакцинации. Какова причина? Обычно – сниженный иммунитет или спонтанная мутация вируса в условиях организма ребенка.
И, кстати, так как после прививки грудничок становится потенциальным носителем вируса, от него могут заразиться не вакцинированные люди, а еще те, у кого иммунитет подавлен.
Лечение
Немного внимания надо уделить и клиническим рекомендациям. Полиомиелит манифестных форм всегда лечится стационарно. Больному показана изоляция, покой, высококалорийная диета и постельный режим.
Очень важно придать конечностям правильное с точки зрения физиологии положение. Необходим массаж грудной клетки и профилактика пролежней. Если у больного наблюдается дисфагия, то питание организуют через назогастральный зонд. В случае нарушения самостоятельного дыхания показана искусственная вентиляция легких.
К сожалению, специфическое лечение не разработано. Вакцины, особенности которых были рассмотрены выше, предотвращают развитие заболевания, не давая ему развиться (выработка иммунитета). Но они не лечат полиомиелит. А потому проводят патогенетическую и симптоматическую терапию.
Прописывают прием аскорбиновой кислоты, витаминов группы В, дегидратирующих и обезболивающих препаратов, дыхательных аналептиков, неостигмина и т. д.
В восстановительный период время уделяется реабилитационным мероприятиям. А именно:
- Лечебная физкультура.
- УВЧ.
- Лечение в санаториях.
- Ортопедический массаж.
- Общие лечебные ванны.
- Парафинолечение.
Лечение и профилактика детей всегда проводится при непосредственном участии детского ортопеда. Если выявляется риск развития контрактур, то назначают наложение лонгет, гипсовых повязок, ортопедических шин, а также ношение специальной обуви.
Всегда есть вероятность возникновения остаточных явлений. Их лечение обычно включает сухожильно-мышечную пластику, теномиотомию, артрориз, тенодез, резекцию и дальнейшую остеотомию костей, коррекцию сколиоза хирургическим методом и т. д.

Осложнения и прогнозы
Нельзя не рассказать о том, чем опасен полиомиелит. Данное заболевание часто приводит к инвалидности. Если парализованные конечности и начинают двигаться, то они остаются деформированными – они укорачиваются, а мышцы атрофируются.
Патологический процесс может затронуть дыхательную систему, а это чревато дыхательными расстройствами, из-за которых человек может даже умереть (задохнуться).
Легкие формы недуга обычно проходят бесследно. А за счет целенаправленной многолетней вакцинопрофилактики в структуре преобладают лишь абортивная и инаппарантная формы инфекции. Они лечатся успешно. Паралитические формы поражают лишь людей, не прививавшихся от полиомиелита. А это – обязательная профилактика.
Если вдруг возникает подозрение, что ребенок заразился полиомиелитом, то его немедленно изолируют, а в помещениях, где он находился, проводят дезинфекцию. Лица, с которыми он контактировал, помещаются под наблюдение, а также подвергаются иммунизации ОПВ вне очереди.

Полиомиелит является вирусным заболеванием, которое может повлиять на нервы и может привести к частичному или полному параличу.
Причины
Полиомиелит представляет собой заболевание, вызванное инфекцией вируса полиомиелита. Вирус распространяется по:
- Прямому контакту, человек-человек
- Контакт с инфицированной слизью из носа или рта
- Контакт с зараженными экскрементами
Вирус попадает через рот и нос, размножается в желудочно-кишечном тракте и кишечнике, а затем поглощается и распространяется через кровь и лимфатическую систему. Инкубационный период колеблется от 5 – 35 дней (в среднем 7 – 14 дней). Большинство людей не развивают симптомы.
Риски включают в себя:
- Отсутствие иммунизации против полиомиелита
- Путешествие в область, которая пережила вспышку полиомиелита
Вспышки все еще могут произойти в развитых странах, как правило, группами людей, которые не были вакцинированы. Полиомиелит часто происходит после того как кто-то едет в регион, где эта болезнь является распространенным явлением. В результате массивной, глобальной кампании по вакцинации за последние 20 лет, полиомиелит существует только в нескольких странах Африки и Азии.
Симптомы
Существуют три основных формы инфекции полиомиелита: субклиническая инфекция, непаралитическая, и паралитическая. Большинство людей имеют субклинические инфекции, и могут не иметь симптомов.
СУБКЛИНИЧЕСКИЕ симптомы инфекции
- Общий дискомфорт или беспокойство ( недомогание )
- Головная боль
- Красное горло
- Незначительная лихорадка
- Больное горло
- Рвота
Люди с субклинической инфекцией полиомиелита могут не иметь симптомов, или легкие симптомы могут длиться 72 часа или менее. Клинический полиомиелит влияет на центральную нервную систему (головной и спинной мозг), и делится на непаралитическую и паралитическую формы.
Тесты
Врач может найти:
- Аномальные рефлексы
- Жесткости
- Сложность подъема головы или ног, когда человек лежит на спине
- Проблема изгиба шеи
Испытания включают в себя:
- Культуры горла, стула, или спинномозговой жидкости
- Спинномозговая пункция и исследование спинномозговой жидкости
- Тест на уровни антител к вирусу полиомиелита
Лечение
Целью лечения является контроль симптомов в то время как инфекция протекает. Людям с тяжелыми случаями могут потребоваться спасательные меры, особенно помощь в дыхании. Симптомы рассматриваются в зависимости от их тяжести. Лечение может включать:
- Антибиотики для лечения инфекций мочевыводящих путей
- Грелки, теплые полотенца – для уменьшения боли в мышцах и спазм
- Обезболивающие, чтобы уменьшить головную боль, мышечные боли, спазмы
- Физиотерапия
Перспективы
Прогноз зависит от формы заболевания (субклиническая или паралитическая) и пострадавшей области тела. Большую часть времени, полное восстановление возможно, если спинной и головной мозг не затронуты. Проблемы мозга или спинного мозга являються причиной неотложной медицинской помощи, что может привести к параличу или смерти (как правило, от дыхательных проблем). Инвалидность является более распространенной, чем смерть. Инфекция, которая находится высоко в спинном мозге или в мозге, увеличивает риск проблем с дыханием.
Возможные осложнения
- Аспирационная пневмония
- Недостаток движения
- Проблемы с легкими
- Миокардит
- Паралитическая кишечная непроходимость (потеря функции кишечника)
- Постоянный паралич мышц, инвалидности, деформация
- Отек легких
- Шок
- Инфекции мочевыводящих путей
Позвоните своему врачу, если:
- Кто-то рядом с вами инфицирован вирусом полиомиелита, и вы не были вакцинированы
- Вы развиваете симптомы полиомиелита
Предупреждение
Иммунизации против полиомиелита (вакцина) эффективно предотвращает полиомиелит у большинства людей (иммунизации составляет более 90% эффективность).

На Филиппинах сохраняется риск увеличения заболеваемости пол.
На сегодняшний день, благодаря всемирной кампании по ликвидации полиомиелита на планете, в развитых странах это заболевание является чрезвычайно редким. Однако, в ряде развивающихся стран с жарким климатом - таких, как Афганистан, Пакистан, Таджикистан и некоторых африканских странах, люди до сих пор страдают и умирают от этой инфекционной болезни.
Вирус полиомиелита относится к роду энтеровирусов и передается фекально-оральным или оральным путем. После начала Глобальной инициативы по ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) в 1988 году полиомиелит в 1991 году был ликвидирован в Северной и Южной Америке. Две страны, которые еще не достигли статуса ликвидации, - это Пакистан и Афганистан. Вспышки дикого полиовируса были зарегистрированы в Африке и на Ближнем Востоке, с последующим контролем к 2015 году. Несмотря на эту глобальную кампанию, угроза заражения путешественников по-прежнему сохраняется, в основном в Южной Азии и Западной Африке.
Центр по контролю и профилактике заболеваний (CDC) настоятельно рекомендует принимать меры профилактики, если Вам предстоит путешествие в страну, неблагополучную по полиомиелиту.
Если Вы ранее прошли полный курс вакцинации против полиомиелита, то перед поездкой в страну, неблагополучную по полиомиелиту, Вам следует получить одну бустерную дозу вакцины.
Симптомы полиомиелита
Хотя полиомиелит может приводить к параличу и смерти, подавляющее большинство людей, которые заражены вирусом полиомиелита, не имеют никаких симптомов болезни и никогда не узнают, что они были инфицированы. У пациентов с симптомами будет легкое лихорадочное заболевание с последующим острым вялым параличом одной или нескольких конечностей, или менингитом. Возможна дыхательная недостаточность. Считается, что постполиомиелитический синдром представляет собой ухудшение существующей мышечной слабости, утомляемости и боли, для которых другие этиологии были исключены. Это состояние, причина которого является спорной, развивается у 20 - 85% пациентов и может манифестировать спустя десятилетия после первичной инфекции.
Не все штаммы полиовирусов вызывают паралич. Такие штаммы называются непаралитическими полиовирусами и обычно проявляются гриппоподобными симптомами, характерными для других вирусных болезней.
Симптомы длятся от одного до 10 дней и включают в себя:
- Лихорадку
- Боль в горле
- Головную боль
- Рвоту
- Слабость
- Боль, скованность или тугоподвижность в спине, шее, руках или ногах
- Менингит
В редких случаях инфекция полиомиелита приводит к паралитическому полиомиелиту - наиболее тяжелой форме заболевания. Различают несколько типов паралитического полиомиелита в зависимости от локализации поражений: спинной мозг (спинальная форма полиомиелита), ствол головного мозга (бульбарная форма полиомиелита) или оба этих образования (бульбоспинальная форма полиомиелита).
Начальные симптомы паралитического полиомиелита - такие, как лихорадка и головная боль, часто напоминают непаралитический полиомиелит. Однако, уже в течение первой недели болезни начинают появляться характерные симптомы паралитического полиомиелита:
Постполиомиелитный синдром
Во всем мире следует прекратить вакцинацию детей против од.
- Прогрессирующая мышечная слабость и боль
- Общая разбитость и усталость после минимальных нагрузок
- Атрофия мышц
- Нарушения дыхания и глотания
- Нарушения дыхания во сне, особенно ночное апноэ
- Плохая переносимость низких температур
- Когнитивные нарушения - такие, как снижение концентрации внимания и трудности с запоминанием
- Депрессия или перепады настроения
Обязательно посетите своего врача перед поездкой в страну, неблагополучную по полиомиелиту.
Кроме того, обратитесь к врачу, если:
Пути заражения полиомиелитом
Полиовирус поражает только людей и попадает в окружающую среду с фекалиями зараженных людей. Вирус полиомиелита распространяется, в основном, фекально-оральным путем, особенно - в районах с неблагоприятными санитарными условиями.
Вирус полиомиелита может передаваться через зараженную воду, пищу или через прямой контакт с инфицированным человеком. Полиомиелит является чрезвычайно заразным, и все, кто проживает в доме с недавно инфицированным человеком, могут заразиться. Люди, инфицированные вирусом полиомиелита, могут выделять вирус в окружающую среду в течение нескольких недель с фекалиями.
Полиовирус - это безоболочечный одноцепочечный РНК-содержащий вирус трех типов (1, 2 и 3). Вирус обычно проникает в организм через ротоглотку и размножается в лимфатической ткани. В очень небольшом проценте случаев вирус проникнет в ЦНС.
Факторы риска
Наибольшему риску заражения полиомиелитом подвержены люди, невакцинированные против этой болезни. В районах с плохими санитарными условиями и нерегулярной вакцинацией заражаются полиовирусом все слои населения, но наиболее уязвимыми перед этой болезнью оказываются беременные женщины, дети и люди с ослабленной иммунной системой. Именно у них чаще всего после инфицирования полиомиелитом развиваются параличи.
При отсутствии прививок следующие факторы увеличивают риск болезни:
Тяжелый стресс или напряженная физическая активность во время инфицирования вирусом полиомиелита; эти факторы могут подавлять иммунную систему и способствовать развитию болезни.
Осложнения полиомиелита
Кампания по ликвидации полиомиелита, проводимая Всемирной .
Диагностика
Нередко врачу достаточно физикального осмотра и сбора анамнеза для уверенной постановки диагноза полиомиелит. Такие симптомы, как тугоподвижность шеи и спины, патологические рефлексы, затруднения глотания и дыхания, недвусмысленно указывают на перенесенный полиомиелит.
Для подтверждения диагноза врачу может потребоваться мазок из носоглотки, кал или спинномозговая жидкость – он отправит эти материалы на вирусологическое исследование с целью выявить наличие в них вируса полиомиелита.
Полиовирус может быть выделен из секрета ротоглотки через 1 неделю после появления симптомов или из кала до 4 недель после появления симптомов. Исследования спинно-мозговой жидкости при попытках выделения вируса или идентификации ПЦР редко бывают положительными.
Лечение полиомиелита
- Постельный режим
- Обезболивающие препараты
- Искусственная вентиляция легких
- Посильные физические упражнения (физиотерапия, лечебная гимнастика), для профилактики деформации и потери мышечных функций
- Лечебная диета
Профилактика полиомиелита
Несмотря на определенную эффективность санитарных условий и личной гигиены, наиболее эффективным способом предотвращения распространения полиомиелита является вакцинация.
В настоящее время дети в Российской Федерации, согласно Национальному календарю прививок, получают две дозы инактивированной полиомиелитной вакцины (ИПВ) (V1 в 3 месяца, V2 в 4,5 месяца) и четыре дозы живой полиомиелитной вакцины (ОПВ) (V3 в 6 месяцев, R1 в 18 месяцев, R2 в 20 месяцев и R3 в 14 лет) или 4 дозы ИПВ (в 3, 4-4,5, 5-6 и 18 мес.) + 2 дозы ОПВ (в 20 мес. и 14 лет). Помимо этого могут применяться туровые (дополнительные) дозы вакцины при ухудшении эпидемической обстановки или снижении процента охвата вакцинацией.
Доступны две эффективные вакцины: инактивированная полиомиелитная вакцина (ИПВ) была введена в практику в 1955 году и живая пероральная полиомиелитная вакцина (ОПВ) появилась в 1960-х годах. ОПВ может вызывать вакциноассоциированный паралитический полиомиелит. ОПВ по-прежнему используется в странах, где циркулирует дикий полиовирус, в целях ликвидации полиомиелита.
Введение всем детям из эндемичных районов в возрасте до 5 .
Симптомы аллергической реакции, как правило, развиваются в течение от нескольких минут до нескольких часов после введения прививки и могут включать в себя:
- Затрудненное дыхание
- Слабость
- Осиплость голоса, или свистящее дыхание
- Сердцебиение
- Крапивницу
- Головокружение
- Чрезвычайную бледность
- Отек гортани
Если у Вас или Вашего ребенока возникла аллергическая реакция после введения вакцины, следует незамедлительно обратиться за медицинской помощью.
Для уменьшения количества болезненных инъекций, в настоящее время все чаще создаются и применяются многокомпонентные вакцины. К примеру, Пентаксим (АаКДС + ИПВ + ХИБ) или Инфанрикс Гекса ( АаКДС + ИПВ + гепатит В + ХИБ). Эти вакцины не всегда доступны по полису ОМС, и получить их можно в частном медицинском центре.
Частота побочных реакций при введении комбинированных вакцин практически не отличается от таковой при введении аналогичных раздельных вакцин. Об этом подробнее можно прочесть здесь
У двоих детей из юго-западной Украины развилась паралитиче.
В Российской Федерации практически все взрослые были привиты против полиомиелита в детстве. Поэтому при планировании поездки в неблагополучный по полиомиелиту район взрослому человеку, получившему в детстве полный курс вацинации от полиомиелита, следует ввести лишь одну дозу ИПВ или ОПВ, гарантирующую пожизненный иммунитет.
Однако, тем взрослым, которые не были полностью привиты в детстве, показана трехкратная иммунизация против полиомиелита, по схеме 0 – 1(2) – 14 месяцев.
Читайте также:


