Эпидемический процесс при дизентерии
Формирование иммунитета после перенесенного заболевания доказано также при экспериментальном заражении шигеллами молодых взрослых добровольцев. Лица, переболевшие дизентерией после первичного заражения, при повторном заражении гомологичным штаммом шигелл (S. flexnen 2a) болели значительно реже. Защитная эффективность первичной инфекции (постинфекционного иммунитета после нее) составила 64%. Необходимо отметить, что выделение шигелл наблюдалось с одинаковой частотой как среди повторно зараженных, так и в контрольной группе добровольцев. Вполне вероятно, что для формирования напряженного иммунитета против дизентерии необходимо многократное повторное заражение шигеллами одного и того же вида (серовара).
Возникновение иммунитета против дизентерии продемонстрировано и в опытах на животных. У обезьян и кроликов после первичного заражения вирулентными дизентерийными бактериями в течение 3-4 нед наблюдался напряженный иммунитет к повторному заражению гомологичными штаммами шигелл.
Учитывая реальность формирования естественного иммунитета после перенесенной дизентерии, в нашей стране и за рубежом ведутся интенсивные исследования по созданию шигеллезных вакцин. Наряду с традиционными попытками получения вакцин из S. sonnei и S. flexnen в последние годы большое внимание уделяется вакцинам из S. dysentenae 1, вновь получивших глобальное распространение и вызывающих тяжелую дизентерию, сопровождающуюся высокой летальностью, особенно у детей. Однако приходится констатировать, что создание средств вакцинопрофилактики дизентерии, как правило, не выходит за рамки лабораторных и авторских исследований. В России вакцинация против дизентерии не проводится. Очевидно, трудности создания эффективных дизентерийных вакцин связаны с тем, что даже после естественно перенесенного заболевания вырабатывается недостаточно напряженный и кратковременный иммунитет. Типоспецифичность иммунитета при большом разнообразии видового и сероварового пейзажа шигелл также является объективным фактором, резко ограничивающим перспективы эффективной вакцинопрофилактики дизентерии, которая в целом должна рассматриваться как сугубо дополнительная мера в комплексе мероприятий по профилактике и борьбе с шигеллезами.
Полиморфная структура фекально-орального механизма передачи возбудителя инфекции, характеризующаяся многообразием путей передачи, дополняемая высокими адаптационными способностями шигелл к различным экологическим условиям, обеспечивает убиквитарное распространение бактериальной дизентерии. Сегодня нет ни одной страны в мире, которая бы полностью освободилась от шигеллезов. Более того, нет ни одного человеческого поселения, где бы эти инфекции не встречались с большей или меньшей частотой.
Шигеллезы настолько широко распространены, что сегодня вопрос об их ликвидации даже не поднимается и в лучшем случае речь идет о некотором снижении заболеваемости, которое также представляется весьма проблематичным
Понятно, что подобная ситуация может быть следствием лишь недостаточного понимания закономерностей эпидемиологии шигеллезов, с одной стороны, и нерационального осуществления комплекса профилактических и противоэпидемических мероприятий, с другой.
Большие нозологические формы постоянно сохраняют широкое распространение, эпидемиологическое значение малых нозологических форм по сравнению с ними весьма ограничено.
Эпидемиологическая самостоятельность отдельных нозологических форм определяется существенными различиями в их эпидемиологии, проявляющимися прежде всего в различной широте их распространения в одних и тех же социальных и природных условиях.
В результате специальных исследований с применением современных математических методов удалось установить, что при шигеллезах доля выявляемых больных (видимая часть айсберга) в расчете на все население в среднем составляет лишь около 20%. Практически это означает, что на каждый случай дизентерии, попадающий в поле зрения медицинской службы, приходится еще 4 случая, которые остаются неизвестными. Еще более этот феномен выражен при шигеллезах, вызываемых обширным серологическим спектром S. flexneri (1:10-1:15), и достигает максимальных показателей при дизентерии Зонне (1:30-1:50). При подобном соотношении выявленных и невыявленных источников возбудителей шигеллезной инфекции достижение сколько-нибудь существенного эффекта в борьбе с дизентерией путем усиления мероприятий в пределах лишь меньшей (видимой) части айсберга совершенно нереально и лишь влечет за собой ничем не оправданные экономические потери.
Аннотация научной статьи по наукам о здоровье, автор научной работы — Мамедов С.Т.
Исследования, проведенные с целью изучения роли факторов передачи шигеллезов среди личного состава воинского контингента, показали, что этиология шигеллезов в воинских частях представлена тремя видами. Среди факторов внешней среды в 51,7 ± 2,3% случаев доминировал Sh. flexneri, что указывает на ведущую роль водного пути в распространении данной нозологической формы. В воинских коллективах заражение в 26,60 ± 1,98% случаев происходило именно через воду ввиду ее неудовлетворительного качества. Из других факторов важную роль играли: в 12,78 ± 1,76% случаев контакт с почвой, в 11,33 ± 2,59% передача возбудителя с молоком и молочными продуктами, в 10,59 ± 2,36% случаев с овощами и фруктами.
Похожие темы научных работ по наукам о здоровье , автор научной работы — Мамедов С.Т.
Features of Epidemic Process of the Dysentery among Military Men of Azerbaijan
The researches which have been lead with the purpose of studying of a role of factors of transfer shigellosis among staff have shown, that etiology of shigellosis in military units is submitted by 3 kinds. Meanwhile, over factors of an environment 51.7 ± 2.3% dominated Sh. flexneri, and it shows on the leading part of the water factor in distribution given nosological forms among staff. As, among factors of activators participating in distribution among military collectives infection 26.60 ± 1.98% occurred through water that was shown in unsatisfactory conditions of water both quantitative, and the qualitative attitude. Among other factors the important role played 12.78 ± 1.76% contacts to ground, 11.33 ± 2.59% milk and dairy products, 10.59 ± 2.36% vegetables and fruit.
Особенности эпидемического процесса дизентерии среди военнослужащих Азербайджана
С.Т. Мамедов (mamedovs@box.az) Азербайджанский медицинский университет, г. Баку
Исследования, проведенные с целью изучения роли факторов передачи шигеллезов среди личного состава воинского контингента, показали, что этиология шигеллезов в воинских частях представлена тремя видами. Среди факторов внешней среды в 51,7 ± 2,3% случаев доминировал Sh. flexneri, что указывает на ведущую роль водного пути в распространении данной нозологической формы. В воинских коллективах заражение в 26,60 ± 1,98% случаев происходило именно через воду - ввиду ее неудовлетворительного качества. Из других факторов важную роль играли: в 12,78 ± 1,76% случаев - контакт с почвой, в 11,33 ± 2,59% - передача возбудителя с молоком и молочными продуктами, в 10,59 ± 2,36% случаев - с овощами и фруктами. Ключевые слова: шигеллез, фактор передачи
Features of Epidemic Process of the Dysentery among Military Men of Azerbaijan
S.T. Mamedov (mamedovs@box.az) Azerbaijan Medical University, Baku Abstract
The researches which have been lead with the purpose of studying of a role of factors of transfer shigellosis among staff have shown, that etiology of shigellosis in military units is submitted by 3 kinds. Meanwhile, over factors of an environment 51.7 ± 2.3% dominated Sh. flexneri, and it shows on the leading part of the water factor in distribution given nosological forms among staff. As, among factors of activators participating in distribution among military collectives infection 26.60 ± 1.98% occurred through water that was shown in unsatisfactory conditions of water both quantitative, and the qualitative attitude. Among other factors the important role played 12.78 ± 1.76% contacts to ground, 11.33 ± 2.59% milk and dairy products, 10.59 ± 2.36% vegetables and fruit. Key words: shigellosis, factors of transfer
Диарейные инфекции по-прежнему остаются одной из актуальных медицинских проблем, в том числе и для военно-медицинской службы [1, 2, 7]. Так, дизентерия занимает ведущее место в группе кишечных инфекций, ее удельный вес в структуре острых кишечных инфекций составляет от 54 до 75%. Шигеллез эндемичен практически для всего мира. В год отмечается около 120 млн тяжелых случаев дизентерии [9, 10] и почти 1,1 млн человек, по оценкам ВОЗ, умирают от этой инфекции. Кроме того, около 500 тыс. случаев дизентерии каждый год регистрируется среди военнослужащих и приезжающих из промышленно развитых стран [10]. В странах СНГ среди инфекционных заболеваний шигеллезы по экономической значимости занимают четвертое место [1 - 3]. Все это, естественно, находит отражение и среди контингентов военнослужащих. В литературе имеются многочисленные сообщения о повышенной заболеваемости дизентерией в войсках, совершающих передислокации и размещенных в полевых условиях [4 - 6].
Как известно, санитарно-гигиенические мероприятия в войсках включают контроль за питанием, а также экспертизу воды и продуктов на предмет выявления инфицированности их различными возбудителями инфекционных заболеваний; контроль за водоснабжением, соблюдение правил личной и коллективной гигиены, банно-прачечного обслуживания; контроль за обычной и специальной одеждой и обувью военнослужащих, за размещением личного состава в казармах в полевых условиях и на обо-
ронительных сооружениях, условиями эксплуатации вооружения и техники, сбором, удалением и обезвреживанием нечистот и отбросов [1, 2].
Возбудители дизентерии из организма выделяются с содержимым кишечника и попадают на различные объекты, находящиеся в окружении больного и носителя. Однако эпидемиология дизентерии определяется такими конечными факторами передачи, как загрязненные руки, пищевые продукты и вода [7, 8]. Бытовой тип передачи дизентерии проявляется спорадическими и групповыми заболеваниями. Более или менее обширные вспышки в случае распространения инфекции посредством бытовых факторов наблюдаются нечасто. Но они и в настоящее время играют заметную роль в распространении дизентерии в воинских формированиях [3].
Предупреждение заноса инфекционных заболеваний в войска осуществляется системой противоэпидемических барьеров при приеме пополнения личного состава воинских частей. Во всех случаях проводятся осмотр личного состава с целью выявления больных и подозрительных на инфекционное заболевание, их изоляция в медпунктах и эвакуация в инфекционные госпитали или инфекционные отделения госпиталей. На путях передвижения личный состав войск подвергается осмотру на санитарно-контрольных пунктах.
Профилактические мероприятия включают также меры по предупреждению возникновения заболеваний в войсках от возможных источников внутри части: учет переболевших дизенте-
рией в течение двух предшествующих лет, их периодическое обследование (включая бактериологическое - не менее двух раз в год) и в случае необходимости - дополнительное лечение; медосмотры и периодическое (минимум два раза в год) обследование на бактерионосительство работников питания и водоснабжения; медосмотры нарядов на кухню и др.
Ликвидация возникших эпидемических очагов дизентерии осуществляется путем изоляции больных в изоляторе части с последующей госпитализацией в инфекционный госпиталь (инфекционные отделения госпиталей), усиленного медицинского наблюдения за личным составом войск, введения режима обсервации или карантина, улучшения санитарно-гигиенического состояния войск и санитарной обстановки в районах их пребывания, проведения заключительной и текущей дезинфекции, а при необходимости - санитарной обработки.
Этиологическая структура возбудителей дизентерии играет существенную роль в выборе профилактических мер.
Цель данной работы - специальное исследование, направленное на изучение современного состояния серопейзажа шигелл, циркулирующих среди военнослужащих и во внешней среде.
Материалы и методы
Нами проведен эпидемиологический анализ заболеваемости дизентерией среди военнослужащих воинских коллективов г. Баку и региональных воинских формирований Азербайджана за 2003 - 2005 годы.
С целью выявления путей и факторов передачи возбудителей дизентерии были исследованы 150 проб молока, 500 проб воды, 500 проб сточных вод, 600 проб смывов, 170 проб овощей, 150 проб фруктов, 360 проб почвы.
В работе применялись эпидемиологические, лабораторные, статистические методы исследования. Использовали общепринятые стандартные методы культивирования и дифференциации микробов в соответствии с Методическими рекомендациями «Об унификации микробиологических (биологических) методов исследования, применяемых в клинико-диагностических лабораториях лечебно-
При проведении ретроспективного анализа заболеваемости использовались следующие параметры: многолетняя динамика и тенденция развития эпидемического процесса, вовлечение в эпидемический процесс лиц разного возраста.
Статистический анализ проводился на персональном компьютере с использованием прикладного пакета Excel. Для анализа результатов эпидемиологических и лабораторных исследований был использован статистический метод определения средней ошибки показателей, выраженный в процентах. Достоверность разности средних показателей определялась по критерию Стьюдента при Р 95%.
Результаты и обсуждение
Результаты исследования показали, что наблюдается незначительный рост числа больных дизентерией с преобладанием в этиологической структуре шигелл Флекснера (табл. 1). Кроме того, было установлено, что среди штаммов шигелл Флекснера превалируют штаммы с высокими вирулентными и патогенными свойствами. При изучении антибактериальной резистентности возбудителя отмечен рост антибиотикоустойчивости циркулирующих штаммов шигелл. Ситуация усугубляется появлением среди заболевших пациентов с признаками иммунодефицита.
При том что в этиологической структуре возбудителей дизентерии преобладают шигеллы Sh. flexneri, отмечена тенденция к снижению их циркуляции с 50,25 в 2003 году до 44,59% в 2005, наблюдался незначительный рост выделения ши-гелл Sh. boydii (с 39,3 до 40,54%) и Sh. zonnei (с 10,45 до 14,86%).
При исследовании 2380 проб для различных факторов передачи только в 470 пробах были выявлены шигеллы 19,75 ± 0,82 (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Распределение заболеваемости шигеллезами в воинских частях Азербайджана в 2003 -
Годы Виды шигелл
Sh. flexneri Sh. boydii Sh. zonnei
2003 1,01 50,25 0,79 39,30 0,21 10,45
2004 0,59 51,75 0,45 39,47 0,1 8,77
2005 0,33 44,59 0,3 40,54 0,11 14,86
Факторы передачи различных видов шигелл
Факторы Число проб Виды шигелл Всего, абс./%
Sh. flexneri, абс./% Sh. boydii, абс./% Sh. zonnei, абс./%
Молоко и молочные продукты 150 12/8,0 ± 2,22 3/2,0 ± 1,14 2/1,33 ± 0,94 17/11,33 ± 2,59
Овощи 170 15/8,82 ± 2,18 1/0,59 ± 0,59 2/1,18 ± 0,83 18/10,59 ± 2,36
Фрукты 100 6/6,0 ± 2,37 - 1/1,0 ± 0,99 7/7,0 ± 2,55
Смывы с рук 600 28/4,67 ± 0,86 11/1,83 ± 0,55 16/2,67 ± 0,66 55/9,17 ± 1,18
Колодезная вода 500 66/13,20 ± 1,51 25/5,0 ± 0,97 42/8,40 ± 1,24 133/26,60 ± 1,98
почвы - 12,78 ± 1,76% (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
9. Niyogi S.K. Shigellosis // J. Microbiol. 2005. V. 43. P 1333 - 1343.
10. Shigellosis: disease burden, epidemiology and case management // Wkly Epidemiol. Rec. 2005. V. 80. P 94 - 99.
Базовые понятия:Шигеллез (дизентерия). Источник инфекции. Механизм, путь, фактор передачи. Восприимчивость. Резистентность (иммунитет). Санитарно-противоэпидемические (профилактические) мероприятия.
Эпидемиологическое определение инфекции. Шигеллез (дизентерия)– фекально-оральный антропоноз бактериальной природы, характеризующийся симптомами общей интоксикацией и преимущественным поражением слизистой оболочки дистального отдела толстой кишки.
Военно-эпидемиологическая значимость.Возможность тяжелого клинического течения заболевания, склонность к хронизации инфекционного процесса и способность к широкому эпидемическому распространению.
Эпидемиологическая характеристика возбудителя.Возбудители –грамположительные неподвижные бактерии рода Shigella семейства Enterobacteriaceae. Согласно современной классификации, шигеллы разделены на 4 группы (А, В, С, D) и, соответственно, на 4 вида – S. dysenteriae, S.flexneri, S. boydii, S. sonnei. Каждый из видов, кроме шигеллы Зонне, включает несколько сероваров. Среди S. dysenteriae различают 12 самостоятельных сероваров (1 - 12), в том числе Григорьева-Шига (S. dysenteriae 1), Штутцера-Шмитца (S. dysenteriae 2) и Ларджа-Сакса (S. dysenteriae 3-7). S.flexneri включает 8 сероваров (1-6, X и Y), в том числе Ньюкасл (S.flexneri 6). S. boydii включают 18 сероваров (1 - 18). S. sonnei серологически не дифференцируют. Всего насчитывают около 50 сероваров шигелл. Этиологическая роль разных шигелл неодинакова. Наибольшее значение практически во всех странах имеют шигеллы Зонне и шигеллы Флекснера – возбудители так называемых больших нозологических форм. Неодинаково этиологическое значение и отдельных сероваров шигелл. Среди S. flexneri доминируют подсеровары 2а, lb и серовар 6, среди S. boydii - серовары 4 и 2, среди S. dysenteriae - серовары 2 и 3. Среди S. sonnei преобладают биохимические варианты Не, Ilg и 1а.
Возбудителей бактериальной дизентерии различают по ферментативной активности, патогенности и вирулентности. Все шигеллы хорошо растут на дифференциально-диагностических средах; температурный оптимум составляет 37°С, бактерии Зонне могут размножаться при 10-15 °С.
Шигеллы не очень устойчивы вне организма человека. Вирулентность бактерий достаточно вариабельна. Вирулентность шигелл Флекснера, особенно подсеровара 2а, довольно высока. Шигеллы Зонне наименее вирулентны. Их отличает большая ферментативная активность, неприхотливость к составу питательных сред. Они интенсивно размножаются в молоке и молочных продуктах. При этом время их сохранения превышает сроки реализации продуктов. Выраженный дефицит вирулентности у шигелл Зонне полностью компенсируют их высокая биохимическая активность и скорость размножения в инфицированном субстрате. Для накопления дозы S. sonnei, инфицирующей взрослых лиц, в молоке при комнатной температуре требуется от 8 до 24 ч. В жаркое время года эти сроки минимальны: для накопления дозы бактерий, достаточной для заражения детей, требуется всего 1-3 ч. В процессе размножения шигелл Зонне в контаминированных продуктах накапливается термостабильный эндотоксин, способный вызывать тяжёлые поражения при отрицательных результатах бактериологического исследования инфицированных пищевых продуктов. S. sonnei также отличает высокая антагонистическая активность по отношению к сапрофитной и молочнокислой микрофлоре.
Важная особенность шигелл Зонне – их устойчивость к антибактериальным лекарственным средствам. Вне организма устойчивость шигелл разных видов неодинакова. Шигеллы Зонне и Флекснера могут длительно сохраняться в воде. При нагревании шигеллы быстро погибают: при 60°С – в течение 10 мин, при кипячении – мгновенно. Наименее устойчивы S.flexneri. В последние годы часто выделяют терморезистентные (способные выживать при 59°С) штаммы шигелл Зонне и Флекснера. Дезинфектанты в обычных концентрациях действуют на шигеллы губительно.
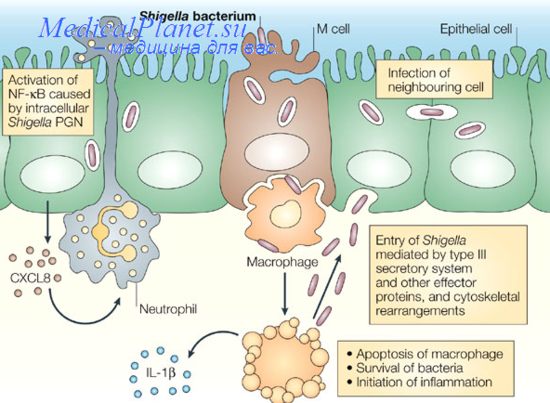
Механизм развития эпидемического процесса.Резервуаром и источником инфекции является человек – больной острой или хронической формой дизентерии, носитель, реконвалесцентный транзиторный носитель. Наибольшую опасность представляют больные с лёгкой и стёртой формами дизентерии, особенно лица определённых профессий (работающие в пищевой промышленности и приравненные к ним лица). Механизм передачи инфекции – фекально-оральный, пути передачи – водный, пищевой и контактно-бытовой. При дизентерии Григорьева-Шига основным путём передачи бывает контактно-бытовой, обеспечивающий передачу высоковирулентных возбудителей. При дизентерии Флекснера главный путь передачи – вода, при дизентерии Зонне – пища.
Проявления эпидемического процесса.Из организма человека шигеллы начинают выделяться при первых симптомах болезни; продолжительность выделения составляет 7-10 дней плюс период реконвалесценции (в среднем 2-3 недели). Иногда выделение бактерий затягивается до нескольких недель или месяцев. Склонность к хронизации инфекционного процесса в наибольшей степени свойственна дизентерии Флекснера, в наименьшей – дизентерии Зонне. Естественная восприимчивость людей высокая. Постинфекционный иммунитет нестойкий, видоспецифичный и типоспецифичный, возможны повторные заболевания, особенно при дизентерии Зонне.
Эпидемиологическая диагностика. Эпидемиологическая диагностика включает проведение ретроспективного и оперативного эпидемиологического анализа с целью выявления групп, территорий и факторов риска, а также эпидемиологического обследования очагов по показаниям: появление множественных очагов (2 и более) и спорадическая заболеваемость, превышающая заболеваемость выше сложившегося ординара. Существенное значение имеет санитарный контроль за состоянием пищевых объектов и ДДУ, соблюдением должного технологического режима при приготовлении и хранении пищевых продуктов, санитарно-коммунальным благоустройством населённых пунктов, состоянием и эксплуатацией водопроводно-канализационных сооружений и сетей, а также за динамикой заболеваемости на обслуживаемых территориях, биологическими свойствами циркулирующих возбудителей, их видовой и типовой структурой.
Профилактические и противоэпидемические мероприятия.Мероприятия по профилактике шигеллезов, проводимые постоянно, во многом аналогичны мерам по предупреждению других кишечных инфекций. Решающая роль принадлежит санитарно-гигиеническим мероприятиям. Необходимо соблюдать санитарный режим на пищевых предприятиях и рынках, в учреждениях общественного питания, продовольственных магазинах, детских учреждениях и сооружениях водоснабжения. Большое значение имеют очистка территории населённых мест и охрана водоёмов от загрязнения канализационными стоками, особенно сточными водами лечебных учреждений. Немалую роль играет соблюдение правил личной гигиены. Особое значение гигиеническое обучение имеет среди лиц определённых профессий (работников пищевых предприятий, объектов общественного питания и торговли пищевыми продуктами, водоснабжения, детских дошкольных учреждениях и др.).
Выявление больных шигеллезом или подозрительных на заболевание проводится при обращении военнослужащих за медицинской помощью, путем активного выявления среди лиц, контактных в очаге, или при проведении медицинских обследований. Диагноз устанавливается на основании клинических признаков заболевания, эпидемиологического анамнеза, результатов лабораторного обследования. В очаге шигеллезов проводится очаговая (текущая, заключительная) дезинфекция. Обеззараживанию подвергаются выделения больного, посуда, нательное и постельное белье, другие предметы и поверхности, с которыми соприкасался больной.
В очаге групповой заболеваемости забираются пробы имеющихся в наличии пищевых продуктов и блюд (суточная проба), воды, берутся смывы с инвентаря, оборудования, спецодежды и с рук персонала.
Диспансерно-динамическое наблюдение за переболевшими.Реконвалесцентов после дизентерии выписывают не ранее чем через 3 дня после нормализации стула и температуры тела при отрицательном результате контрольного однократного бактериологического исследования, проведённого не ранее чем через 2 дня после окончания лечения. Работников пищевых предприятий и лиц, приравненных к ним, выписывают после 2-кратного отрицательного контрольного бактериологического исследования и допускают к работе по справке врача.
За лицами, страдаюшими хронической дизентерией и выделяющими возбудитель, а также бактерионосителями устанавливают диспансерное наблюдение на 3 мес. с ежемесячным осмотром и бактериологическим обследованием. Работники пищевых предприятий и лица, к ним приравненные, перенёсшие острую дизентерию, подлежат диспансерному наблюдению в течение 1 мес., а перенёсшие хроническую дизентерию – 3 мес. с ежемесячным бактериологическим обследованием. По истечении этого срока при полном клиническом выздоровлении эти лица могут быть допущены к работе по специальности.
За лицами, контактировавшими с больным дизентерией или носителем, устанавливают медицинское наблюдение в течение 7 дней. Работников пищевых предприятий и лиц, приравненных к ним, подвергают однократному бактериологическому обследованию. При положительном результате обследования их отстраняют от работы.
Контрорльные вопросы:
1. Перечислите особенности шигеллезов, определяющие их военно-эпидемиологическую значимость.
2. Перечислите основные пути и факторы передачи при шигеллезах.
3. Назовите основные мероприятия по профилактике шигеллезов.
4. Укажите особенности диспансерно-динамического наблюдения за работниками пищевых предприятий.
МИНИСТИЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ЭПИДЕМИОЛОГИИ
ЭПИДЕМИОЛОГИЧЕСКИЙ НАДЗОР
За кишечными инфекциями
Учебное пособие
Минск 2003
УДК
ББК
Авторы: М.И. Бандацкая, А.М.Близнюк, И.Н. Вальчук, Т.С.Гузовская, Т.Н.Никонович, И.А.Раевская, Л.Е.Сурикова, Г.Н.Чистенко
Утверждено Научно-методическим советом университета
в качестве учебного пособия…..
Эпидемиологический надзор за кишечными инфекциями: Учебное пособие / М.И. Бандацкая, А.М.Близнюк, И.Н. Вальчук и др. – Мн.: БГМУ, 2003. –56с.
Описываются факторы, механизм развития эпидемического процесса дизентерии, эшерихиозов, сальмонеллезов, брюшного тифа, ротавирусной инфекции, пищевых токсикоинфекций, ботулизма и стафилококковой интоксикации, определенное внимание уделяется содержанию и структуре эпидемиологического надзора за этими заболеваниями, а также основным направлениям профилактики и противоэпидемическим мероприятиям в очагах.
Предназначаются для студентов медико-профилактического факультета, а также для медицинских работников, занимающихся вопросами эпидемиологии и профилактики кишечных инфекций.
УДК ББК
медицинский университет, 2003
ДИЗЕНТЕРИЯ (ШИГЕЛЛЕЗЫ)
Дизентерия – инфекционная болезнь человека, характеризующаяся преимущественным поражением толстого кишечника и проявляющаяся интоксикацией, учащенной и болезненной дефекацией, жидким стулом (в части случаев с патологическими примесями – слизью и кровью). Для дизентерии типичным является острое течение, в редких случаях болезнь приобретает затяжное и хроническое течение.
Этиология. Возбудители дизентерии относятся к роду Shigella семейства Enterobacteriaceae. Шигеллы являются грамотрицательными бактериями длиной 2-4 мкм, шириной 0,5-0,8 мкм, неподвижные, спор и капсул не образуют. В соответствии с международной классификацией шигеллы подразделяются на 4 подгруппы – A, B, C, D, которым соответствуют 4 вида – S.dysenteriae, S.flexneri, S.boydii, S.sonnei. В свою очередь в популяции S.dysenteriae выделяют 12 серологических вариантов (1-12); популяция S.flexneri подразделяется на 8 сероваров (1-5, 6, X, Y-варианты), при этом первые 5 сероваров делятся на подсеровары (1a, 1b, 2a, 2b, 3a, 3b, 4a, 4b, 5a, 5b); популяция S.boydii дифференцируется на 18 сероваров (1-18). S.sonnei не имеют сероваров, но их можно подразделить на ряд типов по биохимическим свойствам, отношению к типовым фагам, способности продуцировать колицины, устойчивости к антибиотикам.
Несмотря на обилие возбудителей дизентерии, их этиологическое значение далеко не равнозначно. Одни возбудители (S.sonnei, S.flexneri 2a) занимают доминирующее положение в этиологии дизентерии, другие варианты шигелл встречаются лишь эпизодически и не имеют большого эпидемиологического значения.
Возбудители основных этиологических форм дизентерии характеризуются неодинаковой вирулентностью. S.dysenteriae 1 (возбудители дизентерии Григорьева-Шига), в отличие от представителей рода, характеризующихся только наличием эндотоксина, вырабатывают экзотоксин, обладающий выраженным энтеротоксическим действием. В опытах на добровольцах инфицирующая доза шигелл Григорьева-Шига составляла десятки микробных клеток. Вирулентность S.flexneri 2a также достаточно высокая. Инфицирующая доза, вызывавшая заболевание у 25% зараженных добровольцев, составила 180 микробных клеток. Вирулентность S.sonnei существенно ниже и по оценочным данным инфицирующая доза этих микроорганизмов составляет не менее 107 микробных клеток. Однако S.sonnei, являясь менее вирулентными в сравнении с другими видами шигелл, обладают целым рядом свойств, компенсирующих дефицит вирулентности. S.sonnei обладают более высокой устойчивостью во внешней среде, повышенной антагонистической активностью (чаще продуцируют колицины) и большей устойчивостью к антибиотикам. В процессе размножения S.sonnei в молоке более интенсивно, в сравнении с S.flexneri, накапливаются термостабильные токсические субстанции. В результате токсичность молока при обсеменении менее вирулентными S.sonnei в 2-3 раза выше, чем при обсеменении другими вариантами шигелл.
Шигеллы (S.sonnei, S.flexneri) относительно устойчивы во внешней среде и остаются жизнеспособными в водопроводной воде до одного месяца, в сточной воде – 1,5 месяца, во влажной почве – 3 месяца, на пищевых продуктах – несколько недель. Шигеллы Григорьева-Шига характеризуются меньшей устойчивостью.
Возбудители дизентерии при температуре 60°С погибают в течение 10 минут, при кипячении – мгновенно. Губительно на этих возбудителей воздействуют растворы дезинфицирующих средств в обычных рабочих концентрациях (1% раствор хлорамина, 0,2% раствор сульфохлорантина, 1% раствор фенола).
Механизм развития эпидемического процесса. Источник инфекции. Возбудители дизентерии реализуют свой клинический и эпидемический потенциал только в популяции человека. Источниками инфекции являются больные острой формой, реконвалесценты, больные затяжными формами и бактерионосители. В структуре источников инфекции при дизентерии Зонне 90% приходится на больных острой формой, у которых в 70-80% случаев заболевание протекает в легкой или стертой форме. Реконвалесценты определяют 1,5-3,0% заражений, больные затяжными формами – 0,6-3,3%, лица с субклиническими формами – 4,3-4,8%.
При дизентерии Флекснера ведущая роль в структуре источников инфекции также принадлежит больным острыми формами, однако при этой форме дизентерии увеличивается значимость реконвалесцентов (12%), больных затяжными и хроническими формами (6-7%), и лиц с субклиническим течением инфекции (15%).
Из организма человека шигеллы выделяются с испражнениями. Больной заразен в течение всего периода заболевания, особенно в первые 5 дней болезни, когда выделение возбудителей осуществляется наиболее интенсивно. У подавляющего большинства больных острой дизентерией в результате начатого лечения выделение возбудителей прекращается на первой неделе и лишь изредка продолжается в течение 2-3 недель. Реконвалесценты выделяют возбудителей до окончания процессов восстановления слизистой оболочки толстого кишечника. В отдельных случаях (до 3% случаев) носительство может продолжаться в течение нескольких месяцев. Склонность к затяжному течению более характерна для дизентерии Флекснера и менее – для дизентерии Зонне.
S.flexneri передаются преимущественно через водный фактор. Достаточно высокая вирулентность и устойчивость во внешней среде в значительной мере способствовали адаптации этого возбудителя к водному фактору, который и доминирует в распространении S.flexneri 2a среди людей.
Пищевой фактор играет главную роль в распространении S.sonnei. Низкая вирулентность шигелл этого вида определяет высокую инфицирующую дозу. Следовательно, для заражения людей требуется предварительное накопление S.sonnei, что и происходит на пищевых продуктах. Несмотря на разнообразие пищевых продуктов, выступающих в качестве факторов передачи S.sonnei, основное место занимают молоко и молочные продукты (сметана, творог, кефир).
Распространение S.sonnei посредством молока и молочных продуктов объясняется:
а) хорошими питательными свойствами этих продуктов, обеспечивающими интенсивное размножение шигелл данного вида;
б) жидкой и полужидкой консистенцией, что создает благоприятные условия для обсеменения больших объемов продукции;
в) возможностью отклонений от санитарных норм и правил в процессе сбора молока, транспортировки, хранения и реализации;
г) значительной долей ручного труда в процессе сбора и переработки молока.
Восприимчивость и иммунитет. Восприимчивость людей к дизентерии определяется факторами общего и местного иммунитета. К факторам общего иммунитета относятся сывороточные антитела классов IgA, IgM, IgG. Местный иммунитет связан с продукцией секреторных иммуноглобулинов класса А (IgAs) и играет основную роль в защите от инфекции. Местный иммунитет относительно кратковременный и после перенесенного заболевания обеспечивает невосприимчивость к повторным заражениям в течение 2-3 месяцев. Популяция людей характеризуется неоднородностью по восприимчивости к дизентерии, что связано с общей резистентностью организма человека, кратностью инфицирования шигеллами, возрастом и другими факторами.
Основные клинические проявления. Инкубационный период 1-6 дней, в среднем 2-4 дня. Типичным является острое начало заболевания. В результате воспаления слизистой оболочки толстого кишечника, появляются боли в животе, бурные сокращения кишечника, тенезмы и частый стул со слизью, иногда с примесью крови. У тяжелых больных на слизистой оболочке толстого кишечника образуются язвы, тогда в испражнениях обнаруживают слизь, гной и кровь.
Лабораторная диагностика. Наиболее важным методом лабораторной диагностики дизентерии является бактериологический – выделение шигелл из испражнений больного. Возбудители присутствуют в испражнениях с начала заболевания, на всем протяжении болезни, а также в период реконвалесценции. В качестве материала для исследования служат только что выделенные испражнения (отбирают кусочки слизи или гноя), рвотные массы и промывные воды желудка. Определяют видовую принадлежность возбудителей, а также серологические и ферментативные варианты шигелл. Для выявления в крови антител к возбудителям дизентерии используют РПГА с парными сыворотками, однако оценка результатов должна проводиться с учетом клинико-бактериологических данных.
Проявления эпидемического процесса. Дизентерия имеет повсеместное распространение. В последние годы в Беларуси заболеваемость дизентерией Зонне находится в пределах от 25,4 до 32,7, дизентерией Флекснера – от 14,1 до 34,9 на 100000 населения (рис. 1).
Большинство случаев заболевания дизентерией квалифицируются как спорадические, на вспышки в разные годы приходится не более 5-15% заболеваний. В многолетней динамике при дизентерии Зонне периоды подъемов и спадов чередуются с интервалами 2-3 года, при дизентерии Флекснера интервалы составляют 8-9 лет.

Рис. 1 Заболеваемость дизентерией Флекснера и Зонне в Республике Беларусь в 1961 – 2002 гг.
Заболевания дизентерией встречаются в течение всего года, однако в структуре причин, приводящих к заболеваемости, доминируют сезонные факторы, которые определяют от 44 до 85% годовых показателей заболеваемости этой инфекцией. В городах нередко выявляются два сезонных подъема заболеваемости дизентерией – летний и осенне-зимний. Летний подъем развивается вследствие нарастания прослойки восприимчивых лиц к дизентерии из-за ограниченной циркуляции шигелл в зимне-весенний период. В эпидемический процесс в это время вовлекаются преимущественно дети дошкольного возраста, воспитывающиеся в домашних условиях. Осенне-зимний подъем заболеваемости является значительно большим, в сравнении с летним, и связан с переформированием детских дошкольных учреждений. Переформирование детских дошкольных учреждений сопровождается перемешиванием детей, что ведет к увеличению прослойки восприимчивых лиц и создает благоприятные условия для формирования эпидемических вариантов возбудителей. Заболевают в основном дети, посещающие детские дошкольные учреждения.
Заболеваемость дизентерией городского населения в 2-3 выше, чем сельского. Это объясняется рядом причин, основными из которых являются: высокая плотность населения; централизация общественного питания и водоснабжения; развитая сеть детских дошкольных учреждений и др.
Наиболее высокая заболеваемость дизентерией отмечается у детей дошкольного возраста – 1-2 и 3-6 лет. В структуре населения доля детей дошкольного возраста составляет не более 10%, а доля дизентерии, связанная с этой группой, составляет почти половину от общей заболеваемости этой инфекцией. Среди детей дошкольного возраста наиболее часто дизентерией болеют дети, посещающие организованные коллективы. Причины относительно высокой заболеваемости дизентерией детей дошкольного возраста состоят: а) в более высокой чувствительности детей к дизентерии; б) в недостаточно сформированных гигиенических навыках у детей; в) в широком употреблении детьми молока и молочных продуктов – ведущих факторов передачи шигелл; д) в легкости реализации фекально-орального механизма передачи в условиях детских дошкольных учреждений.
Эпидемиологический надзор. Эпидемиологический надзор за дизентерией предполагает динамическую оценку состояния и тенденций развития эпидемического процесса, на основании которой проводятся противоэпидемические мероприятия с целью предупреждения подъемов заболеваемости и эпизодических вспышек и снижения общих показателей заболеваемости.
Информационное обеспечение системы эпидемиологического надзора опирается на сведения, содержащиеся в экстренных извещениях и журнале учета инфекционных заболеваний, данные эпидемиологических обследований очагов, результаты бактериологических исследований, сведения о санитарно-гигиеническом состоянии территории и эпидемически значимых объектов, сведения о качестве выполнения ранее запланированных профилактических мероприятиях и другие сведения.
Эпидемиолого-диагностический (аналитический) компонент системы эпидемиологического надзора позволяет на основе анализа информации выявить наиболее типичные проявления эпидемического процесса дизентерии (группы риска, время риска, территории и коллективы риска, факторы риска) и оценить эффективность противоэпидемических мероприятий, проводимых ранее. Эпидемиологический анализ необходимо проводить с учетом этиологической самостоятельности различных форм дизентерии, то есть следует отдельно анализировать заболеваемость дизентерией Зонне и Флекснера.
Результаты ретроспективного эпидемиологического анализа заболеваемости дизентерией являются основой для принятия управленческого решения и планирования профилактических мероприятий на предстоящий год или более продолжительный промежуток времени.
Профилактика. В соответствии с общепринятым делением противоэпидемических мероприятий по направленности их действия при составлении планов профилактических мероприятий следует учитывать, что меры, направленные на источник инфекции при дизентерии не обладают потенциальной эффективностью. Это связано с тем, что подавляющее большинство случаев дизентерии протекает в легкой форме и остается клинически не распознанным или распознанным поздно, когда массивность выделения шигелл значительно снижена. В квартирных очагах дизентерии вторичные случаи наблюдаются редко, что указывает на низкую непосредственную опасность больных этой инфекцией для окружающих.
Второе направление протифилактических мероприятий – мероприятия, направленные на разрыв механизма передачи, в профилактике дизентерии занимает ведущее место. Прежде всего – это вытекающие из результатов ретроспективного эпидемиологического анализа санитарно-гигиенические мероприятия по нейтрализации распространения шигелл посредством молока и молочных продуктов. Содержание этих мероприятий должно быть таким, чтобы по всей технологической цепочке от получения до потребления молока и молочных продуктов исключалась возможность обсеменения их шигеллами. Важным разделом санитарно-гигиенических мероприятий является обеспечение населения доброкачественной и эпидемически безопасной питьевой водой. Соблюдение санитарных норм и правил на предприятиях пищевой промышленности и общественного питания, а также в детских дошкольных учреждениях вносит существенный вклад в профилактику заболеваемости дизентерией. Разрыву фекально-орального механизма передачи шигелл способствуют дезинсекционные мероприятия, направленные на уничтожение мух, а также проведение профилактической дезинфекции на эпидемически значимых объектах.
Учитывая значительный вклад сезонных факторов в формирование заболеваемости дизентерией, следует проводить заблаговременные мероприятия по их нейтрализации. С целью нейтрализации причин летней эпидемии целесообразно расширение сети детских дошкольных учреждений. Для подавления осенне-зимнего подъема заболеваемости дизентерией рекомендуется: а) перенести переформирование детских дошкольных учреждений на весенний период, когда отмечается наименьшая активность эпидемического процесса; б) на первое полугодие целесообразно планировать открытие вновь построенных и отремонтированных детских дошкольных учреждений; в) в период переформирования детских дошкольных учреждений необходимо ограничивать перевод детей из одной группы в другую; г) в связи с тем, что переформирование детских дошкольных учреждений приводит к увеличению прослойки восприимчивых лиц, в такие периоды следует использовать в качестве средства экстренной профилактики дизентерийный бактериофаг.
Эпидемиологическое обследованиеочага проводят при получении экстренного извещения о случае заболевания дизентерией с целью установления источника инфекции и факторов передачи, полного выявления восприимчивых лиц, бывших в контакте с заболевшим, определения границ очага. Эпидемиологическое обследование первого случая заболевания является решающим для предотвращения распространения инфекции в коллективе.
Эпидемиологическое обследование квартирных очагов проводится помощником врача-эпидемиолога, а при необходимости и врачом-эпидемиологом, при заболевании (бактерионосительстве) острой кишечной инфекцией работников пищевых предприятий и лиц к ним приравненных, при заболевании детей посещающих ДДУ и неорганизованных детей до 3-х лет, при наличии в очаге общавшихся с больным лиц, относящихся к работникам пищевых предприятий и к ним приравненным, неорганизованных детей до 3-х лет и детей посещающих ДДУ и школы-интернаты. Необходимость обследования других квартирных очагов определяется с учетом эпидемической ситуации. Если эпидемиологическое обследование очага не проводилось, то необходимая информация собирается по месту лечения заболевших. Результаты эпидемиологического обследования квартирных очагов и сведения о результатах обследования организованного коллектива, в случае его посещения заболевшим, заносятся в карту эпидемиологического обследования очага (ф. 357/у).
Эпидемиологическое обследование детских дошкольных учреждений и лечебно-профилактических организаций, учреждений психоневрологического профиля, пищевых предприятий и приравненных к ним объектов мест учебы и работы проводится при регистрации первого случая острой кишечной инфекции по усмотрению врача-эпидемиолога. При регистрации одномоментно двух и более случаев, а так же повторных случаев обследование проводится обязательно врачом эпидемиологом или помощником врача-эпидемиолога, а при необходимости – комплексно специалистами ЦГЭ.
На основании эпидемиологического обследования очага эпидемиолог составляет план противоэпидемических мероприятий в очаге, контролирует объем организованных работниками амбулаторно-поликлинических учреждений противоэпидемических мероприятий, в случае необходимости корректирует их и дополняет.
Читайте также:


