Эпидемиология клиника диагностика и профилактика острого полиомиелита
Методическое письмо
Нормативные и методические документы:
- Е.П. Деконенко - Руководителем клинического отдела ГУ ИПиВЭ им. М.П. Чумакова РАМН, председателем комиссии по диагностике полиомиелита и ОВП, доктором медицинских наук, профессором;
- В.П.Грачевым - Главным научным сотрудником ГУ ИПиВЭ им. М.П. Чумакова РАМН, доктором биологических наук, профессором ;
- Шакаряном А.К. - Научным сотрудником клинического отдела ГУ ИПиВЭ им. М.П. Чумакова РАМН,
- Чернявской О.П. - Заведующей отделом обеспечения эпидемиологического надзора ФГУЗ ФЦГиЭ Роспотребнадзора,
- Морозовой Н.С. - Заведующей отделением кишечных инфекций ФГУЗ ФЦГиЭ Роспотребнадзора,
- Петиной В.С. - Заместителем начальника отдела эпидемиологического надзора Управления Роспотребнадзора по г. Москве.
Общие сведения об остром полиомиелите
Острый полиомиелит относится к инфекционным заболеваниям вирусной этиологии и характеризуется разнообразием клинических форм - от абортивных до паралитических. Паралитические формы возникают при поражении вирусом серого вещества, расположенного в передних рогах спинного мозга и двигательных ядрах черепно-мозговых нервов. Клинически это выражается развитием вялых или периферических парезов и параличей. Наиболее часто острый полиомиелит возникает в результате инфицирования одним из трёх типов вируса полиомиелита.
Резервуаром и источником возбудителя является человек, больной или носитель. Полиовирус появляется в отделяемом носоглотки через 36 ч., а в испражнениях 72 ч. после заражения и продолжает обнаруживаться в носоглотке в течение одной, а в испражнениях - в течении 3-6 нед. Наибольшее выделение вируса происходит в течение первой недели заболевания.
Механизм передачи возбудителя фекально-оральный, пути передачи -водный, пищевой и бытовой. Важное значение имеет и аспирационный механизм с воздушно-капельным и воздушно-пылевым путями передачи.
Естественная восприимчивость людей высокая, однако клинически выраженная инфекция встречается гораздо реже носительства: на один манифестный случай приходится от 100 до 1000 случаев бессимптомного носительства полиовируса. Поэтому, с точки зрения эпидемиологической значимости, случаи бессимптомного носительства или бессимптомной инфекции представляют большую опасность.
Постинфекционный иммунитет типоспецифический пожизненный.
Основные эпидемиологические признаки.
В довакцинальный период распространение заболевания носило повсеместный и выраженный эпидемический характер. В условиях умеренного климата наблюдалась летне-осенняя сезонность.
Поствакцинальный период характеризуется резким снижением заболеваемости. Заболевание регистрируется в основном у детей, не привитых против полиомиелита или привитых с нарушением календаря профилактических прививок.
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. Первичное размножение и накопление вируса происходит в глотке и кишечнике. В последующем, вирус попадает в лимфатическую систему и затем в кровь. Следующим за вирусемией этапом развития болезни является проникновение вируса в центральную нервную систему. Это происходит через эндотелий мелких сосудов или по перефирическим нервам.
Типичным для острого полиомиелита является поражение вирусом крупных двигательных клеток - мотонейронов, расположенных в сером веществе передних рогов спинного мозга и ядрах двигательных черепно-мозговых нервов в стволе головного мозга. Частичное повреждение мотонейронов или полная гибель их приводит к развитию вялых парезов или парличей мышц лица, туловища, конечностей. Воспалительный процесс по типу серозного менингита развивается и в оболочках мозга. Мозаичность поражения нервных клеток находит своё клиническое отражение в ассиметричном беспорядочном распределении парезов и относится к типичным признакам острого полиомиелита.
Улучшение санитарно-гигиенических условий способствует ограничению распространения полиовируса, однако единственным специфическим средством предупреждения паралитического полиомиелита остается иммунизация живой оральной полиомиелитной вакциной (ОПВ) из аттенуированных штаммов Сэбина или инактивированной полиомиелитной вакциной (ИПВ). Вакцинация проводится в соответствии с Национальным календарем профилактических прививок.
Клиническая картина непаралитических форм острого полиомиелита
Инапарантная форма протекает как вирусоносительство и не сопровождается клиническими симптомами. Диагностика осуществляется только по данным вирусологического обследования.
Абортивная форма (малая болезнь) характеризуется следующими симптомами: умеренная лихорадка, интоксикация, головная боль, иногда незначительные катаральные явления со стороны верхних дыхательных путей, разлитые неинтенсивные боли в животе, дисфункция кишечника. Признаки поражения нервной системы отсутствуют.
Менингиальная форма протекает с синдромом серозного менингита. Ликвор сохраняет прозрачность, давление обычно повышено. Количество клеток в ликворе увеличивается от нескольких десятков до 200-300 в 1 см 3 . Белок в ликворе сохраняется нормальным или умеренно повышается, что особенно характерно для случаев с болевым синдромом.
Клинические формы острого паралитического полиомиелита
Полиомиелит (polios - серый, myelos - спинной мозг) (детский спинномозговой паралич, спинальный детский паралич, эпидемический детский паралич, болезнь Гейне—Медина) - острое инфекционное заболевание с локализацией патологического процесса в передних рогах спинного мозга. Наибольшее число заболеваний приходится на детей в возрасте до 5 лет. В настоящее время изучено три иммунологически различных типа вируса этого заболевания: I тип — вирус Брунгильда (по имени обезьяны, от которой был выделен вирус); II тип—вирус Лансинг (по названию города в США, где был выделен этот вирус); III тип—вирус Леон (по имени умершего от полиомиелита мальчика, от которого был выделен вирус). Вирус полиомиелита — один из самых мелких вирусов из группы энтеровирусов (средний диаметр 17—27 мкм). Вирус очень устойчив к воздействию внешней среды и долго сохраняет патогенные свойства (в молоке и молочных продуктах до трех месяцев, в воде 114 дней, в каловых массах 180 дней). В течение нескольких месяцев он выносит низкую температуру, замораживание и высушивание, но чувствителен к действию высокой температуры. Температура 55 °С инактивирует вирус в течение 6—8 мин, температура 75 °С — в течение 50 с. Вирус полностью разрушается хлорамином, хлорной известью, формалином, калия перманганатом, перекисью водорода и другими дезинфицирующими средствами. Основную часть массы вируса полиомиелита составляют нуклеопротеины. Очищенный вирус содержит 20—30 % рибонуклеиновой кислоты, с которой и связаны основные патогенные свойства этого возбудителя. Источником инфекции является больной человек или вирусоноситель, выделяющий вирусы с желудочно-кишечным содержимым или со слизью носоглотки и дыхательных путей. Передача инфекции осуществляется воздушно-капельным и фекально-оральным путем (через грязные руки, предметы обихода, продукты питания, воду). Классификация. Различают четыре формы полиомиелита: бессимптомную, абортивную, непаралитическую и паралитическую. I. Бессимптомная форма полиомиелита, клинически ничем не проявляясь, характеризуется временным выделением вируса. Эта форма чрезвычайно опасна в эпидемиологическом отношении: вирусоносители могут быть источником распространения заболевания. II. Абортивная форма протекает в виде кратковременного инфекционного заболевания с признаками легкого поражения верхних дыхательных путей или пищевого канала, без признаков поражения нервной системы (висцеральная форма полиомиелита). III. Непаралитическая, или менингеальная, форма характеризуется поражением мозговых оболочек или спинномозговых корешков. Клинически протекает как серозный менингит или менингорадикулит. Начинается остро, с повышения температуры тела до 39—40°С, которая носит двугорбный характер. Первый подъем температуры тела держится 1—3 дня, сопровождается незначительной головной болью, насморком, кашлем, гиперемией зева или желудочно-кишечными расстройствами (запор, понос). Перед вторым подъемом температуры тела больной в течение 2—3 дней чувствует себя здоровым. Второй подъем температуры тела, длящийся 1—З дня, совпадает с появлением менингеальных симптомов. Головная боль выражена меньше, чем при менингите другой этиологии, рвота одно- или двукратная. Больные вялы, адинамичны, сонливы. Течение менингеальной формы полиомиелита благоприятное, выздоровление без дефектов. IV. Паралитическая форма полиомиелита, собственно полиомиелит, встречается лишь в 2—3 % случаев, но именно эта форма заболевания в связи с тяжелыми последствиями в виде грубых двигательных расстройств превратила полиомиелит в социально-актуальную проблему. В паралитической форме полиомиелита выделяют несколько форм: спинальную, бульбарную, понтинную, смешанную (бульбо-понтинная, бульбоспинальная и др.), редкие формы (энцефалитическая, атактическая). Клиника. Инкубационный период длится в среднем 9— 12 дней и характеризуется слабо выраженными неспецифическими признаками инфекционного заболевания: субфебрильная температура, катаральные явления со стороны верхних дыхательных путей или легкие желудочно-кишечные расстройства. Затем состояние больного нормализуется, но через 2—3 дня (латентный период) развиваются симптомы поражения нервной системы. В течении паралитической формы полиомиелита выделяют четыре стадии: препаралитическую, паралитическую, восстановительную и резидуальную. Для препаралитической стадии характерно внезапное повышение температуры тела до 39—40 °С. Температура тела снижается критически или постепенно. Возможен второй подъем температуры тела, который совпадает с проникновением вируса в центральную нервную систему. В этой стадии заболевания отмечаются катаральные изменения со стороны верхних дыхательных путей и желудочно-кишечные расстройства, что нередко бывает причиной диагностических ошибок. Неврологические симптомы в этот период проявляются в виде гиперестезии кожи, общего гипергид-роза, признаков раздражения корешков и оболочек мозга, отмечается сонливость, подавленное настроение. Препаралитическая стадия длится от нескольких часов до 1—3 суток. Паралитическая стадия. Появление параличей обычно совпадает с повышением температуры, появление параличей приходится на часы ночного сна. Параличи чаще всего бывают множественными (пара-, три-, тетраплегии при спинальной форме полиомиелита). При бульбарной форме поражаются мышцы глотки, гортани и мягкого неба, что ведет к нарушению глотания, афонии, дизартрии. Это самая тяжелая форма полиомиелита, которая может сопровождаться нарушением дыхания и сердечной деятельности, нередко с летальным исходом. При понтинной форме полиомиелита чаще всего поражаются ядра лицевого нерва, что приводит к развитию паралича мышц лица. Параличи протекают по периферическому типу и характеризуются атонией, арефлексией и атрофией, которая проявляется уже через 7—10 дней после возникновения паралича. Паралитическая стадия длится в течение 7—10 дней и без четкой границы переходит в восстановительную. Восстановительная стадия характеризуется появлением активных движений в парализованных мышцах. Характерна асимметричность параличей. Наиболее интенсивно двигательная функция восстанавливается в течение первых пяти месяцев. Функции мышц восстанавливаются в одних случаях полностью, в других — частично; функции мышц, лишившихся более 70 % иннервирующих их мотонейронов, остаются глубоко нарушенными. Резидуальная стадия, или стадия остаточных явлений, характеризуется разнообразным сочетанием параличей и парезов отдельных мышц, наличием деформаций и контрактур конечностей. Кости пораженных конечностей отстают в росте, истончаются, становятся порозными. На пораженных конечностях отмечаются выраженные вегетативные расстройства: цианоз, снижение кожной температуры, гипергидроз и др. Спинномозговая жидкость при полиомиелите прозрачная, бесцветная, вытекает под несколько повышенным давлением. В первые 10 дней заболевания обнаруживается клеточно-белковая диссоциация (плеоцитоз до 300-Ю 6 в 1 л, преимущественно лимфоцитарный). Через 2-3 недели клеточно-белковая диссоциация сменяется белково-клеточной. Уровень глюкозы остается в пределах нормы. Со стороны крови при полиомиелите особых изменений не отмечается. Лечение при остром полиомиелите должно быть комплексным, с учетом стадии и формы болезни. Назначается постельный режим, со строгим соблюдением определенных ортопедических рекомендаций, направленных на предупреждение контрактур и деформаций конечностей. С целью повышения иммунобиологических свойств организма больным внутримышечно вводят гамма-глобулин. Используется сыворотка от выздоровевших родителей и от взрослых, контактировавших с больными детьми. Для уменьшения отека нервной ткани применяется дегидратационная терапия. С первых же дней необходимо вводить тиамина хлорид, аскорбиновую кислоту, цианоко-баламин. При бульбарных формах применяются сердечные средства, дыхательные аналептики, управляемое аппаратное дыхание. С прекращением появления новых параличей назначают анти-холинэстеразные препараты, стимулирующие мионевральную и межнейронную проводимость (дибазол, прозерин, нивалин). При соответствующих показаниях назначают антибиотики, обезболивающие средства. В комплексном лечении полиомиелита большая роль отводится физиотерапевтическим методам. После нормализации температуры тела, стабилизации параличей и улучшения общего состояния назначают поперечную диатермию на пораженные сегменты спинного мозга, УВЧ, парафиновые аппликации, влажные укутывания на 30—45 мин. Для восстановления функции парализованных мышц большое значение имеет массаж, ЛФК, электростимуляция пораженных мышц. Санаторно-курортное лечение следует применять не ранее чем через 6 месяцев и не позже чем через 3—5 лет после заболевания (Евпатория, Одесса, Анапа, Саки и др.). Применяются грязевые, серные, морские ванны. В резидуальном периоде проводится ортопедическое лечение (консервативное и оперативное).
Не нашли то, что искали? Воспользуйтесь поиском:
Полиомиелит представляет собой острое вирусное заболевание, которое характеризуется поражением спинного или головного мозга. Наиболее часто встречаемым осложнениями развития данной болезни у детей в возрасте до 5 лет являются атрофия, а также паралич мышц. Очень важно знать эпидемиологию, клинику, диагностику и профилактику полиомиелита. Ведь эти знания помогут обезопасить себя от болезни. Основным возбудителем является полиовирус, который входит в группу энтеровирусов.
Более подробно о профилактике, лечении, диагностике и клинике полиомиелита можно узнать из нашей статьи.
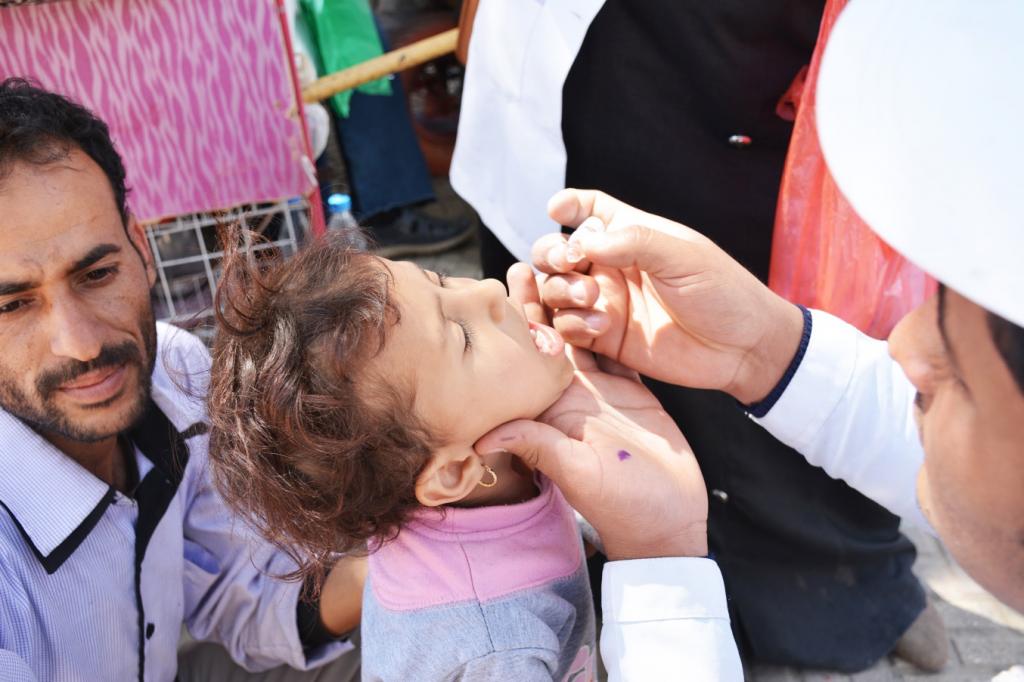
Общие сведения о заболевании
Полиомиелитом болели еще в Древней Греции и Египте времен фараонов. Подтверждением тому являются найденные останки людей с характерными для заболевания деформациями конечностей.
Даже в начале XX века полиомиелит был настоящим бедствием, от которого страдали тысячи детей по всему миру. Положение изменилось с изобретением вакцины. Теперь в развитых странах, включая Россию, полиомиелит регистрируется в единичных случаях, но полностью исключать его из списка опасных для здоровья и жизни болезней пока рано.
Вызывает его полиовирус, который поражает в основном детей в возрасте до 7 лет. Среди более старших граждан заболевание практически не встречается или протекает бессимптомно. У выздоровевших появляется стойкий иммунитет, то есть заболеть полиомиелитом можно всего один раз.
Дети в возрасте до 3 месяцев также им не болеют, так как их организм защищает иммунитет, полученный от мамы.
Как можно заразиться
Полиовирус попадает в организм орально-фекальным или воздушно-капельным путем. Подхватить его можно от уже заболевшего, если у него наблюдаются симптомы простуды (кашель, чихание), при тесном контакте с ним, например, через поцелуи, при пользовании с носителем инфекции общими предметами быта, посудой, полотенцем, игрушками (касается детей).
Кроме того, фекально-оральный путь инфицирования подразумевает заражение посредством грязных рук, употреблением в пищу обсемененных вирусом и не вымытых продуктов питания. Разносчиками инфекции часто становятся мухи. Именно поэтому вспышки заболевания наблюдаются летом и осенью.
Полиовирус очень живучий. В каловых массах он сохраняется до 6 месяцев, а на предметах - до 3 месяцев. Ему не страшны морозы, его не разрушает желудочный сок. Однако при кипячении он гибнет почти мгновенно. Также его убивает обработка предметов растворами с хлором (даже в минимальных количествах). Вирус не может пережить нагревания выше 50 градусов Цельсия.
Симптоматика
Попав в ротовую полость, вирусы начинают размножаться в кишечнике, миндалинах или в лимфатическом глоточном кольце. Инкубационный период может длиться от 3 до 35 дней, но чаще всего он занимает 9-11 дней. Вирусы проникают в кровь, а с ее током в ЦНС, вызывая поражения ядерных черепных нервов и рогов спинного мозга. В случаях бессимптомного протекания недуг можно обнаружить только случайно при выполнении каких-либо исследований пациента.
Полиомиелит может протекать в нескольких формах:
Каждая имеет свои характерные признаки. В целом у больных могут наблюдаться:
- Лихорадка.
- Нарушение стула.
- Сыпь.
- Катаральные явления.
- Скачки АД.
- Общая слабость, боли в мышцах.
- Расстройство мочеиспускания.
- Цианоз.
- Одышка и удушье.
- Нарушение глотания.
- Парезы.
- Параличи.
При обращении в медицинское учреждение пациенту проводят:
- Сбор анамнеза и общий осмотр ребенка.
- Сбор анализов для диагностики полиомиелита.
- Выявление слизи в кале и носоглотке.
- Исследование биоматериала при помощи методов РСК и ИФА.
- Электромиографию.
- Выполнение люмбальной пункции, тщательное изучение цереброспинальной жидкости.

Способы определения болезни
Диагноз окончательно ставят после получения результатов лабораторной диагностики полиомиелита, то есть вирусологического и серологического исследования, получения показателей электромиографии, что позволяет определить уровень тяжести поражения, местонахождения патологического процесса.
Подходящими материалами для выполнения эффективных исследований в максимально ранние сроки появления заболевания, служат кровь, спинномозговая жидкость, а также смывы из внутренней части носоглотки и фекалии.
Лабораторная диагностика полиомиелита дает возможность выделить вирус. Выполненная серодиагностика позволяет выявить антитела, которые направлены против развивающегося вируса данного заболевания, а использование для определения РСК дает возможность определить динамическое нарастание титра.
Диагностика полиомиелита может затрудняться при висцеральной и менингеальной форме. В данном случае следует тщательно обследовать и наблюдать двигательную активность маленького пациента, чтобы иметь возможность выявить симптомы минимальной мышечной слабости, а также малозаметного ослабления рефлексов.
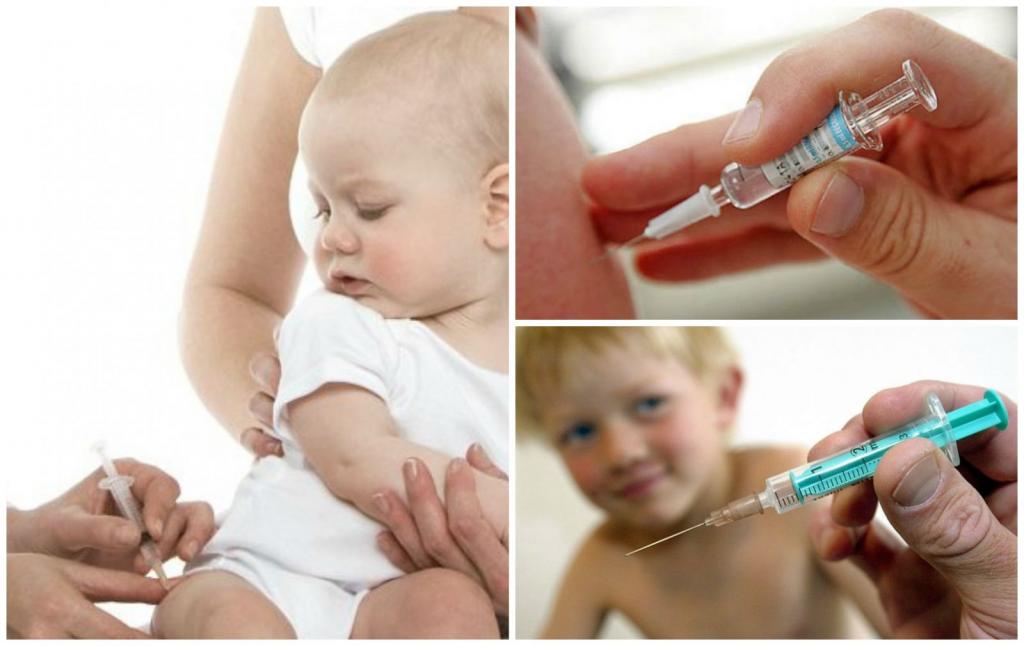
Дифференциальная диагностика полиомиелита
В самом начале появления признаков полиомиелита довольно сложно отличить его от ангины и ОРВИ, а также в случаях, если у ребенка имеются диспепсические симптомы дизентерии и гастроэнтероколита.
Также сложно дифференцировать рассматриваемый нами недуг от полиомиедитоподобных заболеваний, которые могут вызывать вирусы Коксаки и ECHO. При такой ситуации кроме показателей серологического и вирусологического исследований необходимо учитывать определенные особенности протекания недугов болезней: эфемерность парезов, безлихорадочное протекание, а также отсутствие измененного состава спинномозгового ликвора, что происходит при полиомиелите и его осложнениях. В таких случаях используется для диагностики полиомиелита ПЦР.
Менингеальная форма должна быть дифференцирована от серозного менингита, туберкулезной, а также паротитной этиологии. При этом следует учитывать сезонность, эпидемиологический анамнез, особенности протекания заболевания.
Паротитный менингит имеет более выраженный плеоцитоз, который практически в каждом случае обладает постепенным началом, значительным повышением температуры, прогредиентным течением, а также наличием в спинномозговой жидкости небольшого количества пленки фибрина, минимальным содержанием сахаров
Симптомами энтеровирусного менингита являются герпетические высыпания. Понтинную разновидность данной болезни можно сравнивать с развитием неврита лицевого нерва. Следует учитывать, что он в основном сопровождается слезотечением, нарушенной чувствительностью, а также болью. Развивается недуг чаще у детей в возрасте до 7 лет.
При выявлении у пациента бульбарной формы полиомиелита, крайне важно исключить наличие стволового энцефалита, проявляющего себя общемозговыми поражениями, судорогами, нарушенным сознанием.
Диагностика эпидемического полиомиелита нужна для того, чтобы уточнить причину состояния здоровья ребенка. Необходимо учитывать характеристики клинического течения, показания электромиографических и лабораторных исследований, а также имеющиеся эндемиологические данные.
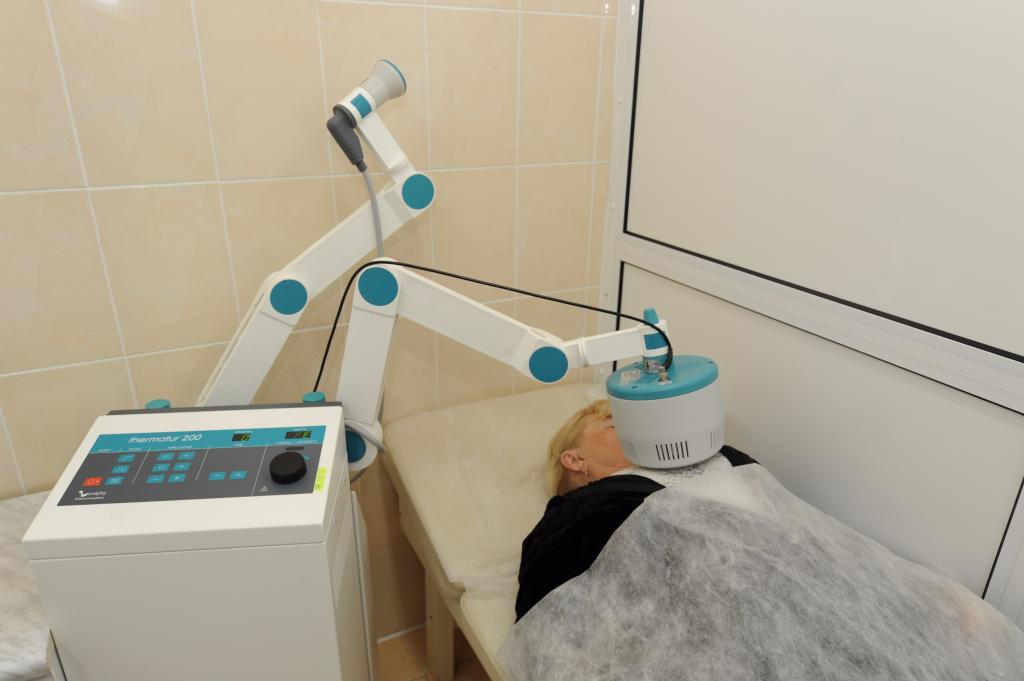
Лечение
Терапию данного заболевания проводят после качественно выполненной диагностики. Данная процедура включает такие пункты:
- Обязательная госпитализация, соблюдение постельного режима.
- Оптимальная и подходящая медикаментозная терапия.
- Выполнение физиотерапевтических процедур.
Ребенка, у которого имеются симптомы полиомиелита, необходимо максимально быстро доставить в больницу для стационарного лечения. Если у пациента будет выявлен полиовирус, его помещают в закрытый бокс на период 40 дней. Это делают, чтобы предотвратить дальнейшее распространения инфекции.
Постельный режим требуется для недопущения развития деформаций и контрактур ног и рук, поэтому следует ограничить движения больного в течение 2 недель и более.
При наличии повреждений участки рекомендуется обездвижить посредством использования лонгеток. Также пораженные участки нужно хорошо укутывать пледом или платком. Ребенка нужно класть на жесткий матрас.
В наше время еще нет специальной сыворотки, которая давала бы возможность купировать развитие вируса полиомиелита. Пациенту обычно назначают комплексную терапию, которая помогает укрепить иммунитет, чтобы у организма была способность успешно и быстро побороть полиовирус.
Прежде всего, больному внутримышечно вводят гамма-глобулин, доза которого составляет максимум 20 мл в сутки. Всего делают 3-5 инъекций. Кроме того, необходимо введение препаратов "Интерферона", проводят гемотерапию – внутримышечно ребенку вводят 5-30 мл венозной крови одного из родителей по 10-20 инъекций. Сыворотка реконвалесцентов берется от контактировавших с больными взрослых, а также людей, выздоровевших после заболевания полиомиелита.
При данной болезни антибиотики назначают исключительно в ситуации, если выявлена угроза заражения вторичной инфекцией, дабы в дальнейшем предотвратить возникновение пневмонии и бактериальных заболеваний. При вирусном инфицировании антибиотики не будут оказывать должного эффекта.
Противовоспалительная терапия
Симптоматическое лечение
Чтобы нормализовать состояние больного, а также поддержать общее состояние организма, в первый день вводят витамины В1 (тиамина хлорид), аскорбиновую кислоту, аминокислоты, витамин В12 (цианокобаламин) и В6 (пиридоксин). Если имеются расстройства функционирования органов дыхания, показано применение ИВЛ.
Восстановительный период
Первые 3 недели восстановительного периода ребенку обычно назначают:
Физиотерапевтические методы лечения
Данные методы позволяют эффективно восстановить движения, и способствуют быстрому восстановлению внутренних систем, нервных клеток, а также мышц. Пациенту для терапии полиомиелита и дальнейшей реабилитации рекомендуют выполнять такие процедуры:
- Парафинотерапию.
- Электромиостимуляцию.
- Лечебные души и ванны.
- УВЧ-терапию.
- Лечебную физкультуру и ортопедический массаж.
Вышеописанные методы помогают восстановить мышечный тонус и движения конечностей пациента. На перенесшего полиомиелит очень благотворно будет влиять реабилитация, выполненная в условиях санатория или курорта.
Большое внимание уделяется уходу за конечностями человека, которые, возможно, могли быть парализованы или деформированы. Необходимо, чтобы движения были медленными и осторожными. Необходимо обеспечить человеку правильное положение позвоночника, рук и ног.
Пациента укладывают на довольно жесткий матрас, ноги кладут параллельно телу, их нужно немного согнуть в тазобедренных и коленных суставах, используя специальные валики. Под подошву для дополнительного упора нужно поместить плотную подушку, стопы должны располагаться под прямым углом к голеням. Руки требуется отвести в стороны, и согнуть в локтях.

Профилактика
Чтобы не прибегать к диагностике и лечению полиомиелита, можно выполнять профилактику. Данный процесс включает следующие меры:
- Главным методом профилактики является вакцинация.
- Проведение тщательной дезинфекции там, где был обнаружен источник инфекции.
- Следование правилам личной гигиены.
- Обрабатывание продуктов перед приготовлением и употреблением.
Выполнение вакцинации
В наше время плановая прививка от полиомиелита считается основной мерой профилактики данной болезни. Вакцина способствует выработке иммунитета к вирусу. Если даже человек через некоторое время заболевает полиомиелитом, что случается очень редко, течение болезни не вызывает опасных осложнений и проходит в легкой форме.
В 2018 году использовали 3 вида препаратов:
- Вакцина Копровского. Является первой в мире прививкой от полиомиелита, которую с успехом используют с 50-х годов прошлого столетия. Применяют данный препарат против полиовирусов PV1 и PV3 типа.
- Вакцина Солка (IPV, ИПВ) дает возможность организму вырабатывать иммунитет к трем разновидностям полиовируса. Чтобы достичь необходимого результата, прививку Солка требуется ставить 3 раза по специальному прививочному графику.
- Вакцина Сейбина (OPV, ОПВ) – это средство перорального типа против полиомиелита. Ее дают ребенку в рот на небольшом куске сахара по 2 капли.
У ребенка иммунитет против данного полиовируса создается примерно на 3 году жизни. Чтобы достичь максимального результата, прививку ОПВ нужно вводить троекратно.
В очень редких ситуациях ослабленный вирус может переходить в нормальное течение, провоцируя возникновение паралитического полиомиелита. Исходя из этого, во многих странах начали проводить обязательную иммунизацию, используя вакцину Солка.
Также в мире применяют прочие разновидности препаратов от полиомиелита:
В применяемой инактивированной прививке содержится вирус данного заболевания, который был ранее убит формалином. Ее вводят трехкратно, что позволяет выработать особый гуморальный иммунитет. В живой вакцине имеется аттенуированный вирус, который вводится перорально. Он стимулирует гуморальный и тканевый иммунитет организма ребенка.
Заключение
Полиомиелит – это довольно серьезное заболевание, которое требует безотлагательных медицинских мероприятий. Чтобы максимально обезопасить своего ребенка, необходимо своевременно выполнять вакцинацию и ревакцинацию эффективными и качественными препаратами. Не менее важно знать лечение, профилактику, клинику и диагностику полиомиелита. Эта информация поможет уберечься от болезни. Полиомиелит может вызвать патологические изменения конечностей, а в случаях, когда будет затронут дыхательный центр, может наступить удушье. Поэтому отказываться от вакцинации нельзя.
ЛЕКЦИЯ № 25. Энтеровирусные инфекции. Полиомиелит. Этиология, эпидемиология, патогенез, клиника, диагностика, лечение
1. Энтеровирусные инфекции
Острые инфекционные болезни, вызываемые кишечными вирусами, нередко течение сопровождается поражением мышц, ЦНС и кожных покровов. Могут встречаться в виде спорадиче-ских случаев или эпидемических вспышек. Передача – преимущественно воздушно-капельный путь.
Этиология. К энтеровирусам, кроме вирусов полиомиелита, относятся двадцать три типа вируса Коксаки А, шесть типов вируса Коксаки В, тридцать два типа вирусов ECHO и еще четыре энтеровируса человека (энтеровирусы 68—71). Все они могут вызывать заболевания человека. Энтеровирус 70 является возбудителем острого геморрагического конъюнктивита.
Патогенез. Входными воротами инфекции являются слизистые оболочки респираторного и пищеварительного тракта. В месте внедрения могут возникать воспалительные изменения. Вирусы быстро проникают в кровь, разносятся по всему организму, закрепляясь преимущественно в нервной системе, мышцах и эпителиальных клетках, вызывая их изменения.
Лечение. Назначается как симптоматическая, так и патогенетическая терапия. При серозных менингитах в терапию включается преднизолон в течение 5—7 дней.
Прогноз благоприятный. Тяжелое течение имеют энтеровирусные энцефаломиокардиты у новорожденных.
Профилактика. Своевременное выявление и изоляция больных (сроком на 14 дней). В детских коллективах всем контактным вводится нормальный человеческий иммуноглобулин (гамма-глобулин) по 0,3 мл/кг.
Детский спинальный паралич – острое инфекционное заболевание, которое вызывается одним из трех типов вируса полиомиелита и характеризуется большим диапазоном клинических проявлений – от абортивных до паралитических форм.
Этиология. Вирус относится к семейству Picornaviridae , роду Enterovirus . Вирионы имеют диаметр 18—30 нм. Вирусная частица состоит из однонитчатой РНК и белковой оболочки. Три основных серотипа: 1 (Брунгильд), 2 (Лансинг), 3 (Леоон). Вирусы хорошо переносят замораживание и сохраняются в течение нескольких лет. Чувствительны к действию обычных дезинфицирующих растворов, ультрафиолетовых лучей, при температуре 60 °С погибают в течение 30 мин, при кипячении – мгновенно. Устойчивы к воздействию всех известных антибиотиков и химиопрепаратов.
Патогенез. Первичное размножение вируса происходит в носо-глотке или кишечнике. Диссеминация вируса происходит через лимфатическую систему, и развивается вирусемия. Репродукция вируса идет в различных органах и тканях (лимфатических узлах, селезенке, печени, легких, сердечной мышце, коричневом жире), патологический процесс может быть прерван на этой стадии – инаппарантная и абортивная формы болезни. Проникает вирус в центральную нервную систему через эндотелий мелких сосудов и по периферическим нервам. В течение 1—2 дней титр вируса в ЦНС нарастает, а затем начинает падать и вскоре полностью исчезает. Полиовирус поражает мотонейроны, расположенные в сером веществе передних рогов спинного мозга и ядрах двигательных черепно-мозговых нервов в стволе головного мозга. Воспалительный процесс по типу серозного менингита развивается и в оболочках мозга.
Паралитические формы. В течение заболевания выделяют четыре периода: препаралитический, паралитический, восстановительный, резидуальный. Препаралитический период длится от начала болезни до появления первых признаков поражения двигательной сферы. Болезнь начинается остро, с повышения температуры до высоких цифр, появления слабости, анорексии. У половины больных отмечаются умеренные катаральные явления, дисфункция кишечника. Характерен менингорадикулярный синдром: головные боли, многократная рвота, боли в конечностях и спине, гиперестезия, ригидность мышц затылка, положительные синдромы Кернига, Брудзинского, натяжения нервных стволов и корешков, в отдельных мышечных группах – периодические подергивания. Паралитиче-ский период длится с момента появления парезов и параличей и в течение времени их стабилизации. Клиника паралитического периода определяется локализацией поражения в нервной системе. Выделяют спинальную, бульбарную, понтинную и смешанные фор-мы (понтоспинальная, бульбоспинальная).
Спинальная форма (самая распространенная форма заболевания). Типично бурное развитие параличей в течение короткого времени – от нескольких часов до 1—3 дней. Параличи носят вялый характер (низкий мышечный тонус, гипоарефлексия, в последующем развиваются мышечные атрофии). Чаще всего страдают нижние конечности. Пирамидных знаков, выпадения функций тазовых органов не бывает, нарушения чувствительности не свойственны. Характерно асимметричное распределение параличей и парезов, связанное с мозаичным характером поражения ядер спинного мозга. Паралитический период длится от нескольких дней до 2—4 недель. Дифференциально-диагностические признаки вялых парезов и параличей при остром полиомиелите:
1) период нарастания двигательных нарушений очень короткий (от нескольких часов до 1—2 дней). Нарастание парезов в течение 3—4 дней представляет редкое исключение и яв-ляется поводом для сомнений в диагнозе;
2) чаще страдают проксимальные отделы конечностей;
3) парезы и параличи имеют асимметричное (мозаичное) расположение;
4) чувствительные, тазовые нарушения и пирамидная симптоматика отсутствуют;
5) атрофия мышц появляется рано, на 2—3-й неделе болезни и в дальнейшем прогрессирует.
Бульбарная форма, как правило, имеет тяжелое течение с коротким препаралитическим периодом, сопровождается нарушением функций жизненно важных органов. Начало заболевания острое, состояние с самого начала заболевания тяжелое: высокая лихорадка, рвота, слабость, недомогание. Отмечаются парез и паралич мягкого неба, нарушения глотания и фонации. У больных отмечается резкое усиление образования слизи с нарушением проходимости дыхательных путей (мокрая форма), возникают одышка, цианоз, клокочущее дыхание. У больных появляется нарушение ритма дыхания, патологические типы дыхания, тахи– и брадиаритмия. Быстро развивается сопорозное, коматозное состояние.
Понтинная форма развивается при отдельном поражении ядра лицевого нерва (VII пара ЧМН). Клинически это одна из наименее тяжелых форм паралитического полиомиелита, течение ее наиболее благоприятно. При осмотре отмеча.тся утрата движений мимической мускулатуры лица, асимметрия лица, экзофтальм. Жалоб на болевые ощущения, слезотечение больные не предъявляют. Восстановительный период при спинальной форме начинается через 2—3 недели от начала заболевания. Как правило, глубоко пораженные мышцы не дают полного восстановления или вообще не обнаруживают тенденции к обратному развитию параличей. Неравномерность и мозаичность восстановления пораженных мышц приводят к развитию деформаций скелета и контрактур. Период остаточных явлений обычно наступает через 1—1,5 года от начала заболевания. Характеризуется мышечными атрофиями, костными деформациями, контрактурами, остеопорозом.
Дифференциальный диагноз. При менингиальной форме проводится дифференциальный диагноз с серозными менингитами другой этиологии. При спинальной форме проводится дифференциальный диагноз с костно-суставной патологией, полирадикулонейропатиями, миелитом, полиомиелитоподобными заболеваниями. Понтинная форма требует дифференциальной диагностики с невритом лицевого нерва.
Диагностика основывается на данных клинических, лабораторных и инструментальных методов диагностики. Вирусологическое обследование: проводится исследование носоглоточных смывов, фекалий, реже ликвора, крови. Первую пробу фекалий берут при установке диагноза, вторую – через 24—48 ч. Серологические методы: исследование крови на парные сыворотки с интервалом в 2—3 недели. Диагностическим считается 4-кратное увеличение титра антител. Исследование ликвора: в препаралитическом и в начале паралитического периода отмечаются лимфоцитарный цитоз (иногда в самом начале преобладают нейтрофилы) до 100—300 клеток в 1 мкл, умеренное повышение уровня белка (до 1 г/л). К концу третьей недели в ликворе на фоне уменьшения и нормализации цитоза отмечается рост белка до 1—2 г/л (белково-клеточная диссоциация сменяет клеточно-белковую). Повышенный уровень белка иногда сохраняется до 1,5 месяцев. Общий анализ крови: может быть умеренный нейтрофильный лейкоцитоз в начале заболевания. Электромиография: в тяжело пораженных мышцах регистрируется прямая линия, что свидетельствует о гибели нейронов.
Лечение. Дегидратация и снятие отека вещества мозга (диакарб, лазикс, сульфат магния и др.). Дезинтоксикационная терапия в режиме дегидратации с использованием гипертонических растворов глюкозы, коллоидных растворов (гемодеза и др.). Десенсибилизирующие препараты. Глюкокортикоиды используются только при наличии жизненных показаний (при отеке мозга, коллапсе). Антибиотики используются при развитии бактериальных осложнений. По окончании паралитического периода в комплекс терапевтических мероприятий включаются антихолинэстеразные препараты (прозерин, галантамин, калимин), стрихнин, дибазол, витамины группы В, глютаминовая кислота. В период реабилитации – ноотропные препараты, анаболические препараты (карнитин, ретаболил и др.), актовегин и др. Большое значение в лечении полиомиелита имеют ЛФК и массаж.
Профилактика. С 1959 г . в России используется живая трехвалентная вакцина Сейбина из аттенуированных штаммов вируса полиомиелита. Вакцинация проводится с 3-месячного возраста с интервалом в 1,5 месяца трехкратно. Ревакцинация проводится на втором году жизни ребенка и перед школой. Критерии вакцино-ассоциированного полиомиелита (ВОЗ, 1964 г .):
1) начало болезни не раньше 4—6-го дня и не позже 30-го дня после приема вакцины. Для контактных с вакцинированными максимальный срок удлиняется до 60-го дня;
2) развиваются вялые параличи или парезы без нарушения чувствительности со стойкими резидуальными явлениями (после 2 месяцев);
3) отсутствует длительное прогрессирование парезов (более 3—4 дней);
4) выделение вируса полиомиелита, родственного вакцинному штамму, и не менее чем четырехкратное нарастание к нему специфических антител в крови.
Читайте также:


