Какие анализы сдают при полиомиелите
При малейшем подозрении на полиомиелит больной подлежит госпитализации и лечению. Диагноз полиомиелита подтверждается только лабораторными методами исследования. Специфического (противовирусного) лечения от полиомиелита не существует. Но раннее назначение абсолютного покоя, использование патогенетических и симптоматических средств ускоряет процесс выздоровления и предупреждает развитие контрактур, парезов и параличей. В резидуальный период при развитии у ребенка стойких парезов и костных деформаций проводится протезирование и ортопедические мероприятия.
Рис. 1. Последствия полиомиелита у детей.
Лечение полиомиелита
При малейшем подозрении на полиомиелит больной госпитализируется в инфекционный стационар и изолируется в боксированную палату. Срок лечения в стационаре больных с паралитическим полиомиелитом составляет не менее 40 дней, при быстром восстановлении — 21 день.
Контактные лица изолируются от других детей сроком на 3 недели с момента заболевания ребенка или его госпитализации. В детском учреждении устанавливается карантин. В очаге полиомиелита проводится полноценная дезинфекция.
Длительность лечения острой фазы паралитического полиомиелита составляет 3 — 4 недели.
- Ребенку обеспечивается на 2 — 3 недели абсолютный покой, так как физическая активность усугубляет развитие параличей. Допустимы легкие пассивные движения. Однообразное положение меняется каждые 2 часа. Парализованные мышцы должны быть расслаблены. Под ноги на уровне коленных суставов укладывают валики так, чтобы стопы упирались в матрац под углов в 90 градусов. В некоторых случаях конечности фиксируются шинами.
- С целью связывания антигенов и удаления иммунных комплексов больному вводится гамма-глобулин. Используется 2 — 3 инъекции с расчета 0,5 — 1,0 мл на 1 кг веса ребенка.
- При выраженной интоксикации и менингеальных явлениях применяются дезинтоксикационные препараты и диуретики.
- Витаминотерапия проводится на всех этапах лечения полиомиелита. Первостепенное значение имеют аскорбиновая кислота и витамины группы В.
- Антибактериальные препараты используются при развитии осложнений бактериальной природы.
Рис. 2. Ребенку обеспечивается на 2 — 3 недели абсолютный покой, так как физическая активность усугубляет развитие параличей.
- При развитии парезов и параличей ребенка беспокоят сильные боли в конечностях. Беспокойство и болевой синдром купируются анальгетиками (парацетамол, ибупрофен, анальгин) и седативными препаратами (диазепам).
- Конечностям обеспечивается тепловой комфорт (горячие укутывания).
- С целью предупреждения развития контрактур, парезов и параличей в нижних конечностях, а также для снижения болей производится фиксирование шинами стоп в физиологическом положении.
- Со 2 — 3 недели проводится массаж и пассивная гимнастика. После того, как болевой синдром исчез, проводится интенсивная лечебная гимнастика, массаж и физиотерапевтические процедуры: диатермия, УВЧ- и магнитотерапия. Наилучший тепловой эффект дают озокеритовые апликации.
- При поражении дыхательных мышц применяется искусственная вентиляция легких. В случае отсутствия эффекта осуществляют трахеостомию.
- При серозном менингите применяются препараты, снижающие внутричерепное давление, по показаниям применяется спиномозговая пункция.
Рис. 3. На фото ребенок с полиомиелитом, спинальная форма, до и после лечения. До лечения ребенок не мог стоять. Он сидит на кровати и опирается на руки (фото слева). После 9-и месяцев лечения ребенок свободно ходит.
Рис. 4. Лечение детей, больных паралитическим полиомиелитом, в восстановительный период.
В зависимости от объема поражения центральной нервной системы период восстановления продолжается от 6 месяцев до 2 — 3 лет и включает в себя лекарственное и ортопедическое лечение, применение физиотерапевтических средств.
- Витамины группы В используются на всех этапах лечения полиомиелита.
- В восстановительный период применяются глюкокортикостероиды и анаболические гормоны.
- Широко используются тепловые процедуры. Из физиотерапевтических средств применяются УВЧ, диатермия, магнитотерапия, озокеритовые и парафиновые апликации и лечебная гимнастика и массаж.
- Для восстановления формы и стабилизации работы конечности жестко фиксируются шинами.
- В ранний восстановительный период применяются медиаторы и стимуляторы нервной системы. Прозерин и Галантамин восстанавливают нервно-мышечную проводимость. Глутаминовая кислота (аминокислота) оказывает возбуждающее влияние на нейроны. Облегчает синаптическую передачу в спинном мозге Дибазол. Возбуждает мышцы низкочастотный ток. Стимуляция проводится в течение 3-х недель после развития параличей. Появление мышечных сокращений, рефлексов и произвольных движений является благоприятным признаком.
Рис. 5. Для восстановления формы и стабилизации работы конечности жестко фиксируются шинами.
Рис. 6. Физические упражнения в восстановительный период проводятся с посторонней помощью.
Спустя 6 месяцев от начала заболевания полиомиелитом рекомендуется санаторно-курортное лечение: ванны, грязевые аппликации, морские купания и др.
В резидуальный период при развитии у ребенка стойких парезов и костных деформаций проводится протезирование и ортопедические мероприятия. Оперативное вмешательство проводится при наличии болезненности, причиной которой являются сокращенные мышцы. В случае развития контрактур показано проведение тенотомии — разрезание сухожилий и мышц.
Рис. 7. Протезирование и ортопедические мероприятия проводятся в период остаточных изменений после перенесенного полиомиелита.
Как правило, дети от 1 года до 5—8 лет болеют легче, чем дети более старшего возраста или дети до 1 года. Полное выздоровление чаще отмечается у детей раннего возраста и реже — у детей от 9 до 12 лет. Несоблюдение строгого постельного режима и физическое перенапряжение мышц в самом начале заболевания значительно ухудшают прогноз заболевания.
- При развитии у детей менингеальной формы полиомиелита прогноз благоприятный.
- При развитии паралитического полиомиелита полное восстановление отмечается у 20 — 40% детей. Массовая гибель мотонейронов и перерождение осевых цилиндров приводит к атрофии мышц, развитию контрактур, искривлениям и повреждениям конечностей. Пораженная конечность отстает в росте, возникает хромота. Больной остается инвалидом пожизненно.
- При поражении дыхательных мышц (спинальная, бульбарная, бульбоспинальная формы) на 3 — 6 день заболевание может закончиться летальным исходом. При развитии осложнений со стороны сердца, легких и кишечника летальность наступает на второй неделе заболевания. Чем выше место поражения в спинном мозгу, тем хуже прогноз.
- При понтинной форме полиомиелита летальность не отмечается, но остаются остаточные изменения в виде паралича мимических мышц.
- Иногда летальный исход наступает уже в начальной стадии полиомиелита, еще до развития параличей. В спинном мозге при микроскопировании обнаруживается множество очагов поражения.
- В ряде случаев у больных с остаточными изменениями спустя многие годы развивается постполиомиелитический синдром (ППМС). У больных появляется прогрессирующая слабость как в пораженных ранее мышцах, так и в здоровых, повышенная мышечная утомляемость, парестезии, мышечные спазмы и подергивания (фасцикуляции). Мышцы атрофируются.
Своевременно начатое лечение, длительная и комплексная терапия под постоянным наблюдение врачей гарантируют в большинстве случаев полное выздоровление.
Рис. 8. На фото остаточные явления после перенесенного полиомиелита у ребенка и взрослого.
Методы диагностики полиомиелита
Своевременная диагностика полиомиелита позволяет быстро назначить больному адекватное лечение и провести своевременные профилактические мероприятия, предотвратить заражение окружающих и контактных лиц.
- Появление больного полиомиелитом в окружении.
- Полиомиелит чаще регистрируется поздним летом и в первый месяц осени.
- Острое начало заболевания и высокая лихорадка.
- Появление менингеальных симптомов.
- Развитие вялых периферических ассиметричных парезов, чаще нижних конечностей.
- Изменения ликвора.
- Выделение и идентификация вирусов полиомиелита (микробиологическая диагностика).
- Выявление и изучение антител и антигенов в сыворотке крови больного (серологическая диагностика).
С помощью микробиологического метода исследования выявляются вирусы полиомиелита и проводится их типирование.
Материалом для исследования служат:
- Фекалии больных, взятые в первые 10 — 14 дней заболевания.
- Носоглоточная слизь, взятая на исследование в первые дни развития заболевания.
- Заражение экспериментальных животных — хлопковых крыс, новорожденных белых мышат, обезьян.
- Секционный материал: ткани головного и спинного мозга, лимфатических узлов, содержимое кишечника.
- Спиномозговая жидкость.
- Кровь.
На клетки тканей вирус полиомиелита оказывает цитопатический эффект — в клеточных структурах возникают дегенеративные изменения. При отсутствии повреждающего эффекта результат считается отрицательным.
При выделении вируса приступают к его типированию. Следует установить принадлежность возбудителя к дикому или вакцинному штамму. Различия выявляются с помощью проведения ИФА, РСК, реакции нейтрализации и ПЦР.
Рис. 9. Вирусы полиомиелита (увеличение в 90 тысяч раз).
Анализ на антитела к полиомиелиту проводится с помощью серологической диагностики. Антитела к вирусу полиомиелита в организме больного выявляются с помощью реакции связывания комплемента (РСК) и реакция нейтрализации (РН), которые проводятся дважды с интервалом в 2 — 3 недели. Диагностически значимым является 4-х кратное нарастание титра антител в парных сыворотках. Высокие титры IgM указывают на наличие инфекции.
Антитела к вирусу при полиомиелите выявляются в спинномозговой жидкости.
Рис. 10. Антитела к вирусу полиомиелита в организме больного выявляются с помощью реакции связывания комплемента (фото слева) и реакция нейтрализации (фото справа).
- Анализ спинномозговой жидкости. При полиомиелите отмечается повышенное количество лимфоцитов. Общее количество клеток (цитоз) повышается до 200 — 300 в 1 мм 3 . Сахар и белок повышены незначительно. Спиномозговая жидкость при пункции вытекает под небольшим давлением, она прозрачная и бесцветная.
- При помощи КТ, МРТ и электроэнцефалограммы выявляются изменения в центральной нервной системе.
- Анализ крови при заболевании не типичен. В первые дни заболевания отмечается нейтрофильный лейкоцитоз и повышенное СОЭ.
- С помощью электромиографии выявляются недостаточно иннервируемые мышцы.
Рис. 11. При развитии менингеальных симптомов больным проводится спиномозговая пункция.
Дифференциальная диагностика полиомиелита проводится с целым рядом заболеваний.
- В острый период заболевания дифференциальную диагностику следует проводить с гриппом, ОРЗ, ангиной и кишечными заболеваниями.
- При появлении менингеальных симптомов полиомиелит следует отличать от разных форм серозного менингита — паротитного, энтеровирусного, туберкулезного и др. Следует помнить, что при тифе, гриппе, паратифе и воспалении легких у детей могут развиться вторичные менингиты.
- Спинальную форму полиомиелита следует отличать от острой постинфекционной полинейропатии, острого миелита, дифтерийной полинейропатии, полирадикулоневрита. Вторичные полиневриты и спинальная мышечная атрофия развиваются при брюшном тифе, скарлатине, дизентерии, гриппе, ревматизме и др.
К компрессионным параличам приводят новообразования в позвонках и спондилиты.
Остеомиелит и воспаление тазобедренных суставов напоминают остаточные явления после перенесенного ранее полиомиелита. Сильные суставные боли возникают при ревматизме, туберкулезе и травмах.
- Понтинную форму полиомиелита следует дифференцировать от неврита лицевого нерва.
- Бульбарная форма полиомиелита имеет схожесть с клещевым энцефалитом.
Диагноз полиомиелита подтверждается только лабораторными методами исследования. Без проведения лабораторной диагностики диагноз полиомиелита считается неустановленным.
Рис. 12. Отсутствие поголовной вакцинации от полиомиелита приводит к возникновению множества случаев заболевания среди детей в экономически неразвитых странах.
Эндемичными по заболеванию в настоящее время являются Пакистан и Афганистан.
1. Случай острого вялого спинального паралича с остаточными явлениями на 60-й день после возникновения, при котором выделен "дикий" вирус полиомиелита, классифицируется как острый паралитический полиомиелит, вызванный диким вирусом полиомиелита (по Международной классификации болезней 10-го пересмотра А80.1, А80.2).
2. Случай острого вялого спинального паралича с остаточными явлениями на 60-й день, возникший, как правило, не ранее 4-го и не позднее 30-го дня после приема живой оральной полиомиелитной вакцины (ОПВ), при котором выделен вирус полиомиелита вакцинного происхождения, классифицируется как острый паралитический полиомиелит, ассоциированный с вакциной у реципиента (по Международной классификации болезней 10-го пересмотра А80.0).
3. Случай острого вялого спинального паралича с остаточными явлениями на 60-й день, возникший, как правило, не позднее 60-го дня после контакта с привитым живой оральной полиомиелитной вакциной, при котором выделен вирус полиомиелита вакцинного происхождения, классифицируется как острый паралитический полиомиелит, ассоциированный с вакциной у контактного (по Международной классификации болезней 10 пересмотра А80.0).
4. Случай острого вялого спинального паралича, при котором получены отрицательные результаты лабораторного исследования (вирус полиомиелита не выделен) вследствие неадекватно собранного материала (позднее выявление случая, поздние сроки отбора, неправильное хранение, недостаточный объем материала для исследования) или лабораторное исследование не проводилось, но наблюдаются остаточные вялые параличи к 60-му дню с момента их возникновения, классифицируется как острый паралитический полиомиелит неуточненной этиологии (по Международной классификации болезней 10-го пересмотра А80.3). Указанный диагноз является "совместимым с полиомиелитом" и свидетельствует о недостатках в работе по выявлению и диагностике полиомиелита.
5. Случай острого вялого спинального паралича с остаточными явлениями на 60-й день, при котором проведено полное адекватное лабораторное обследование, но вирус полиомиелита не выделен, и не получено диагностическое нарастание титра антител или выделен другой нейротропный вирус, классифицируется как острый паралитический полиомиелит другой, неполиовирусной этиологии (по Международной классификации болезней 10-го пересмотра А80.3).
1. Вирусологическое обследованиена полиомиелит больных полиомиелитом и синдромом ОВП проводится только в вирусологических лабораториях региональных центров эпидемиологического надзора за ПОЛИО/ОВП и в Национальном центре по лабораторной диагностике полиомиелита, аккредитованных ВОЗ.
Вирусологическому обследованию на полиомиелит в лабораториях региональных центров подлежат:
- больные дети до 15 лет с явлениями острых вялых параличей (две пробы стула);
- дети до 5-ти лет из очагов ОВП в случае позднего (позже 14 дня с момента выявления паралича) обследования больного, а также при наличии в окружении больного лиц, прибывших из эндемичных по полиомиелиту территорий;
- беженцы и вынужденные переселенцы (однократно);
- дети в возрасте до 5 лет, прибывшие из эндемичных по полиомиелиту территорий и обратившиеся за медицинской помощью в ЛПУ, независимо от профиля (однократно).
Вирусологическому обследованию в Национальном центре по лабораторной диагностике полиомиелита и ОВП подлежат:
- больные полиомиелитом и с подозрением на это заболевание (две пробы фекалий);
- больные приоритетными ("горячими") случаями ОВП (две пробы фекалий);
- дети до 5 лет в очагах полиомиелита и приоритетных ("горячих") случаев (1 проба фекалий);
- больные полиомиелитом (всех форм, перечисленных в разделе 5) повторному обследованию на 60-й и 90-й день после начала заболевания (две пробы стула). В случае получения положительного вирусологического результата последующий отбор проб стула проводят по согласованию с Национальным центром по лабораторной диагностике полиомиелита и ОВП.
Материал от больного полиомиелитом, с подозрением на это заболевание и ОВП:
- две пробы фекалий в максимально ранние сроки от момента возникновения ОВП (допускается до 7-го дня, но не позднее 14-го),
- забор материала осуществляется медицинскими работниками лечебно-профилактического учреждения, куда госпитализирован больной,
- первая проба фекалий берется в стационаре в день установления клинического диагноза, вторая - через 24-48 ч. после взятия первой пробы. Оптимальный размер фекальной пробы 8-10 г, что соответствует величине двух ногтей большого пальца взрослого человека,
- отобранные пробы помещают в специальные пластиковые емкости с завинчивающимися пробками для забора фекальных проб,
- доставка отобранных проб в региональный центр эпиднадзора за полио/ОВП или в Национальный центр по лабораторной диагностике полиомиелита, в зависимости от диагноза, должна быть осуществлена в течение 72 ч. с момента забора проб,
- хранение проб до отправки и при транспортировании осуществляется при температуре от 2 до 8 град. C. В отдельных случаях, если доставка проб в вирусологическую лабораторию регионального центра эпиднадзора за полио/ОВП или в Национальный центр по лабораторной диагностике полиомиелита будет осуществлена в более поздние сроки, пробы замораживают при температуре -20 град. C и доставляют в замороженном виде. Для надежного поддержания необходимой температуры на различных этапах транспортирования используют хладагенты, замороженные при температуре -20 град. C, и транспортировочные контейнеры (сумки-холодильники, термосы и др.) с хорошей термоизоляцией. Емкости с замороженными пробами помещают в полиэтиленовый пакет, а затем в транспортировочный контейнер. Количество хладоэлементов должно быть достаточным для поддержания температурного режима транспортирования. Пробы фекалий от больных ОВП представляют собой потенциально опасный инфекционный материал, в котором может быть обнаружен "дикий" полиовирус, поэтому во избежание контаминации вирусом полиомиелита последующих проб, транспортировочные контейнеры и хладагенты после использования необходимо продезинфицировать.
2. Серологическое исследование:две пробы крови по 5 мл: первая проба - в день постановки первичного диагноза, вторая - через 2-3 недели после первой. Сыворотки крови хранят и транспортируют при температуре от 2 до 8 град. C.
Наиболее труден дифференциальный диагноз с ПОЛИОМИЕЛИТОПОДОБНЫМИ ЗАБОЛЕВАНИЯМИ (ПMПЗ) энтеровирусной этиологии, при которых так же имеют место вялые парезы, но течение заболевания легкое с безлихорадочным началом и быстрым, в течение 3-8 недель восстановлением пареза. Диагноз ПMПЗ требует лабораторного подтверждения при отрицательных результатах обследования на полиомиелит.
Таблица 1. Дифференциально-диагностические признаки острого паралитического полиомиелита и сходных заболевании.
| Заболевание | Лихорадка | Клиническая симптоматика. | Ликвор | Исход |
| 1 Острый полиомиелит | Типична | Вялые парезы и параличи, ассиметричные, без нарушений чувствительности, без тазовых нарушений, без пирамидных знаков и трофических (пролежни) нарушений. | Воспалительные изменения по типу серозного менингита | Проградиентность, рецидивы отсутствуют. Типичны остаточные явления в виде вялых парезов и мышечных атрофии. |
| 2. Полиради-кулонейропатия | Отсутст-вует | Вялые парезы и параличи, симметричные, с нарушениями чувствительности по невритическому типу | Нормальный или с повышенным белком | Часто выздоровление. Возможны рецидивирующее течение, остаточные явления |
| 3. Острый миелит | Чаще выражена | Спастические или вялые парезы в зависимости от уровня поражения, тазовые нарушения и трофические пролежни, расстройства чувствительности по проводниковому типу | Воспалительные изменения | Часто остаточные явления |
| 4.Костно-суставная патология | Чаще выражена | Сохранность сухожильных рефлексов, боль при пассивных движениях в суставах, щадящая поза и походка, отказ от ходьбы. | Нормальный | Выздоровление |
| 5 . Неврит лицевого нерва | Обычно отсутствует | Периферический парез лицевого нерва, часто болезненность в проекции триг еминальных точек, иногда спонтанные боли в половине лица, слезотечение, нарушение вкуса на 1/2 языка | Нормальный | Выздоровление или остаточные явления |
| 6 . Острый полиомиелит другой и невыясненный | Чаще отсутствует, но может быть выражена | Вялые парезы, чаще легкие и в какой-либо одной мышечной группе. Могут быть тяжелые формы. | Обычно нормальный. Могут быть воспалительные изменения | Чаще выздоровление или минимальные остаточные явления в течение 2-х мес. болезни, могут быть выраженные остаточные явления. |
Не нашли то, что искали? Воспользуйтесь поиском:
Полиомиелит – это серьезное заболевание, вызванное вирусной инфекцией. Недуг тяжелый, протекает преимущественно с поражением ЦНС. Он приводит к самым разным последствиям, а потому важно вовремя его обнаружить и начать лечение.
Диагностика полиомиелита подразумевает проведение ряда исследований. О них следует рассказать подробнее, а также уделить немного внимания причинам, симптомам и возможным последствиям данного недуга.
Вкратце о заболевании
Прежде чем обсудить принципы диагностики полиомиелита, необходимо изучить специфику данного недуга. Это – энтеровирусная инфекция, которую вызывают полиовирусы. Они поражают мотонейроны передних рогов спинного мозга. Данное воздействие приводит к серьезным паралитическим осложнениям с последующей инвалидизацией больного.
Как правило, недуг поражает детей, возраст которых составляет менее 4 лет. На них приходится 60-80% случаев.
Последняя эпидемия пришлась на середину прошлого столетия. В конце 80-х ВОЗ приняла резолюцию, целью которой стала ликвидация данного заболевания во всем мире.
На сегодняшний день в странах, где проводят профилактическую вакцинацию против полиомиелита, недуг встречается в виде спорадических единичных случаев. Это Индия, Афганистан, Сирия, Нигерия, Пакистан. Наша страна, а также Северная Америка и государства Западной Европы свободны от полиомиелита.
Причины
Данное заболевание вызывают антигенные типы полиовируса, которые относятся к роду энтеровирусов. Всего их три. Но наибольшую опасность несет вирус первого типа – на него приходится 85% случаев. Он очень живучий, может сохраняться до 6 месяцев в испражнениях и до 100 суток в воде.
Он переносит даже замораживание и высушивание, на него не воздействуют антибиотики и пищеварительные соки. Погибнуть вирус может лишь в результате следующих воздействий:
- Нагревание и последующее кипячение.
- Обработка дезинфицирующими средствами.
- Ультрафиолетовое облучение.
Источником вируса может быть не только зараженный человек. Его способен распространить бессимптомный носитель. Сам он может не болеть полиомиелитом. Однако своей носоглоточной слизью и испражнениями распространять будет. Передается вирус фекально-оральным, воздушно-капельным и контактным путями.
Попадая в организм, он внедряется в клетки, вследствие чего нарушается синтез белка и нуклеиновых кислот. Результатом становятся деструктивные и дистрофические изменения. Возможна полная гибель нейрона. Следствие разрушения 1/3-1/4 нервных клеток – развитие полных параличей и парезов.

Симптомы
Прежде чем перейти к обсуждению диагностики и принципов лечения полиомиелита у детей и взрослых, надо перечислить симптомы, которые указывают на развитие столь специфического недуга.
Инкубационный период длится 8-12 дней. Если развивается инаппарантная форма, то клинически недуг никак не проявляется. Его обнаруживают лишь в результате лабораторных исследований.
Недуг висцеральной формы проявляется интоксикацией, лихорадкой, диареей, болями в животе, умеренными катаральными явлениями. Заболевание заканчивается примерно через 3-7 дней после того, как симптомы дают о себе знать. Никаких остаточных неврологических проявлений не наблюдается.
Самым тяжелым является заболевание паралитической формы. Наблюдается диспепсия, трахеит, фарингит, ринит, боли в конечностях и позвоночнике, 2-волновая лихорадка, судороги, спутанность сознания. На 3-6 день наступает паралитическая фаза. К концу второй недели поражаются жизненно важные центры продолговатого мозга, возможен паралич диафрагмы и дыхательных мышц.
Диагностика
Рассмотрев причины, симптомы и виды полиомиелита, нужно уделить внимание и этой теме. Этот серьезный редкий недуг обычно начинает подозревать детский невролог или педиатр. Основаниями для предположений является анамнез, диагностически значимые симптомы и эпидемиологические данные.
Есть определенные трудности. Не все доктора сразу назначают анализ на полиомиелит, так как не всегда подозревается именно данный недуг. Часто ошибочно устанавливают диагноз серозного менингита, острой кишечной инфекции, ОРВИ, гриппа.
Точно определить заболевание способны помочь лабораторные тесты, о которых подробно будет рассказано далее. Сейчас же нужно обсудить другие методы.
Важно дифференцировать вирус, а потому проводится полимеразная цепная реакция. Еще часто назначают люмбальную пункцию. При ее проведении спинномозговая жидкость вытекает под большим давлением. В ходе исследования удается выявить ее бесцветность, прозрачность, а также увеличенное содержание глюкозы и белка. После проведения электромиографии удается подтвердить поражение на уровне передних рогов спинного мозга.
Рассказывая про методы диагностики полиомиелита, также следует оговориться, что недуг необходимо вовремя дифференцировать с ботулизмом, миелитом, синдромом Гийена-Барре, серозным менингитом, клещевым энцефалитом и полиомиелитоподобными заболеваниями.

Вирусологический метод
Он применим в диагностике полиомиелита в обязательном порядке. Очень важно выделить вирус и идентифицировать его. В качестве биоматериала необходим кал больного. Чуть реже берут ликвор, кровь и носоглоточный смыв.
Материал сначала фильтруют, а затем подвергают обработке антибиотиком. Затем вносят его в культуру клеток Нер-2 и RD (из человеческой рабдомиосаркомы). Приблизительно через 5-7 суток возникает цитопатическое действие вирусов (ЦПД), проявляющееся в форме мелкозернистой деструкции клеток.
Идентификацию вируса проводят в реакции нейтрализации. Это значит, что в культуры тканей заносят вирус, соединенный с поливалентной противополиомиелитной сывороткой трех типов. Это первый этап. Следующий шаг – ведение вируса с отдельными типовыми сыворотками, являющимися моновалентными. Каков результат? Если сыворотка и тип вируса идентичны, то ЦПД не наблюдается.
Серологический метод
Его также задействуют для диагностики полиомиелита. Он помогает определить, нарастает ли в крови переболевших пациентов титр антител.
Для этого в культуре ткани применяют реакцию нейтрализации с парными сыворотками, которые были получены в период острой стадии заболевания, а также в момент реконвалесценции.
Ставят иммуноферментный анализ (ИФА), а также реакцию связывания комплемента (РСК). В случае положительного результата удается определить 4-кратное нарастание титра антител во 2-й сыворотке, если сравнивать с 1-й.
Что это такое – ИФА-анализ? Активно развивающееся направление химической энзимологии. Это метод с уникальной специфичностью иммунохимической реакции. Проще говоря, антитела связываются лишь с конкретными антигенами. ИФА широко внедрился в разные медицинские области, поскольку используемые реагенты стабильны, методы регистрации просты, а цена проведения довольно мала.

Формы заболевания
Рассуждая о диагностике полиомиелита у детей и взрослых, необходимо оговориться, что пресловутая дифференциация всегда проводится на основе симптоматики. И у каждой формы заболевания она индивидуальна. Можно выделить такой перечень:
- Менингеальная форма. Проявления: выраженный болевой синдром, натянутые корешки спинномозговых нервов и нервных стволов, их болезненность при пальпации.
- Спинальная форма. Проявления: щадящая, не паретическая походка, сохранность мышечного тонуса, дискомфорт в суставах при пассивных движениях, повышение глубоких рефлексов, воспалительные изменения в крови. Данный недуг часто путают с полирадикулоневритом, дифтерийной полинейропатией, спинальной амиотрофией Верднига-Гоффманна.
- Полиомиелитическая форма. Патологический процесс диагностируется в шейных сегментах. Проявления: параличи мышц плечевого пояса и шеи, вялые парезы, лимфоцитарный плеоцитоз (незначительный, 40-60 клеток), увеличенный уровень белка (примерно 0,66-1,0 г/л). Изучая исследуемый материал при лабораторной диагностике полиомиелита, врачи учитывают эпидемиологический анамнез. Это может быть употребление сырого молока, укус клеща и т. д.
- Дифтерийная форма. Проявления: симметричность поражений, медленное нарастание парезов на протяжении нескольких недель, обнаружение нарушений биоэлектрической активности в процессе проведения электронейромиографии. Диагностируется спустя 1,5-2 месяца после дифтерии.
- Полирадикулоневрит. Проявления: медленное развитие и дальнейшее нарастание симметричных парезов, расстройство чувствительности по корешковому и полиневритическому типам, повышенное количество в спинно-мозговой жидкости белка.
- Понтийная форма. Проявления: снижение вкусовой восприимчивости на соленое и сладкое, слезотечение на пораженной стороне, ощущаемая при пальпации боль тригеминальных точек, нарушения в чувствительности лица и спонтанные боли.
- Бульбарная форма. Проявления: судорожный синдром и глубокие расстройства сознания. Важно дифференцировать ее со стволовыми энцефалитами.
В рамках темы, касающейся дифференциальной и микробиологической диагностики полиомиелита, надо оговориться, что поражения нервной системы, которые клинически не отличаются от рассматриваемого недуга, часто вызывают энтеровирусы группы Коксаки-ЕСНО. В таких случаях задействуют весь комплекс серологических и вирусологических диагностических методов и уже упомянутый ранее метод ПЦР.

Специфическая профилактика
Выше было рассказано об особенностях недуга, основном методе лабораторной диагностике и о том, что такое ИФА-анализ. Это все важно, но теперь стоит также поведать про специфическую профилактику, осуществляемую убитыми и живыми вакцинами.
Метод интересный. В убитой вакцине содержатся вирусы полиомиелита З-го, 2-го и 1-го типов. Их выращивают в почечной ткани обезьян. Убитая вакцина провоцирует гуморальный иммунитет – образование IgM и IgG. Но в то же время не препятствует происходящей в клетках слизистой оболочки кишечника репродукции вирусов.
Живая вакцина типов 3, 2 и 1 образуется из аттенуированных штаммов, которых культивируют также в почечных клетках, но только других животных – зеленых африканских мартышек.
Кроме пресловутых IgM и IgG-антител, ею индуцируются секреторные IgA. Данный процесс происходит в слизистой оболочке ЖКТ (тонкого кишечника, если быть точнее). И именно они являются антителами к полиомиелиту, препятствующими циркуляции диких штаммов.
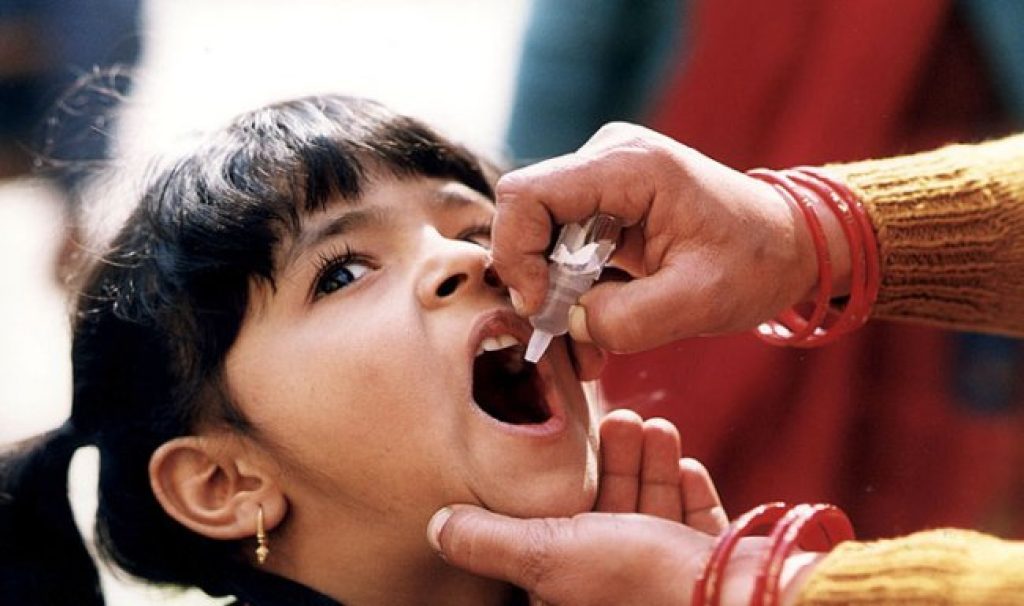
Прием вакцины
В подавляющем большинстве больниц стран СНГ распространена оральная вакцина. Прививка делается просто: препарат, о котором рассказывалось выше, закапывают в ротовую полость.
Выполняют это после того, как ребенку исполнится 3 месяца. Далее потребуется сделать еще две вакцинации. Интервал между ними – 1,5 месяца. Выходит, к врачу младенца нужно будет отнести, когда ему будет 4 и 6 соответственно. Ревакцинацию проводят в 18 и 20 месяцев, а потом лишь в 14 лет.
Нужно быть предупрежденным о том, что после введения в организм ослабленных вирусов, способен развиться так называемый вакцинноассоциированный полиомиелит. Вероятность очень мала, но имеется. Чаще всего недуг развивается у младенцев после их первой вакцинации. Какова причина? Обычно – сниженный иммунитет или спонтанная мутация вируса в условиях организма ребенка.
И, кстати, так как после прививки грудничок становится потенциальным носителем вируса, от него могут заразиться не вакцинированные люди, а еще те, у кого иммунитет подавлен.
Лечение
Немного внимания надо уделить и клиническим рекомендациям. Полиомиелит манифестных форм всегда лечится стационарно. Больному показана изоляция, покой, высококалорийная диета и постельный режим.
Очень важно придать конечностям правильное с точки зрения физиологии положение. Необходим массаж грудной клетки и профилактика пролежней. Если у больного наблюдается дисфагия, то питание организуют через назогастральный зонд. В случае нарушения самостоятельного дыхания показана искусственная вентиляция легких.
К сожалению, специфическое лечение не разработано. Вакцины, особенности которых были рассмотрены выше, предотвращают развитие заболевания, не давая ему развиться (выработка иммунитета). Но они не лечат полиомиелит. А потому проводят патогенетическую и симптоматическую терапию.
Прописывают прием аскорбиновой кислоты, витаминов группы В, дегидратирующих и обезболивающих препаратов, дыхательных аналептиков, неостигмина и т. д.
В восстановительный период время уделяется реабилитационным мероприятиям. А именно:
- Лечебная физкультура.
- УВЧ.
- Лечение в санаториях.
- Ортопедический массаж.
- Общие лечебные ванны.
- Парафинолечение.
Лечение и профилактика детей всегда проводится при непосредственном участии детского ортопеда. Если выявляется риск развития контрактур, то назначают наложение лонгет, гипсовых повязок, ортопедических шин, а также ношение специальной обуви.
Всегда есть вероятность возникновения остаточных явлений. Их лечение обычно включает сухожильно-мышечную пластику, теномиотомию, артрориз, тенодез, резекцию и дальнейшую остеотомию костей, коррекцию сколиоза хирургическим методом и т. д.

Осложнения и прогнозы
Нельзя не рассказать о том, чем опасен полиомиелит. Данное заболевание часто приводит к инвалидности. Если парализованные конечности и начинают двигаться, то они остаются деформированными – они укорачиваются, а мышцы атрофируются.
Патологический процесс может затронуть дыхательную систему, а это чревато дыхательными расстройствами, из-за которых человек может даже умереть (задохнуться).
Легкие формы недуга обычно проходят бесследно. А за счет целенаправленной многолетней вакцинопрофилактики в структуре преобладают лишь абортивная и инаппарантная формы инфекции. Они лечатся успешно. Паралитические формы поражают лишь людей, не прививавшихся от полиомиелита. А это – обязательная профилактика.
Если вдруг возникает подозрение, что ребенок заразился полиомиелитом, то его немедленно изолируют, а в помещениях, где он находился, проводят дезинфекцию. Лица, с которыми он контактировал, помещаются под наблюдение, а также подвергаются иммунизации ОПВ вне очереди.
Читайте также:


