Контагиозный индекс при брюшном тифе равен
Исходя из характеристики эпидемического очага в зонах ЧС, санитарные потери среди населения в очаге инфекционных заболеваний будут зависеть от своевременности и полноты проведения комплекса санитарно-противоэпидемических мероприятий.
Под санитарными потерями в эпидемическом очаге понима-. и и число заболевших людей вследствие распространения инфекции на этапе развития эпидемического процесса. В зонах стихийных 111'четвий и катастроф величина санитарных потерь среди населения и очаге инфекционных заболеваний будет зависеть от механизма передачи инфекции.
При оперативных расчетах санитарные потери населения в рнионах стихийных бедствий и катастроф можно определить по следующей формуле:
Сп = К хИ х(1 - Н) х(1 - Р) хЕ, где
Сп- санитарные потери населения, чел.; К - численность заражен-ного и контактировавшего населения, чел.; И - контагиозный индекс, Н - коэффициент неспецифической защиты; Р – коэффициент специфической защиты (коэффициент иммунности); Е-коэффициент экстренной профилактики (антибиотикопрофилактики).
Величина "К" определяется в зависимости от установления инфекционной нозоформы эпидемического очага. Принимается, что при иысококонтагиозных инфекциях 50% населения, оказавшегося в инк- катастрофы, подвергается заражению. При контагиозных и ма-'мжшггагиозных инфекциях заражение людей может составить 10 -п"„ от общей численности населения. При неконтагиозных инфекционных болезнях этот показатель будет зависеть от числа постра-шишего населения и может составить примерно 15 %.
На величину возможных санитарных потерь при контагиозных инфекциях в очаге влияет в первую очередь восприимчивость населения к микроорганизмам и контагиозный индекс инфекции.
Контагиозный индекс "И" - это численное выражение возможности заболевания при первичном инфицировании каким-либо определенным возбудителем. Этот индекс показывает степень вероятности заболевания человека после инфицирования (контакта с больным). Контагиозный индекс инфекций составляет для бубонной чумы, дифтерии, менингококковой инфекции, бруцеллеза - 0,2; для сибирской язвы, брюшного тифа, вирусного гепатита "А" - 0,4; для туляремии, Ку-лихорадки, клещевого энцефалита, сыпного тифа – 0,5; для сапа, мелиоидоза, пситтакоза, холеры - 0,6; для геморрагических лихорадок - 0,7; для кори - 0,75; для легочной чумы и легочной формы сибирской язвы - 0,8. Контагиозный индекс при других контактных инфекциях приблизительно составит 0,5 - 0,6.
Коэффициент неспецифической защиты "Н" зависит от своевременности проведения санитарно-противоэпидемических мероприятий, защищенности питьевой воды и продуктов питания от заражения возбудителями, разобщения населения на мелкие группы при воздушно-капельных инфекциях, наличия индивидуальных средств защиты от насекомых и др. Он может составить при отличной санитарно-противоэпидемической подготовке населения - 0,9, при хорошей - 0,7, удовлетворительной - 0,5, при неудовлетворительной - 0,2. Если население попало в зону катастрофы биологически опасного объекта, то в любом случае коэффициент "Н" будет равен 0,1.
Коэффициент специфической защиты "Р" учитывает эффективность различных вакцин, рекомендуемых в настоящее время для специфической профилактики инфекционных заболеваний. Если население иммунизировано против данной инфекции, то коэффициент иммунности составит: при дифтерии, кори 0,65; при Ку-лихорадке, туляремии, сыпном тифе, вирусном гепатите "А", ме-нингококковой инфекции, скарлатине - 0,55; при легочной чуме, холере, сибирской язве, брюшном тифе - 0,5; при бруцеллезе, геморрагических лихорадках - 0,75; при сапе, мелиоидозе, пситтакозе, клещевом энцефалите, бубонной чуме - 0,8. Если же тип эпидемической вспышки не установлен и не проводилась иммунизация населения, то коэффициент иммунности с некоторым приближением можно считать равным 0,5.
Коэффициент экстренной профилактики "Е" соответствует защите антибиотиками от данного возбудителя болезни. Значение этого коэффициента при холере - 0,2; при бубонной чуме, геморрагических лихорадках - 0,3; при брюшном тифе, вирусном гепатите "А" - 0,4; легочной чуме, туляремии, Ку-лихорадке, менингококко-вой инфекции, дифтерии, сибирской язве - 0,5; при сыпном тифе, клещевом энцефалите - 0,6; при бруцеллезе, мелиоидозе, скарлатине - 0,75; при пситтакозе, сапе - 0,9. Если же экстренная профилактика не проводилась, коэффициент равен 1,0.
Например, по указанной формуле можно провести расчет санитарных потерь при чуме легочной формы в населенном пункте (районе города) с численностью населения 18 тыс. человек. Предположим, 10 чел. больных легочной формой чумы находились не изолированными в коллективах более суток, имея близкий контакт, в результате чего было подвергнуто риску заражения 50% от всего населения, что составит 9000 человек. Индекс контагиозности со-
ставил 0,8 (И=0,8) Учитывая, что население предварительно не вакцинировалось против чумы (Р=0,5), ему не проводилась антибиоти-копрофилактика (Е=1,0), а также при Н=0,1 санитарные потери составят:
Другой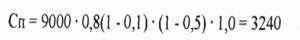
пример расчета: биологический террористический акт совершен в замкнутом пространстве (зал кинотеатра, вокзала, аэропорта) с численностью людей 500 человек - через вентиляционные устройства было произведено распыление спор сибирской язвы, предполагаемые санитарные потери составят при К равном 50%, так как в данном случае используется нетрадиционный для сибирской язвы путь передачи возбудителя - аэрозольный, Н = 0,1 (как при биологической катастрофе), Р = 0,5 (вакцинация не проводилась), Е = 1, (не проводилась антибиотикопрофилактика), И = 0,6 (аэрозольный путь передачи) –
Сп = 250·0,6·0,9·0,5·1,0=68 чел.
На основании полученных данных и выводов разрабатывается прогноз развития эпидемической ситуации и мероприятия по санитарно-гигиеническому и противоэпидемическому обеспечению пострадавшего населения.
Не нашли то, что искали? Воспользуйтесь поиском:
Тестовый контроль
Выбрать правильный ответ. Дополнить предложения.
1. Источником инфекции при брюшном тифе может быть
1. человек больной или бактерионоситель +
3. человек и животное
2. При брюшном тифе поражаются (лимфатические узлы тонкого кишечника).
3. Внедрение возбудителя происходит в
3. толстой кишке
4.Брюшнотифозная палочка относится к роду (сальмонелл).
5. Температура тела при брюшном тифе достигает максимума к
1. концу первых суток
6. Брюшнотифозная бактерия относится к семейству (кишечных бактерий).
7. При брюшном тифе кожные покровы
4. обычной окраски
8. Брюшнотифозная бактерия споры и капсулы (не образует).
9. Тифозный статус характеризуется
1. резкой заторможенностью, бредом, галлюцинациями
2. двигательным возбуждением, бредом, галлюцинациями +
3. резким снижением АД, бредом, галлюцинациями
4. резким повышением АД, двигательным возбуждением
10. Брюшнотифозная бактерия грам - (отрицательная).
11. Сыпь при брюшном тифе появляется
1. к концу первых суток болезни
2. на 3-4 день болезни
3. на 8-10 день болезни +
4. на 10-12 день болезни
12. Брюшнотифозная бактерия имеет антигены (соматический О-антиген, жгутиковый Н-антиген).
13. Характер кожных высыпаний при брюшном тифе
1. эритематозная сыпь
2. розеолезно-петехиальная сыпь
3. розеолезно-папулезная сыпь +
4. розеолезно-пустулезная сыпь
14. Брюшнотифозная бактерия выделяет токсин (эндотоксин).
15. Сыпь при брюшном тифе локализуется чаще
2. верхней части живота, нижней части груди +
3. плечевом поясе, груди, животе, спине
4. лице, верхней части живота
16. При массивной эндотоксемии может развиться (инфекционно-токсический шок).
17. Антибиотикотерапию проводят
1. 10 дней со дня заболевания
2. 10 дней со дня госпитализации
3. до 10 дня нормальной температуры +
4. 14 дней со дня госпитализации
18. Брюшнотифозная бактерия сохраняется в воде (1-5 месяцев).
19. Мероприятия в отношении больных брюшным тифом
1. обязательная госпитализация в специальный госпиталь
2. обязательная госпитализация в инфекционный стационар +
3. амбулаторное лечение
4. обязательная госпитализация в бокс
20. В испражнениях брюшнотифозная бактерия сохраняется до (25 дней).
21. Мероприятия в отношении контактных лиц
1. изоляция в провизорный госпиталь
2. изоляция в инфекционный стационар
3. наблюдение за контактными 21 день с ежедневной термометрией +
4. изоляция в бокс
22. Хроническое бактерионосительство формируется у переболевших брюшным тифом в % (3-5).
23. Наблюдение за контактными лицами производится в течение
24. Выписываются больные после выздоровления не ранее (21-го дня нормальной температуры тела).
25. Постельный режим при брюшном тифе целесообразно соблюдать до 7-8 дня с момента
3. нормальной температуры +
4. отрицательных бак. исследований
26. Брюшнотифозная бактерия при 100 градусах погибает (мгновенно).
27. Специфическая профилактика при брюшном тифе
2. проводится в плановом порядке
3. проводится по эпид. показаниям +
4. декретированной группе лиц
28. Специфическая профилактика контактным по брюшному тифу включает назначение (брюшнотифозного бактериофага).
29. Для лабораторной диагностики в ранние сроки используют
1. кровь, мочу, желчь, кал
2. кровь, мочу, кал +
3. кровь, желчь, кал
30. Фаги – это (вирусы).
31. Возбудители брюшного и паратифов А и В относятся к роду
32. Брюшнотифозные фаги лизируют (брюшнотифозную бактерию).
33. Лихорадка, характерная для брюшного тифа в разгаре заболевания
34. Инфекции, источником заражения при которых является человек, называются (антропонозы).
35. Специфическое осложнение брюшного тифа, паратифов А и В
1. кишечное кровотечение +
3. кишечная непроходимость
4. гиповолемический шок
36. Острое носительство длится до (3-х месяцев)
37. Специфическое осложнение брюшного тифа, паратифов А и В
1. кишечная непроходимость
2. перфорация тонкого кишечника +
3. легочное кровотечение
38. Механизм заражения при брюшном тифе чаще (фекально-оральный).
39. Препарат для этиотропной терапии брюшного тифа, паратифов А и В
40. Сезонность при брюшном тифе (летне-осенняя).
41. У больного Н на 20-й день от начала заболевания брюшным тифом врач заподозрил кишечное кровотечение. Дальнейшая врачебная тактика
1. оперативное вмешательство
2. гемотрансфузии и введение кровозаменителей +
3. увеличение суточной дозы этиотропного препарата
4. назначение глюкокортикостероидов (преднизолон и т.п.).
42. Чаще болеют брюшным тифом люди в возрасте (15-40 лет).
43. Возбудители брюшного тифа и паратифов А и В
1. палочки грамотрицательные +
2. палочка грамположительная
3. кокки грамотрицательные
4. кокки грамположительные
44. Наибольшее количество брюшнотифозных бактерий выделяется больным со (2-й недели).
45. Ведущий путь передачи инфекции при брюшном тифе, паратифах А и В
46. Заражение брюшным тифом происходит через (рот).
47. Токсины, продуцируемые возбудителями брюшного тифа и паратифов А и В относятся к
3. экзо - и эндотоксинам
4. токсины не выделяются
48. Восприимчивость при брюшном тифе (всеобщая).
49. Иммунитет после перенесенного брюшного тифа
1. антибактериальный непродолжительный
2. антибактериальный продолжительный +
3. антитоксический непродолжительный
4. антитоксический продолжительный
50. После перенесенного брюшного тифа иммунитет обычно (пожизненный).
51. Система, поражение которой наиболее характерно для брюшного тифа и паратифов А и В
52. Возбудитель брюшного тифа проникает в лимфоидное образование тонкой кишки, а именно в (пейеровы бляшки и солитарные фолликулы).
53. Материал для раннего и достаточного бактериологического подтверждения диагноза брюшного тифа, паратифов А и В
54. Макулезная сыпь размером более 20 мм называется (эритема).
55. Типичное начало клинических проявлений брюшного тифа у неиммунных лиц
56. Кал на исследование при брюшном тифе берут на (2-й неделе).
57. Решающим в подтверждении диагноза брюшного тифа являются:
1. результаты общего анализа крови
2. результаты общего анализа мочи
3. результаты бактериологического анализа крови, мочи и кала +
4. результаты серологических реакций крови
58. Сидеть при брюшном тифе после нормализации температуры разрешается на (7-8 день).
59. Ранний симптом брюшного тифа, паратифов А и В
3. относительная брадикардия
4. повышение температуры тела +
60. Диспансеризация после выписки больного брюшным тифом в течение (3 месяцев).
61. К специфическим осложнениям брюшного тифа относятся
1. менингит, менингоэнцефалит
3. кишечное кровотечение +
4. острая почечная недостаточность
62. Со 2-й, 3-й недели болезни при брюшном тифе легче выделить возбудителя из (испражнений, мочи).
63. Инкубационный период при брюшном тифе составляет:
64. Через 3 месяца диспансеризации проводят бак исследования (кала, мочи, желчи).
65. При кишечном кровотечении, осложнившем брюшной тиф, стул имеет следующий характер
1. частый, жидкий стул со слизью
3. стул с примесью алой крови
4. задержка стула
66. Черный дегтеобразный стул при брюшном тифе называется (мелена).
67. Длительность заболевания при брюшном тифе составляет
68. Инкубационный период при брюшном тифе чаще (9-14 дней).
69. Для брюшного тифа характерен стул
70. Типичные формы брюшного тифа (абортивные, стертые).
71. Причина смерти больных брюшным тифом, паратифами А и В на первой недели болезни
1. кишечное кровотечение
2. гиповолемический шок
3. инфекционно-токсический шок +
4. дегидратационный шок
72. Сыпь при брюшном тифе при надавливании или растяжении (исчезает).
73. На первой недели болезни материалом для исследования:
2. кровь на гемокультуру +
3. сыворотка крови
74. Перфорация кишечника при брюшном тифе осложняется (перитонитом).
75. Осложнения брюшного тифа в виде прободения могут наступить на
1. 1-й недели болезни
2. 2-й недели болезни
3. 6-й недели болезни
4. 3-й недели болезни +
76. На первой недели болезни брюшным тифом в тонком кишечнике (отек лимфоузлов).
77. Типичное осложнение при брюшном тифе
2. перфорация язвы кишечника +
78. На второй недели болезни при брюшном тифе в тонком кишечнике (некроз лимфоузлов).
79. При перитоните, осложнившем брюшной тиф, характерно
1. снижение температуры
2. симптом раздражения брюшины +
4. частый жидкий стул
80. На 3-й недели болезни брюшным тифом в тонком кишечнике (отторжение некротических масс).
81. Брюшной тиф по классификации Л.В. Громашевского относится к группе инфекций
2. дыхательных путей
3. наружных покровов
82. На 4-й недели болезни брюшного тифа в тонком кишечнике период (чистых язв).
83. Наиболее опасно в эпидемиологическом отношении выделение брюшнотифозных бактерий от бактериовыделителей
84. На 5-й, 6-й недели болезни брюшным тифом в тонком кишечнике период (заживление).
1. 1-й неделе болезни +
2. 2-й неделе болезни
3. 3-1 неделе болезни
4. 4-й недели болезни
86. После нормализации температуры тела при брюшном тифе может возникнуть осложнение (кишечное кровотечение).
87. Отторжение некротизированных элементов лимфоидной ткани и образование язв происходит на
1. 1-й неделе болезни
2. 2-й неделе болезни
3. 3-й неделе болезни +
4. 4-й неделе болезни
88. Резкая заторможенность пациента или (адинамия).
89. При брюшном тифе печень и селезенка увеличиваются
2. к концу 1-й недели +
3. к концу 2-й недели
4. к концу 3-й недели
90. Инфекционно-токсический шок при брюшном тифе развивается в период (разгара).
91. Длительность существования розеол составляет
1. несколько часов – 1 день
92. Резкое нарастание интоксикации, снижение температуры, падение АД, уменьшение диуреза, падение сердечно-сосудистой деятельности при брюшном тифе, свидетельствует о (инфекционно-токсическом шоке).
93. В разгар болезни со стороны пульса отмечается
3. относительная брадикардия +
4. относительная тахикардия
94. Тифозное состояние при брюшном тифе или (инфекционный делирий).
95. Возбудитель брюшного тифа представляет собой
1. грамотрицательные бактерии, имеющие жгутики аэробы +
2. грамположительные бактерии, образующие споры и капсулы
3. грамположительные бактерии, спор и капсул не имеют
4. грамотрицательные бактерии. Спор, капсул и жгутиков не имеют
96. Артериальное давление при брюшном тифе (понижено).
97. Механизм заражения при брюшном тифе
98. Ведущим в диагностике является выделение (гемокультуры).
99. Пути передачи при брюшном тифе
1. водный, пищевой, контактно-бытовой +
100. Посев крови на питательную среду проводят в отношении (1:10).
101. При брюшном тифе поражается
1. лимфатический аппарат тонкого кишечника +
2. весь желудочно-кишечный тракт
3. дистальный отдел толстого кишечника
4. паренхима печени
102. Посев крови на питательную среду проводят в отношении 1:10, т.к. (кровь бактерицидна).
103. Язык при брюшном тифе
4. с отпечатком зубов на боковых поверхностях +
104. При брюшном тифе используют серологические реакции (Видаля, РНГА).
105. В гемограмме при брюшном тифе с 4-5 дня отмечается
1. лейкоцитоз. СОЭ увеличена
2. лейкопения, со сдвигом лейкоцитарного ряда влево, СОЭ увеличена +
3. лимфоцитоз, СОЭ снижена
4. нейтрофилез, СОЭ снижена
106. Диагностический титр реакции Видаля, РНГА равен (1:200 и выше).
107. Рецидивы после перенесенного брюшного тифа чаще возникают
1. на 2-й неделе болезни
2. на 4-й неделе болезни
3. в период нарастания симптомов
4. через месяц после выздоровления +
108. Ходить при брюшном тифе разрешается на (10-11 день после нормализации температуры).
109. Боли при брюшном тифе локализуются
1. в правой подвздошной области +
2. в левой подвздошной области
3. в подложенной области
110. Дача слабительного при брюшном тифе (запрещается).
111. К атипичным формам брюшного тифа относятся
1. абортивная и стертая +
2. легкая, средней тяжести и тяжелая
4. перфоративный перетонит
112. Очистительная клизма при брюшном тифе категорически запрещается без назначения (врача).
113. Для постановки диагноза используются следующие микробиологические методы
1. бактериологический, бактериоскопический и серологический +
2. серологический и аллергический
3. биологический и аллергический
4. бактериологический и аллергический
114. Кроме левомицитина при брюшном тифе можно применять (ампициллин, бисептол).
115. Признаком абсолютного подтверждающего диагноз брюшной тиф на 1-й неделе болезни являются
1. положительный результат гемокультуры +
2. положительный эпиданамнез
3. наличие клинических признаков
4. положительный результат копрокультуры и биокультуры
116. При брюшном тифе, вызванном резистентными левомицитину штаммами сальмонелл, эффективны (фторхинолоны).
117. На первой неделе заболевания брюшным тифом применяется
1. серологический метод
2. бактериологический метод +
3. аллергический метод
4. биологический метод
118. Для устранения интоксикации при брюшном тифе используют терапию (инфузионную).
119. Со стороны сердечно-сосудистой системы при брюшном тифе отмечается
3. относительная брадикардия, дикротия пульса, снижение АД +
120. Вакцинацию при брюшном тифе проводят (по эпидемиологическим показаниям).
121. При брюшном тифе устанавливается карантин на
122. Специфическая профилактика брюшного тифа (вакцинация).
123. Переболевшие брюшным тифом состоят на учете в ЦГСЗН в течение
124. Начальный период паратифа А сходен с заболеванием (ОРЗ).
125. Диагностический титр реакции Видаля составляет
126. Сыпь при паратифе А появляется на (4-7) день болезни.
127. Для специфической профилактики брюшного тифа применяют
1. вакцину ТАВte +
128. При кишечном кровотечении необходим строгий постельный режим в положении на спине в течение (12-14 часов).
129. О брюшнотифозном бактерионосительстве свидетельствует результат РПГА с Vi – диагностикумом равным
130. При кишечном кровотечении пациент может утолять жажду лишь холодным чаем ложками в сутки в количестве до (600 мл).
131. Для серологической диагностики брюшного тифа в настоящее время используют
3. РПГА с эритроцитарными диагностикумами (О-, Н) +
4. реакции преципитации
132. При кишечном кровотечении пациент может утолять жажду лишь холодным чаем ложками в сутки в количестве до 600 мл или может (сосать кусочки льда).
133. Для посева крови с целью выделения гемокультуры применяется среда
134. При перфорации свободный газ из кишечника проникает в брюшную полость в связи с чем исчезает (печеночная тупость).
135. брюшнотифозные бактерии содержат:
136. Рецидивы и осложнения при паратифе А встречаются (редко)
137. Локализация сыпи
1. сгибательные поверхности конечностей
2. спина, боковая поверхность туловища
3. живот, нижняя часть грудной клетки +
138. Кроме типичной розеолезной сыпи при паратифе А может быть (петехиальная).
139. РПГА с Vi – диагностикумом применяется для
1. выявления брюшнотифозного носительства +
2. выявления больных в остром периоде
4. выявления контактных
140. Макулопапулезные элементы при паратифе А напоминают элементы при заболевании (корью).
Медицинский эксперт статьи

Брюшной тиф - острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи, характеризующаяся циклическим течением, интоксикацией, бактериемией и язвенным поражением лимфатического аппарата тонкой кишки.
Брюшной тиф является системным заболеванием, обусловленным S. typhi. Симптомы включают высокую лихорадку, прострацию, абдоминальную боль и розовую сыпь. Диагностика основана на клинике заболевания и подтверждается культуральным исследованием. Лечение роводится цефтриаксоном и ципрофлоксацином.
Код по МКБ-10
А01.0. Брюшной тиф.
Эпидемиология брюшного тифа
Брюшной тиф относят к группе кишечных инфекций и типичным антропонозам. Источник инфекции - только человек - больной или бактериовыделитель, из организма которого возбудители выделяются во внешнюю среду, в основном с испражнениями, реже - с мочой. С испражнениями возбудитель выделяется с первых дней болезни, но массивное выделение начинается после седьмого дня, достигает максимума в разгар болезни и уменьшается в период реконвалесценции. Бактериовыделение в большинстве случаев продолжается не более 3 мес (острое бактериовыделение), но у 3-5% формируется хроническое кишечное или реже - мочевое бактериовыделение. Наиболее опасны в эпидемиологическом отношении мочевые носители в связи с массивностью бактериовыделения.
Для брюшного тифа характерен фекально-оральный механизм передачи возбудителя, который может осуществляться водным, пищевым и контактно-бытовым путём. Передача возбудителя через воду, преобладавшая в прошлом, играет существенную роль и в настоящее время. Водные эпидемии нарастают бурно, но быстро завершаются, когда прекращают пользоваться заражённым источником воды. Если эпидемии связаны с употреблением воды из загрязнённого колодца, заболевания носят обычно очаговый характер.
Спорадические заболевания в настоящее время нередко обусловлены употреблением воды из открытых водоёмов и технической воды, используемой на различных промышленных предприятиях. Возможны вспышки, связанные с употреблением пищевых продуктов, в которых брюшнотифозные бактерии могут длительно сохраняться и размножаться (молоко). Заражение может происходить также контактно-бытовым путём, при котором факторами передачи становятся окружающие предметы. Восприимчивость значительная.
Индекс контагиозности составляет 0,4. Наиболее часто заболевают люди в возрасте от 15 до 40 лет.
После перенесённого заболевания вырабатывается стойкий, обычно пожизненный иммунитет, однако в последние годы в связи с антибиотикотерапией больных и её иммунодепрессивным действием, по-видимому, напряжённость и длительность приобретённого иммунитета стали меньше, вследствие чего увеличилась частота повторных заболеваний брюшным тифом.
Для брюшного тифа при эпидемическом распространении характерна летне-осенняя сезонность.

[1], [2], [3], [4], [5], [6], [7],
Что вызывает брюшной тиф?
Около 400-500 случаев брюшного тифа выявляется в США ежегодно. Тифоидные бациллы выделяются с калом бессимптомных носителей и людей, имеющих активные случаи заболевания. Неадекватная гигиена после дефекации может распространить S. typhi на системы общественного пище- и водоснабжения. В эндемичных регионах, где санитарные меры обычно являются неадекватными, S. typhi передается в большей степени с водой, нежели с пищей. В развитых странах основной путь передачи - пищевой, при этом микроорганизмы попадают в пищу во время ее приготовления от здоровых носителей. Мухи могут переносить возбудителя с фекалий на еду. Иногда брюшной тиф передается прямым путем (фекально-оральный путь). Это может произойти у детей во время игр и у взрослых во время секса. Изредка больничный персонал, не соблюдающий адекватных мер предосторожности, получает заболевания во время смены грязного постельного белья.
Возбудитель попадает в организм человека через желудочно-кишечный тракт. Далее он проникает в кровь через систему лимфатических каналов. При острых случаях заболевания могут возникнуть изъязвление, кровотечение и кишечная перфорация.
Около 3 % нелеченных пациентов становятся хроническими носителями. Микроорганизм находится в их желчном пузыре и выделяется с калом в течение более чем 1 года. Некоторые носители не имеют анамнеза клинического заболевания. Большинство из установленных 2000 носителей в США являются пожилыми женщинами, имеющими хроническую билиарную патологию. Обструктивная уропатия, связанная с шистосомозом, может стать предрасполагающим фактором у определенных пациентов с брюшным тифом к тому, что они станут мочевыми носителями. Эпидемиологические данные указывают на то, что носители имеют большую вероятность развития гепатобилиарного рака, нежели общая популяция.
Какие симптомы имеет брюшной тиф?
Брюшной тиф имеет инкубационный период (обычно 8-14 дней), который обратно пропорционально связан с количеством попавших в организм микроорганизмов. Брюшной тиф имеет обычно постепенное начало. При этом появляются лихорадка, головная боль, артралгия, фарингит, запоры, анорексия и абдоминальная боль и болезненность при пальпации живота. Менее частые симптомы брюшного тифа включают дизурию, непродуктивный кашель и носовое кровотечение.
Если лечение брюшного тифа не проводится, то температура тела повышается ступенчато в течение 2-3 дней, остается повышенной (обычно 39,4-40 °С) в течение последующих 10-14 дней, начинает постепенно снижаться к концу 3-й недели и возвращается к нормальным значениям в течение 4-й недели. Длительная лихорадка обычно сопровождается относительной брадикардией и прострацией. В острых случаях заболевания возникают симптомы со стороны ЦНС, такие как делирий, ступор и кома. Приблизительно у 10 % пациентов на поверхностях груди и живота появляется дискретная розовая бледная сыпь (розовые пятна). Данные повреждения появляются на 2-й неделе заболевания и исчезают в течение 2-5 дней. Часты спленомегалия, лейкопения, нарушения функции печени, протеинурия и умеренная коагулопатия потребления. Могут возникнуть острый холецистит и гепатит.
В более поздние стадии заболевания, когда повреждения со стороны ЖКТ выходят на первый план, может появиться кровянистая диарея, и кал может содержать примесь крови (20 % скрытая кровь и в 10 % очевидная). Приблизительно у 2 % пациентов развивается острое кровотечение на 3-й неделе заболевания, что сопровождается уровнем смертности около 25 %. Картина острого живота и лейкоцитоз в течение 3-й недели заболевания наводят на мысль о кишечной перфорации. При этом обычно повреждается дистальный отрезок подвздошной кишки. Это возникает у 1-2 % пациентов. Пневмония может развиться в течение 2-3-й недели заболевания. Она обычно обусловлена вторичной пневмококковой инфекцией, однако S. typhi также может вызывать образование легочных инфильтратов. Бактериемия иногда приводит к развитию фокальных инфекций, таких как остеомиелит, эндокардит, менингит, абсцессы мягких тканей, гломерулит или вовлечение мочеполового тракта. Нетипичные проявления инфекции, такие как пневмонит, лихорадка без других симптомов или симптомы, постоянные для мочевых инфекций, могут стать причиной поздней диагностики. Выздоровление может продолжаться несколько месяцев.
У 8-10 % нелеченных пациентов симптомы брюшного тифа, схожие с начальным клиническим синдромом, исчезают после 2-й недели падения температуры. По неизвестным причинам лечение брюшного тифа антибиотиками в начале заболевания увеличивает частоту возникновения рецидивов лихорадки на 15-20 %. В отличие от медленного падения температуры при инициальном заболевании при рецидиве лихорадки, если снова назначают антибиотики, температура быстро снижается. В некоторых случаях возникают рецидивы лихорадки.
Как диагностируется брюшной тиф?
Брюшной тиф необходимо дифференцировать со следующими болезнями: другие инфекции, обусловленные Salmonella, основные риккетсиозы, лептоспироз, диссеминированный туберкулез, малярию, бруцеллез, туляремию, инфекционный гепатит, пситтакоз, инфекцию, обусловленную Yеrsinia enterocolitica, и лимфому. На ранних стадиях заболевание может напоминать грипп, вирусные инфекции верхних дыхательных путей или мочевого тракта.
Необходимо забирать для исследования культуры крови, кала и мочи. Культуры крови обычно положительны только в течение первых 2 недель заболевания, но культуры кала, как правило, положительны в течение 3-5 недель. Если данные культуры отрицательны, а есть все основания подозревать брюшной тиф, МО может выявить культуральное исследование биопсийного образца костной ткани.
Тифоидные бациллы содержат антигены (О и Н), которые стимулируют образование антител. Четырехкратное увеличение титров антител к этим антигенам в парных образцах, забранных с интервалом в 2 недели, предполагает наличие инфекции, обусловленной S. typhi. Как бы там ни было, этот тест имеет лишь умеренную чувствительность (70 %), и ему недостает специфичности. Многие нетифоидные сальмонеллы реагируют перекрестно, а цирроз печени может дать ложноположительные результаты.
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
Как лечится брюшной тиф?
Без назначения антибиотиков уровень смертности достигает около 12 %. Своевременное лечение позволяет снизить уровень смертности до 1 %. Большинство случаев смерти возникает среди ослабленных пациентов, младенцев и пожилых лиц. Ступор, кома и шок отображают серьезное заболевание, при них прогноз неблагоприятный. Осложнения в основном возникают у тех пациентов, которые не получают лечение брюшного тифа, либо лечение у них запоздалое.
Брюшной тиф лечится следующими антибиотиками: цефтриаксон 1 г/кг внутримышечно или внутривенно 2 раза в день (25-37,5 мг/кг для детей) в течение 7-10 дней и различные фторхинолоны (например, ципрофлоксацин 500 мг внутрь 2 раза в день в течение 10-14 дней, гатифлоксацин 400 мг внутрь или внутривенно 1 раз в день в течение 14 дней, моксифлоксацин 400 мг внутрь или внутривенно в течение 14 дней). Хлорамфеникол в дозе 500 мг внутрь или внутривенно через каждые 6 часов, все еще находит широкое применение, однако резистентность к нему растет. Фторхинолоны можно использовать при лечении детей. Альтернативные препараты, назначение которых зависит от результатов исследования чувствительности in vitro, включают амоксициллин 25 мг/кг внутрь 4 раза в день, триметоприм-сульфаметоксазол 320/1600 мг 2 раза в день или 10 мг/кг 2 раза в день (по триметоприм-компоненту) и азитромицин 1,00 г в первый день лечения и 500 мг 1 раз в день в течение 6 дней.
В дополнение к антибиотикам для лечения острой интоксикации можно использовать глюкокортикоиды. После такого лечения обычно следуют падение температуры и улучшение клинического состояния. Преднизолон в дозе 20-40 мг 1 раз в день внутрь (или эквивалентный глюкокортикоид) назначают в течение 3 дней, обычно этого достаточно для лечения. Более высокие дозы глюкокортикоидов (дексаметазон 3 мг/кг внутривенно назначают в начале терапии, а впоследствии 1 мг/кг через каждые 6 часов в течение 48 часов) используют для пациентов с выраженным делирием, комой и шоком.
Питание должно быть частым и дробным. До тех пор пока лихорадка не упадет ниже фебрильных значений, пациенты должны придерживаться постельного режима. Необходимо избегать назначения салицилатов, которые могут вызвать гипотермию, гипотензию и отеки. Диарею можно свести к минимуму, при назначении только жидкостной диеты; на какое-то время может понадобиться назначение парентерального питания. Может понадобиться назначение жидкостной и электролитной терапии, а также кровозамещающей терапии.
Кишечная перфорация и ассоциированный с ней перитонит требуют хирургического вмешательства и расширения покрытия антибиотиками грамотрицательной флоры, а также бактероидов.
Рецидивы заболевания подлежат такому же лечению, однако лечение антибиотиками в случаях рецидива редко продолжается более 5 дней.
Если у больного заподозрен брюшной тиф, должен быть оповещен местный отдел здравоохранения, а пациенты должны быть отстранены от приготовления пищи до тех пор, пока не будут получены доказательства отсутствия у них МО. Тифоидные бациллы могут обнаруживаться в течение 3-6 месяцев после перенесенного острого заболевания даже у тех людей, которые не становятся впоследстви и носителями. Поэтому после этого периода необходимо получить 3 отрицательных культуральных исследования кала, проведенных с недельными интервалами, для исключения носительства.
Носители, не имеющие патологии со стороны билиарного тракта, должны получать антибиотики. Частота выздоровления при применении амоксициллина в дозе 2 г внутрь 3 раза в день в течение 4 недель составляет около 60 %. У некоторых носителей, имеющих заболевания желчного пузыря, удается добиться эрадикации путем использования триметоприм-сульфаметоксазола и рифампина. В других случаях эффективна холецистэктомия. Перед ее проведением пациент должен в течение 1-2 дней получать антибиотики. После операции прием антибиотиков также назначается в течение 2-3 дней.
Читайте также:


