Лейкоэнцефалопатия головного мозга у новорожденного
Возвращаясь к вопросу об энцефалопатии у детей, рассмотрим основные понятия, причины и симптомы этой патологии у детей разных возрастов.

Энцефалопатия у детей представляет собой группу болезней нервной системы невоспалительного генеза, развивающиеся в результате воздействия на нейроны головного мозга различных повреждающих факторов, вызывающих нарушение его функций.
Болезнь развивается в результате патологических изменений непосредственно в нервных клетках, а диффузные изменения внутри клеток связаны со значительным нарушением их кровоснабжения, воздействием гипоксии, токсических или инфекционных агентов.
Виды энцефалопатии
Детская энцефалопатия по классификации практически не отличается от ее взрослой формы по этиологическому (повреждающему фактору), но как отдельная форма выделяется – врожденная энцефалопатия, развивавшаяся в результате воздействия повреждающих агентов на мозг ребенка еще в чреве матери.
Она может проявиться сразу после рождения (перинатальная энцефалопатия) или у деток старшего возраста (резидуальная энцефалопатия перинатально обусловленная).
Причины
Энцефалопатия головного мозга у детей является мультиэтиологическим заболеванием, но в зависимости от основной причины выделяют несколько видов этой патологии:
- дисциркуляторная энцефалопатия – заболевания, связанные с нарушением оттока венозной крови с длительным ее застоем в тканях мозга;
- сосудистая энцефалопатия – патология связана с врожденными аномалиями церебральных сосудов или приобретенными сосудистыми заболеваниями, вызывающие нарушение кровоснабжения и ишемические изменения головного мозга;
- перинатальная энцефалопатия связана с внутриутробным воздействие повреждающего фактора на мозг плода с 28 недели беременности до 7 суток жизни у доношенных малышей, и до 28 суток у недоношенных детей;
![]()
- токсическая энцефалопатия связана с воздействием на мозг различных токсических соединений – чаще это билирубиновая энцефалопатия в результате злокачественного течения гемолитической болезни или других видов желтухи новорожденных (токсоплазмоз, сепсис, аномалии печени и желчного пузыря, болезни крови) с поражением клеток и структур головного мозга (ядерная желтуха)
- посттравматическая энцефалопатия возникает в результате травмы головы (родовая или черепно-мозговая травма), которая сопровождается большим объемом поврежденных нейронов;
- резидуальная энцефалопатия – симптомы и признаки проявляются у детей после трехлетнего возраста в результате перенесенных нейроинфекций, травм или воздействия других активных повреждающих агентов на клетки мозга в перинатальном или постнатальном периоде;
- гипертензивная энцефалопатия чаще развивается у подростков в результате повреждения нейронов при систематическом повышении артериального давления при первичной артериальной гипертензии, патологии почек или надпочечников со сбоем в регуляции ренин-ангиотензиновой системы (хронический гломерулонефрит, интерстициальный нефрит).
Реже встречаются:
- лейкоэнцефалопатия сосудистого генеза развивается в связи с нарушением кровоснабжения и питания нервных клеток с выраженным нарушением связей между нейронами головного мозга в результате развития и прогрессирования демиелинизирующих заболеваний (рассеянный склероз);
- мелкоочаговая лейкоэнцефалопатия, имеющая прогрессирующее течение – изменения в нейронах возникают после перенесенных менингитов, энцефалитов или в результате иммунопатологических процессов в связи со значительным сбоем в работе иммунной системы
- энцефалопатия Вернике связана с нарушением питания нейронов и их гибель в результате значительного недостатка витаминов группы В.
Симптомы заболевания
Выраженность симптомов данной патологии и их комбинации зависят:
- от возраста ребенка и степени созревания нервной системы;
- от локализации и объема поражения ткани мозга и его глиальных структур;
- от причинного фактора и длительности его воздействия на клетки мозга;
- от наличия сопутствующих заболеваний, способных отягощать патологическое действие главных этиологических факторов (интоксикации, метаболические или сосудистые нарушения).

Общими признаками и симптомами энцефалопатии у детей являются:
- частые головные боли, беспокойство, капризность, постоянный крик (у детей раннего возраста);
- гиперактивность, неуправляемость, расторможенность, навязчивые состояния;
- нарушения сна, которые проявляются сонливостью днем и бессонницей ночью;
- неврозы в виде нарушения поведения или фобии в виде панической боязни каких-либо объектов явных или придуманных, а также явлений окружающей среды;
- снижение памяти (чаще нарушения краткосрочной памяти по запоминанию слов, цифр или названий предметов), познавательной активности и интеллекта ребенка;
- нарушения слуха и зрения;
- развитие гидроцефального синдрома (у детей первого года жизни).
Родителям нужно помнить, что при отсутствии диагностики и своевременного лечения отмечается прогрессирование диффузных изменений в клетках мозга, разрыв связей между нейронами и их гибель приводить к значительным отклонениям в работе ЦНС.

В этом случае симптомы приобретают постоянный характер с усугублением признаков энцефалопатии и у детей, отмечаются:
- частые обмороки;
- головокружения;
- астения;
- ухудшение внимания и памяти;
- изменения координации движений;
- нарушения движений (вялые параличи, парезы);
- психические и вегетативные нарушения;
- значительное снижение интеллекта;
- расстройства поведения;
- задержка развития.
Дисциркуляторная или токсическая
Эту патологию может спровоцировать воздействие на головной мозг ребенка следующих факторов:
- системные или инфекционные васкулиты, эмболии, наследственные ангиопатии, стойкая гипотония, аритмии;
- врожденные аномалии церебральных сосудов (аневризмы, атриовенозные мальформации, врожденные стенозы);
- заболевания крови (лейкоз, тромбоцитопеническая пурпура, нарушения свертывания);
- вирусные и инфекционные заболевания со стойким и длительным нейротоксикозом, осложненные септическими процессами;
- прогрессирующие соматические и эндокринные патологии, вызывающие стойкие изменения сосудов микроангиопатии (сахарный диабет, патология надпочечников и щитовидной железы);
- злоупотребление алкоголем, никотином, наркотическими и токсическими лекарственными препаратами (матерью в период беременности или в подростковом возрасте).
Эпилептическая

Эпилептическая энцефалопатия развивается на фоне учащения судорожных или бессудорожных припадков, приводящих к прогрессирующей гибели нервных клеток в очаге, формировании новых очагов эпилептифомной активности и в нарушении связей между нейронами.
Нарушение функции головного мозга проявляется в прогрессирующих когнитивных расстройствах, снижении памяти и интеллекта, расстройствах поведения, выраженной астении, нарушениях сна.
Выделяют две формы эпилептической энцефалопатии:
- эпилептическая энцефалопатия I или разрушительная эпилептическая энцефалопатия – развивается на фоне прогрессирующей установленной эпилепсии у ребенка при частых, длительных припадках, повторяющихся эпилептических статусах;
- эпилептформная энцефалопатия II проявляется типичными психическими нарушениями, изменениями поведения, социальной дезадаптацией и когнитивными расстройствами, характерными для разрушительной эпилептической энцефалопатии при полном отсутствии характерных эпиприступов.
Перинатальная или резидуальная энцефалопатия перинатально обусловленная
Таким образом, данный вид энцефалопатии может быть остаточным явлением перенесенных ранее патологических процессов в головном мозге.
Достаточно часто это заболевание наблюдается после перинатальной энцефалопатии.
Подробнее об этой патологии можно прочитать в этой статье:
Резидуальная энцефалопатия может никак себя не проявлять на протяжении долгого времени, чаще всего до 3-5 лет и только спустя этого периода начинают появляться симптомы.
Эффективность лечения детской энцефалопатии при ранней диагностике, полном и комплексном лечении, выполнении всех рекомендаций специалистов в большинстве случаев полностью излечивается до года и практически не имеет последствий во взрослой жизни.
Лечение энцефалопатии у детей
При развитии этого сложного патологического состояния мозга у детей необходима своевременная диагностика и комплексная терапия, которая направлена:
- на раннее определение и устранение причины при продолжающемся воздействии на нейроны повреждающих факторов;
- на максимальное восстановление структуры и функции поврежденных нервных клеток, глиальных структур, подкорковых ядер и связей между ними.

Для этого применяются лекарственные средства и лечебные мероприятия:
- нейропротекторы – лекарственные средства, восстанавливающие структуру и предотвращающие повреждающее воздействие патологических агентов на нейроны (ноотропы, препараты аминокислот);
- витамины группы В – улучшающие обменные процессы и нормализующие метаболизм веществ в нейронах;
- сосудистые препараты применяются для улучшения кровоснабжения и венозного оттока (кавинтон);
- транквилизаторы и седативные препараты;
- нормализация режима дня, сна и бодрствования;
- правильное рациональное питание;
- прогулки на свежем воздухе;
- массаж;
- физиотерапевтические процедуры;
- ЛФК.
Прогнозы и последствия во взрослой жизни
Чаще всего эта патология заканчивается выздоровлением. Но при большом объеме пораженных клеток, отказе от лечения или невозможности полного устранения повреждающего фактора и его прогрессирующего отрицательного воздействия на нейроны последствий избежать не удается. Наиболее часто развиваются:
- задержка психического, двигательного или речевого развития;
- компенсированный гидроцефальный синдром;
- мигрени;
- минимальная дисфункция головного мозга в виде астенического синдрома, вегето-сосудистых дисфункций;
- неврозоподобные состояния.
К более серьезным поражениям головного мозга и ЦНС относятся:
- ДЦП;
- стойкие вегетативные пароксизмы;
- выраженные нарушения эмоциональной сферы, депрессия;
- психические отклонения с развитием шизофрении во взрослом возрасте;
- эпилептический синдром;
- прогрессирующая гидроцефалия;
- выраженная умственная отсталость.
Вирусные, аутоиммунные и сосудистые заболевания головного мозга нередко сопровождаются разрушением нервных волокон и утратой важнейший функций органа. Так, прогрессирующая лейкоэнцефалопатия характеризуется поражением оболочек отростков нейронов и постепенной дегенерацией центральной нервной системы. Это редкая патология, формирующаяся у пациентов со сниженным иммунитетом.
Существуют и другие механизмы поражения нервной системы. Сосудистая энцефалопатия хорошо поддается лечению, однако при обнаружении вирусной инфекции ЦНС прогноз неблагоприятный.
Классическая лейкоэнцефалопатия
Прогрессирующая мультифокальная лейкоэнцефалопатия – это редкое инфекционное заболевание, характеризующееся постепенным разрушением миелиновых оболочек нервов и нарушением функций ЦНС. Патологические изменения в головном мозге обусловлены активацией полиомавируса человека 2 типа, возникающем у пациентов со сниженным иммунитетом. У 85-90% людей этот вирус присутствует в тканях, но при этом никак себя не проявляет. Разработка полноценного лечения все еще находится на этапе экспериментов и системных исследований, поэтому на сегодняшний день у болезни неблагоприятный прогноз.
До открытия вируса иммунодефицита человека считалось, что очаговая лейкоэнцефалопатия диагностируется примерно у одного пациента из 100 000 человек. Ближе к концу 20 века случаи обнаружения болезни участились. К этому моменту врачи выявили связь между иммунодефицитом, возникающим на фоне ВИЧ-инфекции, и активацией полиомавируса в тканях мозга. ВИЧ-инфекция и СПИД обнаруживаются у 90% пациентов, страдающих от лейкоэнцефалопатии. Оставшиеся 10% случаев возникновения болезни ассоциированы с другими иммунодефицитными состояниями и аутоиммунными патологиями.
Заболевание проявляется неврологической и психической симптоматикой. Многие пациенты с лейкоэнцефалопатией страдают от психических расстройств. Постепенное прогрессирование недуга приводит к развитию мышечного паралича. Существующие методы терапии дают возможность замедлить патологический процесс и облегчить некоторые симптомы, однако в 50% случаев инфекция заканчивается смертью пациентов.
Головной мозг образован нейронами, их отростками и вспомогательными клетками. Это важнейший регуляторный орган, необходимый для поддержания жизненно важных функций организма и сознательной деятельности. Образующие подкорковые ядра и кору больших полушарий нейроны имеют длинные отростки (аксоны), проводящие импульсы в другие отделы мозга и отдаленные участки тела. С помощью аксонов все участки ЦНС сообщаются друг с другом, благодаря чему сохраняется координации в работе. При этом нормальная передача импульса по отросткам невозможна без специальной оболочки.
Миелиновая оболочка — это белково-липидный комплекс, покрывающий отростки нейронов в центральной нервной системе. Образуют миелин глиальные клетки. Эта структура необходима для электрической изоляции аксонов и быстрого проведения сигнала. Миелиновые оболочки очень важны для быстрой регуляции двигательной активности и поддержания когнитивных способностей, включая эмоциональный контроль, память и интеллект.
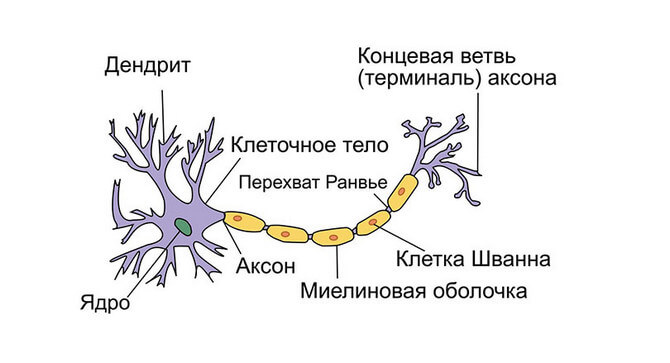
Типичная структура нейрона
Демиелинизация представляет собой процесс разрушения миелиновой оболочки нейронов. Такое осложнение характерно для инфекционных и аутоиммунных заболеваний, включая лейкоэнцефалопатию. Разрушение изоляционной оболочки приводит к тому, что электрические импульсы начинают распространяться в нервах медленно. Возникают разнообразные неврологические расстройства, влияющие на сознательную деятельность и общую регуляцию организма.
Разрушение белого вещества головного мозга наблюдается и при других патологических состояниях.
- Мелкоочаговая лейкоэнцефалопатия — поражение отдельных участков белого вещества головного мозга, возникающее из-за недостаточного кровоснабжения органа. Болезнь преимущественно диагностируется у пожилых мужчин и женщин, страдающих от артериальной гипертензии и атеросклероза.
- Перивентрикулярная лейкоэнцефалопатия. Патология характеризуется одновременным повреждением белого и серого вещества головного мозга. Обнаруживается у пожилых людей с нарушенным церебральным кровообращением и у детей, пострадавших от внутриутробной или родовой гипоксии.
- Задняя обратимая лейкоэнцефалопатия — это тяжелое неврологическое расстройство, формирующееся из-за болезней почек, сниженного иммунитета и лечения кортикостероидами.
- Лейкоэнцефалопатия с накоплением лактата — редкий вид заболевания. Миелин разрушается в основании головного мозга и в структурах спинного мозга.
Другие классификации основаны на области появления патологических изменений и клинических проявлениях болезни. Так, лейкоэнцефалопатия лобных долей в первую очередь негативно влияет на сознательную деятельность человека.
Причины формирования
Патологические изменения в головном мозге, характерные для классической лейкоэнцефалопатии, возникают при первичном заражении или реактивации полиомавируса человека 2 типа в организме. Главным условием формирования болезни является снижение иммунитета. В норме защитные системы организма не позволяют вирусу проявить свои свойства, поэтому инфекционный агент в неактивной форме сохраняется в почках, селезенке и других органах. В случае иммунодефицита полиомавирус активируется в виде оппортунистической инфекции.
Другие виды недуга связаны с нарушением функций сердечно-сосудистой системы. Так, сосудистая лейкоэнцефалопатия представляет собой дегенеративное заболевание головного мозга, характеризующееся постепенным поражением белого и серого вещества на фоне нарушения кровотока. Это отдельная патология, которую можно отнести к разновидностям дисциркуляторной энцефалопатии.
Причины активации вируса:
- Заражение вирусом иммунодефицита человека. Вирусы постепенно уничтожают большое количество иммунокомпетентных клеток, в результате чего механизм сдерживания условно-патогенных инфекционных агентов нарушается. Диффузная лейкоэнцефалопатия диагностируется у 5% людей, страдающих от СПИДа.
- Врожденный иммунодефицит. Это синдром Ди Джорджи, атаксия-телеангиэктазия и другие наследственные патологии, характеризующиеся сниженным иммунитетом и врожденными аномалиями. При такой этиологии лейкоэнцефалопатия нередко выявляется у детей.
- Нарушение кроветворных и иммунных функций при гемобластозах. Онкологические заболевания костного мозга и других структур, образующих компоненты иммунной системы, увеличивают риск возникновения демиелинизирующих процессов.
- Аутоиммунные расстройства — болезни, при которых защитные системы организма начинают атаковать здоровые ткани. Заболевание возникает у пациентов, страдающих от системной красной волчанки, ревматоидного артрита и других патологий иммунитета. Также аутоиммунная лейкоэнцефалопатия появляется при агрессивной иммуносупрессивной терапии.
Таким образом, формирование лейкоэнцефалопатии может быть обусловлено нарушением иммунного контроля организма или недостаточным кровоснабжением нейронов.
Семейство полиомавирусов (Polyomaviridae) было описано во второй половине 20 века. Изначально данные инфекционные агенты были обнаружены в организме птиц и млекопитающих, однако позже ученые доказали опасность отдельных видов вируса для человека. Полиомавирусы способны не только поражать структуры нервной системы, но и увеличивать риск роста опухолей.
Клинически значимые виды вируса:
- полиомавирус человека первого типа — поражает почки и дыхательную систему, часто активируется после пересадки органов;
- полиомавирус человека второго типа — разрушает почки, селезенку и структуры головного мозга, вызывает лейкоэнцефалопатию;
- полиомавирус человека пятого типа — патоген, ассоциированный с редким видом рака кожи.
До 80% людей заражается вирусом еще в детском возрасте. Источником инфекции может быть любой человек с носительством полиомавируса или острой инфекцией. Патогены передаются воздушно-капельным путем. Если иммунодефицит не возникает, вирусные частицы никак себя не проявляют и сохраняются в тканях в течение всей жизни человека.
Врачам известны факторы риска возникновения болезни, связанные с образом жизни, индивидуальным и семейным анамнезом пациентов. Эти признаки увеличивают вероятность появления расстройства, но не обуславливают формирование инфекции или сосудистого недуга напрямую.
Основные факторы риска:
- Медикаментозное лечение рассеянного склероза. В терапии этого демиелинизирующего заболевания иногда используются лекарственные средства, увеличивающие риск активации полиомавируса.
- Патологические состояния, сопровождающиеся сужением просвета артерий и повреждением сосудистой оболочки. Это отложение жировых бляшек в сосудах (атеросклероз), повышенное кровяное давление и врожденные аномалии.
- Пересадка органов с последующей иммуносупрессивной терапией. Защита организма ослабевает, и инфекция начинает поражать головной мозг.
- Аутоиммунные и иммунодефицитные состояния у близких родственников пациента.
- Позднее начало лечения ВИЧ-инфекции и врожденных патологий, нарушающих иммунитет.
- Применение химиотерапии для лечения онкологических заболеваний. Цитостатические препараты негативно влияют на функцию красного костного мозга и снижают иммунитет.
Своевременное обнаружение факторов риска играет важную роль в профилактике заболевания.
Симптомы
Классическая форма болезни вызывает неврологические расстройства уже через несколько дней после активации полиомавируса. В отличие от других инфекций ЦНС, прогрессирующая лейкоэнцефалопатия не проявляется общемозговой и менингеальной симптоматикой. Инфекционные агенты в первую очередь поражают структуры, ответственные за поддержание когнитивных способностей. Позже возникают двигательные нарушения. Разрушение белого вещества мозга ишемической природы также влияет на интеллект и личность, однако патологические изменения развиваются гораздо медленнее. Деменция диагностируется через нескольких лет после начала болезни.

Симптомы и признаки:
- немотивированная смена настроения;
- раздражительность, агрессия;
- снижение остроты зрения;
- апатия и снижение трудоспособности;
- постоянная паранойя;
- снижение интеллекта;
- нарушение памяти;
- неспособность к обучению;
- мышечная слабость;
- нарушение походки.
Вирусная лейкоэнцефалопатия имеет более агрессивное течение. Практически у каждого второго пациента появляются психические расстройства. В случае сосудистой патологии на первый план выходят когнитивные изменения, характерные для деменции.
К какому врачу обращаться
Диагностикой и лечением разных видов энцефалопатии занимаются неврологи. Во время первичного приема врач расспросит пациента о жалобах и изучит анамнестические данные для выявления факторов риска заболеваний ЦНС. Затем проводится общий неврологический осмотр, включающий оценку рефлекторной деятельности. Невролог обращает внимание на походку пациента и координацию работы мышц в целом.
В первичной диагностике может принять участие психотерапевт. Врач этого профиля выявляет психические расстройства, характерные для энцефалопатии, и оценивает степень нарушения когнитивных способностей. Выраженность интеллектуальных и эмоциональных изменений указывает на стадию патологического процесса. Окончательный диагноз может быть поставлен только после проведения инструментальных и лабораторных обследований.
Постановка диагноза
Для обнаружения неврологического расстройства инфекционной природы необходимы визуальные и лабораторные исследования. Важно исключить другие болезни, проявляющиеся похожими симптомами и осложнениями.
- Магнитно-резонансная томография — высокоинформативное визуальное исследование, позволяющее детально оценить состояние всех отделов головного мозга. На изображениях можно обнаружить разнообразные очаги утраты миелина в белом веществе и ядрах органа. Сразу исключается лейкоэнцефалопатия сосудистого генеза.
- Биопсия тканей. С помощью трепанации черепа и пункции врач получает небольшой образец тканей из поврежденного участка органа. Гистологическое исследование материала позволяет подтвердить диагноз.
- Поиск вирусных частиц в спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР). Это точное лабораторное исследование, направленное на поиск активной инфекции. Для проведения теста проводится люмбальная пункция.
- Офтальмологические обследования, направленные на оценку остроты зрения и поиск специфических отклонений, характерных для болезни.
Основные признаки заболевания можно увидеть на МРТ. Уточняющие исследования необходимы для оценки тяжести состояния.
Этот вид поражения головного мозга обнаруживается с помощью иных инструментальных исследований. Неврологу необходимо оценить состояние церебральных сосудов.
- Ультразвуковая диагностика сосудов головы и шеи — безопасное визуальное исследование, необходимое для оценки эффективности кровоснабжения ЦНС.
- Магнитно-резонансная ангиография. С помощью томографа невролог получает объемные изображения артерий и вен разных участков мозга. МР-признаки сосудистой лейкоэнцефалопатии в основном представлены очагами ишемии и дегенерации нейронов.
- Исследование сердечно-сосудистой системы с помощью электрокардиографии, суточного мониторинга ЭКГ и ультразвукового обследования.
Для уточнения состояния сосудов может быть назначена консультация кардиолога. Также проводится офтальмологическое обследование.
Методы лечения
Многоочаговая лейкоэнцефалопатия вирусной природы не поддается лечению. Существуют только схемы поддерживающей терапии, замедляющей развитие болезни. Пациентам назначают нейропротекторные лекарственные средства. Если заболевание возникло на фоне терапии аутоиммунных патологий, проводится очистка крови (плазмаферез). В последнее время появились сведения об эффективности некоторых нейролептиков и антидепрессантов в лечении заболевания, однако исследования такой терапии еще не завершились.
Сосудистая лейкоэнцефалопатия может быть скорректирована медикаментозно. Врачи подбирают лекарственные препараты, непосредственно влияющие на механизм развития болезни. Необходимо восстановить кровообращение в ЦНС и устранить негативные факторы, включая повышенное кровяное давление и атеросклероз. При обнаружении структурных патологий крупных артерий проводится оперативное вмешательство.
Лекарственные назначения при сосудистой форме патологии:
- блокаторы кальциевых каналов и антагонисты адренорецепторов для улучшения кровоснабжения тканей;
- антиагреганты для предотвращения формирования тромбов в артериях и венах;
- нейропротекторные медикаменты, включая ноотропы, витамины и микроэлементы.
Схема медикаментозной терапии первичных сердечно-сосудистых заболеваний подбирается кардиологом. Пациентам с артериальной гипертензией необходимо постоянно контролировать кровяное давление и соблюдать диету. При любых формах энцефалопатии необходимо отказаться от приема алкоголя и курения. Избыточные физические нагрузки также могут усугубить состояние.
Сколько живут с таким диагнозом
Вирусная лейкоэнцефалопатия характеризуется крайне неблагоприятным прогнозом. Каждый второй пациент впадает в кому и умирает через несколько месяцев после появления патологических изменений. Важно учитывать, что до 90% больных страдает от СПИДа или врожденного иммунодефицита, поэтому прогноз также зависит от сопутствующих заболеваний. Качество жизни выживших пациентов значительно ухудшается из-за когнитивных и неврологических осложнений.
Сосудистое поражение головного мозга не так опасно. Адекватная медикаментозная терапия дает возможность замедлить развитие болезни и значительно улучшить состояние. При регулярном приеме назначенных врачом препаратов и правильном образе жизни больные живут в течение пяти и более лет после постановки диагноза. Если помимо основной патологии у пациента диагностируют инсульт и деменцию, прогноз неблагоприятный.
Диагноз энцефалопатия у детей стал ставиться все чаще, что очень пугает тысячи родителей. Это заболевание действительно является весьма серьезным и требует неотложного начала комплексного лечения во избежание различных осложнений. Своевременное начало адекватной терапии может привести к полному выздоровлению ребенка, если же добиться этого не удается, под наблюдением врачей состояние можно стабилизировать, уменьшить вероятность серьезных последствий для малыша.

Что это?
Поставленный врачом диагноз энцефалопатия может ставить в тупик родителей, которые не знают, что это такое. Этот термин подразумевает целую группу заболеваний мозга ребенка, не связанных с воспалительными процессами. Это диффузное расстройство развивается под воздействием различных причин и заключается в повреждении мозговых клеток.
Энцефалопатия у детей может развиваться как внутриутробно, так и в процессе жизни. В зависимости от этого различают врожденную (перинатальную) или приобретенную формы заболевания.
Перинатальная энцефалопатия может развиваться с 28 недель беременности и до 7 суток с момента рождения ребенка (а у недоношенных детей до 28 дней). Если при обнаружении первых же признаков болезни начато грамотное комплексное лечение, в 90% случаев удается купировать абсолютно все симптомы и избежать последствий, проявляющихся во взрослом возрасте.

Вне зависимости от формы заболевания и времени, когда оно проявилось, детскую энцефалопатию лечат под контролем врача-невролога.
Причины развития заболевания
Энцефалопатия у новорожденных возникает часто в процессе внутриутробного развития или же в момент родов. Однако и у подросших детей болезнь может развиваться под воздействием самых разных причин. Самыми частыми причинами появления заболевания у новорожденных считаются:
- Ранняя беременность.
- Наследственные заболевания.
- Инфекции во время беременности.
- Патологии беременности, в том числе токсикоз, угрозы преждевременных родов или выкидыша.
- Прием некоторых медикаментов.
- Недоношенность.
- Патологии родового процесса и травмы во время родов.
Нередко достоверно выяснить причину развития перинатальной энцефалопатии не удается.

У детей более старшего возраста энцефалопатия возникает вследствие некоторых инфекционных заболеваний (например, краснухи), травм головы или токсических воздействий на центральную нервную систему.
Виды заболевания

Детскую энцефалопатию делят в первую очередь на перинатальную (проявившуюся сразу после рождения) и резидуальную (ее симптомы появляются у детей более старшего возраста, нередко в возрасте после трех лет). В зависимости от повреждающего фактора выделяют такие виды энцефалопатии новорожденных:
- сосудистая. Аномалии или заболевания сосудов, нарушающие нормальное кровоснабжение мозга;
- дисциркуляторная. Заключается в застоях крови в головном мозге из-за нарушения ее оттока;
- посттравматическая. Развивается в результате травм, в том числе родовых;
- мелкоочаговая лейкоэнцефалопатия. Поражения клеток мозга возникают из-за перенесенного менингита или энцефалита;
- токсическая. Заключается в воздействии на мозговые клетки различных токсических веществ, в том числе при гемолитической болезни и прочих видах желтухи новорожденных;
- гипертензивная. Происходит повреждение нейроцитов из-за частого повышения артериального давления, а также при нарушениях функций почек и надпочечников;
- энцефалопатия Вернике. Развивается вследствие значительного недостатка витаминов группы В, что приводит к гибели мозговых клеток из-за недостатка их питания.

Нередко это заболевание может иметь сразу несколько причин развития. Лечение энцефалопатии зависит от того, что повлияло на ее возникновение, поэтому врачи первым делом стараются максимально точно определить, что же послужило причиной развития болезни.
Симптомы энцефалопатии
Разнообразие симптомов заболевание обусловлено широким спектром возможных патологий нервной системы. Наиболее специфичными признаками энцефалопатии у младенцев считаются:
- Поздний или слишком слабый первый крик при родах.
- Отсутствующий сосательный рефлекс.
- Плохой сон (чрезмерная сонливость или, напротив, бессонница в ночное время суток), частые беспокойства и непрерывный плач.
- Нарушения сердцебиения.
- Гипо- или гипертонус мышц.
- Запрокидывание головы.
- Внутричерепное давление.
- Косоглазие.
- Срыгивания во время или сразу после еды.
- Снижение памяти и познавательной функции.
- Гиперактивность и неуправляемость или противоположное состояние — заторможенность.
Признаки энцефалопатии могут быть как ярко выраженными, так и едва заметными, поэтому крайне важно наблюдение ребенка у невролога. Выраженность симптомов напрямую зависит от локализации органического поражения головного мозга у детей, а также от его объема, а также от других заболеваний, которые есть у ребенка, его возраста и степени зрелости нервной системы.
При усугублении энцефалопатии признаки заболевания становятся более серьезными – у ребенка могут начаться обмороки, головокружения, нарушения интеллекта, мышления и памяти, а также общая задержка развития.
Возможные осложнения заболевания
Благодаря возможностям современной медицины, большинство случаев детской энцефалопатии поддается лечению с последующим полным выздоровлением. Но в случае наличия слишком большого количество пораженных мозговых клеток, отсутствии терапии или невозможности устранить фактор, негативно влияющий на мозг, высока вероятность развития различных последствий. Наиболее частыми осложнениями являются:
- мигрени;
- астенический синдром;
- неврозы;
- гидроцефалия;
- эпилепсия;
- патологии глаз;
- трудностям социальной адаптации;
- ДЦП;
- депрессии и другие патологии эмоциональной сферы;
- развитие шизофрении в период взрослости;
- слабоумие.
Последствия могут быть как незначительными, так и очень серьезными, которые повлекут за собой немалые проблемы во взрослой жизни. Поэтому крайне важно наблюдать за состоянием ребенка и при малейших подозрениях на энцефалопатию пройти полное обследование и при подтверждении диагноза начать лечение.
Диагностика

Грамотный подход при диагностике позволяет в максимально короткие сроки определить наличие или отсутствие этой серьезной болезни. Энцефалопатия головного мозга диагностируется у детей с помощью лабораторных и инструментальных методов, а также при консультациях со специалистами. При подозрении на заболевание проводятся:
- Анализы крови: общий, биохимия, на токсины, оксигемометрия.
- Общий анализ мочи.
- Исследование спинномозговой жидкости.
- Нейросонография.
- ЭЭГ.
- Допплерография.
- Магнитнорезонансная ангиография.
- Консультации невролога, офтальмолога, психолога.
Диагноз ставят только на основе полного обследования ребенка.
Как лечится детская энцефалопатия?
При своевременной диагностике энцефалопатия новорожденных успешно лечится при соблюдении всех назначений и рекомендаций врача. Важной задачей лечения является устранение факторов, воздействующих на мозг, а также восстановление нормального функционирования поврежденных мозговых клеток.

В зависимости от тяжести заболевания лечение энцефалопатии у детей может проходить как амбулаторно, так и в условиях стационара. При серьезных повреждениях мозговых структур терапия обязательно проводится под постоянным наблюдением врачей – требуется госпитализация. Лечение может быть весьма длительным.
Способы лечения выбираются исходя из степени тяжести болезни и комплекса симптомов у ребенка. Помимо основного курса лечения ребенку может понадобиться искусственная вентиляция легких, питание с помощью зонда, а также гемодиализ.
Медикаментозная терапия может заключаться в приеме:
- нейропротекторов (ноотропы, а также аминокислоты), которые призваны восстановить структуру мозга и предотвратить негативное воздействие на нейроны;
- препараты для улучшения кровоснабжения мозга;
- витамины группы В, которые помогают улучшить обменные процессы в мозговых клетках;
- транквилизаторы и седативные лекарственные препараты;
- медикаментозные средства устраняющие симптомы (снимающие гипертонус мышц, судороги, исправляющие двигательные дисфункции).
В зависимости от назначенных препаратов и возраста ребенка могут использоваться различные методы введения лекарств – внутримышечно и внутривенно, энтерально, а также с помощью электрофореза.
В дополнение к медикаментозному лечению может быть показано использование физиотерапевтических процедур, также при энцефалопатии часто назначается лечебная физкультура, массаж, фитотерапия. По окончании лечения ребенку показаны занятия плаванием с опытным инструктором.

В особенно тяжелых случаях может применяться и хирургическое вмешательство, заключающееся в проведении операции с целью улучшения кровообращения мозга.
Параллельно с любым назначенным лечением важно организовать ребенку правильное и сбалансированное питание, регулярные прогулки на свежем воздухе. Также важно нормализовать режим дня с регулированием сна и бодрствования.
Детям с энцефалопатией очень полезно периодически принимать витаминные комплексы, особенно препараты витаминов группы В. Выбор принимаемых препаратов лучше доверить лечащему врачу.
Эффективность лечения повреждений мозга у новорожденного зависит от своевременности постановки диагноза, назначения полноценного и комплексного лечения в соответствии с существующими проблемами, а также строгого выполнения всех рекомендаций специалистов. В таком случае большинство детей имеет благоприятные прогнозы на выздоровление без развития последствий во взрослом возрасте.
Профилактика энцефалопатии
Существует ряд профилактических мер, которые направлены на предупреждение развития энцефалопатии и ребенка. К ним относятся:
- Своевременное и адекватное лечение любых инфекционных заболеваний во время беременности и у родившегося ребенка.
- Предупреждение развития гипоксии плода.
- Действия по защите новорожденного от токсических веществ.
Такие меры позволяют существенно снизить вероятность развития заболевания у новорождённого.
Диагностирование у новорожденного энцефалопатии может стать настоящей трагедией для родителей. Но повреждения нервной системы при таком заболевании часто не становятся приговором для ребенка, так как абсолютное большинство проявлений болезни можно вылечить, строго следуя инструкциям врачей. А при раннем обнаружении таких проблем у новорожденного, есть высокие шансы на полное выздоровление.
Читайте также:



