Паразитологическое исследование на атрофозоиты трихомонад что это
Анализы для ЭКО в лаборатории репродукции ЦИР
В некоторых случаях бесплодия паре требуется проведение ЭКО – экстракорпорального оплодотворения или оплодотворения в пробирке. Перед ЭКО обязательно проводится обследование, в том числе, анализы и УЗИ.
Все необходимые анализы Вы можете сдать в нашей лаборатории ЦИР.
Мы рекомендуем не ограничиваться минимальным списком, а проходить расширенное обследование, чтобы:
- убедиться в необходимости ЭКО;
- выявить скрытые факторы, нарушающие фертильность;
- повысить эффективность ЭКО;
- снизить вероятность невынашивания беременности и тяжелых осложнений.
Анализы в ЦИР
 Специализированная лаборатория репродукции |  23 года |  Лаборатория сперматологии |  Скидка 10% при оплате через интернет-магазин |
Сдаём анализы перед ЭКО
Список анализов для ЭКО
группа крови и резус-фактор  | однократно |
анализ крови на сифилис, ВИЧ, гепатиты B и C  | 3 мес |
определение антигенов вируса простого герпеса в крови  | 6 мес |
обследование на инфекции методом ПЦР: вирус простого герпеса 1 и 2 типов, Chlamydia trachomatis, Trichomonas vaginalis, Cytomegalovirus, Mycoplasma genitalium, Ureaplasma urealyticum (а также ВПЧ 16, 18 типов*)  | 12 мес |
мазок на флору из уретры  | 3 мес |
| паразитологическое исследование на атрофозоиты трихомонад отделяемого из уретры** | 6 мес |
спермограмма + MAR-тест (Расширенная спермограмма с морфологией по Крюгеру*)  | 6 мес |
| заключение андролога | 6 мес |
микробиологическое исследование на хламидии*, микоплазму и уреаплазму  | 6 мес |
Исследование кариотипа и консультация врача-генетика (по показаниям) Определение кариотипа с аберрациями*  | однократно |
*Курсивом отмечены анализы, рекомендуемые в Лаборатории ЦИР
Женщине:
группа крови и резус-фактор  | однократно |
анализ крови на сифилис, ВИЧ, гепатиты B и C  | 3 мес |
определение антигенов вируса простого герпеса в крови  | 6 мес |
| общий (клинический) анализ крови | 1 мес |
| анализ крови биохимический общетерапевтический: общий белок, общий и прямой билирубин, мочевина, креатинин, глюкоза, АЛТ, АСТ) | 6 мес |
исследование гормонов сыворотки крови на 3-5 дни цикла: ЛГ, ФСГ, пролактин, а также исследование АМГ на 3-5 день цикла (по показаниям)  | 6 мес |
исследование гормонов андрогенного профиля (тестостерон, ГСПГ, 17-ОН, ДЭА-сульфат и др.) на 8-10 день цикла  | 6 мес |
исследование гормонов на 7 день после овуляции: прогестерон, эстрадиол  | 6 мес |
исследование гормонов Т4 свободный, ТТГ, а также Антитела к ТПО, ТГ*  | 6 мес |
гемостазиограмма  | 1 мес |
определение антител класса М, G к вирусу краснухи в крови (TORCH-комплекс*)  | 6 мес |
| общий анализ мочи | 1 мес |
определение CA-125 в крови – перед повторным ЭКО  | 6 мес |
обследование на инфекции методом ПЦР: вирус простого герпеса 1 и 2 типов, Chlamydia trachomatis, Trichomonas vaginalis, Cytomegalovirus, Mycoplasma genitalium, Ureaplasma urealyticum (а также ВПЧ 16, 18 типов*)  | 6 мес |
мазок на флору из уретры и цервикального канала и степень чистоты влагалища  | 10 дней |
| паразитологическое исследование на атрофозоиты трихомонад влагалищного отделяемого* | 6 мес |
микробиологическое исследование на хламидии*, микоплазму и уреаплазму  | 6 мес |
бактериологическое исследование отделяемого женских половых органов (влагалище/цервикальный канал)*  | 6 мес |
цитологическое исследование мазка из цервикального канала и шейки матки (ПАП-мазок)  | 12 мес |
| УЗИ органов малого таза на 5-7 день цикла | 12 мес |
| исследование проходимости маточных труб | 3 года |
| гистероскопия, биопсия эндометрия (Пайпель биопсия) | |
| маммография (для женщин старше 35 лет) | 12 мес |
| УЗИ молочных желез на 4-9 день цикла (для женщин младше 35 лет) | 12 мес |
| УЗИ щитовидной железы | 12 мес |
| УЗИ почек и надпочечников | 12 мес |
| консультация врача-эндокринолога | 12 мес |
исследование кариотипа и консультация врача-генетика (по показаниям) Определение кариотипа с аберрациями*  | однократно |
| флюорография легких | 12 мес |
| ЭКГ | 12 мес |
| заключение терапевта | 6 мес |
*Курсивом отмечены анализы, рекомендуемые в Лаборатории ЦИР
**Паразитологическое исследование на атрофозоиты трихомонад отделяемого из уретры и влагалища представляет собой микроскопическое исследование на выявление возбудителя. Микробиологическое исследование на хламидии – это анализ для выделения культуры возбудителя. Однако эти анализы имеет невысокую чувствительность и специфичность (примерно 70%), а также посев на культуру требует длительное время для получения результата. Поэтому в настоящее время рекомендуется обнаружение ДНК микроорганизма трихомонады или хламидии в биоматериале отделяемого из урогенитального тракта методом ПЦР как оптимальный метод скрининга для всех пациентов.
Данный спектр обследований определяет допустимость проведения ЭКО и повторяется перед каждой попыткой.
Специальная скидка для тех, кто готовится к ЭКО
На анализы со значком 
- скидка 20% в интернет-магазине анализов ЦИР
Расширенный список анализов
Однако для повышения вероятности успеха ЭКО рекомендуется дополнительная подготовка. Широкое обследование перед протоколом и возможное обнаружение дополнительных факторов, повлияющих на исход, помогает сократить драгоценное возрастное время супружеской пары и сделать результат протокола успешным.
исключение шеечного фактора бесплодия (Посткоитальный тест, Проба Курцрока-Миллера)  | однократно |
блок аутоантител (диагностика аутоиммунных проблем и антифосфолипидного синдрома)  | однократно |
гомоцистеин  | однократно |
онкомаркеры перед повторным ЭКО (помимо СА-125, сдается СА 15-3 и др.)  | однократно |
полиморфизм генов цитокинов, иммунограмма (CD3, CD4, CD8, CD56, CD19(20), CD16)  | однократно |
полиморфизм генов гемостаза и генов сосудистого тонуса;  | однократно |
кариопипирование с аберрациями и консультация генетика вне зависимости от показаний  | однократно |
| кольпоскопия | однократно |
Анализы мужчине:
фрагментация ДНК сперматозоидов  | однократно |
ЭМИС  | однократно |
кариотипирование с аберрациями и консультация генетика вне зависимости от показаний  | однократно |
Анализы паре (профилактика невынашивания беременности):
HLA-типирование пары (сдают оба супруга, можно в разные дни)  | однократно |
Смешанная культура лимфоцитов (сдают оба супруга в один день)  | однократно |
Срок анализов
Анализы для ЭКО по ОМС (бесплатно, по квоте)
В соответствии с исходным диагнозом, факторами бесплодия, а также при наличии квот супружеская пара вступает в протокол ЭКО. Базовый список анализов включает выше описанные анализы, за исключением расширенных. Список анализов по квоте или за счет страховой компании одинаковый, может дополняться в зависимости от выбранной клиники.
Частые вопросы
А этот анализ обязателен? Согласно приказу существует определенный перечень анализов для ЭКО по ОМС, для получения квоты. При отсутствии хотя бы одного из них будет получен отказ. Список анализов может дополняться в зависимости от выбранной клиники, а также часто требуется дополнительная подготовка для вступления в протокол ЭКО. Мы понимаем, что у некоторых из анализов требуется длительное время получения результата, однако широкое обследование важно для наступления успешного исхода.
Нужно ли обследоваться, если причина бесплодия ясна, а также обязательно ли дополнительное обследование здоровому партнеру? Да. Для повышения потенциала фертильности супружеской пары (способности пары к оплодотворению) рекомендуются дополнительные обследования для обоих супругов для исключения дополнительных факторов, снижающих вероятность успеха.
Как сдавать гормоны по дням цикла? Гормональные показатели имеют значительные колебания в течение менструального цикла, в течение жизни, в течение дня. Поэтому рекомендуется сдавать гормоны в определенные дни цикла, утром, натощак. Так, показатели ЛГ, ФСГ, пролактин +АМГ (по показаниям) сдают в раннюю фолликулярную фазу на 2-5 день цикла (где 1-м днем считается начало менструации), показатели андрогенного профиля (тестостерон, глобулин, связывающий половые гормоны (ГСПГ, SHBG), ДЭА-сульфат, 17-ОН) сдают на 7-10 д.ц. В зависимости от цели исследования прогестерон и эстрадиол рекомендуют сдавать на 7 день после овуляции (19-22 д.ц.).
Что делать при бесплодии неясного генеза? В 30% супружеских пар с бесплодием имеет место бесплодие неясного генеза - причина неизвестна. Лечение бесплодия у такой супружеской пары связано с применением способов лечения по нарастающей, в том числе, с применением ЭКО.
Эндометриоз. Одной из причин женского бесплодия является заболевание эндометриоз. Очаги эндометриоза могут приводить к непроходимости маточных труб и их спаечной деформации. При эндометриозе нарушаются эндокринные и иммунные процессы. Данные осложнения не всегда могут быть устранены при помощи гормональной терапии или хирургического вмешательства. Поэтому в данном случае ЭКО не только показано, но и считается наиболее эффективным методом.
Что может показать иммунограмма? В анализ входят показатели иммунного ответа – основные субпопуляции, которые отражают репродуктивный иммунофенотип. Изменение данных показателей может напрямую отразиться на способности зародыша имплантироваться в стенку матки на самых ранних этапах беременности.
Трихомониаз — самое распространенное заболевание, предающееся половым путем [1] . Он встречается чаще, чем сифилис и гонорея, вместе взятые [2] . Это заболевание часто протекает бессимптомно и приводит к серьезным осложнениям. Поэтому так важно знать, как вовремя выявить трихомониаз и какие анализы нужно сдать, чтобы его обнаружить.
Трихомониаз — это заболевание мочеполовой системы, которое вызывает небольшое одноклеточное простейшее трихомонада.
Трихомонада — крайне нестойкий организм. Она не переносит высушивания, на влажном белье может сохраняться всего 2–3 часа, и даже водопроводная вода убивает ее всего за несколько минут [3] . То есть заразиться трихомониазом бытовым путем практически невозможно. Для этого обязательно нужен половой контакт.
По данным исследователей, в разных странах трихомонаду выявляют у 2–85% мужчин и 12–65% женщин, которые обратились по поводу уретритов и других воспалительных заболеваний мочеполовой системы. Ученые объясняют такую разницу в показателях точностью лабораторной диагностики трихомониаза [6] .
Если брать российские данные, то трихомонадная инфекция составляет около 34,8% случаев негонококкового уретрита у мужчин и 20–40% обращений среди пациенток гинекологических клиник [7] .
Трихомониаз не всегда вызывает клинически выраженное заболевание. У женщин до половины случаев заражения могут протекать бессимптомно. И выявляется это заболевание уже при обследовании по поводу осложнений — бесплодия, невынашивания беременности, сальпингоофорита, эндометрита [8] . Трихомонады увеличивают риск заражения ВИЧ-инфекцией и риск развития рака шейки матки [9] .
Из-за трихомониаза в половых путях и в уретре развивается воспалительная реакция, появляются микроскопические кровоизлияния. Это нарушает естественный защитный барьер и делает организм более восприимчивым к любым другим инфекциям. Лейкоциты и другие иммунные клетки мигрируют в очаг поражения, где создается их большая концентрация. А именно эти клетки в первую очередь поражает ВИЧ-инфекция. И от того, насколько высока их концентрация в месте соприкосновения с вирусом, зависит вероятность заражения [10] .
Симптомы трихомониаза у женщин — болезненность и дискомфорт внизу живота, которые усиливаются при половых контактах или при мочеиспускании. Появляются выделения желтоватого цвета из половых путей. Часто эти выделения имеют пенистый вид и неприятный запах.
У мужчин появляются слизистые выделения из уретры, боль во время мочеиспускания и половых контактов. Основными осложнениями этой инфекции для мужчин являются простатит и везикулит [11] . В одном из исследований было доказано, что именно трихомонада стала причиной хронического простатита у 29% пациентов [12] .
Российское общество дерматовенерологов и косметологов советует проводить диагностику трихомониаза [13] :
- при воспалительных урологических и гинекологических заболеваниях;
- при обследовании партнеров во время планирования беременности;
- во время самой беременности;
- перед урологическими и гинекологическими операциями;
- при бесплодии;
- после незащищенного полового контакта.
Для выявления трихомонады используют четыре типа методов: микроскопический, культуральный, молекулярно-генетический и серологический. Для того чтобы установить диагноз, достаточно обнаружить этот микроорганизм хотя бы одним из первых трех методов [14] .
Микроскопия — это выявление трихомонады в мазках. Биологический материал наносят на предметное стекло и исследуют его под микроскопом.
Кроме исследования влажного мазка материал могут обрабатывать различными красителями. В этом случае врач ищет под микроскопом клетки определенного размера со специфической окраской и формой.
Этот метод применяют, когда заболевание не сопровождается ярко выраженными симптомами [17] . Его также используют как второй этап диагностики, если микроскопический метод не дал результата. Чувствительность этого метода достигает 95% [18] . Из минусов можно отметить длительность исследования.
Молекулярно-генетические методы — это различные виды ПЦР, NASBA и других реакций, которые выявляют участки ДНК или РНК в биоматериале. ПЦР обладает меньшей чувствительностью, чем культуральный метод, порядка 88–97% [19] . А по некоторым данным — от 55 до 95% [20] .
ПЦР желательно применять вместе с культуральным исследованием. Это значительно повышает вероятность выявления болезнетворного микроорганизма.
Серологическое исследование , то есть определение в крови антител к трихомонаде, используется как дополнение к первым трем методам. Если коротко, то сдать анализ крови на трихомониаз можно, но его результаты нужно оценивать только комплексно с учетом других исследований.
Его недостатком является возможность ложных положительных и ложноотрицательных реакций. Из положительных моментов — антитела сохраняются длительное время, около 1 года после заражения [21] . То есть даже спустя год можно определить, что человек перенес трихомониаз.
Для определения уровня антител понадобится кровь, для проведения всех остальных исследований чаще всего берут соскоб из уретры. У женщин также могут брать материал из влагалища или из цервикального канала — здесь концентрация трихомонад будет самая высокая.
Мужчинам перед взятием анализа на трихомониаз нужно не мочиться около двух–трех часов. Для женщин правил несколько больше. Обследование не проводится во время месячных или накануне, после кольпоскопии или вагинального УЗИ. За 1–2 дня до обследования желательно не использовать свечи, спринцевания и воздержаться от половых актов. Все эти процедуры нарушают состав микрофлоры, и исследование может получиться неточным.
Для проведения ПЦР кроме соскоба можно использовать первую порцию утренней мочи или сперму. Собрать сперму или мочу нужно в специальный стерильный контейнер.
Из всех анализов на трихомониаз самый быстрый — микроскопия нативного мазка. В идеале она должна проводиться через 10 минут после взятия материала. За это время трихомонады не успевают потерять свою подвижность и сохраняют типичную форму [22] . То есть уже примерно через час врач может дать предварительный результат.
В реальности такое возможно в гинекологических или урологических клиниках, при которых есть своя лаборатория с возможностью проводить микроскопическое исследование.
Окрашенные мазки не требуют такой срочности анализа. Поэтому результат будет готов на следующий день или через день.
Результаты ПЦР-исследования обычно можно получить через 1–2 рабочих дня. При обнаружении трихомонад результат могут задержать для постановки подтверждающих проб. Положительный результат выдают при обнаружении этих микроорганизмов, отрицательный — при их отсутствии.
Диагностика трихомониаза культуральным методом — самая долгая. Она может занимать более недели. За это время исследуемый материал помещают на питательную среду, следят за ростом микроорганизмов на ней, проводят повторное определение возбудителя. Идеальный вариант — отсутствие роста. Это означает, что в собранном материале не было живых трихомонад. Если, конечно, были точно соблюдены все требования по забору биоматериала, его хранению и транспортировке. Положительный результат анализа на трихомониаз говорит о заражении.
Анализ крови на трихомониаз проводится в течение 1–2 рабочих дней. Положительный результат говорит о том, что в крови есть антитела, то есть пациент или болеет трихомониазом, или перенес его в прошлом. Отрицательный результат — отсутствие заболевания или низкий уровень антител. Сомнительный — это пограничный результат, который сложно интерпретировать. В таком случае обычно рекомендуют повторить исследование через 1–1,5 недели.
Стоимость анализа на трихомониаз зависит от метода исследования и метода забора материала. Например, в Москве стоимость забора мазка из уретры или из влагалища — около 400 рублей. За взятие крови возьмут 150–200 рублей. А при сдаче мочи или спермы доплачивать не придется, стоимость контейнера обычно уже включена в цену исследования.
Микроскопия мазка будет стоить от 450 до 600 рублей в зависимости от лаборатории. ПЦР-исследование — 300–450 рублей вне зависимости от вида материала. Анализ на трихомониаз культуральным методом выполняется не во всех клиниках и стоит от 800 до 1300 рублей [24] . А серологическая диагностика трихомониаза по крови обойдется примерно в 600–800 рублей.
Трихомониаз — это венерическое заболевание, которое часто протекает бессимптомно и является причиной серьезных осложнений. Лабораторная диагностика трихомониаза позволяет выявить это заболевание даже в стертой форме и вовремя начать лечение. А лучшей профилактикой любых половых инфекций остается использование барьерных методов контрацепции.

Отказ от случайных половых связей и защищенный секс — вот лучшие методы профилактики трихомониаза и других ИППП. Но если заражение все же произошло, стоит точно соблюдать схему лечения и по окончании терапии пройти контрольный анализ. Кстати, сейчас во многих частных клиниках комплексную диагностику ИППП можно пройти анонимно.
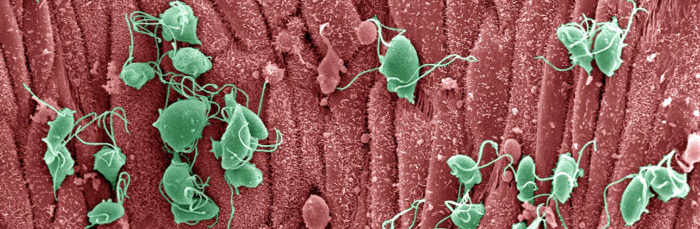
Трихомонада — это одноклеточное, относящейся к царству Простейших, семейству Жгутиковых, роду Трихомонад, возбудитель трихомониаза.
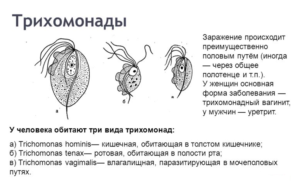
Микробиологии известны множество видов трихомонад. Из них в организме человека обитают кишечная, ротовая, влагалищная. При обычных условиях (относительном здоровье и нормальном иммунитете) патогенной является только последняя.
Сравнение видов
Кишечная трихомонада — условно патогенный вид. Агрессивные свойства проявляет при ослаблении иммунитета, вызывает сильные кишечные расстройства.
Ротовая трихомонада встречается в мокроте при заболеваниях легочной системы, в смывах из ротовой полости.
Минздрав предупреждает: Более 10 миллионов человек умирают из-за паразитов, найденных в рыбе, овощах и фруктах, купленных на рынках и магазинах. Читать интервью >>
Влагалищная — внутриклеточным паразитом, обитает в моче-половых путях человека, вызывая урогенитальную инфекцию трихомониаз.
Они имеют грушевидную форму тела. Размеры до 20 мкм. В цитоплазме находятся ядро, вакуоли. Простейшие жгутиконосцы: у каждой имеются органы движения — жгутики. Передвигаются беспорядочно, способны вращаться вокруг своей оси.
Питание эндоосмотическое — поглощение растворенных в воде веществ всей поверхностью тела по градиенту концентрации.
Паразиты не образуют цист и цистоподобных форм. Они размножаются путем деления.
Влагалищная
Это анаэробный внутриклеточный паразит. Она обитает в мочевыводящей и половой системе человека. В окружающей среде и других органах быстро гибнет.
Микроорганизм может образовывать атипичные формы, принимая амебовидную форму. Это значительно затрудняет диагностику. Умеет маскироваться под плоский эпителий хозяина, избегая агрессии со стороны иммунной системы.
Вегетативная форма называется атрофозоитом. Она не питается, не размножается при неблагоприятных условиях.
Дополнительную опасность для человека представляет способность создавать симбиоз с другими бактериями, грибами, защищая их от воздействия антибиотиков и перенося вверх по мочевыводящим и половым путям.
Жизненный цикл
Путь передачи — половой. Основная форма — грушевидная, остальные промежуточные в жизненном цикле. Особи округлых форм, мелких размеров не способны к делению и быстро погибают.
Попадая в организм человека, при помощи жгутиков трихомонада продвигается вверх по уретре и влагалищу, где активно размножается. Инкубационный период длится от нескольких дней до месяца.
Достигая большого количества особей, паразит начинает разрушать слизистую оболочку. Простейшие проникают в клетки эпителия, вызывая их гибель. Появляется воспаление. У женщин развиваются вульвит, кольпит, цервицит, уретрит, цистит. Мужчины страдают воспалением мочеиспускательного канала, простатитом.
Трихомонады вбирают внутрь себя другие бактерии (хламидии, гонококки, микоплазмы), грибы, вирусы. Паразит защищает последних от воздействия иммунной системы и антибактериальных препаратов, переносит их из нижних отделов моче-полового тракта в верхние.
Токсическое воздействие продуктов жизнедеятельности ослабляет местный иммунитет, снижается количество палочек Додерлейна (из рода Лактобацил). Это приводит к размножению грибов и условно-патогенных микроорганизмов, утяжеляя течение болезни.
Симптомы
Клиническая картина у женщин:
Признаки болезни у мужчин:
- боль при мочеиспускании;
- выделения из мочеиспускательного канала;
- симптомы простатита: увеличение предстательной железы, болезненность.
При присоединении вторичных инфекций (грибов рода Кандида, вирусов, других бактериальных инфекций) симптомы могут изменяться, утяжеляться, что затрудняет диагностику и лечение.
Трихомониаз, даже его бессимптомное течение, может привести к бесплодию обоих партнеров.
Диагностика
Обнаружить урогенитальную трихомонаду можно с помощью лабораторных методов:
- Исследуют свежий, только полученный материал без окраски (мазки) под микроскопом. Обнаружить паразитов получится при выраженной форме заболевания.
- Используют окраску по Граму. Реактивом служит 1% метиленовый синий. Информативность исследования 50%.
- Окраска мазков по Романовскому-Гимзе — самый доступный метод, но его достоверность не превышает 60% из-за человеческого фактора.
- Культуральное исследование. Применяется при носительстве, малосимптомных формах трихомониаза.
- Иммуноферментный анализ — определение антител к паразиту в крови.
- Метод полимеразной цепной реакции обнаруживает ДНК на ранней стадии заражения.
- При подготовке к процедуре ЭКО проводят обследование не только на активные формы, но и на атрофозоиты.
Лечение
Влагалищная трихомонада чувствительна к препаратам из группы 5-нитроимидазола. Самый распространенный из них Метронидазол.
При наличии противопоказаний для приема группы 5-нитроимидазола, при устойчивой к ним форме инфекции, применяют препараты из группы соединений мышьяка, нитрофуранов (Осарсол и Фуразолидон). Они выводят трихомонад из организма человека.
В лечении используется комплексная терапия, направленная против основной болезни и сопутствующих инфекций.
Вам все еще кажется, что избавиться от паразитов непросто?
Глисты могут бессимптомно жить в вашем организме годами и продукты их жизнедеятельности будут мешать работе вашего организма и вызывать другие болезни, течение которых чаще становится хроническим.
Вам знакомы следующие симптомы не понаслышке:
- тошнота;
- газы и вздутие;
- частые простуды;
- плохой сон;
- проблемы с весом;
- излишняя нервозность;
- утомляемость;
- проблемы с кожей?
Избавиться от паразитов без серьёзных последствий для организма проще чем кажется, убедитесь в этом из статьи Кандидата Медицинских Наук Дворниченко В. В., как вывести глистов из организма навсегда. Читать статью >>
Запущена федеральная программа по избавлению населения от паразитов! Тяжело поверить, но эффективный препарат для очищения организма финансируется бюджетом и спецфондами . Страшная статистика свидетельствует, что 850 ТЫСЯЧ человек в России умирает каждый год из-за паразитов! Чтобы избежать этого нужно принимать копеечное средство.
Читайте также:


