Полиомиелит оспа желтая лихорадка торс
Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Группы и перечень особо опасных инфекций
На карантинные инфекции (конвенционные) распространяются международные санитарные соглашения (конвенций — от лат. conventio — договор, соглашение). Соглашения представляют собой документ, включающий в себя перечень мероприятий по организации строгого государственного карантина. Соглашение ограничивает передвижение больных. Нередко для карантинных мероприятий государство привлекает военные силы.
- полиомиелит,
- чума (легочная форма),
- холера,
- натуральная оспа,
- желтая лихорадка,
- лихорадка Эбола и Марбург,
- грипп (новый подтип),
- острый респираторный синдром (ТОРС) или Sars.
Рис. 1. Объявление карантина в очаге заболевания.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия.
- сыпной и возвратный тифы,
- грипп (новые подтипы),
- полиомиелит,
- малярия,
- холера,
- чума (легочная форма),
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
- СПИД,
- сибирская язва, сап,
- мелиоидоз,
- туляремия,
- бруцеллез,
- риккетсиоз,
- орнитоз,
- арбовирусные инфекции,
- ботулизм,
- гистоплазмоз,
- бластомикозы,
- менингококковая инфекция,
- лихорадка денге и Рифт-Валли.
- чума,
- холера,
- натуральная оспа,
- желтая лихорадка,
- сибирская язва,
- туляремия.
Микробиологическое подтверждение инфекционного заболевания является самым важным фактором в борьбе с особо опасными заболеваниями, так как именно от него зависит качество противоэпидемических мероприятий и адекватность лечения.
Особо опасные инфекции составляют основу биологического оружия. Они способны в короткое время поразить огромную массу людей. Основу бактериологического оружия составляют бактерии и их токсины.
Бактерии, вызывающие чуму, холеру, сибирскую язву и ботулизм, и их токсины используются как основа биологического оружия.
Признанным обеспечивать защиту населения РФ от биологического оружия является Научно-исследовательский институт микробиологии Министерства обороны.
Рис. 2. На фото знак биологического оружия — ядерного, биологического и химического.
Особо опасные инфекции в России
Чума — особо опасная инфекция. Относится к группе острых инфекционных зоонозных трансмиссивных заболеваний. Около 2 тыс. человек ежегодно заражается чумой. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии.
Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу. Она имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям и далее по всему организму.
Рис. 3. На фото возбудители чумы. Флюоросцентная микроскопия (слева) и компьютерная визуализация возбудителя (справа).
Легко восприимчивы к чумной палочке грызуны: тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши. Из животных — верблюды, кошки, лисицы, зайцы, ежи и др.
Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания.
Рис. 4. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии (слева) и черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др. (справа).
Рис. 5. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 6. На фото момент укуса блохи.
Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь). Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки. Особо опасны больные легочной формой чумы. Инфекция от них распространяется воздушно-капельным путем.
Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны).
Рис. 7. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса (септическая форма чумы).
От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию (легочная форма чумы).
В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 8. На фото септическая форма чумы — последствия ДВС-синдрома
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Больные с подозрением на чуму срочно госпитализируются. Контактные лица проходят антибактериальное лечение и вакцинацию.
Подробно о заболевании и его профилактике читайте статьи:
Холера — особо опасная инфекция. Заболевание относится к группе острых кишечных инфекций. Возбудитель холеры холерный вибрион (Vibrio cholerae 01). Существует 2 биотипа вибрионов серогруппы 01, отличающихся друг от друга по биохимическим характеристикам: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
Рис. 9а. На фото возбудитель холеры — холерный вибрион (компьютерная визуализация).
Носители холерного вибриона и больные холерой являются резервуаром и источником инфекции. Самыми опасными для заражения являются первые дни заболевания.
Вода – основной путь передачи инфекции. Инфекция так же распространяется с грязными руками через предметы быта больного и пищевые продукты. Переносчиками инфекции могут стать мухи.
Рис. 9б. Вода – основной путь передачи инфекции.
Возбудители холеры попадают в желудочно-кишечный тракт, где, не выдерживая его кислого содержимого, массово гибнут. Если желудочная секреция снижена и рН >5,5, вибрионы быстро проникают в тонкий кишечник и прикрепляются к клеткам слизистой оболочки, при этом не вызывая воспаления. При гибели бактерий, выделяется экзотоксин, приводящий к гиперсекреции клетками слизистой оболочки кишечника солей и воды.
Рис. 10. На фото холера — крайняя степень обезвоживания.
Результат простой микроскопии испражнений помогает установить предварительный диагноз уже в первые часы заболевания. Методика посева биологического материала на питательные среды является классическим методом определения возбудителя заболевания. Ускоренные методики диагностики холеры только подтверждают результаты основного метода диагностики.
Лечение холеры направлено на восполнение потерянной в результате заболевания жидкости и минералов и борьбу с возбудителем.
Основу профилактики заболевания составляют мероприятия по предупреждению распространения инфекции и попадания возбудителей в питьевую воду.
Рис. 11а. Одно из первых лечебных мероприятий – организация внутривенного введения растворов для восполнения потерянной в результате заболевания жидкости и минералов.
Подробно о заболевании и его профилактике читай статьи:
Возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) обладает способностью к спорообразованию. Эта особенность позволяет ей десятилетия выживать в почве и в выдубленной коже от больных животных.
Рис. 11б. На фото возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) слева и возбудитель в спорообразном состоянии (справа).
Человек заражается сибирской язвой от домашних травоядных животных – овец, крупного и мелкого рогатого скота, коней, верблюдов, ослов, оленей и свиней. Бактерии выделяются во внешнюю среду с мочой, слюной, калом, молоком и выделениями из ран.
После смерти обсемененными бактериями остаются все органы животного, включая кожу, мех, шерсть и даже кости.
Рис. 12. На фото сибирская язва у коровы.
Существует множество путей заражения сибирской язвой, но самым распространенным считается контактный путь.
Различают четыре клинических формы заболевания:
- кожная форма (95 – 97% случаев),
- легочная форма,
- кишечная форма (самая редкая, составляет 1%),
- септическая форма.
Кожная форма сибирской язвы (карбункулезная) является самой распространенной.
Рис. 13. На фото сибирская язва, карбункул на лице (слева) и сибиреязвенный конъюнктивит (справа).
Методика посева биологического материала на питательные среды является классическим методом определения возбудителя сибирской язвой. Результаты получаются через 36 – 48 часов. Результат простой микроскопии помогает установить предварительный диагноз.
Лечение сибирской язвы направлено на борьбу с возбудителем, устранение проявлений всех звеньев патологического процесса и повышение защитных сил организма больного.
Профилактика заболевания проводится в тесном контакте с ветеринарной службой.
Рис. 14. Туши и шкуры больных животных сжигаются, а территория дезинфицируется.
Сибирская язва за последние пять лет зарегистрирована в Северо-Кавказском, Южном и Сибирском федеральных областях РФ. Всего заболело 40 человек. Это количество превысило число больных, выявленных за предыдущие пять лет, на 43%. Споры сибирской язвы сохраняются в некоторых странах мира в арсенале биологического оружия.
Подробно о заболевании и его профилактике читай статьи:
Натуральная оспа — особо опасная инфекция из группы антропонозов. Одна из самых заразных вирусных инфекций на планете. Ее второе название черная оспа (Variola vera). Болеют только люди. Натуральную оспу вызывают два вида вирусов, но только один из них — Variola major является особо опасным, так как вызывает заболевание, летальность (смертность) от которого достигает 40 — 90%.
Вирусы передаются от больного воздушно-капельным путем. При контакте с больным или его вещами вирусы проникают через кожу. Плод поражается от больной матери (трансплацентарный путь).
Рис. 15. На фото вирус натуральной оспы (компьютерная визуализация).
Выжившие после оспы люди частично или полностью теряют зрение, а на коже на местах многочисленных язв остаются рубцы.
1977 год знаменателен тем, что на планете Земля, а точнее в Сомалийском городе Марка, был зарегистрирован последний больной с натуральной оспой. А в декабре этого же года этот факт был подтвержден Всемирной организацией здравоохранения.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия. Сегодня вирус черной оспы храниться только в бактериологических лабораториях России и США.
Рис. 16. На фото черная оспа. Язвы на коже появляются в результате поражения и гибели росткового слоя эпидермиса. Деструкция и последующее нагноение приводит к формированию многочисленных пузырьков с гноем, заживающих рубцами.
Рис. 17. На фото черная оспа. Видны многочисленные язвочки на коже, покрытые корочками.
Желтая лихорадка внесена в перечень особо опасных инфекций в России из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Рис. 18. На фото вирус желтой лихорадки (компьютерная визуализация).
Рис. 19. На фото комар Aedes aegypti. Является переносчиком лихорадки населенных пунктов, которая является причиной самых многочисленных вспышек и эпидемий.
Рис. 20. Лихорадка джунглей передается комарами от больных обезьян.
Рис. 21а. На фото желтая лихорадка. На третий день заболевания у больного желтеют склеры.
Рис. 21б. На фото желтая лихорадка. У больных на третий день заболевания желтеют склеры, слизистая оболочка полости рта и кожные покровы.
Рис. 22. На фото желтая лихорадка. Течение заболевания разнообразное — от умеренного лихорадочного до тяжелого, протекающего с тяжелым гепатитом и геморрагической лихорадкой.
Рис. 23. Перед выездом в страны, где распространено заболевание, необходимо сделать прививку.
Туляремия — особо опасная инфекция. Заболевание входит в группу острых зоонозных инфекций, которые имеют природную очаговость.
Болезнь вызывается мелкой бактерией Francisella tularensis, грамм отрицательной палочкой. Возбудители туляремии устойчивы к низкой температуре и высокой влажности.
Рис. 24. На фото возбудители туляремии — Francisella tularensis под микроскопом (слева) и компьютерная визуализация возбудителей (справа).
В природе палочки туляремии поражают зайцев, кроликов, водяных крыс, мышей полевок. При контакте с больным животным инфекция передается человеку. Источником инфекции могут стать зараженные пищевые продукты и вода. Возбудители могут попасть при вдыхании инфицированной пыли, которая образуется при обмолке зерновых продуктов. Инфекцию переносят слепни, клещи и комары.
Туляремия является высокозаразным заболеванием.
Рис. 25. На фото носители возбудителей туляремии.
Болезнь протекает в виде бубонной, кишечной, легочной и септической форм. Чаще всего поражаются лимфоузлы подмышечной, паховой и бедренных областях.
Палочки туляремии высокочувствительны к антибиотикам группы аминогликозидов и тетрациклина. Нагноившиеся лимфоузлы вскрываются хирургическим путем.
Рис. 26. На фото туляремия. Поражение кожи на месте укуса грызуна (слева) и бубонная форма туляремии (справа).
Мероприятия по эпидемическому надзору за заболеванием направлены на предупреждение заноса и распространение инфекции. Своевременно выявленные природные очаги заболевания среди животных и проведение дератизационных и дезинсекционных мероприятий предупредят заболевания среди людей.
Особо опасные инфекции представляют исключительную эпидемическую опасность. Меры по профилактике и распространению этих заболеваний закреплены в Международных медико-санитарных правилах, которые были приняты на 22-й сессии Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года.
Подробно о профилактике туляремии читай статью
Особо опасные инфекции (ООИ) — высокозаразные заболевания. Они в кратчайшие сроки способны поразить большую массу населения. Среди них выделены карантинные инфекции, на которые распространяются международные санитарные соглашения.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В последние годы все большее число наших соотечественников отправляются на отдых в дальние страны. Так, по данным Федерального агентства по туризму, более 54 млн российских граждан выезжали за рубеж в 2013 г., что на 13% больше по сравнению с предыдущим годом [7]. Однако не все задумываются о том, что международные поездки, особенно в популярные в настоящее время экзотические страны, могут представлять серьезную опасность для здоровья. К сожалению, представители туристических компаний чаще всего не предупреждают путешественников об эндемичных для разных стран инфекционных заболеваниях.
Медицина путешествий – это наука, изучающая вопросы эпидемиологии, профилактики и лечения лиц, путешествующих внутри страны или за рубежом. К международным организациям, занимающимся медициной путешествий, относятся: Международное общество медицины путешествий (ISTM); Всемирная организация здравоохранения (ВОЗ); Центр по контролю за заболеваемостью и профилактике (CDC); Европейский центр по профилактике и контролю за заболеваниями (ECDC). Данные организации в сотрудничестве с национальными и международными экспертами, врачами, туристическими агентствами, средствами массовой информации проводят исследования, обучение, консультирование в области медицины путешествий. Основная их задача – пропаганда безопасных путешествий [6, 10].
Опыт зарубежных стран свидетельствует о том, что предотвращение случаев инфекционных заболеваний экономически намного более выгодно, чем их лечение [8]. Наиболее значимую роль в ряду профилактических мероприятий при инфекционных заболеваниях играет вакцинопрофилактика.
Согласно санитарным правилам СП 3.4.2318-08, к инфекционным заболеваниям, требующим проведения мероприятий по санитарной охране территории Российской Федерации, относятся натуральная оспа, полиомиелит, вызванный диким полиовирусом, человеческий грипп, вызванный новым подтипом, тяжелый острый респираторный синдром (ТОРС), холера, чума, желтая лихорадка, лихорадка Ласса, болезнь, вызванная вирусом Марбург, болезнь, вызванная вирусом Эбола, малярия (вызванная Plasmodium (P.) falciparum, P. vivax, P. malariae, P. ovale), менингококковая болезнь [13]. От большинства из этих особо опасных инфекций можно защититься с помощью вакцин (табл. 1).
Также очень важно, чтобы выезжающие за рубеж ребенок или взрослый были полностью привиты согласно Национальному календарю профилактических прививок. Такие инфекции, как корь, краснуха, паротит, коклюш, дифтерия, полиомиелит в некоторых странах еще не контролируются полностью.
Желтая лихорадка
Желтая лихорадка – острое арбовирусное заболевание, передаваемое комарами, характеризуется лихорадкой, тяжелой интоксикацией, тромбогеморрагическим синдромом, поражением почек и печени [2]. В основном она поражает людей и обезьян и передается через укусы комаров Aedes. Лекарства от этой болезни нет [1].
Прививка против желтой лихорадки обязательна для выезжающих в эндемичные зоны (Центральная, Западная и Восточная Африка, Центральная и Южная Америка, Карибы), особенно если планируется длительное пребывание с разъездами вне мегаполисов (табл. 2).
Отечественная живая вакцина против желтой лихорадки включена в международный сертификат. Она предназначена для иммунизации детей (с возраста 9 мес.) и взрослых. Вакцинацию детей 4–9 мес. осуществляют при высоком риске заражения. После курса иммуносупрессивной терапии вакцину вводят не ранее чем через 1 год. Вакцину вводят не позднее чем за 10 сут до выезда в эндемичный район. Повторную вакцинацию проводят через 10 лет [5].
Для лиц старше 15 лет прививку при необходимости можно сочетать с вакцинацией против холеры, но при этом иммунный ответ может быть снижен. Для детей до 14 лет интервал после предшествующей прививки против холеры должен быть не менее 3 нед., после других вакцин – не менее 2 мес. При введении вакцины женщине с недиагностированной беременностью ее не прерывают (из 81 известного случая инфекция плода выявлена в 1 наблюдении, развитие плода не страдало ни разу) [5].
Полиомиелит
Полиомиелит – острое вирусное заболевание, характеризующееся поражением нервной системы (преимущественно серого вещества спинного мозга) [2]. В одном из 200 случаев инфицирования развивается паралитическая форма полиомиелита. 5–10% из числа таких парализованных людей умирают из-за наступающего паралича дыхательных мышц [15].
В 2014 г. в мире остаются эндемичными по полиомиелиту 3 страны (Афганистан, Нигерия и Пакистан), в то время как в 1988 г. число таких стран превышало 125. Однако до тех пор пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах [15]. Так, в 2010 г. в Таджикистане – стране, имеющей сертификат региона, свободного от полиомиелита, вспыхнула большая эпидемия данной инфекции, в результате которой было зарегистрировано более 700 паралитических случаев полиомиелита [5]. Обязательна прививка против полиомиелита также для совершающих хадж в Саудовскую Аравию [11].
Для выезжающих в эндемичные по полиомиелиту регионы мира рекомендованы следующие схемы вакцинации:
• вакцинированным в детстве вводится 1 доза полиовакцины;
• лицам, не вакцинированным или с неясным вакцинальным статусом, инактивированная полиовакцина вводится по схеме 0–1–12 мес. или 0–1–2 мес., или 0–1 мес., или 1 доза с последующей ревакцинацией (в зависимости от того, сколько времени остается до выезда в эндемичный по полиомиелиту регион) [5].
Японский энцефалит
Японский энцефалит – одна из наиболее тяжелых трансмиссивных нейроинфекций человека. Заболевание вызывается фильтрующимися нейротропными вирусами, переносчиками которых являются комары. Резервуаром для вируса в природе служат животные и птицы [2]. Японский энцефалит является основной причиной вирусного энцефалита во многих странах Азии, ежегодно вызывая почти 68 тыс. клинических случаев заболевания. Несмотря на то, что симптоматический японский энцефалит встречается редко, показатель летальности среди заболевших энцефалитом может достигать 30%. Необратимые неврологические или психиатрические осложнения могут развиться у 30–50% лиц, переболевших энцефалитом. В 24 странах Юго-Восточной Азии и Западной части Тихого океана существует эндемическая передача японского энцефалита, угрожающая риском заражения более чем 3 млрд человек. Лекарства от этой болезни не существует. Лечение ориентировано на облегчение тяжелых клинических симптомов и оказание больному поддержки с целью преодоления инфекции [16].
Существуют безопасные и эффективные вакцины для профилактики японского энцефалита. Выезжающим в Южную и Юго-Восточную Азию следует сделать прививку от японского энцефалита. К сожалению, в России вакцины против японского энцефалита не зарегистрированы [5].
Корь
Корь – это вирусное заболевание, которое остается одной из ведущих причин детской смертности во многих развивающихся странах. По данным CDC, в 2012 г. в мире было зарегистрировано более 120 тыс. случаев смерти от кори. В результате вспышки кори на Филиппинах в 2014 г. 40 тыс. человек заболели данной инфекцией, из них 70 умерли [9]. В 2010–2012 гг. отмечались множественные заболевания корью непривитых детей и взрослых, выезжавших в страны Европы, Китай и другие регионы [5]. В связи с этим CDC рекомендует всем путешественникам в возрасте от 6 мес. и старше быть защищенными от кори [9].
Для выезжающих в эндемичный по кори регион детям в возрасте от 6 до 12 мес. коревую вакцину вводят однократно с последующей повторной вакцинацией после года. Детям старше 1 года, привитым против кори однократно, необходимо ввести 2-ю дозу вакцины [5].
Гепатит А
Гепатит А – вирусная инфекция с фекально-оральным механизмом передачи, реализуемым водным, пищевым и контактно-бытовым путями распространения. При достаточно выраженной устойчивости возбудителя во внешней среде это обеспечивает широкое распространение заболевания, нередко проявляющегося в виде вспышек.
Вакцинация против гепатита А показана всем путешествующим детям и взрослым, не болевшим данной инфекцией. Особенно она актуальна при выезде в развивающиеся страны, а также при путешествиях по России, особенно если планируется пребывание в сельской местности. Детям эту прививку можно делать с конца первого года жизни, причем повторная прививка через 1 год приводит к формированию пожизненного иммунитета [5].
Брюшной тиф
Брюшной тиф – бактериальная кишечная инфекция, вызываемая сальмонеллой (Salmonella typhi). Единственным источником и резервуаром инфекции является человек. Особую опасность представляют хронические бактерионосители брюшного тифа, которые, оставаясь практически здоровыми, выделяют сальмонеллы в течение продолжительного времени, продолжая при этом посещать общественные места, выполнять свои служебные обязанности, в т. ч. на объектах питания и водоснабжения [2]. За последние годы эпидемии брюшного тифа наблюдались в ряде стран СНГ, в Азии, Африке и Латинской Америке [5, 17]. По данным ВОЗ, ежегодно в мире регистрируется более 21 млн случаев брюшного тифа, из которых 1–4% заканчиваются летальным исходом, чему способствует возрастающая лекарственная устойчивость Salmonella typhi [17].
Вакцинация против брюшного тифа рекомендована всем туристам, выезжающим в Азию, Африку и Латинскую Америку. Вакцины против брюшного тифа, зарегистрированные в России, вводят детям (с 3 лет) и взрослым однократно с последующей ревакцинацией через 3 года [5, 17].
Ветряная оспа
Ветряная оспа – высококонтагиозная вирусная инфекция, которая не контролируется в большинстве развивающихся стран. В связи с этим выезд на курорт с неболевшим ветрянкой ребенком опасен инфицированием. Поэтому, планируя путешествие, желательно сделать эту прививку ребенку начиная с возраста 1 года [3, 5].
Ротавирусная инфекция
Ротавирусная инфекция – острая вирусная кишечная инфекция, которая распространена повсеместно. Поэтому в семьях с ребенком до 1 года, собирающихся за рубеж, вакцинация против ротавирусной инфекции позволит избежать заболевания острым гастроэнтеритом, предупредить который другими способами не удается [3, 5].
Грипп
Во время путешествий в самолетах, аэропортах и других местах скопления людей в гриппозный сезон трудно избежать заражения гриппом. Гриппозные сплит- и субъединичные вакцины можно вводить детям начиная с 6-месячного возраста. С учетом изменчивости вирусов гриппа необходима ежегодная вакцинация против данной инфекции [5].
Клещевой энцефалит
Клещевой энцефалит – тяжелое нейроинфекционное заболевание, часто приводящее к инвалидности или смерти. Вызывается флавивирусом, передается иксодовыми клещами, описаны случаи заражения через парное молоко. Эндемичен в лесных и таежных зонах, регистрируется во многих областях России [2, 5]. Наиболее высокоэндемичными по клещевому энцефалиту территориями являются Уральский, Сибирский, Дальневосточный и Северо-Западный регионы РФ [4].
Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
- полиомиелит
- чума (легочная форма)
- холера
- натуральная оспа
- желтая лихорадка
- лихорадка Эбола и Марбург
- грипп (новый подтип)
- острый респираторный синдром (ТОРС) или Sars.
- сыпной и возвратный тифы
- грипп (новые подтипы)
- полиомиелит
- малярия
- холера
- чума (легочная форма)
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
Особо опасные инфекции
Чума
Чума — острое инфекционное заболевание, относящееся к группе зоонозов. Источником инфекции являются грызуны (крысы, суслики, песчанки и др.) и больной человек. Заболевание протекает в формах бубонной, септической (редко) и легочной. Наиболее опасна легочная форма чумы. Возбудитель инфекции — чумная палочка, устойчивая во внешней среде, хорошо переносящая низкие температуры.
Пути передачи чумы связаны с наличием насекомых (блох и др.) – трансмиссивный. При легочной форме чумы инфекция передается воздушно-капельным путем (при вдыхании капелек мокроты больного человека, содержащей возбудителя чумы).
Симптомы чумы проявляются внезапно через три дня после заражения, при этом наблюдается сильная интоксикация всего организма. На фоне сильного озноба быстро повышается температура до 38—39 “С, появляется сильная головная боль, гиперемия лица, язык покрывается белым налетом. В более тяжелых случаях развиваются бред галлюцинаторного порядка, синюшность и заостренность черт лица с появлением на нем выражения страдания, иногда ужаса. Довольно часто при любой форме чумы наблюдаются многообразные кожные явления: геморрагическое высыпание, пустулезная сыпь и др.
При бубонной форме чумы, возникающей, как правило, при укусе зараженных блох, кардинальным симптомом является бубон, представляющий собой воспаление лимфатических узлов.
Развитие вторичной септической формы чумы у больного с бубонной формой также может сопровождаться многочисленными осложнениями неспецифического характера.
Первичная легочная форма представляет наиболее опасную в эпидемическом отношении и очень тяжелую клиническую форму болезни. Начало ее внезапное: быстро повышается температура тела, появляются кашель и обильное выделение мокроты, которая затем становится кровавой. В разгар болезни характерными симптомами являются общее угнетение, а затем возбужденно-бредовое состояние, высокая температура, наличие признаков пневмонии, рвота с примесью крови, синюшность, одышка. Пульс учащается и становится нитевидным. Общее состояние резко ухудшается, силы больного угасают. Болезнь продолжается 3—5 дней и без лечения заканчивается смертью.
Лечение. Лечение всех форм чумы производится с применением антибиотиков. Назначаются стрептомицин, террамицин и другие антибиотики в отдельности или в сочетании с сульфаниламидами.
Профилактика. В природных очагах проводятся наблюдения за численностью грызунов и переносчиков, обследование их, дератизация в наиболее угрожаемых районах, обследование и вакцинация здорового населения.
Вакцинация осуществляется сухой живой вакциной подкожно или накожно. Развитие иммунитета начинается с 5—7-го дня после однократного введения вакцины.
Холера
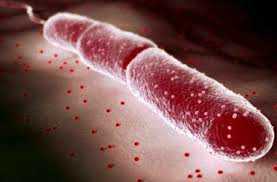
Холера — острая кишечная инфекция, отличающаяся тяжестью клинического течения, высокой летальностью и способностью в короткие сроки принести большое количество жертв. Возбудитель холеры — холерный вибрион, имеющий изогнутую форму в виде запятой и обладающий большой подвижностью. Последние случаи вспышки холеры связаны с новым типом возбудителя — вибрионом Эль-Тор.
Самым опасным путем распространения холеры является водный путь. Это связано с тем, что холерный вибрион может сохраняться в воде на протяжении нескольких месяцев. Холере также свойствен и фекально-оральный механизм передачи.
Инкубационный период холеры составляет от нескольких часов до пяти дней. Она может протекать бессимптомно. Возможны случаи, когда в результате тяжелейших форм заболевания холерой люди умирают в первые дни и даже часы болезни. Диагноз ставится с применением лабораторных методов.
Основные симптомы холеры: внезапный водянистый профузный понос с плавающими хлопьями, напоминающий рисовый отвар, переходящий со временем в кашицеобразный, а затем и в жидкий стул, обильная рвота, уменьшение мочеотделения вследствие потери жидкости, приводящие к состоянию, при котором падает артериальное давление, пульс становится слабым, появляется сильнейшая одышка, синюшность кожных покровов, тонические судороги мышц конечностей. Черты лица больного заостряются, глаза и щеки запавшие, язык и слизистая оболочка рта сухие, голос сиплый, температура тела снижена, кожа холодная на ощупь.
Лечение: массивное внутривенное введение специальных солевых растворов для восполнения потери солей и жидкости у больных. Назначают прием антибиотиков (тетрациклина).
При угрозе заболевания, а также на территориях, где отмечены случаи холеры, проводят иммунизацию населения убитой холерной вакциной подкожно. Иммунитет к холере непродолжителен и недостаточно высокой напряженности, в связи с этим через шесть месяцев проводят ревакцинацию путем однократного введения вакцины в дозе 1 мл.
Сибирская язва
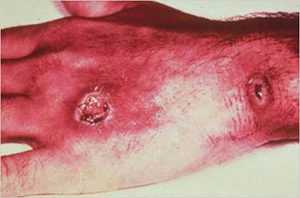
Сибирская язва — типичная зоонозная инфекция. Возбудитель заболевания — толстая неподвижная палочка (бацилла) — имеет капсулу и спору. Споры сибирской язвы сохраняются в почве до 50 лет.
Источник инфекции — домашние животные, крупный рогатый скот, овцы, лошади. Больные животные выделяют возбудителя с мочой и испражнениями.
Пути распространения сибирской язвы разнообразны: контактный, пищевой, трансмиссивный (через укусы кровососущих насекомых — слепня и мухи-жигалки).
Инкубационный период заболевания короткий (2—3 дня). По клиническим формам различают кожную, желудочно-кишечную и легочную сибирскую язву.
При кожной форме сибирской язвы сначала образуется пятно, затем папула, везикула, пустула и язва. Болезнь протекает тяжело и в отдельных случаях заканчивается смертельным исходом.
При желудочно-кишечной форме преобладающими симптомами являются внезапное начало, быстрый подъем температуры тела до 39—40 °С, острые, режущие боли в животе, кровавая рвота с желчью, кровавый понос Обычно болезнь продолжается 3—4 дня и чаще всего заканчивается смертью.
Легочная форма имеет еще более тяжелое течение. Для нее характерны высокая температура тела, нарушения деятельности сердечно-сосудистой системы, сильный кашель с выделением кровавой мокроты. Через 2—3 дня больные погибают.
Лечение. Наиболее успешным является раннее применение специфической противосибиреязвенной сыворотки в сочетании с антибиотиками. При уходе за больными необходимо соблюдать меры личной предосторожности — работать в резиновых перчатках.
Профилактика язвы включает в себя выявление больных животных с назначением карантина, дезинфекцию меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
Натуральная оспа
Клиническое течение оспы начинается с инкубационного периода, длящегося 12—15 дней.
Возможны три формы натуральной оспы:
Легкая форма оспы характеризуется отсутствием сыпи. Общие поражения выражены слабо.
Натуральная оспа обычного типа начинается внезапно с резкого озноба, подъема температуры тела до 39—40 °С, головной боли и резких болей в области крестца и поясницы. Иногда это сопровождается появлением на коже сыпи в виде красных или красно-багровых пятен, узелков. Сыпь локализирована в области внутренней поверхности бедер и нижней части живота, а также в области грудных мышц и верхней внутренней части плеча. Сыпь пропадает через 2—3 дня.
В этот же период снижается температура, самочувствие больного улучшается. После чего появляется оспенная сыпь, которая покрывает все тело и слизистую оболочку носоглотки. В первый момент сыпь имеет характер бледно-розовых плотных пятен, на вершине которых образуется пузырек (пустула). Содержимое пузырька постепенно мутнеет и нагнаивается. В период нагноения больной ощущает подъем температуры и острую боль.
Геморрагическая форма оспы (пурпура) протекает тяжело и часто заканчивается смертью через 3—4 дня после начала заболевания.
Лечение основывается на применении специфического гамма-глобулина. Лечение всех форм оспы начинается с немедленной изоляции больного в боксе или отдельной палате.
Профилактика оспы заключается в поголовной вакцинации детей начиная со второго года жизни и последующих ревакцинациях. В результате этого случаи заболевания оспы практически не встречаются.
При возникновении заболеваний натуральной оспой проводят ревакцинацию населения. Лиц, находившихся в контакте с больным, изолируют на 14 суток в больницу или в развертываемый для этого временный стационар.
Жёлтая лихорадка
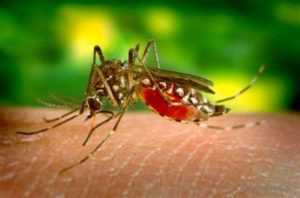
Желтая лихорадка внесена в перечень особо опасных инфекций в Беларусии из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Инкубационный период – 6 дней. Заболевание характеризуется острым началом, лихорадкой, тяжёлой интоксикацией, тромбогеморрогическим синдромом, поражение печени и почек.
Около половины, у которых развивается тяжёлая форма болезни, умирает. Специфического лечения желтой лихорадки не существует.
Вакцинация против желтой лихорадки осуществляется вакцинами, сертифицированным ВОЗ. Иммунитет после вакцинации вырабатывается через 10 дней. Вакцинации подлежат взрослые и дети с 9-месячного возраста.
Прививки против желтой лихорадки в Республике Беларусь проводятся централизованно на базе 19 районной поликлиники г. Минска.(проспект Независимости, 119; контактный телефон 267-07-22. Вакцинация проводится после предъявления справки установленного образца, выданной врачом организации здравоохранения по месту жительства гражданина, об отсутствии противопоказаний к вакцинации.
Список стран, эндемичных по желтой лихорадке
| Ангола | Либерия |
| Аргентина | Мали |
| Бенин | Мавритания |
| Боливия | Нигерия |
| Буркина Фасо | Панама |
| Бурунди | Парагвай |
| Венесуэла | Перу |
| Гамбия | Руанда |
| Габон | Сенегал |
| Гайана | Сьера-Леоне |
| Гана | Судан |
| Гвинея | Южный Судан |
| Гвинея-Бисау | Суринам |
| Экваториальная Гвинея | Тринидад и Табаго |
| Гвиана Французская | Того |
| Камерун | Уганда |
| Кения | Центральная Африканская Республика |
| Колумбия | Чад |
| Конго | Эквадор |
| Демократическая Республика Конго | Эфиопия |
| Кот-д’Ивуар |
При въезде в эти страны каждому путешественнику рекомендуется проведение вакцинации против желтой лихорадки.
Читайте также:


