Полиомиелит у детей помощь
Характеризуется полиомиелит у детей тем, что, на фоне поражения головного и спинного мозга развивается та или иная форма паралича. Каждый второй случай успешно излечивается, но если ребенок попал в другие пятьдесят процентов, то следует ожидать серьезных последствий для его здоровья.
Коварный враг
Полиомиелит у детей опасен развитием всевозможных осложнений. Чаще всего диагностируются следующие аномалии:
- Деформирование рук и ног.
- Атрофирование мышц.
- Прободения.
- Легочные ателектазы.
- Миокардит (интерстиц-ный).
Инкубационный период длится от трех до четырнадцати суток.
Как проявляется заболевание
Коварство вируса заключается в том, что симптомы полиомиелита у детей схожи с признаками простуды. О развитии этого заболевания говорят следующие признаки:
- характерные покашливания;
- заложенный нос;
- болезненные ощущения в горле;
- тошнота, трансформирующаяся в рвоту;
- появление головных болей;
- напряжение в шейных и головных мышцах.
Полиомиелит у детей может быть абортивным и паралитическим.
Эта форма опасного заболевания имеет более специфические признаки, чем те, которые наблюдаются, когда заболевание только развивается. Так, медики отмечают лихорадочные проявления, или же признаки неопасной формы менингита (серозного).
Эта форма, в свою очередь, включает в себя несколько стадий:
- препаралитич-ю (прогрессирует в течение трех суток и характеризуется повышением температуры, появлением головных болей и желудочных расстройств);
- паралитич-ю;
- восстановит-ю;
- остаточн-ю.
Обычно заболевание дает ребенку немного отдохнуть: в течение двух-четырех дней наступает облегчение. Затем температура вновь повышается, появляются болезненные ощущения в области спины, ногах и руках. В некоторых случаях наблюдаются судорожные припадки.
Паралич может наступать на третьи-пятые сутки и держаться от двух до четырнадцати дней.
Паралич поражает в основном конечности. В некоторых случаях обездвиживается туловище. Если наблюдается паралич диафрагмы или шеи, то выздоровление, к сожалению, невозможно.
Как можно помочь
Лечение полиомиелита у детей осуществляется в стационарных условиях. Ребенка помещают в инфекционное отделение.
Если заболевание было обнаружено в препаралитич-й стадии, то пациенту назначается постельный режим. Это необходимо для облегчения состояния, когда заболевание будет прогрессировать.
Лечение полиомиелита у детей предполагает прием эффективных симптоматических препаратов. Чаще всего доктор прописывает малышу прием:
- Жаноснижающих средств.
- Обезболивающих средств.
- Успокоительных средств.
- Антигистам-х средств.
- Аскорбиновой кислоты.
В случае проявления менингальных симптомов врач принимает решение относительно дегидратац-ной терапии.
Назначаются мочегонные препараты. В особо сложных ситуациях назначается спинномозговая пункция. Это необходимо для ликвидации определенного количества ликвора.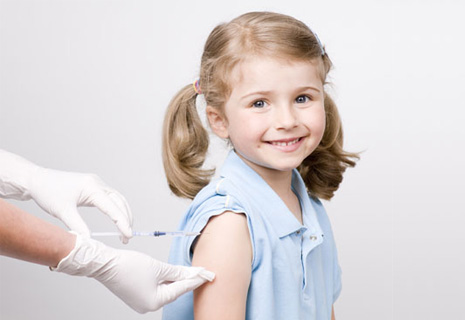
Когда заболевание развивается в паралитич-ю стадию, пациент обязуется соблюдать ортопедический режим. Это необходимо для того чтобы можно было избежать деформирования актуальных участков. Немногим позже назначается ношение специальной обуви.
Если болезненные ощущения никуда не исчезли, то ребенок продолжает прием обезболивающих лекарственных препаратов. Также ему назначаются теплопроцедуры.
Если дыхание и глотательный акт нарушаются, пациента необходимо поместить в отделение реанимации. Когда в дыхательных путях скапливается слизь, то удаление патологических масс происходит при помощи электрического отсоса. Если ситуация того требует, то процедура проводится посредством трахеостомы.
Когда снижается экскурсия грудной клетки и спонтанное дыхание отсутствует, врач обязуется перевести пациента на искуств-е дыхание.
Профилактические мероприятия
Наиболее надежным средством профилактики является вакцинация. Она требует как медицинской, так и психологической подготовки юного пациента.
Малыш должен быть в обязательном порядке осмотрен детским педиатром. Осмотр должен состояться непосредственно перед самой процедурой вакцинации. Врач может выявить противопоказания, осмотреть ребенка на предмет наличия того или иного заболевания. Для подтверждения предварительно поставленного диагноза назначаются анализы.
Подготавливая малыша к необходимости сделать прививку, рекомендуется не забывать и о психологической подготовке.
Так, если прививку предстоит сделать малышу, не достигшему годовалого возраста, родители должны помнить о следующем:
- Нельзя ставить укол спящему малышу.
- Перед процедурой нужно отвлечь пациента (он не должен видеть момент введения препарата).
- Ребенок не должен быть вялым, голодным или сонным.
Прививка может быть сделана в центре бесплатной вакцинации или государственной детской поликлинике.
Важные рекомендации
Пить сырую воду категорически запрещается не только детям, но и взрослым. Не следует и купаться в фонтанах и городских открытых бассейнах. Избегать нужно и подозрительных водоемов с мутной водой.
Следует всегда помнить о том, что предотвратить возникновение и прогрессирование опасного заболевания можно. Избежать страшных последствий можно в том случае, если не утрачивать бдительности и соблюдать все необходимые меры профилактики.
Данное заболевание вызывает симптомы только при тяжелой форме. Ребенка с легким течением полиомиелита можно лечить дома, но если вирус вызывает менингит или паралич, необходима госпитализация. Благодаря вакцинации болезнь удалось ликвидировать во многих странах. В этой статье мы подробно рассмотрим ее лечение.
Как лечить полиомиелит у детей?
Для этого заболевания нет никакого специфического лечения.
Некоторым детям с асептическим менингитом (и всем больным с эпидемическим детским параличом) требуется госпитализация. При детском параличе необходим регулярный контроль за дыханием ребенка. При параличе мочевого пузыря может быть необходима катетеризация, но состояние нормализуется через несколько дней.
Лечение вируса полиомиелита
Терапия проводится в стационаре для инфекционных больных.
В препаралитическом периоде необходим строгий постельный режим, чтобы облегчить дальнейшее течение заболевания. Для лечения используются симптоматические средства (жаропонижающие, болеутоляющие, антигистаминные, седативные и снотворные, аскорбиновая кислота). При появлении менингеальных симптомов и признаков проводится дегидратационная терапия с использованием мочегонных (лазикс в дозе до 1 мг/кг, диакарб по 5 мг/кг в сутки), сульфата магния (0,3 г/кг для одной внутримышечной инъекции в виде 25% раствора), 20 - 40% раствора глюкозы. Иногда прибегают к спинномозговой пункции для удаления части ликвора.
В паралитическом периоде чтобы лечить полиомиелит у малышей необходимо соблюдать ортопедический режим (определенное положение) во избежание ранних контрактур и деформаций пораженных конечностей и участков тела, в дальнейшем - специальная обувь. Сохраняющийся болевой синдром требует продолжения приема болеутоляющих средств, проведения тепловых процедур. Больных с нарушениями дыхания и акта глотания помещают в отделение реанимации и интенсивной терапии. При слабости кашлевого толчка, гиперсекреции и скоплении слизи в дыхательных путях слизь удаляют электроотсосом (в случае необходимости манипуляция производится через трахеостому). При резком снижении экскурсии грудной клетки и отсутствии спонтанного дыхания больного переводят на искусственное дыхание. Тяжелая дисфагия и невозможность глотания заставляют проводить кормление через зонд. Развитие такого осложнения, как пневмония, требует для лечения назначения антибиотиков.
В восстановительном периоде полиомиелита, начиная с 3 - 4-й недели, широко используют для лечения препараты, стимулирующие передачу нервных импульсов в синапсах и нервно-мышечную проводимость (0,05 % раствор прозерина вводят внутримышечно по 0,3 - 1 мл в зависимости от возраста), а также средства, благотворно влияющие на нервную систему и пораженные нейроциты (дибазол по 0,001 - 0,005 г в сутки, витамины группы В, глутаминовая кислота), улучшающие тканевой обмен (церебролизин в виде внутримышечных инъекций по 1-2 мл через 2 - 3 дня, на курс 15 - 20 инъекций, АТФ и др.), биогенные стимуляторы. Обязательным является использование физиотерапии в виде лекарственных ванн, грязевых и парафиновых аппликаций, применение озокерита. Для лечения детского полиомиелита используются душ-массаж, плавание. Путем электрофореза вводят лекарственные вещества с антихолинэстеразной активностью, болеутоляющего действия и др. Применяется электростимуляция, индуктотермия на область пораженных сегментов спинного мозга и мышц. После исчезновения болей дети с ограниченной двигательной функцией могут приступать к занятиям лечебной физкультурой, получать массаж. Курсы физиотерапевтического лечения проводятся вначале не реже 3 раз в год. Общий комплекс лечебных мероприятий должен осуществляться систематически на протяжении не менее 3 лет после острого периода заболевания.
В этом же периоде используют все необходимые способы консервативного ортопедического лечения для предупреждения контрактур и деформаций. С этой целью применяют манжеты, лангеты, специальную аппаратуру.
В резидуальном периоде наряду с физиотерапией, массажем, лечебной гимнастикой и механотерапией в случае необходимости прибегают к оперативному ортопедохирургическому лечению полиомиелита. Так же как и в восстановительном периоде, показано санаторное лечение детей на бальнеогрязевых курортах.
В резидуальном периоде больного переводят из стационара в специализированный санаторий для проведения бальнеотерапии, массажа, ЛФК, морских купаний. В дальнейшем при необходимости проводят ортопедическую коррекцию (протезирование, хирургическое вмешательство).
В качестве зтиотропной терапии возможно применение рекомбинантных интерферонов (реаферон, реальдирон, виферон).
Патогенетическая терапия включает дегидратацию (лазикс, диакарб); применение нестероидных противовоспалительных средств (ибупрофен, индометацин), сосудистых препаратов (трентал), вазоактивных нейрометаболитов (инстенон, актовегин), поливитаминов. В тяжелых случаях используют глюкокортикоиды (дексаметазон, преднизолон). С целью купирования болевого синдрома применяют лечение по Кеньи (теплые влажные обертывания пораженных конечностей до 8 раз в день), УВЧ на пораженные сегменты спинного мозга, электрофорез с новокаином или димексидом.
Для предупреждения развития неспецифических осложнений со стороны верхних дыхательных путей больного укладывают на 5-10 мин в положение с возвышенным ножным концом кровати (угол 30 - 35°) - поза Транделенбурга, производится удаление слизи из дыхательных путей, кормление только через зонд. У больных с дыхательными расстройствами применяют искусственную вентиляцию легких.
Средства лечения полиомиелита у детей
Лечение - симптоматическое, синдромальное в течение 3 – 4 недель. Основными критериями перехода болезни в восстановительный период являются исчезновение симптомов интоксикации, корешковых болевых признаков, нормализация ликвора. Все больные с подозрением на полиомиелит подлежат срочной госпитализации. Лечение детей в условиях боксированного отделения.
Диспансерное наблюдение проводится постоянно в течение всего восстановительного периода (6 – 12 месяцев). Ребенок наблюдается невропатологом, ортопедом, врачом ЛФК в условиях специализированного санатория. Оперативно-ортопедическая коррекция параличей возможна через 3 года после перенесенного полиомиелита. Применение того или иного комплекса лечебных мероприятий зависит от периода болезни, ее формы и тяжести. Непаралитические формы требуют постельного режима и весьма ограниченного количества симптоматических средств.
Лечение полиомиелита по Кеньи (снимает болевой синдром, улучшает кровообращение и устраняет мышечные боли и спазмы): проводят путем предварительного нагревания на водяной бане чистой шерстяной ткани с последующим наложением ее в виде компрессов в течение 30-45 минут до 8-10 раз в день.
Патогенетическая и симптоматическая терапия:
- болеутоляющие (анальгин, парацетамол);
- дегидратационные средства (фуросемид, ацетазоламид);
- глюкокортикоиды – преднизолон по 1 мг/кг в сутки в течение 3-4 нед (в период нарастания параличей при отеке головного мозга);
- витамины группы В.
Физиотерапия противопоказана при бульбарном синдроме с нарушениями ритма дыхания и сердечной деятельности. В паралитическом периоде полиомиелита после нормализации температуры тела с 7 – 12-го дня болезни на зону пораженных сегментов спинного мозга применяют УВЧ, электрофорез с новокаином и/или димексидом (противовоспалительный препарат для наружного применения, оказывает анальгетическое, умеренное противомикробное и фибринолитическое действие; проникая через кожу, повышает проницаемость клеток для лекарств), магнитное поле высокой или ультравысокой частоты в слаботепловых дозировках с продолжительностью воздействия 10 – 12 мин. Паретичные мышцы облучают лампой соллюкс, проводят светолечение.
Критерии перехода в восстановительный период:
- уменьшение болевого синдрома;
- уменьшение вегетативных нарушений;
- постепенное нарастание объема движений в пораженных конечностях.
Изоляция больного полиомиелитом ребенка в течение 40 дней после начала заболевания. Всем контактным непривитым детям проводится экстренная иммунизация живой ослабленной поливалентной вакциной Сэбина (ЖВС) однократно. Если вакцинация противопоказана, то рекомендуется внутримышечное введение донорского иммуноглобулина. Детей, которым не проведена вакцинация, изолируют на 21 день и проводят клиническое наблюдение с термометрией. Проводится текущая и заключительная дезинфекция с использованием хлорсодержащих препаратов. Подлежат обработке кипячением посуда, предметы ухода, игрушки, постельное белье, личная одежда.
Вакцинация проводится с 3 месяцев до 14 – 15 лет живой ослабленной поливалентной вакциной Сэбина в соответствии с календарем прививок. После вакцинации вирус 1-2 недели экскретируется с дыханием и несколько недель – со стулом.
Лечение полиомиелита у детей в восстановительном периоде
Режим постепенно расширяется. Патогенетическая и симптоматическая терапия:
- антихолинэстеразные препараты (прозерин, галантамин, оксазил, калимин) способствуют проведению нервно-мышечного импульса и восстановлению двигательной функции. Назначают последовательными курсами по 3 - 4 нед;
- метаболические средства, антиоксиданты (актовегин, агапурин, витамин Е);
- ноотропы (пантогам, ноотропил, фенибут);
- витамины группы В (В12, B1, В6);
- анаболические стероиды (неробол, ретаболил, метандростенолон).
Физиотерапевтическое лечение полиомиелита: в конце паралитического и начале восстановительного периодов, то есть со 2-3-й недели заболевания, при уменьшении болевого синдрома и стабилизации неврологической симптоматики проводят электрофорез с кальцием, йодом, новокаином, прозерином, электростимуляцию пораженных мышц, горячие укутывания, парафин. Одновременно расширяют объем как активных, так и пассивных движений, то есть проводят ЛФК, легкий массаж.
В восстановительном периоде через 1,5 - 3 мес. и в резидуальном периоде используют водотеплолечение: грязелечение, парафин, озокерит в виде аппликаций на сегментарную зону спинного мозга и на парализованные мышцы.
Для борьбы с контрактурами используют кинезотерапию, плавание, душ-массаж, электрофорез с тренталом и антихолинэстеразными препаратами, ультразвук с гидрокортизоном, массаж, ЛФК. В течение первого года болезни проводят 4 курса физиотерапии, на 2-м году 3 курса, на 3-м году не менее 2-х курсов.
В восстановительном периоде назначают витамины группы В, ноотропные препараты (пирацетам, знцефабол), анти-холинэстеразные средства (прозерин, убретид, оксазил), антиоксиданты (витамины А, С, Е). Медикаментозное лечение сочетают с физиотерапией (продольная или поперечная диатермия; электрофорез с тренталом, папаверином, галантамином или прозерином и калия иодидом), ЛФК, массажем, иглорефлексотерапией.
Профилактика полиомиелита у детей
Профилактика направлена на ограничение распространения заболевания. Больной или подозреваемый на заболевание полиомиелитом подлежит немедленной изоляции. В очаге инфекции проводится заключительная дезинфекция. За лицами, бывшими в контакте с больным, устанавливается наблюдение в течение 20 дней с момента изоляции заболевшего ребенка. В детских дошкольных учреждениях группа детей, бывших в контакте с больным, подлежит карантину сроком на 20 дней. Лечение проводится в инфекционной больнице с соблюдением правил текущей дезинфекции, применяемой по отношению к воз душно-капельным и кишечным инфекциям.
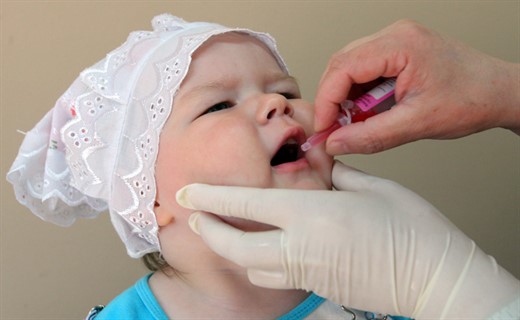
Основой профилактики, направленной на ликвидацию заболевания, является плановая иммунизация детского населения. В нашей стране с этой целью с 1959 г. используют живую поливалентную вакцину, приготовленную советскими учеными М. П. Чумаковым и А. А. Смородинцевым по методу Сейбина из аттенуированного вируса. Она имеет вид сиропа (для маленьких детей) или драже. Вакцинация проводится начиная с трехмесячного возраста и состоит из 3 прививок, производимых через IV2 мес; ревакцинация осуществляется на 2-м, 3-м и 7 - 8-м годах жизни. Вакцина ареактогенна и высокоэффективна.
Неспецифическая профилактика полиомиелита
Включает организацию и осуществление территориального эпидемиологического надзора за всеми случаями острых вялых парезов, работу в очагах.
Изоляция больного продолжается не менее 4 - 6 нед. от начала заболевания. В очаге проводят текущую и заключительную дезинфекцию с использованием дезинфицирующих средств. На контактных накладывают карантин сроком на 21 день с момента изоляции больного; осуществляется осмотр педиатром (ежедневно) и невропатологом (однократно). Всем детям до 5 лет, непривитым или привитым с нарушением календаря профилактических прививок, проводят экстренную иммунизацию ОПВ.
Специфическая профилактика полиомиелита
Для нее используют два типа вакцин: живую оральную полиомиелитную вакцину (ОПВ) и инактивированную вакцину. Обе вакцины могут быть поливалентными, т. е. содержать все 3 типа вируса, или моновалентными. Моновалентные вакцины рекомендуется использовать при эпидемических вспышках, вызванных одним из серотипов вируса.
Плановая вакцинация проводится живой оральной поливалентной вакциной Сэйбина (ОПВ), которая вызывает выработку гуморального иммунитета, а также секреторного IgA в кишечнике. Вакцинацию начинают с 3 мес. и проводят трехкратно с интервалом в 1 мес. Первую ревакцинацию осуществляют в 18 мес., вторую - в 24 мес., третью - в 6 лет.
Инактивированная вакцина Солка вводится 3-кратно внутримышечно и вызывает выработку только гуморального иммунитета. В настоящее время чаще используется моновакцина ("Imovax polio"), либо комбинированная (против дифтерии, столбняка, коклюша и полиомиелита) - "Тетракок" фирмы "Смит Кляйн Бичем".
Прогноз лечения. Клиническая форма и развитие осложнений определяют прогноз заболевания. Менингитная форма, как правило, заканчивается благоприятно. Спинальная форма в 60 - 80% случаев приводит к развитию парезов и параличей с атрофией мышц и определенной степенью функциональной недостаточности. Летальный исход возможен при бульбарной и спинальных формах, протекающих с нарушением дыхания. В этих случаях непосредственной причиной смерти может явиться и присоединившаяся пневмония.
Доктор Комаровский о полиомиелите: видео

На Филиппинах сохраняется риск увеличения заболеваемости пол.
На сегодняшний день, благодаря всемирной кампании по ликвидации полиомиелита на планете, в развитых странах это заболевание является чрезвычайно редким. Однако, в ряде развивающихся стран с жарким климатом - таких, как Афганистан, Пакистан, Таджикистан и некоторых африканских странах, люди до сих пор страдают и умирают от этой инфекционной болезни.
Вирус полиомиелита относится к роду энтеровирусов и передается фекально-оральным или оральным путем. После начала Глобальной инициативы по ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) в 1988 году полиомиелит в 1991 году был ликвидирован в Северной и Южной Америке. Две страны, которые еще не достигли статуса ликвидации, - это Пакистан и Афганистан. Вспышки дикого полиовируса были зарегистрированы в Африке и на Ближнем Востоке, с последующим контролем к 2015 году. Несмотря на эту глобальную кампанию, угроза заражения путешественников по-прежнему сохраняется, в основном в Южной Азии и Западной Африке.
Центр по контролю и профилактике заболеваний (CDC) настоятельно рекомендует принимать меры профилактики, если Вам предстоит путешествие в страну, неблагополучную по полиомиелиту.
Если Вы ранее прошли полный курс вакцинации против полиомиелита, то перед поездкой в страну, неблагополучную по полиомиелиту, Вам следует получить одну бустерную дозу вакцины.
Симптомы полиомиелита
Хотя полиомиелит может приводить к параличу и смерти, подавляющее большинство людей, которые заражены вирусом полиомиелита, не имеют никаких симптомов болезни и никогда не узнают, что они были инфицированы. У пациентов с симптомами будет легкое лихорадочное заболевание с последующим острым вялым параличом одной или нескольких конечностей, или менингитом. Возможна дыхательная недостаточность. Считается, что постполиомиелитический синдром представляет собой ухудшение существующей мышечной слабости, утомляемости и боли, для которых другие этиологии были исключены. Это состояние, причина которого является спорной, развивается у 20 - 85% пациентов и может манифестировать спустя десятилетия после первичной инфекции.
Не все штаммы полиовирусов вызывают паралич. Такие штаммы называются непаралитическими полиовирусами и обычно проявляются гриппоподобными симптомами, характерными для других вирусных болезней.
Симптомы длятся от одного до 10 дней и включают в себя:
- Лихорадку
- Боль в горле
- Головную боль
- Рвоту
- Слабость
- Боль, скованность или тугоподвижность в спине, шее, руках или ногах
- Менингит
В редких случаях инфекция полиомиелита приводит к паралитическому полиомиелиту - наиболее тяжелой форме заболевания. Различают несколько типов паралитического полиомиелита в зависимости от локализации поражений: спинной мозг (спинальная форма полиомиелита), ствол головного мозга (бульбарная форма полиомиелита) или оба этих образования (бульбоспинальная форма полиомиелита).
Начальные симптомы паралитического полиомиелита - такие, как лихорадка и головная боль, часто напоминают непаралитический полиомиелит. Однако, уже в течение первой недели болезни начинают появляться характерные симптомы паралитического полиомиелита:
Постполиомиелитный синдром
Во всем мире следует прекратить вакцинацию детей против од.
- Прогрессирующая мышечная слабость и боль
- Общая разбитость и усталость после минимальных нагрузок
- Атрофия мышц
- Нарушения дыхания и глотания
- Нарушения дыхания во сне, особенно ночное апноэ
- Плохая переносимость низких температур
- Когнитивные нарушения - такие, как снижение концентрации внимания и трудности с запоминанием
- Депрессия или перепады настроения
Обязательно посетите своего врача перед поездкой в страну, неблагополучную по полиомиелиту.
Кроме того, обратитесь к врачу, если:
Пути заражения полиомиелитом
Полиовирус поражает только людей и попадает в окружающую среду с фекалиями зараженных людей. Вирус полиомиелита распространяется, в основном, фекально-оральным путем, особенно - в районах с неблагоприятными санитарными условиями.
Вирус полиомиелита может передаваться через зараженную воду, пищу или через прямой контакт с инфицированным человеком. Полиомиелит является чрезвычайно заразным, и все, кто проживает в доме с недавно инфицированным человеком, могут заразиться. Люди, инфицированные вирусом полиомиелита, могут выделять вирус в окружающую среду в течение нескольких недель с фекалиями.
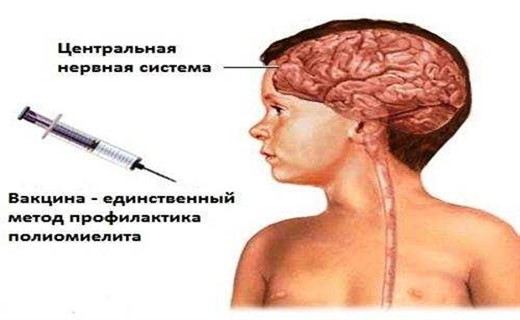
Полиовирус - это безоболочечный одноцепочечный РНК-содержащий вирус трех типов (1, 2 и 3). Вирус обычно проникает в организм через ротоглотку и размножается в лимфатической ткани. В очень небольшом проценте случаев вирус проникнет в ЦНС.
Факторы риска
Наибольшему риску заражения полиомиелитом подвержены люди, невакцинированные против этой болезни. В районах с плохими санитарными условиями и нерегулярной вакцинацией заражаются полиовирусом все слои населения, но наиболее уязвимыми перед этой болезнью оказываются беременные женщины, дети и люди с ослабленной иммунной системой. Именно у них чаще всего после инфицирования полиомиелитом развиваются параличи.
При отсутствии прививок следующие факторы увеличивают риск болезни:
Тяжелый стресс или напряженная физическая активность во время инфицирования вирусом полиомиелита; эти факторы могут подавлять иммунную систему и способствовать развитию болезни.
Осложнения полиомиелита
Кампания по ликвидации полиомиелита, проводимая Всемирной .
Диагностика
Нередко врачу достаточно физикального осмотра и сбора анамнеза для уверенной постановки диагноза полиомиелит. Такие симптомы, как тугоподвижность шеи и спины, патологические рефлексы, затруднения глотания и дыхания, недвусмысленно указывают на перенесенный полиомиелит.
Для подтверждения диагноза врачу может потребоваться мазок из носоглотки, кал или спинномозговая жидкость – он отправит эти материалы на вирусологическое исследование с целью выявить наличие в них вируса полиомиелита.
Полиовирус может быть выделен из секрета ротоглотки через 1 неделю после появления симптомов или из кала до 4 недель после появления симптомов. Исследования спинно-мозговой жидкости при попытках выделения вируса или идентификации ПЦР редко бывают положительными.
Лечение полиомиелита
- Постельный режим
- Обезболивающие препараты
- Искусственная вентиляция легких
- Посильные физические упражнения (физиотерапия, лечебная гимнастика), для профилактики деформации и потери мышечных функций
- Лечебная диета
Профилактика полиомиелита
Несмотря на определенную эффективность санитарных условий и личной гигиены, наиболее эффективным способом предотвращения распространения полиомиелита является вакцинация.
В настоящее время дети в Российской Федерации, согласно Национальному календарю прививок, получают две дозы инактивированной полиомиелитной вакцины (ИПВ) (V1 в 3 месяца, V2 в 4,5 месяца) и четыре дозы живой полиомиелитной вакцины (ОПВ) (V3 в 6 месяцев, R1 в 18 месяцев, R2 в 20 месяцев и R3 в 14 лет) или 4 дозы ИПВ (в 3, 4-4,5, 5-6 и 18 мес.) + 2 дозы ОПВ (в 20 мес. и 14 лет). Помимо этого могут применяться туровые (дополнительные) дозы вакцины при ухудшении эпидемической обстановки или снижении процента охвата вакцинацией.
Доступны две эффективные вакцины: инактивированная полиомиелитная вакцина (ИПВ) была введена в практику в 1955 году и живая пероральная полиомиелитная вакцина (ОПВ) появилась в 1960-х годах. ОПВ может вызывать вакциноассоциированный паралитический полиомиелит. ОПВ по-прежнему используется в странах, где циркулирует дикий полиовирус, в целях ликвидации полиомиелита.
Введение всем детям из эндемичных районов в возрасте до 5 .
Симптомы аллергической реакции, как правило, развиваются в течение от нескольких минут до нескольких часов после введения прививки и могут включать в себя:
- Затрудненное дыхание
- Слабость
- Осиплость голоса, или свистящее дыхание
- Сердцебиение
- Крапивницу
- Головокружение
- Чрезвычайную бледность
- Отек гортани
Если у Вас или Вашего ребенока возникла аллергическая реакция после введения вакцины, следует незамедлительно обратиться за медицинской помощью.
Для уменьшения количества болезненных инъекций, в настоящее время все чаще создаются и применяются многокомпонентные вакцины. К примеру, Пентаксим (АаКДС + ИПВ + ХИБ) или Инфанрикс Гекса ( АаКДС + ИПВ + гепатит В + ХИБ). Эти вакцины не всегда доступны по полису ОМС, и получить их можно в частном медицинском центре.
Частота побочных реакций при введении комбинированных вакцин практически не отличается от таковой при введении аналогичных раздельных вакцин. Об этом подробнее можно прочесть здесь
У двоих детей из юго-западной Украины развилась паралитиче.
В Российской Федерации практически все взрослые были привиты против полиомиелита в детстве. Поэтому при планировании поездки в неблагополучный по полиомиелиту район взрослому человеку, получившему в детстве полный курс вацинации от полиомиелита, следует ввести лишь одну дозу ИПВ или ОПВ, гарантирующую пожизненный иммунитет.
Однако, тем взрослым, которые не были полностью привиты в детстве, показана трехкратная иммунизация против полиомиелита, по схеме 0 – 1(2) – 14 месяцев.
Читайте также:


