Резервуаром возбудителя сибирского клещевого тифа являются
Описание заболевания

Сыпной тиф – это болезнь инфекционного происхождения из разновидностей риккетсиозов, вызванная укусами клещей, характеризующаяся относительно легким течением с поражением преимущественно лимфатических узлов и кожными высыпаниями. Другими названиями заболевания, которые встречаются в медицинской практике и быту могут быть: клещевой риккетсиоз, сибирский клещевой сыпной тиф, восточный сыпной тиф.
Заболевание относится к типичным зоонозам, потому что циркуляция возбудителя и заболеваемость регистрируется только среди мелких грызунов в природных условиях. Это могут быть суслики, хомяки, полевые мыши, бурундуки, полевки. Человек попадает в этот природный круг случайно после укуса клеща. Поэтому клещевой сыпной тиф относится к заболеваниям с природной очаговостью и привязан к определенным территориям, где постоянно циркулируют возбудители. Это некоторые области Сибири, Красноярский, Хабаровский, Приморский край, Туркмения, Армения, Казахстан, Монголия.
Переносчиками инфекции между здоровыми и больными животными являются иксодовые клещи. Распространенность заболевания в природных условиях настолько широка, что каждый пятый представитель клещей оказывается инфицированным. Это объясняет достаточно высокую частоту случаев клещевого сыпного тифа среди людей, проживающих в пандемичных зонах. Она составляет в среднем 200-300 случаев на 100 тысяч населения за год. Значительное количество жителей обладают стойким естественным иммунитетом, поэтому болеют в основном приезжие и лица с ослабленным иммунитетом.
Патогенез заболевания определяют патогенные свойства риккетсий. Они попадают в организм человека через рану кожи, которая остается после укуса клеща. Это место называют первичным аффектом, так как здесь возникают первые воспалительные изменения при контакте тканей с возбудителями. При этом происходит распространение патогенов по лимфатическим путям в коллекторы лимфатических узлов регионарного порядка. Результатом таких процессов может стать лимфангоит рядом с первичным аффектом, и увеличение лимфоузлов. В них происходит размножение риккетсий с регулярным выбросом в системный кровоток и разнесением по всему организму.
Особенность инфекционных агентов при клещевом сыпном тифе в сохранении тропности к эндотелию сосудов, как при эпидемическом сыпном тифе, но значительно меньшими патогенно-токсигенными свойствами. Основными патогенетическими звеньями заболевания являются микроциркуляторные расстройства в результате поражения капилляров, воспаления в них и повышенной проницаемости, а также незначительная интоксикация, возникающая при разрушении возбудителей иммунными клетками организма. Поэтому их распространение в организме протекает относительно благоприятно и никогда не вызывает тяжелых осложнений.
Симптомы клещевого сыпного тифа
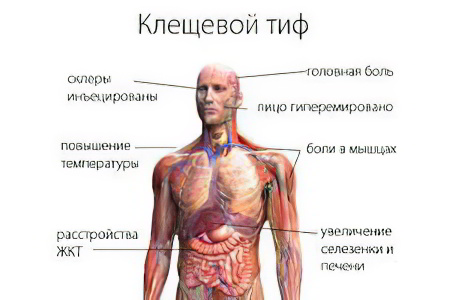
Период инкубации возбудителей клещевого сыпного тифа, который длится с момента укуса клеща до появления первых проявлений болезни, составляет от 3-4 дней до недели. В это время, кроме незначительного воспаления кожи в месте укуса, больных ничего более не беспокоит. Клиническая картина развивается внезапно и достаточно остро.
При этом появляются такие симптомы сыпного тифа:
Гипертермическая реакция. В большинстве случаев температура гектическая (39%С и более), постоянная или перемежающая. Длительность лихорадочного периода может составлять до двух недель, если не лечить больного. Через несколько дней после появления цифры температуры немного снижаются, она приобретает постоянство;
Легкий озноб с мышечными и головными болями. Возникают синхронно с гипертермией и уменьшаются с её снижением;
Умеренная одутловатость лица на фоне его гиперемии;
Инфильтративно-воспалительные изменения мягких тканей в зоне укуса клеща – первичный аффект. Его никогда не должно быть после укуса клеща, который не инфицирован патогенными риккетсиями. Само место укуса превращается в небольшую язву под черным струпом, а вокруг него расположена 2-х-3-х миллиметровая полоска гиперемии кожи;
Гиперемия конъюнктивы и слизистой ротоглотки с усиленным и застойным сосудистым рисунком;
Кожная сыпь. Представлена истинным полиморфизмом первичных элементов: розеолы, мелкие папулы, пятна, диаметром до нескольких миллиметров. Их появление отмечается на 4-5 день после появления температуры. Характерны постоянные подсыпания новых элементов. Геморрагическая сыпь не характерна. Первые высыпания появляются на коже конечностей, откуда происходит их распространение на другие участки;
Увеличение лимфатических узлов, в первую очередь, регионарных по отношению к месту укуса;
Тахикардия или брадикардия. Аритмии возникают редко. Артериальное давление может незначительно снижаться;
Симптомы поражения нервной системы: заторможенность, головная боль, апатия, нарушения сна. Помрачение сознания и менингеальные признаки возникают крайне редко.
Возбудитель клещевого сыпного тифа
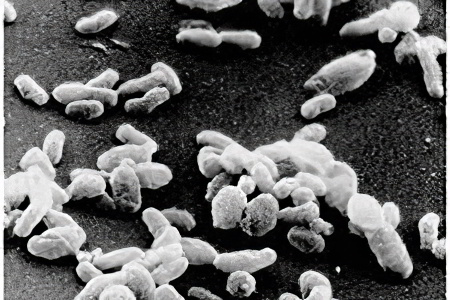
Клещевой сыпной тиф вызывается патогенными микроорганизмами из группы риккетсий. Конкретный их вид – Rickettsia sibirica. Она обладает общими свойствами, характерными для всех представителей риккетсий. Единственное отличие – умеренные вирулентные способности. Поэтому её попадание в организм не вызывает тяжелых проявлений.
По морфологическому строению Rickettsia sibirica представляет собой грамотрицательную палочку с аэробным типом метаболизма. Единственным природным резервуаром для нее является организм грызунов. Иксодовые клещи выполняют роль переносчика инфекции, что обеспечивает её постоянную циркуляцию на определенной территории. Этот вид риккетсий очень устойчив во внешней среде по отношению к действию высоких и низких температур. Разные штаммы могут обладать различными вирулентными и патогенными свойствами, определяя клиническое течение болезни.
В большинстве случаев заболевания Rickettsia sibirica своевременно верифицируется иммунными клетками организма. Её разрушение не вызывает освобождения опасных эндотоксинов. Это позволяет организму самостоятельно справится с патогеном, даже при отсутствии лечения. В результате возникает стойкий иммунитет в виде антител к антигенным компонентам данного вида риккетсий, который остается пожизненно.
Профилактика клещевого сыпного тифа
Предотвратить клещевой сыпной тиф может помочь такой комплекс неспецифических профилактических мероприятий:
Борьба с грызунами;
Предотвращение укусов клещей во время пребывания в очагах, пандемичных по клещевому сыпному тифу: использование отпугивающих средств химической природы и эфирных масел, одежда должна максимально закрывать открытые части тела, периодические осмотры поверхности одежды с целью обнаружения и удаления клещей;
Прием тетрациклина в лечебных дозах при развитии на месте укуса клеща первичного аффекта;
Специфической профилактики клещевого сыпного тифа не существует.

Клещевой риккетсиоз (клещевой риккетсиоз североазиатский) – инфекционное природно-очаговое заболевание, вызываемое Rickettsia sibirica, характеризующееся лихорадочным состоянием, первичным очагом, увеличением регионарных лимфатических узлов, сыпью. Возбудитель инфекции – R. sibirica – грамотрицательные бактерии, имеющие палочковидную форму, культивируются в желточных оболочках куриных эмбрионов, в культурах клеток. Размножаются в цитоплазме и ядре поражаемых клеток. Риккетсии малоустойчивы к нагреванию, неустойчивы к действию дезинфицирующих средств. Риккетсии клещевого сыпного тифа являются обитателями иксодовых клещей различных видов. Экспериментально заболевание воспроизводится у морских свинок-самцов, золотистых хомячков, белых мышей. Клещевой риккетсиоз встречается только на определенных географических территориях в Сибири и на Дальнем Востоке.
Основным источником и переносчиком возбудителя являются естественно зараженные иксодовые клещи, которые способны к длительному сохранению риккетсий и к передаче их потомству. Заражение человека происходит только в результате присасывания зараженных риккетсиями клещей. Инфицирование происходит только трансмиссивным путем, поэтому больные опасности для окружающих не представляют. В месте входных ворот происходит размножение возбудителя. Риккетсии попадают в кровь, поражают преимущественно сосуды кожи и головного мозга, вызывая симптомы лихорадки с сыпью; летальные исходы не отмечаются. У переболевших вырабатывается прочный иммунитет. Рецидивов и повторных заболеваний не наблюдается. Микробиологическая диагностика основана на серологическом методе: РНГА, РСК, РИФ. Разработан ИФА. Лечениепроводится антибиотиками тетрациклинового ряда. Профилактика включает комплекс мероприятий: индивидуальная защита от нападения и присасывания клещей, уничтожение клещей. Специфическая профилактика не разработана.
№ 35
1.Антибиотики.- химиотерапевтические вещества, продуцируемые микроорганизмами,
животными клетками, растениями, а также их производные и синтетические продукты, которые обладают избирательной способностью угнетать и задерживать рост микроорганизмов, а также подавлять развитие злокачественных новообразований.
История открытия: 1896 г. – Б. Гозио из жидкости, содержащей культуру грибка из рода Penicillium (Penicillium brevicompactum), выделил кристаллическое соединение – микофеноловую кислоту, подавляющую рост бактерий сибирской язвы.
1899 г. – Р. Эммерих и О. Лоу сообщили об антибиотическом соединении, образуемом бактериями Pseudomonas pyocyanea, и назвали его пиоцианазой; препарат использовался как местный антисептик.
1929 г. – А. Флеминг открыл пенициллин, однако ему не удалось выделить достаточно стабильный "экстракт".
1937 г. – М. Вельш описал первый антибиотик стрептомицетного происхождения – актиномицетин.
1939г.–Н.А. Красильников и А.И. Кореняко получили мицетин; Р. Дюбо – тиротрицин.
1940г.–Э. Чейн выделил пенициллин в кристаллическом виде. 1942г.–З. Ваксман впервые ввел термин "антибиотик".
Источники антибиотиков.Основными продуцентами природных антибиотиков являются микроорганизмы, которые, находясь в своей естественной среде (в основном, в почве), синтезируют антибиотики в качестве средства выживания в борьбе за существование. Животные и растительные клетки также могут вырабатывать некоторые вещества с селективным антимикробным действием (например, фитонциды), однако широкого применения в медицине в качестве продуцентов антибиотиков они не получили.Т.о., основными источниками получения природных и полусинтетических антибиотиков стали:
• Актиномицеты (особенно стрептомицеты) — ветвящиеся бактерии. Они синтезируют большинство природных антибиотиков (80 %).
• Плесневые грибы — синтезируют природные бета-лактамы (грибы рода Cephalosporium и Penicillium)H фузидиевую кислоту.
• Типичные бактерии — например, эубактерии, бациллы, псевдомонады — продуцируют бацитрацин, полимиксины и другие вещества, обладающие антибактериальным действием.
2.Иммунные сыворотки. Классификация. Получение, очистка. Применение.Иммунные сыворотки: иммунологические препараты на основе антител.
1.Антитоксические - сыворотки против дифтерии, столбняка, ботулизма, газовой гангрены, т.е. сыворотки, содержащие в качестве антител антитоксины, которые нейтрализуют специфические токсины.
2.Антибактериальные - сыворотки, содержащие агглютинины, преципитины, комплементсвязывающие антитела к возбудителям брюшного тифа, дизентерии, чумы, коклюша.
3.Противовирусные сыворотки (коревая, гриппозная, антирабическая) содержат вируснейтрализующие, комплементсвязывающие противовирусные антитела.
получают путем гипериммунизации животных специфическим антигеном с последующим, в период максимального антителообразования, выделением из крови иммунной сыворотки. ИС, полученные от животных, называют гетерогенными, так как они содержат чужеродные белки. Для получения гомологичных нечужеродных используют сыворотки переболевших людей или специально иммунизированных людей-доноров, содержащие антитела к ряду возбудителей инфекционных болезней вследствие вакцинации или перенесенного заболевания.
Нативные иммунные сыворотки содержат ненужные белки (альбумин), из этих сывороток выделяют и подвергают очистке специфические белки- иммуноглобулины.
Методы очистки: 1.осаждение спиртом, 2.ацетоном на холоде,3. обработка ферментами. Иммунные сыворотки создают пассивный специфический иммунитет сразу после введения. Применяют с лечебной и профилактической целью. Для лечения токсинемических инфекций (столбняк, ботулизм, дифтерия, газовая гангрена), для лечения бактериальных и вирусных инфекций (корь, краснуха, чума, сибирская язва). С лечебной целью сывороточные препараты в/м. Профилактически: в/м лицам, имевшим контакт с больным, для создания пассивного иммунитета.
3.Возбудитель гриппа. Таксономия. Характеристика. Лабораторная диагностика. Специфическая профилактика и лечение.Грипп – острое респираторное заболевание, характеризующееся поражением слизистых оболочек верхних дыхательных путей, лихорадкой, симптомами общей интоксикации, нарушением деятельности сердечно-сосудистой и нервной систем. Грипп отличается склонностью к эпидемическому и пандемическому распространению благодаря высокой контагиозности и изменчивости возбудителя. Таксономия: род Influenzavirus -вирусы гриппа типов А и В, род Influenza С представлен вирусом гриппа типаС.,классификация: РНК-содержащие вирусы относятся к семейству Orthomyxoviridae (от греч. orthos – правильный, туха – слизь). Семейство включает два рода.Лабораторная диагностика. Материалом для обнаружения вируса или вирусного антигена служат мазки-отпечатки со слизистой оболочки носовой полости, отделяемое носоглотки, при летальных исходах – кусочки легочной ткани или мозга. Экспресс-диагностика основана на выявлении вирусного антигена с помощью РИФ; разработана тест-система для ИФА. Для выделения вирусов используют куриные эмбрионы. Индикацию вирусов гриппа осуществляют при постановке реакции гемагглюти-нации. Идентифицируют выделенные вирусы поэтапно: типовую принадлежность определяют с помощью РСК, подтип – РТГА. Серодиагностику проводят с помощью РСК, РТГА, РН в культуре клеток, реакции преципитации в геле, ИФА. Специфическая профилактика и лечение. Для специфической профилактики используют живые и инактивированные вакцины из вирусов гриппа A (H1N1), A (H3N2) и В, культивируемых в куриных эмбрионах. Существует три типа инактивированных вакцин: вирионные (корпускулярные); расщепленные, в которых структурные компоненты вириона разъединены с помощью детергентов; субъединичные, содержащие только гемагглютинин и нейраминидазу. Вакцину из трех вирусов гриппа вводят интра-назально в одной прививочной дозе по специальной схеме. Вакцинация показана определенным контингентам, имеющим высокий риск заражения. Проходит испытания культуральная инактивированная вакцина. Ведутся разработки по созданию гриппозных вакцин нового поколения: синтетических, генноинженерных. К сожалению, в отдельные годы отмечается довольно низкая эффективность вакцинации вследствие высокой изменчивости вирусов гриппа. Для лечения, а также экстренной профилактики гриппа применяют химиотерапевтические противовирусные препараты (ремантадин, виразол, арбидол и др.), препараты интерферона и иммуномодуляторы (дибазол, левамизол и др.). При тяжелом течении гриппа, особенно у детей, показано применение донорского противогриппозного иммуноглобулина, а также препаратов, являющихся ингибиторами клеточных протеаз: гордокса, контрикала, аминокапроновой кислоты. Морфология и химический состав.Вирионы имеют сферическую форму. Сердцевина содержит однонитчатую линейную фрагментированную минус-нитевую РНК, белковый капсид, окруженный дополнительной мембраной – слоем матриксного белка. Культивирование. Для культивирования используют куриные эмбрионы, культуры клеток, иногда лабораторных животных. Эпидемиология. Источником -больной человек с клинически выраженной или бессимптомной формой. Путь передачи – воздушно-капельный (при разговоре, кашле, чиханье). Для гриппа характерны острое начало, высокая температура тела, общая интоксикация, выражающаяся в недомогании, головной боли, боли в глазных яблоках, поражение дыхательных путей различной степени тяжести. Лихорадочное состояние при гриппе без осложнений продолжается не более 5-6 дней.
№ 36
1.Стадии развития и характерные признаки инфекционной болезни.Под инфекционной болезнью следует понимать индивидуальный случай определяемого лабораторно и/или клинически инфекционного состояния данного макроорганизма, обусловленного действием микробов и их токсинов, и сопровождающегося различными степенями нарушения гомеостаза. Это частный случай проявления инфекционного процесса у данного конкретного индивидуума. Для инфекционного заболевания характерны определенные стадии развития:
1. Инкубационный период — время, которое проходит с момента заражения до начала клинических проявлений болезни. 2. Продромальный период — время появления первых клинических симптомов общего характера, неспецифических для данного заболевания, например слабость, быстрая утомляемость, отсутствие аппетита и т. д.; 3. Период острых проявлений заболевания — разгар болезни. В это время проявляются типичные для данного заболевания симптомы: температурная кривая, высыпания, местные поражения и т. п.; 4. Период реконвалесценции — период угасания и исчезновения типичных симптомов и клинического выздоровления. Заразность инфекционной болезни — свойство передавать возбудителя от инфицированного к здоровому восприимчивому организму. Инфекционные болезни характеризуются воспроизводством (размножением) заразного начала, способного вызвать инфекцию у восприимчивого организма.
2.Препараты иммуноглобулинов. Получение, очистка, показания к применению.Нативные иммунные сыворотки содержат ненужные белки (альбумин), из этих сывороток выделяют и подвергают очистке специфические белки- иммуноглобулины.
Иммуноглобулины, иммунные сыворотки подразделяют на: 1.Антитоксические - сыворотки против дифтерии, столбняка, ботулизма, газовой гангрены, т.е. сыворотки, содержащие в качестве антител антитоксины, которые нейтрализуют специфические токсины. 2.Антибактериальные - сыворотки, содержащие агглютинины, преципитины, комплементсвязывающие антитела к возбудителям брюшного тифа, дизентерии, чумы, коклюша.3.Противовирусные сыворотки (коревая, гриппозная, антирабическая) содержат вируснейтрализующие, комплементсвязывающие противовирусные антитела.Методы очистки: осаждение спиртом, ацетоном на холоде, обработка ферментами, аффинная хроматография, ультрафильтрация. Активность иммуноглобулинов выражают в антитоксических единицах, в титрах вируснейтрализующей, гемагглютинирующей, агглютинирующей активности, т.е. тем наименьшим количеством антител, которое вызывает видимую реакцию с определенным количеством специфического антигена. Иммуноглобулины создают пассивный специфический иммунитет сразу после введения. Применяют с лечебной и профилактической целью. Для лечения токсинемических инфекций (столбняк, ботулизм, дифтерия, газовая гангрена), а также для лечения бактериальных и вирусных инфекций (корь, краснуха, чума, сибирская язва). С лечебной целью сывороточные препараты в/м. Профилактически: в/м лицам, имевшим контакт с больным, для создания пассивного иммунитета.
При необходимости экстренного создания иммунитета, для лечения развивающейся инфекции применяют иммуноглобулины, содержащие готовые антитела.
3.Возбудитель бешенства. Таксономия. Характеристика. Лабораторная диагностика. Специфическая профилактика.Бешенство особо опасная инфекционная болезнь человека и теплокровных животных, передающаяся при контакте с инфицированным животным, характеризующаяся поражением ЦНС и смертельным исходом. Таксономия. Возбудитель бешенства – РНК-содержащий вирус, относится к семейству Rhabdoviridae, роду Lyssavirus. Лабораторная диагностика. Лабораторные исследования проводят посмертно. В качестве исследуемого материала используют кусочки головного и спинного мозга, подчелюстные слюнные железы согласно правилам, предусмотренным для работы с особо опасным инфекционным материалом. Экспресс-диагностика основана на обнаружении специфического антигена с помощью РИФ и ИФА и телец Бабеша.Нефи. Выделяют вирус с помощью биопробы на белых мышах.
Специфическая профилактика и лечение. Вакцины, полученные из мозга зараженных животных – кроликов, овец, могут вызывать осложнения, поэтому их используют редко. В нашей стране применяют антирабическую культуральную концентрированную вакцину, полученную из штамма Внуково-32 (происходит от фиксированного вируса Пастера), инактивированную УФ- или гамма-лучами. Лечебно-профилактической вакцинации подвергают лиц, укушенных или ослюненных больными или подозрительными на бешенство животными. Прививки необходимо начинать как можно раньше после укуса. В тяжелых случаях применяют комбинированное введение антирабического иммуноглобулина и вакцины. Разрабатываются генно-инженерные антирабические вакцины. Лечение симптоматическое.
Морфология и химический состав. Вирионы пулевидной формы, состоят из сердцевины, окруженной липопротеидной оболочкой с шипиками гликопро-теидной природы. РНК – однонитчатая, минус-нитевая.
Культивирование. Вирус бешенства культивируют в мозговой ткани белых мышей, кроликов, крыс и др. У зараженных животных развиваются параличи конечностей, затем они погибают. Вирус бешенства может быть адаптирован к первичным и перевиваемым культурам клеток и куриным эмбрионам.. Эпидемиология. Человек является случайным звеном в эпидемическом процессе и не принимает участия в циркуляции вируса в природе. Вирус бешенства накапливается и выделяется через слюнные железы животного во время болезни и в последние дни инкубационного периода. Механизм передачи возбудителя – прямой контактный, в основном при укусах, в меньшей степени при обильном ослюнении кожи, имеющей царапины и ссадины. Роль больного человека как источника инфекции минимальна, хотя слюна его и содержит вирус бешенства. Патогенез и клиническая картина. Вирус бешенства обладает выраженными нейротропными свойствами. Из места внедрения вирусы поступают в ЦНС по периферическим нервным волокнам, размножаются в ней, а затем распространяются центробежно, поражая всю нервную систему, выделяются со слюной в окружающую среду. В клинической картине бешенства у человека различают следующие периоды: предвестников (продромальный), возбуждения и параличей. Заболевание начинается с появления чувства страха, беспокойства, раздражительности, бессонницы, общего недомогания, воспалительной реакции на месте укуса. Во второй период болезни резко повышается рефлекторная возбудимость, появляются гидрофобия (водобоязнь), спазматические сокращения мышц глотки и дыхательной мускулатуры, затрудняющие дыхание; усиливается слюноотделение, больные возбуждены, иногда агрессивны. Через несколько дней возникают параличи мышц конечностей, лица, дыхательной мускулатуры. Продолжительность заб. 3-7 дней. Летальность 100 %.
№ 37
Последнее изменение этой страницы: 2017-01-19; Нарушение авторского права страницы

Сыпной тиф – инфекционное заболевание из группы риккетсиозов, отличающееся острым началом, циклическим течением, тяжелой интоксикацией, поражением кровеносных сосудов и нервной ткани. Возбудителем тифа является внутриклеточный паразит — риккетсия. Инфекция распространяется трансмиссивным путем через переносчика — кровососущего насекомого. Микроб постепенно разрушает эндотелиальную оболочку сосудов, что приводит к развитию генерализованного тромбоваскулита.
Сыпной тиф является антропонозной инфекцией: риккетсия способна паразитировать только в организме человека. Микробы быстро распространяются среди населения и поражают структуры сосудистой системы. Клинически эти изменения сопровождаются появлением на теле больного отличительных признаков – розеолезно-петехиальной экзантемы. К симптомам патологии относятся: лихорадка, тифозный статус, признаки интоксикации. При прогрессировании недуга развиваются смертельно опасные осложнения – менингит, миокардит, тромбоз. Сыпной тиф чаще регистрируется зимой и ранней весной, когда скученность населения становится максимальной, а иммунная защита организма слабеет.
Диагностика патологии заключается в проведении лабораторных проб — постановке серологических реакций. Лечение сыпного тифа противомикробное. Больным назначают антибиотики из группы тетрациклинов. Этиотропная терапия сопровождается дезинтоксикационным и симптоматическим лечением.
В настоящее время сыпной тиф регистрируется только в азиатских и африканских странах. Эпидемии возникают во время социальных катастроф и чрезвычайных ситуаций, когда отмечается массовая завшивленность людей.
Этиология и патогенез
Rickettsia — внутриклеточный паразит, занимающий в иерархии микроорганизмов среднее положение между вирусами и бактериями. Этот род состоит из нескольких видов, имеющих схожие морфологические, физиологические, тинкториальные, патогенетические и культуральные свойства.

Основным представителем рода является риккетсия Провачека, которая получила свое название в честь ученого из Чехии, открывшего данный микроорганизм.
Патогенетические звенья процесса:
- Проникновение риккетсий в человеческий организм через микротравмы кожи,
- Выход микробов в кровь и лимфу,
- Размножение патогенов в регионарных лимфоузлах,
- Гибель части микробов и выделение эндотоксина,
- Интоксикация,
- Проникновение бактерий в эндотелий сосудов,
- Деструкция эндотелиоцитов и высвобождение риккетсий,
- Вазодилатация капилляров и нарушение микроциркуляции,
- Паралитическая гиперемия и замедление кровотока,
- Образование гиалиновых тромбов в местах паразитирования риккетсий,
- Некротические изменения в стенке сосудов и их закупорка,
- Формирование сыпнотифозных гранулем в сосудах ЦНС, кожи, слизистых оболочек, надпочечников, миокарда, почек,
- Появление соответствующей симптоматики.
Специфическая иммунная перестройка приводит к выздоровлению и обратному развитию морфологических изменений. Этот процесс продолжается в среднем 4 недели.
Эпидемиология
Заболевание развивается в результате непосредственного контакта человека с переносчиками вируса. Возбудитель передается трансмиссивным путем через кровососущих насекомых. Выделяют эпидемический и эндемический тиф. Первый распространяют платяные или головные вши, второй – иксодовые клещи.

Насосавшись крови больного человека, насекомое заражается и остается максимально опасным в течение 7 дней. Риккетсии с кровью попадают в кишечник паразита, размножаются и накапливаются в эпителиальных клетках кишки. Вошь или клещ, попав на тело и присосавшись, начинает испражняться. Во время дефекации выделяется много слизи, которая вызывает зуд. Здоровый человек расчесывает место укуса, втирая при этом испражнения в образовавшиеся ссадины. Это основной путь распространения риккетсий. Спустя 2-3 недели кишечник насекомого закупоривается, и происходит его самоликвидация.

Возможно заражение аэрогенным путем, когда здоровые лица вдыхают вместе с пылью высохшие фекалии вшей или клещей. Риккетсии оседают на эпителии респираторного тракта и начинают активно размножаться. Контактный путь – попадание риккетсий на конъюнктиву. Известны случаи инфицирования гемотрасфузионным путем от доноров при переливании крови.
Восприимчивость к сыпному тифу высокая и всеобщая. Заболевание поражает людей любого пола, возраста, происхождения. Группу риска составляют работники транспорта, бань, прачечных, дезинфекторы, медики. Основным фактором, предрасполагающим к развитию недуга, является нарушение гигиенических условий жизни. Обычно это происходит во время войн, социальных потрясений и чрезвычайных ситуаций. Способствует распространению инфекции педикулез, миграционные процессы, отсутствие централизованного водоснабжения.
Симптоматика
Сыпной тиф — заболевание, имеющее три клинические стадии: начальную, разгара и реконвалесценции. Появлению симптомов всегда предшествует инкубация, которая начинается с момента заражения и длится примерно две недели.
Начальная стадия проявляется признаками интоксикационного синдрома, которые возникают внезапно. К ним относятся:
- Лихорадка,
- Цефалгия,
- Ломота в мышцах,
- Бессонница,
- Упадок сил,
- Слабость,
- Легкое познабливание,
- Потливость,
- Жажда,
- Потеря аппетита.
Разгар болезни проявляется:
- Обострением восприятия,
- Раздражением и беспокойством,
- Заторможенностью сознания или эйфорией,
- Пространственно-временной дезориентацией,
- Бессвязной речью,
- Гипотензией и тахикардией,
- Одышкой,
- Приглушением тонов сердца,
- Густой и зудящей розеолезно-петехиальной сыпью на туловище и конечностях,
- Своеобразной оранжевой окраской кожи ладоней и стоп – каротиновой ксантохромией,
- Геморрагиями на теле после щипка,
- Постоянной или ремиттирующей лихорадкой,
- Интенсивной и пульсирующей головной болью,
- Синюшностью губ, кончика носа, ушей,
- Коричневым налетом на языке,
- Гепатолиенальным синдромом,
- Запорами и вздутием живота,
- Поясничной болью,
- Олигурией,
- Отсутствием рефлекса к мочеиспусканию,
- Тремором языка,
- Нарушением речи и мимики,
- Анизокорией, нистагмом, дисфагией, ослаблением зрачковых реакций,
- Менингеальными знаками.
Сыпь — основной клинический признак патологии, обуславливающий ее название. Она появляется на 4–6 день заболевания и свидетельствует о наступлении разгара процесса. Экзантема при сыпном тифе является петехиально-розеолезной. Розеолы — это пятна небольшого размера красного цвета, имеющие нечеткий контур и исчезающие при надавливании. Петехие — мелкие, практически точечные, геморрагии, располагающиеся на розеолах или на чистой коже. Обильная сыпь появляется на туловище и конечностях. Ее элементы постепенно покрывают кожу груди, спины, ягодиц, бедер, голеней. Лицо, ладони и стопы всегда остаются чистыми. Когда наступает выздоровление, первыми исчезают розеолы. Петехии постепенно изменяют свою окраску и исчезают более медленно.

фото: розеолезно-петехиальная экзантема

фото: поражение кожи от укуса клеща
Особенностью инфекционных агентов как при клещевом, так и при эпидемическом сыпном тифе, является тропность к эндотелию кровеносных сосудов. При их разрушении развивается тромбогеморрагический синдром, проявляющийся не только геморрагической сыпью, но и более крупными кровоизлияниями и кровотечениями. В тяжелых случаях развивается тифозный статус, характеризующийся психомоторным возбуждением, говорливостью, нарушением памяти, расстройствами сна и сознания, галлюцинациями, бредом, забытьем.
С 10-12 дня болезни температура нормализуется, симптомы интоксикации проходят. Наступает завершающая стадия болезни — реконвалесценция. У пациентов появляется интерес к происходящим событиям, улучшается сон и аппетит, нормализуется мочеотделение, приходят в норму размеры печени и селезенки. После выздоровления в течение месяца могут сохраняться некоторые симптомы – слабость, апатия, адинамия, сердечно-сосудистая дисфункция, эмоциональная лабильность, мнестические расстройства.
У детей сыпной тиф протекает намного легче, а выздоровление наступает быстрее. Признаки интоксикации обычно сочетаются с катаральными и диспепсическими проявлениями. Характерная для болезни сыпь у детей может отсутствовать. Сыпной тиф у них протекает в легкой или средне тяжелой форме и никогда не осложняется опасными для жизни процессами. Летальность при этом почти не регистрируется.
Диагностические мероприятия
Диагностика сыпного тифа на начальной стадии затруднена, поскольку еще отсутствует типичная экзантема, а больные жалуются лишь на общие признаки интоксикации. Постановка диагноза облегчается данными эпидемиологического анамнеза, особенно в период вспышек.

Лабораторная диагностика болезни:
- Общий анализ крови и мочи — признаки бактериального воспаления и интоксикации: увеличение числа нейтрофилов, уменьшение эозинофилов, лимфоцитов, эритроцитов, тромбоцитов, подъем СОЭ. Полученные данные неспецифичны и малоинформативны.
- Анализ ликвора — лимфоцитарный цитоз.
- БАК — гипопротеинемия, нарушение соотношения альбуминов и глобулинов.
- Серологические реакции — постановка РНГА, РНИФ, РСК с целью выявления антител к риккетсиям. Эти методы простоты в выполнении, относительно дешевы, достаточно специфичны и высоко чувствительны. Диагностическим титром считается 1:160 и выше.
- Иммуноферментный анализ — обнаружение иммуноглобулинов М и G, указывающих на начальную стадию острой инфекции или хронизацию процесса.
Дополнительно проводят исследования отдельных органов с помощью аппаратных методов — ЭКГ, УЗИ, ЭЭГ, рентгенографии легких.
Лечебный процесс
Лечение сыпного тифа комплексное. Его проводят в условиях инфекционного стационара. Пациента изолируют в отдельный бокс. Медикаментозная терапия заключается в применении средств, воздействующих на причину недуга и основные патогенетические звенья, а также устраняющих неприятные симптомы. Кроме фармакологического лечения больным показан строгий постельный режим сроком на 7 дней и тщательный уход, предупреждающий образование пролежней.
Пациенты с сыпным тифом находятся под постоянным наблюдением медперсонала. Внезапное появление бреда, сильного возбуждения и неадекватного поведения указывает на прогрессирование недуга и развитие опасных для жизни осложнений.
Прогнозирование и предупреждение
Прогноз патологии благоприятный. Своевременная и правильно подобранная антибиотикотерапия легко справляется с инфекцией. Смертельные случаи связаны с с недостаточной или запоздалой медицинской помощью.
К осложнениям сыпного тифа относятся:
- Токсический шок,
- Стойкая кардиоваскулярная дисфункция,
- Воспаление или инфаркт миокарда,
- ТЭЛА,
- Менингиты и менингоэнцефалиты,
- Вторичное бактериальное инфицирование,
- Гломерулонефрит,
- Тромбофлебит,
- Эндартериит,
- Гангрена конечности,
- Психоз,
- Полирадикулоневрит,
- Коллапс.
Профилактика инфекции заключается в проведении специфических, экстренных и неспецифических мероприятий.
![]()
Вакцинации подлежат лица, контактировавшие с больными и проживающие в неблагополучных регионах. Существуют убитые и ослабленные живые вакцины. Иммунизация населения активно проводилась, когда уровень заболеваемости тифом был очень высоким. На сегодняшний день специфическая профилактика инфекции утратила свое значение. Это связано со стойким лечебным эффектом антибиотиков и низким уровнем заболеваемости.- Экстренные меры — применение антибактериальных средств тетрациклинового ряда при высокой вероятности заражения.
- Неспецифические мероприятия, предупреждающие развитие сыпного тифа: уничтожение вшей и клещей; раннее выявление больных и их изоляция в инфекционный бокс; уничтожение, обезвреживание и обеззараживание патогенных биологических агентов; ликвидация очагов риккетсиоза.
Видео: лекция о сыпном тифе
Читайте также:



