Стафилококк боль в пояснице
Инфекции позвоночника (спинальные инфекции)
Определенные группы людей находятся в большей группе риска заболеть спинальными инфекциями. Это люди злоупотребляющие курением, страдающие ожирением, недостаточностью питания, с ослабленным иммунитетом, либо с синдромом приобретенного иммунодефицита возникшим в результате лечения онкозаболеваний, страдающие артритом, после трансплантации органов, наркоманы, больные сахарным диабетом, или те, подвергся инвазивным процедурам на мочевых путях. Достаточно редко встречается как туберкулез, так и сифилитическое поражение позвоночника.
Симптомы варьируют в зависимости от конкретной инфекции, но в первую очередь заслуживают внимания постоянные боли в спине без наличия в анамнезе травмы. Нередко диагностика бывает запоздалой из-за не всегда выраженной симптоматики или трудности идентификации болевого синдрома, и отсутствие системных признаков, таких как повышение температуры. Лабораторное исследования также могут ввести в заблуждение так, как например может быть нормальное количество лейкоцитов, рентгенограммы часто не выявляют никаких отклонений на ранних стадиях заболевания, и даже более чувствительные диагностические методы, такие как сканирование костей (КТ) может быть вначале без патологических признаков в течение первой недели заболевания. На сегодняшний день при подозрении на спинальную инфекцию единственным достоверным методом диагностики является МРТ. Кроме того, скрининг-тестом является анализ крови на скорость оседания эритроцитов (СОЭ).
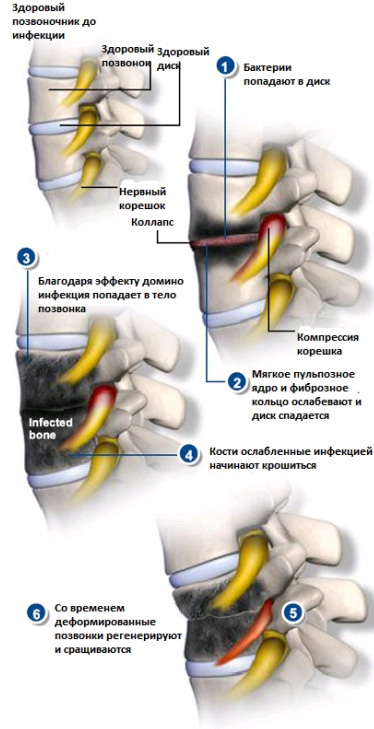
Дисцит или инфекция дискового пространства, это воспалительное поражение межпозвонкового диска, которое возникает чаще у детей, чем у взрослых. Причина дисцита до сих пор является предметом дискуссий,но большинство исследователей считают это заболевание инфекционным. Инфекция, вероятно, начинается в одной из концевых пластин, и диск заражается вторично. Сильная боль в спине, которая возникает неожиданно является характерным симптомом дисцита. И хотя большинство детей будет продолжать ходить, несмотря на боль, маленькие дети могут отказываться двигаться. Характерный признаком является также расширение позвоночника на рентгенографии и полный отказ ребенка сгибать позвоночник.У детей с дисцитом,как правило, нет системных заболеваний. У них редко повышенная температура и количество лейкоцитов в крови часто в норме. Тем не менее, скорость оседания эритроцитов(СОЭ), как правило, увеличена.
Боковые рентгенограммы позвоночника обычно визуализируют сужение дискового пространства с эрозией позвоночных концевых пластин смежных позвонков. КТ может быть полезным для локализации поражения, которые достаточно трудно диагностировать клинически. В некоторых случаях томография может быть ложно отрицательна, но это не является поводом исключения инфекции диска. Магнитно-резонансная томография (МРТ) может оказаться необходима для диагностики локализации инфекции диска. Лечебные мероприятия при дисцитах до сих пор являются темой для дискуссий. Большинство медиков рекомендуют иммобилизацию с помощью гипса и,как правило, во многих случаях такая тактика оправдана.Кроме того рекомендуется антибиотикотерапия из-за инфекционного генеза дисцита (в организме человека это чаще всего золотистый стафилококк). При лечении дисцита у детей, биопсия обычно не требуется. Биопсия может быть назначена подросткам или взрослым, особенно если есть подозрение на употребление наркотиков так,как в таких случаях будут другие микроорганизмы, а не золотистый стафилококк.
Остеомиелит позвоночника представляет собой инфицирование тела позвонка. Причиной остеомиелита могут быть как бактерии,так и грибки. Наиболее часто возникает бактериальный или пиогенный остеомиелит. Проявления остеомиелита отличаются от инфекции дискового пространства. Это могут быть инфекции из других частей тела, занесенные в позвоночник гематогенно. У этих пациентов присутствуют системные признаки такие,как повышение температуры, увеличение количества лейкоцитов и СОЭ. Среднее время от начала симптомов до постановки окончательного диагноза, как правило, колеблется от 8 недель до 3 месяцев. Начало заболевания, как правило, острое, и с боль в спине является наиболее частым симптомом. Боль локализуется вначале на уровне вовлеченной области с постепенным увеличением интенсивности. Боль в конце концов становится настолько интенсивной, что не проходит даже в положении лежа.
Обычно неврологических симптомов не бывает до тех пор, пока в ходе процесса не происходит разрушение и распад тела позвонка. Другие симптомы включают: периодические ознобы,снижение веса, расстройство мочеиспускания(дизурия), светобоязнь, и выделения из послеоперационной раны (если проводилось оперативное вмешательство). Возбудителем заболевания, как правило, является золотистый стафилококк. При остеомиелите требуется длительная антибиотикотерапия — как правило в течение шести недель антибиотики вводятся внутривенно и потом еще в течение шести недель прием антибиотиков перорально. Оперативное лечение может быть необходимо при хронических инфекциях таких, как туберкулез позвоночника. Чаще всего такие инфекции встречаются встречаются в слаборазвитых странах.
Эпидуральный абсцесс - это инфекция, которая возникает в пространстве вокруг твердой мозговой оболочки(дуральной оболочкой), которая окружает спинной мозг и нервные корешки. Эти очаги с содержанием гноя могут окружать спинной мозг и / или нервные корешки и оказывать компрессионное воздействие с нарушением функций нервных структур. Симптомы могут быть незначительными (парестезии — ощущение покалывания булавкой) или незначительная общая слабость.Необходим осмотр спины для оценки наличия асимметрии, паравертебрального отека и болезненности позвонков,а также изучение неврологического статуса. В диагностическом плане имеет значение СОЭ также, как и при других спинальных инфекциях. Количество лейкоцитов в крови и посев крови используются в качестве базовых параметров. Обычная рентгенограмма не информативна. Магнитно-резонансная томография (МРТ) является методом диагностики для выбора тактики лечения. МРТ исследование позволяет определить наличие компрессии спинного мозга и состояние спинного мозга, определить наличие и размер абсцесса, позволяет диагностировать сопутствующий остеомиелит, и исключить образование паравертебрального набора жидкости. Показаниями к хирургической декомпрессии спинного мозга являются увеличение неврологического дефицита, стойкие сильные боли, высокая температура и увеличение лейкоцитов.
Послеоперационные инфекции. Увеличение частоты послеоперационных раневых инфекций связано с увеличением использования фиксаторов. Преимущества жесткой фиксации позвоночника с помощью специальных (металлических) фиксаторов заключаются в возможности ускорить регенерацию и уменьшить внешнюю иммобилизацию в послеоперационном периоде, чтобы увеличить скорость слияния и снижения послеоперационной внешней иммобилизации -результаты этого очевидны. Но инфекция является одним из основных недостатков имплантации инородных тел в позвоночник. Профилактическое применения антибиотиков имеет определенный эффект, но небольшой процент осложнений избежать не удается. В основном риск инфекции зависит от исходного состояния организма. Недавно было определено, что, в частности, курильщики находятся в очень высокой группе риска послеоперационного заражения. Диагноз послеоперационной инфекции, как правило, выставляется на основе выделения из раны или неожиданного появления болей. Другими симптомами являются повышенная температура, формирование гематомы покраснение и отек в области раны, повышенная СОЭ и повышение количества лейкоцитов в крови. После того, как возникло подозрение на инфекцию необходимо оперативное исследование раны, которое выполняется в операционной и под наркозом. Это необходимо для активной хирургической санации всей раны. Диагностическая визуализация имеет ограниченное применение. Лечение инфицированных ран включает санацию, антибиотики широкого спектра, введение антибиотиков в рану,орошение раны или открытое лечение. Возможно можно потребоваться удаление омертвевших тканей. Если же такое лечение не дает результат может потребоваться удаление имплантатов. Наиболее распространенной инфекцией являются бактерии золотистого стафилококка. Продолжительность внутривенного введения антибиотиков зависит от инфекции. Лечение послеоперационных инфекций может быть длительным и дорогостоящим, но всегда оптимальным.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Основы симптоматики при поражении организма золотистым стафилококком, его влияние и пути устранения.
Стафилококки представляют собой группу бактерий, которые способны спровоцировать возникновение и усугубление до серьезных осложнений многих заболеваний. Заболевания могут быть спровоцированы не только напрямую инфекцией, но и производимыми этими бактериями токсинами. Возникновение фурункулов (в пределах волосяного фолликула или сальной железы), пищевых отравлений, синдрома токсического шока обусловлено влиянием на организм стафилококков.
Основные симптомы и риски заражения
Симптоматика и признаки локализованного варианта деятельности таких организмов включают в себя:
- локализованного характера гнойное скопление;
- возникновения абсцессов;
- зуд;
- формирование волдырей, заполненных гноем;
- появление сыпи, которую дополняет шелушение эпидермиса;
- повышение чувствительности и болезненности участков пораженного эпидермиса;
- появление покраснений и опухолей.
Примерно у 30% здоровых людей присутствуют эти организмы в носу, на задней стенке глотки и на коже.
Ключевые симптомы усугубления влияния бактерий на различные системы организма
Присутствие этого типа инфекции в крови (бактериемия или сепсис) приводит к тому, что золотистый стафилококк симптомы дополнительные вызывает, связанные с:
- высокой температурой;
- болями в мышцах;
- слабостью.
Эту инфекцию, попадающую в кровоток, называют одной из частых причин смерти пациентов с сильными ожогами. Симптомы обычно включают в себя постоянную высокую температуру, а иногда и шок. Если прогрессирует степень влияния на, например, эпидермис, которое оказывает стафилококк золотистый, симптомы тоже будут усугубляться:
- кожа станет приобретать более рыхлый вид;
- начнется воспаление глубоких слоев эпидермиса и соединительной ткани под кожей;
- все будет сопровождаться припухлостью и покраснением пораженной области.
Когда бактерии распространяются не только на эпидермис, но и на другие органы, то они могут вызвать:
- стафилококковую пневмонию;
- поражение клапанов сердца (эндокардит);
- серьезное воспаление костей (в случае, когда наблюдается опухание суставов, и присутствует сильная боль в пораженном суставе), известное как остеомиелит.

Риску развития ситуации, описанной в первом пункте подвержены люди, которые принимают кортикостероиды или препараты, подавляющие иммунную систему (иммунодепрессанты). Присутствует угроза заражения этой болезнью и у пациентов, которые были госпитализированы, потому что они нуждаются в интубации трахеи и искусственной вентиляции легких.
Если врач подозревает, остеомиелит, назначают рентген, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), радионуклидное сканирование костей, или комбинации этих анализов состояния организма. На рентгеновских снимках деструктивные изменения костей, как правило, наблюдаются через 2 недели после заражения.
Грудные маститы могут развиться в период от 1 до 4 недель после родов. Абсцессы часто оказываются источниками, провоцирующими попадание большого количества бактерий в молоко матери. Бактериями способен затем заразиться ребенок. Поражение им кишечника будет сопровождаться:
- тошнотой;
- болями в животе;
- рвотой;
- поносом;
- обезвоживанием.
Болезнь обычно присутствует на протяжении периода от одного до трех дней, и проходит самостоятельно (без лечения).
Очень редко развивается болезнь Риттера. Тогда на поверхности эпидермиса формируются волдыри. Они очень хрупкие, поэтому часто лопаются, оставляя на своем месте поврежденную чувствительную зону. Эта болезнь сопровождается не только лихорадкой, но и гнойными выделениями из глаз.
Пути борьбы с болезнью, механизм ее влияния на организм
Стафилококки обладают способностью синтезировать и секретировать вещества, которые либо позволяют бактерии выжить в организме хозяина, или приводят к повреждению тканей хозяина. Поверхностные белки (например, капсульный полисахарид, белок А) способны особенно надежно прикрепляться к клеткам-хозяина. Они уменьшают фагоцитоз (способность иммунных клеток к борьбе с бактериями).
Токсины (например, альфа, бета-токсины плюс лейкоцидин) способны провоцировать возникновение отверстий в мембранах клеток хозяина. Эти токсины устойчивы к воздействию тепла, и поэтому не могут быть уничтожены при приготовлении пищи. Продукты питания, содержащие стафилококковые токсины, не имеют плохого запаха и не выглядят испорченными. Эти организмы также часто присутствуют в не пастеризованном молоке и сырных продуктах. Поскольку они имеют достаточную устойчивость к влиянию соленых сред, он иногда существуют в соленых продуктах, таких как ветчина.
Некоторые из антибиотиков, которые врачи рекомендуют использовать для лечения состояния, представлены:
- цефазолином;
- цефуроксимом;
- цефалексином;
- нафциллином;
- оксациллином;
- ванкомицином;
- клиндамицином;
- рифампицином.
В зависимости от того, насколько серьезна болезнь, прием антибиотиков в основном необходим в течение нескольких недель. При легком течение состояния достаточно будет посещения терапевта, или специалистов в области семейной медицины. При более серьезных типах течения заболевания потребуется прибегнуть к консультациям с кардиологами, специалистами интенсивной терапии, пульмонологами. В рамках лечения потребуется хирургическое удаление источников проблемы (например, искусственных трансплантатов, сердечных клапанов, или электрокардиостимуляторов). Больным с тяжелой формой проблемы требуется внутривенное введение жидкости в больнице. Минимальная длительность эффективного лечения составляет 4-6 недель. Контролировать проблему необходимо так, чтобы терапия не вела к ухудшению почечной дисфункции у пациентов с проблемами в работе мочеполовой системы. В группе пациентов с легкой или умеренной почечной недостаточностью, более 80% случаев демонстрируют, что устранять проблему удается без вредного воздействия на почки.
Пути предохранения людей от заражения
Тщательное мытье рук является лучшей защитой от микробов. Активно мыть руки необходимо, по крайней мере, от 15 до 30 секунд, а затем высушить их одноразовым полотенцем. Можно также использовать дезинфицирующее средство для рук, содержащее по меньшей мере 62 процента спирта.
Порезы и ссадины всегда должны быть чистыми, и покрыты стерильными, сухими повязками, пока они не заживут. Гной из зараженных ран содержит данные бактерии, соответственно, если раны будут покрыты, то это поможет не допустить распространение бактерий. Имеет смысл также избегать необходимости обмениваться с кем-то личными вещами, такими как полотенца, простыни, одежда и спортивный инвентарь.
Тщательно стирать одежду и постельное белье следует исключительно в горячей воде (если это предусмотрено этикеткой с рекомендациями на счет поддержания хорошего внешнего вида вещи). Кроме того, необходимо использовать качественный отбеливатель при работе с вещами из любых материалов, отбеливание которых является безопасным для не нарушения их целостности.
Инфекционные заболевания позвоночника могут иметь совершенно разную природу и возникать, как спонтанно образованным самостоятельным очагом, или же как осложнение уже имеющегося заболевания. К счастью, инфекции позвоночника встречаются довольно редко, особенно в развитых странах.
Тем не менее, во всех случаях это – серьезное заболевание, угрожающее здоровью и жизни больного, которое необходимо правильно лечить.
Причины возникновения инфекций позвоночника – кто в группе риска?
Есть определённые предпосылки, которые несут в себе риск инфицирования позвоночника и развития инфекции в его структурах.
- Имеющие избыточный вес, страдающие ожирением.
- Лица с сахарным диабетом, с другой эндокринной патологией.
- Люди с неправильным питанием, недоеданием.
- Имеющие вредные привычки – курение, наркомания, алкоголизм.
- Лица, страдающие артритом.
- Перенесшие операции или какие-либо манипуляции в области позвоночника, люмбальные пункции.
- Хирургические вмешательства вследствие других заболеваний. Особенно, если впоследствии отмечались воспаления или инфицирование хирургических ран.
- Люди, перенесшие трансплантацию органов.
- С состоянием иммунодефицита – СПИД, состояние после радиологического лечения или химиотерапии при онкологии.
- Лица, страдающие онкологическими заболеваниями.
- Перенесшие инвазивные урологические процедуры.
- Имеющие какие-либо воспалительные или инфекционные заболевания (особенно туберкулез, сифилис).
Чаще всего возбудителем инфекционных поражений позвоночника является золотистый стафилококк (Staphylococcusaureus). В последнее время специалисты отмечают рост инфекций позвоночника под воздействием грамотрицательных бактерий, из которых наиболее часто при данном заболевании выделяется синегнойная палочка (Pseudomonas).
Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:
Также болевые ощущения в области позвоночника могут указывать на менингит или миелит.
Помимо этого, и внутренние органы таким образом могут свидетельствовать о том, что с ними не все в порядке.
Например, часто боль в поясничном отделе говорит о воспалении половой системы, придаточных органов или недугах толстой кишки. И это — лишь небольшой перечень возможных отклонений.
Поэтому при болях в спине настоятельно рекомендую пройти необходимые обследования и не затягивать с лечением , если оно потребуется.
Признаки и симптомы инфекционного поражения позвоночника – план диагностики
Симптомы инфекции позвоночника могут иметь отношения к различным её видам, но всё же есть различия, которые зависят от конкретной инфекции.
![]()
Сильные и постоянные боли в области спины. Особенно, когда они возникают сами по себе, а не как последствие травм или ушибов области позвоночника. Однако стоит помнить, что очень часто боли при инфекции позвоночника отсутствуют или носят непродолжительный, стертый характер.- Повышения температуры может не быть (лихорадка бывает лишь у 25% заболевших), но в некоторых случаях держится температура до 37,5 градусов без симптомов ОРВИ, простуды. При остром инфекционном процессе температура тела может повышаться до 39-40 градусов.
- Общее недомогание, вялость, сонливость, слабость.
- Иногда отмечается ригидность шейного отдела позвоночника.
- Симптомы интоксикации встречаются лишь в некоторых случаях.
- Признаки воспаления ран после операции, истечение серозного или гнойного содержимого из них.
- Покраснение отдельных участков кожи над позвоночником.
- Утрата чувствительности на отдельных участках тела, ощущение онемения, мурашек в руках и ногах.
- В запущенных случаях больной может потерять контроль над дефекацией и мочеиспусканием.
- Без лечения и при быстром прогрессировании заболевания могут возникать судороги и параличи.
Как видно из списка симптомов, признаков, с точностью указывающих именно на инфекционный процесс в позвоночнике, нет. Именно поэтому как можно раньше необходима точная диагностика, позволяющая выявить природу возникших стертых симптомов.
При воспалении и инфекционном поражении позвоночника в большинстве случаев будет повышена СОЭ. Лейкоцитоз в начале болезни отмечается только у 30% заболевших.
- Посев крови на определение возбудителя.
- Лабораторное исследование тканей, содержимого из ран, абсцессов, взятых при помощи биопсии или пункций, на предмет выявления возбудителя заболевания.
- Рентген позвоночника
Рентгенография показывает обычно сужение промежутков между позвонками, участки повреждения костной ткани – эрозия, деструкция (которые, однако, могут не присутствовать в самом начале заболевания, а появятся гораздо позже)
При помощи МРТ можно точно диагностировать заболевание и определить область, который затронут патологическим процессом.
- Компьютерная томография
Этот метод используется сейчас реже, чем МРТ. Однако к нему прибегают, когда у больного отмечаются очень сильные боли в спине, и из-за них МРТ проводить проблематично.
Итак, наиболее результативными диагностическими мерами являются анализ крови на реакцию оседания эритроцитов (СОЭ) и МРТ позвоночника.
Виды инфекционных заболеваний позвоночника – особенности диагностики и лечения
Это – инфекционно-воспалительное поражение диска между позвонками. Чаще всего диагностируется у пациентов детского возраста.
Причина дисцита в подавляющем большинстве случаев остается не выявленной, но большинство специалистов утверждают всё-таки об инфекционной природе заболевания.
- Частым спутником дисцита является боль в спине. Маленькие дети могут отказываться ходить и двигаться. На диагностических мероприятиях ребенок откажется сгибаться или наклоняться из-за сильной боли.
- Тем не менее, температура тела при дисците очень часто остается в пределах нормы, не замечается также лихорадка или признаки интоксикации.
- На рентгенограмме дисцит проявит себя расширением тканей позвоночника. В боковой проекции может быть заметна эрозия концевых пластин на смежных позвонках.
- Как правило, СОЭ в анализе крови будет увеличено.
- Компьютерная томография или МРТ позволят выявить точную локализацию поражения.
- Биопсия для выявления возбудителя заболевания выполняется, если известно, что больной употреблял наркотики внутривенно, или же если заболевание возникло после хирургических или медицинских манипуляций. В других случаях чаще всего возбудитель – золотистый стафилококк.
- Большинство специалистов сходятся во мнении, что в лечении этого заболевания необходима иммобилизация. Как правило, выполняют гипсовую иммобилизацию.
- Необходима также терапия антибиотиками.
Инфекционное поражение при данном заболевании затрагивает костные ткани позвонков. Возбудителями остеомиелита позвоночника могут быть и грибки, и бактерии – в этих случаях говорят о бактериальном или пиогенном остеомиелите.
В ряде случаев остеомиелит позвоночника вторичен, когда это — последствия других инфекционных процессов в организме больного, при которых возбудитель заносится в ткани позвоночника гематогенным путем. Как правило, нарастание симптомов очень длительно по времени – от начала заболевания до его диагностирования проходит иногда от 3 до 8 месяцев.
- Остеомиелит позвоночника почти всегда сопровождается болями в спине, часто – очень сильными. Со временем боль увеличивает интенсивность и становится постоянной, не проходит даже в состоянии покоя, в положении лежа.
- Как правило, остеомиелит позвоночника проявляется повышением температуры тела.
- В анализе крови можно увидеть повышение СОЭ и лейкоцитоз.
- При прогрессировании заболевания у больного может развиться нарушение мочеиспускания.
Неврологические симптомы при остиомиелите позвоночника возникают, когда в значительной степени оказываются пораженными костные ткани позвонков, с их распадом и деструкцией.
Возбудителем остиомиелита позвоночника чаще всего является золотистый стафилококк.
Лечение остиомиелита позвоночника:
- Длительный период интенсивной терапии антибиотиками. Как правило, в течении полутора месяцев больному вводят антибиотики внутривенно, а затем в течение следующих полутора месяцев – перорально.
- При туберкулезном поражении и при некоторых других инфекциях позвоночника для лечения остеомиелита иногда требуется оперативное вмешательство.
Это – гнойный воспалительный процесс в пространстве над твердой оболочкой спинного мозга. Гнойные массы могут инкапсулироваться и сдавливать нервные корешки. Кроме этого, возникает и расплавление самих нервных структур и окружающих тканей, что приводит к необратимым последствиям, выпадению некоторых функций, напрямую угрожает здоровью и жизни больного.
В самом начале заболевания симптомы могут быть незначительные. Может появляться покалывание в месте воспаления или в конечностях по ходу нервных корешков, слабость.
Для того, чтобы заподозрить эпидуральный абсцесс, специалист должен осмотреть спину и определить, нет ли асимметрии, отека, местных выпячиваний, очаговых покраснений кожи. Специалист должен проверить также неврологический статус больного.
- У больного берут образец крови для определения СОЭ (при эпидуральном абсцессе этот показатель будет увеличен), а также для посева – на определение возбудителя.
- МРТ покажет наличие компрессии участков спинного мозга, жидкости в паравертебральном пространстве, остеомиелита и участков разрушения котных тканей, если они имеются. При эпидуральном абсцессе МРТ является самым результативным и точным методом диагностики.
- Операция по всткрытию абсцесса и удалению пораженных тканей, если у больного появился стойкий неврологический статус, а боли не купируются даже сильными обезболивающими средствами.
- Дренирование раны.
- Антибиотикотерапия.
При операциях на позвоночнике сегодня всё чаще используют жесткие металлические фиксаторы, обеспечивающие иммобилизацию позвоночного столба в послеоперационный период и более быстрое сращение поврежденных костных тканей.
Но фиксаторы – это, по сути, импланты, которые для организма чужеродны. Очень часто происходит инфицирование зон, где установлены фиксаторы, даже несмотря на антибиотикотерапию.
Инфицирование позвоночника и тяжесть протекания этого осложнения зависят от состояния человека, наличия у него других заболеваний.
Симптомами послеоперационной инфекции являются появление болей в зоне выполненной операции, выделения из хирургических ран, припухлость и покраснение тканей в месте операции, образование гематом или абсцессов.
На возникшее инфекционное поражение организм больного может ответить повышением температуры – от субфебрильной до очень высокой, слабостью, симптомами интоксикации.
- Повышенный показатель СОЭ, лейкоцитоз в анализе крови.
Лечение послеоперационного инфицирования позвоночника:
- Проводят диагностическое оперативное вмешательство для визуализации процесса, с одновременной санацией хирургической раны.
- Хирургическое дренирование раны.
- Введение антибиотиков в рану.
- Терапия антибиотиками широкого спектра действия.
Наиболее часто послеоперационное инфицирование позвоночника бывает вызвано золотистым стафилококком.
Очень часто туберкулезное инфицирование позвоночника протекает скрыто у больного туберкулезом. Заражение происходит из первичного очага в мочеполовой системе или легких.
Туберкулезное поражение позвоночника проявляется вначале незначительными, со временем усиливающимися болями в зоне воспаления. Иногда от начала инфицирования до точной постановки диагноза может пройти несколько месяцев.
Чаще всего туберкулезное инфицирование поражает грудной отдел позвоночника, затем распространяясь на пояснично-крестцовый или шейно-грудной отделы.
Клиническая картина и неврологический статус при туберкулезном инфицировании позвоночника не отличается от любого другого инфекционного поражения.
От других поражений позвоночника, вызванных инфекцией, туберкулезный спондилит отличается наличием нестабильности позвоночника и смещением позвонков, это обусловлено поражением связок и задних элементов позвонков. При запущенном заболевании у больного появляется так называемая триада Потта: абсцесс на позвоночнике, горб в грудном отделе вследствие сильного искривления позвоночного столба, потеря чувствительности, или частичный или полный паралич верхних, нижних конечностей ниже зоны поражения.
Диагностика основывается на:
- Изучении анамнеза – наличие туберкулеза у больного.
- Как правило, анализ крови при туберкулезном спондилите не показателен – обычно СОЭ не более 30.
- Рентгенография поможет визуализировать очаги воспаления на передних углах тел соседних позвонков, скопление жидкости в паравертебральном пространстве с отслойкой передней продольной связки, изменения в тканях дужек позвонков, мягких тканях вокруг позвоночного столба.
- МРТ или КТ поможет выявить точную локализацию очага воспаления или абсцесс.
- Прежде всего, против возбудителя – этиотропная терапия.
- Противовоспалительная терапия, витаминотерапия.
- При абсцессах, большом натеке с компрессией спинного мозга и нервных корешков – хирургическое лечение.
Заражение происходит от употребления в пищу продуктов от зараженных животных или от контакта в ними. Инкубационный период может быть до 2 месяцев, после чего у больного возникают лихорадка, повышение температуры тела, кожные высыпания.
Заболевание поражает опорно-двигательный аппарат, в результате чего возникают множественные очаги нагноений в мышцах, суставах, связках, в том числе и в позвоночнике.
Симптомы заболевания могут начинаться появлением болей в пояснице и крестце, усиливающимися при любой нагрузке, при вставании, ходьбе, прыжках.
- Изучение анамнеза – наличие бруцеллеза у больного, подтвержденное лабораторными исследованиями.
- Для определения зоны повреждения позвоночника выполняются рентгенография, МРТ или КТ.
- Антибиотикотерапия.
- Противовоспалительная терапия, обезболивающие препараты.
- Лечебная физкультура.
- Санаторно-курортное лечение в периоде реабилитации.
Читайте также: