Стафилококк золотистый хронический эндометрит
Причины развития эндометрита
Воспаление поверхностного слоя слизистой оболочки матки, выстилающего ее полость изнутри, получило название эндометрита. Основная причина этого заболевания — попадание в полость матки инфекции. Главный путь попадания — восходящий, то есть через нижележащие отделы женских половых органов (влагалище и шейку матки). Гораздо реже отмечается гематогенный путь инфицирования, когда инфекция попадает в матку с током крови из другого очага. Наиболее частые причины эндометрита — аборт, инструментальное обследование матки и влагалища (осмотр с помощью зеркал, гистероскопия), роды, внутриматочная спираль. Нередко отмечается занесение инфекции во время полового акта, особенно, если он происходит во время менструации. Самые частые возбудители эндометрита — стафилококк, стрептококк, реже — гонококк и кишечная палочка.
Острая и хроническая формы болезни
Традиционно по характеру течения это заболевание подразделяется на острую и хроническую формы. Острый эндометрит проявляется болями внизу живота. Они чаще всего ноющие, с иррадиацией в поясницу и бедра. Присутствуют симптомы воспалительного процесса — повышение температуры до 37,5 градусов, общая слабость, повышенная утомляемость. Со стороны половых органов могут отмечаться выделения различного характера и разной интенсивности (от скудных серозных до обильных гнойных). Выделения не связаны с месячным циклом. При появлении вышеперечисленных симптомов следует срочно обратиться к врачу.
Хронической форме присущи те же симптомы, но выраженные в меньшей степени. Риск возникновения острого эндометрита и усиление симптоматики хронического провоцируют следующие факторы: переохлаждение, ОРВИ, психэмоциональный стресс и другие состояния.
Диагностикой и лечением эндометрита занимается врач-гинеколог. На приеме он обязательно выяснит все обстоятельства заболевания, проведет осмотр на гинекологическом кресле, назначит общий анализ крови. Для определения возбудителя доктор возьмет мазок из влагалища. При необходимости будет назначено трансабдоминальное (через переднюю брюшную стенку) или трансвагинальное УЗИ матки. В некоторых случаях назначается гистероскопия — осмотр полости матки через эндоскоп.
Методы комплексного лечения эндометрита
Лечение эндометрита заключается в назначении антибактериальных препаратов, желательно с учетом чувствительности к ним возбудителя. При гнойном эндометрите проводится выскабливание полости матки для удаления инфицированных тканей. В составе комплексной терапии используются физиотерапевтические методы, фитотерапия, но все они не могут заменить традиционного лечения. После окончания длительного лечения эндометрита пациенткам рекомендуется прием гормональных препаратов, которые позволяют нормализовать менструальный цикл. Хороший эффект дает санаторно-курортное лечение. В ближайшие несколько месяцев после выздоровления нежелательна беременность, так как высок риск невынашивания.
Возможные последствия болезни
Отсутствие лечения эндометрита способно привести к распространению инфекции на всю матку, маточные трубы, яичники. Нередко эндометрит осложняется перитонитом. Самое грозное осложнение — сепсис. Последствия эндометрита — бесплодие, снижение либидо, дисфункциональные маточные кровотечения. Прогноз при своевременном лечении достаточно благоприятный. При хроническом процессе лечение может быть длительным и трудным.
Профилактика эндометрита заключается в соблюдении гигиены половых органов, регулярном осмотре у гинеколога. Следует санировать (лечить) все очаги хронической инфекции, особенно кариес, гингивит и другие. Женщинам следует избегать переохлаждения органов таза. Устанавливая внутриматочную спираль, необходимо помнить, что максимальный срок ее нахождения в полости матки — 5 лет. Чтобы избежать абортов, следует пользоваться средствами контрацепции. Во время месячных от полового акта необходимо воздерживаться.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
Стафилококк в мазке у женщин – это обнаружение во влагалищной микрофлоре условно-патогенной бактерии. Для её выявления необходим забор слизистых выделений, во время гинекологического осмотра.
Мазок отправляется на бактериологическое исследование, которое определяет наличие или отсутствие условно-патогенной микрофлоры.
То, что в мазке женщины обнаруживается эта бактерия, не является какой-либо патологией, но лишь в том случае, когда её содержание не превышает 1% от общего числа присутствующих там микроорганизмов.
Норма и отклонения от нормы определяются степенью чистоты мазка.
Симптомы стафилококка в мазке у женщин

Если количество стафилококков, выявленных в женском мазке минимальное, то никаких признаков заболевания она испытывать не будет.
Однако, при наличии располагающих факторов, стафилококки могут начать активный рост, что приведет к возникновению следующих симптомов:
Зуд в области половых органов.
Выделения различного характера, чаще всего с неприятным запахом.
Болезненные ощущения во время полового акта.
Невозможность полноценного ночного отдыха, так как чувство зуда и жжения усиливается в ночные часы.
Повышенная раздражительность, нервозность.
Возможны высыпания в области малых половых губ, по типу гнойничков.
Тем не менее, все эти симптомы возникают лишь в том случае, если количество стафилококков в мазке значительно превышают норму. Кроме того, завышение показателей часто служит сигналом того, что у женщины имеется какая-либо инфекция, передающаяся половым путем. Поэтому есть смысл пройти полное обследование и устранить причину роста стафилококка во влагалище. Как правило, на фоне роста кокковой флоры, наблюдается увеличение числа лейкоцитов в мазке, при минимальном содержании лактобактерий.
Причины стафилококка в мазке у женщин
Попасть во влагалище стафилококк может несколькими путями, среди которых:
Выполнение интимной гигиены. Бактерия в норме существует на коже даже абсолютно здорового человека, при мытье, она вместе с водой способна проникнуть на слизистые оболочки влагалища. При наличии благоприятных для нее условий, бактерия начнет размножение. Кроме того, стафилококк может быть занесен из кишечника в результате неправильного подмывания или ухода за собой после акта дефекации.
Попадание во влагалище из-за неквалифицированных действий медицинских работников. В результате, например, гинекологического осмотра с использованием нестерильных инструментов может произойти инфицирование. Оперативное вмешательство – ещё один путь заражения бактерией. Хотя такой путь инфицирования достаточно редок и составляет не более 1%.
Незащищенный половой акт.
На протяжении длительного времени стафилококк может абсолютно никак не проявлять своего присутствия. Однако под действием ряда провоцирующих факторов, бактерия начинает активно размножаться.
Толчком к развитию воспалительного процесса могут стать:
Заболевания половой сферы;
Длительная лекарственная терапия;
Рецидивы хронических болезней;
Ослабление иммунной защиты, ВИЧ;
Травмирование слизистой оболочки влагалища;
Сбои в гормональной системе;
Частой причиной появления стафилококка в мазке становится регулярное использование тампонов. Именно синтетические материалы, из которых изготавливаются эти средства гигиены, являются благоприятным местом для размножения бактерии. Как результат – увеличение числа стафилококков и подавление ими полезной микрофлоры влагалища.
Лечение стафилококка в мазке у женщин

Устранять бактерию в большинстве случаев нет необходимости, так как в минимальных количествах она не в состоянии вызвать инфекционный процесс. Однако, если её показатели превышают норму, необходимо пройти терапевтический курс, который в первую очередь должен быть направлен на устранение того фактора, что привел к сдвигу во влагалищной флоре.
Стоит понимать, что анализ мазка на флору и обнаружение в нем превышение стафилококковой инфекции – это лишь начальный этап в диагностике заболевания. Для уточнения диагноза потребуется проведение дополнительных исследований, например, проведение диагностики методом ПЦР, что позволяет выявить даже скрыто протекающие инфекции половых путей.
Схема лечения подбирается индивидуально и зависит от характера болезни. Чаще всего женщине назначают противовоспалительные средства и местное лечение. Оно сводится к регулярной санации влагалища с использованием антисептических растворов. Для этого применяют мирамистин, хлорфиллипт, стрептомицин.
Выбор вагинальных свечей осуществляется врачом. Это зависит от характера болезни. Часто назначают, такие свечи, как Тержинан, Пимафуцин, Генферон или Вокадин. Они обладают широким спектром действия, способны подавлять как микробную, так и грибковую флору.
Профилактика стафилококка у женщин
Для того, чтобы не допустить попадания стафилококковой инфекции в полость влагалища, необходимо соблюдать несложные правила, среди которых:
Практиковать защищенный половой акт с использованием презерватива.
Своевременно избавляться от гинекологических воспалительных процессов.
Грамотно осуществлять интимную гигиену, в частности, при подмывании, движения должны быть направлены спереди назад. То же самое правило касается выполнения гигиенических процедур после акта дефекации. Руки всегда должны быть чистыми.
Следует отказаться не только от регулярного использования тампонов, но и от ношения синтетического белья.
Для прохождения диагностических процедур в области половой системы, следует обращаться только в проверенные клиники, где соблюдают санитарно-гигиенические требования.
Не следует проводить спринцевания, без врачебных рекомендаций.
Важно отказаться от приема антибактериальных средств без рецепта врача.
Соблюдение этих правил позволит полезным бактериям, присутствующим во влагалище не допустить роста стафилококка, и он будет обнаруживаться в мазке в минимально допустимых титрах.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог

9 советов для здоровья суставов и костей!
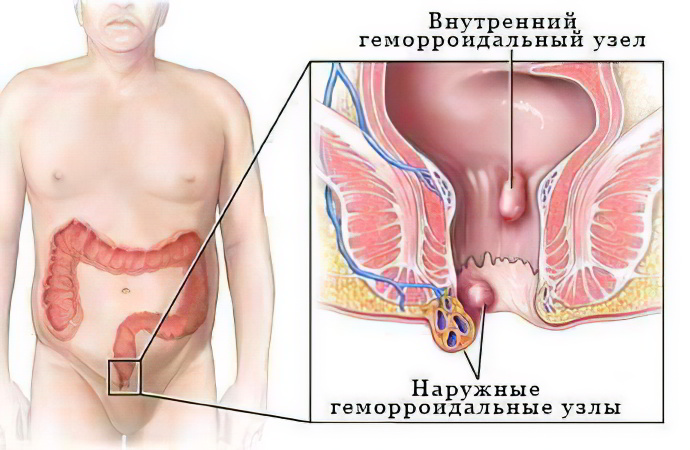
5 тревожных симптомов геморроя
Опасность данных микроорганизмов состоит в том, что они вырабатывают токсины и ферменты, являющиеся патогенными для клеток и нарушающие их жизнедеятельность. Бактерии разрушительно влияют на соединительные ткани, кожу и подкожную клетчатку. Они вызывают ряд опаснейших заболеваний, среди которых.
Среди народных методов лечения и профилактики золотистого стафилококка особого внимания заслуживает лечение медью или металлотерапия, известное ещё со времен Аристотеля. Аристотель в своих работах упоминает о лечении ушибов, язв и отек прикладыванием медных.
Как же ребенок может заразиться стафилококком? Носителями этой опасной бактерии являются как больные, так и здоровые люди, ведь существуют разные формы носительства инфекции (временная и постоянная). Течение заболевания также может происходить в легких и тяжелых формах.
По сути, есть только одна объективная причина для применения антибиотиков против такого устойчивого и гибкого возбудителя, как стафилококк – ожидаемая польза превысит неизбежный вред. Лишь в случае, когда инфекция охватила весь организм, попала в кровь, вызвала лихорадку, а.
Стафилококк в носу – это присутствие в слизистой оболочке носа бактерии, способной вызывать гнойно-воспалительное заболевание. Существует более чем 20 разновидностей стафилококка, причем большая их часть является постоянными спутниками человека и в норме присутствуют на слизистых оболочках, в том числе.
Стафилококк в горле – это присутствие в слизистой оболочке глотки или гортани бактерии, способной вызвать инфекционно-воспалительный процесс. Микроб может существовать там в качестве условно-патогенной микрофлоры, то есть не вызывая заболевания, а может стать причиной воспалительной реакции.
Золотистый стафилококк в кишечнике – это заселение его слизистой оболочки бактерией, относящийся к группе стафилококков и способной вызывать инфекционно-воспалительный процесс. Эта бактерия не всегда вызывает воспалительную реакцию в кишечнике, а лишь в том случае, если её концентрация превышает допустимые.
Причины эндометрита
Эндометритом называют воспаление слизистой оболочки матки – эндометрия. Возбудителями в большинстве случаев являются гноеродные микроорганизмы, в частности, золотистый стафилококк, нередко выявляется туберкулезная природа воспаления.
Чаще всего эндометрит является осложнением проведенных абортов, выскабливаний стенок полости матки и других инвазивных процедур. Воспалительный процесс может распространяться на миометрии и всю толщу стенки матки, вызывая при этом метрит или метроэндометрит. Воспалительный процесс вызывает отторжение слизистой оболочки, что проявляется гнойно-кровянистыми выделениями из половых путей.
Симптомы и последствия эндометрита
Симптомами эндометрита является повышение температуры тела, общее недомогание, боли внизу живота, жидкие бели гнойно-кровянистого характера.
Хронический эндометрит ведет к нарушению менструального цикла и невынашиванию беременности.
Лечение и профилактика эндометрита
Для лечения острого эндометрита рекомендуют покой, холод на низ живота в первые дни, антибиотики и сульфаниламиды, анальгетики, раствор хлорида кальция, аутогемотерапию. При хроническом течении показаны тепловые физиопроцедуры.
С целью профилактики эндометрита необходимо соблюдать принятные меры гигиены (отказ от половой жизни во время менструации, спринцевании, грамотная контрацепция), при проведении абортов и инвазивных гинекологических вмешательств назначение антибиотикопрофилактики.
Внимание!
Использование материалов сайта "www.my-doktor.ru" возможно только с письменного разрешения Администрации сайта. В противном случае любая перепечатка материалов сайта (даже с установленной ссылкой на оригинал) является нарушением Федерального закона РФ "Об авторском праве и смежных правах" и влечет за собой судебное разбирательство в соответствии с Гражданским и Уголовным кодексами Российской Федерации.

Вопросы гинекологу (вопрос-ответ)
• Чем молочница отличается от хламидиоза? При молочнице (или дисбактериозе) бактерии молочно-кислого брожения вытесняются из организма дрожжевыми грибками. Как правило, болезнь возникает на фоне сниженного иммунитета или после курса антибиотикотерапии и достаточно легко излечивается. А вот .
Вопрос к гинекологу (вопрос-ответ)
• Как часто можно делать УЗИ внутренних органов (в частности беременным)? Ультразвуковое исследование органов малого таза можно проводить столько, сколько нужно. Но во время беременности, особенно при угрозе выкидыша, их количество должно быть ограничено. Главное — не проходить диагн .

Консультант - акушер-гинеколог (вопрос-ответ)
Прошла несколько курсов лечения молочницы, но болезнь все время возвращается. Отчего это происходит? Молочница может не поддаваться лечению по нескольким причинам. Во-первых, если в организме присутствуют хронические инфекции (хламидии, уреаплазма, микоплазма и т. п.). Во-вторых, если вы злоупот .
Новое поколение выбирает… Разговор с гинекологом о гормональной контрацепции (вопрос-ответ)
• Для кого эта лекция? — Сегодня я хотел бы пригласить к разговору женщин от 19 до 35 лет. В подавляющем большинстве у женщин этого возраста есть ребенок, и речь идет о предохранении в интервале между рождениями детей. Кстати, нужно знать, что оптимальный интервал между родами &mdash .

Эндометрит: причины и методы лечения
Механизм развития эндометрита Воспалительный процесс внутренней поверхности матки (эндометрит) может быть результатом различных воздействий (в том числе и медикаментозных), в результате которых присоединяется бактериальная флора и формируется собственно патологический процесс. Причины эндометрита .

Миостимуляция: преимущества и недостатки
Общая характеристика процедуры Современная салонная процедура – миостимуляция – приобретает все большую и большую популярность. Жителю современного мегаполиса нередко сложно регулярно посещать спортзал, напряженный ритм жизни не позволяет уделять своему внешнему виду достаточное количес .
Лечение стоматита
Крайне неприятное заболевание, которое может стать началом серьезных разрушений в полости рта - Стоматит. Это воспаление слизистой полости рта. Аналитика говорит, что стоматит знаком каждому пятому взрослому жителю России. И это не смотря на то, что стоматит считается детским заболеванием. Поэтому .

Воспаление эндометрия, внутренней оболочки матки, называется эндометритом. Возбудителями данного заболевания могут быть различные микроорганизмы: стафилококк, стрептококк, гонококк и другие патогенные бактерии, как отдельные, так сочетание нескольких. Это воспалительное заболевание довольно часто встречается в лечебной практике. Существует два типа заболевания эндометритом: возникшие в результате беременности и не связанные с ней воспалительные процессы органов малого таза, которые диагностируются в случаях сочетания эндометрита с воспалением маточных труб, тубоовариальным абсцессом, воспалением брюшины. Существует хронический эндометрит матки и его более тяжелая форма, острый эндометрит.
Причины возникновения эндометрита
Основной причиной возникновения эндометрита является распространение инфекционных патогенных микроорганизмов из органов мочеполовой системы. Эндометрит, связанный с беременностью, вызывается такими инфекционными процессами, как хламидиоз, бактериальный вагиноз, туберкулез. В этих случаях причинами возникновения его в организме являются воспаление органов нижнего отдела мочеполовой системы либо гинекологические манипуляции, например введение внутриматочного контрацептива, которое было произведено без соблюдения санитарных норм. Среди причин заболевания эндометритом в случае беременности – сами роды, выскабливания, ручное отделение плаценты, при которых воротами инфекции является раневая поверхность после родов или искусственного прерывания беременности. Шейка матки, оставаясь некоторое время открытой, не обладает защитной функцией, а продукты распада, выделяемые из полости матки, являются благоприятной средой, где активно размножаются болезнетворные организмы. Воспалительные процессы могут поражать миометрий (мышечный слой матки) и даже всю стенку матки, вызвав при этом такое заболевание, как панметрит. Развитие эндометрита вызвано ослаблением иммунной системы женщины, причинами которого являются стрессы, недостаток витаминов в организме, хронические заболевания различного генеза, интоксикации и т.д.
Характерные симптомы эндометрита
В редких случаях эндометрит может развиваться бессимптомно. Однако большинство случаев обладает рядом характерных этому заболеванию симптомов, которые диагностируются клинически. Женщинам следует прислушаться к собственному организму, и при наличии хотя бы одного из них не медлить с посещением врача-гинеколога:
- повышенная температура тела, особенно в течение полутора суток после родов;
- боль в нижней части живота;
- неприятный запах послеродовых выделений;
- вагинальные кровотечения и выделения;
- общее недомогание;
- нарушения мочеиспускания;
- учащенное сердцебиение.
Кроме клинического осмотра специалистом с целью диагностики эндометрита применяются лабораторные исследования, такие как общий анализ крови, бактериальный посев микрофлоры из полости матки, ультразвуковую диагностику, биопсию эндометрия, лапароскопию и выявление возбудителя в цервикальном канале (метод ПЦР).
Лечение эндометрита
Этиология и симптоматика эндометрита бывает разной, поэтому лечение этого заболевания - процесс довольно нелегкий.
Лечение эндометрита в зависимости от разной степени тяжести процесса может проходить как в условиях стационара, так и в амбулаторных условиях при помощи антибиотиков. В случаях эндометрита легкой и средней стадии и при хронической форме, проводят лабораторные обследования на выявление того или иного вида микроорганизма, вызывающего заболевание; в этом случае для лечения назначается антибиотик, который действует на конкретный бактериальный возбудитель. Если форма заболевания острая, а лечение не терпит отлагательств, назначаются, как правило, не менее двух препаратов, совместное действие которых направлено на уничтожение спектра микроорганизмов, которые могли стать причиной эндометрита.
Если терапия с использованием антибиотиков началась своевременно, уже через 2-3 суток после введения препарата наблюдается нормализация состояния пациентки и меньше вероятность возникновения тяжелых последствий болезни, таких как бесплодие, хронические тазовые боли. В случае поздно назначенной антибиотикотерапии возможно такие осложнения, как сепсис и септический шок. Таким образом, чем раньше будет начато лечение, тем более высока вероятность благополучного выздоровления.
Факторы риска развития эндометрита, связанного с процессом родов и не связанного с ним
Существует определенные факторы риска, которые могут привести к развитию эндометрита после родов:
- Кесарево сечение, в случае его проведения на сроке до 28 недели
- Длительный период в родах при лопнувшем плодном пузыре
- Присутствие мекония в околоплодных водах
- Ручное отделение плаценты
- Физиологический возраст пациентки
- Наличие анемии у роженицы
- Применение общей анестезии
Ряд факторов, которые могут привести к развитию эндометрита, не связанного с родовым процессом:
- Наличие у пациентки внутриматочной спирали
- Менструальная жидкость, попавшая в полость матки из влагалища, например, в результате полового сношения во время менструации
- Венерические заболевания
- Эрозия шейки матки
- Перитонит
- Беспорядочная половая жизнь
- Воспалительные процессы в придатках
Основная опасность этого заболевания таится в том, что оно может не только осложнить вынашивание беременности, но и затруднить процесс зачатия, так как одним из последствий не вовремя диагностированного или некорректно пролеченного эндометрита может быть бесплодие. В течении даже острой формы заболевания часто отсутствуют ярко выраженные характерные симптомы эндометрита, а хронический и вовсе может протекать бессимптомно. Ввиду этого при наличии у женщины хоть одного из факторов риска в профилактических целях ей необходимо обратиться к гинекологу и пройти тщательное обследование. Сэкономить драгоценное время и незамедлительно начать лечение, особенно при нечетких симптомах, поможет ультразвуковая диагностика, которая проводится в любом современном медицинском центре. С помощью УЗИ матки можно диагностировать увеличенные размеры матки, её несвоевременную послеродовую инволюцию, наличие в матке жидкости, крови, и остатков плаценты, венозные тромбы в оболочке матки, воспалительные процессы в маточных трубах, гидросальпинкс и пиосальпинкс.
Достоверная диагностика, своевременное начало терапии и грамотный подбор антибиотиков практически 100%-но гарантирует быстрое излечение и отсутствие негативных последствий для общего состояния организма женщины, и, в том числе, сохранение её детородной функции.
Хронический эндометрит: симптомы и лечение

В основном используется классификация хронической формы эндометрита по этиологическому фактору или морфологической структуре эндометрия.
По виду возбудителя, который провоцирует воспалительный процесс, различают хронический эндометрит:
Специфический – вызванный хламидиями, туберкулезом и т.д. В основном он обусловлен половыми инфекциями, которые восходящим путем распространились на маточную полость.
Неспецифический – спровоцированный сочетанной бактериальной флорой, в основном относящейся к условно-патогенным микроорганизмам. Это микробы, которые в норме обитают в структурах урогенитального тракта или других участках организма. В норме они не вызывают воспаления, а становятся патогенными только при чрезмерном росте бактерий и значительном увеличении их популяции.
Существуют разные морфологические варианты заболевания. Выделяют такие виды хронического эндометрита:
Атрофический. Сопровождается уменьшением толщины эндометрия. Происходит атрофия его желез. При гистологическом исследовании отмечается фиброз, лейкоцитарная инфильтрация.
Кистозный. Протоки желез эндометрия сдавливаются разросшейся фиброзной тканью. В результате невозможности оттока секрета они расширяются. Внутри накапливается содержимое, которое сгущается. Формируются полости с жидкостью. Они называются кистами.
Гипертрофический. Результатом хронического воспалительного процесса становится утолщение слизистой оболочки матки.
Причины
Долгое время сама возможность развития хронического воспалительного процесса в ткани, которая постоянно обновляется, ставилась под сомнение. Однако впоследствии было установлено, что в патологический процесс вовлекается не только функциональный, но и базальный слой эндометрия. Поэтому воспаление может протекать годами.
Болезнь чаще развивается у женщин репродуктивного возраста. 89% пациенток – от 21 до 45 лет. Это связано с тем, что в данном возрасте:
- чаще заражаются половыми инфекциями;
- делают аборты;
- используют внутриматочные контрацептивы;
- проводят медицинские диагностические манипуляции.
Встречаемость в популяции достаточно высокая. Разные исследования дают разные цифры, но в среднем около 14% женщин страдают хроническим эндометриозом.
В развитии заболевания играет роль несколько факторов. Вначале развивается первичное инфицирование. Оно может наступить в результате распространение венерической инфекции на эндометрий, либо при занесении микроорганизмов в процессе проведения медицинских манипуляций. Реже причиной становятся остатки плода после прерывания беременности на поздних сроках или шовный материал после кесарева сечения.
После этого развивается вторичная инфекция. Она присоединяется к уже существующему воспалению. Большинство исследователей полагают, что именно вторичная инфекция играет основную роль в развитии хронического воспалительного процесса. Основные патогены:
- кишечная палочка;
- гарднереллы;
- бактероиды;
- золотистый стафилококк;
- протей;
- генитальные микоплазмы.
Хронический эндометрит может быть следствием острого эндометрита, который не долечили до конца. Кроме того, в патогенезе заболевания немаловажная роль принадлежит аутоиммунным реакциям. Высокая антигенная нагрузка стимулирует иммунитет. А некоторые антигены микроорганизмов похожи на наши собственные. Поэтому развивается неадекватный иммунный ответ с повреждением ткани эндометрия циркулирующими иммунными комплексами.
Последствия
Хронический эндометрит представляет собой длительно протекающий воспалительный процесс в эндометрии. Он сопровождается клиническими симптомами и морфологическими изменениями слизистой оболочки матки. Заболевание всегда вызывает нарушение трансформации эндометрия, которая происходит в каждый менструальный цикл. Может повреждаться рецептивный аппарат внутреннего слоя матки.
Результатом становятся такие последствия:
- бесплодие – вследствие нарушения созревания эндометрия (он становится тонким, не имеет правильной структуры, необходимой для принятия оплодотворенной яйцеклетки);
- привычное невынашивание – нередко при эндометриозе беременность самопроизвольно прерывается на ранних сроках;
- нарушение менструальной функции.
Наиболее неблагоприятным последствием является бесплодие. Именно оно чаще всего становится причиной обращения женщин за медицинской помощью. Основной целью лечения является восстановление естественной фертильности.
Бесплодие, возникшее на фоне хронического эндометриоза, трудно поддается лечению. Реализовать репродуктивную функцию часто не помогает даже ЭКО. Потому что в ходе этой процедуры контролируются главным образом процессы созревания яйцеклеток, их оплодотворение и перемещение в матку. Но процесс имплантации эмбриона плохо поддается контролю. Поэтому беременность часто не наступает до тех пор, пока не будет восстановлена нормальная функция и структура эндометрия.
Симптомы при эндометрите
Основные субъективные симптомы при эндометрите (жалобы) пациенток, с которыми те первично обращаются к врачу-гинекологу:
- маточные кровотечения;
- выделения крови перед и после менструацией в связи с нарушением отторжения и восстановления эпителия;
- кровянистые выделения в период овуляции – связаны с повышением проницаемости кровеносных сосудов;
- выделения из половых путей – обычно слизистые, реже гнойные;
- невозможность забеременеть.
Многие пациентки имеют болезненные ощущения в нижней части живота. Эти симптомы при эндометрите постоянные, ноющие, слабо выраженные. Тазовая боль обусловлена следующими патогенетическими механизмами:
- нарушение циркуляции крови в матке;
- венозный застой;
- ухудшение трофики тканей;
- вегетативные расстройства.
Объективные симптомы при эндометриозе обнаруживаются в процессе бимануального исследования. Доктор обнаруживает небольшое увеличение матки и её уплотнение. Возможна незначительная болезненность.
Дифференциальную диагностику проводят с аденомиозом (эндометриозом тела матки). Отличия между этими заболеваниями в клинической картине состоят в следующем:
- при аденомиозе тазовые боли зависят от фазы цикла, а при хроническом эндометрите такой зависимости нет;
- в анамнезе при воспалении шейки матки обычно есть половые инфекции, внутриматочные манипуляции или операции, длительное использование внутриматочной контрацепции.
Очень часто симптомов при эндометрите нет вообще. Патологические изменения в эндометрии могут обнаруживаться только случайно, в ходе лабораторной и инструментальной диагностики.
Диагностика

Всем женщинам с подозрением на хронический эндометрит назначаются лабораторные и инструментальные методы исследования. Они направлены на подтверждение диагноза, определение степени морфологических изменений в эндометрии, установление причины патологии, оценку уровня кровотока.
Существуют обязательные исследования для женщин с подозрением на хронический эндометрит. Другие диагностические тесты назначаются только по показаниям. Они могут быть выполнены как уточняющие после обязательных исследований. К числу обязательных методик относятся:
- УЗИ органов малого таза;
- анализ на трихомониаз, гонококковую инфекцию и хламидиоз методом ПЦР;
- гистероскопия;
- соскоб полости матки с последующим гистологическим и бактериологическим исследованием полученного биоматериала.
Взятия клинического материала для исследования возможно двумя способами. Проводится пайпель биопсия или аспирационная биопсия. Она выполняется на 7-10 день менструального цикла.
К числу дополнительных методов относятся:
- общий анализ крови;
- коагулограмма;
- анализ на ВИЧ и вирусные гепатиты – при подготовке к хирургическому лечению;
- допплерометрия кровеносных сосудов тазовой области.
Основные исследования
Ультразвуковое исследование органов малого таза проводится во вторую фазу цикла. Обычно его делают на 17-22 день. На УЗИ обнаруживаются такие признаки хронического эндометрита:
- расширенная маточная полость;
- неоднородная структура слизистой оболочки матки;
- несимметричность стенок эндометрия;
- наличие включений в базальном слое внутренней оболочки матки повышенной эхогенности;
- снижение толщины слизистой оболочки матки.
При гистероскопии врач отмечает гиперемию слизистой оболочки матки. Он наблюдает стромальный отек. Часто выявляются микрополипы.
При гистологическом исследовании эндометрия определяется лимфоидная инфильтрация тканей. Местами наблюдаются фолликулоподобные структуры. Имеются очаги стромального фиброза. Стенки спиральных артерий склеротически изменены. Нарушения обнаруживаются как в функциональном, так и в базальном слое эндометрия.
Полученный материал высеивают на питательную среду. У большинства женщин при проведении бактериологического посева выделяются те или иные микроорганизмы. Чаще всего это микоплазмы, уреаплазмы, хламидии, кандиды. Определяются также микробные ассоциации условно-патогенных бактерий.
При выявлении в бак посеве условно-патогенной флоры учитываются количественные показатели. Чрезмерной считается популяция бактерий более 104 КОЕ (колониеобразующих единиц). Это прямое показание к назначению антибактериальной терапии. В рамках культуральной диагностики проводится определение чувствительности выделенной флоры к антибиотикам. Для этого в питательную среду добавляют разные антибактериальные препараты. По величине отсутствия зоны роста вокруг антибиотика оценивают уровень восприимчивости к нему бактерии.
В антибиотикограмме фиксируется уровень чувствительности к каждому препарату. Для этого приводится их перечень. Напротив каждого ставится одна из букв латинского алфавита: S – чувствительный, I – малочувствительный или R – резистентный (нечувствительный). Лечение проводят препаратами, к которым выделенный микроорганизм обладает самой высокой чувствительности. Потому что такая терапия будет максимально эффективной.
Обязательно проводится анализ методом ПЦР на гонорею, трихомониаз и хламидиоз. Это самые частые возбудители специфических хронических эндометритов.
Дополнительные исследования
Допплерография – это метод УЗИ, который использует специальный датчик, оценивающий скорость кровотока. Нарушения кровообращения при хроническом эндометрите обнаруживаются минимум у 30% пациенток. Определяется повышенный индекс резистентности сосудов и расширение аркуатных вен матки. Их диаметр достигает 4-6 мм при норме 1-2 мм. У некоторых расширяются вены параметрия до 5-10 мм при норме 3-4 мм. Вероятность обнаружения данного изменения на допплерометрии коррелирует с длительностью заболевания.
Лечение при обнаружении инфекции
Иногда удается определить возбудителя, который спровоцировал хронический воспалительный процесс в матке. В таком случае требуется адекватная антибиотикотерапия, направленная на эрадикацию патогена. Основные возбудители эндометрита:
- трихомонада;
- гонококк;
- хламидия;
- микоплазма или уреаплазма;
- неспецифическая бактериальная флора;
- кандида.
При трихомониазе препаратом выбора является орнидазол. Он назначается по 500 мг, 2 раза в день. В случае развития эндометрита течение трихомониаза считается осложненным. Поэтому препарат назначают курсом 10 дней.
Может также назначаться метронидазол. Он дешевле стоит. Но препарат имеет весомый недостаток: его нельзя сочетать с алкоголем из-за риска возникновения дисульфирамоподобных реакций. В организме при приеме метронидазола нарушается метаболизм этилового спирта. Накапливаются продукты его обмена, в результате чего у человека повышается частота пульса и артериальное давление, возникают приливы крови к лицу, потливость и приступы удушья. В случае назначения метронидазола пациенты должны быть предупреждены о невозможности употребления алкоголя в период лечения плюс несколько дней после его окончания.
Метронидазол назначают по одной из двух схем:
- 2 грамма, 1 раз в день, курсом 5 дней;
- 500 мг, 3 раза в день, курсом 7 дней.
Дополнительно может использоваться метронидазол в виде вагинальных таблеток или суппозиториев. Но местные формы не применяются в качестве монотерапии. Это лишь вспомогательное лечение.
В случае выявленной гонококковой инфекции лечение проводят в основном цефтриаксоном. Его назначают внутримышечно, 1 раз в сутки, курсом 14 дней.
При хламидиозе, уреаплазмозе или микоплазмозе могут использоваться такие схемы лечения:
- доксициклин – по 100 мг, 2 раза в сутки;
- джозамицин – по 500 мг, 3 раза в сутки;
В качестве альтернативных препаратов могут применяться азитромицин, офлоксацин или левофлоксацин. Они используются в таких случаях:
- аллергия на основные препараты;
- медицинские противопоказания к их назначению;
- неэффективность проведенной терапии.
Курс лечения при хроническом эндометрите данной этиологии продолжается в течение 2 или 3 недель. Он определяется лечащим врачом индивидуально.
Кандидоз редко является основным возбудителем. Часто этот грибок выявляется в полимикробной ассоциации. Для его эрадикации назначают 1 таблетку флуконазола 150 мг внутрь, 1 раз в неделю, курсом 2-3 недели.
При выявлении условно-патогенных возбудителей лечение может быть разным. Оно назначается, исходя из данных бактериологического посева и антибиотикограммы. Назначается тот препарат, к которому обладает наибольшей чувствительностью выделенная в ходе культуральной диагностики микрофлора. В случае назначения лечения до получения результатов исследования используются антибиотики широкого спектра. Это может быть эритромицин, цефтриаксон, левофлоксацин и другие.
Лечение для восстановления фертильности

Основной проблемой пациенток с хроническим эндометритом является бесплодие. Поэтому лечение должно быть направлено на улучшение структуры эндометрия.
Антибиотики не назначаются во всех случаях хронического эндометрита. Они используются только при выделении бактериальной флоры при культуральном исследовании или обнаружении специфических возбудителей путем проведения ПЦР.
Для улучшения качества эндометрия применяются:
Гормональные препараты. С первых дней менструального цикла назначаются оральные контрацептивы, содержащие прогестины и эстрогены. Их принимают курсом минимум 3 месяца. Другая схема лечения предусматривает назначение прогестерона каждый цикл с 16 по 25 день. Она чаще применяется при гипертрофическом типе хронического эндометрита.
НПВС. Назначение противовоспалительных препаратов патогенетически обосновано при наличии воспалительного процесса в эндометрии. Однако пока что нет доказательств, что они позволяют улучшить рост внутреннего слоя матки или нормализовать кровоток. Потому не все врачи назначают данную группу лекарственных средств.
Физиопроцедуры. Назначаются только при атрофической форме хронического эндометрита. Используется электрофорез с цинком и магнием. Назначают лазеротерапию, иглорефлексотерапию, магнитотерапию и другие методы. Цель их состоит в том, чтобы устранить венозный застой, улучшить микроциркуляцию крови и устранить ишемию (недостаточное кровоснабжение) эндометрия.
Вспомогательные препараты. Многие врачи назначают при хроническом эндометрите витамины, антиоксиданты, метаболические препараты.
Критериями эффективности консервативного лечения хронической формы эндометрита являются:
- эрадикация бактерий – возбудителей заболевания (по результатам ПЦР и бактериологического посева);
- восстановление нормальной эхоструктуры эндометрия (по данным УЗИ);
- устранение симптомов хронического эндометрита;
- нормализация кровотока в кровеносных сосудах (по данным допплерометрии);
- нормальная гистологическая структура эндометрия, подтверждения путем проведения биопсии на 5-8 день цикла.
Основной же целью и, соответственно, критерием эффективности терапии является наступление беременности и её успешное окончание родами.
Иногда используется хирургическое лечение. Оно показано, если по результатам гистероскопии в матке обнаружены синехии или полипы.
Можно ли забеременеть с помощью ЭКО?
В программах ЭКО часто отмечается отсутствие адекватной реакции эндометрия на введение гормональных препаратов. На этапе стимуляции овуляции часто не удается добиться адекватного созревания эндометрия. Поэтому переносы эмбрионов часто отменяют. Если же перенос осуществляется, то вероятность наступления невысокая.
Проблема десинхронизации менструального и овариального цикла обычно обусловлена недостаточным ростом эндометрия. Проблема в некоторых случаях решается путем криоконсервации эмбрионов. Их замораживают в случае неготовности слизистой оболочки матки. В следующем цикле нарастать эндометрий стараются с помощью гормональных препаратов. Сделать это так же сложно, как и в предыдущем цикле. Зато нет необходимости в синхронизации состояния эндометрия и овуляторных процессов. Потому что эмбрионы уже готовы – разморозить и перенести их можно в любой момент.
В случае наступления беременности хронический эндометриоз повышает риск выкидыша. Во вторую фазу традиционно используется поддержка прогестероном. Однако проблема патологии связана вовсе не с недостатком этого гормона, а с дефицитом рецепторов в эндометрии, которые способны на него реагировать.
Таким образом, ЭКО может несколько повысить шансы наступления беременности. Но эта процедура при эндометрите не столь эффективна, как при других патологиях, вызывающих бесплодие. Обязательно требуется подготовка эндометрия. Проводится консервативное лечение воспалительного процесса в матке. И только после этого можно предпринимать попытки забеременеть естественным путем или с помощью искусственного оплодотворения.
Читайте также:


