Требования к выполнению исследования на брюшного тифа
Используют бактериологический и серологические методы, которые проводят с учетом периода инфекционного процесса.
Материалом для выделения являются кровь (гемокультура), испражнения (копрокультура), моча (уринокультура), дуоденальное содержимое, желчь (биликультура), соскоб розеол, костный мозг.
В бактериологическом исследовании ранним методом является выделение возбудителя из крови (гемокультура) в период бактериемии (первая неделя заболевания).
Кровь засевают в желчный бульон или среду Рапопорт в соотношении 1:10 (чтобы уменьшить бактерицидные свойства белков крови). На 2-й день проводят пересев на среду Эндо или Левина, или висмут-сульфит агар. Подозрительные (прозрачные или черные в зависимости от сред) колонии пересевают на скошенный агар или одну из комбинированных сред (Олькеницкого, Ресселя, Клиглера). На этих средах для первичной идентификации определяют ферментацию глюкозы, способность к газообразованию, выделение сероводорода, отсутствие уреазы.
Одновременно изучают морфологию и тинкториальные свойства.
Определяют биохимические свойства. Бактерии тифо-паратифозной группы не разлагают сахарозу, лактозу, не образуют индол.
При выделении культур, имеющих характерные для сальмонелл ферментативные свойства, изучают их антигенную структуру в реакции агглютинации на стекле с О- и Н-диагностическими антисыворотками, определяют чувствительность к антибиотикам, проводят фаготипирование.
Для серологической диагностики брюшного тифа и паратифов с 5-7 дня заболевания в основном используется РПГА с О- и Н-эритроцитарными диагностикумами. Положительной считается реакция в титре 1:160 и выше. При исследовании в РПГА титр антител в динамике заболевания нарастает.
Возможно применение реакции агглютинации Видаля с О- и Н-монодиагностикумами к конкретным возбудителям (положительный титр реакции – 1:200 и выше). Серологический диагноз имеет ретроспективный характер.
Для выявления бактерионосителей используют РПГА с эритроцитарным Vi-диагностикумом (титр реакции – 1:40). Исследуют били- и копрокультуру. Проводят фаготипирование с Vi-1 антигеном.
При эпидемических вспышках брюшного тифа для экспресс-диагностики с целью выявления АГ в крови, костном мозге и другом материале применяют РИФ и ИФА.
Лечение брюшного тифа
Этиотропную терапию проводят сразу после установления клинического диагноза. Для лечения используют фторхинолоны. При устойчивости к ним применяют цефалоспорины III поколения, азитромицин.
Левомицетин и ко-тримоксазол в настоящее время используют реже из-за распространения полирезистентных штаммов. Патогенетическое лечение включает инфузионно-дезинтоксикационную терапию.
Профилактика
Проводятся санитарно-гигиенические и противоэпидемические мероприятия, направленные на обезвреживание источников инфекции, пресечение путей передачи, повышение невосприимчивости организма.
Для специфической иммунопрофилактики брюшного тифа разработано 3 типа вакцин. Применяют инактивированные вакцины (эффективность 50-70%), разработана живая аттенуированная вакцина из штамма Ту21а (оказывает большее протективное действие, находится на стадии клинических испытаний). Эффективной является полисахаридная вакцина из Vi-антигена S. typhi(например, Вианвак пр-ва Российской Федерации), применяется по эпидпоказаниям, протективный эффект сохраняется до 2-х лет.
Сальмонеллезы
Сальмонеллезы – группа полиэтиологичных острых инфекционных болезней человека, животных и птиц, характеризующаяся преимущественным поражением желудочно-кишечного тракта, диареей и бактериемией.
Наиболее частой клинической формой сальмонеллезной инфекции является сальмонеллезный гастроэнтерит. Основные возбудители гастроэнтерита: S. Enteritidis, S .Choleraesuis, S .Anatum, S .Derby, хотя заболевания могут вызываться и многими другими вариантами бактерий.
Значительно более тяжелой формой является генерализованная сальмонеллезная инфекция – септицемия. Ее ведущим возбудителем является S. Typhimurium.
Большинство возбудителей выделяют у различных животных (основной резервуар) и человека.
Источником заражения человека чаще всего являются домашние птицы (50%), особенно куры и утки, а также их яйца (сальмонеллы могут проникать через скорлупу внутрь). Носительство сальмонелл выявлено у домашнего скота, собак, кошек, грызунов, у многих диких животных и птиц. Инфицированные животные выделяют бактерии с мочой и калом, молоком, слюной, загрязняя окружающую среду.
Основной путь передачи сальмонелл – пищевой. Заболевания возникают у человека в связи с употреблением мясных продуктов (говядина, свинина – до 20% случаев, мясо птицы), яиц, реже – рыбы, овощей, фруктов, моллюсков, раков, крабов.
Мясо может инфицироваться эндогенно при жизни животного во время его болезни, а также экзогенно в процессе транспортировки, переработки, хранения. Иногда продукты питания инфицируются при неправильной их кулинарной обработке, приготовлении пищи.
При несоблюдении санитарно-гигиенических норм может возникнуть контактно-бытовой путь передачи, который характерен для внутрибольничных вспышек сальмонеллеза. Такие вспышки отмечены в родовспомогательных учреждениях, хирургических, детских и других стационарах. При госпитальных сальмонеллезах чаще выделяется S. typhimurium иS. Haifa. В Республике Беларусь сальмонеллезные инфекции составляют более 50% от всех случаев госпитальных инфекций
Возбудители госпитальных сальмонеллезов отличаются высокой полирезистентностью к химиотерапевтическим препаратам и антибиотикам.
Наиболее восприимчивы к сальмонеллезу дети в возрасте до 1 года и лица с различными иммунодефицитами.
Инкубационный период болезни – от 2-6 часов до 2-3 суток (в среднем составляет 7-24 часа).
Патогенез сальмонеллезов определяется факторами вирулентности возбудителей. Среди них наиболее важную роль играют инвазивные белки III типа секреции.
Некоторые из белков инвазии обеспечивают проникновение сальмонелл внутрь эпителиальных клеток кишечника, их выживание внутри вакуолей. Кроме того, они стимулируют выброс провоспалительных цитокинов и хемокинов из пораженных клеток, апоптоз макрофагов.
Внутри макрофагов бактерии не только размножаются, но и частично погибают с освобождением эндотоксина, поражающего нервно-сосудистый аппарат кишечника и повышающего проницаемость клеточных мембран.
В течение 1 часа от проникновения сальмонелл внутрь клеток развивается выраженная нейтрофильная инфильтрация стенки кишечника. Кишечное воспаление сопровождается выходом белка из пораженных энтероцитов, усилением секреции хлоридов с развитием профузной диареи.
Часть сальмонелл может продуцировать энтеротоксин, который через повышение содержания цАМФ в энтероцитах стимулирует экскрецию хлоридов, что усугубляет диарею.
В большинстве случаев на этой стадии инфекционный процесс может завершиться (гастроинтестинальная форма).
В тяжелых случаях возникает бактериемия и генерализация инфекции, что приводит к септицемии.
Эта форма сальмонеллеза наиболее характерна для S. Typhimurium и S. Enteritidis. Ее развитие обусловлено белками вирулентности, которые кодируются островом патогенности SPI-2. Данные белки подавляют фагоцитоз, что обеспечивает выживание и размножение бактерий внутри фагоцитов, их проникновение в кровь и паренхиматозные органы.
В результате сальмонеллы могут вызывать дистрофические изменения в пораженных органах (селезенка, печень) с формированием вторичных гнойных очагов.
Обычно болезнь заканчивается выздоровлением, однако септические формы инфекции могут приводить у летальным исходам.
Иммунитет
Постинфекционный иммунитет непродолжительный, нестойкий, типоспецифический. В сыворотке больных и реконвалесцентов обнаруживаются агглютинины, преципитины, бактериолизины и другие антитела. Заболевание, вызванное одним сероваром, не создает иммунитета к другим, а перенесенная инфекция не исключает реинфекцию.
30. Государственный санитарно-эпидемиологический надзор за заболеваемостью населения брюшным тифом и паратифами включает следующие санитарно-противоэпидемические (профилактические) мероприятия:
1) анализ информации о санитарном состоянии населенных пунктов, особенно неблагополучных по заболеваемости населения тифопаратифозными инфекциями;
2) осуществление государственного санитарно-эпидемиологического надзора и определение групп риска среди населения;
3) определение фаготипов выделяемых культур от больных и бактерионосителей;
4) постановка на учет и диспансерное наблюдение за переболевшими брюшным тифом и паратифами с целью выявления и санации бактерионосителей, особенно из числа работников пищевых предприятий и другого декретированного контингента;
5) планирование профилактических и противоэпидемических мероприятий.
31. Профилактические мероприятия тифопаратифозных заболеваний направлены на проведение санитарно-гигиенических мероприятий, предупреждающих передачу возбудителей через воду, пищу. Проводится государственный санитарно-эпидемиологический надзор за санитарно-техническим состоянием следующих объектов:
1) систем водоснабжения, централизованных, децентрализованных источников водоснабжения, головных водозаборных сооружений, зон санитарной охраны водоисточников;
2) пищевой перерабатывающей промышленности, продовольственной торговли, общественного питания;
3) канализационной системы.
32. Перед допуском к работе лица из числа декретированного контингента после врачебного осмотра подвергаются серологическому обследованию путем постановки с сывороткой крови реакции прямой гемагглютинации и однократному бактериологическому исследованию. Эти лица допускаются к работе при отрицательных результатах серологического и бактериологического обследований и при отсутствии других противопоказаний.
В случае положительного результата реакции прямой гемагглютинации дополнительно проводится пятикратное бактериологическое исследование нативных испражнений с интервалом 1-2 дня. При отрицательных результатах этого обследования проводится однократное бактериологическое исследование желчи. К работе допускаются лица, у которых получены отрицательные данные бактериологического исследования испражнений и желчи.
Лица, у которых выявлены положительные результаты серологического и бактериологического обследования рассматриваются как бактерионосители. Проводится их лечение, постановка на учет, устанавливается за ними медицинское наблюдение. В данном случае, органами государственного санитарно-эпидемиологического надзора эти лица отстраняются от работы, где они могут представлять эпидемическую опасность.
33. Плановые профилактические лабораторные обследования работников питания, водоснабжения и другого декретированного контингента на носительство возбудителей тифопаратифозных заболеваний при эпидемическом благополучии по этим инфекциям не проводятся.
35. В очаге брюшного тифа или паратифов проводятся следующие противоэпидемические мероприятия:
1) выявление всех больных путем опроса, осмотра, термометрии, лабораторного обследования;
2) своевременного изолирования всех больных брюшным тифом, паратифами;
3) выявление и проведение лабораторного обследования лиц, ранее переболевших брюшным тифом и паратифами, декретированного контингента, лиц, подвергшихся риску заражения (употреблявших подозрительные на заражение пищевые продукты или воду, контактировавших с больными);
4) в очаге с единичным заболеванием у лиц, из числа декретированного контингента проводится однократное бактериологическое исследование испражнений и исследование сыворотки крови в реакции прямой гемагглютинации. У лиц с положительным результатом реакции прямой гемагглютинации проводится повторное пятикратное бактериологическое исследование испражнений и мочи;
5) в случае возникновения групповых заболеваний проводится лабораторное обследование лиц, которые предположительно могут быть источником инфекции. Лабораторное обследование включает трехкратное бактериологическое исследование испражнений и мочи с интервалом не менее двух дней и однократное исследование сыворотки крови методом реакции прямой гемагглютинации. У лиц с положительным результатом реакции прямой гемагглютинации проводится дополнительное пятикратное бактериологическое исследование испражнений и мочи с интервалом не менее двух дней, а при отрицательных результатах этого обследования – однократно исследуется желчь;
6) лица из числа декретированного контингента, имеющие контакт либо общение с больным брюшным тифом или паратифами на дому, органами государственного санитарно-эпидемиологического надзора временно отстраняются от работы до госпитализации больного, проведения заключительной дезинфекции и получения отрицательных результатов однократного бактериологического исследования испражнений, мочи и реакции прямой гемагглютинации;
7) лица, подвергшиеся риску заражения, наряду с лабораторным обследованием находятся под медицинским наблюдением с ежедневными врачебными осмотрами и термометрий на протяжении двадцати одного дня при брюшном тифе и четырнадцати дней при паратифах с момента изоляции последнего больного;
8) выявленные больные и бактерионосители брюшного тифа и паратифов немедленно изолируются и направляются в медицинские организации для обследования и лечения.
36. Экстренная профилактика в очагах брюшного тифа и паратифов проводится в зависимости от эпидемиологической ситуации. В очагах брюшного тифа назначается брюшнотифозный бактериофаг, при паратифах поливалентный сальмонеллезный бактериофаг. Первое назначение бактериофага проводится после забора материала для бактериологического обследования. Бактериофаг назначается также реконвалесцентам.
37. В очагах брюшного тифа и паратифов обязательно проводятся дезинфекционные мероприятия:
1) текущая дезинфекция проводится в период с момента выявления больного до госпитализации, у реконвалесцентов в течение трех месяцев после выписки из больницы;
2) текущую дезинфекцию организовывает медицинский работник организации здравоохранения, а проводит – лицо, ухаживающее за больным, сам реконвалесцент или бактерионоситель;
3) заключительную дезинфекцию проводят дезинфекционные станции или дезинфекционные отделы (отделения) органов (организаций) санитарно – эпидемиологических службы, в сельской местности – сельские врачебные больницы, амбулатории;
4) заключительную дезинфекцию в городских населенных пунктах проводят не позже шести часов, в сельской местности – двенадцати часов после госпитализации больного;
5) в случае выявления больного брюшным тифом или паратифом в организации здравоохранения после изоляции больного в помещениях, где он находился, проводят заключительную дезинфекцию силами персонала данной организации.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
• Микробиологическая диагностика брюшного тифа и паратифов
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: исходя из особенностей патогенеза брюшного тифа, на 1-й неделе заболевания, в период бактериемии, возбудителей выделяют из крови (получение гемокультуры), со 2-й недели заболевания — из испражнений (получение копрокультуры), мочи или желчи.
Бактериологическое исследование(схема 13.2.1).
Получение гемокультуры. В 1-й день из локтевой вены больного берут 5—10 мл крови и засевают в колбу с 50—100 мл селективной среды Раппопорт, содержащей желчный бульон (для подавления роста других бактерий), глюкозу, индикатор Андреде и поплавок для обнаружения газа. Указанные соотношения крови и среды необходимы для подавления бактерицидного действия белков крови. Посевы инкубируют при 37 "С в течение 18—20 ч. На 2-й день при росте сальмонелл наблюдается помутнение и изменение цвета среды. При росте паратифозных бактерий (биовары paratyphi А, Си schottmuelleri) наряду с указанными изменениями появляются пузырьки газа в поплавке. Для ускорения ответа из среды Раппопорт делают мазки и препараты "висячая" капля. При наличии чистой культуры грамотрицательных подвижных палочек и изменении цвета среды (или наличии газа) дают первый предварительный ответ. Затем культуру из среды Раппопорт пересевают в пробирку со средой Ресселя, полагая при этом, что из крови выделена чистая культура и можно сразу приступить к ее идентификации. Одновременно со среды Раппопорт делают посевы на среду Эндо для получения изолированных колоний с целью проверки чистоты выделенной культуры.
На 3-й день отмечают ферментацию глюкозы на среде Ресселя и ставят ориентировочную реакцию агглютинации на стекле. На основании полученных данных дают второй предварительный ответ. Для дальнейшего исследования отбирают несколько бесцветных колоний со среды Эндо и пересевают их в среду Ресселя или скошенный питательный агар (для контроля полученных результатов). Чистую культуру пересевают на среды "пестрого" ряда и серотипируют в реакции агглютинации на стекле со смесью групповых сывороток, а затем с

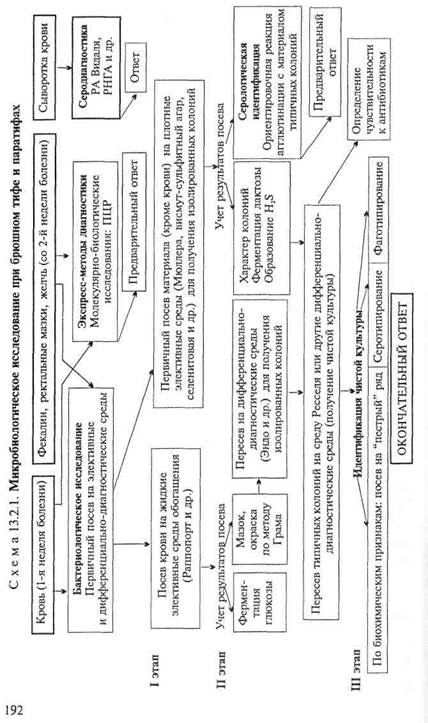 |
адсорбированными монорецепторными О- и Н-сальмонеллез-ными сыворотками. Окончательный диагноз устанавливают на основании биохимических (табл. 13.2.1) и антигенных свойств.
Таблица 13.2.1. Биохимические свойства сальмонелл — возбудителей брюшного тифа и паратифов
| Биовар S.enterica | Ферментация | Образование | |||||
| лактозы | глюкозы | мальтозы | сахарозы | ман-нита | H2S | NH3 | индола |
Paratyphi А - КГ КГ - КГ - -
Schottmuelleri — КГ КГ - КГ + +
Условные обозначения: К — образование кислоты; КГ — образование кислоты и газа; (+) — обнаружение признака; (—) — отсутствие признака.
Биохимические признаки (развернутый "пестрый" ряд) позволяют дифференцировать сальмонеллы от схожих сними энтеробактерий: Citrobacter, Hafnia (табл. 13.2.2).
Таблица 13.2.2. Дифференциация сальмонелл и других энтеробакте рий по биохимическим признакам
| Род | Лизин- декар- бокси- лаза | Ферментация углеводов | р- Галак-този-даза | ||
| дуль-цита | сорбита | ксилозы | рам-нозы | салицина | 4% лактозы |
Salmonella ± К(-) К К К - - -
Citrobacter - К(-) К К К К(±) К(±) К
Hafnia + - - К К К(+) - К
Условные обозначения: (+) — положительная реакция; (—) — отрицательная реакция; ± — вариабельная реакция; К — образование кислоты; К(—) — образование кислоты (редко); К(±) — образование кислоты (вариабельно).
Выделенную чистую культуру бактерий используют для определения чувствительности к антимикробным препаратам.
Фаготипирование. С помощью набора стандартных Vi-фагов определяют до 78 фаготипов S.enterica биовара typhi. При этом необходимым условием является наличие в культуре FZ-антигена. Культуры S.enterica биовара paratyphi В (schottmuelleri) дифференцируются на11 фаготипов и подтипов.
Получение копрокультуры. Испражнения засевают на одну из дифференциально-диагностических сред (Эндо или Левина) или элективные среды обогащения (Мюллера, селени-

товая или висмут-сульфит агар). Для посева петлю фекалий вносят в пробирку с изотоническим раствором хлорида натрия и готовят суспензию. После оседания крупных комочков суспензию петлей наносят на поверхность агаровой среды — на одну половину чашки. Материал тщательно растирают шпателем по одной, а затем по другой половине чашки для получения изолированных колоний. Посевы инкубируют при 37 °С в течение 18—20 ч. На 2-й день изучают характер колоний, выросших на чашках (рис. 13.2.1; на вклейке), пересевают 2—3 бесцветные колонии (со среды Эндо или Левина) или колонии черного цвета (висмут-сульфит агар) на среду Ресселя и в пробирки со скошенным питательным агаром. При отсутствии подозрительных колоний на чашках делают высевы из среды Мюллера или селенитовой среды на чашки со средой Эндо для получения изолированных колоний. Для ускорения ответа ставят ориентировочную реакцию агглютинации на стекле с материалом, взятым из бесцветной колонии. Далее поступают так же, как и при идентификации гемокультуры.
Экспресс-методы диагностики: иммунохимические, биохимические и молекулярно-биологические исследования.Молеку-лярно-биологические исследования. Исследуемый материал, полученный из очага инфекции, используют для обнаружения ДНК возбудителя с помощью ПЦР. В случае обнаружения соответствующих молекул можно поставить предварительный диагноз.
Серодиагностика. Влабораторной практике широко применяют развернутую реакцию агглютинации Видаля, основанную на обнаружении в сыворотке крови людей антител — агглютининов, которые появляются в конце 1-й — начале 2-й недели заболевания. Реакцию ставят одновременно с четырьмя антигенами: О- и Н-брюшнотифозными, А- и В-паратифозными диагностикумами. Брюшнотифозные монодиагностикумы применяют для установления стадии болезни, так как содержание О- и Н-антител в разные ее периоды неодинаково. О-антитела появляются на 1-й неделе, накапливаются в разгар заболевания и исчезают к моменту выздоровления. Н-антитела появляются в разгар заболевания, накапливаются к концу заболевания и сохраняются у переболевших в течение длительного времени. У людей, вакцинированных против брюшного тифа и парати-фов, также наблюдается положительная реакция Видаля, причем в довольно высоком титре, поэтому "инфекционный Ви-даль" удается отличить от "прививочного" только по нарастанию титра агглютининов у больных в процессе заболевания. Реакцию Видаля ставят в четырех рядах пробирок по 7 пробирок в каждом ряду, из которых 5 опытных и 2 контрольные. Для контроля каждого диагностикума в пробирки вносят по 1 мл изотонического раствора хлорида натрия, в который добавляют 2 капли диагностикума. В контрольной пробирке с
1 мл сыворотки (без диагностикума) не должно быть хлопьев. При спонтанной агглютинации реакция не учитывается. Диагностический титр реакции Видаля равен 1:200. Для серологического исследования реконвалесцентов и выявления бактерионосителей широко используют реакцию непрямой И-гемаг-глютинации, с помощью которой в сыворотке крови людей определяют присутствие антител к К/-антигену. В качестве антигена используют эритроцитарный Р?-диагностикум, представляющий собой взвесь эритроцитов человека 1(0) группы, обработанных формалином и сенсибилизированных Fz'-антиге-ном S.enterica биовара typhi. Готовят разведения испытуемой сыворотки от 1:10 до 1:1280. При положительной реакции эритроциты покрывают дно пробирки в виде диска с зазубренными краями, а надосадочная жидкость остается прозрачной. При отрицательной реакции, так же как и в контроле, эритроциты осаждаются на дно пробирки и имеют виддиска с ровными краями ("пуговки"). Диагностическое значение имеет титр пассивной Й-гемагглютинации, начиная с 1:40 и выше. Всех лиц, сыворотка крови у которых дает положительный результат в РНГА с эритроцитарным F/f-диагностикумом, рассматривают как подозрительных на носительство S.enterica биовара typhi и подвергают многократному бактериологическому обследованию.
• Микробиологическая диагностика сальмонеллезов
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: испражнения, при генерализованной форме — кровь.
МЕТОДЫ ДИАГНОСТИКИ: микробиологическая диагностика сальмонеллезов принципиально не отличается от диагностики брюшного тифа и паратифов. Серодиагностика не применяется по причине большого числа сероваров возбудителей.
• Микробиологическая диагностика кишечного иерсиниоза
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: испражнения, при генерализованной форме — кровь, моча, спинномозговая жидкость.
МЕТОДЫДИАГНОСТИКИ:
Бактериологическое исследование.Посев материала на дифференциально-диагностические (среда Эндо, Мак-Конки, СБТС-агар с желчью и бромтимоловым синим) и селективные (CIN-arap с антибиотиками цефсулодином и новобиоцином) плотные среды или жидкие среды обогащения (буферно-казе-иново-дрожжевой бульон, 1 %, пептонная вода с рН 7,6—7,8). Посевы инкубируют при 25 "С в течение 24—48 ч. Идентификация чистой культуры осуществляется на основании морфологии, подвижности, тинкториальных свойств (грамотрица-

тельные палочки с закругленными концами и характерным биполярным окрашиванием, неспорообразующие, перитрихи), культуральных, биохимических признаков.
Экспресс-методы диагностики: иммунохимические, биохимические и молекулярно-биологические исследования.Молеку-лярно-биологические исследования. Исследуемый материал, полученный из очага инфекции, используют для обнаружения ДНК возбудителя с помощью ПЦР.В случае обнаружения соответствующих молекул можно поставить предварительный диагноз.
Серодиагностика.Диагностическое значение имеет обнаружение антител к поверхностным антигенам возбудителей наиболее распространенных серотипов (03, 04, 05, 06, 08, 09) в РА. Положительной считается РА в титре не менее 1:160. Разработаны также ИФА-тесты.
• Микробиологическая диагностика кишечного дисбактериоза
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: фекалии. МЕТОДЫ ДИАГНОСТИКИ:
Бактериоскопическое исследование.Имеет ориентировочное значение. При резко выраженном дисбактериозе в мазках преобладают микроорганизмы определенных видов (например, дрожжеподобные грибы, стафилококки и др.) на фоне существенного уменьшения грамотрицательной микрофлоры.
Бактериологическое исследование.Проводится количественное исследование состава микрофлоры кишечника. Для этого из исследуемого материала готовят разведения Ю -2 , 10 -4 , Ю -6 и т.д. Первичные посевы по 0,1 мл каждого разведения производят параллельно на несколько питательных сред (Эндо, кровяной агар, ЖСА, агар Сабуро и др.) и инкубируют при 37 °С. Подсчитывают число выросших колоний и определяют число КОЕ в 1 г материала. Проводят отсев 2—3 колоний каждого вида для выделения и идентификации чистых культур микроорганизмов.
Дляобнаружения анаэробных Bifidobacterium spp. делают мерные посевы материала в разведениях 10" 7 и выше в пробирки с 13—15 мл модифицированной среды Блаурокка, в состав которой входит печеночный бульон, пептон — 1 %, лактоза — 1 %, хлорид натрия — 0,5 %, цистин — 0,01 %, агар-агар — 0,75%, твин-80 — 0,1 %. При росте Bifidobacterium spp. через 24—48 ч происходит помутнение всей среды с образованием тяжей или отдельных колоний. Готовят мазки и окрашивают по методу Грама. Выделение чистых культур Bifidobacterium spp. является весьма трудоемким и практически необязательным. При необходимости идентификацию представителей рода осуществляют по биохимическим свойствам.
Для оценки результатов бактериологического исследования
сопоставляют полученные данные с количественным содержанием микроорганизмов в норме. Ориентировочные критерии нормальной микрофлоры толстой кишки представлены в табл. 13.2.3.
Таблица 13.2.3. Критерии нормы кишечной флоры
| Норма |
Патогенные микробы сем. Enterobacteriaceae О
Общее количество E.coli, млн/г 300—400
E.coli со слабовыраженными ферментативными
свойствами, % До 10
E.coli с гемолитическими свойствами, % Нет
Энтеробактерии (лактозоотрицательные и лактозополо
жительные): Hafnia, Aerobacter, Citrobacter, Klebsiella,
Serratia, % До 5
Кокковые формы, % До 25
Гемолитический стафилококк по отношению ко
всем кокковым формам, % Нет
Bifidobacterium spp. (рост при посеве разведения) 10 и выше
Бактерии рода Proteus Нет
Грибы рода Candida Нет
При кишечном дисбактериозе происходит значительное снижение облигатной анаэробной микрофлоры, и в первую очередь Bifidobacterium spp., а также увеличение аэробных видов, в частности E.coli, содержание которых может превышать 10 11 микробных клеток в 1 г испражнений. Увеличивается частота обнаружения штаммов E.coli со слабой ферментацией лактозы и имеющих гемолитические свойства (до 30—40 %), гемолитических и негемолитических стафилококков, бактерий рода Proteus, грибов рода Candida (до 15—16 %). У лиц с дис-бактериозами более часто обнаруживают лактозоотрицательные и лактозоположительные энтеробактерии, относящиеся к родам Hafnia, Aerobacter, Citrobacter. Для микроорганизмов, в норме отсутствующих в испражнениях или имеющихся в небольшом количестве, показателем дисбактериоза будет содержание их 10 5 —10 6 и выше КОЕ в 1 г материала (Proteus spp., Klebsiella pneumoniae, Pseudomonas aeruginosa, Staphylococcus aureus, Candida spp.). Для окончательного заключения о кишечном дисбактериозе важное значение имеет повторное его выявление в динамике обследования больного.
• Диагностические, профилактические и лечебные препараты
Не нашли то, что искали? Воспользуйтесь поиском:

Брюшной тиф – это опасное заболевание инфекционной природы, возбудитель которого - сальмонелла S.typhi. Подхватить брюшной тиф можно через продукты, инфицированную воду, при несоблюдении простых правил гигиены (через немытые руки), а также от носителя инфекции.
Первоначальные признаки брюшного тифа во многом очень схожи с различными иными инфекционными болезнями, поэтому если есть подозрения на наличие данной инфекции в организме необходимо сделать анализ на брюшной тиф в обязательном порядке для точной диагностики. Только таким образом можно подтвердить факт заражения и своевременно назначить эффективное лечение.
Показания к назначению анализа крови на брюшной тиф
Сдать анализ на брюшной тиф требуется при проявлении следующих симптомов:
Наличие брюшного тифа определяют, основываясь на показаниях лабораторных анализов, данных анамнеза (опроса пациента), которые могут свидетельствовать о характерных признаках заболевания и о контакте с носителем инфекции. Для профилактики появления брюшного тифа и соблюдения стандартных санитарных норм анализ крови на тиф сдает рабочий персонал медицинских учреждений, детских дошкольных заведений, а также работники пищевой промышленности, предприятий торговли различными продовольственными товарами и т.д. с периодичностью один раз в год.
Какие анализы назначают для диагностики брюшного тифа?
При наличии признаков недуга анализ крови на тиф следует сдавать до того как начался прием антибиотиков. Это условие объясняется тем, что по истечении 2-4 дней с начала лечения обследование крови может дать отрицательный результат. В целом для такого исследования обычно назначается целый ряд следующих анализов:
- Серологический анализ крови (реакция Видаля). С его помощью можно выявить антитела к возбудителю брюшного тифа на 4-5 день болезни.
- Общий анализ крови. Такое обследование назначается как правило в первые дни заболевания, однако на наличие брюшного тифа оно указывает только косвенно.
- Биохимический анализ крови - выявляет белки острой фазы.
- Бактериальный посев - результаты такого анализа крови можно получить лишь через 4–5 дней.
Для выявления антител к тифу применяются методы радиоиммунного и иммуноферментного анализа крови. Самым распространенным способом анализа, который используется для обнаружения носителей инфекции среди сотрудников сферы пищевой промышленности и для оценки результативности вакцинации от брюшного тифа, является метод исследования при помощи РНГА (реакция непрямой гемагглютинации). Материалом для этого анализа служит венозная кровь. Чтобы получить максимально точные данные запрещается курить за 30 минут до сдачи анализа РНГА.
При положительном исходе анализа крови на тиф можно говорить об остром течении болезни, или же об уже перенесенной инфекции. Кроме того положительный результат может указывать на то, что человек является переносчиком возбудителя брюшного тифа. Если же результаты анализов отрицательные доктор может сделать заключение о прошествии длительного времени после выздоровления, ранней форме заболевания (при присутствии соответствующих клинических проявлений) или же вовсе об отсутствии инфекции в организме. Ложноположительный анализ на тиф возможен при наличии перекрестных реакций с прочими возбудителями инфекционных недугов из рода сальмонелл.
Как правильно подготовиться к сдаче анализов на брюшной тиф?

К основным факторам, которые влияют на результат анализа крови на тиф, относятся:
- Прием пищи. В день сдачи анализа на брюшной тиф не рекомендуется употреблять жареную, острую, копченую и жирную пищу, а также масло, молочные продукты и яйца. При таком неправильном питании возможно как прямое влияние на состав крови за счет всасывания компонентов пищи, так и косвенное – влияние мутности пробы, сдвиги уровня гормонов.
- Алкоголь. За двое суток до сдачи крови на анализ запрещается употреблять алкоголь, поскольку он оказывает острое и хроническое действие на многие процессы метаболизма.
- Курение. За час до визита в пункт сдачи крови на анализ необходимо воздержаться от курения. Дело в том, что эта вредная привычка изменяет секрецию биологически активных веществ, что негативно сказывается на результатах исследования.
- Эмоциональные и физические перегрузки - вызывают биохимические и гормональные перестройки.
- Инструментальные обследования, физиопроцедуры - могут вызвать на время изменение лабораторных параметров.
Кроме того при взятии крови очень большое значение имеет время суток: у каждого человека есть определенные суточные ритмы активности и, в соответствии с этим, суточные колебания многих биохимических и гормональных параметров, выраженные в меньшей или большей степени для разных показателей. По возможности, желательно сдавать кровь на анализ натощак (не меньше 8 часов и не больше 14 часов голода, воду пить можно в обычном режиме), накануне избегайте пищевых перегрузок. Самое оптимальное время сдачи анализов крови на брюшной тиф - утро, в период с 8 до 11 часов.
Что касается лекарственных препаратов, то их не желательно принимать за 72 часа до сдачи анализа. Это требование объясняется тем, что влияние медикаментов на результаты лабораторных тестов не всегда предсказуемое. Если вы уже лечитесь какими-то лекарственными средствами, необходимо проконсультироваться с врачом по поводу целесообразности выполнения исследования или возможности отмены перед обследованием приема медикаментов. Длительность отмены препарата определяется в основном периодом его выведения из крови.
Читайте также:


