В план ухода за больным сыпным тифом входит
Что является возбудителем, заболевания?
Сыпной тиф — это острое инфекционное заболевание, вызываемое риккетсиями Провацека.
Кто является источником инфекции?
Источник инфекции — больной человек, который наиболее заразен в течение лихорадочного периода.
Каким образом происходит заражение человека?
Сыпной тиф передается с помощью переносчиков — вшей, главным образом платяных (трансмиссивный путь передачи).
Каковы основные симптомы болезни?
Основные симптомы болезни: высокая лихорадка, резкие головные боли, нарушение сна, одутловатость и гиперемия лица, увеличение печени и селезенки, с 4— 5-го дня болезни на коже появляется обильная розеолез-но-петехиальная сыпь.
Как проводится госпитализация и выписка больных?
Больные сыпным тифом и болезнью Брилля подлежат обязательной госпитализации. Могут размещаться в любом отделении, чаще всего в отделении палатного типа, предназначенном для обследования различных больных (сортировочное или разборочное отделение). Реконвалесценты выписываются из стационара после исчезновения клинических симптомов, но не ранее 12-го дня установления нормальной температуры.
Каковы особенности ухода за больным сыпным тифом?
У больных сыпным тифом нередко наблюдаются признаки поражения центральной нервной системы: галлюцинации, возбуждение, помрачение сознания, бред, В таких случаях со стороны медицинского персонала необходимы особое внимание и контроль за поведением больного, так как он может встать с постели, выбежать из отделения, причинить себе или окружающим увечья. При развитии у больного психоза устанавливается индивидуальный пост.
При сыпном тифе в наибольшей степени поражается сосудистая система, в особенности мелкие сосуды, это создает предрасположенность к развитию пролежней. Поэтому за кожей больного медицинская сестра должна обеспечить надлежащий уход и особенно тщательно проводить профилактику пролежней.
Палатной сестре необходимо внимательно следить за состоянием мочеиспускания у больных, так как при тяжелом течении заболевания могут быть парез мочевого пузыря и задержка мочи. В таких случаях на область мочевого пузыря кладут грелку с теплой водой, при необходимости производят катетеризацию мочевого пузыря с соблюдением необходимых правил асептики. При задержке стула, что у тяжелобольных отмечается нередко, ставится очистительная клизма. В остальном уход за больным сыпным тифом осуществляется так же, как и за другими лихорадящими больными.
Как ведется борьба с педикулезом у больного?
Медицинский персонал при поступлении в отделение больного сыпным тифом или с подозрением на это заболевание производит тщательный осмотр больного и его нательного белья на наличие педикулеза. При обнаружении головного педикулеза (вшей или гнид) проводится санитарная обработка больного: на пол расстилается простыня для сбора волос, смоченная 5 % раствором лизола или другим инсектицидом, волосы стригутся ручной машинкой и сжигаются, после чего волосистая часть головы обрабатывается каким-либо препаратом, убивающим насекомых. Одежду и белье больного укладывают в мешок или простыню, обработанные одним из инсектицидов, и отправляют в дезинфекционную камеру для дезинфекции. Обязательной камерной дезинфекции подвергают после выписки больного из отделения постельные принадлежности — одеяла, подушки, матрацы.
Как проводится лечение сыпного тифа?
В течение периода клинических проявлений заболевания больные должны строго соблюдать постельный режим. При своевременном лечении антибиотиками весьма редко наблюдается очень тяжелое течение сыпного тифа, однако сохраняется опасность различных осложнений, в первую очередь со стороны сердечно-сосудистой системы (коллапс, миокардиты, тромбофлебиты). Поэтому расширение режима, особенно у пожилых лиц, проводится с осторожностью, постепенно. С 5-го дня установления нормальной температуры больному разрешается сидеть в постели, с 7—8-го дня можно разрешить ходить.
Как проводится лабораторная диагностика заболевания?
Для подтверждения диагноза сыпного тифа используются серологические методы с использованием специфического риккетсиозного антигена: реакция агглютинации, реакция связывания комплемента и реакция непрямой гемагглютинации. Кровь (3—5 мл) берут из вены в конце 1-й — начале 2-й недели заболевания, когда эти реакции становятся положительными.
Не нашли то, что искали? Воспользуйтесь поиском:
1. Особенности инфекционных болезней
а) скоротечность, сезонность, заразность
б) волнообразность, массовость, формирование носительства
в) контагиозность, специфичность, цикличность
г) высокая летальность, контагиозность, наличие специфических переносчиков
2. Основной метод лабораторной диагностики, позволяющий установить возбудителя в материале больного
3. Эпидемический процесс – это
а) распространение микроорганизмов в человеческом обществе
б) взаимодействие патогенных микроорганизмов с макроорганизмами
в) распространение инфекционных состояний в человеческом обществе
г) распространение микроорганизмов в окружающей среде
4. Основной механизм заражения при кишечных инфекциях
5. Для создания пассивного иммунитета вводят
6. Специфические методы профилактики инфекционных болезней
б) прием антибиотиков
7. В присутствии больного проводится дезинфекция
8. При острых кишечных инфекциях прежде всего обрабатывают
а) посуду больного
б) одежду больного
в) выделения больного
г) постельное белье
9. Для постановки серологической реакции берется
10. При диагностике кишечных инфекций чаще исследуют
11. Специфическое осложнение при брюшном тифе
б) перфорация язвы кишечника
12. При задержке стула у больного брюшным тифом показано
а) щадящая очистительная клизма
б) массаж живота
г) продукты, богатые клетчаткой
13. Строгий постельный режим у больного брюшным тифом соблюдается до
а) 6-7 дня после нормализации температуры
б) улучшения самочувствия больного
в) окончания лихорадки
г) полного выздоровления
14. При колитической форме шигеллезов кал имеет вид
а) "болотной тины"
б) "ректального плевка"
в) "горохового пюре"
15. Летне-осенний подъем заболеваемости имеет
г) менингококковая инфекция
16. Боли в животе при колитической форме дизентерии
а) постоянные, ноющего характера
б) появляются только после акта дефекации
в) cхваткообразные, усиливаются перед актом дефекации
17. Основной способ индивидуальной профилактики шигеллезов
б) соблюдение правил личной гигиены
в) прием дизентерийного бактериофага
г) прием антибиотиков
18. Назовите способы лечения легкой формы сальмонеллеза
а) промывание желудка + обильное питье
б) ампициллин внутримышечно
г) парентеральное введение солевых растворов
19. Ботулинический токсин разрушается
а) в кислой среде
б) под действием крахмала
в) в щелочной среде
г) под действием раствора марганцевокислого калия
20. Первая медицинская помощь при ботулизме
а) промывание желудка + cифонная клизма
б) борьба с гипертермией
в) искусственная вентиляция легких
г) прием левомицетина
21. Риск заражения ботулизмом высок при
а) уходе за больным
б) употреблении немытых фруктов
в) употреблении консервов домашнего приготовления
г) питье сырой воды
22. Опасность при ботулизме представляет
б) развитие бактерионосительства
в) риск развития параличей
г) риск развития хронического заболевания
23. При пищевой токсикоинфекции рвота
а) не приносит облегчения
б) приносит облегчение
в) возникает при резком вставании больного
г) не связана с приемом пищи
24. Приоритетная проблема пациента с пищевой токсикоинфекцией
б) отсутствие аппетита
г) головная боль
25. При холере кал имеет вид
а) "рисового отвара"
б) "ректального плевка"
в) "малинового желе"
г) "гороховогое пюре"
26. В лечении холеры на первый план выходит борьба с
27. Грозное осложнение холеры –
а) инфекционно-токсический шок
б) гиповолемический шок
в) прободение кишечника
г) отек-набухание головного мозга
28. Гепатиты с парентеральным путем передачи
29. Донор должен обязательно обследоваться на
в) вирусный гепатит
30. Больной вирусным гепатитом А наиболее заразен
а) на всем протяжении болезни
б) в период разгара болезни
в) в конце инкубационного периода и преджелтушный период
г) в период лихорадки
31. Риск заражения бруцеллезом высок у
а) чабанов и зоотехнических работников
б) медицинских работников
в) работников овощехранилищ
г) охотников и рыболовов
32. Потенциальные проблемы пациента при бруцеллезе
а) риск развития удушья
б) инвалидность по опорно-двигательной системе
в) развитие потери зрения
г) риск развития пневмонии
33. Тактика медперсонала при эпидемии гриппа в школе
б) выступление по школьному радио на тему: "Грипп, пути передачи, клиника и профилактика"
в) контроль пищеблока
г) кварцевание учебных классов
34. Симптом, характерный для гриппа
б) высокая лихорадка
в) обильные выделения из носа
35. Осложнение, чаще всего развивающееся после гриппа
36. Специфическая профилактика гриппа
а) прием дибазола
б) прием аскорбиновой кислоты в больших дозах
37. Для профилактики гриппа НЕ рекомендуют применять
а) нитрофурановые препараты
г) оксолиновую мазь
38. В план ухода за больным при гриппе входит
а)снижение температуры ниже 38 С
б) теплые морсы (обильно)
в) обеззараживание испражнений больного
г) ношение четырехслойной маски
39. В план ухода за больным при инфекционно-токсическом шоке входят
а) положение больного с приподнятыми ногами
б) применение физических мер охлаждения
в) согревание больного грелками
г) дробное питание
40. Основные симптомы менингита
а) ригидность мышц затылка, симптом Кернига
б) парез конечностей
в) везикулезная сыпь
г) геморрагическая сыпь
41. Спинномозговая пункция производится при подозрении на
б) менингококковую инфекцию
42. Люмбальную пункцию проводят в положении больного
б) лежа на животе
43. Инфекционный мононуклеоз вызывают
44. Для специфической профилактики гриппа
а) используют ношение четырехслойной маски
б) проводят вакцинацию
в) используют кварцевание
г) используют ремантадин
45. При сыпном тифе сыпь на коже появляется
а) на 8-10 день болезни
в) с первого дня болезни
г) на 2-3 день болезни
46. В план ухода за больным сыпным тифом входят
а) постельный режим до 5-6 дня нормальной температуры
б) при развитии психоза - перевод в психиатрическую больницу
в) наблюдение за контактными 10 дней
г) дробное питание
47. Болезнь Брилля встречается после перенесенного
Общие сведения
1.Лечебной антитоксической сывороткой является
2.Основной метод лабораторной диагностики, позволяющий установить возбудителя в материале больного
г) кожно - аллергический
3.Инфекционного больного госпитализируют
а) транспортом больницы
б) попутным транспортом
в) машиной эпидемиологического бюро города
г) городским транспортом
4.Основной механизм заражения при кишечных инфекциях
5.Для создания пассивного иммунитета вводят
6.В инфекционной практике для дезинфекции чаще применяются
в) хлорсодержащие препараты
г) синтетические моющие средства
7.В очаге инфекции в присутствии больного проводится дезинфекция
8.При любой инфекции необходимо прежде всего обработать
а) посуду больного
б) одежду больного
в) выделения больного
г) постельное белье
9.Для постановки серологической реакции берется
Кишечные инфекции
10.При диагностике кишечных инфекций чаще исследуют
11.Типичное осложнение при брюшном тифе
б) перфорация язвы кишечника
12.Приоритетные проблемы пациента при брюшном тифе
13.Сестринский диагноз при брюшном тифе
а) острая боль, угроза прободения кишечника
14.При бактериальной дизентерии кал имеет вид
а) "болотной тины"
б) "ректального плевка"
в) "горохового пюре"
г) 2 малинового желе"
15.Летне-осенний подъем заболеваемости имеет
г) менингококковая инфекция
16.Боли в животе при дизентерии
а) постоянные, ноющего характера
б) появляются только после акта дефекации
в) cхваткообразные, усиливаются перед актом дефекации
г) острые " кинжальные"
17.Потенциальная проблема пациента при дизентерии
а) риск от удушья
б) риск развития хронического заболевания
в) тревога, связанная с перспективами материального обеспечения в будущем
г) риск развития почечной недостаточности
18.Назовите способы лечения легкой формы сальмонеллеза
а) промывание желудка+обильное питье
б) ампициллин внутримышечно
г) парентеральное введение солевых растворов
19.Физиологические проблемы пациента при сальмоннелезе
а) плохое очищение дыхательных путей
б) задержка стула
г) острая " кинжальная" боль
20.Первая медицинская помощь при ботулизме
а) промывание желудка + cифонная клизма
б) борьба с гипертермией
в) искусственная вентиляция легких
21.При ботулизме больной погибает от
в) паралича дыхания
г) почечной недостаточности
22.Потенциальные проблемы пациента при ботулизме
а) риск развития удушья
б) риск попадания жидкости в дыхательные пути
в) риск развития параличей
г) риск развития хронического заболевания
23.При пищевой токсикоинфекции рвота
а) не приносит облегчения
б) приносит облегчение
в) возникает при резком вставании больного
г) не связана с приемом пищи
24.Приоритетная проблема пациента с пищевой токсикоинфекцией:
а) дегтеобразный стул
г) головная больа
25.При холере кал имеет вид
а) "рисового отвара"
б) "ректального плевка"
в) "малинового желе"
г) " гороховогое пюре "
26.В лечении холеры на первый план выходит борьба с
27.Настоящая проблема пациента при холере
а) схваткообразные боли в животе
б) жидкий стул в виде "рисового отвара"
г) ноющие постоянные боли в животе
28.Гепатит "А" и "В" объединяют
а) способ заражения
б) меры профилактики
в) поражения печени
г) поражение селезенки
29.Донор должен обязательно обследоваться на
б) сибирскую язву
в) вирусный гепатит "В"
30.Основные физические проблемы больного вирусным гепатитом
а) боль в поясничной области
в) боль в правом подреберье
31.Настоящие проблемы пациента при бруцеллезе
а) боль в суставах
32.Потенциальные проблемы пациента при бруцеллезе
а) риск развития удушья
б) инвалидность по опорно - двигательной системе
в) развитие потери зрения
г) риск развития пневмонии
Инфекции дыхательных путей
33.Тактика мед. персонала при эпидемии гриппа в школе
а) работа в обычном режиме
б) выступление по школьному радио с беседой на тему: "Грипп, пути передачи, клиника и профилактика"
в) контроль пищеблока
г) кварцевание помещения
34.Симптом, характерный для гриппа
б) высокая лихорадка
в) обильные выделения из носа.
35.Осложнение, чаще всего развивающееся после гриппа
36.Для гриппа характерна температура
37.Для лечения осложнений при гриппе используют
38.В план ухода за больным при гриппе входит
а)снижение температуры ниже 38
б) теплое щелочное питье
в) обеззараживание выделений больного
г) ношение четырехслойной маски
39.В план ухода за больным при инфекционно - токсическом шоке входят
а) положение больного с приподнятыми ногами
б) применение физических мер охлаждения
в) согревание больного грелками
г) дробное питание
40.Основные симптомы менингита
а) ригидность мышц затылка, симптом Кернига
б) парез конечностей
в) везикулезная сыпь
г) геморрагическая сыпь
41.Спинномозговая пункция производится при подозрении на
б) менингококковую инфекцию
42.Люмбальную пункцию проводят в положении больного
б) лежа на животе
43.Основные физические проблемы пациента при менингите
а) рвота, приносящая облегчение
б) головная боль
44.Приоритетная проблема пациента при дифтерии зева
а) плохая проходимость дыхательных путей
б) боль в голе при глотании
в) боль в сердце
г) боль в животе
Трансмиссивные инфекции
45.При сыпном тифе сыпь на коже появляется
а) на 8-10 день болезни
б) не раньше 4 и не позднее 6 дня болезни
в) с первого дня болезни
г) на 2 - 3 день болезни
46.В план ухода за больным сыпным тифом входят
а) постельный режим до 5- 6 дня нормальной температуры
б) при развитии психоза - перевод в психиатрическую больницу
в) наблюдение за контактными 10 дней
г) дробное питание
47.Болезнь Брилля встречается после перенесенного
б) брюшного тифа
в) возвратного тифа.
г) вирусного гепатита
48.Приоритетная проблема пациента при сыпном тифе
а) беспокойство по поводу исхода заболевания
49.Толстая капля крови берется при подозрении на
50.Клинический симптом, характерный для малярии
а) резко выраженный катаральный симптом
б) периодические лихорадочные приступы
в) частый жидкий стул
г) резкие боли в животе
51.Путь передачи малярии
г) контактно - бытовой
52.Основная физическая проблема больного при малярии
г) снижение аппетита
53.Исход ГЛПС (геморрагической лихорадки с почечным синдромом)
в) уремическая кома
г) печеночная кома
54.При геморрагической лихорадке с почечным синдромом количество мочи уменьшается в периоде
55.Источник инфекции при геморрагической лихорадке с почечным синдромом
б) сельскохозяйственные животные
в) больной человек
г) дикие животные
56.Основная физическая проблема пациента при геморрагической лихорадке с почечным синдромом
б) боль в пояснице
57.Потенциальная проблема пациента при клещевом инцефалите — риск
а) развития параличей
в) заражения родственников
58.Путь передачи бубонной формы чумы
59.При бубонной форме чумы — бубон
а) резко болезненный
г) периодическая болезненность
60.Физическая проблема пациента при чуме
а) боль в области увеличенных лимфатических узлов
б) боль в правом подреберье
Инфекции наружных покровов
61.При кожной форме сибирской язвы физическая проблема пациента
62.В план ухода за больным сибирской язвой входит
а) очистительная клизма
б) постельный режим на весь период лихорадки
в) ассистировать врачу во время вскрытия карбункула
г) искусственная вентиляция легких
63.Основной путь передачи при сибирской язве
64.Ведущий клинический симптом бешенства
б) головные боли
г) судороги жевательных мышц
65.Для профилактики бешенства применяют
а) антирабическую вакцину + антирабический гамма-глобулин
в) антитоксическую сыворотку
г) антирабическую вакцину
66.Физическая проблема пациента при бешенстве
а) судороги мышц глотки
б) затрудненный вдох
67.В план ухода за больным при бешенстве входит
а) индивидуальный медицинский пост
б)помещение больного в общую палату
в) иссечение краев раны
г) физический метод охлаждения
б) противостолбнячная антитоксическая сыворотка
в) противосудорожные средства
г) антигистаминные препараты
69.Cтолбняк передается через
а) поврежденную кожу
б) неповрежденную кожу
в) верхние дыхательные пути
г) через ротовую полость
70.При столбняке судороги начинаются с
а) жевательных мышц
г) мышц конечностей
71.В профилактике столбняка используют
б) противостолбнячную сыворотку
г) гамма - глобулин
72.В план ухода за больным при столбняке входит
а) нахождение больного в обычном инфекционном отделении
б) создание полного покоя
в) обильное питье
г) очистительная клизма
73.Источник инфекции при роже
а) больной человек и бактерионоситель
б) больные сельскохозяйственные животные
г) больной человек
74.Входные ворота при роже
а) поврежденная кожа и слизистая оболочка
б) неповрежденная кожа
в) ротовая полость
г) верхние дыхательные пути
75.Основной возбудитель, вызывающий рожу
Эталон ответов 1 б, 2 а, 3 в, 4 б, 5 в, 6 в, 7 в, 8 в, 9 в, 10 в, 11 б, 12 а, 13 а, 14 б, 15 а, 16 в, 17 б, 18 а, 19 в, 20 а, 21 в, 22 в, 23 б, 24 в, 25 а, 26 б, 27 б, 28 в, 29 в, 30 в, 31 а, 32 б, 33 б, 34 б, 35 а, 36 г, 37 а, 38 б, 39 а, 40 а, 41 б, 42 а, 43 б, 44 б, 45 б, 46 а, 47 а, 48 в, 49 а, 50 б, 51 а, 52 в, 53 в, 54 б, 55 а, 56 б, 57 а, 58 а, 59 а, 60 а, 61 б, 62 б, 63 а, 64 а, 65 а, 66 а, 67 а, 68 б, 69 а, 70 а, 71 а, 72 б, 73 а, 74 а, 75 б.
Последнее изменение этой страницы: 2016-06-22; Нарушение авторского права страницы
За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ КАЛМЫКИЯ

За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

Трансмиссивные инфекции – это группа заболеваний, основным условием для распространения которых является наличие насекомого-переносчика. Человек при этом является носителем инфекции и при отсутствии насекомого-переносчика опасности для окружающих не представляет.
Это вирусные, бактериальные, паразитарные инфекции, пути передачи которых к человеку предполагают наличие переносчика возбудителя инфекции, в роли которых выступают кровососущие, членистоногие (насекомые, клещи) и брюхоногие моллюски. Заражение данными заболевания осуществляется при укусе человека зараженным насекомым или животным (мыши, крысы) или может произойти через продукты питания, инфицированных мочой крыс
(больных) или испражнениями блох.
Переносчики инфекции – комары, вши,

- Малярия – острая инфекционная болезнь, сопровождающаяся лихорадкой, ознобом, головной болью, вызванная результатом укуса комара.
- Возбудители- Plasmodiumvivax для трехдневной малярии
- Эпидемиология. Источник инфекции - больной человек, гаметоноситель. Механизм передачи возбудителя - трансмиссивный, реализуется через укус инвазированной самки комаров рода Anopheles.
- Инкубационный период : 10-20 дней. Если не начать лечение в течении первых 24 часов, малярия может развиться в тяжелую болезнь, заканчивающуюся летальным исходом.
- Клиника : лихорадка, головная боль, озноб, боли в мышцах, пояснице, тошнота.
- Осложнения : тяжелая анемия, дыхательная недостаточность, метаболический ацидоз.
- Лечение. Этиотропная терапия: гематошизотропные препараты - хлорохин (курс: 1 -и день 1,5,2й - Зй - по 0,5), бигумаль ; хлорохинустойчивых гистошизотропные препараты – примахин, хиноцид. При лечении штаммах - фансидар, хинин; злокачественных форм (кома) препараты вводятся внутривенно (хинин 10-20 мг/кг веса).
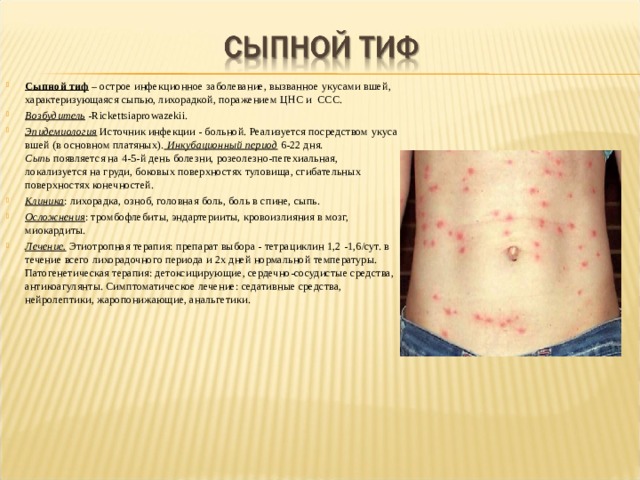
- Сыпной тиф – острое инфекционное заболевание, вызванное укусами вшей, характеризующаяся сыпью, лихорадкой, поражением ЦНС и ССС.
- Возбудитель- Rickettsiaprowazekii.
- Эпидемиология Источник инфекции - больной. Реализуется посредством укуса вшей (в основном платяных). Инкубационный период 6-22 дня. Сыпь появляется на 4-5-й день болезни, розеолезно-пегехиальная, локализуется на груди, боковых поверхностях туловища, сгибательных поверхностях конечностей.
- Клиника : лихорадка, озноб, головная боль, боль в спине, сыпь.
- Осложнения : тромбофлебиты, эндартерииты, кровоизлияния в мозг, миокардиты.
- Лечение. Этиотропная терапия: препарат выбора - тетрациклин 1,2 -1,6/сут. в течение всего лихорадочного периода и 2х дней нормальной температуры. Патогенетическая терапия: детоксицирующие, сердечно-сосудистые средства, антикоагулянты. Симптоматическое лечение: седативные средства, нейролептики, жаропонижающие, анальгетики.
ГЛПС – острая инфекционная болезнь, характеризующаяся системным поражением
мелких кровеносных сосудов, геморрагическим диатезом, расстройствами и поражением
почек и развитием острой почечной недостаточности.
Возбудитель - РНК-содержащий вирус рода Hantaan.
Эпидемиология. Источник инфекции – грызуны, клещ
Пути передачи возбудителя -алиментарный, аэрогенный, контактный;
заражение происходит чаще воздушно-пылевым путем.
Инкубационный период 1-7 недель. Начало острое.
Синдром интоксикации . Повышение температуры до 38 - 41 С в течение недели,
резкая головная боль, озноб, жажда, миалгии.
Геморрагический синдром с 3-го дня болезни, сыпь мелкоточечная, петехиальная,
в местах естественных впадин, иногда сыпь располагается в виде цепочек и полос
Почечный синдром . Олигурический период с 3-4-го по 8-11-й дни болезни: боли в пояснице,
снижение диуреза вплоть до анурии, нарастание интоксикации при снижении температуры.
Лечение. Нестероидные противовоспалительные средства (индометацин и др.),
дезагреганты (курантил), кортикостероиды (преднизолон); детоксицирующие
средства - инфузионно, ангиопротекторы (рутин, аскорбиновая кислота); глюкозо-
новокаиновая смесь для уменьшения гиперкалиемии.
Симптоматическое лечение: обезболивающие, седативные препараты.

СЕСТРИНСКИЙ УХОД ПРИ ЛИХОРАДКЕ:
4. Обеспечить обильное горячее питьё
(чай, настой шиповника и др.).
5. Контролировать физиологические
6. Обеспечить постоянное наблюдение за
3)в третий период необходимо предупредить падение АД и сердечно-сосуд
Помощь в первом периоде лихорадки:
Медицинская сестра должна:
1. Обеспечить постельный режим.
2. Тепло укрыть пациента.
3. К ногам положить грелку.
5. На лоб пациента положить пузырь со
льдом или холодный компресс, смоченный в
растворе уксуса (2 столовых ложки на 0,5
литра воды) - при выраженной головной
боли и для предупреждения нарушения
6. При гиперпиретической лихорадке
следует сделать прохладное обтирание,
можно использовать примочки (сложенное
вчетверо полотенце или холщовую салфетку,
смоченные в растворе уксуса пополам с
водой и отжатые, нужно прикладывать на 5
10 мин., регулярно их меняя).
7. Периодически протирать слабым
раствором соды ротовую полость, a губы
смазывать вазелиновым маслом.
8. Питание осуществлять по диете № 13.
9. Следить за физиологическими
отправлениями, подкладывать судно,
10. Проводить профилактику пролежней.
Помощь во втором периоде лихорадки:
Медицинская сестра должна:
1. Следить за строгим соблюдением
пациентом постельного режима.
2. Обеспечить постоянное наблюдение
за лихорадящим пациентом (контроль
АД, пульса, температуры тела, за общим
3. Заменить теплое одеяло на легкую
4. Давать пациенту (как можно чаще!)
витаминизированное прохладное питье
(морс, настой шиповника).
5 . На лоб пациента положить пузырь со
льдом или холодный компресс,
смоченный в растворе уксуса (2
столовых ложки на 0,5 литра воды) –
при выраженной головной боли и для
предупреждения нарушения сознания.

Помощь в третьем периоде лихорадки:
При критических состояниях:
1. Вызвать врача.
2. Приподнять ножной конец кровати
убрать подушку из-под головы.
3. Контролировать АД, пульс.
4. Приготовить для п/к введения 10%
раствор кофеин-бензоат натрия,
кордиамин, 0,1% раствор адреналина,
1% раствор мезатона.
5. Дать крепкий сладкий чай.
6. Укрыть пациента одеялами, к рукам и
ногам пациента приложить грелки.
7. Следить за состоянием его нательного
и постельного белья (по мере
необходимости бельё нужно менять,
При литическом снижении температуры
тела пациента медицинская сестра
1. Создать пациенту покой.
2. Контроль Т°, АД, ЧДД, РS.
3. Производить смену нательного и
4. Осуществлять уход за кожей.
5. Перевод на диету № 15.
6. Постепенное расширение режима

ТЕХНИКА ВЗЯТИЕ КРОВИ НА ОПРЕДЕЛЕНИЕ АНТИТЕЛ КЛАССОВ M, G (IGM, IGG)
Оснащение: шприц ёмкостью 10 – 20мл с иглой для в/в инъекций, спиртовые шарики
(спирт – 70%), маска, перчатки, жгут, клеёнчатая подушечка, салфетка, маска, кожный
антисептик, стерильная пробирка.
- Объяснить пациенту цель исследования и заручиться его согласием.
- Надеть маску, тщательно вымыть руки проточной водой с мылом, обработать кожным
антисептиком, надеть перчатки, обработать их спиртовым шариком или антисептиком для
- Усадить пациента на стул или уложить на кушетку.
- Освободить руку от одежды до середины плеча.
Попросить пациента максимально разогнуть руку в локтевом суставе, под локоть положить
- Проверить упаковку шприца на целостность, срок годности.
- Наложить жгут на среднюю треть плеча.
- Правила наложения жгута:
- концы жгута должны смотреть вверх;
- жгут накладывается на плечо через салфетку или одежду; тинка олстаая каапля ка

- Пульс на лучевой артерии должен прощупываться (рука не должна бледнеть или
синеть – пережимаются только вены, артерии свободны).
- Попросить пациента несколько раз сжать и разжать кулак (поработать кулачком).
- Прощупать вену и встать по ходу вены.
- Дважды обработать кожу спиртовыми шариками движениями снизу вверх вначале
10х10см и вторым шариком 5х5см по ходу вены.
-Вскрыть упаковку со шприцем, насадить иглу на шприц и проверить проходимость
иглы и наличие воздуха в шприце.
-Попросить пациента сжать кулак и зафиксировать вену первым пальцем левой
руки, оттягивая кожу вниз.
-Держа иглу срезом вверх (и делениями на цилиндре вверх)параллельно вене, под
острым углом к коже проколоть кожу.
-Продолжая фиксировать вену, слегка изменить направление иглы к вене и осторожно
проколоть вену. Возникает ощущение попадания в пустоту (провала).
- Зафиксировать шприц, слегка придавив его к руке пациента вторым пальцем правой
- Оттянуть поршень на себя и набрать нужное количество крови.
- Снять жгут. Пациент при этом разжимает кулак.

- На место прокола приложить спиртовый шарик и извлечь иглу, придерживая кожу.
Запомните! Сначала снять жгут, дать крови отток, а затем извлечь иглу!
- Попросить пациента перехватить ватный шарик свободной рукой и согнуть руку в
локте на 5 минут, резко не вставать, посидеть 5 – 10 минут в процедурном кабинете.
Снять иглу со шприца с помощью специального устройства на контейнере, поместить
в контейнер для использованных игл для дезинфекции,
-Осторожно по стеночки вылить кровь из шприца в стерильную пробирку, на
пробирке написать фамилию и номер пациента, поместить пробирку в штатив.
- Шприц освободить от остатков крови в ёмкость №1 с дезраствором, набрать полный
шприц дезраствора из ёмкости №1, и поместить в ёмкость № 2 с дезсредством. После
- Помочь пациенту лечь удобно, поправить постель.
- Снять перчатки вымыть руки.
- Отметить в медицинской карте и в процедурном листе о выполнении процедуры
- Отправить пробирку вместе с направлением в лабораторию .

1. Возбудителями сыпного тифа являются:
2. Механизм заражения сыпным тифом:
- а. Фекально-оральный б. Трансмиссивный в. Аэрозольный г. Вертикальный
3. Характерный симптом сыпного тифа:
а. Паралич мягкого неба
б. Толчкообразные движения языка
в. Желтушная окраска склер
г. Генерализованная лимфоаденопатия
- а. Паралич мягкого неба б. Толчкообразные движения языка в. Желтушная окраска склер г. Генерализованная лимфоаденопатия
4. Основной метод диагностики сыпного тифа:
5. Основное средство этиотропной терапии сыпного тифа:
ТЕСТЫ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
- а . Вирусы б. Стрептококки в. Плазмодии г. Сальмонелла
- 7. Источником малярии является:
в. Крупный рогатый скот
г. Дикое животное
- а . Человек б. Комар в. Крупный рогатый скот г. Дикое животное
- 8. Характерный симптом малярии:
а . Розеолезная сыпь
в. Приступы лихорадки
г. Водянистая рвота типа рисового отвара
- а . Розеолезная сыпь б. Тенезмы в. Приступы лихорадки г. Водянистая рвота типа рисового отвара
- 9. Основной метод диагностики малярии:
г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- 10. Препараты для лечения малярии:
б. Сердечные гликозиды
в. Гематошизонтоцидные средства
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды

- 1а
- 2б
- 3б
- 4в
- 5в
- 6в
- 7б
- 8в
- 9г
- 10в

В инфекционное отделение поступил больной С., 42 лет, который предъявлял жалобы
на слабость, головную боль, повышение температуры до 39 С, озноб. Болен 5-й день,
все дни отмечал слабость, периодические подъемы температуры до 40 С.
Повышению температуры предшествовал сильный озноб. Падение температуры
происходит резко и сопровождается сильной потливостью. Лихорадочные приступы
повторяются через 1 день.
При осмотре : состояние средней тяжести, бледен, склеры субиктеричны, сыпи нет.
В легких дыхание везикулярное. Температура тела 39,5 С пульс 100 уд/мин, тоны
сердца приглушены, АД 115/75 мм рт.ст. Язык обложен, влажный. Живот мягкий,
слегка болезненный в правом и левом подреберьях. Печень увеличена на 2 см.
Менингеальных симптомов нет. Физиологические отправления в норме.
Эпидемиологический анамнез : последние 2 года жил с семьей в Таджикистане,
возвратился 18 дней тому назад.
Предполагаемый диагноз – малярия
Составьте план сестринского ухода за пациентом.
Составьте план профилактических мероприятий и мероприятий в очаге.
- План сестринского ухода
- Обеспечить пациенту постельный режим
- придать удобное положение в постели
- измерять температуру каждые 2 часа
- проводить контроль пульса, АД
- обеспечить обильным питьем
- выполнить назначение врача
- Объем мероприятий в очаге при малярии зависит от климатических условий, температуры окружающей
среды, наличия в местности комаров – переносчиков инфекции. Мероприятия в очаге:
- госпитализация больного в инфекционный стационар с подачей экстренного извещения в органы санитарно-
- забор крови толстой капли для выявления плазмодии выявление и обследование " на малярию", в том числе
лиц, прибывших из Таджикистана вместе с заболевшим,
-для исключения паразитоносительства; немедленная госпитализация этих лиц при повышении температуры
- при наличии комаров по предписанию эпидемиологов проводятся дезинсекционные мероприятия;
- лица, прибывшие из Таджикистана вместе с заболевшим подлежат наблюдению сроком на два года;
- в очаге проводится санитарно-просветительная работа.
- 1.Кровососущий насекомый
- 2. насекомое-паразит, который обитает на волосистой части головы.
- 3. патологический процесс, характеризующийся временным повышением температуры тела
- 4. элементы на коже отличающиеся от нормальной кожи ,цветом, текстурой, внешним видом.
- 5. способ передачи инфекции
- 6. заболевание ,передаваемое человеку при укусах самками комаров

- 1.Комар
- 2. вошь
- 3. лихорадка
- 4. сыпь
- 5. трансмиссивный
- 6. малярия

Читайте также:


