Золотистый стафилококк и бурсит
Бурсит локтевого сустава — воспалительное заболевание, поражающее синовиальную сумку. Асептический или инфекционный патологический процесс по характеру течения бывает острым, подострым, хроническим. Основными причинами развития бурсита становятся предшествующие травмы, повышенные нагрузки, частые монотонные движения рукой, системные воспалительные и дегенеративно-дистрофические заболевания. Ведущие симптомы патологии — боли, усиливающиеся при сгибании и разгибании локтя, формирование упругого уплотнения в воспаленной области, отечность мягких тканей и ограничение объема движений.
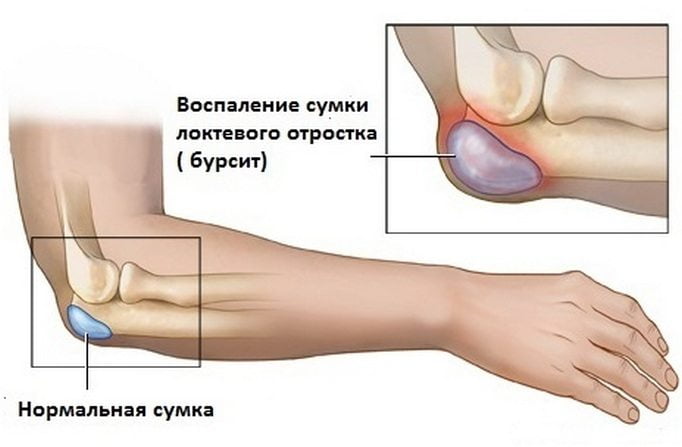
Диагноз выставляется на основании внешнего осмотра пациента и результатов инструментальных исследований: рентгенографии, МРТ, КТ. Бактериологические анализы позволяют установить видовую принадлежность инфекционных агентов, их резистентность к препаратам. Терапия острого бурсита консервативная. При выявлении хронического или гнойного заболевания проводится иссечение синовиальной сумки.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Синовиальная сумка (бурса) — небольшая щелевидная полость, которая выстлана оболочкой и отграничена от окружающих тканей капсулой. Внутри нее находится синовиальная жидкость, питающая гиалиновые хрящи и предупреждающая повреждение костных структур при их смещении относительно друг друга. Если на локтевой сустав воздействуют нагрузки, превышающие пределы его прочности, то в синовиальной оболочке начинает развиваться воспалительный процесс. Это происходит и при совершении монотонных движений рукой в течение длительно времени, например при проведении малярных работ. В результате микротравмирования тканей в синовиальной сумке вырабатывается больше жидкости, чем требуется для защиты тканей от быстрого изнашивания. Бурса растягивается, увеличивается в размерах, провоцируя снижение функциональной активности локтевого сустава. При хроническом течении бурсита происходят деструктивные процессы:
- формируются спайки;
- на месте тканей синовиальной сумки образуются фиброзные очаги;
- появляются области с кальцификатами (скоплениями кристаллов кальция).
Причиной гнойной патологии становится проникновение в полость сустава патогенных микроорганизмов, чаще всего бактерий. Это возбудители гонореи, сифилиса, бруцеллеза, туберкулеза. Развитие неспецифического бурсита провоцируют стрептококки, энтерококки. При травмах, сопровождающихся нарушением целостности кожи (порезы, проколы) в синовиальную сумку проникают золотистые и эпидермальные стафилококки. Сразу после инфицирования бактерии начинают размножаться, выделяя в окружающее пространство токсичные продукты своей жизнедеятельности. Итогом становится воспаление бурсы и накопление в ней гнойного экссудата. Микробы могут переноситься потоком крови из первичных очагов, сформированных ими в других органах. Поэтому бурсит часто диагностируется при следующих заболеваниях:
Предрасполагающими к воспалению бурсы факторами становятся артрозы, артриты, ревматоидные, реактивные, инфекционные, подагрические. Развитие патологии провоцируют метаболические и эндокринные заболевания (тиреотоксикоз, сахарный диабет), нарушения кроветворения, резкое снижение иммунитета, длительный прием глюкокортикостероидов.
Клиническая картина
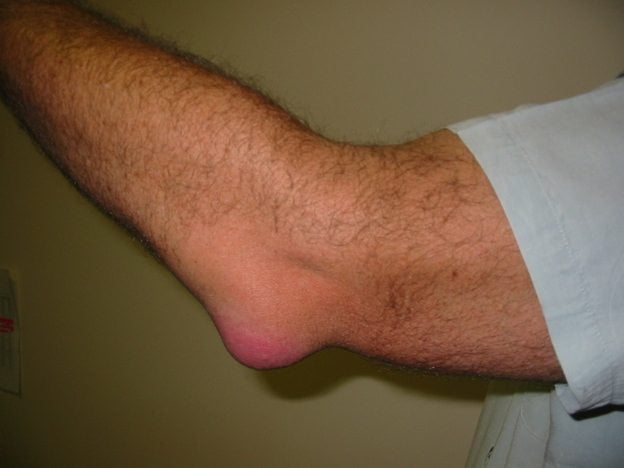
Для острого бурсита характерно накопление в синовиальной сумке экссудата с примесями крови или сывороточной жидкости. Клинически это проявляется припухлостью локтевого сустава, нерезкими или умеренно выраженными болями. Отек локализуется непосредственно под кожей, еще более ограничивая движения. Боли при сгибании и разгибании локтя усиливаются, нередко иррадиируют в предплечья, кисти рук. Кожа над сочленением краснеет, становится горячей на ощупь из-за перенаполнения кровью сосудов.
Ухудшения общего самочувствия больного обычно не происходит. У ослабленных людей изредка наблюдается повышение температуры тела до субфебрильных значений и быстрая утомляемость. В области локтя формируется небольшое болезненное, упругое и эластичное уплотнение, немного смещающееся при пальпации. Если на него надавить, то внутри образования ощущается перемещение жидкости (флуктуация).
- интенсивность болей постоянно возрастает, они становятся дергающими, распирающими;
- сустав отечен, гиперемирован, горячий;
- даже при легком прикосновении к локтю ощущается сильная болезненность;
- объем движений существенно снижается;
- увеличиваются регионарные лимфатические узлы.
Гнойный инфекционный бурсит сопровождается признаками общей интоксикации организма. Температура тела может повышаться несколько раз в течение дня, возникают озноб, лихорадочное состояние, усиливается потоотделение. Наблюдаются сонливость, слабость, упадок сил, головные боли, головокружения. У детей нередко расстраиваются пищеварение и перистальтика.
Если человек не обращается за медицинской помощью, то патологический процесс стремительно распространяется на соседние соединительнотканные структуры. Развивается абсцесс, образуются свищи, флегмоны, повышается вероятность возникновения остеомиелита.
Диагностика
Диагноз часто выставляется на основании клинической картины — покраснения и отечности локтевого сустава, наличия флуктуирующего упругого уплотнения. На бурсит указывает предшествующая травма, системные патологии в анамнезе. Если заболеванием поражены глубоко расположенные лучелоктевые или межкостные синовиальные сумки, то проводится МРТ. Исследование позволяет оценить степень повреждения тканей, установить стадию воспалительного процесса. Рентгенография показана при подозрении на сопутствующую суставную патологию, спровоцировавшую развитие бурсита.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
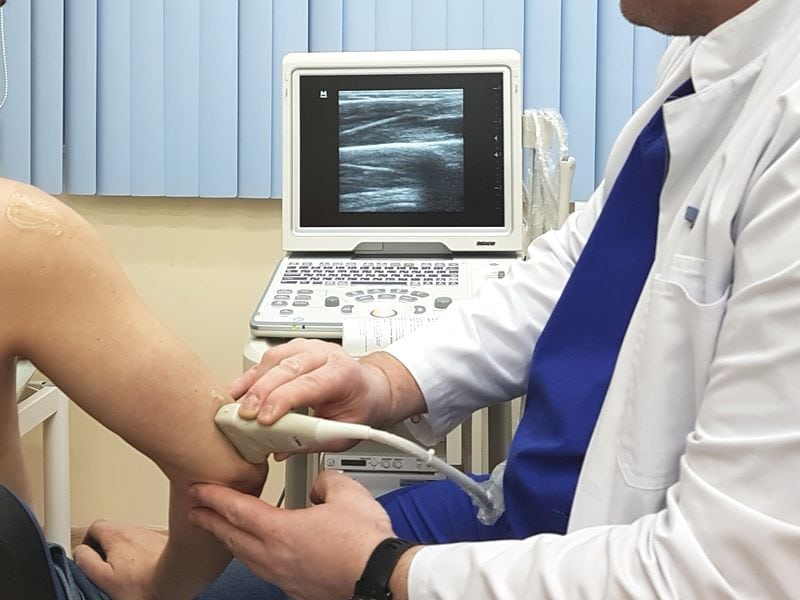
С помощью пункции извлекается синовиальная жидкость для серологических или бактериологических анализов. Посев биологических образцов в питательные среды помогает установить вид инфекционного возбудителя, а по количеству сформировавшихся колоний судят о степени обсемененности бурсы и тяжести воспаления.
Консервативное лечение
Терапия острого асептического бурсита проводится хирургом в условиях амбулатории. При необходимости выполнятся пункция синовиальной сумки для извлечения накопившего экссудата. Затем ее полость промывается антисептиками, а при сильном воспалительном процессе обрабатывается растворами глюкокортикостероидов (Дипроспан, Дексаметазон, Триамцинолон) в комбинации с анестетиками Лидокаином или Новокаином. После наложения тугой повязки пациенту показано дальнейшее лечение бурсита локтевого сустава в домашних условиях. Ему рекомендуется прикладывать холод (пакет, наполненный льдом и обернутый тканью), принимать нестероидные противовоспалительные препараты. Обычно в лечебные схемы включаются следующие НПВС:
- таблетки, капсулы, драже — Кетопрофен, Кеторолак, Диклофенак, Индометацин, Нимесулид. Больной должен одновременно принимать ингибиторы протонного насоса (Эзомепразол, Пантопразол) для предупреждения изъязвления слизистой желудка;
- мази, гели, кремы — Долгит, Нурофен, Найз, Фастум, Вольтарен, Кеторол, Артрозилен. Наружные средства наносятся на локоть 2-3 раза в день на протяжении 1-2 недель.

При диагностировании гнойного бурсита требуется проведение антибиотикотерапии препаратами, к которым чувствительны патогенные микроорганизмы. Наиболее часто практикуется применение макролидов (Азитромицина, Кларитромицина, Эритромицина), полусинтетических защищенных пенициллинов (Аугментина, Флемоклава, Азитрокса), цефалоспоринов (Цефтриаксона, Цефазолина, Цефотаксима). Антибиотиками обрабатывается синовиальная сумка после извлечения гнойного экссудата, а затем они принимаются перорально в определенном врачом режиме дозирования. Для повышения терапевтической эффективности антибиотикотерапии в лечебные схемы могут быть включены противомикробные средства из группы сульфаниламидов.
После купирования воспаления НПВС или глюкокортикостероидами пациентам рекомендованы прогревания. Для проведения процедур используются грелки или полотняные мешочки, наполненные горячей морской солью. С этой целью применяются наружные средства, обеспечивающие разогревание — Капсикам, Финалгон, Випросал, Апизартрон.
В период реабилитации проводятся 5-10 сеансов физиотерапевтических процедур — УВЧ-терапия, магнитотерапия, лазеротерапия, электрофорез, фонофорез. Ускорить выздоровление помогает классический, вакуумный, аккупунктурный массаж, аппликации с озокеритом, парафином, бальнеолечение. Для восстановления всех функций сустава пациенту рекомендованы ежедневные занятия лечебной физкультурой с постепенным увеличением нагрузок.
Операция при бурсите локтевого сустава
Если локтевой бурсит принял хроническое рецидивирующее течение, то использование препаратов нецелесообразно. Частые пункции также безрезультативны, так как после извлечения экссудата он вскоре вновь накапливается в синовиальной сумке. В плановом порядке проводится иссечение бурсы с использованием местной анестезии.
После выполнения дугообразного разреза врач вводит раствор Новокаина. Это позволяет улучшить видимость границ между синовиальной сумкой и мягкими тканями. С помощью зажима производится отслаивание бурсы, а затем она полностью иссекается. Хирург обязательно внимательно обследует поле для обнаружения и извлечения небольших кусочков капсулы. Кожа ушивается, а рана дренируется с помощью одного или двух резиновых выпускников. Если иссекаемая капсула крупного размера, то практикуется постановка резиновой полутрубки. Далее рука сгибается в локте, проводится тугое бинтование таким образом, чтобы кожные покровы соприкасались с мягкими тканями.
В период реабилитации проводится УВЧ-терапия для ускорения регенерации за счет улучшения кровообращения и микроциркуляции. Хирург снимает швы через 10 дней, после чего пациенту показана лечебная физкультура для разработки сустава.
При бурсите прогноз на полное выздоровление благоприятный. Исключение составляет гнойная форма, при которой в патологический процесс быстро вовлекаются расположенные поблизости с локтем соединительнотканные структуры. В таких случаях повышается вероятность контрактуры, что существенно ограничивает движения и требует дополнительного лечения.

В организме человека есть около 160 синовиальных сумок (бурс) – полостей с жидкостью внутри, которые предназначаются для снижения трения, для амортизации суставов. Они располагаются под фасциями, сухожилиями, мышцами, кожей в зонах костных выступов, но, в любом случае, имеют связь с суставами. Из-за травм и ряда иных причин бурсы могут воспаляться, и тогда возникает неприятная болезнь – бурсит.
Что такое бурсит?
Бурсит – это воспалительный процесс в синовиальной сумке, который протекает в острой и хронической форме. Заболевание сопровождается увеличением объема внутрисуставной жидкости, производством патологического экссудата с воспалительными элементами и клетками крови.
Развитие патологии происходит так:
- по мере воздействия провоцирующих факторов возникает воспаление;
- сосуды становятся проницаемыми, плазма через них выпотевает в бурсу;
- кровяные элементы разлагаются, жидкость превращается в желтоватый экссудат;
- объем суставной сумки увеличивается в диаметре;
- возникает внешне заметная припухлость и прочие признаки бурсита.
Причины бурсита
После травмы часто развивается острый инфекционный бурсит. Это заболевание возникает, когда через ранку, ссадину проникает инфекция: именно поэтому страдает локтевой сустав, ведь защищающая его кожа тонкая, и бурса легко поражается бактериями. Причины инфекционного бурсита могут крыться в общем ослаблении иммунитета, когда из отдаленных очагов микробы переносятся в сустав. 
Это происходит на фоне:
- иммунодефицитов;
- ВИЧ;
- онкоболезней;
- химиотерапии, лучевой терапии;
- рецидивирующих инфекций;
- алкоголизма.
Инфекции могут быть специфическими. Множественное воспаление суставов нередко сопутствует туберкулезу, сифилису, гонорее. Тяжелые формы заболевания способны развиваться при гнойном воспалении бурсы при пролежнях, остеомиелите, фурункуле, роже. Причиной такого типа бурсита обычно становится золотистый стафилококк.
Рискуют заполучить патологию люди, болеющие:
- сахарным диабетом;
- подагрой;
- ревматизмом;
- инфекционным артритом.
Классификация видов бурсита

В зависимости от локализации заболевание бурсит подразделяется на несколько форм.
Патология может охватывать такие суставы:
- плечевой;
- локтевой;
- коленный;
- тазобедренный;
- пяточный;
- голеностопный;
- реже – на пальцах рук, ног.
Инфекционные формы патологии вызваны различными возбудителями, по данному признаку бурсит бывает:
- специфическим (его симптомы спровоцированы микобактериями туберкулеза, гонококками, бледной спирохетой, бруцеллой);
- неспецифическим (причины болезни кроются в инфицировании синовиальных сумок стафилококками, стрептококками и иными видами неспецифических бактерий).
При бурситах в пораженной зоне могут протекать различные процессы, некоторые без должного лечения переходят с одной стадии на другую.
Классификация бурситов по типу воспаления и появившемуся экссудату такова:
- серозный – жидкость в бурсе прозрачная, чаще всего патология носит неинфекционный характер;
- геморрагический – в экссудате есть примеси крови;
- гнойный – самая тяжелая форма, бурса заполняется гноем;
- фибринозный – характерен для специфических форм, внутри синовиальной сумки начинает откладываться белок фибрин;
- известковый – хроническая форма, приводит к отложению кальция в бурсе;
- калькулезный – из-за скапливания кальция формируются камни (кальцинаты).
Симптомы патологии и осложнения
Если имеет место острый бурсит, симптомы яркие, вызывают много неприятных ощущений и не могут остаться незамеченными. Вокруг колена, локтя или иного сустава формируется округлая припухлость, на ощупь довольно твердая, обычно до 10 см в диаметре. 
Прочие признаки патологии:
- покраснение кожи;
- некоторая отечность тканей вокруг припухлости;
- боль – резкая, дергающая, стреляющая, в ночное время – пульсирующая;
- иррадиирование боли в конечность;
- увеличение отека и боли при нахождении в неподвижности состоянии.
Местная температура тела сильно повышается – порой она достигает 40 градусов. Если не вылечить болезнь в серозной форме, бурсит может перейти на стадию нагноения. Симптоматика усиливается: нарушается общее состояние, человек чувствует недомогание, разбитость. Температура может повышаться до 38-39 градусов, увеличиваются лимфоузлы, движения сустава ограничиваются. Есть риск развития гнойной флегмоны. Медикаментозное лечение на этой стадии невозможно, требуется операция. Когда у больного длительно существует хронический бурсит, симптомы менее явные. Припухлость небольшая, покраснения обычно нет, сустав нормально двигается.
Гнойный бурсит без должных мер может вызывать заражение иных органов с развитием свищей, некроза, остеомиелита и даже сепсиса.
Если не лечить хронические формы болезни, они могут осложняться:
- гигромой;
- рубцами и спайками;
- кальцинозом;
- хроническим тендинитом.
Постановка диагноза
Прежде чем проводить лечение бурсита сустава, важно правильно установить диагноз. После осмотра врач может предположить наличие острой формы (при сильной боли, отеке, покраснении), гнойного заболевания – в этом случае бурсит вызывает повышение температуры, резкий болевой синдром. Поскольку патология по проявлениям схожа с иными проблемами суставов (артрит, синовит), важна дифференциальная диагностика.
Назначают такие обследования:
- УЗИ, рентгенографию или КТ;
- пункцию синовиальной жидкости;
- бакпосев экссудата;
- артроскопию (обычно после травмы);
- общий анализ крови.
При хронической форме патологии чаще всего рекомендуется КТ околосуставной сумки, ведь только инструментальная диагностика поможет найти источник хронической боли – спайки, отложения кальция.
Лечение бурсита медикаментами
Как лечить бурсит, зависит от его формы.
Важно знать! "Эффективное и доступное средство от боли в суставах реально помогает. " Читать далее.

При острой патологии кроме медикаментозного лечения осуществляют общие меры:
- частичную иммобилизацию сустава – наложение бандажа, эластичного бинта, шины;
- исключение нагрузок на ногу, покой для снижения трения бурсы;
- ледяные компрессы для уменьшения отека.
Острый бурсит сустава инфекционного характера требует лечения антибактериальными препаратами. Обычно средства подбираются на основе данных анализа синовиальной жидкости. В иных случаях в курс вводят антибиотики широкого спектра действия – Цефтриаксон, Цефалексин и прочие цефалоспорины в таблетках или уколах.
Острые симптомы, сильную боль при бурсите можно снять приемом противовоспалительных препаратов – Ибупрофен, Кетонал, Найз, Мелоксикам и прочие. В крайнем случае, лекарства вводят в уколах. Лечение бурсита может быть и местным: на воспаленную область ставят компрессы с мазью Вишневского для рассасывания отека.
При хроническом бурсите сустава лечение заключается в использовании более мощных противовоспалительных препаратов – кортикостероидов (Дипроспан, Гидрокортизон). Обычно их вводят в бурсу при помощи тонкой иглы под контролем УЗИ. Это устраняет боль, прочие неприятные признаки. От регулярных мышечных спазмов назначают миорелаксанты (Мидокалм, Сирдалуд), против отложения солей антиподагрические средства (Аллопуринол). Важно также стимулировать собственный иммунитет, принимая витаминные комплексы, иммуномодуляторы.
Прочие виды лечения
Физиотерапевтическое лечение бурсита показано при его хронической форме. Обычно назначают массаж и мануальную терапию для активации кровообращения, ликвидации застоя, отека, напряжения мышц.
С той же целью в курс вводят такие процедуры:
- ударно-волновая терапия;
- УФО;
- электрофорез;
- парафин и озокерит;
- лечебные грязи;
- ванны.
После снятия иммобилизирующих приспособлений важно понемногу разрабатывать ногу, руку, для чего назначается лечебная физкультура. Комплекс подбирается индивидуально, причем длительность ЛФК не должна составлять менее 3-6 месяцев. Обязательно рекомендуется диета, которая исключит накопление солей и поможет сбросить вес. Ограничивают потребление соли, острой пищи, бобовых и специй, копченостей и жира. Вреден также крепкий чай, кофе, алкоголь.

Оперативное лечение при бурсите назначают в разных случаях. Скопления кальция убирают в ходе операции, мелкие растворяют и удаляют пункционной иглой. Гнойники вскрывают, проводят полную ревизию бурсы и полости сустава с промыванием антисептиками. Нередко приходится удалять околосуставную сумку, если в ней начался некроз тканей. Более тяжелой операцией считается остеотомия – изменение положения костей, их закрепление штифтами в нужном состоянии.
Народные методы терапии могут служить лишь вспомогательными мерами, отказ от традиционных средств недопустим.
Вот популярные рецепты:
- Смочить бинт настойкой прополиса, разведенной водой 1:1. Приложить в виде компресса к месту поражения на час (при хронической патологии).
- Отбить молоточком лист капусты, прибинтовать к конечности (для снятия отека).
- Отжать сок из лопуха, сделать с ним компресс. Держать 3 часа (от боли).
Профилактика болезни
Чтобы избежать развития заболевания, нужно не допускать травм, а при их наступлении правильно лечить область поражения – дезинфицировать ранки, царапинки, заклеивать и бинтовать конечность. При наличии плоскостопия важно носить специальную обувь, применять стельки. Наличие патологий опорно-двигательной системы тоже может спровоцировать бурсит, поэтому нужно использовать ортезы, бандажи, принимать необходимые медикаменты.
Спортсменам, работникам физического труда надо исключать серьезные перегрузки, носить защитные приспособления. Предотвратить проблемы поможет ЛФК, а также снижение веса, правильно подобранная диета. Для предотвращения хронизации бурсита нужно вовремя избавляться от острых проявлений, в этом случае опасность развития спаек, нагноения будет минимальной.
Нередко бурсит, как и другие заболевания суставов, сопровождается инфекционным процессом. Тогда необходимо этиотропное лечение, направленное на устранение возбудителя. Антибиотики при бурсите локтевого сустава являются лучшим выбором, поскольку они борются с патогенной микрофлорой и удаляют источник воспаления. Нет смысла бороться с симптомами, пока не побеждена причина, поскольку действие болезни не будет прекращаться.

Но если установлено, что бурсит локтевого сустава вызван патогенными микроорганизмами, необходимо применение антибиотиков. Избавиться от этих возбудителей можно только при помощи специфической терапии. Народное лечение бурсита, обезболивающие препараты только смягчат симптомы болезни, но от ее источника не избавят, чего нельзя сказать об антибактериальной терапии.
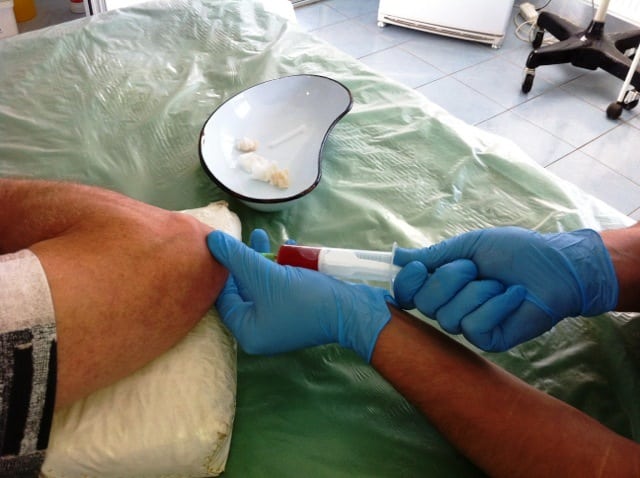
Прежде чем начать для локтевого сустава лечение антибиотиками, необходимо взять экссудат с воспаленной части органа. Благодаря этому можно определить, что за бактерии являются возбудителями заболевания локтя. Чтобы взять образец патологической жидкости, необходимо провести процедуру пунктирования.
Что такое бурсит?
Прежде чем искать лечение от бурсита, необходимо понимать, что это за болезнь. Диагноз "бурсит" ставят при наличии воспалительного процесса в синовиальной сумке сустава. Далее к нему присоединяется накопление жидкости, которая растягивает эту емкость. Если бурсит вовремя не залечить, он станет хроническим. Стенки бурсы начнут утолщаться, а внутри - покрываться фибрином.
Различают асептический бурсит (возникает без инфекционного агента) и инфекционный. Последний можно разделить на неспецифический (возникает под воздействием стафилококков и стрептококков) и специфический - его вызывают более редкие бактерии - гонококки, бледные трепонемы, палочки Коха и другие.
Лечение болезни
Антибиотики при бурсите локтя - не единственное средство лечения. Если болезнь имеет травматический характер, поврежденную конечность фиксируют в полусогнутом виде, чтобы наложить на нее холодный компресс. Далее используют нестероидные обезболивающие средства, которые снимут боль и воспаление. Это может быть индометацин, напроксен, ибупрофен и др. В особо тяжелых случаях принимают стероидные препараты либо опиоидные анальгетики.
Большинство бурситов имеют неинфекционную природу и проходят при оказании противовоспалительной терапии. Но крайне редко случается проникновение инфекции в бурсу сустава. Тогда назначают антибиотики от бурсита локтя. Их вводят инъекционным путем. Если это невозможно, используют промывания с этим веществом. Для этого готовят лекарственный раствор и промывают им суставную сумку.
Если определено, что болезнь вызвал инфекционный агент, но пока неизвестно, какой, назначают широкодействующие антибиотики. Список этих препаратов достаточно обширный, поэтому конкретное вещество назначает врач в зависимости от особенностей организма пациента.
Особенно важно использовать антибиотики при гнойной форме бурсита. Хоть ибупрофен, диклофенак и другие НПВС будут снимать непосредственно симптомы заболевания, без антибактериальной терапии здесь не обойтись. Обычно назначают цефалоспорины третьего или четвертого поколения.
Решение о назначении антибиотиков, а также о выборе конкретного препарата должен принимать врач, который способен оценить состояние пациента, особенности его организма, возможное восприятие лекарственных средств. Лекарственную форму лучше выбрать в виде уколов, поскольку у них выше эффективность. Параллельно с этими препаратами назначают и общеукрепляющую терапию.
Так как вместе с антибиотиками назначается диклофенак, следует учитывать, что это средство усиливает лечебный эффект ряда антибиотиков. Данное явление учитывают, выбирая конкретные препараты.
Случается, что общая антибиотикотерапия не дает нужного результата, и длительное время воспалительный процесс сохраняется. Тогда делают забор патологической жидкости и исследуют ее, определяя конкретный вид возбудителя. Параллельно назначают более сильные противовоспалительные средства - триамцинолон и метилпреднизолон а также проводят инфильтрационную анестезионную терапию. Эти лекарственные средства вводят прямо в синовиальную бурсу. Затем проводят фонофорез, парафиновые аппликации и другие физиотерапевтические процедуры.
Чтобы вылечить инфекционный бурсит, необходимо неоднократно провести дренаж синовиальной сумки локтя. Это делается одновременно с оральным приемом антибиотиков, которые уничтожают возбудителей болезни. Как правило, если инфекционный бурсит вызван неспецифическими возбудителями, используют следующие препараты для его лечения:
Кроме антибиотиков широкого спектра врачи могут назначать сульфаниламидные препараты. Они также уничтожают патогенную микрофлору не хуже других средств.
Если внутри суставов начинают формироваться кальциевые отложения, необходимо сделать операцию, чтобы удалить их. Это же вмешательство необходимо и для борьбы с постоянным накоплением гноя внутри синовиальной сумки.
Реабилитационный период после болезни достаточно длительный - до 2 месяцев. Вернуться к прежней физической активности можно только тогда, когда болевой синдром полностью уйдет. До этого занимаются лечебной физкультурой, чтобы укрепить суставы, вернуть их прежнюю прочность. Прежде чем начинать делать физические упражнения, проводят массаж в области суставов, чтобы разогреть их. Затем бинтуют эти зоны эластичным бинтом и выполняют нужные движения.
Лечить болезнь нужно с самого начала, чтобы избежать возможного хирургического вмешательства. Если начать терапию бурсита на ранних стадиях, можно исключить не только вероятность операции, но и перехода в хроническое течение.
Характеристика отдельных антибиотиков
В первую очередь, врачи определяют, к каким антибиотикам чувствительны возбудители заболевания в синовиальной сумке, чтобы лечение было избирательным и максимально эффективным. Чаще всего в роли инфекционного бурсита выступает золотистый стафилококк. Чтобы избавиться от него, нужно принимать средства следующих групп:
- Устойчивые к b-лактамазам пенициллины. Представителем этой группы является диклоксациллин.
- Цефалоспорины. Достаточно даже назначения препаратов первой группы, в частности, цефалексина. Его принимают по 500 мг четырежды в сутки.
- Клиндамицин. Средство относится к макролидам. Его назначают по 300 мг. Количество приемов аналогично цефалексину.
Именно эти препараты лучше всего реагируют на большинство возбудителей бурсита. Кроме того, они хорошо накапливаются в соединительной ткани суставов, оказывая там лечебный эффект. Средний курс приема антибиотиков составляет порядка двух недель, но может быть и больше. Так, если начинается флегмона (это одно из самых тяжелых осложнений бурсита), принимать антибиотики придется гораздо дольше.
Кроме указанных нескольких препаратов, врачи могут назначать и другие лекарственные средства:
- Полусинтетические пенициллины. Природный амоксициллин сочетают с клавулановой кислотой, благодаря чему ферменты бактерий не могут уничтожить антибиотик. Самыми популярными препаратами этого ряда являются Аугментин, Флемоклав, Амоксиклав, Медоклав, Соллютаб и др.
- Макролиды. Кроме кларитромицина врачи могут назначить азитромицин, джозамицин и другие средства. Макролиды особенно востребованы, когда возбудитель неизвестен. У них более широкий спектр действия, нежели у синтетических пенициллинов и цефалоспоринов.
- Другие цефалоспорины. Цефтриаксон, цефуроксим, цефотаксим, цефаклор и другие средства также оказывают неплохой лечебный эффект и часто служат препаратами выбора для борьбы с бурситом локтевого и других суставов.
- Фторхинолоны. Не только антибиотики, но также и антибактериальные средства способны убивать инфекцию при бурсите суставов. В частности, особо востребована группа фторхинолонов. К ней относят офлоксацин, ломефлоксацин, левофлоксацин, ципрофлоксацин и другие препараты. Обычно назначают их в последнюю очередь, когда антибиотики не оказывают должного эффекта. Это препараты резерва.
Особые рекомендации перед назначением антибиотиков
Следует помнить, что бесконтрольное применение антибиотиков может повлечь за собой серьезные последствия. Болезнь может усугубиться. Поэтому назначить конкретные препараты врач может только после получения посева из синовиальной сумки. Необходимо убедиться, что выбранный препарат будет оказывать лечебный эффект на возбудитель, а тот будет к нему чувствительным.
Из синовиальной сумки забор содержимого делают каждый день и проверяют, есть ли там бактерии. Дожидаются либо момента прекращения накапливания выпота, либо его полной стерильности.
Если начинается флегмона, сепсис, больной страдает иммунодефицитом или истощением, необходимо госпитализировать такого больного в стационар и начать внутривенный курс лечения антибиотиками. Многие врачи направляют в госпиталь больных сразу, чтобы избежать возможных осложнений.
В случае неэффективности лечения или наличия постоянных рецидивов делают открытый дренаж синовиальной сумки или вовсе проводят бурсэктомию.
Обычно прогноз даже при гнойном бурсите благоприятный. Но у некоторых больных проблема не решается, наблюдаются постоянные рецидивы. Тогда необходимы более радикальные меры.
Лечение бурсита операцией, до чего лучше не доводить:
Читайте также:


