Анатомия локтевого сустава и лучевого нерва
а) Сустав:
• Сложный сустав, образованный плечевой, локтевой и лучевой костями
• Образован тремя сочленениями:
о Плечелоктевое сочленение:
- Образовано блоком плечевой кости и блоковидной вырезкой локтевой кости
- Блоковидный сустав, позволяющий совершать сгибание и разгибание
- Положение костей обеспечивает медиально-латеральную стабилизацию при сгибании от 0° до 30°
о Плечелучевое сочленение:
- Образовано головкой мыщелка плечевой кости и головкой лучевой кости
- Позволяет совершать сгибание/разгибание и повороты
- Не обеспечивает изначальной костной стабилизации
о Проксимальный лучелоктевой сустав:
- Образован головкой лучевой кости и сигмовидной вырезкой в проксимальном отделе локтевой кости
- Шарнирный сустав, в котором головка локтевой кости вращается при супинации и пронации предплечья
- Стабилизация обеспечивается кольцевидной связкой, удерживающей головку в вырезке
о Конгруэнтность суставных поверхностей изменяется в зависимости от положения как локтя, так и предплечья: наибольшая конгруэнтность достигается при сгибании в локте на 90° и положении предплечья, средним между супинацией и пронацией
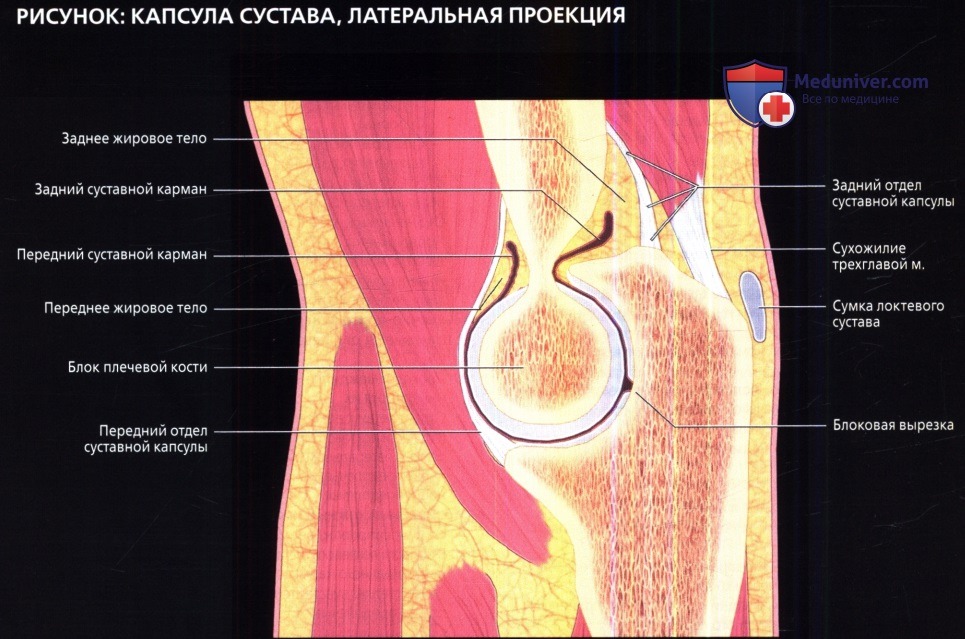
Переднее и заднее жировые тела расположены внутрикапсулярно, но экстрасиновиально. При выпоте в суставе они могут быть смещены кнаружи. Обратите внимание на блоковую вырезку—край локтевого и венечного отростков локтевой кости,—не покрытую суставным хрящом. Она может имитировать суставную мышь или быть принята за дефект.
• Капсула сустава:
о Окружает все три сочленения
о В заднем отделе прикрепляется к плечевой кости проксимальнее ямки локтевого отростка и головки мыщелка, и к локтевому отростку кпереди от сухожилия трехглавой мышцы
о В переднем отделе прикрепляется к плечевой кости проксимальнее венечной и лучевой ямок, венечному отростку, кольцевидной связке
о Переднее и заднее жировые тела имеют интракапсулярное, но экстрасиновиальное расположение

На рисунке в аксиальной проекции показана надмыщелковая область плечевой кости. В ямках венечного и локтевого отростков можно увидеть переднее и заднее жировые тела соответственно. Плечевая мышца входит в состав переднего компартмента в дистальном отделе плеча. 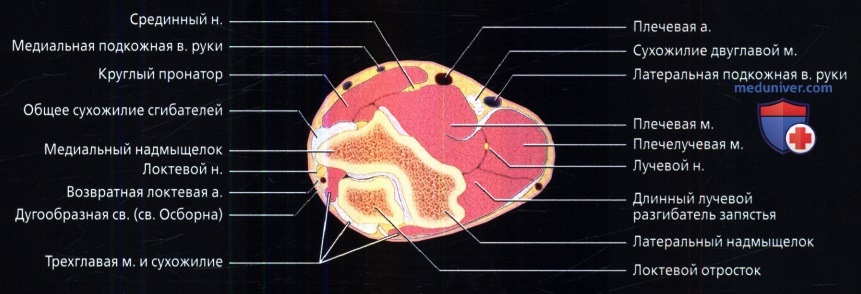
Рисунок надмыщелковой области дистального отдела плеча в аксиальной проекции. Трехглавая мышца истончается у места прикрепления сухожилия к локтевому отростку. Локтевой нерв и задняя возвратная локтевая артерия удерживаются в локтевом канале с помощью дугообразной связки (связки Осборна). 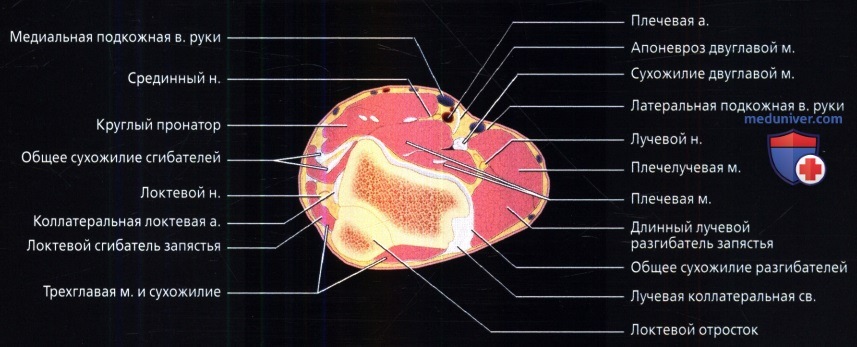
Рисунок в аксиальной проекции непосредственно проксимальнее локтевого сустава, ниже уровня надмыщелков. Общее сухожилие разгибателей покрывает лучевую коллатеральную связку и может быть трудно различимо на этом уровне. Локтевой нерв выходит из локтевого канала и проникает в толщу локтевого сгибателя запястья. 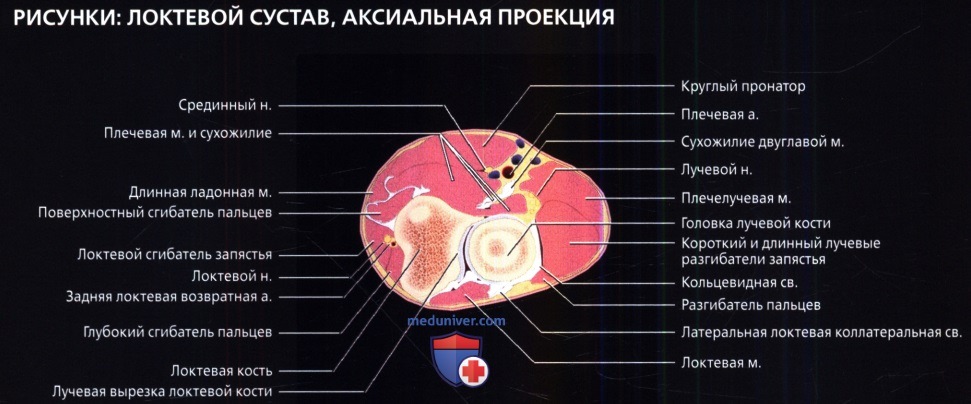
Рисунок в аксиальной проекции на уровне проксимального лучелоктевого сустава. Хорошо видны суставные поверхности проксимального лучелоктевого сустава, так как головка лучевой кости удерживается в лучевой вырезке локтевой кости кольцевидной связкой. Латеральная локтевая коллатеральная связка срастается с задней поверхностью кольцевидной связки до прикрепления к локтевой кости. 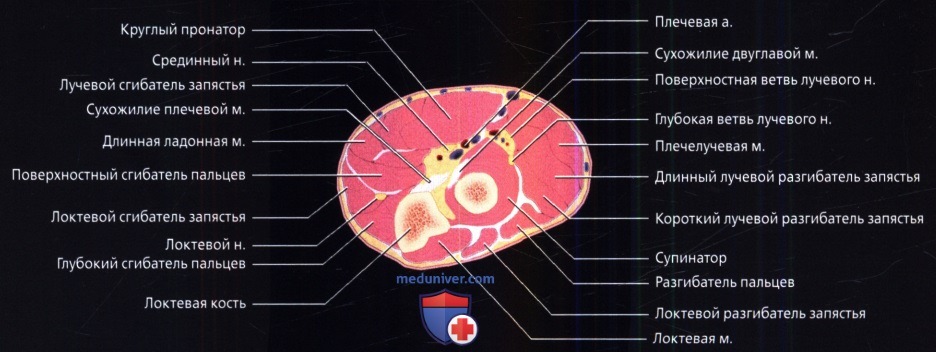
Рисунок локтевого сустава в аксиальной проекции непосредственно выше бугристости лучевой кости. Сухожилие плечевой мышцы прикрепляется к бугристости локтевой кости, а сухожилие двуглавой мышцы приближается к месту своего прикрепления на бугристости лучевой кости, расположенному немного дистальнее места прикрепления плечевой мышцы. 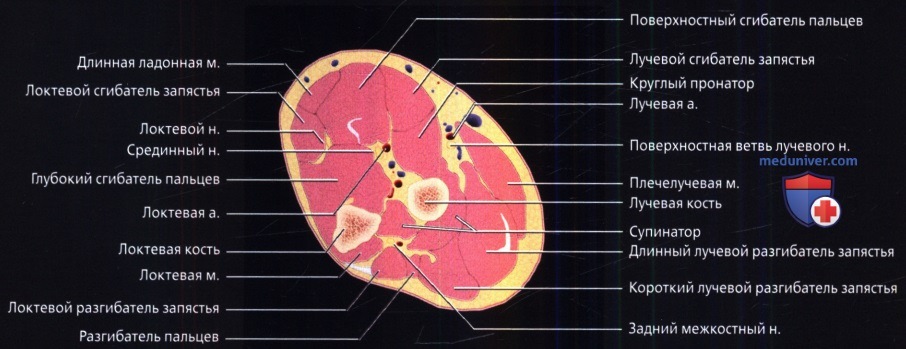
На уровне проксимального отдела предплечья мышцы начинают распределяться в передний компартмент (сгибатели) и задний компартмент (разгибатели).
• Латеральные:
о Лучевая коллатеральная связка:
- Обеспечивает стабилизацию при варусной нагрузке (приведении предплечья)
- Начинается от латерального надмыщелка и срастается в дистальном отделе с кольцевидной связкой
о Латеральная локтевая коллатеральная связка:
- Обеспечивает стабилизацию в заднелатеральном отделе
- Начинается от латерального надмыщелка непосредственно кзади от лучевой коллатеральной связки
- Проходит в заднемедиальном направлении позади шейки лучевой кости и прикрепляется к гребню супинатора на лучевой стороне проксимального отдела локтевой кости
• Медиальные:
о Медиальная (или локтевая) коллатеральная связка:
- Обеспечивает стабилизацию при варусной нагрузке
- Веерообразно расходится от медиального надмыщелка к локтевой кости
- Имеет три пучка: передний пучок (функционально наиболее важный), задний пучок и поперечный пучок
• Связки проксимального лучелоктевого сустава:
о Кольцевидная связка: прикрепляется к передней и задней поверхностям лучевой вырезки локтевой кости, образуя кольцо вокруг головки лучевой кости
о Квадратная связка: тонкий фиброзный пучок, проходящий от шейки лучевой кости к локтевой кости дистальнее кольцевидной связки
в) Сухожилия:
• Несколько мышц сгибателей и разгибателей предплечья начинаются от медиального и латерального надмыщелков плечевой кости:
о Общее сухожилие сгибателей:
- Начинается от медиального надмыщелка
- Проходит над медиальной коллатеральной связкой
- Образовано группой сгибателей/пронаторов: лучевым сгибателем запястья, локтевым сгибателем запястья, поверхностным сгибателем пальцев, круглым пронатором, длинной ладонной мышцей
о Общее сухожилие разгибателей:
- Начинается от латерального надмыщелка
- Проходит над лучевой коллатеральной связкой
- Образовано группой разгибателей/супинаторов: коротким лучевым разгибателем пальцев, длинным лучевым разгибателем запястья, разгибателем мизинца, общим разгибателем пальцев
г) Сумки локтевого сустава:
• Задние:
о Подкожная сумка локтевого отростка: расположена под кожей поверхностнее локтевого отростка о Подсухожильная сумка локтевого отростка: расположена между сухожилием трехглавой мышцы и локтевым отростком
• Передние:
о Двуглаво-лучевая сумка: расположена между сухожилием двуглавой мышцы и бугристостью лучевой кости
• Латеральные:
о Лучелоктевая сумка: расположена между разгибателем пальцев и плечелучевым суставом
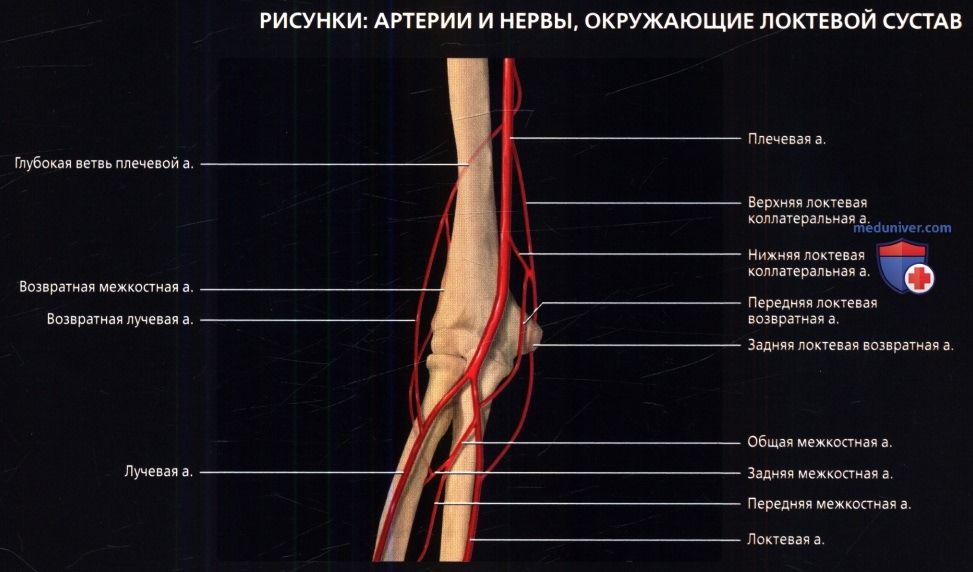
Плечевая артерия—основная артерия руки—прямое продолжение подмышечной артерии. На плече она отдает несколько ветвей, формирующих анастомозы с медиальной и латеральной сторон с ветвями локтевой и лучевой артерий соответственно, которые, в свою очередь, являются терминальными ветвями плечевой артерии.
• Плечевая артерия:
о Продолжение подмышечной артерии
о Проходит в локтевой ямке, медиальнее сухожилия двуглавой мышцы и глубже апоневроза двуглавой мышцы
о Сопровождает срединный нерв
о На руке отдает несколько ветвей:
- Глубокая артерия плеча: опускается в заднелатеральном направлении вместе с лучевым нервом; кпереди и кзади от латерального мыщелка отдает ветви, образующие анастомозы
- Верхняя коллатеральная локтевая артерия: отходит с медиальной стороны попускается вместе с локтевым нервом позади медиального мыщелка; анастомозирует с ветвями локтевой артерии
- Нижняя коллатеральная локтевая артерия: отходит дистальнее верхней коллатеральной локтевой артерии, проходит вниз кпереди от медиального мыщелка; анастомозирует с ветвями локтевой артерии
о На уровне шейки лучевой кости разветвляется на лучевую и локтевую артерии
• Латеральная подкожная вена руки:
о Проходит латеральнее двуглавой мышцы
• Медиальная подкожная вена руки:
о Лежит медиальнее двуглавой мышцы
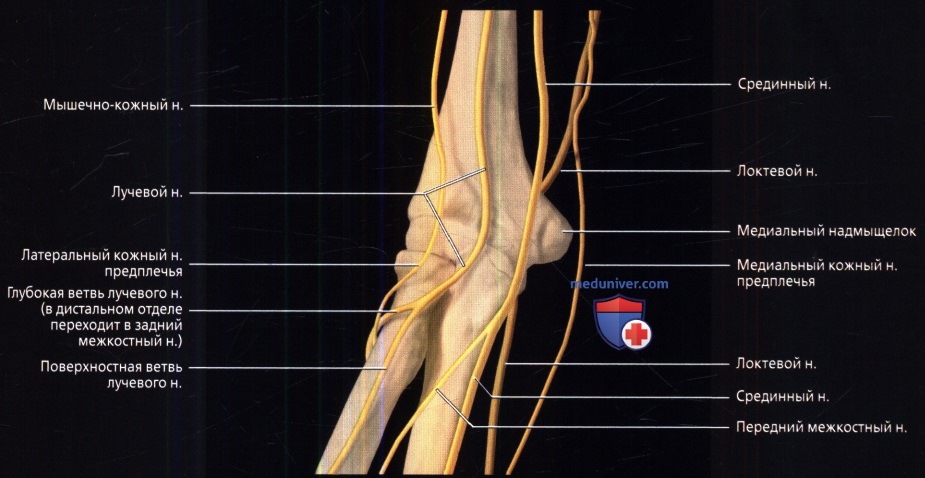
Показаны нервы локтевой области и их крупные ветви. Латеральный кожный нерв предплечья—продолжение кожно-мышечного нерва плеча. Глубокая ветвь лучевого нерва огибает шейку лучевой кости, прободая супинатор, и продолжается в задний межкостный нерв предплечья. Локтевой нерв расположен позади медиального надмыщелка и достигает предплечья, проходя между поверхностной и глубокой головками локтевого сгибателя запястья. Передний межкостный нерв — ветвь срединного нерва—отходит между проксимально расположенным круглым пронатором и апоневрозом двуглавой мышцы, расположенным дистально.
• Лучевой нерв:
о Отходит от заднего пучка плечевого сплетения (С5-С8, Т1)
о Вместе с глубокой артерией плеча огибает плечевую кость в заднелатеральном направлении:
- Отдает задний кожный нерв предплечья, проходящий кзади от латерального мыщелка и иннервирующий кожу заднего отдела предплечья
о Лежит в передне-латеральном отделе между плечевой и пле-челучевой мышцами
о Иннервирует трехглавую, локтевую, плечелучевую мышцы и латеральную порцию плечевой мышцы
о Отдает ветви к локтевому суставу
о В области латерального надмыщелка делится на глубокую и поверхностную ветви
о Глубокая ветвь:
- Имеет только двигательные волокна
- Иннервирует короткий лучевой разгибатель запястья и супинатор
- Прободает супинатор и поворачивает вокруг латеральной поверхности шейки лучевой кости
- Выходит из супинатора в задний компартмент предплечья в качестве заднего межкостного нерва
- Задний межкостный нерв иннервирует разгибательные мышцы заднего компартмента предплечья
- Синдром заднего межкостного нерва: сдавление глубокой ветви аркадой Фрозе (поверхностным проксимальным краем супинатора)
о Поверхностная ветвь:
- Обеспечивает только чувствительную иннервацию
- Лежит в передне-латеральном отделе предплечья поверхностнее супинатора и круглого пронатора
• Срединный нерв:
о Отходит от медиального и латерального пучков плечевого сплетения (С5-С8, Т1)
о В локтевой ямке расположен глубже апоневроза двуглавой мышцы
о Отдает ветви к локтевому суставу
о Попадает в предплечье, проходя между головками круглого пронатора; лежит между поверхностным и глубоким разгибателями пальцев
о Возможно сдавление нерва апоневрозом двуглавой мышцы или любой из головок круглого пронатора (синдром круглого пронатора)
о Иннервирует круглый пронатор, квадратный пронатор, мышцы-сгибатели переднего компартмента предплечья (кроме локтевого сгибателя запястья и медиальной половины глубокого сгибателя пальцев, иннервируемых локтевым нервом)
о Передний межкостный нерв:
- Отходит от срединного нерва на уровне круглого пронатора
- В предплечье располагается кпереди от межкостной перегородки между длинным сгибателем большого пальца и глубоким сгибателем пальцев
- Иннервирует длинный сгибатель пальцев, квадратный пронатор, латеральную половину глубокого сгибателя пальцев
- Синдром Кило-Невина: компрессия переднего межкостного нерва локтевой головкой круглого пронатора
• Локтевой нерв:
о Начинается от медиального пучка плечевого сплетения (С8-Т1)
о Проходит в заднемедиальном направлении, в дистальном отделе плеча лежит под трехглавой мышцей
о В локтевом канале расположен позади медиального надмыщелка:
- Локтевой канал: фиброзно-костный канал, образованный медиальным надмыщелком и плечелоктевой дугой (связкой Осборна)
- Синдром локтевого канала: боль и слабость IV и V пальцев вследствие сдавления локтевого нерва в локтевом канале
о В 15% случаев, особенно при сгибании, возможно смещение нерва кпереди от медиального надмыщелка
о Отдает ветви к локтевому суставу
о Продолжается на предплечье, делясь между головками локтевого сгибателя запястья на поверхностную и глубокую ветви
о Иннервирует локтевой сгибатель запястья и медиальную половину глубокого сгибателя пальцев
• Мышечно-кожный нерв:
о Начинается от латерального пучка плечевого сплетения (С5, С6, С7)
о Проходит между плечевой мышцей и двуглавой мышцей плеча, иннервируя их
о Отдает ветви к локтевому суставу
о В области локтевого сустава становится поверхностным, продолжаясь в латеральном направлении в виде латерального кожного нерва предплечья, иннервирующего кожу латеральной поверхности предплечья
• Медиальный кожный нерв предплечья:
о На руке сопровождает медиальную подкожную вену
о В области локтевого сустава расположен поверхностно, кпереди от медиального надмыщелка
о Осуществляет чувствительную иннервацию заднемедиального отдела предплечья
з) Список лиетратуры:
1. Rosenberg ZS et al: MR features of nerve disorders at the elbow. Magn Reson Imaging Clin N Am. 5(3):545-65, 1997
2. Rosenberg ZS et al: MR imaging of normal variants and interpretation pitfalls of the elbow. Magn Reson Imaging Clin N Am. 5(3):481 -99, 1997.
Редактор: Искандер Милевски. Дата публикации: 31.5.2019
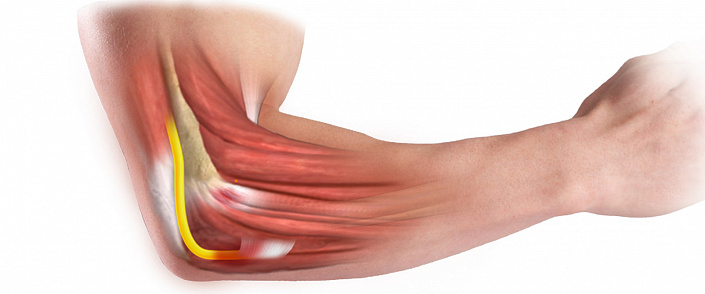
Л октевой сустав относится к группе сложных, поскольку объединяет сразу три сочленения трёх разных костей: лучевой, локтевой и плечевой. Именно поэтому анатомия локтевого сустава человека невероятно сложна, ведь её следует рассматривать в контексте трёх разных суставов, объединённых одной суставной сумкой.
Всевозможные заболевания, отклонения в развитии и травмы также могут затрагивать один из участков локтя или все сразу — это зависит от тяжести и локализации патологии. Чтобы последовательно разобраться в этом вопросе, следует детально изучить каждую составляющую локтя, её особенности и строение — только таким образом можно понять основы анатомии этого важнейшего сочленения верхней конечности.
Локтевой сустав: анатомия и функции костей
Локоть человека образован тремя различными по объёму и плотности костями — локтевой, лучевой (их проксимальной частью) и плечевой (соответственно, дистальной).
Эта косточка является наглядным примером плотных и невероятно прочных трубчатых костей организма человека, форма которой плавно переходит с идеально круглой в верхней части до трёхгранной в нижней. Подобные особенности позволяют идеально сочленяться дистальным концом с костями предплечья, медиальным — примыкать к локтевой кости, а латеральной — соответственно, к лучевой. При этом медиальная поверхность имеет более гладкую структуру, а латеральная — шаровидную, что во многом объясняет физиологию и особенности траектории движения локтя.

Поверхность плечевой кости покрыта ямками и углублениями различной формы и размеров, благодаря которым формируется плотное взаимодействие элементов локтевого сустава. Так, к примеру, над медиальной поверхностью располагаются небольшие отверстия, в которые при сгибании попадают отростки локтевой кости — венечный и локтевой. Эти отростки как бы фиксируют локоть в пазах, поддерживая суставную сумку и защищая её от травм. В медиальных и латеральных надмыщелках, которые довольно легко прощупать у дистального конца кости, расположены места крепления мышечных волокон и связочного аппарата. А спиральная борозда служит местом расположения лучевого нерва, иннервирующего ткани верхней конечности.
Трёхгранная локтевая косточка — более объёмная и мощная, нежели лучевая. На верхнем конце она имеет значительное утолщение с блоковидной вырезкой, к которой плотно примыкает плечевая кость, как бы охватывая её. Латеральный край, соответственно, примыкает к лучевой кости.
Поверхность локтевой кости также является неоднородной, и не без причины. На передней и задней поверхности блоковидной вырезки расположены два отростка, которые ограничивают подвижность локтя и обеспечивают нормальную физиологию сустава — венечный и локтевой. Вслед за ними идёт специальная бугристость, которая необходима для более прочного крепления плечевой мышцы. А внизу, на дистальном конце, располагается головка с ещё одним отростком — медиальным шиловидным, благодаря которому частично поддерживается сочленение локтевой и лучевой косточек.
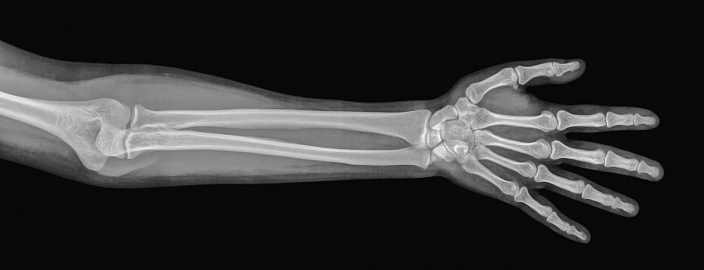
При желании анатомию локтевой кости можно рассмотреть не только на картинках, но и на собственной руке — эта косточка легко и безболезненно прощупывается под кожей на всём её протяжении, начиная с плотного мышечного скелета в верхней её части и заканчивая сухожильной сумкой в нижнем отделе. Определённое анатомическое строение вкупе с адекватным количеством мышечной и жировой ткани руки позволяет даже рассмотреть головку кости, которая в норме немного выпирает на внутренней задней поверхности. Всё это существенно облегчает выявление травм и аномалий строения верхней конечности — при должном умении медика корректный диагноз может быть поставлен ещё до проведения рентгена, который требуется скорее для уточнения клинической картины, нежели для диагностики.
Лучевая косточка совместно с локтевой образует предплечье, однако, в отличие от последней, она является менее прочной и имеет утолщённый нижний, а не верхний отдел. Подобное строение позволяет добиться баланса в строении предплечья и локтевого сустава. Небольшой диаметр и уязвимость этой кости требует особенной защиты со стороны организма, поэтому, как правило, её на всём протяжении окружают хорошо развитые мышечные волокна, надёжно закреплённые в ямках и бугристостях. Все это позволяет не только предотвратить появление травм и повреждений, но ещё и развить подвижность, немного расширив возможности нормальной физиологии локтевого сустава.
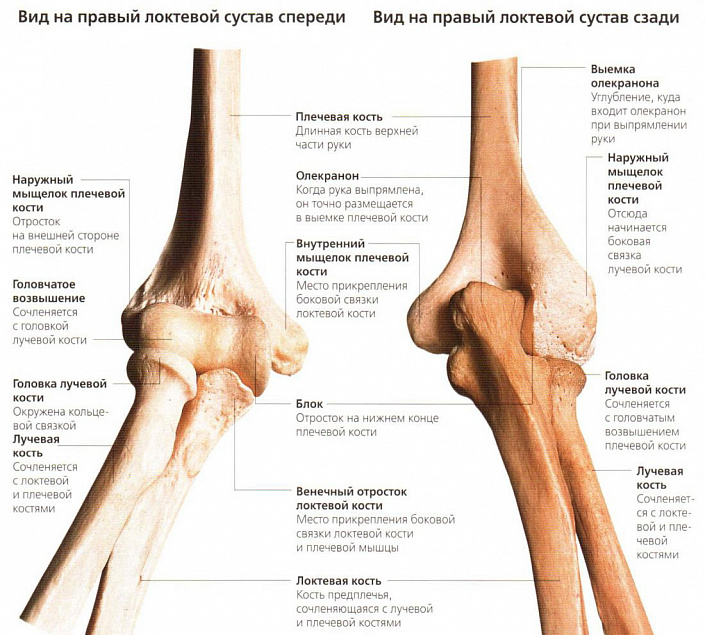
Отделы, образующие локтевой сустав
Поскольку локоть относится к сложным суставам и состоит из трёх костей, попарно соединённых друг с другом, в анатомии принято выделять три взаимосвязанных отдела этого сочленения, окружённых одной суставной сумкой:
- Плечелоктевой сустав. Он образован блоковидной структурой плечевой и вырезкой локтевой костей, которые в норме соединяются и плотно прилегают друг к другу как кусочки пазла. Он позволяет осуществлять движения предплечьем, сгибая и разгибая руку.
- Плечелучевой сустав. Это сочленение формируется в месте соприкосновения суставной ямки лучевой и мыщелковой головки плечевой костей. По форме он относится к шаровидным, однако особенности анатомического строения позволяют совершать движения не в трёх, а только в двух проекциях (сгибание — разгибание плюс вращение), поскольку третью ограничивает наличие примыкающей локтевой кости и прочный связочный аппарат.
- Проксимальный лучелоктевой сустав. Цилиндрическое сочленение лучевой и локтевой костей поддерживает возможности локтя, обеспечивая подвижность руки по продольной оси, то есть её вращение.
Кровоснабжение и иннервация прилегающей области
Полноценное питание локтевого сустава осуществляется за счёт мощной кровеносной сети, которая его окружает. Артериальная кровь поступает к мышечным волокнам, примыкающим к суставной поверхности, из верхней и нижней коллатеральных локтевых артерий, а также возвратной, срединной и лучевой. Обогатив клетки и ткани необходимым для поддержания физиологических функций кислородом и питательными веществами, она отправляется через одноимённые вены в бассейны вен верхних конечностей — плечевой, локтевой и лучевой. Аналогичным образом проходит и лимфоток локтевого сустава, продвигаясь по лимфатическим сосудам в локтевые лимфоузлы.
Иннервация капсулы, объединяющей отделы локтевого сустава, осуществляется крупнейшими нервными волокнами руки — ветвями локтевого, лучевого и срединного нервов. Это объясняет высокую чувствительность прилегающих к локтю тканей и особую болезненность полученных травм.
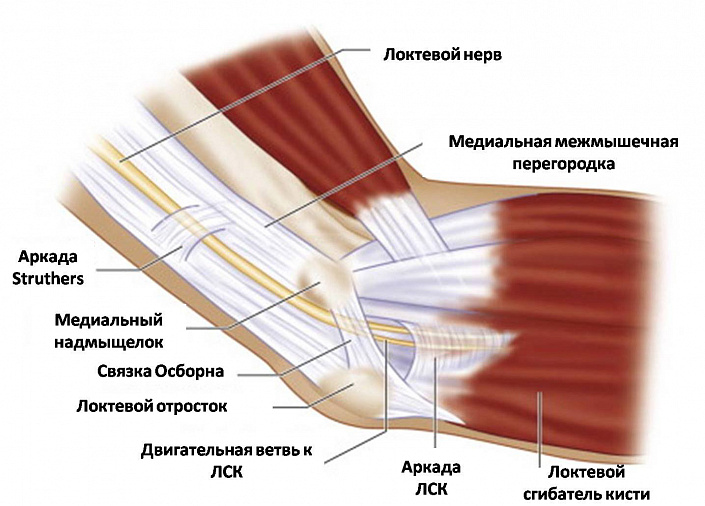
Мышцы и связки локтевого сустава
Особенности структуры и огромный функционал верхних конечностей во многом возможен благодаря особенностям анатомии локтевого сустава человека. Именно это сочленение поддерживает подвижность и обеспечивает полноценную деятельность верхней конечности, поэтому мышечно-связочный аппарат локтя просто не может иметь простую структуру. Рассмотрим каждый из указанных элементов, чтобы понимать взаимосвязь анатомического строения и физиологических возможностей локтевого сустава.
Большая прочность, физические возможности и гибкость руки обеспечиваются во многом благодаря мышцам, действующим на локтевой сустав. Поскольку движения, допустимые в локте, затрагивают две плоскости — сгибание/разгибание и пронацию/супинацию, — все мышечные волокна можно условно разделить на 3 весомые группы:
1. Мышцы-сгибатели локтевого сустава
Подобное движение возможно благодаря сокращению мышечных волокон, которые как бы подтягивают предплечье, уменьшая угол, образованный им и плечом. Самым мощным сгибателем верхней конечности является бицепс, расположенный параллельно плечевой кости. Кроме того, эта крупнейшая мышца способна частично принимать участие в супинации предплечья и повороте ладони.
Дополнительными мышцами, осуществляющими сгибание руки, являются плечевая и плечелучевая. Они (хоть и считаются вспомогательными) при травмировании бицепса способны компенсировать утраченные функции, выполняя движения рукой в полном объёме.
2. Разгибатели верхней конечности
Мышцы-антагонисты сгибателей выполняют прямо противоположную функцию, увеличивая угол между свободным концом предплечья и плечом верхней конечности. К ним относятся трёхглавая (трицепс) и локтевая мышца, а также напрягатель фасции предплечья. Трицепс, как и бицепс, параллелен плечевой кости, однако располагается не спереди, а кзади, от локтевого отростка до лопатки. Совместно с локтевыми мышечными волокнами он, сокращаясь, вызывает разгибание предплечья в локтевом суставе вплоть до момента, пока локтевой отросток не зафиксирует плечевую кость (максимально допустимое физиологичное разгибание руки).
3. Вращательные мышцы
Эта группа отвечает за вращение руки — пронацию и супинацию. К пронаторам, которые вращают предплечье в локтевом суставе внутрь и наружу, относятся круглый и квадратный пронаторы, а также частично плечелучевая мышца. А вторая группа — супинаторы, выполняющие движения предплечьем изнутри, — объединяет супинатор, плечелучевую мышцу и бицепс.
Общая суставная сумка, окружающая локоть, не настолько прочна, чтобы удерживать все крупные кости верхней конечности в едином суставе, особенно с внутренней стороны. Высокие нагрузки на руки во время выполнения физической работы и спортивных тренировок неизменно приводили бы к повреждениям локтя, если бы не прочный связочный аппарат, надёжно удерживающий локоть и обеспечивающий его ограниченную подвижность. К нему относятся следующие волокна:
Говоря о связочном аппарате локтевого сустава человека, невозможно не упомянуть о межкостной перепонке — особой структуре, которая анатомически хоть и не относится к связкам, но выполняет с ними единую функцию, фиксируя кости предплечья в отделах сустава. Она заполняет собой небольшую щель, образованную поверхностями лучевой и локтевой костей, и образует прочный лучелоктевой синдесмоз. Плотно переплетённые волокна этой перепонки имеют специальные отверстия, через которые проходят сосуды и нервы локтя, а края служат местом прикрепления некоторых мышечных волокон.
Физиология локтевого сустава человека
Нормальная физиология локтевого сустава человека подразумевает довольно обширную подвижность: даже без специальных тренировок кости предплечья и плеча могут вращаться на 90°, сгибаться на угол до 150° и разгибаться ещё на 10° в обратную сторону (то есть как бы за пределы локтя). Причём указанные градусы не являются пределом — при определённой сноровке и тщательных тренировках подвижность локтевого сустава можно увеличить в несколько раз, наглядно демонстрируя практически безграничные возможности человеческого тела.

Следует учитывать, что такая функциональность требует особенного внимания при нагрузках на локтевой сустав. Хотя он относится к группе свешивающихся и формально не служит опорой, размер и количество нагрузок от этого не уменьшается. В частности, это обусловлено физической работой, поднятием тяжестей, спортивными тренировками и другими видами активности, при которой задействованы верхние конечности. В результате этого любое неосторожное движение, выполненное без должной подготовки и разогрева связочно-мышечного аппарата, может быть чревато болезненной травмой локтя, требующей длительного лечения. Поэтому следует беречь собственный организм и регулярно укреплять его плавно нарастающими нагрузками в рамках физических упражнений — только таким образом можно развить локтевые суставы, сделав руки по-настоящему сильными, выносливыми и гибкими.
- Анатомия лучевого нерва
- Причины невропатии лучевого нерва
- Симптомы невропатии лучевого нерва
- Диагностика
- Лечение невропатии лучевого нерва
- Цены на лечение
Общие сведения
Невропатия лучевого нерва является самой распространенной периферической мононевропатией, для ее возникновения иногда достаточно просто неправильно положить руку во время крепкого сна. Развитие лучевой невропатии зачастую является вторичным и связано с мышечными перегрузками и травмами, что делает данную патологию актуальной как для специалистов в области неврологии, так и для травматологов, ортопедов, спортивных медиков. Топика поражения n. radialis сводится к трем основным уровням: в области подмышечной впадины, на уровне средней 1/3 плеча и в районе локтевого сустава. Особенности расположения лучевого нерва на этих уровнях будут описаны ниже.
Анатомия лучевого нерва
Лучевой нерв и его двигательные ветви иннервируют мышцы, отвечающие за разгибание предплечья и кисти, отведение большого пальца, разгибание проксимальных фаланг и супинацию кисти (ее разворот ладонью кверху). Сенсорные ветви обеспечивают чувствительную иннервацию капсулы локтевого сустава, задней поверхности плеча, тыльной стороны предплечья, тыльной поверхности радиального края кисти и первых 3,5 пальцев (кроме их дистальных фаланг).
Причины невропатии лучевого нерва
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава. В редких случаях причиной невропатии выступают инфекционные заболевания (сыпной тиф, грипп и др.) или интоксикации (отравление суррогатами алкоголя, свинцом и пр.).
Симптомы невропатии лучевого нерва
Невропатия лучевого нерва на уровне средней 1/3 плеча (в спиральном канале) отличается от вышеуказанной клинической картины сохранностью разгибания в локтевом суставе, наличием разгибательного локтевого рефлекса и нормальной кожной чувствительностью задней поверхности плеча.
Невропатия лучевого нерва на уровне нижней 1/3 плеча, локтевого сустава и верхней 1/3 предплечья зачастую характеризуется усилением болей и парестезий на тыле кисти при работе, связанной со сгибанием руки в локте. Патологические симптомы наблюдаются преимущественно на кисти. Возможна полная сохранность чувствительности на предплечье.
Лучевая невропатия на уровне запястья включает 2 основных синдрома: синдром Турнера и радиальный туннельный синдром. Первый наблюдается при переломе нижнего конца луча, второй — при компрессии поверхностной ветви n. radialis в районе анатомической табакерки. Характерно онемение тыла кисти и пальцев, жгучая боль на тыле большого пальца, которая может иррадиировать в предплечье и даже плечо. Выявляемые при осмотре сенсорные нарушения обычно не выходят за пределы I пальца.
Диагностика
Основополагающим методом диагностики невропатии n. radialis является неврологический осмотр, а именно исследование сенсорной сферы и проведение специальных функциональных проб, направленных на оценку работоспособности и силы мышц, иннервируемых лучевым нервом. В ходе осмотра невролог может попросить пациента вытянуть руки вперед и удерживать кисти в горизонтальном положении (выявляется свисающая кисть на стороне поражения); опустить руки вдоль туловища и повернуть кисти ладонями вперед (выявляется нарушение супинации); отвести большой палец; сопоставив ладони кистей, развести пальцы в стороны (на стороне поражения пальцы сгибаются и скользят вниз по здоровой ладони).
Функциональные пробы и исследование чувствительности позволяют дифференцировать лучевую невропатию от невропатии локтевого нерва и невропатии серединного нерва. В некоторых случаях невропатия лучевого нерва напоминает корешковый синдром уровня CVII. Следует учитывать, что последний сопровождается также расстройством сгибания кисти и приведения плеча; характерными болями корешкового типа, усиливающимися при чихании и движениях головой.
Установить топику поражения лучевого нерва позволяет электромиография, выявляющая снижение амплитуды мышечных потенциалов действия, и электронейрография, информирующая о замедлении проведения нервного импульса по нерву. Немаловажное диагностическое значение имеет определение характера (компрессионная, посттравматическая, ишемическая, токсическая и т. д.) и причины нейропатии. С этой целью возможно проведение консультации ортопеда, травматолога, эндокринолога, рентгенографии плеча, костей предплечья и кисти, КТ суставов, биохимического анализа крови, анализа крови на сахар и пр. обследований.
Лечение невропатии лучевого нерва
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха, репозиция костей при переломе, наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза, пластики нерва.
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж, ЛФК, электромиостимуляцию.
Читайте также:


