Арахноидит что это такое симптомы лечение отзывы
Арахноидит – это серозное (негнойное) воспаление паутинной оболочки спинного или головного мозга.
Паутинная оболочка представляет собой тонкую выстилку из соединительной ткани, располагающуюся между наружной твердой и внутренней мягкой мозговыми оболочками. Между паутинной и мягкой оболочками в подпаутинном (субарахноидальном) пространстве содержится ликвор – спинномозговая жидкость, которая поддерживает постоянство внутренней среды мозга, предохраняет его от травмирования и обеспечивает физиологичное протекание обменных процессов.
При арахноидите паутинная оболочка утолщается, теряет прозрачность, приобретает белесовато-серый цвет. Между ней и мягкой оболочкой образуются спайки и кисты, нарушающие движение ликвора в подпаутинном пространстве. Ограничение циркуляции спинномозговой жидкости приводит к повышению внутричерепного давления, смещению и увеличению желудочков мозга.
Синоним: лептоменингит, слипчивая менингопатия.
Причины и факторы риска
Арахноидит относится к полиэтиологическим заболеваниям, то есть способным появляться под действием разных факторов.
Ведущая роль в развитии арахноидита отводится аутоиммунным (аутоаллергическим) реакциям в отношении клеток мягкой мозговой оболочки, сосудистых сплетений и ткани, выстилающей желудочки головного мозга, возникающим самостоятельно или в результате воспалительных процессов.
Наиболее часто арахноидит развивается в результате следующих заболеваний:
- острые инфекции (грипп, корь, скарлатина и т. п.);
- ревматизм;
- тонзиллит (воспаление миндалин);
- воспаление придаточных пазух носа (гайморит, фронтит, этмоидит);
- воспаление среднего уха;
- воспаление тканей или оболочек головного мозга (менингит, энцефалит).
- перенесенные травмы (посттравматический арахноидит);
- хронические интоксикации (алкоголем, солями тяжелых металлов);
- воздействие профессиональных вредностей;
- хронические воспалительные процессы ЛОР-органов;
- тяжелый физический труд в неблагоприятных климатических условиях.
При прогрессирующем кризовом течении арахноидита, эпилептических припадках, прогрессирующих нарушениях зрения, больные признаются инвалидами I–III группы в зависимости от тяжести состояния.
Заболевание, как правило, развивается в молодом возрасте (до 40 лет), чаще у детей и лиц, подвергающихся воздействию факторов риска. Мужчины болеют в 2 раза чаще женщин. У 10-15% пациентов выяснить причину заболевания не представляется возможным.
Формы заболевания
В зависимости от причинного фактора арахноидит бывает:
- истинным (аутоиммунным);
- резидуальным (вторичным), возникающим как осложнение перенесенных заболеваний.
По вовлечению отдела ЦНС:
- церебральным (вовлечен головной мозг);
- спинальным (вовлечен спинной мозг).
По преимущественной локализации воспалительного процесса в головном мозге:
- конвекситальным (на выпуклой поверхности полушарий головного мозга);
- базилярным, или базальным (оптико-хиазмальным либо интерпедункулярным);
- задней черепной ямки (мостомозжечкового угла или большой цистерны).
По характеру течения:
- подострым;
- хроническим.
По распространенности арахноидит может быть разлитым и ограниченным.
По патоморфологическим характеристикам:
- слипчивым;
- кистозным;
- слипчиво-кистозным.
Симптомы
Арахноидит протекает, как правило, подостро, с переходом в хроническую форму.
Проявления заболевания формируются из общемозговых и локальных симптомов, представленных в различных соотношениях в зависимости от локализации воспалительного процесса.
В основе развития общемозговых симптомов находятся явления внутричерепной гипертензии и воспаления внутренней оболочки желудочков головного мозга:
- головная боль распирающего характера, чаще в утренние часы, болезненность при движении глазных яблок, физическом напряжении, кашле, может сопровождаться приступами тошноты;
- эпизоды головокружения;
- шум, звон в ушах;
- непереносимость воздействия чрезмерных раздражителей (яркого света, громких звуков);
- метеочувствительность.
Для арахноидита характерны ликвородинамические кризы (остро возникающие нарушения циркуляции спинномозговой жидкости), которые проявляются усилением общемозговых симптомов. В зависимости от частоты различают кризы редкие (1 раз в месяц или реже), средней частоты (2–4 раза в месяц), частые (еженедельно, иногда несколько раз в неделю). По степени тяжести ликвородинамические кризы варьируют от легких до тяжелых.
Локальные проявления арахноидита специфичны для конкретной локализации патологического процесса.
При арахноидите паутинная оболочка мозга утолщается, теряет прозрачность, приобретает белесовато-серый цвет.
Очаговые симптомы конвекситального воспаления:
- дрожание и напряжение в конечностях;
- изменение походки;
- ограничение подвижности в отдельной конечности или половине тела;
- снижение чувствительности;
- эпилептические и джексоновские припадки.
Локальная симптоматика базилярного арахноидита (наиболее часто встречается оптико-хиазмальный арахноидит):
- появление посторонних изображений перед глазами;
- прогрессирующее снижение остроты зрения (чаще – двустороннее, длительностью до полугода);
- концентрическое (реже – битемпоральное) выпадение полей зрения;
- одно- или двусторонние центральные скотомы.
Локальные симптомы поражения паутинной оболочки в области задней черепной ямки:
- неустойчивость и шаткость походки;
- невозможность производить сочетанные синхронные движения;
- утрата способности быстро совершать противоположные движения (сгибание и разгибание, поворот внутрь и кнаружи);
- неустойчивость в позе Ромберга;
- дрожание глазных яблок;
- нарушение пальценосовой пробы;
- парезы черепных нервов (чаще – отводящего, лицевого, слухового и языкоглоточного).
Помимо специфических симптомов заболевания, значительной выраженности достигают проявления астенического синдрома:
Диагностика
Воспаление паутинной оболочки мозга диагностируют, сопоставляя клиническую картину заболевания и данные дополнительных исследований:
- обзорной рентгенограммы черепа (признаки внутричерепной гипертензии);
- электроэнцефалографии (изменение биоэлектрических показателей);
- исследования цереброспинальной жидкости (умеренно повышенное количество лимфоцитов, иногда небольшая белково-клеточная диссоциация, вытекание жидкости под повышенным давлением);
- томографии (компьютерной или магнитно-резонансной) головного мозга (расширение субарахноидального пространства, желудочков и цистерн мозга, иногда кисты в подоболочечном пространстве, спаечный и атрофический процессы при отсутствии очаговых изменений в веществе мозга).
Арахноидит, как правило, развивается в молодом возрасте (до 40 лет), чаще у детей и лиц, подвергающихся воздействию факторов риска. Мужчины болеют в 2 раза чаще женщин.
Лечение
Комплексная терапия арахноидита включает:
- антибактериальные средства для устранения источника инфицирования (отита, тонзиллита, синусита и т. п.);
- десенсибилизирующие и антигистаминные препараты;
- рассасывающие средства;
- ноотропные препараты;
- метаболиты;
- средства, снижающие внутричерепное давление (диуретики);
- противосудорожные препараты (в случае необходимости);
- симптоматическую терапию (по показаниям).
Возможные осложнения и последствия
Арахноидит может иметь следующие грозные осложнения:
- стойкая гидроцефалия;
- прогрессирующее ухудшение зрения, вплоть до полной потери;
- эпилептические припадки;
- параличи, парезы;
- мозжечковые нарушения.
Ограничение циркуляции спинномозговой жидкости при арахноидите приводит к повышению внутричерепного давления, смещению и увеличению желудочков мозга.
Прогноз
Прогноз в отношении жизни обычно благоприятный.
Прогноз в отношении трудовой деятельности неблагоприятен при прогрессирующем кризовом течении, эпилептических припадках, прогрессирующих нарушениях зрения. Больные признаются инвалидами I–III группы в зависимости от тяжести состояния.
Пациентам с арахноидитом противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией и изменениями положения головы.
Профилактика
В целях профилактики необходимы:
- своевременная санация очагов хронической инфекции (кариозных зубов, хронических синуситов, тонзиллитов и т. п.);
- полноценное долечивание инфекционно-воспалительных заболеваний;
- контроль функционального состояния структур головного мозга после перенесенных черепно-мозговых травм.
Видео с YouTube по теме статьи:

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!

Арахноидит — аутоиммунное воспалительное поражение паутинной оболочки мозга, приводящее к образованию в ней спаек и кист. Клинически арахноидит проявляется ликворно-гипертензионным, астеническим или неврастеническим синдромами, а также очаговой симптоматикой (поражение черепно-мозговых нервов, пирамидные нарушения, мозжечковые расстройства), зависящей от преимущественной локализации процесса. Диагноз арахноидита устанавливается на основании анамнеза, оценки неврологического и психического статуса пациента, данных Эхо-ЭГ, ЭЭГ, люмбальной пункции, офтальмологического и отоларингологического обследования, МРТ и КТ головного мозга, КТ-цистернографии. Лечится арахноидит в основном комплексной медикаментозной терапией, включающей противовоспалительные, дегидратационные, противоаллергические, антиэпилептические, рассасывающие и нейропротекторные препараты.
МКБ-10

- Причины возникновения арахноидита
- Патогенез арахноидита
- Классификация арахноидита
- Симптомы арахноидита
- Общемозговые симптомы арахноидита
- Очаговые симптомы арахноидита
- Диагностика арахноидита
- Лечение арахноидита
- Цены на лечение
Общие сведения
На сегодняшний день в неврологии различают истинный арахноидит, имеющий аутоиммунный генез, и резидуальные состояния, обусловленные фиброзными изменениями паутинной оболочки после перенесенной черепно-мозговой травмы или нейроинфекции (нейросифилис, бруцеллез, ботулизм, туберкулез и др.). В первом случае арахноидит носит диффузный характер и отличается прогрессирующим или интермитирующим течением, во втором — часто имеет локальный характер и не сопровождается прогредиентностью течения. Среди органических поражений ЦНС истинный арахноидит составляет до 5% случаев. Наиболее часто арахноидит наблюдается среди детей и молодых людей в возрасте до 40 лет. Мужчины заболевают в 2 раза чаще женщин.

Причины возникновения арахноидита
Примерно у 55-60% больных арахноидит связан с перенесенным ранее инфекционным заболеванием.
Вирусные инфекции:
Хронические гнойные очаги в области черепа:
В 30% арахноидит является следствием перенесенной черепно-мозговой травмы, чаще всего субарахноидального кровоизлияния или ушиба головного мозга, хотя вероятность возникновения арахноидита не зависит от тяжести полученных повреждений.
В 10-15% случаев арахноидит не имеет точно установленной этиологии.
Предрасполагающими к развитию арахноидита факторами является хроническое переутомление, различные интоксикации (в т. ч. алкоголизм), тяжелый физический труд в неблагоприятных климатических условиях, частые ОРВИ, повторные травмы не зависимо от их локализации.
Патогенез арахноидита
Паутинная оболочка располагается между твердой и мягкой мозговыми оболочками. Она не сращена с ними, но плотно прилегает к мягкой мозговой оболочке в местах, где последняя покрывает выпуклую поверхность извилин головного мозга. В отличие от мягкой мозговой оболочки паутинная не заходит в мозговые извилины и под ней в этой области образуются заполненные цереброспинальной жидкостью подпаутинные пространства. Эти пространства сообщаются между собой и с полостью IV желудочка. Из подпаутинных пространств через грануляции паутинной оболочки, а также по периневральным и периваскулярным щелям происходит отток цереброспинальной жидкости из полости черепа.
Под воздействием различных этиофакторов в организме начинают вырабатываться антитела к собственной паутинной оболочке, вызывающие ее аутоиммунное воспаление — арахноидит. Арахноидит сопровождается утолщением и помутнением паутинной оболочки, образованием в ней соединительнотканных спаек и кистозных расширений. Спайки, образованием которых характеризуется арахноидит, приводят к облитерации указанных путей оттока цереброспинальной жидкости с развитием гидроцефалии и ликворно-гипертензионных кризов, обуславливающих возникновение общемозговой симптоматики. Сопровождающая арахноидит очаговая симптоматика связана с раздражающим воздействием и вовлечением в спаечный процесс подлежащих мозговых структур.
Классификация арахноидита
В клинической практике арахноидит классифицируют по локализации. Выделяют церебральный и спинальный арахноидит. Первый в свою очередь подразделяется на конвекситальный, базилярный и арахноидит задней черепной ямки, хотя при диффузном характере процесса не всегда возможно такое разделение. По особенностям патогенеза и морфологических изменений арахноидит делят на слипчивый, слипчиво-кистозный и кистозный.
Симптомы арахноидита
Клиническая картина арахноидита разворачивается спустя значительный промежуток времени от воздействия вызвавшего его фактора. Это время обусловлено происходящими аутоиммунными процессами и может отличаться в зависимости от того, чем именно был спровоцирован арахноидит. Так, после перенесенного гриппа арахноидит проявляется спустя 3-12 месяцев, а после черепно-мозговой травмы в среднем через 1-2 года. В типичных случаях арахноидит характеризуется постепенным малозаметным началом с появлением и нарастанием симптомов, характерных для астении или неврастении: повышенная утомляемость, слабость, нарушения сна, раздражительность, повышенная эмоциональная лабильность. На этом фоне возможно появление эпилептических приступов. Со временем начинают проявляться общемозговые и местные (очаговые) симптомы, сопровождающие арахноидит.
Общемозговая симптоматика вызвана нарушением ликвородинамики и в большинстве случаев проявляется ликворно-гипертензионным синдромом. В 80% случаев имеющие арахноидит пациенты жалуются на достаточно интенсивную распирающую головную боль, наиболее выраженную в утреннее время и усиливающуюся при кашле, натуживании, физических усилиях. С повышением внутричерепного давления связаны также болезненность при движении глазных яблок, ощущение давления на глаза, тошнота, рвота.
Зачастую арахноидит сопровождается шумом в ушах, понижением слуха и несистемным головокружением, что требует исключения у пациента заболеваний уха (кохлеарного неврита, хронического среднего отита, адгезивного отита, лабиринтита). Возможно возникновение чрезмерной сенсорной возбудимости (плохой переносимости резких звуков, шума, яркого света), вегетативных расстройств и типичных для вегето-сосудистой дистонии вегетативных кризов.
Зачастую арахноидит сопровождается периодически возникающим резким усугублением ликвородинамических нарушений, что клинически проявляется в виде ликвородинамического криза — внезапного приступа интенсивной головной боли с тошнотой, головокружением и рвотой. Подобные приступы могут происходить до 1-2 раз в месяц (арахноидит с редкими кризами), 3-4 раза в месяц (арахноидит с кризами средней частоты) и свыше 4 раз в месяц (арахноидит с частыми кризами). В зависимости от выраженности симптомов ликвородинамические кризы подразделяют на легкие, средней тяжести и тяжелые. Тяжелый ликвородинамический криз может длиться до 2 суток, сопровождается общей слабостью и неоднократной рвотой.
Очаговая симптоматика арахноидита может быть различной в зависимости от его преимущественной локализации.
Конвекситальный арахноидит может проявляться легкими и среднетяжелыми нарушениями двигательной активности и чувствительности в одной или обеих конечностях с противоположной стороны. В 35% арахноидит этой локализации сопровождается эпилептическими приступами. Обычно имеет место полиморфизм эпиприступов. Наряду с первично- и вторично генерализованными наблюдаются психомоторные простые и сложные приступы. После приступа возможно возникновение временного неврологического дефицита.
Базилярный арахноидит может быть распространенным или локализоваться преимущественно в оптико-хиазмальной области, передней или средней черепной ямке. Его клиника обусловлена в основном поражением расположенных на основании мозга I, III и IV пары черепно-мозговых нервов. Могут возникать признаки пирамидной недостаточности. Арахноидит передней черепной ямки чаще протекает с нарушениями памяти и внимания, снижением умственной работоспособности. Оптико-хиазмальный арахноидит характеризуется прогрессирующим снижением остроты зрения и сужением зрительных полей. Указанные изменения чаще всего носят двусторонний характер. Оптико-хиазмальный арахноидит может сопровождаться поражением расположенного в этой области гипофиза и приводить к появлению эндокринно-обменного синдрома, сходного с проявлениями аденомы гипофиза.
Арахноидит задней черепной ямки часто имеет тяжелое течение, сходное с опухолями головного мозга этой локализации. Арахноидит мосто-мозжечкового угла, как правило, начинает проявляться поражением слухового нерва. Однако возможно начало с невралгии тройничного нерва. Затем появляются симптомы центрального неврита лицевого нерва. При арахноидите большой цистерны на первый план выходит выраженный ликворно-гипертензионный синдром с тяжелыми ликвородинамическими кризами. Характерны мозжечковые расстройства: нарушения координации, нистагм и мозжечковая атаксия. Арахноидит в области большой цистерны может осложниться развитием окклюзионной гидроцефалии и образованием сирингомиелитической кисты.
Диагностика арахноидита
Установить истинный арахноидит невролог может только после комплексного обследования пациента и сопоставления анамнестических данных, результатов неврологического осмотра и инструментальных исследований. При сборе анамнеза обращают внимание на постепенное развитие симптомов заболевания и их прогрессирующий характер, недавно перенесенные инфекции или черепно-мозговые травмы. Исследование неврологического статуса позволяет выявить нарушения со стороны черепно-мозговых нервов, определить очаговый неврологический дефицит, психо-эмоциональные и мнестические расстройства.
Рентгенография черепа в диагностике арахноидита является малоинформативным исследованием. Она может выявлять лишь признаки длительно существовавшей внутричерепной гипертензии: пальцевые вдавления, остеопороз спинки турецкого седла. О наличие гидроцефалии можно судить по данным Эхо-ЭГ. При помощи ЭЭГ у больных с конвекситальным арахноидитом выявляют очаговую ирритацию и эпилептическую активность.
Пациенты с подозрением на арахноидит в обязательном порядке должны быть осмотрены офтальмологом. У половины пациентов, имеющих арахноидит задней черепной ямки, при офтальмоскопии отмечаются застойные явления в области диска зрительного нерва. Оптико-хиазмальный арахноидит характеризуется выявляемым при периметрии концентрическим или битемпоральным сужением полей зрения, а также наличием центральных скотом.
Нарушения слуха и шум в ухе являются поводом для консультации отоларинголога. Тип и степень тугоухости устанавливаются при помощи пороговой аудиометрии. Для определения уровня поражения слухового анализатора производится электрокохлеография, исследование слуховых вызванных потенциалов, акустическая импедансометрия.
КТ и МРТ головного мозга позволяют выявить морфологические изменения, которые сопровождают арахноидит (спаечный процесс, наличие кист, атрофические изменения), определить характер и степень гидроцефалии, исключить объемные процессы (гематому, опухоль, абсцесс головного мозга). Изменения формы подпаутинных пространств могут быть выявлены в ходе КТ-цистернографии.
Люмбальная пункция позволяет получить точные сведения о размере внутричерепного давления. Исследование ликвора при активном арахноидите обычно выявляет увеличение белка до 0,6 г/л и количества клеток, а также повышенное содержание нейромедиаторов (например. серотонина). Оно помогает дифференцировать арахноидит от других церебральных заболеваний.
Лечение арахноидита
Терапия арахноидита обычно проводится в стационаре. Она зависит от этиологии и степени активности заболевания. Схема медикаментозного лечения пациентов, имеющих арахноидит, может включать:
- противовоспалительную терапию глюкокортикостероидными препаратами (метилпреднизолон, преднизолон), рассасывающие средства (гиалуронидазу, йодвисмутат хинина, пирогенал)
- противоэпилептические препараты (карбамазепин, леветирацетам и др.)
- дегидратационные препараты (в зависимости от степени повышения внутричерепного давления — маннит, ацетазоламид, фуросемид)
- нейропротекторы и метаболиты (пирацетам, мельдоний, гинкго билоба, гидролизат головного мозга свиньи и пр.)
- противоаллергические медикаменты (клемастин, лоратадин, мебгидролин, хифенадин)
- психотропы (антидепрессанты, транквилизаторы, седативные).
Обязательным моментом в лечении арахноидита является санация имеющихся очагов гнойной инфекции (отит, синусит и т. п.).
Тяжелый оптико-хаозмальный арахноидит или арахноидит задней черепной ямки в случае прогрессирующего снижения зрения или окклюзионной гидроцефалии являются показанием для проведения хирургического лечения. Операция может заключаться в восстановлении проходимости основных ликворных путей, удалении кист или разъединении спаек, приводящих к сдавлению расположенных рядом мозговых структур. С целью уменьшения гидроцефалии при арахноидите возможно применение шунтирующих операций, направленных на создание альтернативных путей оттока цереброспинальной жидкости: кистоперитонеальное, вентрикулоперитонеальное или люмбоперитонеальное шунтирование.
Общие сведения
Арахноидит относится к инфекционным заболеваниям ЦНС и является серозным воспалением структур паутинной оболочки головного либо спинного мозга. Паутинные оболочки не имеют собственной системы сосудов, поэтому и поражения при этом изолированными не бывают, а инфекционные процессы распространяются с твердых или мягких мозговых оболочек, поэтому симптоматика арахноидита доказательно отнесена к серозному типу менингита. Детальнее всего патологию описал немецкий врач — Беннингхаус, а впервые термин был использован в диссертации А.Т.Тарасенкова, изучавшего признаки головного воспаления и arachnoiditis в особенности.
Некоторые ученые это заболевание так и называют серозным менингитом, но по МКБ-10 ему присвоен код G00 и название бактериальный арахноидит, G03 — который включает менингиты, обусловленные другими или неутоненными причинами, в том числе арахноидит, менингит, лептоменингит, пахименингит, а также G03.9 – для менингита неуточненного – спинального арахноидита БДУ (без дополнительных указаний).
Головной мозг имеет три оболочки: твердую, паутинную и мягкую. Благодаря твердой формируются синусы для оттока венозной крови, мягкая – обеспечивает трофику, а паутинная – необходима для циркуляции ликвора. Она расположена над извилинами, но не проникает в борозды головного мозга и разделяет субарахноидальное и субдуральное пространство. В её структуре есть арахноидэндотелиальные клетки, а также пучки коллагеновых фибрилл различной толщины и количества.
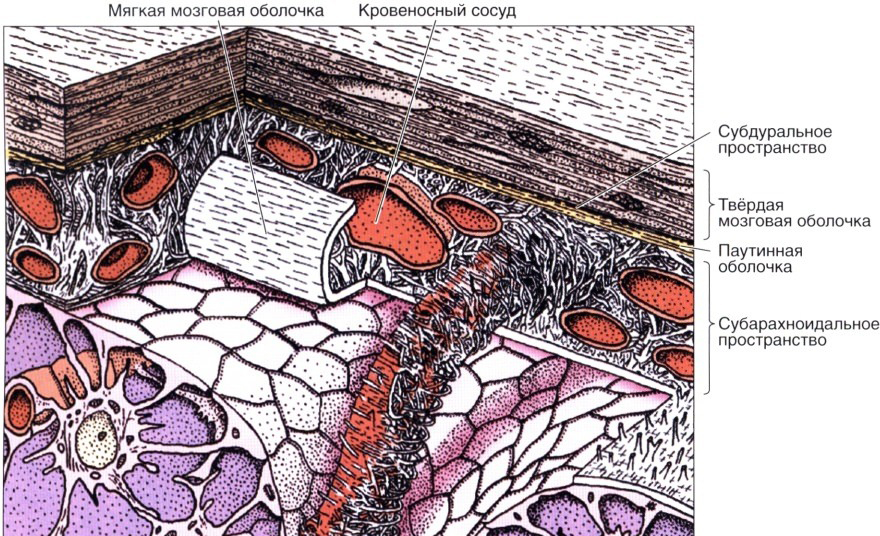
Гистология мозговых оболочек
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
Классификация
Существует несколько классификаций арахноидита. На основе установленной причины арахноидит бывает посттравматическим, инфекционным (ревматическим, постгриппозным, тонзилогенным) и токсическим, от типа изменений — кистозный, слипчиво-кистозный, ограниченный и диффузный, одноочаговый и многоочаговый.
В зависимости от клинической картины и течения различают острый, подострый и хронический арахноидит, но для диагностики наиболее важно определить место локализации арахноидита и спрогнозировать картину воздействия и последствия оболочечных поражений.
В зависимости от преимущественного места локализации и вовлеченных в патологию структур, арахноидит может быть различного типа: церебральный, базальный, оптико-хиазмальный, мостомозжечковый, предмозжечковый, спинальный и пр.
Церебральный тип арахноидита обычно охватывает оболочки головного мозга передних отделов больших полушарий и областей центральных извилин, поражая не только архноид эндотелий, но и структуры мягкого мозгового слоя с образованием спаек между ними. В результате спаечного процесса образуются кисты с ликвороподобным содержимым. Утолщение и уплотнение кист может привести к ксантохромным опухолевидным образованиям с содержанием большого количества белка, что может проявиться развитием эпилептического статуса.
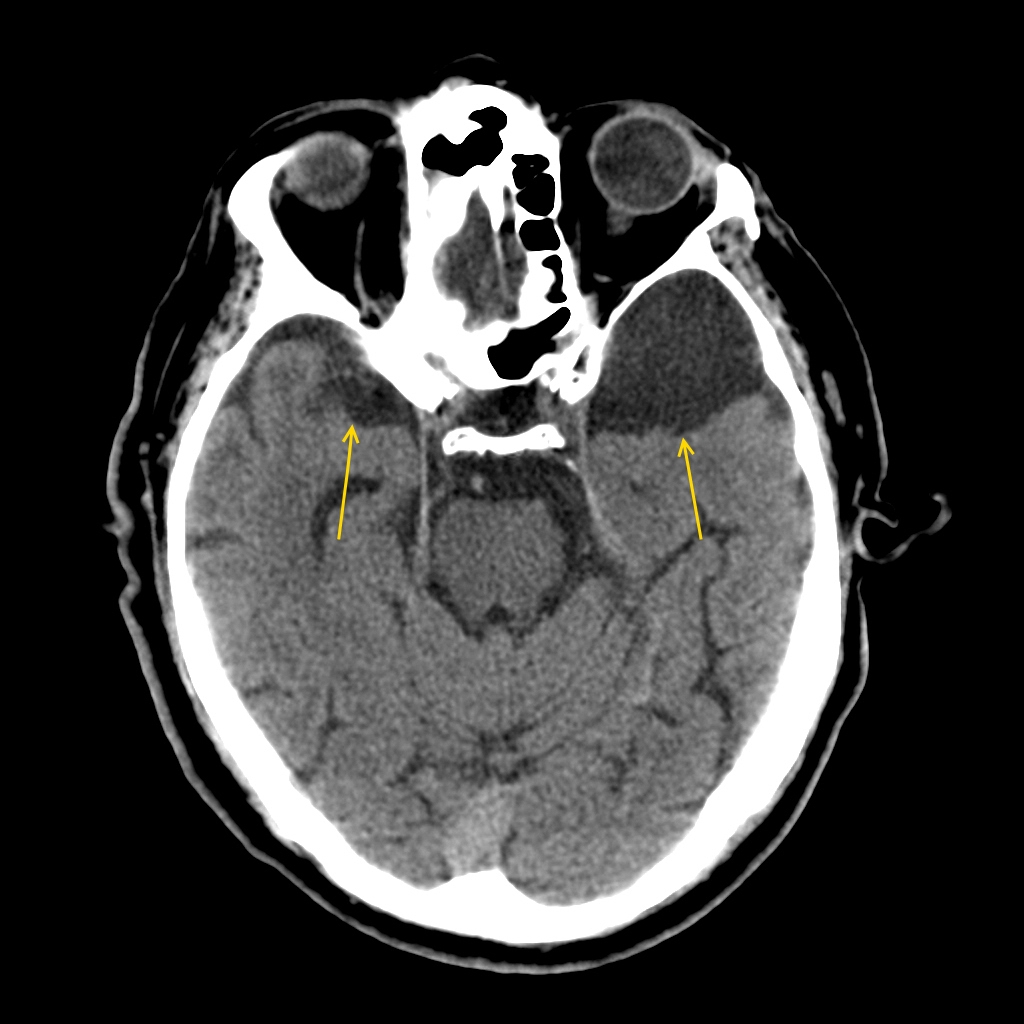
Арахноидальная киста головного мозга
Наиболее часто локализуется в хиазмальной области и поражает основание мозга, вовлекая в патологию зрительные нервы и их перекрест. Этому способствуют черепно-мозговые травмы (сотрясение или ушиб мозга), инфекционные процессы в придаточных пазухах носа, а также такие заболевания как ангина, сифилис или малярия. Её результатом может быть необратимая потеря зрения, которая начинается с болей сзади глазных яблок и ухудшения зрения, которое может приводить к одно- и двусторонней темпоральной гемианопсии, центральной скотоме, концентрическому сужению полей зрения.
Развитие патологии медленное и не строго локальное, оно может распространяться и на отдаленные от хиазмы участки, обычно сопровождается образованием множественных спаек, кист и даже формирование рубцовой оболочки в области хиазмы. Негативное воздействие на зрительные нервы вызывает их атрофию – полную или частичную, что обеспечивается механическим сдавливанием спайками, образованием застойных сосков и расстройством циркуляции крови (ишемией). При этом изначально в большей мере страдает один из глаз, а спустя несколько месяцев вовлекается и второй.
Помимо указанных общеизвестных причин спинальный арахноидит спинальный может быть вызван фурункулезом и гнойными абсцессами различной локализации. При этом кистозные ограниченные образования вызывают симптомы аналогичные экстрамедуллярной опухоли, симптомы компрессии структур спинного мозга, а также корешковый синдром и проводниковые нарушения, как двигательные, так и чувствительные.
Хронические воспалительные процессы вызывают белково-клеточную диссоциацию спинномозговой жидкости и чаще затрагивают заднюю поверхность спинного мозга грудного, поясничного отдела или конского хвоста. Они могут распространяться на несколько корешков или при диффузных поражениях — на большое количество, изменяя нижнюю границу расстройства чувствительности.
Спинальный архноидит может выражаться:
- в виде покалываний, онемения, слабости в ногах, необычных ощущений в конечностях;
- возникновение судорог в ногах, мышечных спазмов, самопроизвольных подергиваний;
- в форме расстройства (повышения, выпадения) таких рефлексов как коленные, пяточные;
- приступы сильной стреляющей боли как удары током или напротив – ноющей боли в пояснице;
- нарушение работы органов таза, в том числе снижение потенции.
Раздражение и сдавливание коры и близлежащих отделов мозга при арахноидите может осложняться образованием кисты различного типа – ретроцеребеллярной, ликворной, левой либо правой височной области.
Ретроцеребеллярная киста формируется при смещении сосудистого сплетения четвертого желудочка вверх и назад от интактного червеобразного отдела мозжечка. Для выявления такого типа кист приблизительно одинаково информативными являются КТ и МРТ.
Принято различать внутримозговые и субарахноидальные ликворные кисты, первые чаще встречаются у взрослых, а вторые – более характерны для пациентов детского возраста, что очень опасно и вызывает отставание в психическом развитии.
Ликворные кисты сформированы арахноид эндотелием либо рубцовым коллагеном, заполнены спинномозговой жидкостью. Они могут быть врожденными или образовываться при резорбции интрацеребральных кровоизлияний, очагов ушибов и разможжения головного мозга, в зоне ишемического размягчения после травм. Для них характерно длительное ремиттирующее течение, инициирующее эпилептические припадки разные по структуре, длительности и частоте.
Ликворная киста также может возникнуть в результате субарахноидального кровоизлияния или при реактивном слипчивом лептоменингите.
Киста правой височной области может вызывать головные боли, ощущение пульсирования, сдавливания головы, шумы в ухе, приступы тошноты, судороги, раскоординацию движений.
Арахноидальные кисты бывают замершие, имеют стабильность и чаще всего не вызывают дискомфорта или общемозговых нарушений. Бессимптомное течение может привести к тому, что образование обнаружится лишь во время томографии мозга при подозрении на арахноидит.
Если киста левой височной доли прогрессирующая, то она может постепенно усиливать очаговые симптомов в связи с давлением на мозг. Обычно она располагается в области левой височной доли и выглядит как расширение внешнего ликворного пространства.
Когда пациент узнает информацию о кисте левой височной области, то часто выясняется, что это не смертельно и может не вызывать негативных симптомов. Однако, в ряде случаев есть риск развития нарушений речи (сенсорной афазии), выпадений полей зрения, внезапных судорог конечностей или всего тела.
Причины
Существует несколько путей развития воспаления паутинных оболочек и установлено, что арахноидит полиэтиологичен и может возникать в результате таких факторов как:
- перенесённые острые и хронические инфекционные процессы (в том числе грипп, ревматизм, корь, скарлатина, сепсис, пневмония, сифилис, туберкулез, бруцеллез, токсоплазмоз, остеомиелит костей черепа);
- воспалительные заболевания носовых придаточных пазух;
- острый или чаще хронический гнойный средний отит, особенно вызванный маловирулентными микроорганизмами или токсинами;
- осложнение гнойного среднего отита, например, лабиринтит, петрозит, синус-тромбоз;
- осложнение излеченного гнойного менингита либо абсцессов мозга;
- хронические интоксикации алкоголем, свинцом, мышьяком;
- различные травмы — черепно-мозговые и позвоночно-спинномозговые (преимущественно как остаточные явления);
- реактивное воспаление, вызванное медленно растущими опухолями или энцефалитом, чаще всего – негнойным отогенным.
Симптомы арахноидита головного мозга
Симптомы арахноидита обычно вызваны внутричерепной гипертензией, в более редких случаях — ликворной гипотензией, а также проявлениями, отражающими локализацию, затрагивающую оболочечные процессы. Причем преобладать могут общие или локальные симптомы в зависимости от этого первые симптомы и клиническая картина меняется.
Изначальное подострое течение болезни со временем может переходить в хроническую форму и проявляться в виде общемозговых нарушений:
- локальные, усиливающиеся при напряжении головные боли, наиболее интенсивные – в первой половине дня могут вызывать тошноту и рвоту;
- развитие симптома прыжка, когда боль возникает локально во время подпрыгивания или неловкого неамортизированного движения с приземлением на пятки;
- головокружение несистемного характера;
- нарушения сна;
- ухудшение памяти;
- психические нарушения;
- возникновение беспричинной раздражительности, общей слабости и повышенной утомляемости.
Очаговые нарушения в первую очередь зависят от места локализации развития патологии и могут проявляться в виде симптомов поражения тройничного, отводящего, слухового и лицевого нервов. Кроме того:
- При конвекситальных (выпуклых) арахноидитах воспалительные процессы затрагивают участки центральных извилин и передних отделов больших полушарий, при этом преобладают явления раздражения структур головного мозга над проявлениями выпадений функций, которые выражаются в виде анизорефлексии, центрального пареза, генерализованных и джексоновских эпилептических припадков, нарушения циркуляции ликвора, расстройств чувствительности и движений (моно- или гемипарезов).
- При воспалении базальных отделов (оптико-хиазмального, мостомозжечкового и в области заднечерепной ямки) чаще всего возникают общемозговые симптомы и нарушаются функции нервов основания черепа.
- Оптико-хиазмальный арахноидит проявляется снижением остроты зрения и изменения полей, напоминая неврит зрительного нерва и сочетаясь с вегетативной дисфункцией — резким дермографизмом , усиленным пиломоторным рефлексом, обильным потоотделением, акроцианозом , иногда жаждой , усиленным мочеиспусканием, гипергликемией , адипозогенитальным ожирением , снижением обоняния.
- Патология, затрагивающая область ножек мозга становится причиной пирамидных симптомов, а также признаков поражений глазодвигательных нервов и менингеальных признаков.
- Арахноидит мостомозжечкового угла вызывает головные боли в затылочной области, шумы в ушах, невралгию , приступообразное головокружение, иногда с рвотой, односторонние мозжечковые нарушения — при пошатываниях больного или удержании веса на одной ноге — падение припадает на сторону поражений; при тщательном обследовании можно выявить атактическую походку , горизонтальныйнистагм , пирамидные симптомы, расширение вен глазного дна, спровоцированное нарушениями венозного оттока.
- Если затронута большая (затылочная) цистерна, то заболевание развивается остро с повышением температуры, навязчивой рвотой, болями в затылке и шейном отделе, которые усиливаются при кашле, попытке повернуть голову или совершить резкое движение.
- Локализация воспалительных процессов в области IX, X, XII пар черепных нервов приводит к нистагму , повышению сухожильных рефлексов, пирамидным и менингеальным симптомам.
- Арахноидит задней черепной ямки может затрагивать V, VI, VII, VIII пару черепных нервов и вызывать внутричерепную гипертензию с менингеальными симптомами, мозжечковыми и пирамидными нарушениями, к примеру, атаксию, асинергию, нистагм, адиадохокинез, головная боль становится постоянным симптомом, одним из самых ранних.
- Диффузное поражение провоцируют общемозговые явления и неравномерное расширение желудочков, что выражается в возникновении лобного, гипоталамического, височного, среднемозгового и коркового синдрома, патология инициирует нарушение нормального обмена ликвора, нечеткие пирамидные симптомы, может влиять на отдельные черепные нервы.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Лечение
Залог успешного лечения арахноидита – устранение источника инфекции, чаще всего – отита, синусита и др. при помощи стандартных терапевтических доз антибиотиков. Лучше всего, когда применяют комплексный индивидуальный подход для устранения нежелательных последствий и осложнения, включающий:
- Назначение десенсибилизирующих и антигистаминных препаратов, например, Димедрола, Диазолина, Супрастина, Тавегила, Пипольфена, Хлорида кальция, Гистаглобулина и других.
- Купирование судорожных синдромов противоэпилептическими средствами.
- Для снижения внутричерепного давления могут быть назначены диуретики и противоотечные средства.
- Применение препаратов с рассасывающим действием (например, Лидазы), нормализующим внутричерепное давление, а также средств улучшающих мозговое кровообращение и метаболизм.
- При необходимости использование психотропов (антидепрессантов, транквилизаторов, седативных средств).
- Для стимуляции компенсаторно-приспособительных свойств организма вводят в/в глюкозу с аскорбиновой кислотой, кокарбоксилазу, витаминыиз группы В, экстракт алоэ.
Читайте также:


