Блокада задних ветвей спинномозговых нервов
А. Показания.Эта блокада позволяет оценить роль поражения дугоотростчатых суставов в гене-зе боли в спине. При внутрисуставных инъекциях наряду с местными анестетиками вводятся корти-костероиды.
Б. Анатомия.Каждый дугоотростчатый сустав иннервируется медиальными ветвями первичных задних ветвей спинномозговых нервов, отходящих выше и ниже сустава. Таким образом, каждый сустав получает иннервацию не менее чем от двух смежных спинномозговых нервов. Каждая медиальная ветвь огибает верхний край нижележащего поперечного отростока, проходя в желобке между основанием поперечного отростка и верхним суставным отростком.
В. Методика выполнения блокады.Эту блокаду следует выполнять под рентгенологическим контролем в положении больного на животе (рис. 18-10). Иглу размером 22 G и длиной 6-8 см вводят на 5-6 см латеральнее остистого отростка и направляют медиально к верхнему краю основания поперечного отростка. Для блокады медиальной ветви первичной задней ветви спинномозгового нерва инъецируют 1-1,5 мл раствора анестетика.
Альтернативная методика предусматривает введение местного анестетика (с кортикоидами или без таковых) непосредственно в сустав. Больной лежит на животе с незначительным поворотом (под передний подвздошный гребень на стороне блокады подкладывают подушку), что облегчает идентификацию дугоотростчатых суставов при рентгеноскопии. Перед введением анестетика правильное положение иглы следует подтвердить инъекцией 0,5 мл рентгеноконтрастного препарата. Г. Осложнения.При инъекции анестетика в муфту твердой мозговой оболочки развивается субарахноидальная блокада, а при введении раствора анестетика слишком близко к корешку спинномозгового нерва существует риск сегмен-тарной чувствительной и двигательной блокады.
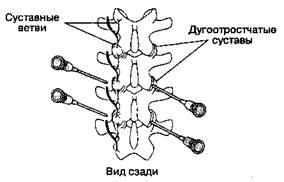
Рис.18-10. Блокада rr. medialis задних ветвей поясничных спинномозговых нервов и анестезия дугоотростчатых суставов
Чрескрестцовая блокада
А. Показания.Блокада показана для диагностики и лечения при тазовых и промежностных болях. Блокада нервного корешка S1 позволяет определить его участие в возникновении болей в спине.
Б. Анатомия.Пять пар крестцовых спинномозговых нервов и одна пара копчиковых нервов идут вниз в крестцовом канале, формируя конский хвост. Далее каждый нерв проходит через соответствующее межпозвонковое отверстие. Пятый крестцовый и копчиковый нервы выходят через крестцовую щель.
В. Методика выполнения блокады.Больной лежит на животе, крестцовые отверстия определяются вдоль линии, соединяющей точку, расположенную на 1,5 см медиальнее задней верхней подвздошной ости, с точкой, расположенной на 1,5 см латеральнее ипсилатерального крестцового рога (рис. 18-11). О правильном положении свидетельствуют попадание иглы в заднее крестцовое отверстие и появление парестезии. Корешок первого крестцового нерва располагается на указанной воображаемой линии в 1,5 см выше задней верхней подвздошной ости. С диагностической целью в соответствующее заднее крестцовое отверстие вводят 2 мл раствора анестетика, с лечебной — 5 мл. Блокада пятого крестцового и копчикового нервов выполняется через крестцовую щель (см. гл. 17).
Г. Осложнения.Осложнения редки и включают травму нерва или внутрисосудистое введение анестетика.
Блокада полового нерва
А. Показания.Блокада полового нерва показана при боли в промежности.
Б. Анатомия.Половой нерв формируется из корешков S2-S4, проходит между крестцово-остис-той и крестцово-бугорной связками и достигает промежности.
В. Методика выполнения блокады.Больной находится в литотомическом положении, блокаду выполняют через промежность (рис. 18-12). Вво-
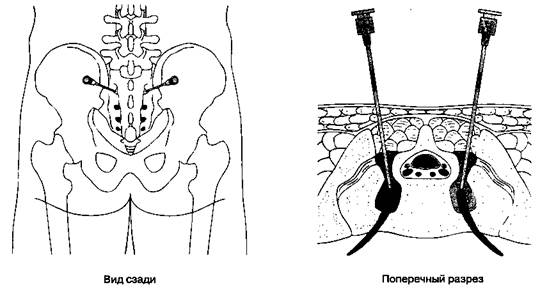
Рис. 18-11.Транссакральная (чрескрестцовая) блокада
дят 5-10 мл раствора анестетика подкожно сразу позади от седалищной ости, в месте прикрепления крестцово-остистой связки. Седалищную ость пальпируют через прямую кишку или влагалище. При блокаде из чрезвлагалищного доступа используют специальное приспособление (см. гл. 43).
Г. Осложнения.Наиболее часто наблюдаются непреднамеренная блокада седалищного нерва и внутрисосудистое введение анестетика.
Симпатическая блокада
Симпатическую блокаду можно обеспечить посредством многих методик, включая субарах-ноидальную, эпидуральную, а также паравертеб-ральную блокаду. К сожалению, эти методики блокируют проведение как по симпатическим, так и по соматическим волокнам. Сложности при дифференциальной спинномозговой и эпидуральной блокаде рассмотрены ниже. Обсуждаемые ниже методики позволяют избирательно блокировать симпатические волокна, что позволяет использовать их для подтверждения роли симпатической системы в генезе боли, а в некоторых случаях и для длительного лечения боли. К наиболее распространенным показаниям к симпатической блокаде относятся рефлекторная симпатическая дистрофия, висцеральные боли, острая герпетическая невралгия, постгерпетические боли и заболевания периферических сосудов. Избирательная симпатическая блокада какой-либо области характеризуется сохранением соматической чувствительности и утратой симпатического тонуса, что проявляется увеличением кожного кро-вотока и температуры. Другие тесты — потеря кожной проводимости (симпатогальванический эффект) и изменение потоотделения (тесты с нингидрином, кобальтовым синим и крахмалом) при болевой стимуляции.
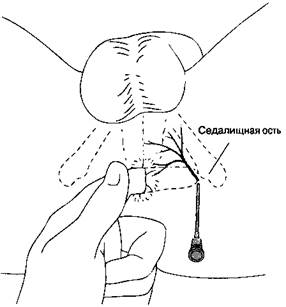
Рис. 18-12.Блокада полового нерва
Блокада шейных и верхнегрудных симпатических узлов (блокада звездчатого узла)
А. Показания.Блокада показана при болях в голове, шее, плече и верхних отделах грудной клетки. Она часто называется блокадой звездчатого узла, но на самом деле распространяется на все шейные и верхние грудные симпатические узлы. При введении больших объемов анестетика (более 10 мл) блокада может распространяться до пятого грудного симпатического узла. Блокада звездчатого узла может давать лечебный эффект при вазо-спастических заболеваниях верхней конечности.
Б. Анатомия.Симпатическая иннервация головы, шеи и большей части верхней конечности обеспечивается нервами, выходящими от четырех шейных узлов, самый крупный из которых — звездчатый узел. Звездчатый узел обычно представляет собой слияние нижнего шейного и верхнего грудного узлов. Часть симпатической иннервации верхней конечности (T1), а также всех органов грудной клетки обеспечивается нервами из пяти верхних грудных узлов. У некоторых лиц симпатическая иннервация верхней конечности может обеспечиваться также нервами из T2-T3 (нервы Кунца), которые присоединяются к плечевому сплетению высоко в подмышечной ямке; при блокаде звездчатого узла проведение по ним может сохраниться, в этом случае показана подмышечная блокада. Точка инъекции соответствует расположению звездчатого узла, который находится сзади от подключичной артерии у места отхождения позвоночной артерии, спереди от шейки первого ребра и длинной мышцы шеи, ан-теролатерально от предпозвоночной фасции и медиально от лестничных мышц.
В. Методика выполнения блокады.Наиболее широкое распространение получил паратрахеаль-ный доступ (рис. 18-13). Голова больного должна быть несколько запрокинута назад. Иглу размером 22 G и длиной 4-5 см вводят по медиальному краю грудиноключично-сосцевидной мышцы ниже уровня перстневидного хряща, на уровне поперечного отростка позвонка CVI (бугорок Шассиньяка), на 3-5 см выше ключицы. Свободной рукой следует отвести наружи мышцы шеи вместе с сонным влагалищем. Иглу продвигают до поперечного отростка и перед инъекцией извлекают на 2-3 мм назад. Перед введением тест-дозы (1 мл анестетика) обязательно следует выполнить аспирацион-ную пробу для предотвращения попадания анестетика в сосуд (позвоночная или подключичная артерия) или в субарахноидальное пространство (через муфту твердой мозговой оболочки). Характерно, что аспирационную пробу следует выполнить двухкратно, повернув иглу при второй попытке на 90° относительно первоначального положения. Общая доза составляет 10-15 мл.
Если игла установлена правильно, то введение раствора анестетика вызывает повышение кожной температуры руки и развитие синдрома Горне-ра на стороне блокады. Синдром Горнера включает птоз, миоз, энофтальм, заложенность носа и ангид-роз лица и шеи.
Г. Осложнения.Помимо внутрисосудистой и субарахноидальной инъекции, возможные осложнения включают гематому, пневмоторакс, эпидуральную анестезию, блокаду плечевого сплетения, охриплость вследствие блокады возвратного гортанного нерва и, в редких случаях,— остеит или медиастинит вследствие перфорации пищевода.
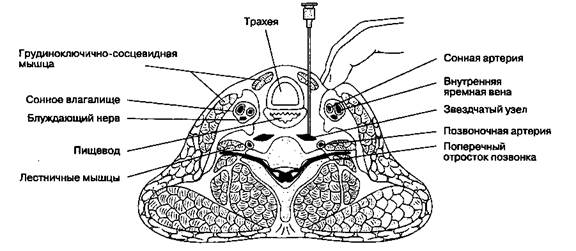
Рис. 18-13.Блокада звездчатого узла
Последнее изменение этой страницы: 2017-01-20; Нарушение авторского права страницы
Манипуляция призвана купировать, либо хотя бы просто снижать интенсивность боли с локализацией в позвоночнике. Речь идет о введении инъекционных фармакологических средств инъекционно в разные его зоны для повышения эффективности.
Общие сведения
Лечебные блокады считаются наиболее эффективными методами устранения боли и прочих проявлений неврологических патологий. Процедуры основываются на введении в очаг болезни лекарственного средства. Если сравнивать с прочими методами воздействия (массажем, физиотерапией, приемом медикаментов, акупунктурой, мануальной терапией), то лекарственная блокада применяется не так давно – не больше сотни лет. Однако за все это время процедуры успели зарекомендовать себя как весьма эффективный способ устранения боли. Именно эту цель преследует блокада. Боль необходимо устранять достаточно быстро, при минимальном количестве побочных эффектов, временных и материальных затрат. Данным условиям в полной мере соответствует именно метод лечебной блокады.
Побочные действия
При несоблюдении асептических правил паравертебральные блокады могут привести к появлению нежелательных реакций. Так, в месте инъекции иногда возникает боль, зуд, жжение, отек, гематома.
Паравертебральный укол может вызвать гипотензию и даже коллапс. Как известно, внезапная сердечно-сосудистая недостаточность часто заканчивается смертью пациента. Иногда после применения анестезирующих растворов возникают неврологические, дыхательные нарушения, ухудшается работа мочевого пузыря.
Также паравертебральные блокады нередко вызывают специфические реакции, характерные для анестетиков и кортикостероидов. Наиболее распространенный побочный эффект – тошнота и рвота. Реже отмечаются аллергические проявления, нервные, пищеварительные расстройства нарушения работы печени, почек, сердца.
Описание
Блокада представляет собой временное отключение одного из звеньев из дуги болевой реакции. Кроме терапевтического, эта процедура обладает диагностическим значением. В ряде случаев специалист затрудняется с постановкой точного диагноза. Это может быть связано с тем, что клинические проявления дублируются, или недостаточно четко прослеживается связь между симптомами и объективными данными. Бывает и такое, что неврологические признаки не подтверждаются при МРТ. Или, наоборот, показания КТ или магнитно-резонансной томографии не обосновываются клинически. В таких случаях огромную помощь в установлении точного диагноза окажет селективная блокада.
Как действует?
Терапевтический эффект развивается благодаря блокировке препаратами натриевых ионных каналов нервных окончаний. Передача нервного импульса посредством ионов натрия блокируется, связываясь с рецепторами в клетке – так происходит анестезирующий эффект. Медикаментозные средства вводятся непосредственно туда, где локализованы болевые ощущения, обезболивание происходит мгновенно – болевой синдром купируется.
Большинство выпускаемых современных анестетиков обладают еще несколькими лечебными эффектами – спазмолитическим и противовоспалительным действием.
Особенности
Если болезненность снижается при помощи анестезии анатомических специфических структур, это свидетельствует о том, что именно они выступают источником боли. Отдельные селективные инъекции осуществляют в конкретный участок. Так обеспечивается локальная анестезия нерва, который снабжает определенную область. Укол может быть сделан и в пределах анатомического участка, например, суставной сумки либо сустава. В результате блокируются ноцирецепторы в данной зоне. Если дополнительно к локальному анестетику добавляются кортикостероиды, селективные инъекции в таких случаях могут обеспечивать более продолжительный терапевтический эффект от анестезии. Внутрисуставное введение стероидов способствует снижению воспаления и уменьшению дискомфорта, связанного с ним. Такие инъекции используются в случаях, когда суставы не реагируют на традиционное воздействие – отдых, препараты, физиотерапию. Блокада применяется при миозитах, радикулитах, невралгиях, симпаталгиях. Кроме того что купируется болевой синдром, отмечается улучшение нервно-трофической функции.
Какие препараты используются
Инъекции в поясницу при болях бывают с использованием одного, двух или сразу трех лекарственных растворов из разных фармакологических групп. Здесь выделяют следующие возможные лекарственные средства:
- Анестетики – именно они являются основным компонентом блокады. Попадая в нервные волокна, задерживают проведение болевого сигнала, тем самым отключают все чувствительные рефлексы. Чаще всего применяют Новокаин, его действие наступает через 2-5 минут и продолжается до 2 часов. Его аналог Лидокаин продолжает работу до трех часов. Меркаин – действие наступает через 10-20 минут, но продолжительность увеличивается до 5 часов. У него много побочных проявлений, поэтому его используют очень редко.
- Кортикостероиды – обеспечивают остановку воспалительного процесса, быстро и продолжительно устраняют боль и образованные отеки. Еще они обеспечивают противоаллергическое действие. Их применяют для блокад на суставные элементы позвоночника. Самыми популярными из них считаются Дипроспан – используется для тканевых и невральных блокад. Дексаметазон – имеет быстрый, но непродолжительный эффект, используется для блокад в мягких тканях и суставных. Гидрокортизон – обеспечивает быстрое воздействие, поэтому применяется для невральных блокад. Кеналог – оказывает практически мгновенное воздействие, в результате чего используется для блокад суставов и позвоночника.
Также применяются и другие препараты, усиливающие действие основных компонентов, способные дополнительно влиять на излечение. Это могут быть Лидаза, Румалон, витамины из списка В, АТФ, Платифиллин и другие средства. Какое из них применять, зависит от природы образования боли и общего состояния больного.
Преимущества процедуры
Быстрое наступление облегчения обеспечивается благодаря непосредственному проникновению медикамента в патологический очаг и влиянию лекарства на окончания и проводники, распространяющие болезненность. При проведении процедуры вероятность развития побочных эффектов сведена к минимуму. Это обусловлено опять же тем, что медикамент проникает сначала в очаг патологии, а затем только — в системный кровоток. При каждом новом обострении синдрома допускается применять блокаду многократно. Практикой установлен положительный терапевтический эффект инъекций. Благодаря использованию блокады уменьшается напряжение мышц, сосудистый спазм, устраняется воспалительная реакция и отечность в болевом очаге.
Общая техника
Вне зависимости от того, нуждается ли в облегчении болевого синдрома поясничная часть или какая-то другая, техника выполнения блокады является идентичной. Некоторые отличия затрагивают только поиск определенной активной точки.
Методика проводится только стерильными инструментами, а комплекс препаратов подбирается индивидуально. Иногда специалисты пользуются даже озоно-кислородной смесью.
Традиционная паравертебральная манипуляция является сегментарным вмешательством, что означает точечное воздействие. Но так как участки имеют нервные волокна, которые пересекаются, это несколько расширяет спектр деятельности обезболивающего. Так получается добиться яркого терапевтического эффекта за короткий промежуток времени.
Вне зависимости от расположения области поражения, подготовительный этап является обязательным для всех. Сначала нужно обработать участок антисептическими жидкостями, а только потом проводить местную анестезию.
Для этого медперсонал пользуется тонкой иглой, ставя несколько уколов по обе стороны от проблемного позвоночного сегмента. То же самое происходит, если приходится обеспечивать обезболивание родов.
Как только местный наркоз начнет действовать, можно приступать к основному этапу. Теперь придется взять более толстую иглу, прокол которой человек уже не ощутит. Через нее шприцем в очаг поражения медленно вводят предварительно заготовленную лекарственную смесь.
Уже через пару секунд состав начинает обволакивать нервное окончание, что гарантирует обезболивание. Через время пострадавший сам увидит, что отечность начнет спадать, а воспалительный процесс угаснет. Избавиться от отеков позволяет автоматическая реакция организма на лекарства, заставляющие расширять кровеносные сосуды. При улучшении кровотока получается нивелировать отечность около нервного корешка.
Если следовать строго инструкции, доверив собственное здоровье настоящему профессионалу, то процедура действительно окажется высокоэффективной и безопасной.
Паравертебральная блокада
Данное понятие следует считать собирательным. Термин свидетельствует лишь о том, что инъекция осуществляется в непосредственной близости от позвоночного столба. Укол может быть внутрикожным, подкожным, периневральным, внутримышечным либо корешковым. В ряде случаев паравертебральная блокада применяется на ганглиях симпатического пограничного ствола. Например, у пациента уплощение диска. При этом отмечается сближение соседних позвонков и уменьшение вертикального диаметра межпозвоночного отверстия. В передних отделах его величина увеличивается за счет развития остеофитов и прочих костных разрастаний. Уменьшение диаметра отверстия происходит при развитии спондилоартроза, утолщении желтой, межсуставной связки и прочих процессов, обусловленных остеохондрозом. В связи с тем, что ведущим в природе неврологических нарушений при этом является компрессия и раздражение канатика, но не инфекционно-воспалительные реакции оболочек и корешков, такой вариант патологии принято называть фуникулитом. На основании этого применяемая паравертебральная блокада является фуникулярной. Медикаменты вводят при помощи иглы кнаружи от отверстия в зону залегания канатика, а не к спинномозговому корешку.
Медицинские показания
Разобравшись с тем, что это такое, многие пациенты при любом проявлении боли требуют проводить им паравертебральную блокаду. Но желание пациента тут не играет первостепенной роли, так как окончательное решение принимает лечащий врач. Он обязательно учитывает текущее самочувствие подопечного, анамнез, а также свежие результаты анализов.
Основными показаниями для проведения столь сильнодействующего вмешательства стали следующие патологии:
- невралгия;
- остеохондроз;
- радикулит;
- миозит;
- люмбаго;
- протрузия.
Рецепт на покупку фармакологических средств для блокады будет выдан также тем, кто страдает межпозвоночными грыжами, либо столкнулся с ущемлением периферического нерва. Отдельно рассматриваются травмы позвоночника, так как далеко не всегда при их обнаружении можно пользоваться подобной методикой.
По ситуации принимаются узким специалистом решения, когда пациенту диагностировали хронический болевой синдром практически любой локализации. То же самое касается сильного дискомфорта, который возник из-за отека с последующим обширным воспалительным процессом. Первоисточником в данном случае должен стать нервный корешок, который перестал функционировать, как положено.
Способ с введением лекарств прямо в точку поражения идеально подходит при необходимости избавиться от сдавливания нервного ствола, что характерно для спазма мускулатуры.
Применение глюкокортикоидов
Использование анестетика
Паравертебральная новокаиновая блокада представляет собой процедуру, суть которой состоит в том, чтобы ввести препарат в зону наибольшей болезненности. В частности, к таким областям относят триггерные точки при перегруженных суставах и напряженных мышцах, участки прохождения нервов и местонахождения их сплетений. Паравертебральная блокада с использованием анестетика может дать непродолжительный эффект (20-30 минут). Тем не менее даже этого времени бывает вполне достаточно для активации нормального тонуса спазмированной мускулатуры.
Механизм действия
Паравертебральная блокада становится эффективной благодаря прямому, локальному действию анальгетика на соединительные ветви, задние пучки спинномозговых нервов.
На выходе из спинномозгового канала у нерва нет периневрального, эпиневрального слоев. Эта особенность позволяет увеличиться проницаемости анальгетика.
Также анестетик может попадать в соседние полости: на нервные соединения, эпидуральную область вокруг реберных головок, что тоже усиливает обезболивающее действие. Еще анальгезирующее средство ингибирует проводимость и возбудимость нервных волокон.
Эффективность процедуры и противопоказания
Результативность проявляется снятием спазма на всем протяжении мышечного волокна, увеличением двигательного объема в суставе, снижения интенсивности болевой чувствительности локально либо на участке иннервации корешка нерва. Не рекомендована паравертебральная блокада, техника которой будет описана ниже, при выраженной брадикардии, синдроме слабости в синусовом узле, атриовентрикулярной блокаде второй/третьей степеней (исключением считаются случаи, когда для стимуляции желудочков введен зонд), кардиогенном шоке, артериальной гипотонии (выраженной), гиперчувствительности. К противопоказаниям относят наличие данных об эпилептиформных судорогах в анамнезе, спровоцированных анестетиками, а также нарушение печеночной функции.
Ход процедуры
Как проводятся паравертебральные блокады? Техника выполнения предполагает проведение манипуляций в определенной последовательности. Пациент сначала укладывается на живот. Методом пальпации определяется участок максимальной болезненности. Как правило, эта область соответствует проекции канатика, пострадавшего более всего. Применяются также неврологические тесты, помогающие установить место, где будет осуществляться паравертебральная блокада. Техника проведения инъекции должна быть хорошо отработана у специалиста.
Острые случаи
Отзывы
Мнения пациентов о данном методе лечения разнятся и имеют очень широкий спектр оценок. Одни считают, что процедура не очень приятная, но терпимая, тем более, что эффект чувствуется сразу и хватает его надолго (на 6-8 месяцев), следовательно, очень рекомендуют его.
Другие тоже хвалят продолжительный эффект, но для них каждый укол, как пытка, поэтому они находятся в поиске более безболезненных методов. Третьи после инъекции не почувствовали результата или он был очень кратковременным (до 2 недель), что также не добавляет оптимизма их отзывам.
Также некоторые больные недовольны местными аллергическими реакциями, проявляющимися в виде зуда, покраснения, и небольшой слабостью, головокружением, тошнотой после процедуры. О более значительных негативных последствиях блокады никто не сообщал.
Прочие методики
Осложнения
Возможные нежелательные реакции после проведения паравертебральной или эпидуральной новокаиновой блокады можно разделить на несколько групп. Состояния, связанные непосредственно с механизмом проведения процедуры:
- Кровотечение. Наблюдается при повреждении иглой крупного сосуда. Риск осложнения повышается при заболеваниях крови и печени, нарушении в системе гемостаза.
- Инфекционный процесс. Крайне редкое осложнение благодаря применению стерильных одноразовых инструментов. Инфекцией может быть поражена одна из покровных тканей при её недостаточной обработке или мышцы при занесении в них инфекционного агента с иглой.
- Аллергическая реакция. Может наблюдаться при введении любого препарата. Важен сбор полного аллергологического анамнеза пациента и проведение пробной инъекции.
Другие осложнения могут меняться в зависимости от применяемого лекарственного препарата. Новокаин (как и другие местные анальгетики) может вызвать следующие патологические эффекты:
- Эпилептический припадок.
- Подергивания мышц, судорожный синдром.
- Потеря сознания.
- Нарушение работы дыхательного центра.
- Гипертонический криз.
Кроме местных анальгетиков для процедуры нередко используются гормональные препараты – кортикостероиды. Эти средства могут вызывать следующие эффекты:
- Подавление иммунитета.
- Повышение температуры тела.
- Нарушение водно-солевого обмена.
- Стойкую гипертонию.
- Аутоиммунные реакции.
- Несосудистый некроз – редкое осложнение при частом применении стероидов.
Использование смеси Афонина
Это еще один метод проведения паравертебральной пояснично-крестцовой блокады. К участку выхода канатика из отверстия (межпозвоночного) вводят 1.5-8 мг. Общий объем раствора колеблется в пределах 30-80 мл. Доза зависит от количества точек, используемых при блокаде. Терапевтический курс включает в себя однократную инфильтрацию, в случае если результат наступает достаточно быстро. Если эффект появляется медленно, то применяют 2-4 повторные блокады. Каждая следующая инъекция осуществляется на 5-6 сутки после прошлой. При введении пациент может испытывать различные ощущения в области иннервации соответствующих нервных волокон. Например, у больного может появиться чувство тяжести, парестезии, давления, ноющая боль.
Современные врачи-вертебрологи считают, что острая боль, которая возникла в позвоночнике либо нижних конечностях, должна быть незамедлительно устранена.
Если же этого вовремя не сделать, то хронический болевой синдром будет провоцировать развитие психогенных расстройств, что в свою очередь приведет к утяжелению лечения и ухудшению прогноза выздоровления.
Если быстро купировать боль не удается при помощи обезболивающих препаратов для внутреннего применения или инъекционных, то применяется паравертебральная блокада.
Что скрывается за этим названием?
Паравертебральная блокада – это собирательное понятие, которое говорит о том, что блокада проводится в непосредственной близости к позвоночнику.
Преимущества этого метода лечения:
- быстрое обезболивание;
- отличная эффективность;
- максимально близкое введение препарата к очагу боли;
- возможность повторения проведения в случаях обострения болезни;
- минимальные побочные эффекты (при правильном проведении манипуляции);
- помимо обезболивающего эффекта, оказывает противовоспалительный, спазмолитический и противоотечный.
Разновидности околопозвоночных блокад
Существует множество разновидностей проведения этой манипуляции. Выбор подходящей осуществляется лечащим врачом в зависимости от заболевания и желаемого результата.
В зависимости от места воздействия различают:
- Тканевая блокада – инъекция вводится в ткани, расположенные вокруг пораженного сегмента позвоночника.
- Проводниковая блокада – лекарства могут вводиться перидурально, эпидурально, периневрально, параневрально либо параваскулярно. При этом происходит блокировка нервных волокон.
- Ганглионарная блокада – инъекция вводится в нервные узлы и сплетения.
- Рецепторная блокада – уколы проводятся в биологически активные точки кожи, связок, мышц, сухожилий.
В зависимости от места введения препаратов при проведении манипуляции выделяют следующие виды:
- блокада шейного отдела;
- блокада грудного отдела;
- блокада поясничного отдела;
- блокада крестца;
- блокада грушевидной мышцы;
- блокада седалищного нерва;
- блокада мышц головы;
- блокада большеберцового нерва;
- блокада затылочного нерва;
- блокада передней лестничной мышцы;
- блокада надлопаточного нерва;
![]()
- блокада задних ветвей спинномозговых нервов;
- блокада крестцово-копчикового сочленения;
- блокада крестцово-подвздошного сочленения и др.
Вид блокады подбирается каждому пациенту индивидуально, с учетом первичного заболевания, клинической картины и наличия сопутствующих болезней. Кроме того, немаловажную роль играет и владение врача техникой тех или иных манипуляций.
Показания проведения процедуры
Основной задачей блокады является быстрое устранение болевого синдрома. Она применяется при следующих болезнях и состояниях:
- шейный, грудной или поясничный остеохондроз;
- межреберная невралгия;
- миозиты;
- межпозвоночная протрузия диска;
- грыжа диска;
- радикулит;
- травмы позвоночника;
- люмбаго;
- опоясывающий герпес;
- боли, возникающие вследствие спазма мускулатуры;
- спондилоартроз позвоночника;
- хронические болевые синдромы;
- невралгии и невриты нервов, выходящих из позвоночного канала.

Наиболее часто блокада применяется при дегенеративно-дистрофических поражениях разных отделов позвоночника. Проведение блокады назначается строго по показаниям и в индивидуальном порядке, в случаях, когда остальные методы лечения не дают желаемых результатов.
Обычно для избавления от боли хватает 1 процедуры, однако иногда, в особо сложных случаях, возможно проведение от 2 до 15 блокад с перерывами 4-6 дней. Лечение при помощи этого метода нельзя проводить чаще, нежели 4 раза в год, согласно официальным рекомендациям.
Медикаменты, применяемые для блокад
В зависимости от количества применяемых препаратов выделяют следующие виды блокад:
- однокомпонентные – с использованием одного препарата;
- двухкомпонентные – одновременно вводится 2 препарата;
- многокомпонентные – вводится смесь из 3 и более препаратов.
Для проведения блокады могут применяться лекарственные средства разных групп. Ниже приведены основные из них.
Препараты этой группы являются основой блокады и применяются во всех ее видах.
Наиболее часто используют следующие анестетики:
- Новокаин – самый частый компонент блокады. Его эффект наступает спустя 2-5 минут после введения и длится около 2 часов. Этого времени обычно достаточно, чтобы убрать боль и улучшить состояние больного. Выпускается Новокаин в виде раствора с концентрацией 0,25%, 0,5%, 1% и 2%.
- Лидокаин – оказывает более длительный обезболивающий эффект (до 3 часов).
- Меркаин – его действие развивается немного позже – через 10-20 минут после введения, однако длительность обезболивания до 5 часов. Этот препарат применяется довольно редко, так как имеет ряд побочных эффектов.
Конкретный препарат и его дозу подбирает врач в каждом отдельном случае индивидуально. Очень важно перед проведением манипуляции провести пациенту тест на чувствительность к выбранному препарату. Это связано с высокой вероятностью развития аллергической реакции.

Эта группа препаратов оказывает сильное противовоспалительное действие, быстро и надолго устраняет боль, убирает отеки.
Помимо этого, кортикостероиды обладают противоаллергенным действием и предупреждают развитие аллергии на анестетики. Чаще всего эти препараты вводятся вместе с анестетиками для блокад в различных участках позвоночника, а также при патологиях суставов.
- Дипроспан – обладает пролонгированным действием и наиболее часто применяется для устранения болей в суставах и позвоночнике. Используют для блокад мягких тканей и невральных блокад.
- Дексаметазон – имеет непродолжительный эффект, который наступает очень быстро. Используется для блокад мягких тканей и суставов.
- Гидрокортизон – имеет быстро наступающее действие. Используется для невральных блокад.
- Кеналог – обладает пролонгированным и сильным действием. Показан для блокад суставов и позвоночника.
В многокомпонентных блокадах используются и другие лекарственные средства, которые усиливают силу воздействия основных компонентов и оказывают дополнительное положительное влияние на излечение болезни. Могут быть применены: витамины группы В, Лидаза, Румалон, АТФ, Платифилин и др.
Методика проведения блокады в шейном отделе позвоночника
Для этой блокады используется 0,25% раствор Новокаина. Пациент ложится на живот, голову разворачивает в противоположную от блокады сторону.

Место инъекций обрабатывают антисептическими препаратами. Инъекционная игла ближе к наружному краю разгибателя спины перпендикулярно коже.
Затем ее продвигают до прикосновения к поперечному отростку либо поврежденному позвонку и смещают на 1 см в сторону.
Остальные инъекции вводят на 1,5-сантиметровом расстоянии от предыдущего. В особо сложных случаях возможно применение смеси Новокаина с Гидрокортизоном.
Методика проведения блокады в поясничном и крестцовом отделах позвоночника
Существуют 2 методики проведения этих манипуляций:
Иглу продолжают вводить до достижения дуги позвоночника, потом она передвигается на 1,5 см ближе к средней линии туловища, немного вынимается наружу и производится еще введение раствора.
Очень важно, чтобы все манипуляции проводились соответствующим специалистом для обеспечения качественного результата без вреда здоровью.
Противопоказания
Существует целый ряд противопоказаний к проведению этой манипуляции. Это:
- отсутствие сознания;
- склонность к кровотечениям;
- гемофилия;
- патологии системы крови;
- тромбоцитопения;
- тяжелое общее состояние пациента;
- повышенная чувствительность к используемым препаратам;
- противопоказания к приему какого-либо из применяемых препаратов;
- заболевания органов сердечно-сосудистой системы;
- эпилептические приступы в анамнезе;
- миастения;
- заболевания психического характера;
- артериальная гипотония;
- детский возраст;
- инфекционные болезни;
- тяжелые поражения печени;
- почечная недостаточность;
- беременность;
- лактация.
Возможные осложнения
Независимо от того, какая блокада будет проводится, существует риск развития осложнений. Свести их к минимуму может квалифицированный специалист, проведение процедуры в стерильных условиях и подготовленный пациент.

Основные осложнения при блокадах позвоночника:
- кровотечение;
- боль в месте пункции;
- аллергическая реакция;
- гематома;
- инфицирование места укола;
- занесение инфекции к оболочкам спинного мозга;
- повреждения мягких тканей вследствие неаккуратного выполнения инъекции;
- осложнения, характерные при применении местных анестетиков;
- осложнения, характерные при применении кортикостероидов.
Следует отметить, что околопозвоночная блокада – это один из наиболее быстрых и эффективных способов избавления человека от боли, причиной возникновения которой послужили патологии позвоночного столба.
Однако относиться к данной процедуре нужно весьма серьезно и доверять свое здоровье можно только квалифицированному специалисту, хорошо зарекомендовавшему себя в медицине. Так как при нарушении техники выполнения блокада может привести к серьезным, а иногда — к непоправимым последствиям!
Читайте также:



