Что может снять отек нерва
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Вопросы о том, как снять защемление седалищного нерва, часто поступают от пациентов, страдающих от дегенеративных дистрофических поражений хрящевых тканей межпозвоночных дисков в поясничном и крестцовом отделах. Это состояние провоцирует острый болевой синдром, хромоту, скованность движений, прострелы, ухудшение общего самочувствия. Поэтому необходимо как можно быстрее обращаться на приме к неврологу или вертебрологу.
Защемление, или компрессия седалищного нерва не является самостоятельным заболеванием. Отек и воспаление развиваются под влиянием неблагоприятных факторов, которые могут быть внешними и внутренними. Внешне это может провоцироваться воздействием отрицательных температур, ранениями, ушибами и оказанием длительного давления на область прохождения седалищного нерва. Внутренние факторы влияния чаще всего это остеохондроз с осложнениями и синдром грушевидной мышцы. Изолированное воспаление седалищного нерва встречается крайне редко и чаще всего бывает обусловлено туберкулезной, полиомиелитической или герпетической инфекцией.
Существует только один эффективный способ того, как снять боль при защемлении седалищного нерва – это устранить как можно быстрее оказываемое на него давление. Если оно спровоцировано выпавшей грыжей межпозвоночного диска, то её стоит сначала вправить, а затем обеспечить условия для полного восстановления целостности фиброзного кольца. Если же боль – это результат развития туннельного синдрома грушевидной мышцы, то следует предпринимать усилия для расширения канала, улучшения трофики нервного волокна и купирования процесса разрастания соединительной ткани. Аналогичным образом принимаются решения и при других патологиях опорно-двигательного аппарата.
К сожалению, не существует универсального рецепта, который позволил бы решить проблему в любой ситуации. Очень важно сначала проводить тщательную дифференциальную диагностику и только после установления точного диагноза предпринимать меры для купирования болевого синдрома.
Да, в официальной медицине для обезболивания при защемлении седалищного нерва используются миорелаксанты и нестероидные противовоспалительные препараты. Они лишь временно купируют мышечный спазм и воспалительную реакцию. Лечебного эффекта на то заболевание, которое спровоцировало поражение седалищного нерва, они не оказывают. Поэтому их применение не может считаться полноценным и адекватным лечением.
Если вас беспокоит боль по ходу седалищного нерва, то вы можете записаться на первичный бесплатный прием к неврологу или вертебрологу в нашей клинике мануальной терапии в Москве. Специалист проведет осмотр и обследование, поставит диагноз и даст индивидуальные рекомендации по проведению терапии. В случае необходимости для вас будет разработан индивидуальный курс лечения, который позволит полностью восстановить здоровье позвоночго столба и других структурных частей опорно-двигательного аппарата.
Для записи воспользуйтесь формой, которая расположена внизу этой страницы. Или позвоните по указанному контактному телефону.
Причины боли в области седалищного нерва
Выбор способа того, как снять боль в седалищном нерве, во многом зависит от потенциальной причины развития данного болевого синдрома. Например, как снять воспаление седалищного нерва, если оно спровоцировано компрессией корешкового нерва в области поясничного отдела позвоночника? Естественно, что для этого необходимо сначала устранить компрессию, например, с помощью мануального вытяжения позвоночго столба. Затем необходимо запустить процесс регенерации поврежденного нервного волокна с помощью остеопатии и рефлексотерапии. Физиопроцедуры позволят существенно уменьшить боль за счет устранения отечного синдрома.
Таким образом, очень важно знать потенциальные причины. Поэтому предлагаем их разобрать. Начнем с анатомии. Седалищный нерв является самым толстым в организме человека. Он формируется из ответвлений 4-го и 5-го поясничных и 1-3 крестцовых корешковых нервов. Они сначала направляются в зону крестцового нервного сплетения. Затем из него выходит седалищный нерв, направляющийся к грушевидной мышце. Внутри неё располагается туннель из соединительной ткани. Внутри него седалищный нерв проходит до вертела бедренной кости тазобедренного сустава. Затем он спускается по задней поверхности бедра до подколенной ямки.
В ней располагается точка его бифуркации на большеберцовую и малоберцовую ветви. Затем он отвечает за иннервацию голени, голеностопного сустава, стопы и пальцев ног. Седалищный нерв парный, проходит по поверхности левой и правой нижней конечности. Поражается чаще всего односторонне, поскольку даже при компрессии вещества спинного мозга не возникает локального поражения ответвлений корешков L4-L5 и S1-S3.
Основные причины поражения седалищного нерва – это:
- пояснично-крестцовый остеохондроз, поражающих межпозвоночные диски L4-L5 и L5-S1;
- протрузия межпозвоночного диска;
- межпозвоночная грыжа в области поясничного и пояснично-крестцового отдела позвоночго столба;
- плексит пояснично-крестцового нервного сплетения;
- синдром грушевидной мышцы;
- туннельный синдром в области точки бифуркации в подколенной ямке;
- травматическое воздействие на корешковые нервы, позвоночный столб и седалищный нерв;
- растяжение и разрывы связочного и сухожильного аппарата в области прохождения седалищного нерва;
- опухолевые процессы, оказывающие давление на нервное волокно;
- туберкулез и другие опасные инфекции позвоночного столба и окружающих его мягких тканей.
Существуют также провокационные факторы риска – при их наличии высока вероятность развития воспалительное реакции или компрессии в области седалищного нерва. К таким состояниям можно отнести:
- неправильную постановку стопы при ходьбе и беге (косолапость или плоскостопие);
- деформирующий остеоартроз тазобедренного сустава;
- разрушение и деформация подвздошно-крестцового сочленения костей;
- искривление позвоночника и нарушение осанки в поясничном и грудном отделах (например, сколиоз или сутулость);
- подъем тяжестей и тяжелый физический труд;
- падения с высоты или бытовые травмы;
- ношение неправильно подобранной обуви;
- сон в неудобной позе;
- нарушение правил эргономики при организации рабочего места при сидячем образе труда;
- избыточная масса тела;
- ведение малоподвижного образа жизни и гиподинамия;
- сосудистые патологии, такие как варикозное расширение вен, атеросклероз, диабетическая ангиопатия и т.д.
Это основные причины того, почему может возникать боль в седалищном нерве. При постановке правильного диагноза доктор сможет исключать действие предполагаемой причины и тем самым оказать первую помощь пациенту.
Как снять боль при воспалении седалищного нерва
А теперь разберемся в вопросе о том, как быстро снять боль седалищного нерва без применения фармакологических препаратов. Итак, перед тем, как снять острую боль в седалищном нерве, необходимо устранить причину её возникновения. Напрмиер, перед тем, как снять боль при воспалении седалищного нерва на фоне остеохондроза пояснично-крестцового отдела позвоночника, нужно восстановить нормальные межпозвоночные промежутки. Для этого может использоваться кинезиотерапия, тракция или мануальное вытяжение позвоночго столба.
Очень часто боль может быть спровоцирована компенсаторным натяжением мышц в области поясницы. Для того, чтобы её купировать, перед тем, как быстро снять защемление седалищного нерва, нужно использовать расслабляющий массаж и остеопатию для восстановления микроциркуляции крови в очаге поражения. Как только ткани перестанут испытывать ишемию и кислородное голодание, начнется процесс регенерации.
Помните о том, что если произошло защемление седалищного нерва, перед тем, как быстро снять боль, устранить её причину, то принимать отдельно обезболивающие препараты, миорелаксанты и нестероидные противовоспалительные средства не будет необходимости. Воспаление и болевой синдром пройдут без дополнительного лечения
Как снять боль при ущемлении седалищного нерва
Как снять спазм седалищного нерва при компрессионном воздействии на его структуру? В теории очень просто – убрать давление и исключить риск рецидива данного фактора. В реальности все обстоит гораздо сложнее. Допустим, давление оказывается за счет увеличивающейся в размерах гематомы, возникшей в толще мягких тканей после травматического воздействия. Она оказывает давление на нервное волокно. Да, можно воспользвоаться советом и приложить холод к травмированному месту. Но при этом будет оказываться холодовое воздействие на уже пораженный нерв. Возникает риск развития вторичной воспалительной реакции после переохлаждения. Что можно предпринять? Эффективнее всего после травмы в таком случае наложить давящую повязку. Меньше риска спровоцировать переохлаждение нервного волокна.
В том случае, если компрессия оказывается за счет деформации туннеля в толще грушевидной мышцы, на начальной стадии может помощь физиотерапия и мануальная терапия. Перед тем, как снять ущемление седалищного нерва на фоне туннельного синдрома, врач проводит несколько сеансов рефлексотерапии и лазерного воздействия. Таким образом создаются условия для восстановления нервного волокна.
Затем, перед тем, как снять боль при ущемлении седалищного нерва, рекомендуется устранить действие негативных факторов, таких как неправильная организация спального и рабочего места. По мере необходимости, перед тем, как снять зажим седалищного нерва, врач может рекомендовать провести дополнительные обследования. Такие как рентгенографический снимок, МРТ, анализы крови, УЗИ и т.д. Это важно для исключения других серьезных заболеваний.
Как быстро снять воспаление седалищного нерва
А теперь несколько советов о том, как снять отек седалищного нерва и восстановить иннервацию нижней конечности. Первое, что следует сделать – устранить влияние негативного фактора. Откажитесь на первом этапе лечения от физической активности. Не рекомендуется спать на спине и на боку, поскольку таким образом усиливается давление мягких тканей на седалищный нерв. Лучше спать во время обострения ишиаса на животе. Вставать и ложиться следует очень аккуратно.
Можно в первые 2-3 дня применять нестероидные противовоспалительные препараты в виде мазей. Отличный эффект дает остеопатия. Она усиливает микроциркуляцию крови и лимфатической жидкости в очаге отечности. Если нет возможности посетить остеопата, то можно воспользвоаться разогревающими мазями (капсикам, фигалгин, апизатрон и т.д.).
Доктора в нашей клинике мануальной терапии знают все о том, как быстро снять воспаление седалищного нерва, но к сожалению большая часть информации не применима в домашних условиях. Необходима медицинская помощь, поскольку важно правильно установить причину развития болевого синдрома. Мы не рекомендуем вам заниматься самостоятельной диагностикой и лечением.
Запишитесь на первичный бесплатный прием к неврологу в нашей клинике мануальной терапии прямо сейчас. Доктор сможет оказать вам всю необходимую первую помощь.

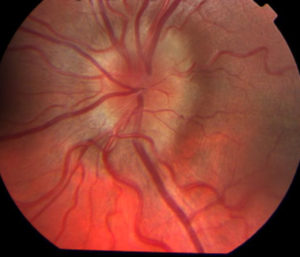
Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Анатомия зрительного нерва
ЗН — это вторая пара черепно-мозговых нервов, которым свойственные зрительные раздражения. Состоит из 4 отделов — внутричерепного, внутриканальцевого, внутриглазного и внутриорбитального.
ДЗН — это диск ЗН, он представляет собой место соединения оптических волокон. Его длина — 1 мм, диаметр — 1,75–2 мм. Находится ДЗН в носовой части глазного дна.
Вторая пара черепных нервов окружена тремя мозговыми оболочками. Его толщина — 3–3,5 мм, длина — 3,5–5,5 см. Волокна ЗН различны по направлению и калибру, есть тонкие и толстые. Последние передают световое раздражение в зрительную часть коры, первые — это рефлекторные, они необходимы для передачи светового импульса в парасимпатическую нервную систему.
Причины отека зрительного нерва
Причина и происхождение в значительной степени неизвестны, но врачи рассматривают рассеянный склероз. Пострадавшие пациенты страдают от ослабления зрения, насыщения цвета (особенно красного) и болезненного движения глазами.
Симптомы переходные, то есть они, как правило, формируются самостоятельно. Если поражена задняя часть ЗН (ретробульбарный неврит), то воспаление и отек диска зрительного нерва могут быть не диагностированы при осмотре глазного дна. Необходимы другие методы визуализации.
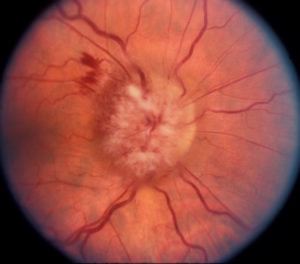
В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
Атеросклероз или эмболия из-за болезни сердца (фибрилляция предсердий/эндокардит) являются наиболее распространенными причинами. Артериит височной артерии, аутоиммунный цистит, вызывают оптическую нейропатию.
К развитию патологии приводят некоторые болезни внутренних органов. Например, инсульт, гипертония и почечная недостаточность.
Для каждого состояния характерны определенные признаки, их легко различить при проведении соответствующей диагностики.
Это аутоиммунное заболевание, приводящее к сосудистому воспалению (васкулит). Примерно в 30% случаев поражены глазные артерии, это приводит к ослаблению зрения вплоть до слепоты.
Пациент часто страдает от сильной головной боли, испытывает трудности с пережевыванием пищи. При физическом обследовании височная артерия болезненна. Если поражены глаза, то специалист видит признаки отекшего зрительного диска.
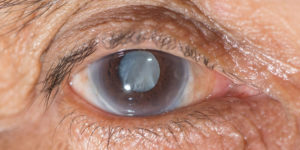
Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Атрофия зрительного нерва обозначает необратимое повреждение ткани ЗН. Первичная форма, обусловленная врожденной неисправностью, отличается от вторичной. В последнем случае, причиной являются другие заболевания или механические факторы. Возможные факторы:
- сильное давление на ЗН;
- нарушение кровообращения;
- воспаление;
- интоксикация.
Данные состояния характеризуются отеком зрительной головки, дефектами поля зрительного восприятия и ухудшением остроты.
Отек ЗН развивается из-за повышения давления внутри черепа, связанного с гнойными абсцессами в пространстве черепа, внутренними кровотечениями, ЧМТ. Причиной отека ДЗН выступает краниосиностоз и менингит, энцефалит.
Группа риска
Предрасположенность к данному состоянию имеется у всех пациентов с глазными заболеваниями, травмами головного мозга. Больше всего отеку подвержены личности со слабой иммунной системой и опухолями.
Классификация
Отек зрительного нерва бывает двусторонним или односторонним. В первом случае поражается оба органа оптической системы, во втором — лишь один.
При одностороннем отеке ЗН симптоматика слабо выражена, даже опытные офтальмологи не всегда замечают отечность.
Заболевание имеет острый и хронический характер. При остром течении развитие клинической картины спонтанное, симптоматика появляется в течение 2–3 часов.
При повторяющихся рецидивах на развитие первых признаков уходит до 3 дней.
Симптомы
Клиническая картина характеризуется постепенным снижением остроты зрительного восприятия. Особенно сильно ухудшается в центральной части поля зрения.
Периодически затуманивается зрение, нарушается цветовосприятие, умеренно напрягаются вены и отсутствуют очаги.
Поражение нервных волокон приводит к двоению в глазах, головным болям, мерцаниям перед глазами, тошноте и рвоте.
Дальнейшее прогрессирование патологического состояния приводит к образованию скотом в поле зрения. Возможно развитие вторичной атрофии ЗН.
Диагностика
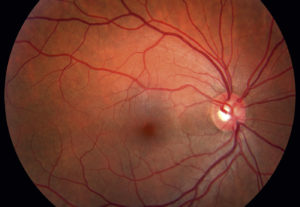
Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы. Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Однако при ретробульбарном неврите часто наблюдается так называемый относительный афферентный дефект зрачка.
Это означает, что ЗН пораженного глаза не так хорошо направляет входящие световые сигналы в мозг, как другой ЗН. В результате зрачки сужаются меньше, когда врач наводит свет на больной глаз. Для более детального осмотра нервных волокон используют специальные капли, расширяющие зрачки.
При необходимости проводят дополнительные исследования. С их помощью выясняют, какая причина привела к отеку ЗН. Для диагностики рассеянного склероза проводят МРТ головы и позвоночника.
Проводится поясничная пункция для забора спинномозговой жидкости. Она проверяется на наличие признаков воспалительного процесса.
Лечение
Если имеется ретробульбарный неврит, используются препараты, подавляющие иммунную систему (иммунодепрессанты). Вводятся глюкокортикоиды (стероиды), такие как Кортизон или Метилпреднизолон. Первые пять дней препараты используют в высоких дозах, затем медленно снижают дозировку в течение следующих 2 недель.

Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Стероиды тоже могут оказаться полезными для остановки данной иммунной реакции.
Терапия дополняется мочегонными средствами. Они нормализуют баланс спинномозговой жидкости. В тяжелых случаях показано оперативное вмешательство.
Осложнения
Основным осложнением отека зрительного нерва является постепенное ухудшение зрения и полная слепота, наступающая при отсутствии лечения.
Прогноз
Что касается течения и прогноза отека зрительного нерва, то необходимо опираться на причину заболевания и тяжесть ее течения. Как правило, в первые три недели еженедельно следует посещать офтальмолога.
Прогноз всегда благоприятный, если терапия начата своевременно.
Профилактика
Предотвратить развитие болезни можно. Профилактика предполагает своевременное обращение в больницу при получении травм, появлении признаков глазных заболеваний.
В данный перечень входит соблюдение правил личной гигиены. Во избежание развития инфекций, которые в дальнейшем способны вызвать отек ЗН, нельзя тереть глаза грязными руками и пользоваться чужими косметическими средствами/полотенцами.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Лечение неврита лицевого нерва

Неврит (невропатия) лицевого нерва. Что это такое?
Невропатией лицевого нерва называют воспалительное расстройство нерва, который на одной стороне лица управляет мимической мускулатурой. В итоге наступает снижение силы либо полное исчезновение мимических движений (паралич) и искривление лица.
Причиной такой болезни обычно становится переохлаждение под действием сквозняков или кондиционеров областей шеи и уха вблизи точки выхода данного нерва через отверстие в височной кости черепа.
Проявления лицевого неврита являются настолько характерными, что в большинстве случаев диагноз точно устанавливается уже в ходе первичного осмотра. Электронейромиография, то есть, оценка проводимости электрического возбуждения по нервному стволу, проводится только в трудных случаях заболевания.
Она включает иглоукалывание, лазерное облучение и лекарственную терапию.
Цели такого лечения:
- устранить воспаление;
- убрать отёк, сдавливающий нервный ствол;
- восстановить кровоснабжение нерва через капилляры;
- и в итоге – нормализовать двигательную иннервацию лицевой мускулатуры.
Иглоукалывание — ключевой метод лечения в авторской методике разработанной врачами нашей клиники совместно с докторами Китая.
Действие акупунктурного метода здесь основано на стимуляции структур мозга через уколы в опредёленные кожные точки. Обратный эффект от ЦНС снимает отёк и воспаления этого нерва, восстанавливает проведение по нему электрических импульсов.
Наши специалисты отлично владеют специальной техникой иглорефлексотерапии лицевого неврита, знают все нужные точки для иглоукалывания при этой болезни. В частности, они находятся по ходу этого нерва, в областях рта, лба, щёк.
Оно устраняет отёк и воспаление в поражённом нерве, восстанавливает метаболизм и микроциркуляцию в капиллярах, питающих этот нерв, кровоснабжения и обмена веществ в иннервируемой им части лица.
С этими целями выполняется черезкожное облучение современным лазером точки выхода из височной кости лицевого нерва, зон разветвления нерва на лице и ряда других областей головы и шеи.
Сеансы лазерного облучения безболезненны и совершенно безопасны для организма.
В таблетках и мазях назначают препараты следующих групп:
- гормональные глюкокортикоидные противовоспалительные лекарства;
- сосудорасширяющие и улучшающие кровоснабжение препараты;
- витамины группы В, нормализующие метаболизм в нервной ткани.
Если начать лечить эту болезнь вскоре после ее начала, как правило, наступает полное излечение. Современная медицина обладает мощным арсеналом средств для борьбы с этой болезнью. Неврологи нашей клиники в совершенстве владеют всеми этими технологиями.
Помните, только квалифицированный врач может верно определить симптомы неврита лицевого нерва и назначить лечение!
Но если запустить этот недуг, он перейдет в трудноизлечимую форму, тогда паралич мышц и перекошенность лица могут остаться на всю жизнь. А вместе с ними и другие тяжелые и мучительные расстройства.
На поражённой стороне лица больной не может полностью сомкнуть веки, снижаются или исчезают ощущения вкуса, появляется сухость глаза, но у части больных, наоборот, слезотечения.
Чтобы этого не случилось, обратитесь к врачу сразу же, как только появились первые признаки болезни.
Но как сделать правильный выбор, какому доктору доверить свое здоровье?
Неврологическое отделение нашей клиники специализируется на терапии лицевого неврита и невралгии, у нас огромный опыт и современная аппаратура для борьбы с этой болезнью, поэтому мы избавим вас от неё!
Для профилактики невритов рекомендуется вести здоровый образ жизни, проводить процедуры закаливания, проводить своевременное лечение заболеваний.
Неврит лицевого нерва

Лицевой нерв выполняет ряд важных двигательных функций в области лица, поэтому даже незначительное его воспаление чревато изменением симметрии лица. Особенностью невритов лицевого нерва является то, что они хорошо поддаются лечению только вначале, но если вовремя не начать лечение или лечить неправильно, то асимметрия лица останется навсегда.
Лицевой нерв
Лицевой нерв отходит от центральной нервной системы (головного мозга), выходит из полости черепа в височной области, дает ответвление к уху, проходит через околоушную железу и впереди наружного слухового прохода образует пять ответвлений (височные, скуловые, щечные, к нижней челюсти, шейные)с многочисленными веточками.
Лицевой нерв является двигательным нервом, то есть он передает импульсы в мышцы лица, обеспечивая их сокращение, в том числе ряд рефлекторных сокращений мышц лица – сосательный, мигательный, чихательный и другие рефлексы.
Причины неврита лицевого нерва
Воспаление лицевого нерва называется невритом.
Причинами неврита лицевого нерва могут быть переохлаждение, отек тканей, вызванный разными причинами воспалительными процессами в области мягких тканей лица, уха, околоушной железы, околозубных тканей, головного мозга, опухолью, сосудистыми расстройствами, травмами и т.д.), травма непосредственно лицевого нерва, воздействие различных химических или бактериальных (при инфекционных заболеваниях) ядов на лицевой нерв и т.д.
Как протекает неврит лицевого нерва
Наиболее часто встречается неврит лицевого нерва, называемый простудным, который возникает при переохлаждении тела, особенно, головы. Характерно острое развитие заболевания в течение нескольких часов или одних суток.
Охлаждение является аллергическим фактором и вызывает в стволе нерва сосудистые расстройства (спазм кровеносных сосудов, питающих нерв, в результате чего ткань нерва начинает страдать от недостатка питательных веществ и кислорода) и паралич, то есть полное выпадение функции нерва.
Основные признаки неврита лицевого нерва обусловлены параличом мимической мускулатуры верхней и нижней половины лица на стороне пораженного нерва.
Даже в состоянии покоя обращает на себя внимание маскообразность соответствующей половины лица: глаз широко открыт, почти не моргает, лоб без морщин, сглажена носогубная складка, бровь и угол рта опущены.
Больной не может произвольно изменить такую мимику (нахмуриться, полностью закрыть глаз, улыбнуться). Прием пищи также затруднен, так как пища застревает и плохо удерживается во рту, отмечается постоянное слюнотечение. Речь становится невнятной.
Часто присоединяются чувствительные нарушения (рядом с лицевым нервом проходит промежуточный нерв, который имеет как двигательные, так и чувствительные волокна): боли в области уха, нарушения вкуса неприятные ощущения от обычных звуков. Часто присоединяются сухость глаза и кожи пораженной половины лица.
Какие диагностические исследования нужно сделать при неврите лицевого нерва
Неврит лицевого нерва имеет типичные признаки, его трудно спутать с другим заболеванием. Но для того, чтобы правильно лечить неврит, необходимо выяснить причину его появления.
Для этого выявляют признаки воспалительного процесса (лабораторные исследования), делают рентгеновские снимки (исключение опухолей и травм), проводят осмотр ЛОР-органов и зубных тканей с целью выявления очагов инфекции.
Кроме того, проводится исследование электровозбудимости нерва, которое позволяет выявить, насколько полное произошло перерождение нерва.
Лечение неврита лицевого нерва простудного характера
При лечении невритов лицевого нерва простудного характера вначале стараются снять воспалительные явления и отек ткани.
Для этого применяют негормональные противовоспалительные средства (НПВС, например, найс), мочегонные препараты, средства, расширяющие кровеносные сосуды и укрепляющие их стенку.
Если появляются выраженные расстройства движения и боли, то иногда для их быстрого снятия назначаются глюкокортикоидные гормоны (например, дексаметазон).
После того, как пройдут острые явления воспаления, с помощью различных лекарственных средств начинают восстанавливать функцию лицевого нерва и защитные силы организма (иммунитет). Назначают также средства, способствующие рассасыванию продуктов воспаления, витаминно-минеральные комплексы для восстановления работы нервной ткани.
С первого дня заболевания к медикаментозному лечению обязательно присоединяют физиотерапевтические процедуры – вначале способствующие снятию воспаления и отека (электрофорез с лекарственными препаратами, УВЧ), а затем процедуры, восстанавливающие функцию нерва, в том числе массаж и лечебную гимнастику.
Неврит лицевого нерва – это, конечно, не смертельное заболевание, но его лучше не запускать, в противном случае перекос в области лица может остаться на всю жизнь.
Читайте также:


