Что такое дегенеративная болезнь нервной системы неуточненная
В классификации заболеваний нервной системы выделяют особую группу патологических состояний — дегенеративные, подчеркивая то, что они характеризуются постепенной и неуклонно прогрессирующей гибелью нейронов, причины которой остаются до конца не раскрытыми.
Для идентификации этих заболеваний необходимо исключить такие возможные этиологические факторы, как инфекции, метаболические расстройства и интоксикации.
Клиническая практика свидетельствует о том, что значительная часть болезней, относящихся к дегенеративным, имеет генетическую предрасположенность и наследуется по аутосомному и рецессивному типам. Однако другие состояния, не отличающиеся кардинальным образом от на-следственных заболеваний, встречаются только спорадически, в виде изолированных случаев в отдельных семьях.
Исходя из определения, классификация дегенеративных заболеваний не может основываться на точном знании их причин или патогенеза. На различные синдромы их подразделяют главным образом по патологоанатомическим изменениям, но также с учетом клинических данных. Клинически рассматриваемая группа заболеваний проявляется в виде нескольких синдромов, распознавание которых помогает врачу в решении вопросов диагностики.
Помимо особых симптомов, позволяющих отдифференцировать один синдром от другого, существуют некоторые общие признаки, характеризующие всю обсуждаемую группу заболеваний.
Характерными чертами дегенеративных заболеваний являются
1.Постепенное начало и неуклонно прогрессирующее течение на протяжении многих лет, как правило, более длительное, чем при наследственных болезнях обмена веществ с поражением нервной системы.
2.Они резистентны к предпринимаемым терапевтическим воздействиям.
3.Тенденция к двустороннему симметричному распределению патологических изменений, что уже само по себе помогает дифференцировать их от других форм неврологических расстройств.
(. )Тем не менее на ранних стадиях может наблюдаться вовлечение только одной половины туловища или одной конечности. Но раньше или позже, несмотря на асимметричное начало, двусторонний характер процесса неизбежно проявляет себя.
4.Сопро¬вождаются почти избирательным вовлечением определенных анатомо-функциональных нейрональных систем, тогда как другие структуры остаются интактными.
(. ) Избирательное вовлечение определенных систем нейронов не является, однако, патогномоничным для всех дегенеративных заболеваний; некоторым из них свойственны диф-фузные и неселективные патологоанатомические изменения. Эти исключения, тем не менее, не преуменьшают значимости поражения определенных нейрональных систем как отличительного признака многих заболеваний рассматриваемой группы.
5. Поскольку эти заболевания неизбежно приводят к гибели ткани, а не к образованию новой, то при радиографической визуализации мозга, желудочковой системы и субарахноидального пространства изменений не обнаруживают либо определяют расширение ликворосодержащих пространств.
Тем самым перечисленные отрицательные результаты лабораторных исследований помогают в разграничении дегенеративных заболеваний с другими большими классами прогрессирующих болезней нервной системы — опухолями и инфекциями.
Классификация
Поскольку этиологической классификации в настоящее время не разработано, деление дегенеративных заболеваний на отдельные синдромы производят с учетом описательных критериев. Эти критерии основываются главным образом на патологической анатомии, но в определенной степени также и на клинических проявлениях.
I. Расстройства, характеризующиеся прогрессирующей деменцией, при отсут¬ствии других выраженных неврологических симптомов
А. Болезнь Альцгеймера
Б. Сенильная деменция альцгеймеровского типа
В. Болезнь Пика (лобарная атрофия)
II. Синдромы прогрессирующей деменции, сочетающейся с другими выраженными неврологическими нарушениями
А. Преимущественно взрослого возраста:
1.Болезнь Гентингтона
2.Множественная системная атрофия, сочетание деменции с атаксией и/или проявлениями болезни Паркинсона
3.Прогрессирующий супрануклеарный паралич (синдром Стила — Ричардсона — Ольшевского)
Б. Преимущественно детского и молодого взрослого возраста
1.Болезнь Галлервордена — Шпатца
2.Прогрессирующая семейная миоклонус-эпилепсия
III. Синдромы, сопровождающиеся постепенным развитием нарушений позы и движений
А. Дрожательный паралич (болезнь Паркинсона)
Б. Стрионигральная дегенерация
В. Прогрессирующий супрануклеарный паралич
Г. Торсионная дистония (торсионный спазм, деформирующая мышечная дистония)
Д. Спастическая кривошея и другие органические дискинезии
Е. Семейный тремор Ж. Синдром Жилль де ла Туретта
IV. Синдромы, сопровождающиеся прогрессирующей атаксией
А. Мозжечковые дегенерации
1.Мозжечковая кортикальная дегенерация
2.Оливопонтоцеребеллярная атрофия (ОПЦА)
Б. Спиноцеребеллярные дегенерации (атаксия Фридрейха и сходные расстройства)
V. Синдром центральной недостаточности вегетативной нервной системы (син¬дром Шая — Дрейджера)
VI. Синдромы мышечной слабости и атрофий без нарушений чувствительности (болезни двигательного нейрона)
А. Боковой амиотрофический склероз
Б. Спинальные амиотрофии
1.Семейная спинальная амиотрофия детского возраста (болезнь Верднига — Гоффманна)
2.Юношеская спинальная амиотрофия (болезнь Вольфарта — Кугельберга — Веландер)
3.Другие формы семейных спинальных амиотрофий
В. Первичный боковой склероз
Г. Наследственная спастическая параплегия
VII.Синдромы сочетания мышечной слабости и атрофий с расстройствами чувст¬вительности (прогрессирующие невральные амиотрофии, хронические семейные полиневропатии)
А. Перонеальная амиотрофия (Шарко — Мари — Тута)
Б. Гипертрофическая интерстициальная полиневропатия (Дежерина — Сотта гипертрофический неврит)
В. Различные формы хронической прогрессирующей невропатии
VIII.Синдромы прогрессирующей потери зрения
А. Пигментная дегенерация сетчатки (пигментный ретинит)
Б. Наследственная атрофия зрительных нервов (болезнь Лебера)
Болезнь Альцгеймера
(. ) Однако полученные при этом данные не имеют решающего значения для диагностики, особенно на ранних стадиях патологического процесса, по¬скольку церебральную атрофию такой же степени выраженности можно обнаружить у лиц того же возраста, не имеющих интеллектуально-мнестических расстройств.
Болезнь Пика (лобарная атрофия)
Это заболевание мозга, обозначаемое как атрофия (лобарный склероз). При дифференциальной диагностике деменции пресенильного периода она упоминается рядом с болезнью Альцгеймера. Однако по сравнению с диффузной церебральной атрофией альцгеймеровского типа это состояние встречается очень редко. Кроме того, генетическая передача (по доминантному типу) более свойственна болезни Пика; женщины поражаются чаще, чем мужчины. Распределение по возрастным группам больных сходно при обеих формах прогрессирующей деменции.
В типичных случаях патологические изменения мозга выражены настолько, что диагноз может быть поставлен уже при визуальной оценке. Наблюдается резкая атрофия передних отделов лобных и височных долей, а линия отграничения участков атрофии от остального мозга (который выглядит нормальным или почти интактным) необычайно четкая. Иногда процесс имеет преимущественно одностороннюю локализацию. Атрофические изменения затрагивают также некоторые подкорковые образования: хвостатое ядро, зрительный бугор, черное вещество и систему нисходящих лобно-мостовых волокон.
Клинические проявления. Для болезни Пика характерны необычно выраженные признаки дисфункции лобных и височных долей. Типичными ранними проявлениями служат ослабление психических процессов, изменение поведения и поразительная неспособность понимать окружающих. Последние стадии заболевания характеризуются потерей долговременной памяти (при вовлечении височной доли), речевых функций и в случае преимущественного поражения лобных долей — вы¬раженными хватательным феноменом и рефлексами орального автоматизма.
Болезнь Гентингтона
Болезнь Галлавердена —Шпатца
Наследственная болезнь. Наследуется по аутосомно-рецессивному типу. Характеризуется довольно полиморфной клинической картиной, включающей преимущественно позо-тонические нарушения, непроизвольные движения и прогрессирующую деменцию. При патологоанатомических исследованиях в подкорковых узлах обнаруживают типичные изменения, дающие основание предполагать локальный метаболический дефект.
Для данного заболевания характерно накопление больших количеств пигментированного материала в бледном шаре и ретикулярной зоне черного вещества, приводящее к выраженному изменению окраски этих областей — она становится бурой. Микроскопически обнаруживаются неравномерно пигментированные ржавого цвета отложения и гранулы, оттенки которых варьируют от коричневатого до зеленоватого в зависимости от используемых красителей.
Заболевание начинается в детском или подростковом возрасте и проявляется расстройствами мышечного тонуса и движений — ригидностью и хореоатетозом. У больных наблюдаются патологические позы туловища, типичные для торсионного спазма (дистонии) или симптомокомплекс, напоминающий паркинсонический, а в некоторых случаях и мозжечковая атаксия. Речь становится невнятной, идет прогрессирующая деградация интеллекта. В конце концов непроизвольные движения сменяются усиливающейся генерализованной ригидностью; смерть, как правило, наступает через 10 лет после дебюта заболевания. В редких случаях наблюдается позднее начало с развитием паркинсонического синдрома.
Прогрессирующая семейная миоклонус-эпилепсия
Стрионигральная дегенерация
Клинические проявления этого редко встречающегося синдрома имеют много общего с таковыми при болезни Паркинсона, тогда как патологоанатомические изменения при двух этих состояниях различны.
Гибель нейронов происходит главным образом в полосатом теле и черном веществе. В некоторых случаях этот процесс сочетается с прогрессирующими атактическими расстройствами, напоминающими оливопонтоцеребеллярную дегенерацию, в других — с дегенерацией вегетативных нейронов спинного мозга, сходной с таковой при синдроме Шая —Дрейджера, важным проявлением которого служит постуральная гипотензия. Выраженность паркинсонических симптомов, вероятно, обусловлена степенью поражения черного вещества и соотношением последнего с вов¬лечением мозжечка и его связей. Подобные случаи представляют собой примеры полисистемной дегенерации, о чем говорилось выше.
Болеют, как правило, лица старше среднего возраста.
Лечение противопаркинсоническими средствами обычно неэффективно.
Синдром прогрессирующего супрануклеарного паралича (синдром Стила — Ричардсона — Ольшевского)

Наследственно-дегенеративные заболевания
Заболевания этой группы совершенно разнородны клинически, но их характеризует сходное течение. В любой момент здоровый взрослый человек или ребенок может спонтанно заболеть после воздействия каких-то провоцирующих факторов, пострадать может ЦНС, а также другие системы и органы. Клинические симптомы постепенно увеличиваются, состояние пациента неизменно ухудшается. Прогрессирование вариабельно. Наследственные дегенеративно-дистрофические заболевания в итоге приводят к тому, что человек утрачивает многие основные функции (речь, движение, зрение, слух, мыслительные процессы и другие). Очень часто такие заболевания имеют летальный исход.
Причиной появления наследственно-дегенеративных заболеваний можно назвать патологические гены. По этой причине возраст проявления болезни вычислить трудно, зависит это от экспрессии гена. Степень тяжести болезни будет более выраженной при активном проявлении патологических признаков гена.
Уже в 19 веке неврологи описывали подобные заболевания, но не могли объяснить причину их появления. Современная неврология благодаря молекулярной генетике открыла многие биохимические дефекты в генах, которые отвечают за развитие симптомов заболеваний этой группы. По сложившейся традиции симптомы получают эпонимные названия, это – дань уважения трудам ученых, которые впервые описывали эти болезни.
Характерные черты дегенеративных заболеваний
Дегенеративно-дистрофические заболевания имеют схожие черты. К ним относятся:
- Начало у заболеваний практически незаметно, но все они неуклонно прогрессируют, что может длиться десятилетиями.
- Начало сложно отследить, причину невозможно выявить.
- Пораженные ткани и органы постепенно отказывают в выполнении своих функций, дегенерация движется по настающей.
- Болезни этой группы имеют устойчивость к терапии, лечение всегда комплексное, сложное и редко эффективное. Чаще всего оно не дает желаемых результатов. Можно замедлить дегенеративный рост, но остановить его практически невозможно.
- Заболевания чаще встречаются среди людей старшего, пожилого возраста, среди молодежи они распространены реже.
- Часто заболевания имеют связь с генетической предрасположенностью. Болезнь может проявиться у нескольких человек в одной семье.
Самые известные заболевания
Самые распространенные и известные дегенеративные заболевания:
- атеросклероз;
- рак;
- сахарный диабет 2 типа;
- болезнь Альцгеймера;
- остеоартрит;
- ревматоидный артрит;
- остеопороз;
- болезнь Паркинсона;
- рассеянный склероз;
- простатит.
Дегенеративно-дистрофические заболевания суставов
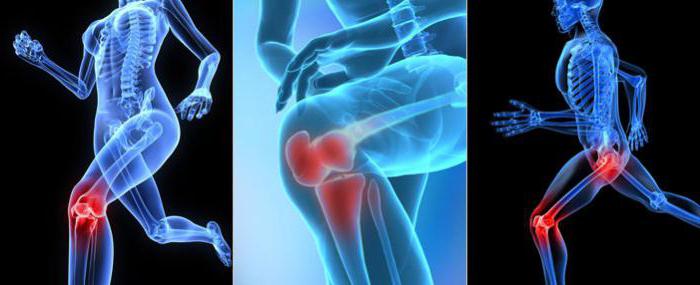
В основе дегенеративно-дистрофического заболевания остеоартроза – дегенерация хрящей сустава, как следствие с последующими патологическими изменениями в эпифизарной костной ткани.
Остеоартроз является самым распространенным суставным заболеванием, которым страдают 10-12% людей, с возрастом число только растет. Чаще поражаются тазобедренные либо коленные суставы как у женщин, так и у мужчин. Дегенеративные заболевания – остеоартрозы подразделяются на первичные и вторичные.
Первичные артрозы занимают от общего количества заболеваний 40%, дегенеративный процесс запускается в результате больших физических нагрузок, при резком увеличении веса тела, с возрастными изменениями.
Вторичные артрозы составляют 60% от всего количества. Часто возникают как следствие механических травм, внутрисуставных переломов, при врожденной дисплазии, после инфекционных суставных заболеваний, при асептическом некрозе.
В целом артрозы делятся на первичный и вторичный чисто условно, так как в основе их лежат одинаковые патогенные факторы, у которых может быть разным сочетание. Чаще всего определить, какой фактор стал основным, а какой второстепенным не представляется возможным.
После дегенеративных изменений, поверхности суставов при контакте чрезмерно давят друг на друга. В результате для того, чтобы снизилось механическое воздействие, разрастаются остеофиты. Патологический процесс прогрессирует, суставы все больше деформируются, нарушаются функции мышечно-связочного аппарата. Движения становятся ограниченными, образуется контрактура.
Деформирующий коксартроз. Деформирующий гонартроз
Дегенеративные заболевания суставов коксартроз и гонартроз встречаются довольно часто.
Первое место по частоте возникновения занимает коксартроз – деформация тазобедренного сустава. Заболевания приводит вначале к потере трудоспособности, а позже и к инвалидности. Возникнуть болезнь зачастую может от 35 до 40 лет. Женщины страдают этим чаще, чем мужчины. Симптомы проявляются постепенно, зависят от возраста, веса пациента, физической активности человека. Начальные стадии не имеют выраженных симптомов. Иногда чувствуется быстрая утомляемость в положении стоя и при ходьбе или при ношении тяжестей. По мере дегенеративных изменений боли возрастают. Полностью исчезают только в состоянии покоя, во сне. При малейших нагрузках возобновляются. При запущенной форме боли постоянные, могут усиливаться ночью.
Гонартроз занимает второе место - 50% среди заболеваний коленных суставов. Протекает легче, чем коксартроз. У многих процесс приостанавливается на 1 стадии. Даже запущенные случаи редко приводят к утрате работоспособности.
Различается 4 формы гонартроза:
- поражения внутренних отделов коленного сустава;
- преимущественные поражения наружных отделов;
- артроз пателло-феморальных сочленений;
- поражение всех суставных отделов.
Остеохондроз позвоночника
Дегенеративные заболевания позвоночника: остеохондроз, спондилез, спондилоартроз.
При остеохондрозе дегенеративные процессы начинаются в межпозвонковых дисках в пульпозном ядре. При спондилезе в процесс вовлекаются тела смежных позвонков. При спондилоартрозе происходит поражение межпозвоночных суставов. Дегенеративно-дистрофические заболевания позвоночника очень опасны и слабо поддаются лечению. Степени патологии определяются функциональными и морфологическими особенностями дисков.
Люди старше 50 лет страдают данными расстройствами в 90% случаев. В последнее время наблюдается тенденция к омоложению болезней позвоночника, встречаются они даже у молодых пациентов возраста 17-20 лет. Чаще остеохондроз наблюдается у людей, которые заняты чрезмерным физическим трудом.
Клинические проявления зависят от локализации выраженных процессов и могут представлять собой неврологические, статические, вегетативные расстройства.
Дегенеративные болезни нервной системы
Дегенеративные заболевания нервной системы объединяют в себе большую группу. Все болезни характеризуют поражения групп нейронов, которые связывают организм с определенными внешними и внутренними факторами. Происходит это в результате нарушений внутриклеточных процессов, зачастую это обуславливается генетическими дефектами.
Многие дегенеративные заболевания проявляются ограниченной или диффузной атрофией мозга, в определенных структурах происходит микроскопическое снижение нейронов. В некоторых случаях происходит только нарушение в функциях клеток, гибель их не происходит, атрофия мозга не развивается (эссенциальный тремор, идиопатическая дистония).
В подавляющем большинстве дегенеративные заболевания имеют длительные сроки скрытого развития, но неуклонно прогрессирующую форму.
Дегенеративные заболевания ЦНС классифицируются по клиническим проявлениям и отображают вовлечение определенных структур нервной системы. Выделяются:
- Болезни с проявлениями экстрапирамидальных синдромов (болезнь Гентингтона, тремор, болезнь Паркинсона).
- Болезни, проявляющие мозжечковую атаксию (спиноцеребеллярная дегенерация).
- Болезни с поражениями двигательных нейронов (амиотрофический боковой склероз).
- Заболевания с проявлением деменции (болезнь Пика, болезнь Альцгеймера).
Болезнь Альцгеймера
Нервно-дегенеративные заболевания с проявлениями деменции чаще возникают в пожилом возрасте. Самой распространенной является болезнь Альцгеймера. Прогрессирует у лиц старше 80 лет. В 15% случаев заболевание носит семейный характер. Развивается на протяжении 10-15 лет.
Начинаются поражения нейронов в ассоциативных областях теменной коры, височной и лобной, при этом слуховые, зрительные и соматосенсорные участки остаются непораженными. Кроме исчезновения нейронов, к важным характеристикам относятся отложения в сенильных бляшках амилоида, а также сгущение и утолщение нейрофибриллярных структур дегенерирующих и сохранившихся нейронов, они содержат таупротеин. У всех пожилых лиц такие изменения происходят в незначительных количествах, но при болезни Альцгеймера они выражены больше. Наблюдались также случаи, когда клиника напоминала течение деменции, но множества бляшек не наблюдалось.
Атрофированная зона имеет уменьшенное кровоснабжение, это может быть адаптацией при исчезновении нейронов. Данное заболевание не может быть последствием атеросклерозов.
Болезнь Паркинсона
Болезнь Паркинсона иначе называют дрожательный паралич. Данное дегенеративное заболевание головного мозга прогрессирует медленно, при этом избирательно поражает дофаминергичесикие нейроны, проявляется сочетанием ригидности с акинезией, постуральной неустойчивостью и тремором покоя. Причина заболевания до сих пор неясна. Есть версия, что заболевание наследственное.
Распространенность болезни широка и достигает у лиц после 65 лет в соотношении 1 из 100.
Проявляется недуг постепенно. Первые проявления – дрожание конечностей, иногда изменения походки, скованность. Сначала больные замечают боли в спине и конечностях. Симптомы сначала односторонние, затем подключается вторая сторона.
Прогрессирование болезни Паркинсона
Основное проявление болезни – это акинезия или обеднение, замедление движений. Лицо со временем становится маскообразным (гипомимия). Мигание редкое, поэтому взгляд кажется пронзительным. Содружественные движения пропадают (взмахи рук при ходьбе). Тонкие движения пальцев нарушаются. Больной с трудом меняет позу, встает со стула или поворачивается во сне. Речь монотонная и приглушенная. Шаги становятся шаркающими, короткими. Основное проявление паркинсонизма – тремор рук, губ, челюсти, головы, возникает в состоянии покоя. Тремор может зависеть от эмоций и других движений больного.
На поздних стадиях резко ограничивается подвижность, утрачивается способность к равновесию. У многих больных возникают психические нарушения, но лишь у некоторых развивается деменция.
Скорость прогрессирования заболевания различна, может составлять долгие годы. К концу жизни больные полностью обездвижены, глотание затруднено, есть риск аспирации. В итоге смерть чаще всего возникает от бронхопневмонии.

Эссенциальный тремор
Дегенеративное заболевание характеризуется доброкачественным дрожанием, не стоит путать с болезнью Паркинсона. Тремор рук возникает при движении или удержании позы. В 60% заболевание носит наследственный характер, проявляется чаще всего в возрасте старше 60 лет. Считается, что причиной гиперкинеза служит нарушение между мозжечком и ядрами ствола.
Продолжительность жизни не страдает, неврологические симптомы отсутствуют, интеллектуальные функции сохраняются.
Дегенерация центральной нервной системы представляет собой необратимые органические и функциональные изменения в спинном и головном мозге, которые приводят к психической дегенерации. Выделяют множество видов заболеваний, последствием которых являются нарушения работы нервной системы. Соответственно, лечение будет зависеть от вида заболевания и причин, его вызывающих. К сожалению, далеко не все болезни ЦНС поддаются лечению. Успешную терапию дегенеративных заболеваний ЦНС выполняют в Юсуповской больнице.
Дегенеративные заболевания ЦНС: общие понятия
Основными характеристиками группы дегенеративных заболеваний ЦНС являются следующие критерии:
- заболевания начинаются незаметно, до их появления нервная система могла работать абсолютно нормально;
- заболевания имеют постепенно прогрессирующее течение, могут длиться годы или десятилетия;
- некоторые дегенеративные заболевания связаны с наследственными факторами и развиваются у нескольких членов одной семьи;
- нейродегенеративное заболевание ЦНС характеризуется постепенной гибелью нейронов и заменой их глиальными элементами;
- атрофические процессы на начальной стадии развития патологии возникают в каком-либо определенном участке одного из полушарий головного мозга; далее в периоде развернутой стадии дегенерации атрофия в головном мозге становится практически симметричной.
Различные заболевания ЦНС, список которых достаточно длинный, остаются на стадии изучения. Достоверно неизвестны причины возникновения атрофических процессов при нормальном функционировании нервной системы большую часть жизни человека. Тем не менее, существует ряд факторов, которые могут провоцировать дегенерацию головного мозга:
- злоупотребление алкоголем, наркомания;
- токсическое влияние пестицидов и гербицидов;
- менингококковая инфекция;
- вирусные энцефалиты;
- дефицит витамина В12 и фолиевой кислоты.
Органические заболевания ЦНС
Наличие органического заболевания центральной нервной системы означает, что головной мозг неполноценен. Патология может быть врожденной или приобретенной. Неврологи утверждают, что органические нарушения ЦНС первой стадии можно найти у 98% населения, однако они не требуют лечения. Вторая и третья стадии характеризуется более серьезными поражениями и сопровождаются значительными отклонениями.
Врожденные органические поражения головного мозга происходят в период эмбрионального развития или во время родов в результате родовой травмы. Причинами их появления могут быть неблагоприятные факторы, которые влияли на беременную женщину:
- употребление женщиной алкоголя, наркотиков;
- тяжелое течение гриппа или других инфекционных заболеваний во время беременности;
- действие некоторых лекарственных препаратов;
- сильный стресс.
Приобретенные органические поражения могут возникнуть после инсульта, черепно-мозговой травмы, злоупотребления алкоголем и наркотиками, инфекционных заболеваний с поражением головного мозга.
Среди болезней, которые вызваны органическими поражениями ЦНС, выделяют олигофрению и деменцию. При олигофрении происходит задержка умственного развития. Заболевание возникает в период внутриутробного развития или на первом году жизни. У детей снижен интеллект, плохо развивается речь и моторика. При деменции происходит утрата уже приобретенных навыков и знаний. Постепенно деменция приводит к полной деградации человека. Рассматривая данное заболевание ЦНС, симптомы выделяют следующие: нарушение памяти, речи, ориентации в пространстве, человек не может учиться новому и теряет старые навыки и знания.
Инфекционные заболевания ЦНС
Инфекционные заболевания ЦНС являются одними из наиболее распространенных неврологических патологий. Заболевания ЦНС, вызванные инфекцией, очень опасны. Они имеют тяжелое течение, оставляют серьезные последствия и значительный неврологический дефицит. Инфекционные заболевания ЦНС могут вызывать бактерии, вирусы, грибковые заболевания. Чаще всего заболевания развиваются при проникновении в организм менингококка, стафилококка, пневмококка, энтеровирусов ECHO и Коксаки, эпидемического паротита, кандиды. Входными воротами для инфекции являются ЛОР-органы, также она передаётся контактным, гематогенным, лимфогенным, периневральным путем.
Инфекция может поражать нервную систему как первичное заболевание или возникнуть вторично, в результате развития инфекционного процесса вне ЦНС. К инфекционным заболеваниям ЦНС относят:
- менингит,
- энцефалит,
- полиомиелит,
- сифилис нервной системы,
- токсоплазмоз нервной системы,
- неврологические проявления ВИЧ-инфекции,
- паразитарные заболевания нервной системы.
Сосудистые заболевания ЦНС
Нарушение кровообращения в головном мозге провоцирует развитие сосудистых заболеваний ЦНС. Эти патологии чрезвычайно опасны, поскольку приводят в большинстве случаев к инвалидизации человека. Также сосудистые заболевания ЦНС имеют большой процент смертности. Поражение головного мозга происходит в результате ишемических и геморрагических инсультов, транзиторных ишемических атак, спонтанных субарахноидальных кровоизлияний. Причинами подобных патологий являются:
- аневризмы,
- тромбоэмболии,
- атеросклероз сосудов,
- гипертоническая болезнь,
- острые токсические поражения стенок сосудов,
- хронические дегенеративные заболевания стенок сосудов.
Пусковым механизмом развития инсультов могут быть сильные стрессы, судорожные припадки, алкогольная интоксикация, резкие перепады температуры тела. Сосудистое заболевание ЦНС чаще всего возникает спонтанно и требует незамедлительного обращения за медицинской помощью.
Лечение и диагностика дегенеративных заболеваний ЦНС
Опасность дегенеративных заболеваний ЦНС состоит в том, что их сложно предвидеть. При наличии провоцирующих факторов в жизни человека рекомендуется вести здоровый образ жизни и регулярно посещать невролога для профилактических осмотров. Заподозрив признаки заболевания ЦНС, следует немедленно обратиться к врачу. Чем раньше будет выявлено заболевание, тем больше шансов замедлить прогрессирование дегенеративных процессов в головном мозге.
Диагностика и лечение дегенеративных заболеваний будет зависеть от вида патологии. Определив клиническую картину болезни, врач назначит исследования для уточнения состояния пациента. Они могут включать лабораторные анализы, УЗИ, МРТ, КТ, и психологические тесты для определения состояния когнитивных навыков.
В Юсуповской больнице города Москвы работает клиника неврологии, в которой оказывают помощь высококвалифицированные неврологи, доктора наук. Врачи Юсуповской больницы имеют большой опыт лечения дегенеративных заболеваний ЦНС и используют в своей работе новейшие методики терапии и реабилитации, что позволяет браться за самые сложные случаи.
Обратиться за помощью, записаться на прием и получить консультацию специалистов можно по телефону.
Читайте также:


