Что такое декомпрессия нервных корешков
Декомпрессия позвоночника – это хирургическое вмешательство, в ходе которого устраняют провоцирующий фактор, способствующий сдавливанию спинномозгового канала или его нервных корешков. Это может быть травма в анамнезе, присутствие опухоли, остеофита, грыжи. Кроме хирургического лечения существует и консервативное на начальной стадии компрессии.
Показания и противопоказания к операции

Декомпрессию позвоночника в первую очередь назначают при следующих патологиях и симптомах:
- Выраженная острая боль в позвоночнике, вызванная вертебральным синдромом. Это может быть протрузия межпозвонкового диска, трещина в фиброзном кольце, защемление капсулы межпозвоночного сустава и др.
- Сильная боль в мышцах спины или иррадиирующая в другие отделы организма (сердце, легкие, голову, брюшную полость), обусловленная воздействием механического компрессионного фактора.
- Развитие нейротрофических и нейрососудистых нарушений некорешковой этиологии.
- Негрубый, с медленной прогрессией радикуло-ишемический синдром, возникающий при достаточно широком спинномозговом канале.
К относительным показаниям к декомпрессии позвоночного канала относят:
- Нейродистрофический синдром при остеохондрозе или спондилопериартрозе с нейростеофиброзом в капсульных или мышечных структурах, где присутствуют фиксирующие приспособления.
- Вертебральный синдром при псевдо-спондилолистезе и начальных проявлениях спондилеза, лигаментоза.
- Альтернирующий сколиоз, сочетанный с генерализированной миофиксацией.
Декомпрессивно-стабилизирующая операция не проводится при следующих состояниях:
- острое вертеброгенное заболевание;
- нарушение кровообращения в спинном мозге, синдром компрессии спинномозгового канала или конского хвоста;
- рубцово-спаечные изменения в твердой мозговой оболочке;
- инфекционное поражение позвоночного столба;
- истинный спондилолистез;
- нестабильность позвоночника 3-4 степени, в шейном отделе – начиная с 1 степени;
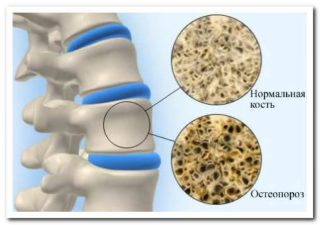
- системное поражение костных тканей организма, в том числе в области позвоночника (миеломная болезнь, старческий остеопороз и др.).
Не проводят микрохирургическую декомпрессию при грыже межпозвонкового диска, которая дополняется выпадением фиброзного кольца или ядра в спинномозговой канал. Иное противопоказание – сколиоз у ребенка. В таком случае декомпрессионная микроскопическая операция может стать причиной перерастяжения не до конца сформированных связок и прогрессии деформации позвоночного столба.
Особенности лечения и послеоперационный период
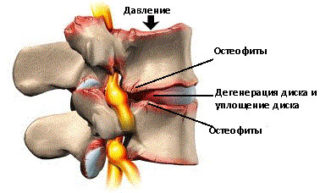
Декомпрессия корешков и спинномозговых нервов проводится путем микрохирургического и пункционного вмешательства. Такие методы чаще используют, если компрессионный синдром возник в поясничном отделе позвоночника. Операции относятся к малоинвазивным и требуют предварительного обезболивания.
Задача микродекомпрессии позвоночника – устранение болевой симптоматики и возвращение подвижности спинного отдела. Для достижения целей в процессе операции исключают провоцирующий фактор: удаляют межпозвоночную грыжу, остеофиты (костные наросты).
Ход микрохирургической декомпрессии столба контролируется посредством специального микроскопа или эндоскопа. Используют тубулярный ретрактор, устанавливаемый через задний доступ сквозь разрез на кожном покрове (не более 2 см). Несмотря на возможность декомпрессии корешка нерва и освобождения канала, риск развития нестабильности сегмента остается.
После окончания основного этапа операции рану зашивают рассасывающим материалом внутрикожно. Пациент находится в стационарных условиях на протяжении нескольких дней. Через 1-2 часа можно начинать ходить.
В течение первого месяца после хирургического лечения запрещено поднимать тяжелые предметы, заниматься активной физической деятельностью. Может потребоваться прием нестероидных противовоспалительных препаратов для устранения послеоперационной боли.
Другие методы декомпрессии

Существуют специальные декомпрессионные упражнения для позвоночника, которые можно проводить самостоятельно в домашних условиях. Главное условие – регулярность выполнения и постепенное наращивание силы, числа движений.
Некоторые упражнения из комплекса гимнастики по методу известного доктора Бубновского:
- Вис на турнике: упражнение помогает увеличить расстояние между позвонками, растянуть позвоночный столб и суставы других костных структур спины. Упражнение проводят дважды в день продолжительностью в 10-15 секунд за сеанс.
- Упражнение с применением гимнастической стенки или низкого турника: делают вис на перекладине так, чтобы согнутые в коленных суставах конечности касались опоры передней частью стопы. Это помогает растянуть больше грудные сегменты спины. Вис проводится несколько раз в день на протяжении 10-15 секунд.
- Упражнение с использованием гимнастической стенки, которая прилегает к стене: после того как сделан вис, нужно несильно приподнять нижние конечности и выполнять ними различные движения – круговые, повороты в стороны и др. Повторяют дважды в день продолжительностью в 10-15 секунд за сеанс.
- Наклоны: опереться о стол кистями ладонями вниз, нижними конечностями упереться в стенку стола, делать наклоны туловища вперед так, чтобы чувствовалось, как растягивается позвоночник. Позу удерживают в течение 10 секунд, выполняют упражнение ежедневно по 3-5 раз.
- Сопротивление: принять исходную позу, лежа на животе, вытягивать руки вперед, стараясь сопротивляться нижним конечностям, удержаться в максимальной точке на протяжении 8-10 секунд. Ежедневно повторять по 4-5 раз.
- Поза эмбриона на спине: подтянуть коленные суставы к грудному отделу, а голову и корпус – к коленным суставам, при этом спина и живот не должны быть напряжены. Это позволяет растянуть все отделы позвоночника, в том числе l4-l5. Повторяют до 3 раз в день продолжительностью в 10-20 секунд за сеанс.
Существуют и другие методы лечения спинальных заболеваний по типу декомпрессии, которые стали популярными еще в прошлых десятилетиях. Например, в 70-х годах появились гравитационные ботинки, а в 90-х – инверсионные доски. Несмотря на эффективность методов, они одновременно способствуют повышению нагрузки на нижние конечности, что не самым лучшим образом сказывается на состоянии.

В современной медицине существуют более щадящие способы декомпрессии, один из которых – применение йога-гамака. Система основана на декомпрессионном перевороте из обхвата бедер в гамаке. Упражнение проводится только под контролем инструктора.
Проводить стабилизацию позвоночника можно и на различных тренажерах. Не менее полезно тракционное вытяжение столба, в особенности при протрузии межпозвоночного диска на начальной стадии развития.
При серьезном поражении позвонков, которое сопровождается выраженной компрессией спинномозгового канала, может потребоваться пластика: удаление травмированного тела, после которого проводится имплантация искусственного костного фрагмента позвоночника.
Чтобы избежать негативных последствий во время самостоятельного проведения декомпрессии, нужно предварительно посетить врача и определить возможность самолечения. В серьезных случаях терапия должна проходить строго под контролем специалиста.
Микрохирургическая декомпрессия позвоночника – это хирургическое лечение с применением оптических интраоперационных приборов, направленное на устранение компрессии нервно-сосудистых структур позвоночного канала. Для освобождения сдавленных спинальных нервных образований и кровеносных сосудов в нейрохирургической практике применяются малотравматичные методы с высокой степенью визуализации оперируемого поля. Современная операция по декомпрессии позвоночного канала осуществляется через минидоступ, размером от 1 см до 4 см.
Дренирование после операции избавляет от отека.
Компрессионно-вертебральный синдром включает в себя серьезные неврологические расстройства. Они сопровождаются мучительными локальными и/или отраженными болями в спине и других участках тела, нарушениями чувствительных и опорно-двигательных функций конечностей, дисфункцией внутренних органов, в частности органов малого таза. Эти симптомы чаще вызывают дегенеративно-дистрофические заболевания (запущенный остеохондроз в 80%), посттравматические осложнения и опухоли, которые спровоцировали сужение полости спинномозгового канала. Как следствие, на нервные волокна и сосуды начинает воздействовать фактор патологического давления и тканевой травматизации, что выражается вышеперечисленными признаками.
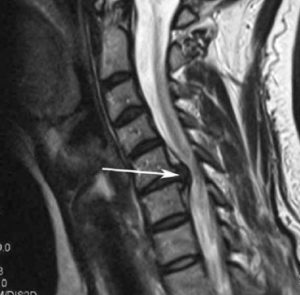
Стеноз шейного отдела вследствие грыжевого выпячивания.
С лечением компрессии шейного отдела позвоночника, пояснично-крестцового или грудного, медлить нельзя! Долгое компрессионное воздействие может вызвать гибель жизненно важных структур, в итоге привести к параличу рук или ног, тяжелым необратимым мозговым нарушениям, критической несостоятельности мочеполовой системы, сердца, дыхательного центра. Профессионально оценить всю серьезность клинического случая, грамотно рекомендовать тот или иной вид терапии, может – невролог, нейрохирург, ортопед.
Декомпрессия всегда назначается сугубо при веских обстоятельствах, когда существуют:
- угрожающие жизни и трудоспособности человека спинальные диагнозы, расстройства ЦНС;
- стойкое или прогрессирующее угнетение двигательных функций костно-мышечного аппарата, несмотря на пройденный курс комплексного консервативного лечения;
- постоянные или часто возобновляющиеся выраженные боли, которые не купируют лекарства или все возможные безоперационные способы;
- расстройства дефекации, мочеиспускательного акта, половой системы.
Вмешательство заключается в хирургическом устранении патологических дефектов, вызывающих перекрытие канала позвоночника, сдавливание нервных и сосудистых образований. Это могут быть межпозвонковые грыжи, краевые костные разрастания позвонков, гипертрофированные связки, доброкачественные или злокачественные новообразования, гематомы, спайки.
Эффективность декомпрессии
В большинстве случаев микрохирургическая операция, цена на нее составляет от 60 тыс. до 200 тыс. рублей, позволяет достичь существенного облегчения состояния больного. Шансы на полноценное восстановление при условии своевременного ее проведения, достаточно высокие. Основная часть манипуляций (70%-80%) выполняется на поясничных уровнях, так как зона поясницы характеризуется как самая нагруженная и подвижная часть хребта, легкоуязвимая дегенерациям и травмам. Второй по распространенности областью для осуществления декомпрессий выступает шея.
Примерно 95% пациентов, поступивших изначально в стационар с ущемлением нерва шейного и поясничного отдела, после декомпрессии выписываются с заметными функциональными улучшениями. Многие их них отмечают ощутимое сокращение болевого синдрома и мышечной слабости конечностей уже в первые часы, сутки/двое после перенесенной операции. Примерно у 3% сохраняется симптоматика в неизменном виде, у 1%-2% наблюдается ухудшение состояния.
Озвученные проценты эффективности здесь учитывают весь комплекс возможных патологий, подлежащих в целом декомпрессионной микрохирургии. Поэтому прогностические данные могут отличаться в зависимости от конкретного диагноза, исходного неврологического статуса, индивидуальных особенностей организма, способа и категории сложности вмешательства.
Декомпрессивно-стабилизирующая хирургия
Декомпрессивные операции иногда сочетаются с имплантацией стабилизирующей системы, если есть необходимость устранения или предупреждения нестабильности позвонков. Фиксация (стабилизация) после освобождения нервно-сосудистых образований подразумевает скрепление предрасположенных к анормальному смещению позвонков специальными конструкциями и имплантатами неподвижного или динамического типа.
Неподвижная тактика соединения – это укладка в межпозвонковое отверстие костного трансплантата или кейджа для обездвиживания и формирования спондилодеза (сращения) двух и более позвонков с последующей фиксацией стабилизированного участка титановой металлоконструкцией. Костный материал для пересадки обычно берется у пациента из гребня повздовшной кости, реже применяют аллотрансплантаты.
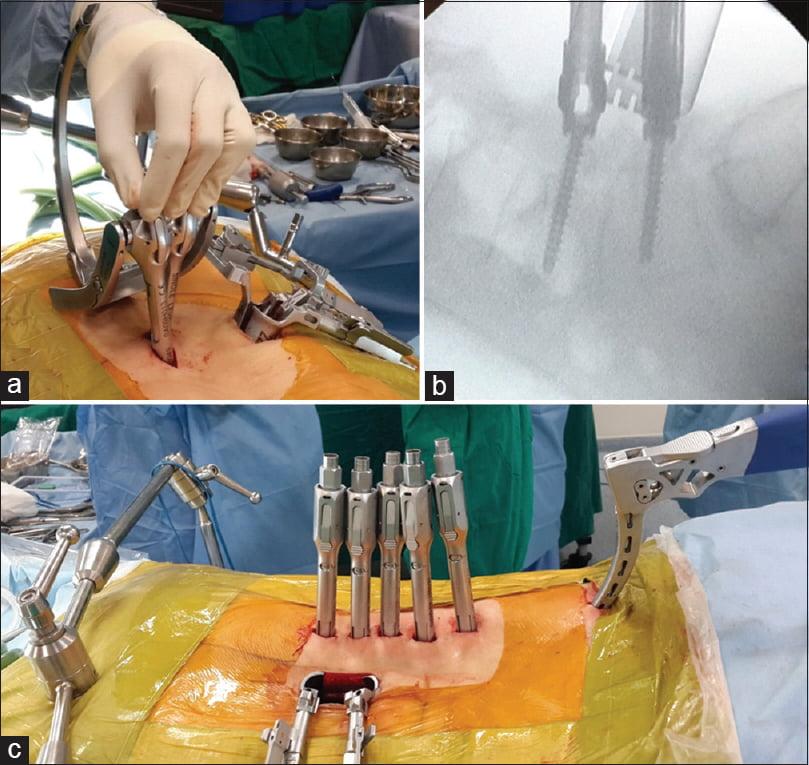
Динамическая стабилизация – имплантация протезных устройств, которые надежно стабилизируют патологическую зону, но не блокируют полностью подвижность между телами позвонков. Диапазон движений не будет выходить за порог физиологически допустимых значений.
Как проходит операция
Удаление образований, сдавливающих позвоночный канал и нарушающих проводящие функции спинного мозга, возможно посредством двух способов:
- под контролем микроскопа и микрохирургического инструментария;
- при помощи эндоскопической системы.
Цели и задачи у этих двух процедур одинаковые, отличает же их друг от друга степень инвазивности, техническая составляющая процесса, некоторые расхождения в показаниях.
Эндоскопический вид
Эндоскопическая операция в нейрохирургии позвоночника применяется сравнительно недавно, за рубежом ее начали внедрять в средине 90-х, в России только спустя 10 лет. Эндоскопия по поводу декомпрессии – это самая миниинвазивная методика резекции патологических тканей через незначительный разрез (1-1,5 см) с использованием телескопического зонда и комплекта инструментов, которые вводятся в его рабочую полость. Сеанс длится в среднем 45 минут. На реабилитацию уходит примерно 60 суток.
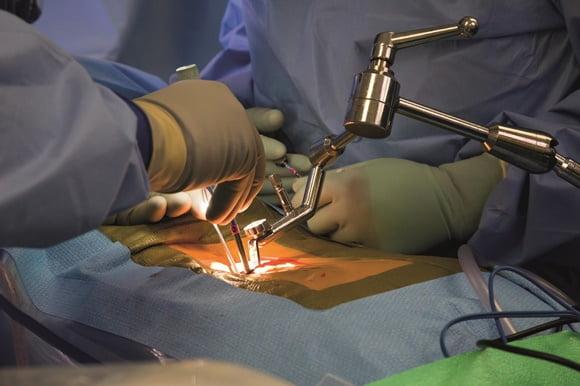
Во время операции.
Методика, когда хирург производит резекционные мероприятия через тонкую эндоскопическую трубку диаметром всего в 6-8 мм, является наиболее корректной по отношению к здоровым кожным и окружающим мышечно-связочным структурам. Благодаря этому пациент легче и быстрее переносит восстановительные этапы.
Эндоскопия предельно минимизирует риски интра- и послеоперационных осложнений за счет высочайших возможностей увеличения операционного поля с четкой передачей его изображения на хирургический монитор в реальном времени. Оперативное вмешательство с эндоскопом также располагает уникальными способами доступа:
- TESSYS (трансфораминальный);
- CESSYS (переднелатеральный);
- iLESSYS (дорзальный, дорзолатеральный) и другими высокоперспективными в плане безопасности и минимальной инвазивности технологиями.
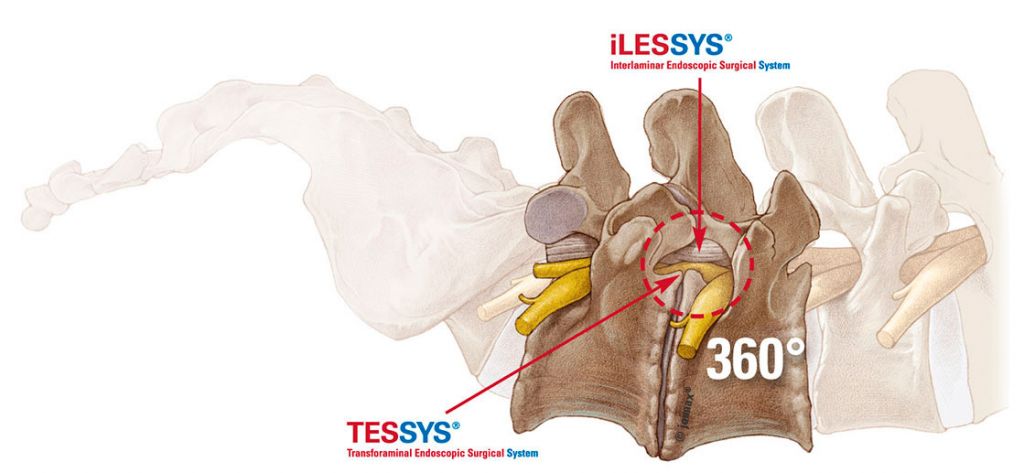
Составить представление о том, как эндоскопическим методом производится освобождение сдавленных составляющих элементов нервной и кровеносной системы в позвоночнике, вам поможет информация:
Эндоскопия противопоказана при наличии сильно выраженного бокового и циркулярного стеноза, двусторонней каудогенной хромоты, грубых парезов, медианных грыж, опухолей паравертебральной локализации. Установка стабилизирующих устройств в большинстве случаев – невыполнимая задача при этой тактике.
Операция с микроскопом
Операция под микроскоп-контролем признана наиболее удачной и продуктивной тактикой декомпрессивной хирургии. Она позволяет осуществлять более широкий спектр манипуляций при огромном количестве диагнозов, в отличие от эндоскопического лечения. Что касается визуализации, то современные микроскопы обеспечивают 40-кратное увеличение, а это удовлетворяет на 100% всем требованиям для высокоточного проведения хирургических манипуляций на любом из отделов позвоночного столба.
К тому же, операциям с микроскопом подвластны всевозможные реконструктивные и стабилизирующие мероприятия различной степени сложности. Операционная агрессия гораздо меньше, чем при классических открытых вмешательствах, поэтому данная технология причисляется тоже к разряду малоинвазивной нейрохирургии. Разрез для качественной реализации микрохирургической декомпрессии на 1-ом уровне составляет около 3-4 см, анестезиологическое обеспечение – только общий наркоз. Длится процедура от 1 до 3 часов. Продолжительность послеоперационного восстановления составляет в среднем 2-3 месяца.
Каким образом для расширения позвоночного канала, где оказались зажатыми невральные структуры, выполняется широко практикуемый способ оперативного вмешательства с микроскопом, опишем далее.
- Пациента вводят в глубокое состояние сна посредством ингаляционной многокомпонентной анестезии.
- В районе стенозирующего очага создается наиболее выгодный доступ, чтобы по максимуму оставить интактными структуры опорного позвоночного комплекса.
- Отслеживая через сверхмощный микроскоп ход хирургического процесса, микрохирург отодвигает в безопасное место защемленный нерв.
- С помощью миниатюрных инструментов (боров, кусачек и пр.) специалист удаляет те части суставов, связок, позвонков, хрящевой ткани, которые чрезмерно разрослись и привели к компрессии. При необходимости позвоночник стабилизируют имплантатами.
- На завершающем этапе рану промывают, дезинфицируют и ушивают косметическим швом.
Пациенту обычно разрешается вставать и ходить уже ближе к вечеру после процедуры или на следующее утро. Минимальный срок госпитализации – 4 суток.
Тренажер для декомпрессии не альтернатива операции
При запущенных неврологических и функциональных расстройствах эффективным может быть только операция. Никакие безоперационные методы не способны полноценно расширить позвоночный канал и навсегда вызволить нервно-сосудистые структуры от гнета сформировавшихся дегенераций, новообразований. Имея сложный диагноз, на чудодейственный эффект от популярных тренажеров для декомпрессии уповать бессмысленно. На них уместно проходить декомпрессивную терапию исключительно при дегенеративно-дистрофических патологиях в неосложненных формах проявления, например, при начальной и средней стадии остеохондроза, протрузиях диска.
Если в больном позвоночнике сформировалась крупная грыжа или появились грубые массивные костные наросты на суставах и позвонках, которые и явились провокаторами нелегкого нейрогенного патогенеза, они не рассосутся и не пропадут, как не растягивай позвоночник на тренажере. Даже если вдруг противокомпрессионный эффект и произойдет, рецидивов в таких сложных ситуациях, к сожалению, не избежать. Кроме того, знаменитые декомпрессионные и антигравитационные тренажерные системы некоторым пациентам могут серьезно навредить, к примеру:
- легко травмировать ослабленные болезнью мышцы, сухожилия, связки;
- усилить прогрессию развития имеющейся патологии, усугубить и без того тяжелую симптоматику;
- спровоцировать еще какую-нибудь патологию скелетно-мышечного комплекса.
Нельзя, конечно, полностью отрицать пользу специальных тренажеров, они вполне могут сослужить для избранной категории людей неоценимую пользу, а именно:
- разгрузить позвоночник;
- повысить эластичность, выносливость мышц;
- снизить отечность нервного корешка, уменьшить болевой синдром.
Но только в том случае, если назначенные специалистом тренировки не идут в расход с показаниями и противопоказаниями. Поэтому разрешение и направление на подобные занятия вы должны получить исключительно у узкопрофильного врача высокого уровня. Проходите их только под наблюдением опытного инструктора по кинезитерапии с отменными рекомендациями.
Шрам после операции.
Заключение
Обязательно примите к сведению, что операция микрохирургической декомпрессии, когда она явно показана, – неизбежная и единственная эффективная мера лечения. Микрохирургия способна окончательно избавить от адской боли, функционального разлада работоспособности органов движения, вернуть утраченное качество жизни, причем зачастую на уровень здорового человека. Но доверять оперировать свой позвоночник необходимо только передовому хирургу!
Гарантированно пройти лечебно-хирургический сеанс качественно и без последствий доступно в Чехии, к тому же, в этой стране самые низкие цены в Европе на соответствующую категорию медпомощи. Чешские врачи спинальной микрохирургии и реабилитации – одни из первых в мире, кто заслуживает высочайшее доверие и уважение.
Тяжелым осложнением ряда заболеваний позвоночника является развитие компрессионно-вертебрального синдрома, т. е. серьезных неврологических расстройств. Это сопровождается мощными болями в спине, способными отдавать в другие части тела, включая ягодицы, ноги, грудь и т. д. Также люди с компрессионно-вертебральным синдромом страдают от нарушения чувствительности и подвижности конечностей, функционирования внутренних органов, в особенности малого таза.

Чаще всего основной причиной развития подобного состояния являются дегенеративно-дистрофические заболевания позвоночника, в частности запущенный остеохондроз . Именно он в 80% случаев приводит к возникновению компрессионно-вертебрального синдрома и характерных для него нарушений. Также сужение спинномозгового канала могут провоцировать опухоли и некоторые изменения в строении позвоночника, обусловленные получением травм разного характера.
Эти факторы оказывают патологическое давление на нервы, кровеносные сосуды, позвоночный канал и другие анатомические образования, что и провоцирует развитие агрессивной неврологической симптоматики. Ее появление является поводом для немедленного принятия мер, поскольку длительное компрессионное воздействие на позвоночник приводит к некрозу важных структур. Следствием этого становится:
- паралич рук, ног;
- необратимые мозговые нарушения;
- несостоятельность мочеполовой системы;
- тяжелые нарушения работы сердца и органов дыхания.
Характер осложнений напрямую зависит от того, в каком отделе позвоночника наблюдается компрессия. В таких ситуациях точно оценить тяжесть состояния больного и подобрать правильную тактику лечения может только высококвалифицированный специалист, в частности, невролог, вертебролог или нейрохирург.

Микрохирургическая декомпрессия позвоночника: что это
Микрохирургическая декомпрессия позвоночника – оперативное вмешательство, направленное на устранение сдавливающих нервно-сосудистые структуры позвоночного канала факторов. Оно подразумевает использование оптических интраоперационных приборов и незначительное травмирование мягких тканей, что существенно уменьшает кровопотери в ходе операции, облегчает и ускоряет реабилитацию, а также позволяет добиться хорошего косметического эффекта.

Современные декомпрессирующие микрохирургические операции выполняются через разрезы размером 1–4 см, а оптическое оборудование обеспечивает высокую степень визуализации операционного поля. Поэтому они принадлежат к числу малотравматичных хирургических вмешательств и при этом позволяют эффективно освобождать сдавленные спинномозговые корешки и кровеносные сосуды.
Суть операции заключается в хирургическом удалении патологических дефектов, которые провоцируют компрессию позвоночного канала, нервных корешков и сосудистых образований. В роли таковых зачастую выступают:
- межпозвонковые грыжи;
- остеофиты позвонков;
- гипертрофированные связки;
- спайки, образовавшиеся после предыдущих операций;
- гематомы;
- доброкачественные и злокачественные образования.

Их удаление позволяет освободить сдавленные нервы и сосуды, что создает предпосылки для их скорого восстановления.

Операция может осуществляться двумя способами: с помощью микрохирургических инструментов под контролем микроскопа или посредством эндоскопического оборудования. Обе техники декомпрессионной операции эффективны, но отличаются степенью травматизации тканей. Каждая из них имеет свои показания к проведению и ограничения. Поэтому выбор тактики декомпрессии позвоночника остается за нейрохирургом.
Этот вид хирургического вмешательства уже давно широко используется по всему миру и признан самым щадящим способом удаления патологически измененных тканей. Он подразумевает выполнение разрезов, размеры которых не превышают 1–1,5 см.

Через них в тело пациента вводится телескопический зонд и эндоскопическая трубка, являющаяся проводником для всего необходимого хирургические инструменты, посредством которых и резецируются измененные ткани в требуемом объеме. Современное оборудование дает возможность добиться высочайшего уровня увеличения операционного поля с высокой четкостью изображения, передающегося с введенной в тело видеокамеры на монитор в режиме реального времени.
Декомпрессия позвоночника эндоскопическим методом признана наиболее щадящей для здоровых мягких тканей. Поэтому она позволяет:
- сократить кровопотери;
- облегчить, а также ускорить процесс восстановления организма;
- минимизировать интра- и послеоперационные риски.
Эндоскопическая операция занимает около 45 минут и может выполняться под местной анестезией. Но при высоком уровне тревожности пациента и ряде других случаев применяют общий эндотрахеальный наркоз.

Декомпрессия позвоночника эндоскопическим методом может осуществляться тремя доступами:
- TESSYS (трансфораминальный) – используется латеральный задний доступ через так называемый треугольник Камбина, при этом пациент лежит на боку или на животе. Он подходит для удаления различных грыж межпозвонковых дисков и в ряде других ситуаций, включая синдром Кауда.
- CESSYS (переднелатеральный) – применяется для устранения патологий шейного отдела и подразумевает создание доступа к позвоночнику через передне-боковую поверхность шеи.
- iLESSYS (дорзальный) – используется для удаления патологических образований в поясничном отделе позвоночника и подразумевает доступ к нему через передне-боковую поверхность живота.
Суть операции заключается в следующем:
- Кожные покровы обрабатываются раствором антисептика, и выполняется разрез в проекции позвонка, провоцирующего развитие неврологической симптоматики.
- Через разрез в безопасную зону позвоночного пространства вводится расширитель под контролем ЭОП . По нему погружается рабочая гильза, сквозь которую проводят трубку эндоскопа. Ее диаметр составляет 6–8 мм. Подключают светодиод и камеру, моментально начинающую трансляцию изображения на монитор.
- Под многократным увеличением с помощью специальных инструментов, вводимых в операционное поле через трубку эндоскопа и сменяемых в ходе операции, нейрохирург выполняет резекцию патологически измененных тканей. Он последовательно устраняет образование, ставшее причиной развития компрессионно-вертебрального синдрома. Так для резекции костных остеофитов используются специальные кусачки, а для удаления грыжи межпозвоночного диска – микрощуп.
- Удаленные фрагменты выводятся из организма посредством специального отсека эндоскопической системы, а образовавшаяся полость тщательно промывается физиологическим раствором.
- Оборудование извлекают, а на послеоперационную рану накладывают швы.
Но эндоскопия может проводиться не во всех случаях наличия компрессионно-вертебрального синдрома. Из-за технических ограничений она не способна решить проблему:
- выраженного бокового и циркулярного стеноза позвоночного канала;
- двусторонней каудогенной хромоты;
- медиальных грыж;
- грубых парезов;
- паравертебральных опухолей.
При невозможности проведения эндоскопического хирургического вмешательства или необходимости выполнения ряда сложных манипуляций для декомпрессии позвоночника используется операция с микроскопом. Она признана самой продуктивной тактикой декомпрессионной хирургии и может применяться при огромном количестве самых разнообразных диагнозов.
Современные микроскопы обеспечивают увеличение операционного поля до 40 раз, что на все 100% покрывает потребности хирурга в визуализации и позволяет выполнять каждое действие с высочайшей точностью на всех отделах позвоночника.

Этот вид хирургического вмешательства обладает всеми достоинствами классических открытых операций, но при этом отличается значительно меньшей травматичностью, что позволяет причислить операции с микроскопом к числу малоинвазивных.
Все действия хирург выполняет через разрез около 3–4 см. Хирургическое вмешательство проводится только под общим наркозом и требует от 1 до 3 часов. Его суть можно описать следующим образом:
- Кожные покровы обрабатываются раствором антисептика, и в проекции стенозирующего очага выполняется разрез удобным доступом. Его выбирают так, чтобы максимально защитить от повреждения структуры опорно-двигательного аппарата.
- Следя за каждым своим движением, нейрохирург отводит от выпирающей части позвонка нерв в безопасное место и приступает к удалению фрагментов видоизмененных суставов, связок, позвонков, межпозвонковых дисков и пр.
- При необходимости устанавливается стабилизирующая металлоконструкция.
- Послеоперационную рану промывают, дезинфицируют и накладывают швы.
После операции с микроскопом вставать и самостоятельно передвигаться можно уже в тот же день или на следующий. В стационаре больницы пациенту придется оставаться минимум 4 суток. При отсутствии осложнений его выписывают домой и направляют на прохождение курса реабилитации.
Декомпрессивно-стабилизирующая операция
Часто возникает необходимость сочетать декомпрессионные хирургические вмешательства с установкой стабилизирующей позвонки системы. Это является надежным залогом устранения риска возникновения или уже существующей нестабильности позвонков.

Стабилизирующие операции выполняют вторым этапом после устранения давления на нервно-сосудистые образования. Они заключаются в соединении склонных к смещению позвонков между собой специальными конструкциями жесткой или динамической фиксации, что невозможно эндоскопическим путем. Поэтому при возникновении необходимости в установке стабилизирующей системы декомпрессию позвоночника выполняют посредством операций с микроскопом.
Системы жесткой фиксации подразумевают установку в межпозвонковое пространство костного трансплантата (обычно взятого из подвздошной кости пациента) или специального искусственного кейджа с последующим монтажом на два и более соседних позвонка металлической конструкции. В результате они обездвиживаются и со временем сращиваются между собой, т. е. происходит спондилодез.

Метод позволяет полностью устранить сегментарную нестабильность позвоночника, но при необходимости фиксации одновременно большого количества позвонков провоцирует уменьшение возможной амплитуды движений.
Жесткая стабилизация подразумевает использование техники транспедикулярной фиксации или транскутанной стабилизации. Они очень похожи между собой и отличаются одинаковой эффективностью, но последняя обладает лучшим косметическим эффектом, поскольку все манипуляции осуществляются через точечные проколы мягких тканей.
Суть метода состоит в применении специальных титановых винтов и пластин. Винты вкручиваются в точку пересечения поперечных отростков позвонка с суставными по обеим сторонам позвонка. Таким образом, фиксируется минимум 2 позвонка, хотя в ряде ситуаций требуется стабилизация значительного большего количества позвоночно-двигательных сегментов. Через шляпки винтов пропускают титановую пластину, обеспечивающую жесткость конструкции и распределение нагрузки на нее.

Динамическая стабилизация заключается в имплантации конструкций, которые не только надежно фиксируют позвонки в анатомически правильном положении, но и не препятствуют их подвижности в естественных пределах. Это позволяет сохранить полноценную биомеханику позвоночника, но и стоит значительно дороже.

Метод предполагает использования специальных эндопротезов межпозвоночных дисков, которые устанавливаются между остистыми отростками позвонков. Современные эндопротезы производятся из биологически инертных материалов и полностью безопасны для организма. Они могут изготавливаться из титана, полиамида, термопластичных полимеров и т. д., а сочетание различных материалов обеспечивает возможность достижения максимального приближения к нормальной подвижности позвоночника.

Показания к декомпрессии позвоночника микрохирургическим способом
Декомпрессионные операции выполняются при наличии строгих показаний, а именно:
- опасных для трудоспособности и жизни пациента состояниях, расстройствах работы центральной нервной системы;
- стойком или прогрессирующем угнетении двигательных функций, наблюдающихся на фоне проведения консервативной терапии;
- постоянных или часто возникающих сильных болях, которые не удается устранить медикаментозно или даже блокадами позвоночника;
- потеря контроля над процессами дефекации и мочеиспускания;
- стойкая эректильная дисфункция, спровоцированная ущемлением соответствующего спинномозгового корешка.

Эффективность микрохирургической декомпрессии
В подавляющем большинстве случаев с помощью микрохирургической операции удается добиться существенного улучшения состояния пациента. Прогноз во многом зависит от своевременности ее проведения.
70–80% хирургических вмешательств такого рода выполняются на поясничном отделе позвоночника, поскольку именно на него приходится основная нагрузка, что и создает все предпосылки для возникновения дегенеративных изменений и травм. Несколько реже декомпрессия позвоночника микрохирургическим способом выполняется на уровне шейных позвонков.
Надо помнить, что любое хирургическое вмешательство, особенно на позвоночнике, это риск. Поэтому к ним прибегают только в крайних случаях при полной неэффективности консервативных методов лечения.
Согласно медицинской статистике, около 95% пациентов с ущемлением спинномозговых корешков шейного или поясничного отдела после проведения операции отмечают значительное улучшение и повышение уровня подвижности. Большинство пациентов говорят о существенном уменьшении болей и слабости мышц уже в первые часы после процедуры. Остальные отмечают такой положительный эффект спустя сутки или двое.

Только у 3% пациентов с компрессионно-вертебральным синдромом симптомы не уменьшаются, и лишь у 1–2 % людей наблюдается ухудшение состояния после микрохирургической декомпрессии.
При формировании статистики учитываются случаи микрохирургического устранения не только таких распространенных заболеваний позвоночника, вызывающих компрессию, как остеохондроз , межпозвоночные грыжи, но и онкологические.
Прогноз операции во многом зависит от:
- поставленного диагноза;
- тяжести неврологической симптоматики;
- наличия сопутствующих заболеваний и индивидуальных особенностей организма больного;
- сложности операции.
Есть ли безоперационная альтернатива?
Иногда можно встретить рекомендации предпринять попытку устранить неврологические и функциональные расстройства посредством специальных тренажеров. Но больные должны понимать, что никакие безоперационные методы не способны привести к расширению позвоночного канала и освобождению нервно-сосудистых структур. С этой задачей может справиться только полноценное хирургическое вмешательство.
При серьезных диагнозах не стоит обманываться надеждой, что исправить ситуацию можно занятиями на тренажерах. Они способны принести пользу на начальных стадиях дегенеративно-дистрофических процессов в позвоночнике, когда еще полностью отсутствуют их осложнения, например при остеохондрозе и протрузиях межпозвоночных дисков.
Ведь если патологический процесс уже привел к образованию на краях позвоночника костных выступов, которые сдавили нервные структуры, то надеяться на их рассасывание под действием создаваемых тренажерами растягивающих усилий нерационально. Занятия могут привести к временному, причем обычно кратковременному улучшению, но не решить проблему. Обязательно последует рецидив компрессионно-вертебрального синдрома.
Более того, занятия на декомпрессионных и антигравитационных тренажерах в ряде случаев могут быть и вовсе опасными для пациентов. При определенных нарушениях они могут приводить к:
- травмированию ослабленных мышц, связок и сухожилий;
- прогрессированию имеющегося заболевания и усугублению его клинических проявлений;
- возникновению дополнительных патологий опорно-двигательного аппарата.
Декомпрессионные тренажеры эффективны только в неосложненных случаях дегенеративно-дистрофических заболеваний позвоночника. Только тогда они позволяют уменьшить нагрузку на него, укрепить мышцы и уменьшить боли. Поэтому только высококвалифицированный невролог может рекомендовать больному занятия на них или сразу же направлять его к нейрохирургу.
Таким образом, в ряде ситуаций декомпрессия позвоночника микрохирургическим способом – единственный и иногда неизбежный выход для пациентов с адскими болями в спине, тяжелыми нарушениями подвижности и резким снижением работоспособности. Эта малоинвазивная операция способна на только устранить симптомы поражения нервного корешка, но и влияющий на него фактор, что позволяет не просто улучшить ситуацию, а и добиться восстановления до уровня здорового человека.
Читайте также:


