Что такое неврологический статус у новорожденных
Суммируя данные литературы (Amiel-Tison, Vblpe, Levene), мы предлагаем проводить клинический осмотр в соответствии с 10 пунктами, которые являются главными при оценке психомоторного развития:
Такой осмотр не требует специального оборудования или длительного обучения. Эти 10 пунктов достаточно простые для исполнения и полный осмотр может быть проведен за 15—20 мин. Для того чтобы при осмотре уменьшить до минимума дискомфорт для матери и ребенка, строго рекомендуется:
- Проводить осмотр в теплом помещении, как можно меньше беспокоить ребенка и прерываться во время осмотра.
- Сначала поговорить с матерью, внимательно выслушать ее.
- Проводить осмотр на руках матери и/или попросить мать (раньше, чем медсестру) помочь при осмотре ребенка.
- Проводить осмотр желательно, когда ребенок не спит, спокоен, не голоден.
- Провести осмотр заново, если вскоре после осмотра появились дополнительные признаки (например, какие-то необычные движения).
- Проводить осмотр столько раз, сколько необходимо (даже более двух раз в сутки) если есть предположение, что с ребенком произошло или происходит что-то необычное.
- Объяснить матери, что частый осмотр — это обычная процедура.
↑ Оценка гестационного возраста
Необходимо тщательно оценить гестационный возраст ребенка, используя данные анамнеза, клинического осмотра, соответствие психического развития морфологической зрелости. Однако функциональная зрелость ЦНС плода/новорожденного зависит не только от гестационного возраста — на нее влияет общее состояние ребенка и окружающая среда.
Уязвимость ЦНС, локализация, клиническая манифестация и исход зависят от гестационного возраста и веса при рождении. Определение недоношенности, переношенности или низкий вес к сроку гестации помогают медицинским работникам ориентироваться в уходе за новорожденным и прогнозировать возможность патологических изменений со стороны ЦНС.
В новой шкале Боллард используется 6 морфологических и 6 нейромышечных признаков, при помощи которых, сосчитав количество баллов, можно оценить гестационный возраст с 20 недель (общая оценка 10) до 44 недель (общая оценка 50), погрешность составляет 2 недели. Идеально, если оценку проводят два специалиста, что повышает объективность результата.
Шесть морфологических признаков: ко жа, лануго, подошвы, ареол соска, глаза и уши, половые органы.
Более детально рассмотрим методологию оценки 6 нейромышечных признаков:
Все 6 представленных признаков характеризуют мышечный тонус, который будет описан ниже.
↑ Оценка общего состояния и лицо (облик)
Необходимо отметить общее состояние ребенка и особенно его реакцию на окружающих и на осмотр. Какие особенности бросаются в глаза с первого взгляда (размеры, лицо, лоб, брови, глаза, пальпебральные мышцы, расстояние между глазными щелями, нос, уши, губы, рот, подбородок, шея, . видимые пороки развития, родимые пятна, волосистая часть головы и т.д.). Многие генетически обусловленные синдромы ассоциируются с задержкой психомоторного развития.
↑ Голова: размеры и форма
Измерение окружности головы выше надбровных дуг: нормальный объем для здорового новорожденного — 32-37 см; записи измерения должны сравниваться с гестационным возрастом по центильным таблицам для определения микроцефалии и макроцефалии. И то и другое, особенно микроцефалия, ассоциируется с повышенным риском неврологической патологии.
Голову необходимо осматривать для того, чтобы определить:
Следует помнить, что у недоношенных здоровых новорожденных голова растет быстрее с начала 2-й недели: у недоношенных новорожденных массой 1500 г — +0,5 см — во вторую неделю; +0,75 см — в третью и +1,0 см после третьей недели (blpe). Медленный рост головы в первые 6 месяцев может свидетельствовать о неврологическом повреждении, а быстрый рост — о нарастающей гидроцефалии.
↑ Механическая травма головы, позвоночника, конечностей (родовой травматизм)
Некоторые симптомы травмы (царапины, кровоподтеки, отек, сниженый объем дви жений, болезненность при движении) и/или некоторые факторы риска травмы во время или после рождения могут настораживать в плане неврологического повреждения и заслуживают пристального внимания и тщательного осмотра.
↑ Степень активности (бодрствование, сознание)
Это, конечно, наиболее чувствительный индикатор неврологического состояния, который зависит как от структурной, так и от функциональной интеграции различных уровней нервной системы, начиная с коры головного мозга; информативность этого показателя можно сравнить со значением цвета кожных покровов для оценки дыхания и сердечной деятельности.
Активность ребенка зависит от времени кормления, внешних воздействий, общения с матерью и предыдущего опыта.
В общем, оценка развития ребенка и его активность с 28-й недели гестации повышается по мере созревания и становится спонтанной с 32-й недели гестации; зрелость новорожденного можно определить по реакции на сенсорные стимулы.
Brasetton и Nugent предложили простой способ оценки новорожденного путем исследования четырех признаков: открывание глаз, дыхание, общая двигательная активность, крик.
Оценка допускает шесть уровней активности при нормальном состоянии ребенка в течение дня: глубокий сон, сон, сопровождающийся двигательной активностью, спокойное бодрствование, бодрствование, сопровождающееся двигательной активностью, беспокойное бодрствование и крик.
- Ступор - спутанное сознание, отсутствие сознания (глубокий ступор), пробуждение или реакция в ответ на стимуляцию, пониженная двигательная активность в ответ на стимуляцию, неопределенная и непродолжительная.
- Кома — отсутствие двигательной реакции в ответ на стимуляцию.
↑ 6. Поза, мышечный тонус и двигательная (моторная) активность
Мышечный тонус оценивается путем определения резистентности к пассивной мобилизации. Такую оценку лучше проводить в возрасте старше 24 часов, в период бодрствования, учитывая при оценке влияние и гестационного, и постнатального возраста на реакцию новорожденного.
Мышечный тонус оценивается как мышечное сопротивление при осмотре, при этом необходим отдых при манипуляциях.
Пассивный мышечный тонус определяется как минимальное сокращение мышц в покое. Его можно оценить, измеряя ширину пассивных движений, например, угол между туловищем и нижними конечностями.
Чаще всего используются следующие признаки:
Активный тонус оценивается путем определения тонуса, когда ребенок реагирует двигательной активностью на определенные раздражения. Для доношенного зрелого новорожденного нормальной позой является спонтанное сгибание конечностей в положении на спине. Состояние тонуса оценивается также при приподнимании ребенка за предплечья из положения лежа: в норме ребенок должен несколько секунд удерживать головку. Степень активного выпрямления конечностей, туловища, шеи и удерживание головы можно также оценить, поддерживая ребенка за предплечья и при опоре на стопы на поверхности стола.
Патологические признаки:
Гипертонус: дисбаланс между тонусом сгибателей и разгибателей (повышение тонуса разгибателей), что в крайних случаях ведет к опистотонусу; у новорожденных встречается редко, свидетельствует о тяжелом поражении ЦНС (гипоксически-ишемические нарушения, врожденные аномалии, менингит, массивное внутрижелудочковое кровоизлияние).
Гипотония: обычно ассоциируется с мышечной слабостью; это наиболее характерное для новорожденных нарушение моторики:
- фокальные мозговые симптомы (церебральные инфаркты) — фокальный контралатеральный гемипарез, чаще в верхних отделах;
- парасагиттальные церебральные билатеральные повреждения (гипоксически- ишемические нарушения): симметричная слабость, чаще в верхних отделах;
- спинальные поражения (родовая травма шейного отдела): гипотония, затрагивающая сфинктеры;
- снижение двигательной активности (Werdning-Honman-синдром);
- поражение на уровне нервных корешков (парез плечевого сплетения);
- поражение периферических нервов (при невритах);
- нарушение нервно-мышечной передачи: общая гипотония с дисфункцией черепных нервов;
- мышечные поражения: общая гипотония, слабость с вовлечением лица и нарушением глотания.
Двигательная активность представлена спонтанными движениями и движениями в ответ на стимуляцию при осмотре.
Оценивается количество, качество движений (сгибание, разгибание, вытягивание и т.д.) и симметричность, также оценивается синхронность мышечных усилий.
Патологические признаки:
Тремор: отличается от судорог, если не связан с глазными симптомами, апноэ, цианозом, брадикардией, снижением активности; тремор симметричный, возникающий при тактильной стимуляции, — низкоамплитудный и с большой частотой, уменьшается или прекращается при пассивной флексии.
Спастические подергивания групп мышц, чаще всего языка или пальцев.
Чрезмерная пугливость, вздрагивание в ответ на тактильную стимуляцию или звуковой сигнал.
Миотония: длительное сокращение мышц после перкуссии.
↑ 7. Рефлексы: глубокие сухожильные и примитивные
↑ 8. Симптомы поражения черепно-мозговых нервов
Для каждой пары краниальных нервов мы определяем функции и оцениваем их.
- Обоняние(п. olfactorii): оценивается по реакции ребенка на запах (следит взглядом за источником запаха).
- Зрение (п. opticus): острота зрения и поле зрения оцениваются по реакции на источник света. С 26 недель ребенок мигает на свет, с 32 недель закрывает глаза, с 34 недель следит взглядом за красным шариком, с 36 недель реагирует нистагмом на кружение и с 37 недель следит глазами. Патологические признаки: отсутствие фиксации и слежения за движущимся объектом. Часто ассоциируется с другими неврологическими признаками генерализованного или мультифокального повреждения мозга; маятниковый нистагм, отсутствие реакции на повторяющиеся движения перед глазами дают основание подозревать слепоту; патологические изменения на глазном дне.
- Глазомоторная функция (п. oculomotorius): движения глазного яблока наружу, реакция зрачка, поднятие век оцениваются при осмотре и наблюдении глазных рефлексов (глаза двигаются в противоположную сторону при пассивной ротации головы, сохраняя фиксацию). Необходимо тщательно исследовать положение глаз, спонтанные или вызванные их движения, размер, симметрию, реакцию зрачка. Патологические симптомы со стороны зрачка: асимметрия; одностороннее увеличение или уменьшение его размера; изменение реакции зрачка на свет.
- Трохлеарные нервы(п. trochlearis): отвечают за наружные движения глаз, оценка проводится так же, как описано выше.
- Тройничный нерв (п. trigeminus): чувствительность лица и жевание; при стимулировании корнеального рефлекса — гримаса на стимулированной стороне, сосательный рефлекс, прикусывание пальцев. Патологический признак: снижение сосательного рефлекса, особенно когда это происходит изолированно.
- Отведение (п. abducens): внешние движения глаз оцениваются, как III и IV. Патологические признаки при оценке двигательной функции глаз: дискоординация движений взора в горизонтальном и вертикальном направлении; ограничение движения глаз; горизонтальные и вертикальные подергивания; нистагм.
- Лицевой нерв (п. facialis): движения и выражение лица, вкус (передние две трети языка). Оценивается положение лица в покое (глазная щель, назолабиальный угол, угол рта), начало, амплитуда и симметрия движений мышц лица. Патологические признаки: слабость мышц лица, асимметрия ассоциируются с другими неврологическими симптомами.
- Вестибулокохлеарный нерв (п. vestibulocochlearis): слух и ориентирование в пространстве; оценивается по реакции на звуковые сигналы (испуг, мигание, прекращение движения, дыхания, открывание глаз и рта). Патологические признаки: недостаточный ответ на окружающие звуки. Факторы риска развития глухоты: наследственность, недоношенность, низкий вес при рождении, длительная желтуха, назначение аминогликозидов, фуросемида, наличие врожденных аномалий, гипоксически-ишемическое поражение ЦНС.
- Глоточно-гортанный нерв (п. glosso-pharyngeus): сосание, глотание, звуки, вкус (1/3 задняя часть языка); оценка сосательного и глотательного рефлекса (хорошо координированы начиная с 28-й недели гестации, хотя полностью координация сосания, глотания и дыхания появляется с 32 недели) и рвотный рефлекс, сокращение мягкого неба вследствие легкого раздражения передней части миндалин.
- Блуждающий нерв (n. vagus): глотание, звуки (см. пункт IX). Патология сосательного рефлекса: снижение и нарушение координации сосания и глотания; важно оценивать, если это ассоциируется с другими патологическими признаками, особенно с гипотонией.
- Добавочный нерв (n. accessorius): движения головы и шеи; оценивается путем наблюдения за спонтанными движениями. Патологические признаки: врожденная кривошея.
- Подъязычный нерв (n. hypoglossus): движения языка; оценка и осмотр размеров языка, симметричность, активность в покое и при движении.
↑ 9. Первичные функции
Под этим понимают функции, требующие интеграции с корой мозга:
- Взаимодействие с окружающими и социальные контакты.
- Поведение.
- Чувства, восприятие как оценка реакции на легкое дотрагивание, боль, свет, звуки. Выше это уже обсуждалось, но следует подчеркнуть, что в общем адекватном ответе на стимуляцию необходимо учитывать:
- имеется латентный период между стимуляцией и ответом;
- снижение интенсивности реакции, если стимуляция повторяется (привыкание);
- возможность модуляции реакции; с другой стороны, неадекватная реакция без латентного периода, привыкания и стереотипа может быть признаком корковых повреждений.
↑ 10. Автоматизмы
Отражают деятельность сердечно-сосудистой, дыхательной системы, мочевого пузыря и кишечника. Нарушения со стороны этих функций обычно ассоциируются с серьезными неврологическими нарушениями и позволяют предположить стволовые и/или спинальные нарушения.
При осмотре ребёнка педиатр оценивает неврологический статус, а так же делает заключение о его нервно-психическом развитии (его соответствии возрасту), о чём оставляется запись в истории болезни или амбулаторной карте. Исследование неврологического статуса новорождённого и грудного ребёнка включает оценку:
- спонтанного положения и двигательной активности ребёнка на спине и на животе;
- мышечного тонуса при пассивных движениях в конечностях, тракции за руки, подвешивании;
- безусловных рефлексов новорождённых и сухожильных рефлексов;
- зрительных и слуховых реакций (фиксация взгляда, слежение, поворот на звук);
- моторики: удержания головы, хватания, переворачивания, ползания, посадки, вставания, ходьбы;
- измерение окружности головы и размера родничков и швов;
- оценку эмоциональных реакций и доречевого развития.
При оценке нервно-психического развития ребёнка старше 1 года также исследуются:
ü моторика (ходьбы, мелкая моторика) и координация движений;
ü бытовые навыки и самообслуживание (приём пищи, одевание, гигиенические навыки);
ü общение и игровая деятельность;
ü речь (словарного запаса, артикуляции и грамматики);
ü обучение (чтение, письмо, счёт, успеваемость в школе).
Рефлексы новорождённых
Исследование рефлексов является важнейшей составляющей оценки неврологического статуса новорождённого и ребёнка 1 года жизни. С рождения имеются пожизненные автоматизмы: роговичный, конъюнктивальный, глоточный, глотательный, орбикуло-пальпебральный, надбровный и сухожильные рефлексы. Специфические рефлексы новорождённых и детей грудного возраста могут быть разделены на две группы: первая – имеющиеся при рождении и утрачиваемые в последующем (оральные и спинальные сегментарные автоматизмы, миелэнцефальные позотонические рефлексы), вторая – отсутствующие у новорождённого и появляющиеся в определенном возрасте (мезэнцефальные установочные автоматизмы). Рефлексы новорождённых могут характеризоваться как нормальные, повышенные, спонтанные, истощаемые, сниженные, симметричные и ассиметричные. Рефлексы должны проверяться троекратно.
Рефлексы новорожденных
| Рефлекс | Описание | Возраст |
| Сегментарные двигательные автоматизмы Рефлексы орального автоматизма (замыкаются на ствол) | ||
| Сосательный | При введении пальца в рот на 3-4 см ребёнок делает ритмичные сосательные движения. Отсутствует при поражении ствола, повышен при поражении полушарий. | Сохраняется в течение 1 года жизни и дольше |
| Хоботковый | Удар или касание пальцем по губам вызывает вытягивание губ вперед. При поражении ствола может отсутствовать. | До 2-3 мес. |
| Поисковый рефлекс (Куссмауля) | При поглаживании в области угла рта происходит опускание губы, отклонение языка и поворот головы в сторону раздражителя. Надавливание на середину верхней губы вызывает открытие рта и разгибание головы. При надавливании на середину нижней губы опускается нижняя челюсть и сгибается голова. Рефлекс наиболее выражен до кормления. Отсутствует при поражении ствола и у недоношенных, повышен - при поражении полушарий. | Угасает обычно к 1-1,5 месяцам (может до 3-4 месяцев) |
| Ладонно-ротовой Бабкина | При надавливании большим пальцем на область ладони, ближе к тенару, открывает рот, отклоняет нижнюю губу и сгибает голову в сторону руки. Отсутствует при поражении ствола и периферическом парезе руки. При поражении полушарий усиливается после 5 месяцев. | Угасает с 2 до 3-4 месяцев |
| Спинальные автоматизмы | ||
| Защитный | Поворачивает голову в сторону при укладывании на живот. При патологии ЦНС не поворачивает голову или продолжительно запрокидывает её назад. С 2-3 месяцев — упор на руки, лежа на животе. | До 1,5-2 месяцев |
| Опоры и шаговый рефлекс (автоматической ходьбы) | Взятый подмышки в вертикальном положении опирается ногами об опору на слегка согнутые в коленях ноги, может при этом их перекрещивать на уровне низа голеней. При наклоне вперёд делает шаговые движения. При патологии ЦНС опора и шаги не наблюдается. После 3-4 месяцев реакция опоры ослабевает до развития способности стоять. | Выявляется с 7-10 дня, угасает после 1-1,5 месяцев (до 3-4 месяцев). |
| Робинсона рефлекс (обезьяний или хватательный). Веркома рефлекс (аналог со стоп). | Непроизвольное хватание предмета или вложенных пальцев, вложенного в кисть, ребёнок может быть поднят вися на пальцах. При патологии ЦНС может отсутствовать, при спастических состояниях сохраняться отчётливо выраженным после 6 месяцев. Сгибание пальцев при давлении на подошвенную поверхность стопы. | Сохраняется до 4-6 месяцев, далее постепенно уменьшается. |
| Ползания (Бауэра) рефлекс. | Лёжа на животе, совершает некоординированные движения руками и ногами, напоминающие плавающие. При подставлении к стопам ладони движения усиливаются, ребёнок ползёт вперёд. В положении на спине и боку подобных движений не наблюдается. При патологии ЦНС может отсутствовать или быть отчётливо выраженным после 6 месяцев. | Появляется с 3-4 дня жизни, сохраняется до 4-5 месяцев, затем угасает |
| Рефлекс Моро (стартовый рефлекс, испуга, объятия) | Вызывается различными приемами: ударом по поверхности, на которой лежит ребёнок, приподниманием разогнутых ног и таза, внезапным разгибанием ног, громким звуком, дуновением в лицо и т. д. Ребёнок разводит руки в стороны и разжимает кулачки, с последующим их сведением (как бы обхватывает или пытается обнять). Отсутствие или ослабление рефлекса у новорождённого свидетельствует о поражении спинного мозга или ствола. При поражении полушарий может сохраняться позже 6 месяцев и быть спонтанным. | Выражен с рождения, угасает с 3 до 4-5 месяцев (дольше могут сохраняться отдельные элементы) |
| Переса рефлекс | Если провести пальцами, по остистым отросткам позвоночника от копчика к шее, слегка надавливая, ребёнок кричит, приподнимает голову, разгибает туловище, сгибает верхние и нижние конечности, может быть мочеиспускание и дефекация. Может отсутствовать при тяжелом поражении мозгового ствола и спинного мозга. | До 3-4 месяцев |
| Рефлекс Галанта | Если провести пальцем вдоль позвоночника сверху вниз новорождённый изгибает спину, образуется дуга, открытая в сторону раздражителя. Нога на соответствующей стороне часто разгибается в тазобедренном и коленном суставах. Может отсутствовать при спинальной травме. | Вызывается с 5-6 дня жизни, сохраняется до 3-4 месяцев. |
| Надсегментарные позотонические автоматизмы | ||
| Миелоэнцефальные позотонические автоматизмызамыкаются на продолговатый мозг, их сохранение при поражении полушарий ко 2 полугодию жизни препятствует дальнейшему овладению двигательными навыками. | ||
| Лабиринтный тонический рефлекс | В положении на спине преобладает тонус сгибателей, в положении на животе – разгибателей. Сменяется лабиринтным установочным рефлексом. | До 2 месяцев |
| Симметричный шейный тонический рефлекс | В положении на спине сгибание головы вызывает сгибание рук и разгибание ног, разгибание головы вызывает противоположные изменения тонуса. | До 1,5-2,5 месяцев |
| Ассиметричный шейный тонический рефлекс Магнуса-Клейна | Поворот головы вызывает повышение тонуса разгибателей (больше рук) с той же стороны, сгибателей — с другой. Сохранение этого рефлекса после 6 месяцев (поза фехтовальщика) наблюдается при ДЦП. Наиболее выражен у недоношенных. | До 3-4 месяцев |
| Мезэнцефальные установочные автоматизмыразвиваются параллельно редукции миелоэнцефальных рефлексов, связаны со средним мозгом, обеспечивают выпрямление туловища и развитие двигательных функций. | ||
| Туловищная выпрямительная реакция | При прикосновении стоп к опоре наблюдается выпрямление головы. | С 1-1,5 месяцев |
| Верхний лабиринтный установочный рефлекс Ландау | Ребёнок в положении на животе или при горизонтальном подвешивании поднимает голову и верхнюю часть туловища, опираясь руками. | С 3-4 месяцев |
| Нижний лабиринтный установочный рефлекс Ландау | В положении на животе или при горизонтальном подвешивании разгибает и поднимает ноги (поза ласточки). Происходит смена флексорного тонуса конечностей на экстензорный, что является антигравитационной реакцией. | С 5-6 месяцев |
| Простые шейный и туловищный установочные рефлексы | При пассивном и активном повороте головы в ту же сторону поворачивается туловище, что позволяет ребёнку переворачиваться со спины набок. Сменяется цепным установочным рефлексом к 6-7 месяцам. | Появляется с 1-2 месяцев, хорошо выражен к 3-4 месяцам. |
| Шейный и туловищный цепные установочные рефлексы | При повороте головы в туже сторону последовательно поворачиваются плечевой пояс, затем туловище и тазовый пояс, что дает возможность повернуться со спины на бок, а затем на живот, с живота на спину, сесть, встать на четвереньки и принять вертикальную позу. | Появляется к 4-6 месяцам, отчётливо выражен в 5-7 месяцев |
| Другие рефлексы | ||
| Кернига симптом | Невозможность пригнуть подбородок к груди из-за гипертонуса шейных разгибателей. Симптом Брудзинского также может быть положительным. | До 4-6 месяцев |
| Бабинского рефлекс | При штриховом касании пальцем по боковой поверхности стопы от пятки к мизинцу происходит веерообразное разведение пальцев с тыльным разгибанием большого пальца. Спонтанный, выраженный и ассиметричный рефлекс может свидетельствовать о центральном парезе или угнетении головного мозга. | Умерено выраженный рефлекс может выявляться у здоровых детей на 1 году жизни. |
Статико-моторное развитие
Основными достижениями статико-моторного развития ребёнка считаются способность сидеть (садиться), стоять с поддержкой, ползать, ходить с опорой (поддержкой), стоять и ходить самостоятельно. Ниже приведены средние и крайние сроки овладения ребёнком данными навыками.
Держать голову - 3 месяца (2-4 месяцев).
Направленное движение рук (тянется к игрушке) - 4 месяца (2,5-5,5 месяцев).
Переворачиваться со спины на живот - 5 месяцев (3,5-6,5 месяцев).
Сидеть - 6 месяцев (5-8 месяцев).
Ползанье - 7 месяцев (5-9 месяцев).
Целенаправленное хватание - 8 месяцев (5,5-10 месяцев).
Вставать - 9 месяцев (6-11 месяцев).
Шагать с поддержкой - 9,5 месяцев (6,5-12,5 месяцев).
Самостоятельное стояние - 10,5 месяцев (8-13 месяцев).
Самостоятельная ходьба - 11,5 месяцев (9-14 месяцев).
Указанные сроки имеют значительный индивидуальный диапазон, на который влияют многие эндогенные и экзогенные факторы. Значение имеет питание, особенности ухода и социальные условия. Для оценки моторного развития необходимо учитывать анамнез, неврологическое и соматическое состояние. Если ребёнок не сидит в 6 месяцев – это вариант нормы; если посадка отсутствует в 7 месяцев – это не доказывает, что он отстаёт в развитии, но даёт повод для прицельного осмотра ребёнка врачом; если способность самостоятельно садиться не развивается к 8 месяцам – это уже задержка моторного развития.
Психо-речевое развитие
На 1 году жизни в периоде доречевого развития выделяют период гуления (2-5 месяцев) и лепета (5-9 месяцев). Гуление характеризуется певучим произношением преимущественно гласных звуков, вначале спонтанным, затем – усложняющимся по структуре, приобретающим разнообразную эмоциональную окраску и обращённость ко взрослому. Лепет представляет собой слоги, не имеющие словесного оформленного значения, которые вначале характеризуется спонтанным повторением звуковых сочетаний, затем (с 7-8 месяцев) – многократным повторением звукосочетаний произнесённых взрослым. С 9 до 12 месяцев на основе лепета появляются первые слова. К 1 году ребёнок обычно активно использует до 10 слов (слоговых) и понимает до 20 слов.
Выделяют активную речь (произношение слов) и пассивную (понимание обращённой речи).
Развитие речи имеет широкий индивидуальный диапазон. О задержке речевого развития можно говорить на 2-3 году жизни. У части детей вследствие индивидуальных особенностей развития на 2 и даже 3 году жизни активная речь может быть очень ограничена или отсутствовать, при этом в последующем эти дети имеют нормальное развитие. Пассивная речь у них, как правило, развита лучше. Тем не менее, дети у которых активная речь отсутствует к 3 году жизни, требуют консультации специалистов, возможно – проведения корригирующих методик.
По данным ВОЗ до 25% 4 летних детей имеют серьёзные нарушения речевого развития. Нарушение развития речи может сочетаться с общим отставанием психического развития, но в ряде случаев нарушение речи изолированно и его коррекция может способствовать общему развитию. Нарушение речевого развития может иметь парциальный характер и затрагивать только артикуляцию и произношение (дисартрия, дислалия), грамматический строй (дислексия), письменную речь (дисграфия). Данные нарушения способны существенно нарушить обучение и социализацию ребёнка.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Детские неврологические проблемы являются проблемой современного общества. Отрицательные факторы – неблагоприятная экологическая обстановка, стрессы во время беременности, нерациональное питание, сказываются на состоянии нервной системы младенцев. Неврология у новорожденных, по данным исследований ВОЗ, наблюдается примерно у четырех из пяти младенцев.
Неврология у новорожденных
Особенности детской нервной системы
Нервная система ребенка начинает развиваться еще во внутриутробном периоде. Доктор Комаровский указывает на такие ее основные особенности:
- К концу внутриутробного периода нервная система уже полностью сформирована.
- Ребенок рождается с незрелой нервной системой.
- Развитие ткани головного мозга происходит после рождения.
- Мозг новорожденного имеет почти все извилины.
- Наиболее зрелым к моменту рождения является спинной мозг.
Обратите внимание! При рождении масса мозга составляет ¼ веса мозга взрослого человека. К концу второго года она достигает 80% от массы взрослого мозга.
Основные рефлексы новорожденных
У новорожденных проверяют такие основные группы рефлексов:
- Корневой. Если прикоснуться к уголкам губ, то малыш поворачивает головку и открывает рот.
- Сосательный. При прикосновении к губам наблюдаются ритмичные движения.
- Хватательный. При поглаживании детской ладони пальцы сжимаются в кулачок.

- Ладонно-ротовой. При надавливании на ладонь малыш открывает рот, наклоняя головку.
- Рефлекс Моро. При ударе по поверхности, где лежит грудной ребенок, он разводит руки в стороны, потом делает обхватывающее движение.
- Защитный. Если положить ребенка на живот, то он поворачивает голову в сторону.
Симптомы неврологии у грудничков
Неврологическая симптоматика у новорожденных может проявляться в:
- повышенной нервной возбудимости;
- дрожании конечностей;
- частых срыгиваниях;
- двигательных нарушениях;
- расстройствах сна;
- повышениях тонуса мышц;
- нарушении регуляции внутричерепного давления.
Наблюдаются и признаки заболеваний вегетативной нервной системы:
- судороги;
- наличие мраморного оттенка кожи;

Мраморность кожи у новорожденного
- влажные и холодные конечности;
- повышенная чувствительность к смене погодных условий.
Появление симптомов неврологии у новорожденных является поводом для немедленного обращения к врачу.
Причины развития патологи
Основными причинами развития неврологических заболеваний у малышей являются:
- родовая травма;
- кислородное голодание;
- осложненные роды;
- токсикоз женщин во время беременности;
- неблагоприятная наследственность.
Основные виды заболеваний
Вот какие неврологические заболевания бывают у новорожденных чаще всего:
- Гипоксически-ишемическое поражение центральной нервной системы. Оно развивается на фоне гипоксии плода во время беременности.
Опасно! Тяжелое кислородное голодание плода повышает риск нарушений интеллекта, детского церебрального паралича или судорожного синдрома.
- Родовые травмы. К ним относятся все неврологические расстройства у новорожденных, появившиеся после прохождения ребенка по родовым путям.
- Гидроцефалия. Это избыточное накопление спинномозговой жидкости в желудочках мозга. Заболевание приводит к деформациям черепа.
Когда можно заметить нарушения
Если подозревается неврология у грудничков симптомы ее могут проявляться уже с первых недель жизни. Уже в это время можно заметить:
- отсутствие сосательного рефлекса;
- отсутствие защитного рефлекса;
- угнетение реакции автоматической ходьбы;
- отсутствие зажимания предмета или пальца;
- асимметричность рефлекторного ответа в ногах;
- патологическое выпирание родничка.
До года можно заметить такие признаки неврологии у грудничков:
- мраморность кожи, наличие полос на ней (этот симптом является физиологичным в первые годы жизни);
- ускоренный рост головы;
- косоглазие.
Неврологические проявления у новорожденных не всегда бывают ярко выраженными. Иногда заметить развитие серьезного заболевания может только врач. Опасность игнорирования симптомов неврологических заболеваний в том, что они приводят к прогрессированию патологий.
Ряд проявлений неврологического заболевания требует немедленного врачебного вмешательства.
Невролог для грудничка
Осмотр ребенка детским неврологом необходим для оценки общего состояния малыша и сбора анамнеза. Врачу во время приема важна такая информация:
- какая по счету беременность, и не было ли у матери вредных привычек;
- наличие заболеваний во время беременности;
- была ли угроза ее прерывания;
- не было ли токсикоза.
При общем осмотре ребенка до года оцениваются:
- форма и размер черепа;
- размер большого родничка;
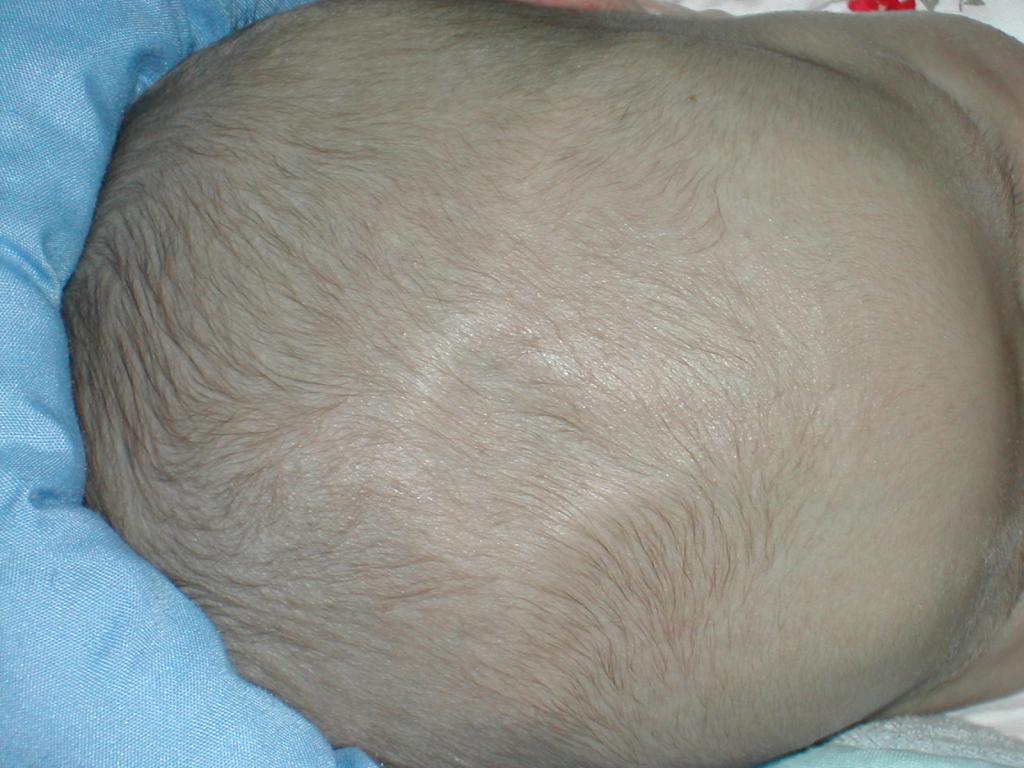
Родничок у ребенка
- аномалии развития ушных раковин, глаз.
Важно! Детский невролог должен осматривать ребенка в возрасте 1, 3, 6 мес. Если малыш развивается без отклонений, то следующий осмотр на предмет симптомов заболеваний по неврологии у детей до года должен произойти в 12 месяцев. В случае отклонений в развитии невролог для грудничка должен вызываться каждый месяц.
Также особое внимание уделяется безусловным рефлексам. После 3, максимум 4 месяцев они должны постепенно угасать. Наличие неврологических симптомов у младенцев, связанных с патологическими безусловными рефлексами, является поводом для госпитализации в детское отделение.
Невролог следит, появились ли у ребенка характерные признаки, свидетельствующие о нормальном развитии. В одномесячном возрасте карапуз должен удерживать на короткое время головку, лежа на животике, фиксировать взгляд на ярком предмете или лице матери. В этом же возрасте младенец начинает гулить.
Невролог фиксирует, как в трехмесячном возрасте ребенок может длительно удерживать голову. Он начинает самостоятельно переворачиваться на спину, хватать игрушки в руки и рассматривать их.
В это время ребенок способен откликаться на имя, различать своих и чужих, активно лепетать, становиться на четвереньки. Также он пытается садиться. Невролог должен следить за всеми изменениями.
К 9-месячному возрасту врач должен зафиксировать такие изменения:
- малыш может стоять, держась за опору;
- приседать;
- выполнять самые простые просьбы.
Диагностика заболевания у грудных малышей
Для диагностики новорожденного невропатолог применяет такие исследования:
- Допплерографию. Она позволяет визуализировать работу сосудов головы, шеи.
- УЗИ сосудов.
УЗИ сосудов ребенку
- ЭхоЭГ. С ее помощью регистрируют электрическую активность головного мозга.
- Компьютерная или магнито-резонансная томография позволяет получить полную картину работы мозга.
Детские болезни нервной системы следует диагностировать и лечить как можно раньше. Только так развитие ребенка будет полноценным. Промедление с началом лечения неврологии у младенцев вызывает серьезные осложнения.
Видео
Читайте также:


