Что такое пороки развития центральной нервной системы
Внутриутробное развитие эмбриона представляет собой четко слаженный процесс, в ходе которого формируется не только внутренние органы малыша, но важный механизм, обеспечивающий нормальное функционирование.

Если беременность сопровождается осложнениями, которые спровоцированы негативным влиянием на организм будущей мамы внешних факторов, у эмбриона появляются пороки развития нервной системы.
Особенность внутриутробных патологий в том, что они имеют врожденный характер, а степень их проявления зависит от того, на каком этапе развития плода они образовались.
Что это такое пороки нервной системы
Пороки нервной системы являются результатом нарушения эмбрионального развития плода, которое возникает при наличии у малыша мультифакториальной наследственности, характеризующаяся одновременным влиянием генетических и внешних факторов.
Степень чувствительности эмбриона к воздействию патогенных факторов напрямую зависит от генотипа – обуславливает тот факт, что представители отдельных народов более уязвимы перед развитием врожденных аномалий. В зависимости от природы происхождения, различают три основные группы факторов, которые негативно влияют на здоровье эмбриона – физические, химические, а также биологические.
Под категорией физических факторов понимают механическую травму матки, которая спровоцировала увеличение внутриматочного давления либо частоту ее сокращений, многоводие. К провоцирующим факторам физического происхождения относят тепловой шок и виды облучения.
Нарушение формирования нервной системы на фоне воздействия химических факторов обусловлено острой нехваткой йода, гипоксией, отравлением опасными ядами. К биологическим факторам относят дефицит либо избыток гормонов и питательных веществ, расстройство гормонального фона, аномальное строение плаценты. Нередко врожденные аномалии у малыша развиваются как результат несовместимости крови его родителей.
В зависимости от того на какой фазе эмбрионального развития возникла аномалия, выделяют четыре типа патологий: гаметопатия, бластопатия, эмбриопатия, фетопатия. Гаметопатия представляет собой поражение родительских зародышевых клеток, что обуславливает развития врожденной аномалии до оплодотворения яйцеклетки.
Бластопатия предполагает поражение нервной системы плода в течение первого месяца беременности, тогда как эмбриопатия проявляется преимущественно в конце первого триместра. Фетопатия развивается во втором триместре, когда эмбрион пребывает на этапе функционального и морфологического формирования внутренних органов и систем.
Причины пороков нервной системы
К причинам развития врожденных пороков нервной системы относят:
![]()
инфицирование будущей мамы вирусными заболеваниями;- нарушение маточно-плацентарного кровообращения, на фоне которого образуется нехватка питательных веществ и витаминов;
- продолжительное воздействие на организм беременной женщины мощной вибрации либо ионизирующей радиации;
- отравление токсическими препаратами.
Предрасполагающим фактором, провоцирующим поражение нервной системы малыша, считаются также невралгические заболевания его мамы, которые возникли на фоне хронического стресса.
Симптомы пороков нервной системы
Клиническая картина врожденной аномалии обуславливается видом патологии и особенностями ее развития.
Аномалия образуется на фоне нарушения мозгового развития и характеризуется патологически маленьким размером черепной коробки. К основным осложнениям, которые сопровождают микроцефалию, относят умственную отсталость, частые воспаления и кровоизлияния в мозге, а также интеллектуальное расстройство.
Диагностика заболевания осуществляется посредством внешнего осмотра: у пациента с диагнозом микроцефалия наблюдается ярко выраженная непропорциональность головы и туловища. В ходе осмотра больного доктор изучает также ротовую полость: о наличии врожденной аномалии свидетельствует узкое небо и крупные зубные единицы.
Водянка мозга, именуемая также гидроцефалией, образуется на фоне чрезмерной выработки ликвора либо нарушения его всасываемости и характеризуется расширением мозговых желудочков и субарахноидальных полостей. В зависимости от формы проявления, выделяют два типа врожденной аномалии:
- Открытая форма предполагает целостную деформацию желудочкового строения мозга, которая характеризуется отсутствием препятствий для тока церебрального вещества. У малыша с открытой формой гидроцефалии сильно увеличивается голова, нарушается двигательная функция, развивается тремор конечностей, атрофируется глазной нерв.
- Закрытая форма образуется как результат спаечного процесса. Клиническая картина предполагает наличие таких признаков, как высокое внутричерепное давление, низкая острота зрения, частые головные боли и рвота, а также бледность кожи.
Вне зависимости от формы аномалии, гидроцефалия сопровождается отсутствием пропорциональности между головой и телом малыша, расстройством когнитивной функции, нарушением трофики тканей, что обуславливает предрасположенность к образованию пролежней.
Заболевание характеризуется не своевременным закрытием швов черепа, что предшествует повышению давления в полости черепной коробки и деформации её анатомического строения.
Причиной возникновения краниостеноза считается расстройство обменного процесса, которое усиливает остеогенез и ускоряет развитие костной ткани. К симптомам аномалии относят высокое внутричерепное давление и сильную головную боль. Еще один признак краниостеноза – расстройство зрительной функции, обусловленное развитием застойного процесса и атрофией местных нервных волокон.
Врожденное заболевание характеризуется отсутствием мозговых полушарий на фоне заполнения полости мозга субарахноидальным веществом. Предрасполагающим фактором считается многоводие – аномалия, предполагающая увеличение объема околоплодной жидкости.
Гидранэнцефалия сопровождается грубыми психическими и моторными отклонениями: у малыша наблюдаются сильные судорожные припадки. Прогноз при данной врожденной болезни неблагоприятный: продолжительность жизни больного ребенка составляет четыре месяца.
Аномалии мозговых сосудов представляют собой аневризмы и патологии анатомического строения венозной системы в целом, а также капилляров. Под аневризмой подразумевают деформацию сосудистых стенок, которые локализуются в головном мозге. Аневризмы артериального характера имеют множественный характер и усугубляются выраженной невралгической симптоматикой. К её основным признакам относят головную боль, которая усиливается на фоне эмоционального либо физического перенапряжения, эпилепсию.
Венозные патологии проявляются в виде развития такой аномалии, как вена Галена, которая характеризуется деформацией мозгового водопровода и предшествует возникновению гидроцефалии. Данное врожденное заболевание сопровождается косоглазием и снижением остроты зрения.
Врожденный порок развивается на фоне аномального формирования нервной трубки, что спровоцировало нарушение работы спинного мозга. Грыжи локализуются преимущественно в области пояснично-крестцового отдела в виде выпячивания нервных корешков, церебральной жидкости, слизистых оболочек за пределы спинного мозга. Кожный покров вокруг крыжи истончен: присутствует высокий риск появления язвенных ранок.
Данный вид грыжи развивается вследствие нарушения формирования черепной коробки, чему предшествовала деформация передней части нервной трубки. Черепно-мозговая грыжа возникает в зоне смыкания швов черепа: кожа, которая покрывает патологическое выпячивание, приобретает ярко-багровый оттенок и поражается пигментацией. Нередко на кожном покрове образуются также язвы, что повышает риск инфицирования мягких тканей и развития ликвореи.
Диагностика врожденных пороков
Основным методом исследования плода принято считать ультразвуковое исследование, которое проводят будущей маме во время беременности не менее трех раз. В ходе диагностики врач определят состояние здоровья беременной девушки и малыша, тщательно изучает строение его внутренних органов и систем, а также оценивает процесс эмбрионального развития.
Еще один важный диагностический метод предполагает исследование крови на предмет выявления альфа-фетопротеина, которое проводится во втором триместре беременности. Если в ходе диагностики врач обнаружил высокое содержание альфа-фетопротеина – это свидетельствует о присутствии отрытого порока нервной системы у эмбриона.
Методом диагностики считается трансцервикальная биопсия, которая предполагает забор из полости матки беременной девушки ворсинчатого хориона. Исследование позволяет определить пол эмбриона, обнаружить аномалию хромосомного ряда и патологии обмена веществ.
Лечение врожденных пороков
Метод лечения порока нервной системы определяется с учетом особенностей его развития и причин возникновения. В зависимости от вида врожденной аномалии, выделяют такие способы лечения:
- хирургическое вмешательство показано малышам, у которых обнаружены черепно-мозговая либо спинномозговая грыжи, краниостеноз, а также сосудистые заболевания;
- медикаментозная терапия посредством противовоспалительных средств и диуретиков, которые снижают давление внутри черепной коробки, применяется при диагнозе гидроцефалия;
- консервативное лечение, предполагающее прием седативных и противосудорожных препаратов, регулярное посещение массажа и выполнение лечебной физкультуры, показано детям, у которых обнаружена микроцефалия.
Гидранэнцефалия предшествует развитию необратимых последствий, которые нарушают работу моторной и когнитивной функций малыша: вылечить врожденную болезнь путем хирургического вмешательства либо медикаментозной терапии невозможно.
Профилактика
Основной мерой профилактики принято считать регулярное медицинское обследование будущей мамы, которая предполагает посещение гинеколога, а также сдачу мочи и крови. Частое исследование биологических жидкостей позволяет отслеживать количественное изменение показателей эстрогена и альфа-фетопротеина и своевременно обнаружить аномалию.
Для снижения риска нарушения внутриутробного развития нервной системы будущей маме показано избегать стрессовых ситуаций, сбалансированно питаться, а также поддерживать двигательную активность посредством пеших прогулок и плаванья. Полезными для беременных девушек являются йога и гимнастика, которые позволяют поддерживать в норме тонус мышц.
Врожденные пороки развития центральной нервной системы наблюдаются сравнительно часто. По нашим наблюдениям, им принадлежит одно из первых мест. Наиболее важными являются:
Anencephalus. При этом врожденном пороке отсутствуют оба полушария головного мозга, а продолговатый и спинной мозг нормально развиты. При таком пороке нет черепного покрова и голова таких новорожденных похожа на голову жабы или кошки. Часто этот порок сочетается с другими врожденными пороками. Дети нежизнеспособны и погибают в первые часы или дни после рождения, но они могут глотать, плачут и реагируют на кожные раздражения.
Microencephalus. Речь идёт о недоразвитии головного мозга с последующей микроцефалией. Черепная часть головы мала, а лицевая - нормально развита. Средняя часть лица несколько выдается вперед. Голова напоминает голову птицы.
Клинические симптомы зависят от степени недоразвития головного мозга. Мышечный тонус конечностей, как правило, повышен, сухожильные рефлексы оживленные, у таких детей нередко наблюдаются судороги. Мочеиспускание и дефекация нормальны. Дети значительно отстают в умственном развитии.
Megalencephalus. Врожденный порок, при котором наблюдается, общее увеличение мозга по форме и величине. Голова такая же, как при гидроцефалии. Дети слабоумные.
Другие аномалии мозга: микрогирия (microgyria) - мозг с малым количеством извилин, агирия - отсутствует извилин. Иногда может отсутствовать мозолистое тело (corpus callosum). Эти аномалии сопровождаются судорогами, олигофренией. Клинически они не разграничиваются.
Encephalocele. Речь идет о выбухании мозга и мозговых оболочек через черепные щели. В зависимости от содержания различают:
Meningocele - выпячивание только мозговых оболочек со спинномозговой жидкостью.
Encehalomeningocele - выбухание мозга и мозговых оболочек.
Encephalocystocele - выбухание мозговой субстанции, оболочек мозга и части мозгового желудочка. Встречается в сочетании со всеми другими формами.
Величина этих эктопий различна - от лесного ореха до небольшой детской головы. Частота этих врожденных пороков - один случай на 4000- 5000 новорожденных детей, а по данным Ширяк - один случай на 15 000 новорожденных. Чаще всего эктопии локализуются в затылочной области, где они достигают значительных размеров, реже у основания носа, между лбом и основанием носа, у внутреннего угла глаза. Они могут располагаться в любом месте по ходу сагиттальной линии черепа. В зависимости от локализации они называются: encephalocele nasoorbitalis, nasofrontal is, sagittalis и др. Они могут быть на ножке или располагаются на широком основании. Кожа над ними иногда совсем нормальная и даже покрыта волосами, а иногда тонкая как пергамент, прозрачная и цианотичная. Около них часто наблюдаются ангиоматозные изменения. Для этих врожденных пороков характерно: 1) расположение между двумя костями; 2) изменение величины при плаче; 3) безболезненность при плаче; 4) пульсации; 5) тенденция к быстрому росту; 6) нередко у детей наблюдаются судороги как следствие сопутствующей гидроцефалии. Небольшие пороки могут протекать совсем бессимптомно, а большие сопровождаются тяжелыми мозговыми явлениями и параличами, приводящими иногда к смерти. Если кожный покров над ними тонкий, может наступить прободение и дополнительное инфицирование, вызывающее гнойный менингит. Прогноз при таком осложнении очень плохой.
Распознавание описанных врожденных пороков не представляет трудности. Они ошибочно могут быть приняты за кефалгематому, при которой также наблюдается флюктуация, но она никогда не выступает за пределы кости, безболезненна, не пульсирует, располагается на широком основании, вокруг нее пальпируется плотный вал (утолщенный периост). При локализации encephalocele у медиального угла глаза следует провести дифференциацию с дермоидной кистой. При дермоидной кисте также определяется костной дефект, но сама киста плотная, безболезненная, не пульсирует, покрыта нормальной толстой кожей. Если мальформация располагается в верхней части носа, около лба, она может быть принята за гемангиому, но гемангиома при надавливании исчезает.
Для диагноза имеет большое значение рентгенологическое исследование, определяющее величину костного дефекта черепа.
Лечение хирургическое. При небольших, хорошо покрытых кожей encephalocele оперативное лечение предпринимают в конце первого года жизни ребенка. При больших, быстро растущих кистообразных опухолях на тонкой ножке, при узком отверстии и тонкой коже в случае опасности прободения и при неудобстве правильного ухода за новорожденным оперативное лечение может быть проведено еще в первые недели после рождения. После таких операций часто развивается вторичная гидроцефалия, приводящая к смерти.
Spina bifida - врожденный порок, при котором существует расщелина дужек одного или нескольких позвонков с выпадением наружу мозговых оболочек и мозгового вещества. Нередко spina bifida сочетается с другими пороками, например, с заячьей губой, и волчьей пастью, врожденными пороками сердца, вывихом тазобедренного сустава и др. По Терновскому этот порок встречается один раз на 3000 новорожденных. Обычная локализация - пояснично-крестцовый отдел позвоночника, реже шейный и грудной отдел. Различают открытые и закрытые формы - spina bifida apperta et occulta.
При открытых формах кожный покров отсутствует. Кожа, мышцы, кость, мозговые оболочки, задняя сторона центрального канала и даже спинной мозг - расщеплены. Центральный канал открыт и из него постоянно вытекает спинномозговая жидкость. Продолжительное вытекание спинномозговой жидкости приводит к истощению и даже к смерти. Кроме того, открытые формы могут стать входными воротами для инфекции с последующими гнойными менингитами и сепсисом.
В зависимости от содержания и здесь различают три формы:
1. Meningocele, при котором выпадают только мозговые оболочки. Чистое менингоцеле встречается приблизительно в 15% случаев. Кистозная опухоль содержит спинномозговую жидкость. Стенка ее образована pia mater и покрыта кожей. Менингоцеле может быть на ножке и на широком основании. Множественные менингоцеле встречаются чрезвычайно редко. Кожа около менингоцеле обычно покрыта густым волосяным покровом. Нервные нарушения отсутствуют.
2. Myelomeningocele - здесь опухоль содержит не только мозговые оболочки, но и мозговое вещество.
3. Myelocystocele - наиболее тяжелая форма, при которой центральный канал открыт и дорсальная часть спинного мозга выступает наружу. Последние две формы сопровождаются парезами и параличами нижних конечностей, паралитическими деформациями, деформациями стоп, расстройствами дефекации и мочеиспускания, выпадением прямой кишки или матки, нарушениями чувствительности, трофическими язвами и др. В большинстве случаев кожа при этих формах совсем тонкая и через нее просвечивается содержимое кистозной опухоли, существует ясно выраженная флюктуация. Практически эти формы почти всегда сопровождаются и гидроцеле.
Диагноз не труден. При пояснично-крестцовой локализации нужно думать и о тератоме. При тератоме отсутствует расщепление позвоночника, но задняя стенка прямой кишки выпячивается. Кожа над тератомами нормальная. Иногда они достигают значительных размеров и могут дать метастазы, поэтому необходимо немедленное оперативное лечение.
Прогноз при открытых и быстро увеличивающихся закрытых формах spina bifida неблагоприятный.
Лечение состоит в наложении сухих стерильных повязок, предохраняющих от травм и инфекций. При чистом менингоцеле показано хирургическое лечение. При разрыве грыжевого мешка или при опасности прободения тонкой стенки его оперативное лечение может быть проведено еще в первые дни после рождения. С операцией не следует спешить при менингоцеле, покрытом нормальной кожей, а также при менингоцеле без ясно выраженных параличей и при отсутствии инконтиненции. В этих случаях оперативное лечение может быть предпринято не ранее конца первого года жизни. В этот период ожидается и меньше осложнений, так как уменьшается опасность ранения нервов. Локализация менингоцеле также имеет значение. После операции нередко развивается гидроцефалия.
Hydrocephalus aresorptivus обусловлена врожденными пороками развития, внутриутробными воспалениями, родовыми травматическими кровоизлияниями, воспалительными сращениями мозговых оболочек. Все это затрудняет отток и резорбцию спинномозговой жидкости, увеличивает давление в желудочках, замедляет скорость продукции спинномозговой жидкости. При этом виде гидроцефалии связь между желудочками и ликворными пространствами спинного мозга не нарушена. В результате тяжелого внутриутробного поражения мозга дегенеративными и воспалительными процессами, травмами мозговая ткань может атрофироваться или отсутствовать (порэнцефалия) и развивается гидроцефалия.
Каждая врожденная гидроцефалия осложняет роды. Клиническими признаками являются прежде всего большие размеры окружности головы, напряженный и выбухающий родничок, широкое расхождение швов, выступающие лобные бугры, малая лицевая часть черепа, расширенные черепные вены, приподнятые кверху брови и пр. Очень характерным симптомом является и феномен "заходящего солнца": глазные яблоки обращены книзу, нижнее веко покрывает радужную оболочку до середины и более. Дети с гидроцефалией обычно апатичны, сосут медленно, нередко вскрикивают, а иногда при сильно увеличенном внутричерепном давлении наблюдаются и судороги. Рефлексы повышены.
Для диагноза важное значение имеет спинномозговая пункция. При гидроцефалии, связанной с препятствием в оттоке, спинномозговая жидкость вытекает очень медленно, каплями, без давления или вообще не вытекает, в то время как при резорбтивной или гиперсекреторной гидроцефалии спинномозговая жидкость вытекает под давлением, струей. Чтобы доказать наличие полной непроходимости в желудочки вводят 1 мл 1 % раствора метиленового синего. Если через 20 мин из спинномозгового канала продолжает вытекать неокрашенная спинномозговая жидкость - диагноз ясен. Для уточнения диагноза используются следующие дополнительные методы исследования: рентгенография черепа (кальцификаты при токсоплазмозе и цитомегалии), исследование глазного дна (застойные папиллы), пункция большого родничка (кровянистый ликвор при субдуральной гематоме), пневмоэнцефалография. Для уточнения диагноза гидроцефалии используются также транслюминация, а для определения ширины желудочков эхоэнцефалография. В последнее время используют компьютер для определения размера гидроцефалии и опухоли, локализации локального отека и пр.
В дифференциально-диагностическом отношении следует иметь в виду мегацефалию у недоношенных детей, внутричерепные опухоли, субдуральные гематомы, абсцессы мозга.
Лечение. При гидроцефалии, обусловленной препятствием в оттоке спинномозговой жидкости, люмбальная пункия временно облегчает состояние. Пункция желудочков с эвакуацией 30-50 мл спинномозговой жидкости и более также приносит облегчение. Наиболее целесообразно как можно раньше передать лечение таких детей в руки нейрохирурга. При коммуницирующей гидроцефалии прибегают к электрокоагуляции plexus chorioideus. Лечение дарапримом и супроналом при гидроцефалии, обусловленной токсоплазмозом почти безрезультатно.
Spina bifida occulta. Эта аномалия сопровождается расщеплением дужек позвонков, но без выпячивания опухоли наружу. Наиболее характерная локализация - пояснично-крестцовая область. На этом месте кожа утолщена, покрыта густым волосяным покровом, западает в виде ямочки и окружена плоскими родимыми пятнами. Этот врожденный порок иногда сопровождается деформацией конечностей. Клинически проявляется незначительными парезами нижних конечностей, а позднее слабостью сфинктеров с ночным недержанием мочи.
Ранее аномалии развития ЦНС представляли интерес только для невропатологов, а не для клиницистов. Новые концепции тератогенеза, разработанные в области экспериментальной эмбриологии, исследования на животных и новые методики за последние два десятилетия привлекли интерес и других специалистов в области неврологии. С появлением КТ, затем МРТ появилась возможность прижизненной диагностики многих мальформаций, представляющих интерес для клиницистов (Peter и Fieggen, 1999). Ранняя диагностика имеет практическое значение, так как это способствует точному прогнозированию, а при наследуемых аномалиях и генетической консультации.
Развитие методов пренатальной диагностики аномалий развития плода совпало с либеризацией отношения к абортам, разрешающим прерывание беременности при заболевании плода. В этой связи возник ряд этических и практических проблем с иной перспективой оценки врожденных дефектов мозга. Стали доступны новые методы диагноза префертилизации/преимплантации. Дальнейшие успехи в нейробиологии развития нервной системы позволят нам не только лучше понять фундаментальные проблемы развития мозга млекопитающих, особенно человека, но и наметить перспективы для профилактики, а возможно, и лечения хотя бы некоторых дефектов формирования нервной системы (см. Caviness et al., 2003, Rakic и Zecevik, 2003). Подробное описание возможных пороков развития ЦНС, их причины и патологию можно найти в монографии Harding и Сорр (1997).
Формирование мозга представляет собой фантастически сложный процесс, так что нетрудно осознать возможность его нарушения на любой стадии под влиянием самых разных факторов.
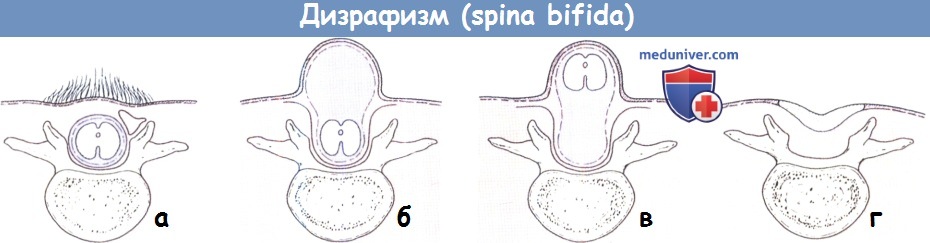
Дизрафизм (spina bifida):
(а) Скрытая форма, (б) Менингоцеле,
(в) Миеломенингоцеле, (д) Открытое миеломенингоцеле.
Врожденные пороки развития — одна из самых распространенных проблем детской неврологии. Исходя из статистических данных, 25% оплодотворенных яйцеклеток имеют расстройства развития ЦНС и эти нарушения приводят к высокому проценту смертности плодов (Williams и Caviness, 1984). В постнатальном периоде 40% смертей в первый год жизни расцениваются как связанные с пороками развития ЦНС (Evrard et al., 1984). Skjaerven et al. (1999) указывают 20% смертности при мальформациях ЦНС для Норвегии; в основном это были дети до двух лет, однако самый высокий уровень отмечен среди детей 12-14 лет.
Помимо этого, недавние исследования показали, что большая часть основных неврологических проблем, таких как церебральный паралич, значительно чаще имеют пренатальное, чем постнатальное происхождение (Volpe, 2001), а существенная доля пренатальных нарушений определяется аномалиями развития. Более того, пренатальные аномалии нередко являются причинами перинатальных проблем (Freeman и Nelson, 1988), традиционно приписываемых к родовой травме или асфиксии.
Этиология врожденных пороков развития в большинстве случаев остается неясной. В целом принято считать, что для определения возникающего в итоге порока развития важнее время воздействия повреждающего фактора, а не его природа, и что действие того же вредного фактора в разные периоды вызывает разные виды пороков развития. Однако некоторые тератогенные факторы вызывают определенные формы аномалий, что показывает действие алкоголя или некоторых противоэпилептических препаратов на ЦНС. Так, вальпроат натрия способен вызывать патологическое закрытие нервной трубки (Lindhout и Schmidt, 1986), что не имеет отношения к другим антиконвульсантам, хотя подобные подозрения присутствуют и для карбамазепина (Rosa, 1991).
Врожденные аномалии развития могут быть результатом экологических причин инфекционной, токсичной (Bingol et al., 1987) или физической (например, рентгеновское излучение) природы; к этой группе относится примерно 5% пороков. Ретиноевая кислота (Lammer et al., 1985), другие лекарственные препараты, включая противоэпилептические средства (Dodson, 1989), толуоловая энцефалопатия (Hersh et al., 1985) и фетальный алкогольный синдром (Hoyme et al., 2005, Autti-Ramo et al., 2006) являются хорошо изученными примерами.
По мере развития генетики возросла роль характеристики генетических факторов в развитии мальформаций. Распространенные аномалии развития редко являются моногенными, хотя применение новых диагностических методов повышает процент случаев с малыми хромосомными аномалиям, таких как микроделеции, особенно субтеломерные перестройки (Shapira et al., 1997). Причиной могут быть хромосомные аберрации и рост мутаций генов. За последние годы, однако, выявлена связь многих пороков развития ЦНС с мутациями одиночных генов. Кроме того, некоторые мальформации, такие как заячья губа, волчья пасть и дефекты конечностей, наиболее распространены среди потомства женщин с такими же пороками, но не следуют менделеевским соотношениям (Skjaerven et al., 1999).
Полигенное наследование, учитывая многофакторную этиологию с взаимодействием экологических и генетических факторов, может быть причиной 20% случаев, тогда как хорошо изученные природные тератогены играют только небольшую роль (3,5%), даже при том, что их перечень постоянно расширяется.
Примерно для 60% мальформаций ЦНС этиология неизвестна (Cordero, 1994).
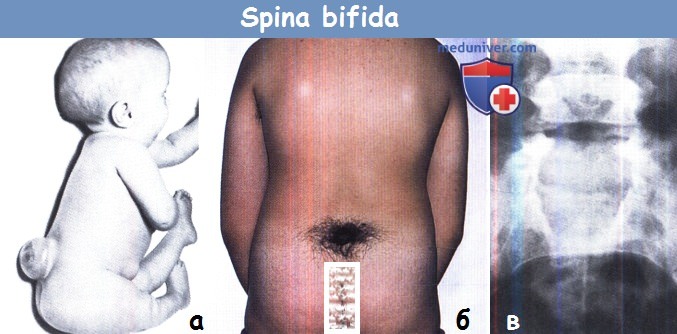
Spina bifida:
(а) Ребенок с миеломенингоцеле.
(б) Пучок волос в области пояснично-крестцового сочленения.
На рентгенограмме в данном случае определяется крестцовый дефект (в).
Механизм пороков развития до сих пор плохо изучен, несмотря на заметный прогресс в этой области (Evrard et al., 1989, Walshe, 1995, Sarnat и Flores-Sarnat, 2001a, Barth, 2003b). Как уже упоминалось, есть три основные возможности:
2) основной проект нормальный, но инструкции выполнены некорректно из-за традуктивных и посттрадуктивных расстройств, внешнего вмешательства в процесс развития или случайных несчастных случаев в сложной цепи событий, ведущих к формированию нормальной ЦНС;
3) основной проект нормального развития изменен вторично с последующим восстановлением, приводящим к значительным морфологическим изменениям в ЦНС. Такие изменения сложно отличить морфологически от первичных пороков развития.
Предположение вероятной даты возникновения мальформации позволяет выделить две широкие группы: 1) возникающие в течение первых пяти месяцев беременности во время основных этапов морфогенеза (разделение конечного мозга на мозговые пузыри или закрытие нервной трубки) и затрагивающие органогенез и гистогенез, например, пролиферацию и миграцию нейронов, приводя к дефектам кортикогенеза; 2) мальформации, которые возникают в течение поздних месяцев гестации, когда все главные церебральные компоненты сформированы и находятся на стадии созревания. Большинство этих мальформаций вторичны, являясь результатом деструктивных процессов, таких как ишемия или инфекции (Larroche, 1986). Хотя небольшие первичные врожденные мальформации все же возможны при поздней миграции, нарушениях стратификации и синаптогенеза (Sarnat, 1987).
Периферические мальформации обычно сопровождают патологию ЦНС. К примеру, часто встречается сочетание с пороками развития сердца и 7% детей с врожденными заболеваниями сердечно-сосудистой системы имеют мальформации ЦНС. Даже хорошо видимые сочетания пороков, некоторые периферические и висцеральные аномалии склонны к сосуществованию, в то время как другие ассоциации встречаются редко (Natowicz et al., 1988). Так, дефекты нервной трубки не связаны с аномалиями конского хвоста и чаще встречаются со spina bifida, чем с анэнцефалией или цефалоцеле. Также существует связь между мальформациями ЦНС и более общими нарушениями развития, патологией, встречающейся в 2,5 раза чаще у пациентов с замедленным внутриутробным развитием в сравнении с общей популяцией (Khoury et al., 1988).
- Вернуться в оглавление раздела "Неврология."
Редактор: Искандер Милевски. Дата публикации: 27.11.2018
Читайте также:



