Диск зрительного нерва у младенцев
Асимметрия присуща не только человеческому телу, но и лицу. Убедиться в этом легко, достаточно разрезать пополам фотоснимок и провести сравнительный анализ, вы получите два разных кадра. Из-за подобной особенности людям часто кажется, что у них глаза отличаются по размеру. Эту проблему легко решить с помощью грамотного макияжа. Однако асимметрия из милой особенности превращается в головную боль, если она является симптом болезни. С проблемой часто сталкиваются родители грудничков, что становится поводом для беспокойства. Чтобы не впадать в панику, стоит знать, почему у грудничка один глазик меньше другого и какие специалисты помогут разобраться с патологией.
Причины разного размера глаз у новорожденных младенцев
Практически все малыши появляются на свет с неправильной формой черепа, в процессе развития и роста кости встают на место и голова приобретает стандартные очертания. Иначе обстоит дело с ярко выраженной асимметрией, изначально определить причину дефекта должен ортопед, который проводит осмотр крохи в первые минуты жизни.
Существует несколько причин, почему у новорожденного один глаз больше другого.
После появления на свет у новорожденного младенца в течение нескольких дней сохраняется отечность, главным симптомом которой является уменьшение размера глазок. Спустя некоторое время, проблема исчезает и не требует медицинского вмешательства.
Если от асимметрии страдал отец или мать малыша (или даже дальние родственники), то высок риск, что патология передастся по наследству.
| Если обнаружили у ребенка отклонение, незамедлительно обратитесь к педиатру для прохождения полного медицинского осмотра. Потребуется сделать УЗИ головного мозга и сдать кровь на анализ. |
В процессе появления на свет новой жизни часто повреждаются лицевые мышцы или головной мозг. В этом случае помимо асимметрии глаз наблюдаются такие симптомы, как частое срыгивание или даже паралич.
Чаще всего причинами родовых травм становятся неумелые действия врачей-акушеров или узкий таз роженицы.
Проблема возникает в процессе родов или развивается в утробе матери. Заметить патологию просто: тело грудничка сгибается в одну сторону. Заболевание вызывает атрофию лицевых и шейных мышц, проявляется через две-три недели после рождения крохи. Чаще всего недуг поражает правое око.
Патология возникает в процессе прохождения малыша по родовым путям, на месте мышечной ткани образовывается рубец, удерживающий головку в определенном положении.
Главное, вовремя начать терапию, в противном случае искривленные мышцы зафиксируются в этом состоянии, исправить недостаток будет проблематично.
Вернуться к оглавлению
Недуг характеризуется утяжелением одного из век, поэтому пораженное око визуально выглядит меньше здорового. Птоз бывает врожденным или приобретенным. Часто симптомы болезни отмечают только спустя несколько дней после появления крохи на свет.
При этом на больном глазу разглаживается складка верхнего века, и оно зрительно выглядит немного выше по отношению к здоровому. Птоз провоцирует развитие серьезных заболеваний, по истечении определенного промежутка времени веко может полностью закрыть глаз, что приведет к нарушениям в развитии зрительной функции и астигматизму.
Подробнее о птозе вы узнаете, посмотрев видео
Виды болезни
Нистагм у новорожденных делится на несколько видов.
В зависимости от направления движений глазного яблока, нистагм у новорожденных бывает:
- горизонтальным;
- вертикальным;
- с диагональным вращением глаз;
- стремительным — когда глаз вращается на встречное направление.
Важно! Чаще у новорожденных наблюдается горизонтальное вращение глазных яблок. Такой нистагм проявляется в круговых движениях глаз. Именно этот вид недуга распознают на ранних этапах патологии.
У новорожденных с первых недель жизни горизонтальный нистагм наиболее заметен и лучше всего поддается излечению.
Фото 1. Схематичное изображение глаз при горизонтальном нистагме. Стрелками указаны направления глазных движений.
Вертикальные изменения — одна из наиболее редких форм заболевания. Характеризуется движениями зрительных органов вертикально с разной степенью колебания.
Диагональное вращение глаз провоцирует частое головокружение и сильную тошноту. Это редкая форма болезни, чаще возникает по причине наследственности.
- Спонтанная форма нистагма (установочная).
Проявляется у детей при отведении взгляда, при крайнем положении глазного яблока. Эту форму заболевания иногда сложно распознать в связи с отсутствием дополнительной симптоматики. Колебания глазного яблока практически незаметны для окружающих.
- Форма ассоциированного нистагма (когда глаза двигаются одинаково) и диссоциированное вращение — когда глазные яблоки двигаются в разных направлениях.
- При вестибулярной разновидности движение зрительных органов нарушено из-за поражения мозга и той его части, которая отвечает за импульсы. Аномалии внутреннего уха также становятся серьезной причиной развития недуга.
- Травмы, опухоли, отклонения различных частей мозга вызывают центральный нистагм.
Ориентируясь на результаты обследования и выявленную форму недуга, врач назначает определенную терапию. Такое заболевание глаз, как нистагм у малышей излечимо и поправимо. Если же недуг возник по причине поражения ЦНС или отдельных частей мозга, лечение не даст положительных результатов, а поможет только ненадолго устранить некоторые симптомы.
Причина асимметрии у подростка
Разные размеры глаз у детей чаще всего сигнализируют о серьезных проблемах со здоровьем. Если у ребёнка один глаз больше другого, возможные причины отклонения:
- Болезнь почек, в организме происходит нарушение оттока жидкости из тканей. В результате сбоя образуется отечность, которая провоцирует дополнительные проблемы со здоровьем;
- Получение серьезной травмы в бытовых условиях или во время спортивных занятий;
- Занесение инфекции в глаза;
- Сбой в работе головного мозга.
| Помните, что любое отклонение от нормы индивидуально для каждого ребёнка. Поставить верный диагноз и назначить лечение может только доктор. |
Посетить педиатра необходимо в следующих ситуациях:
- Здоровый подросток неожиданно жалуется на проблемы со зрением;
- Помимо асимметрии ока у ребенка появляются такие симптомы, как зуд или жжение;
- Глаза сильно отличаются по размеру или один из них вовсе не открывается.
Только комплексное обследование сможет дать ответ на вопрос, что стало причиной возникновения патологии. Вернуться к оглавлению
Как делать промывания?
При промывании тампоном делают движение от наружного края глаза к внутреннему.
Аптечный раствор фурацилина применять нельзя. В его составе есть спирт. Использовать его на слизистой категорически запрещено.
Методы лечения асимметрии глаз
Существует несколько процедур, эффективно борющихся с недостатком:
Если причиной асимметрии стал птоз, доктора используют следующие методики избавления от патологии:
- Консервативное лечение, применяется гальванотерапия и УВЧ. Врачи советуют проводить фиксацию больного века с помощью лейкопластыря. Если от процедур нет эффекта, без вмешательства хирурга не обойтись;
- Операция. Чаще всего применяется эта методика, поскольку она дает результат за короткий срок. Проводить хирургическое вмешательство необходимо как можно раньше, чтобы избежать осложнений. Оптимальный возраст для операции – четыре или пять лет, когда у малыша полностью сформирована ткань века. В этом случае риск возникновения косметических дефектов после лечения сведен к минимуму.
Глаза разного размера у грудного ребенка являются симптомом отклонений в развитии или признаком заболевания. Чтобы вовремя диагностировать проблему периодически посещайте врачей.
Грудничок должен проходить обследование у офтальмолога каждые три месяца первого года жизни. Если дефект проявился сразу после рождения малыша, незамедлительно обратитесь за помощью к специалистам.
Что могут сделать родители
Во-первых, обратите внимание на размер глазных яблок вашего ребенка. Глаза в норме имеют практически одинаковый размер, они не должны быть слишком увеличены или уменьшены. Если глазные яблоки ребенка в возрасте одного месяца слегка навыкате и увеличены, это сигнал к срочной консультации офтальмолога.
Предлагаем ознакомиться Цветные линзы корректирующие зрение
Во-вторых, посмотрите на зрачки ребенка. В норме форма зрачков круглая, оба зрачка равны в диаметре, сужаются под действием света. Если при осмотре зрачков вы не уверены в своих выводах, это также повод внепланово обратиться к офтальмологу.
Обратите внимание на цвет глаз. Обычно оба глаза имеют одинаковый цвет, он станет окончательным примерно к трехмесячному возрасту.
Проследите, способен ли ваш ребенок фиксировать взгляд на каком-либо близко расположенном предмете (начиная с двухмесячного возраста), может ли он активно следить за движущимся предметом (с третьего месяца жизни). В возрасте полгода или чуть старше ребенок способен различать несложные фигуры, в год он уже видит рисунки.
Какой доктор занимается лечением асимметрии?
Если проблема отмечена у новорожденного младенца, его осматривает педиатр, который далее назначает консультацию у специалиста узкой направленности.
Помните, что незначительные отличия в размере глаз – это норма, но если асимметрия беспокоит или вызывает дискомфортные ощущения, стоит обратиться за помощью к врачу. Вернуться к оглавлению
Симптомы
Нистагм у новорожденных проявляется после первого месяца жизни.
В возрасте 3 месяцев врач, как правило, ставит диагноз и назначает лечение.
Патологию сопровождают следующие симптомы:
- сильная светочувствительность;
- слегка бегающие глаза;
- плохая координация в пространстве;
- подергивание глаз.
Внимание! Только врач способен отличить норму от патологии. Родителям ставить диагноз своему ребенку не следует.

Глаз новорожденного ребенка значительно отличается от глаза взрослого человека по своим размерам, массе и зрительным функциям.
Совершенствование зрительных функций у новорожденного до уровня взрослого человека происходит в течение первых 2 лет жизни.
У новорожденного ребенка все отделы зрительной системы в анатомическом и гистологическом отношении характеризуются незрелостью и несовершенством своих структур. Они сформированы только в общих чертах. Затем в постнатальном периоде приобретают дальнейшее свое развитие — структурное и функциональное.
Сетчатка к моменту рождения ребенка в структурном отношении развита в общем хорошо. Однако два ее отдела еще сохраняют зародышевый характер. Это область центральной ямки — зона наиболее ценная в функциональном отношении — и периферическая часть сетчатки вблизи ее зубчатого края — зона малоценная в функциональном отношении.
У новорожденного в области центральной ямки находятся слой фоторецепторов, наружный зернистый слой (как и в сетчатке взрослого), внутренний зернистый слой и слой ганглиозных клеток. В постнатальном периоде края центральной ямки сетчатки утолщаются, образуя вокруг нее концентрически приподнятый край в виде валика. Наружный зернистый слой у новорожденного состоит из одного пласта ядер.
У новорожденного колбочек в центральной ямке еще мало. Колбочки, находящиеся в области желтого пятна, дифференцированы в анатомическом отношении значительно лучше, чем в центральной ямке. Структурное созревание сетчатки в области центральной ямки происходит у новорожденного в течение 4—6 мес.
Сетчатка отграничена от стекловидного тела внутренней пограничной мембраной.
Хориоидея (задний отдел сосудистой оболочки) прилежит к склере. Между склерой и хориоидеей расположено супрахориоидальное пространство, в котором происходит отток внутриглазной жидкости. Это пространство появляется в первые месяцы жизни новорожденного и окончательно формируется только к шестимесячному возрасту. В хориоидее наиболее густая сосудистая сеть имеется в центральной (макулярной) области сетчатки. Интенсивное прохождение крови через хориоидею осуществляет необходимое кислородное обеспечение и питание пигментного эпителия и фоторецепторов сетчатки, в которых происходят основные фотохимические процессы в результате воздействия света. В первые месяцы жизни у ребенка происходит рост и развитие зрительного нерва. Диаметр ретробульбарного отдела зрительного нерва здорового ребенка в возрасте 2—3 мес составляет 2,53 мм, а в 4—5 лет — 3,34 мм.
Диск зрительного нерва у новорожденных нормальных младенцев равен 0,8 мм в диаметре (у взрослых — до 2 мм в диаметре). У младенцев цвет диска сероватый, контуры диска нечеткие. С возрастом; к 7—10 годам, диск приобретает более четкие контуры, границы и розовый цвет. Воронкообразное углубление на диске очень слабо выражено. С ростом ребенка, к 7-летнему возрасту, происходит его углубление (физиологическая экскавация).
Васкуляризация дисков зрительных нервов у новорожденных недостаточна. Это обусловливает бледность дисков зрительных нервов как временное явление. Это нормальное явление, и его никак нельзя трактовать как признак атрофии зрительного нерва. В дальнейшем, с ростом и развитием глазного яблока у младенца, размеры диска зрительного нерва, его васкуляризация и цвет становятся обычными.
В течение первых 2 мес у новорожденного в основном заканчивается развитие глазодвигательных черепных нервов, что обеспечивает синхронную координацию движений обоих глаз.
При офтальмоскопии у новорожденного общий фон глазного дна имеет некоторый альбинотический характер. Оно слабо пигментировано за исключением зоны, примыкающей к границам зрительного нерва. Рефлексы вокруг желтого пятна, характерные для более позднего периода развития, у новорожденных кажутся значительно расширенными. В возрасте 2 лет глазное дно уже достаточно пигментировано. Диски зрительных нервов имеют уже не сероватый, а выраженный розовый оттенок.
- 1 — быструю — от момента рождения до 6 мес;
- 2 — медленную — от 6-месячного возраста до пубертатного периода.
Атрофия зрительного нерва – патологический дистрофический процесс, характеризуется отмиранием всех или части волокон. Зрительный нерв выполняет проводящую функцию, передает информацию, полученную с сетчатки, в виде импульсов на зрительный анализатор в головном мозге.

При атрофии волокон происходит нарушение в проводимости импульсов: меняется цвето- и световосприятие, нарушается динамика восприятия картинки, полученная информация передается в искаженном виде и т.д. Частичная атрофия предусматривает возможность лечения, полная – приводит к слепоте.
Раньше даже частичная атрофия являлась неизлечимой и подразумевала инвалидность. Сегодня лечение на начальных стадиях, когда появляются только первые симптомы болезни, стало возможным.
Лечить заболевание на поздних стадиях не имеет смысла, поскольку восстановление всех первоначальных функций невозможно ввиду анатомических особенностей глаза, а последствия дистрофических процессов нельзя устранить.
Данная патология у детей считается редким заболеванием, типичным для больных определенных возрастных категорий. Отмечено отсутствие прямой зависимости между возрастом больного и наличием заболевания. Сегодня от болезней, характерных для пенсионного и предпенсионного возраста, страдают совсем молодые люди, в том числе дети, ведущие здоровый образ жизни.
И если ранее болезнь можно было диагностировать только у взрослых людей, то сегодня ее определяют у детей (даже новорожденных), поэтому предугадать этиологию и патогенез часто бывает затруднительным. Почему появляется атрофия, какие существуют разновидности заболевания, какое на сегодняшний день выбирают лечение?
Причины
Причины, из-за которых возникает заболевание могут быть следующими:
- наследственность и наличие врожденной патологии;
- наличие патологических процессов в сетчатке глаза – дистрофия, механическая травма, воспаление, застой или отек;
- причины также могут скрываться в патологиях нервной системы при поражении ЦНС. Сюда можно отнести энцефалит, менингит, сильные интоксикации, различные виды опухолей, травмы черепа или абсцессы;
- часто наблюдаются и менее значимые причины – наличие повышенного давления, авитаминоз, недостаток питательных веществ вследствие голодания, чрезмерные нагрузки;
- атрофия нерва у детей может появиться при наличии такой причины, как патология периферических и центральных артерий сетчатки.
Атрофия глаза у детей может появиться в случае негативной наследственности и врожденных патологиях или при нарушениях в питании нерва.
Разновидности
Атрофия может быть полной, либо частичной, первичной и вторичной, глаукоматозной, нисходящей. В отдельную категорию выделяют оптическую нейропатию Лебера.
При полной атрофии у человека пропадают все зрительные функции, изменения диска нерва характеризуются бледностью, белым или сероватым цветом, суженными сосудами глазного дна.

Частичная атрофия зрительного нерва (ЧАЗН) наносит меньшие поражения зрительных функций, а изменения диска нерва отличаются меньшей бледностью. Так, в случае атрофии папилломакулярного пучка, диски нерва деколорированы только в височной области.
Первичная форма атрофии может возникнуть вследствие сифилиса или болезней спинного мозга. Диски зрительных нервов отличаются резкостью границ и сильной бледностью. Дисфункция быстро развивается, наблюдается концентрическое сужение поля зрения.
При вторичной атрофии видны белые диски зрительных нервов с расширенными венами и нечеткими границами. Подобные атрофии относятся к вторичным ввиду возникновения в качестве следствия другого патологического процесса (к примеру, неврита или застоя).
Выделяют глаукоматозную атрофию – диски нервов сильно бледнеют, образовываются экскавации (ямки), которые изначально локализуются на центральных и височных отделах. Изменения диска нерва при глаукоматозной атрофии характеризуется серостью цвета ввиду особенностей поражения глиальных тканей.
Нисходящая атрофия образуется в интрабульбарной части и спускается на диск. При таких изменениях диска, заболевание распространяется по типу первичной атрофии. После первичного поражения клеток ганглия может возникнуть восходящая атрофия, при которой изменения диска характеризуется невыраженным, восковидным цветом, а количество сосудов значительно уменьшено (характерный симптом Кестенбаума).
В единичных случаях возможно поражение обоих глаз, но встречается такое крайне редко ввиду принятия своевременных мер по лечению ребенка.
Отдельно медики выделяют наследственную оптическую нейропатию Лебера или просто атрофию нерва Лебера. Отметим, что оптическая нейропатия Лебера характеризуется изменениями в ганглионарных клетках сетчатки. Клиника и симптоматическая картина заболевания такая же, как при обычной атрофии.
Болезнь Лебера передается только по материнской линии, поражает преимущественно детей мужского пола.
Врожденной атрофии зрительного нерва, как таковой, не существует, если брать во внимание типичные офтальмоскопические исследования. Характеристика в большей мере позволяет не определить особенность заболевания, а выставить его возрастной критерий.
Симптомы
Каждая форма атрофии проявляет свои характерные симптомы, которые создают клиническую картину. Однако заболеванию характерны общие симптомы:
- Падает острота зрения. Подобные симптомы встречаются у всех детей с атрофией. Изначально у ребенка наблюдается ухудшение видимости, после этого появляются и другие симптомы – нарушенное цветовосприятие, уменьшение резкости изображения и т.д.
- Сужение поля зрения. Возникает на поздних стадиях, когда предыдущие симптомы существуют длительное время. Ребенок не может осмотреть все целиком, для этого он поворачивает голову.
- Болезненные ощущения в глазу. Симптомы боли характерны даже на самых ранних стадиях, особенно при сужении поля зрения.
- Появление пятен перед глазами. Симптомы появляются на поздних стадиях – в поле зрения возникают черные круги, перекрывающие целостную картинку.

Лечение
Лечение атрофии зрительного нерва на любой стадии представляет большую сложность для врачей. Вылечить атрофированные волокна невозможно, но необходимо вылечить оставшиеся, чтобы болезнь перестала прогрессировать. Если не применять своевременное лечение, то можно полностью лишиться зрения и получить инвалидность.
Лечение нерва глаза характеризуется локализацией и устранением первопричин, которые вызвали болезнь у ребенка. В случае, если болезнь не успела развиться, лечение может занять 3-8 недель, в зависимости от субъективных особенностей организма.
Лечение и восстановление функций глаза может занять и куда более длительное время, особенно в тех случаях, когда заболевание было запущено.
Операция применяется не во всех случаях, только когда болезнь невозможно вылечить другими способами. И даже в таких случаях может назначаться не операция, а лазерное лечение. В остальных случаях лечение глаза предусматривает:
- магнитостимуляция и электростимуляция;
- лечение с помощью сосудорасширяющих препаратов;
- лечение, направленное на стимулирование положительных изменений в нервной ткани глаза;
- методы лечения, направленные на улучшение обмена веществ.
Лечение назначается индивидуальное в каждом конкретном случае. Так, при атрофии Лебера противопоказано использование витаминных комплексов, а используются специальные препараты и фототерапия. Более усложнено лечение обоих глаз. В таком случае ребенку необходимо специальное лечение, которое может предоставить только опытная клиника.
Сейчас на статью оставлено число отзывов: 57 , средняя оценка: 4,11 из 5
У детей патология зрительного нерва развивается в один из трех основных периодов:
1. Пренатальный: обычно возникает порок развития, например колобома или гипоплазия зрительного нерва, но если патологические изменения развиваются на более поздних сроках гестации, возникает атрофия зрительного нерва.
2. Перинатальный: пороки развития, сопутствующие атрофии зрительного нерва: в некоторых случаях вследствие потери нейронов в различные периоды развития наблюдаются аномалии развития диска и атрофии зрительного нерва, пример приведен на рисунках ниже.
3. Постнатальный: развитие атрофии зрительного нерва.
Следовательно, атрофия зрительного нерва у детей может развиваться вследствие поражения в позднем пренатальном, перинатальном и постнатальном периодах. При атрофии зрительного нерва у маленьких детей патогномоничные проявления, связанные собственно с атрофией зрительного нерва, отсутствуют. Заболевание проявляется или общими нарушениями поведения, связанными с ухудшением зрения, с нистагмом или без него, или же симптоматикой сопутствующих заболеваний, например болями, головной болью или неврологическими нарушениями.
а) Причины атрофии зрительного нерва у ребенка. Не всегда возможно установить причину заболевания; в различных исследовательских центрах данные об этиологии значительно варьируют. В специализированных центрах наблюдаются случаи, связанные с неврологической, нейрохирургической патологией или метаболическими расстройствами, тогда как в центрах, изучающих нарушения развития, в основном встречаются случаи церебрального паралича. Определение реальной заболеваемости затруднено.
При наличии в анамнезе пре- или перинатальной патологии, весьма вероятно, что именно она и является причиной атрофии зрительного нерва, особенно при перенесенной тяжелой гипоксии. Следует с осторожностью относить атрофию зрительного нерва на счет легкого перинатального инсульта. Атрофия зрительного нерва редко развивается вследствие перинатальной патологии, не связанной с другим тяжелым поражением центральной нервной системы.
В постнатальном периоде атрофия зрительного нерва указывает на локализацию поражения кпереди от наружного коленчатого тела; транссинаптическая дегенерация при локализации поражения проксимальнее наружного коленчатого тела развивается редко. Если атрофия зрительного нерва строго определенно односторонняя, поражение локализуется спереди от хиазмы; если атрофия двусторонняя, то либо имеется двустороннее поражение, либо патологический процесс локализуется позади хиазмы.
Постнатальные причины атрофии зрительного нерва включают в себя наследственные нейрооптикопатии и метаболические расстройства. Большинство фоновых метаболических дефектов возникают еще до рождения, но многие из них манифестируют позже в течение жизни — а в случае с наследственной нейрооптикопатией Leber, много лет спустя. У детей с лактацидозом (т.е. болезнью Leigh, митохондриальной цитопатией, недостаточностью пируват-декарбоксилазы, цитохром-оксидазы, и т. п.) отмечается высокая частота атрофии зрительного нерва, иногда тяжелой, развивающейся в различном возрасте.
Постнатальные причины включают в себя опухоли, прорастающие или сдавливающие зрительные пути. Атрофия зрительного нерва также может развиваться при гидроцефалии, но она редко бывает изолированным первым проявлением заболевания.
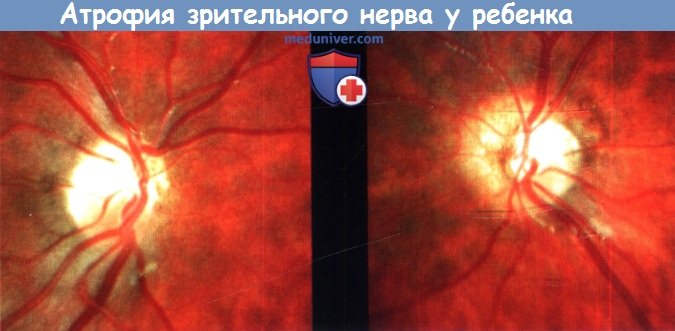
У этого ребенка с септо-оптической дисплазией заболевание манифестировало нистагмом в возрасте семи месяцев.
В возрасте 2,5 лет он перенес жизнеугрожающий приступ, после которого родители отметили значительное ухудшение зрения.
Отмечается выраженная гипоплазия и бледность дисков зрительного нерва за исключением височных сегментов, где могут сохраниться функционирующие аксоны.
В нижних частях сохраняются остаточные нервные волокна, заметные примерно в 1/2 диаметра диска от диска зрительного нерва (ДЗН).
б) Анамнез и осмотр при атрофии зрительного нерва у ребенка. Сбор наследственного анамнеза и осмотр родителей и сиблингов имеет огромное значение и может дать указания на диагноз. Уточняется течение беременности и родов, и то, как возникли или были замечены имеющиеся нарушения. Многие наблюдательные родители делают достоверные наблюдения относительно зрительных функций и даже состояния зрачков, наличия нистагма, косоглазия или структурных аномалий глаз.
Младенцев лучше всего наблюдать во время кормления или сна, поэтому попросите родителей приносить младенца в клинику голодным и взять с собой бутылочку со смесью или подготовиться к кормлению грудью во время наиболее важной части осмотра. Сначала оценивается зрительное поведение и выполняются количественные тесты, например тесты на форсированное зрительное предпочтение; после кормления ребенок, вероятно, легче перенесет более инвазивные исследования, например осмотр с применением векорасширителя и т. п. Во время визита следует обращать внимание на общее развитие ребенка и возможные признаки аномалий развития.
Может потребоваться более глубокое общее обследование ребенка. Даже у детей с очевидно изолированной атрофией зрительного нерва, например, вследствие мутаций ОРА1 или доминантной атрофией зрительного нерва, может развиваться тяжелая системная патология. В некоторых случаях, когда требуется более тщательное клиническое обследование, применяется общая анестезия. Выполните и прямую, и непрямую офтальмоскопию. При меньшем, чем в норме, количестве сосудов на поверхности, диск выглядит бледным; полезно исследовать пораженный диск зрительного нерва и также внимательно осмотреть диск и перипапиллярный слой нервных волокон парного глаза.
На внешне сохранном глазу могут выявляться указывающие на диагноз изменения, не замеченные на уже пораженном глазу.
Вялые реакции зрачков на свет или наличие относительного афферентного зрачкового дефекта, могут указывать на поражение зрительного пути, его латерализацию (справа или слева) и локализацию. Нарушения цветовосприятия, особенно его асимметрия, или данные о развитии цветаномалий, или наличие специфических дефектов (таких как сине/желтая тританопия при доминантной атрофии зрительного нерва), могут быть важнейшими диагностическими признаками.
Периметрия, даже с применением конфронтационных методик (например по Donders, но все же у детей постарше предпочтительнее методики стандартной периметрии), позволяет получить важнейшую диагностическую информацию и помогает опекунам и преподавателям лучше понять индивидуальные проблемы ребенка.
в) Дополнительные методы исследования. Для исключения заболеваний сетчатки показана электроретинография. Тесное взаимодействие между офтальмологом и электрофизиологом поможет последнему подобрать оптимальный протокол исследования. Например, если дифференциальный диагноз включает в себя болезнь Stargardt, изменения могут быть выявлены только при паттерн-ЭРГ.
Электрофизиолог должен знать предположительный диагноз, чтобы выполнить необходимое исследование. При заболеваниях зрительного нерва могут оказаться информативными методы построения изображения глазного дна. КТ и особенно МРТ показаны при обследовании большинства, но не всех, пациентов с атрофией зрительного нерва. У пациентов с клинической картиной, соответствующей диагнозу доминантной атрофии зрительного нерва и имеющих больного родственника или у больных с диагностированной молекулярными методами наследственной нейрооптикопатией Leber, лучевые методы исследования обычно неинформативны. При необходимости применения анестезии, даже выполнение МРТ связано с риском.
г) Прогноз. Прогноз зависит от диагноза и от естественного течения заболевания. Следует с осторожностью делать прогноз родителям пациента, у которого атрофия зрительного нерва развилась недавно вследствие острого заболевания, например опухоли или гидроцефалии; значительное улучшение может наступить в сроки до двух лет или иногда в течение более длительного периода после начала ухудшения зрения. Как общее правило, следует проявлять больше оптимизма, чем пессимизма, особенно если при исследовании зрительных вызванных потенциалов регистрируется ответ на стимуляцию вспышкой.
Каждый детский офтальмолог наблюдал примеры значительного улучшения зрительных функций в поздние сроки у маленьких детей с атрофией зрительного нерва, в том числе при церебральных нарушениях зрения. Неопределенность прогноза, однако, не должна восприниматься офтальмологом как препятствие для регистрации пациента с нарушениями зрения в соответствующих органах социальной защиты; должен быть составлен обоснованный план наблюдения.
Читайте также:
- Как проверяют моторную афазию
- Крылонебный ганглий блокада техника выполнения по вайсблату
- Вакцина от клещевого энцефалита сухая инактивированная концентрированная очищенная культуральная
- Можно ли прививать ребенка только неживой вакциной от полиомиелита
- Взаимосвязь нервной и гуморальной регуляции гипоталамо-гипофизарная система


