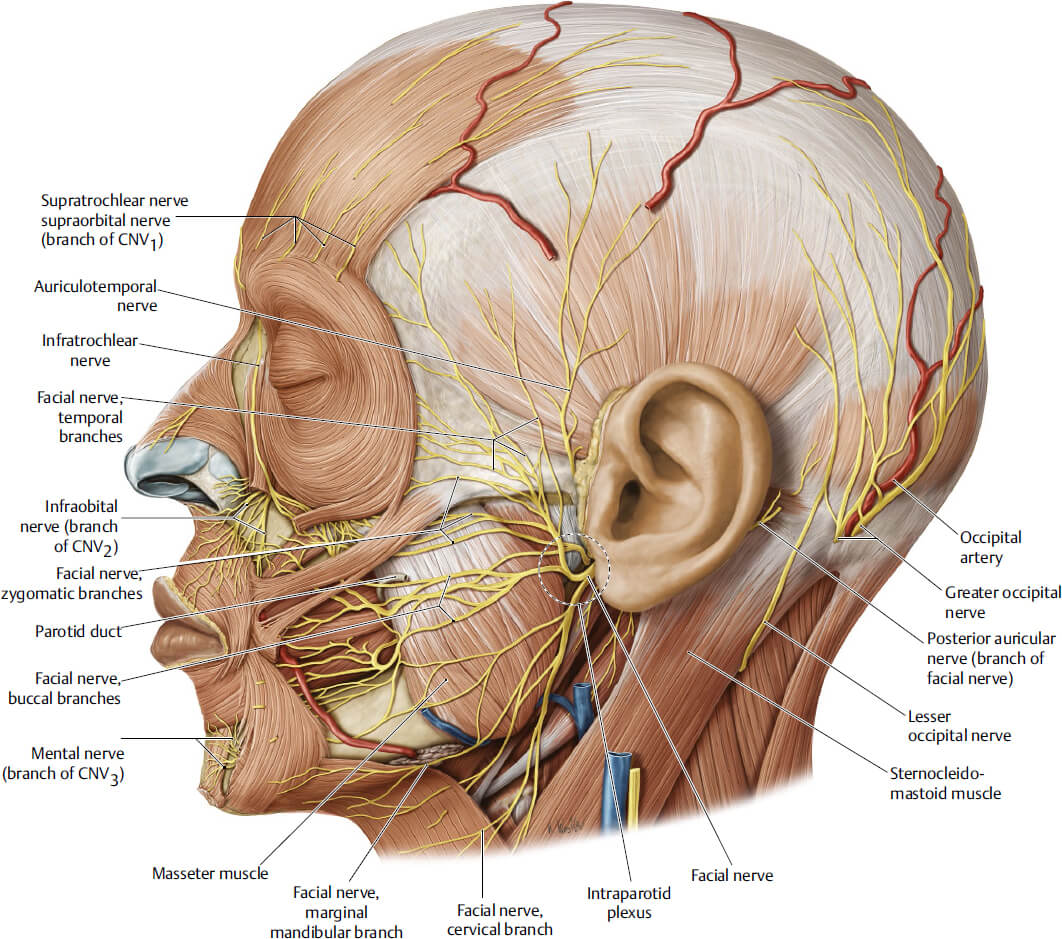
Инфраорбитальный нерв анатомия ориентиры на лице


Поверхностный и глубокий жир лица
Жировая ткань разделена на компартменты при помощи связок. Анатомические исследования подтверждают наличие таких характерных образований в области лба, периорбитальной области, щек и рта.

Клинические тенденции: периорбитальный и скуловой жир первым подвергается инволюционным изменениям, затем латеральный щечный жир, глубокий носогубный и боковой височный.

Rohrich и Pessa вводят метиленовый синий краситель в трупные образцы, позволяя диффузия красителя определить естественные перегородки жировых компартментов.
Таким образом обособляются носогубные жир (синий) и латеральный височный жир щеки (стрелка).

F. supraorbitalis (надглазничное отверстие) – место выхода надглазничного СНП – место пересечения верхнего костного края орбиты с вертикальной линией проведенной через медиальный край радужной оболочки глаза. СНП прикрыт m. orbicularis oculi, направление хода - вверх под m. corrugator и m. frontalis.
F. infraorbitalis (подглазничное отверстие) – место выхода подглазничного СНП – место пересечения точки на 1 см. ниже нижнего костного края орбиты с вертикальной линией, проведенной через медиальный край радужной оболочки глаза. СНП прикрыт m. orbicularis oculi и m. levator labii superioris направление хода – вниз и медиально.
F. mentalis (подбородочное отверстие) – место выхода подбородочного СНП – место пересечения середины высоты нижней челюсти в месте пересечения с вертикальной линией, проведенной через медиальный край радужной оболочки глаза. СНП прикрыт m. depressor labii inferioris, направление хода вверх и медиально.
Двигательная иннервация лица осуществляется ветвями лицевого нерва, чувствительная – ветвями тройничного

Ветви лицевого нерва:
Височная ветвь
Скуловая
Щечная
Нижнечелюстная
Шейная ветвь
Ветви тройничного нерва:
Зрительный нерв
Верхнечелюстной нерв
Нижнечелюстной нерв

Кровоснабжение лица осуществляется главным образом наружной сонной артерией, a. carotis externa, через ее ветви: a. facialis, a. temporalis superficialis и a. maxillaris.
Кроме того, в кровоснабжении лица принимает участие и a. ophthalmica из a. carotis interna. Между артериями систем внутренней и наружной сонных артерий существуют анастомозы в области глазницы.1

А. facialis (лицевая артерия) появляется на лице в месте пересечения нижней челюсти с передним краем жевательной мышцы. Сосуд лежит непосредственно на кости в слое глубокого жира, в этом месте над сосудом расположены только волокна m.platyzma. Поднимаясь выше по направлению к крылу носа сосуд располагается в том же слое глубокого жира и проходит под mm.zygomatici и леваторами верхней губы до крыла носа. В средней трети лица артерия залегает в проекции носощечной борозды и выше уровня крыла носа и располагается уже в мышечном слое (между m.orbicularis oculi латерально и m.levator labii superioris alaequae nasi медиально). В этом слое она доходит до внутреннего угла глаза – своей конечной точки, где анастомозирует с ветвями a. ophthalmica

Где нужно соблюдать осторожность?
При проведении всех процедур следует быть максимально острожным, чтобы избежать внутриартериального и внутривенного введения препарата.
Безопасно вводить препарат в надкостницу, можно при помощи канюли, которые менее опасны, чем иглы.

При коррекции области носа надо соблюдать особую осторожность, так как там проходят терминальные ветви артерий и инъекционное введение Гиалуроновой кислоты может иметь драматические последствия.
В ввиду увеличения научных данных об эмболизации мелких артерий лица после инъекций филлеров, необходимо проводить проводить процедуры в области носа только с помощью канюлей.

При инъекции филлеров в область глабелы, возможно развитие локальных некрозов из за малого количества сосудов в этой зоне.
В зоне отграниченной точками фиксации к кости m. orbicularis oculi с боков, m. сorrugator supercilii сверху и m. procerus снизу затруднено распределение филлера (особенно высокой вязкости), это создает высокое локальное давление препарата на ткани и сосуды.
Опасные зоны верхней трети лица – височная и периорбитальная области

Поверхностная височная (сторожевая) вена расположена в височной области кзади от одноимённой артерии и повторяет её ход. Пересекая височную область на 1—1,5 см выше скуловой дуги, вена в слое подкожной жировой клетчатки направляется к ушной раковине. У медиального края орбиты, поверхностно расположена угловая вена, которая через вены глазницы сообщается с кавернозным синусом твердой мозговой оболочки. Неосторожное введение филлера в просвет вены или избыточное его количество может привести к тромбозу, гематоме или более поздним осложнениям инфекционного характера.


R. temporales (височная ветвь) лицевого нерва в височной области залегает под SMAS и направляется к хвосту брови.
Место его поверхностного залегания расположено в проекции треугольника, вершина которого расположена на 2 см. выше конца брови, а основание – по нижнему скуловой дуги.

Околоушная слюнная железа имеет форму перевернутого треугольника с основанием на скуловой дуге и вершиной в области угла нижней челюсти
Проток околоушной слюнной железы залегает ниже и параллельно скуловой дуги под слоем SMAS, проток горизонтально пересекает m. masseter и, сразу прободая щечную мышцу, оказывается в преддверии ротовой полости. Повреждение протока приводит к развитию хронического локального воспаления прилежащих мягких тканей.

A. transversa facies (поперечная артерия лица) расположена в скуловой области параллельно и выше протока околоушной железы. Сосуд кровоснабжает мягкие ткани области, включая кожу и подкожную клетчатку посредством сосудов-перфорантов, постоянный перфорант расположен на середине расстояния между крылом носа и слуховым проходом или 3 см латеральнее и 3,5 ниже края орбиты.
При проведении манипуляций канюлей в скуловой области, следует избегать повреждения постоянного перфоранта а. transversa facies.

R. marginalis mandibulae (краевая ветвь нижней челюсти) лицевого нерва залегает под SMAS и спускается вниз сначала позади ветви и угла нижней челюсти и не доходя до заднего края m. depressor anguli oris заходит на лицо, располагаясь в этой точке на кости.
Глубокие накостные инъекции в этой зоне следует проводить с осторожностью, т.к. эта ветвь иннервирует мышцы нижней губы и часть подкожной мышцы шеи.
Материалы предоставлены IPSEN Aesthetic Expert Club
Все информационные материалы носят ознакомительный характер

Книга "Секреты косметолога, как избавитсья от Акне" - в подарок!
Анатомическая структура лица
Лицом принято считать отдел головы, верхняя граница которого проходит по верхнеглазничному краю, скуловой кости и скуловой дуге до слухового отверстия, а нижней границей считается ветвь челюсти и ее основание. Упростив данное медицинское определение, можно отметить, что лицо – это область головы, верхней частью которого являются брови, а нижней – челюсть.
На лице сосредоточены следующие области: глазничная (в том числе подглазничная область), носовая, ротовая, подбородочная и боковая области. Последняя состоит из: щечной, околоушно-жевательной и скуловой области. Здесь также заложены рецепторы зрительного, вкусового и обонятельного анализаторов.
Независимо от того, насколько хорошо развита мускулатура лица, именно скелет определяет его облик. Для представителей сильного пола характерным является мощный костяной скелет, небольшие размеры глазниц и сильно выраженные надбровные дуги, тогда как женщины отличаются менее выраженными костями лица, округлыми глазницами и широкими короткими носами.
Череп можно разделить на два отдела: кости черепа и кости лица. Непосредственно в черепе расположены головной мозг, глаза, органы слуха и обоняния. Лицевой отдел черепа или кости лица - формируют каркас лица.
Человеческое лицо состоит из парных и непарных костей. К ним относятся:
- верхняя челюсть;
- небная кость;
- скуловая кость.
- нижняя челюсть;
- подъязычная кость.
Все кости соединены неподвижно друг с другом швами и хрящевыми соединениями. Единственной подвижной частью является нижняя челюсть, соединяющаяся с черепом височно-нижнечелюстным суставом. При рождении человек имеет округлую форму лица, так как костяной скелет очень слабо развит. Со временем она трансформируется, некоторые хрящи заменяются костной тканью. Заканчивается формирование лица в 16-18 лет у женщин и в 20-23 у мужчин.
Бывает, люди рождаются с дефектами лицевых костей и хрящей - деформацией их вследствии разных факторов: родовая травма, или, например, генетическое заболевание. Качество жизни таких людей сильно ухудшается не только в эстетическом плане, но и в физиологическом. При неправильном срастании костей и носового хряща, возникают проблемы с дыханием. Иногда человек испытывая трудности при вдохе/выдохе, начинает дышать ртом, что приводит к негативным последствиям. Такого рода проблемы решает пластическая хирургия, а именно - ринопластика.
Всего существует двеннадцать пар черепных нервов. Каждый из них обозначается по порядку расположения римскими цифрами. На лице расположено много нервных ответвлений, функционирование которых тесно связано с лицевыми мышцами. Воспаление этих нервов может привести к различным изменениям облика и нарушению симметрии лица. Нервные волокна идут от ядер к мускулатуре:
- обонятельного нерва - к органам обоняния;
- зрительного - к сетчатке глаза;
- глазодвигательного - к глазным яблока;
- блокового - к верхней косой мышце;
- тройничного - к жевательной мускулатуре;
- отводящего - к латеральной прямой мышце;
- лицевого нерва – к мимическим мышцам;
- преддверно-улиткового - к вестибулярному отделу;
- языкоглоточного - к шилоглоточной мышце, околоушной железе, глотке и задней трети языка;
- блуждающего – к мышцам глотки, гортани и мягкого неба;
- добавочного - к мышцам головы, плеча и лопатки;
- подъязычный нерв иннервирует мускулатуру языка.
Далее мы рассмотрим каждый из перечисленных нервов более подробно.
Отвечает за обонятельную чувствительность. На поверхности слизистой оболочки носа расположены нейроны специальной чувствительности - обонятельной. Нейросенсорные клетки передают информацию через нейронную цепь в передний отдел парагиппокампальной извилины, которая является ассоциативной зоной обонятельной системы. Так, приятные запахи неизбежно одновременно вызывают рефлекс слюноотделения, а неприятные - рвоту, тошноту. Восприятие также тесно связано с формированием вкуса пищи.
2. Зрительный нерв.
Волокна зрительного нерва начинаются в нейронах сетчатки глаза, проходят сосудистую, белочную оболочки глаза и глазницу, образуя в жировом теле начало зрительного нерва и глазничную часть нерва, входя в зрительный канал. Заканчиваются волокна в затылочной доли. Зрительный нерв передает импульсы (фотохимическую реакцию палочек и колбочек сетчатки глаза) в зрительный центр затылочной доли коры головного мозга, где эта информация обрабатывается.
3. Глазодвигательный нерв.
Это смешанный нерв, состоящий из двух видов ядер. Исходя из покрышки ножек мозга, лежащих на одном уровне с верхними холмиками крыши среднего мозга, волокна нерва делятся на две ветви, верхняя из которых подходит к поднимающей верхнее веко мышце, а нижняя, в свою очередь, делится еще на три ветви, иннервирующие медиальную прямую мышцу глаза, нижнюю прямую мышцу и глазодвигательный корешок, направляющийся к ресничному узлу. Ядра глазодвигательного нерва обеспечивают приведение, поднятие, опускание и поворот глазного яблока, иннервируя 4 из 6 глазодвигательных мышц.
4. Блоковый нерв.
Его ядра исходят из покрышки ножек мозга на уровне нижних холмиков крыши среднего мозга. Огибает ножку мозга с латеральной стороны, выходит из щели возле височной доли, следуя к стенке пещеристого синуса, входит в глазницу сквозь верхнюю глазничную щель. Иннервирует верхнюю косую мышцу глаза. Обеспечивает поворот глаза к носу, отведение кнаружи и вниз.
5. Тройничный нерв.
Является смешанным нервом, сочетая в себе чувствительные и двигательные промежуточные нервы. Первые передают информацию о чувствительности кожи лица (тактильной, болевой и температурной), носовых и ротовых слизистых оболочек наряду с импульсами от зубов и височно-нижнечелюстных суставов. Двигательные волокна тройничного нерва иннервируют жевательные, височные, челюстно-подъязычные, крыловидные мышцы, а также мышцу, отвечающую за барабанную перепонку.
6. Отводящий нерв.
Его ядро располагается в задней части мозга, проецируясь в лицевом бугорке. Волокна выходят в борозде между мостом и пирамидой, сквозь твердую оболочку головного мозга, вступая в пещеристый синус, входит в глазницу, ложась под глазодвигательным нервом и иннервируя всего одну глазодвигательную мышцу - латеральную прямую мышцу, обеспечивающую отведение глазного яблока кнаружи.
Относится к группе черепно-мозговых нервов и отвечает за иннервацию мимических мышц лица, слезной железы, а также вкусовой чувствительности переднего отдела языка. Он является двигательным, однако на основании мозга к нему присоединяются промежуточные нервы, отвечающие за вкусовое и сенсорное восприятие. Поражение этого нерва вызывает периферический паралич иннервируемых мышц, что приводит к нарушению симметрии лица.
Состоит из двух разных корешков специальной чувствительности: первые переносят импульсы от полукружных проток вестибулярного лабиринта, вторые - проводят слуховые импульсы от спирального органа улиткового лабиринта. Этот нерв ответственный за передачу слуховых импульсов и наше равновесие.
Этот нерв играет очень важную роль в анатомии лица. Он отвечает за двигательную иннервацию: окологлоточной железы (тем самым обеспечивая ее секреторную функцию), мышц глотки, чувствительность мягкого неба, барабанной полости, глотки, миндалин, мягкого нёба, евстахиевой трубы, а также за вкусовое восприятие задней части языка. Помимо двигательных у чувствительных волокон, присущих описанным выше нервам, языко-глоточный нерв имеет также парасимпатические. При переломах основания черепа, аневризме позвоночной и основной артерий, менингите и ряде других нарушений может случиться поражение языкового нерва, что приводит к таким последствиям, как потеря вкусового восприятия задней трети языка и ощущения его положения в ротовой полости, отсутствие глоточного и небного рефлексов, как и другие отклонения.
Содержит тот же набор нервных волокон, что и языко-глоточный: двигательные, чувствительные и парасимпатические. Он иннервирует гортанные и поперечно-полосатые мышцы пищевода, а также мышцы мягкого нёба и глотки. Осуществляет парасимпатическую иннервацию гладких мышц пищевода, кишечника, лёгких и желудка, сердечной мышцы наряду с чувствительной иннервацией части наружного слухового канала, барабанной перепонки и участка кожи за ухом, также слизистой оболочки нижней части глотки и гортани. Влияет на выработку секретов желудка и поджелудочной железы. Одностороннее поражение данного нерва вызывает провисание мягкого нёба со стороны поражения, отклонение язычка в здоровую сторону и паралич голосовой связки. При двустороннем полном параличе блуждающего нерва наступает смерть.
11. Добавочный нерв.
Состоит из двух видов ядер. Первое - двойное ядро, расположено в задних отделах продолговатого мозга, а также это двигательное ядро языкоглоточного и блуждающего нервов. Второе - ядро добавочного нерва, находится в заднебоковом отделе переднего рога серого вещества спинного мозга. Иннервирует грудино-ключично-сосцевидную мышцу, которая обеспечивает наклон в свою сторону шейного отдела, поднимает голову, плечо, лопатку, вращает лицо в противоположную сторону, приводит лопатки к позвоночнику.
Главной функцией данного нерва является двигательная иннервация языка, а именно: шилоязычной, подбородочно-язычной и подъязычно-язычной мышц наряду с поперечными и прямыми мышцами языка. При одностороннем поражении данного нерва язык смещается в здоровую сторону, а высунутым изо рта отклоняется в сторону поражения. При этом происходит атрофия мышц парализованной части языка, которая практически не сказывается на речи и жевательных функциях.
Перечисленные нервы лица в процессе иннервации мимических мышц задают мимику индивида.
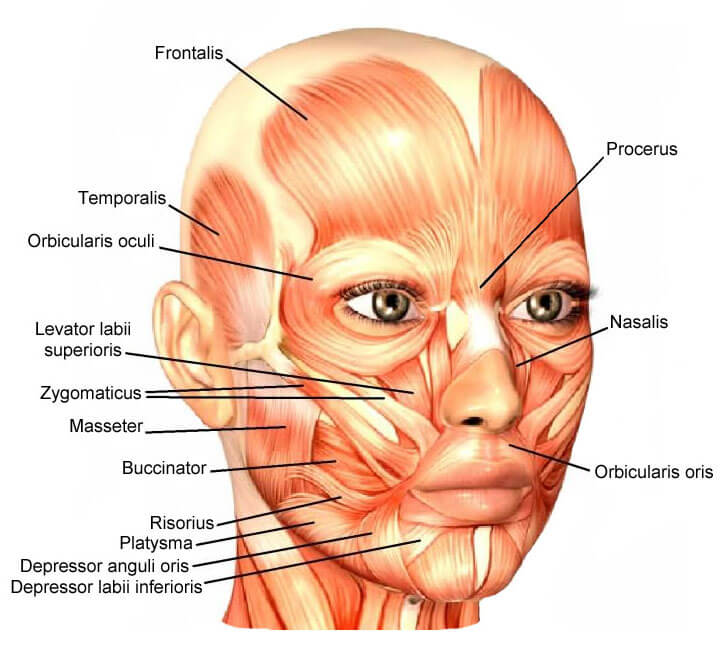
Мышцы лица, сокращаясь, смещают определенные участки кожи, придавая лицу всевозможные выражения, поэтому они и называются "мимические". Подвижность определенных участков кожи лица обусловлена тем, что мимические мышцы начинаются на костях черепной коробки, соединяясь с кожей, еще они лишены фасций. Большая их часть сосредоточена около глазных, ротового и носового отверстий. Различают такие мимические мышцы:
- Надчерепная (затылочно-лобная) – тянет кожу головы назад, поднимает брови, формирует поперечные складки на лбу;
- Мышца гордецов – отвечает за образование поперечных складок над переносицей, при сокращении мышц с обеих сторон;
- Мышца, сморщивающая бровь - сокращаясь, формирует вертикальные складки на переносице, сводит брови к срединной линии;
- Мышца, опускающая бровь - опускает бровь книзу и немного внутрь;
- Круговая мышца глаза – обеспечивает зажмуривание и закрывание глаз, суживая глазную щель, разглаживает поперечные складки на лбу, смыкает глазную щель, расширяет слезный мешок;
- Круговая мышца рта – отвечает за суживание рта и вытягивание губ вперед;
- Мышца поднимающая угол рта - тянет угол рта вверх и кнаружи;
- Мышца смеха - тянет угол рта в латеральную сторону;
- Мышца опускающая угол рта - смыкает губы, тянет угол рта книзу и кнаружи;
- Щечная мышца – определяет форму щек, прижимает внутреннюю поверхность щек к зубам, тянет угол рта в сторону;
- Мышца, поднимающая верхнюю губу – формирует носо-губную складку при сокращении, поднимает верхнюю губу, расширяет ноздри;
- Большая и малая скуловые мышцы - формирует оскал, поднимая уголки рта вверх и в стороны, также может быть причиной ямочек на щеках;
- Мышца, опускающая нижнюю губу – тянет нижнюю губу книзу;
- Подбородочная мышца – сморщивает кожу подбородка, тянет ее вверх, образовывая на нем ямки, вытягивает нижнюю губу;
- Носовая мышца – немного приподнимает крылья носа;
- Передняя ушная мышца – смещает ушную раковину вперед и кверху;
- Верхняя ушная мышца – тянет ухо вверх;
- Задняя ушная мышца – тянет ухо назад;
- Височно-теменная мышца – с ее помощью мы можем пережёвывать еду.
Всех их можно разделить на две большие группы по исполняющей функции: сжиматели – позволяют сомкнуть глаза, рот, губы и расширители - отвечающие за их открытие.
Главную роль в кровоснабжении лица исполняет сонная артерия – все лицевые артерии берут начало именно в ней. За приток крови к лицу, языку и другим органам ротовой полости отвечают две артерии: язычная и лицевая.
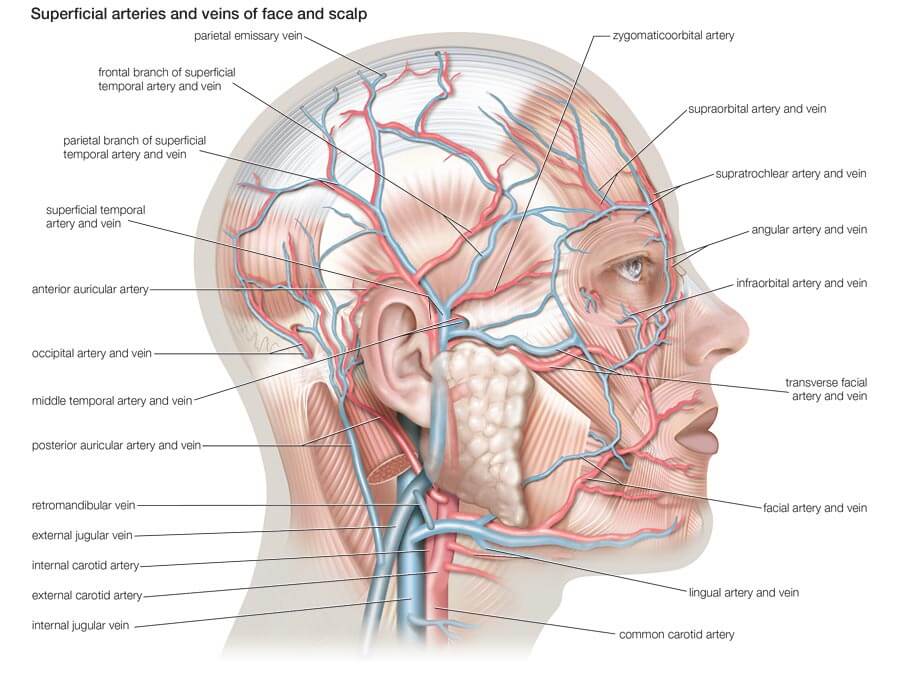
Язычная артерия берет основание от передней стенки наружной сонной артерии, несколько сантиметров выше верхней щитовидной артерии. Ее ствол расположен в поднижнечелюстной области и служит ориентиром для определения ее при хирургических вмешательствах. После язычная артерия переходит в корень языка и обеспечивают кровоснабжение его мышц, слизистой оболочки и миндалин. Также отдельные ветви этой артерии снабжают диафрагмы рта, подъязычную и нижнечелюстную железы.
Лицевая артерия начинается сантиметром выше от язычной, взяв начало у передней поверхности наружной сонной артерии. Она поднимается вверх по лицу, касаясь задней поверхности поднижнечелюстной железы, после чего огибает нижний край нижней челюсти. Ее маршрут пролегает к углу рта, далее переходит к боку носа до медиального угла глаза между поверхностными и глубокими мимическими мышцами. Данный участок лицевой артерии принято называть угловой артерией. От нее также ответвляются небная, подбородочная, нижне-губная и верхне-губная артерии.
Большую роль в кровоснабжении лица принимает масса капилляров и нижняя глазная вена. Последняя не имеет клапанов, кровь в нее поступает из глазных мышц и ресничного тела. Иногда кровь по ней переходит в крыловидное сплетение, если она выходит из глазницы через нижнеглазничную щель.
Лечение зубов всегда считалось болезненной процедурой. Именно потому многие люди испытывают панический страх перед зубоврачебным кабинетом, откладывая поход к стоматологу до того момента, когда дальше терпеть уже нельзя. Хотя современные бормашины позволяют лечить зубы на ранних стадиях кариеса практически безболезненно, тем не менее, глубоко укоренившийся стереотип заставляет людей относиться к пломбированию зубов с большим предубеждением.
Вместе с тем, когда болезнь зуба достаточно запущена, когда кариес перешел в пульпит, всякие манипуляции с зубом действительно причиняют резкую боль. И потому в стоматологии широко применяется анестезия.
Ранее при пульпите во время удаления нерва и пульпы применялись соединения мышьяка. Однако, во-первых, эти вещества токсичны, во-вторых, они сами по себе разрушают зубную ткань, и, в-третьих, процедура девитального депульпирования очень длительная. Потому сегодня, практически повсеместно, практикуется удаление пульпы и пломбирование канала под анестезией.
Стоматологические процедуры, требующие хирургического вмешательства, такие как удаление зуба, костная пластика, имплантация и т.д., травмируют ткани, и потому не могут не причинять боль. Потому при их проведении применяется обезболивание.
Таким образом, анестезия широко применяется в стоматологии. Обезболивание может быть как местным, так и общим. В первом случае только лишь устраняется болевая чувствительность в месте хирургического вмешательства. Во втором случае пациента полностью лишают сознания. В зубоврачебной практике обычно применяется местное обезболивание. В то же время, существует ряд показаний и для применения общего обезболивания.
Как правило, в стоматологии применяется два способа местной анестезии – инфильтрационный и проводниковый. Суть первого способа состоит в том, что при лечении зуба инъекция анестетика производится вблизи верхушки зубного корня. Тем самым устраняется болевая чувствительность тканей, непосредственно прилегающих к месту проведения операции. Проводниковый способ заключается в блокировании передачи болевых сигналов соответствующим нервом. В этом случае обезболивающий укол делают на некоторой дистанции от зоны операции.
На практике применяется блокировка различных нервов. В частности, в стоматологии и при проведении хирургических операций на лице часто используется подглазничная анестезия, называемая также инфраорбитальной. Что же представляет собой данный метод обезболивания и когда он применяется?
Как используется инфраорбитальная анестезия в стоматологии
При любой проводниковой анестезии могут быть применены два способа обезболивания нерва – перинервальный и эндонервальный. В первом случае анестетик вводится в ткани, окружающие нерв. Во втором случае обезболивающий препарат вводится в сам нерв. Такой подход применяется лишь в особых ситуациях, так как чреват тяжелыми осложнениями.
При инфраорбитальной анестезии блокируется передача импульсом нервом, выходящим из отверстия под глазницей. От этого нерва отходят ветви, ответственные за передачу болевых ощущений от следующих зон лица:
- нижнего века на соответствующей стороне лица, а также глазного угла;
- щеки и зоны, расположенной непосредственно под глазницей;
- боковой стороны носа;
- верхнечелюстной полости;
- верхней губы;
- части верхнечелюстной десны, обращенной к щеке;
- верхнечелюстных флангового резца, клыка и жевательных зубов.

Инфраорбитальная анестезия в стоматологии: зона обезболивания
Данный метод анестезии недостаточно эффективен при лечении или удалении (экстракции) основных резцов и вторых премоляров, так как за передачу болевых импульсов от них ответственны также анастомозы – нервы, идущие с другой стороны лица. Потому при таких процедурах, в основном, применяют инфильтрационный способ анестезии.
Инфраорбитальная анестезия назначается в следующих случаях:
- При таких операциях сразу на нескольких зубах, которые характеризуются высокой травматичностью и занимают много времени.
- При хирургическом лечении воспалительных процессов на верхней челюсти.
- При процедурах, проводимых сразу на нескольких зубах.
Хотя хирургическое лечение сразу нескольких зубов нежелательно, так как затрудняет заживление тканей и увеличивает вероятность осложнений, все же в некоторых случаях такой подход является необходимостью. Вопрос о хирургическом лечении либо удалении нескольких зубов одновременно решается в каждом случае индивидуально.
К продолжительным и сложным операциям, требующим применения подглазничной анестезии, относятся следующие процедуры:
- сложная экстракция аномально растущих зубов;
- установка имплантатов;
- удаление кисты;
- удаление опухолей.
К воспалительным процессам на верхней челюсти, требующим лечения с применением инфраорбитальной анестезии относятся:
- воспаление надкостницы;
- остеомиелит.
Кроме того, анестезия подглазничного нерва применяется при создании дренажа, обеспечивающего отведение гноя при воспалениях на верхней челюсти.
При операциях сразу на нескольких зубах, проводимых за одно посещение зубоврачебного кабинета, инфраорбитальная анестезия применяется в следующих случаях:
- при экстракции двух и более зубов либо при лечебных процедурах на них;
- при подготовке зубов к установке на них ортодонтических конструкций.
Сегодня применение проводниковой анестезии довольно ограничено. Ранее этот метод обезболивания применялся в подавляющем большинстве манипуляций на зубах. В настоящее же время, благодаря появлению сильных аналгетиков, для должного эффекта достаточно применения инфильтрационного обезболивания.
Как производится инфраорбитальная анестезия
Подглазничная анестезия может быть проведена наружным и внутренним способом. Суть наружного способа состоит во введении раствора местного анестетика в точку на лице, расположенную на 0,5 – 0,75 см. ниже проекции подглазничного канала.
Для поиска целевого пункта при инфраорбитальной анестезии необходимо пропальпировать нижнюю часть глазницы и найти подглазничный шов (место соединения скуловой кости со скуловым отростком верхней челюсти).

Проекция подглазничного нерва
Отступая ниже на 0,5-0,75 см. от подглазничного шва можно обнаружить инфраорбитальное отверстие, которое является местом входа в инфраорбитальный канал, где размещается подглазничный нерв (конечная ветвь верхнечелюстного нерва – 2 ветви тройничного нерва). В качестве вертикального ориентира можно учитывать продольную ось второго премоляра верхней челюсти.
Выполняется такая анестезия следующим образом:
- Производится антисептическая обработка кожи в области подглазничного отверстия.
- После определения верных анатомических ориентиров необходимо разместить указательный палец левой руки на нижнем крае глазницы, для предотвращения травмирования очного яблока.
- Срезом к кости игла вживляется на 1 см. ниже проекции подглазничного отверстия. При этом, впереди нее вливается не более одного миллилитра анестетика. Плавным движением игла достигает целевого пункта. Введенная жидкость производит раздвижку кровеносных сосудов и нервов (гидропрепарирование тканей), предотвращая тем самым их повреждение.
- После того, как иголка достигла отверстия, ее необходимо внедрить в подглазничный канал, либо создать депо анестетика возле входа в канал.
- Игла вводится в глубину канала на три миллиметра, после чего проводится аспирационная проба. После негативной аспирационной пробы впускается полмиллилитра анестетика.
- Для предотвращения развития гематомы из-за травмы сосудов, место укола пациент должен прижать пальцем на 2-3 минуты.
Отбор и обратное впускание препарата называется аспирационной пробой, которая производится для своевременного обнаружения повреждения кровеносных сосудов, о котором можно судить по присутствию крови в откачанной жидкости. Необходимо действовать предельно осторожно, ведь в непосредственной близости находятся лицевая артерия и вена.
Внутриротовой способ инфраорбитальной анстезии состоит в том, что при введении обезболивающего препарата точка инъекции находится на переходной складке между центральным и боковым резцами. При этом анестетик может вводиться:
- между основным и боковым резцом верхней челюсти;
- между верхним первым премоляром и клыком.
При уколе между резцами препарат может быть введен как в сам канал, так и в окружающие ткани. Второй вариант применяется чаще ввиду сложности попадания иглой в подглазничное отверстие при внутреннем способе обезболивания.

Анестезия подглазничного нерва: ориентиром укола является центральный и боковой резец верхней челюсти
Когда инъекция производится в промежуток между премоляром и клыком, попадание в подглазничное отверстие невозможно. Потому в данном случае применяется только диффузная анестезия.

Внутриротовой способ инфраорбитальной анестезии: укол между клыком и первым премоляром верхней челюсти
Стандартная техника проведения внутриротового способа инфраорбитальной анестезии:
- Определение анатомических ориентиров подглазничного отверстия по аналогичному способу, который описан выше.
- Зеркалом, либо шпателем отодвигается верхняя губа.
- Срезом к кости игла вводится в подвижную переходную складку между центральным и боковым резцами. Средний палец левой руки врач удерживает на нижнем крае глазницы, а указательным прощупывает движение иглы по кости.
- После достижения подглазничного отверстия создается депо анестетика 0,5 – 1,0 мл.
- Для быстрого диффундирования анестетика в ткани можно массировать проекцию подглазничного отверстия 10-15 секунд. После чего мягкие ткани в области укола пациент прижимает на 2-3 минуты, для предотвращения развития гематомы.
При соблюдении техники инфраорбитальной анестезии, обезболивание нерва наступает через 3-5 минут.
Результаты при инъекции анестетик в канал и при диффузной анестезии отличаются быстротой наступления. При введении анестетика в канал обезболивание наступает сразу же. При диффузной анестезии действии препарата становится заметным спустя несколько минут.
Преимуществом инъекции между премоляром и клыком является низкая вероятность осложнений, связанных с повреждением нервов и кровеносных сосудов. Потому данная методика применяется достаточно широко. Минусом диффузной анестезии является то, что данная техника обезболивает не все нервные окончания. Потому она действенна при вырывании зубов, но не всегда бывает эффективной при манипуляциях внутри самого зуба, например, при лечении пульпита. В этом случае надежный результат дает лишь введение анестетика внутрь канала.
Внутриканальная анестезия применима, однако, не ко всем пациентам. У некоторых людей подглазничное отверстие столь узко, что ввести в него иглу невозможно.
Вне зависимости от того, какой способ введения анестетика применяется, внешний или внутренний, основная последовательность действий остается неизменной и включает в себя:
- внедрение иглы в соответствующую точку и в нужном направлении;
- введение некоторого количества препарата впереди иголки;
- достижения подглазничного канала или его ближайших окрестностей;
- отбор аспирационной пробы;
- окончательное введение раствора анестетика (создание депо).
Плюсы и минусы инфраорбитальной анестезии
Подглазничный способ обезболивания имеет следующие достоинства:
- большая площадь действия обезболивающего препарата;
- большая продолжительность действия обезболивающей процедуры;
- сильный эффект от введения обезболивающего препарата при незначительной его дозе;
- возможность анестезии даже при наличии гнойников в тканях.
Минусом подглазничной анестезии является ее сложность.
При проведении обезболивающего укола при инфраорбитальной анестезии требуется большая аккуратность и точность движений. Потому проводить данную процедуру может только специалист достаточно высокого уровня квалификации. При допущении ошибок во время проведения инъекции существует немалая опасность осложнений.
Врачебные ошибки во время инфраорбитального обезболивания могут привести к следующим негативным последствиям:
- возникновение кровотечений;
- образование гематомы;
- травма нерва, приводящая к его воспалению;
- травма глазного яблока во время инъекции;
- блокада глазной мускулатуры;
- раздвоение в глазах у пациента (диплопия), вызванное превышением дозы препарата и попаданием его в глазницу;
- опухание нижнего века;
- нарушение кровоснабжения подглазничной области.
Для предотвращения осложнений врач должен тщательно соблюдать все нюансы проведения инъекции. Кроме того, он обязательно после введения препарата должен сделать аспирационную пробу – отобрать шприцом назад небольшую часть введенного раствора для того, чтобы посмотреть, нет ли в отобранной жидкости крови. Наличие крови в шприце указывает на повреждение кровеносного сосуда.
Когда нельзя применять инфраорбитальную анестезию
Обезболивание подглазничного нерва имеет ряд противопоказаний. Данную процедуру нельзя проводить в следующих случаях:
- При наличии у пациента аллергии на анестетики, применяемые для обезболивания.
- При аномалиях анатомии тканей в результате травмы, из-за которых правильное проведение обезболивающей инъекции становится невозможным.
- При большой продолжительности хирургической процедуры, превышающей три часа.
- При наличии у пациента психических расстройств.
- При наличии у пациента болезней сердца, а также в том случае, если он недавно перенес инфаркт.
- Во время беременности. В редких случаях можно использовать препараты артикаинового ряда.
Читайте также:


