Исследование нервной системы новорожденного
Отсутствие речи, неумение передавать свои ощущения, выраженность общих реакций, заметное преобладание общемозговых симптомов над очаговыми создают трудности в оценке неврологического статуса ребенка. Поэтому исследование нервной системы детей раннего возраста требует специальных знаний, большой наблюдательности и умелого подхода к больному ребенку.
Наиболее интенсивно нервная система развивается на первом году жизни. На основе врожденных реакций, обеспечивающих в основном биологическое существование, происходит формирование сложных форм деятельности. Усложняются и качественно изменяются движения ребенка, речь, психика. В связи с этим неврологическое обследование должно строиться с учетом динамики развития.
Обследование ребенка включает анализ анамнестических данных, общий осмотр, оценку неврологического речевого и психического статуса, вспомогательные методы диагностики.
В клинике неврологии раннего детского возраста сбору анамнестических данных следует уделять особое внимание, поскольку дифференциальная диагностика неврологических нарушений в этом периоде крайне затруднена из-за неспецифичности клинических проявлений. В этих обстоятельствах новые данные полученные от родителей и из медицинских документов, освещающих историю родов и предыдущего развития ребенка, имеют большое значение для установления характера заболевания.
Врач должен выяснить, когда появились первые признаки патологии — непосредственно после рождения или спустя определенный промежуток времени, начало болезни было острым или постепенным, какова дальнейшая динамика неврологических симптомов. Имеет значение уровень психомоторного развития ребенка до момента выявления неврологических нарушений.
Определенную роль в возникновении перинатальной патологии может играть возраст матери к моменту рождения ребенка. Известно, что у женщин старше 30 лет более трудно протекают роды, особенно первые. С возрастом происходит гормональная перестройка организма, которая может влиять на развивающийся плод. Статистические данные показывают, что с увеличением возраста женщины растет частота хромосомных аберраций у новорожденного. Отрицательные воздействия на плод могут быть обусловлены производственными вредностями. Радиоактивное облучение, сверхвысокие частоты, химические реактивы, с которыми мать соприкасается на производстве, иногда дают мутагенный и тератогенный эффект. Профессиональные вредности и возраст отца имеют меньшее значение в перинатальной патологии, хотя и в этих случаях физическое и химическое воздействие может вызывать изменения в половых клетках и явиться причиной патологии у ребенка.
Следует тщательно проанализировать акушерский анамнез матери. Наличие дисменореи, самопроизвольных выкидышей, преждевременных родов позволяет заподозрить гинекологическую патологию или другие заболевания. В частности, многие энзимопатии, гормональные расстройства могут приводить к преждевременному прерыванию беременности.
Анализируя течение беременности, важно отметить наличие токсикоза I и II половины, степень его тяжести. Выраженный токсикоз II половины с явлениями нефропатии часто сопровождается хронической гипоксией плода. Это отражается на внутриутробном развитии и течении родов. При токсикозах I половины отчетливой корреляции с перинатальной патологией не обнаруживается, хотя возможно отрицательное воздействие на развивающийся плод.
Среди заболеваний матери заметное влияние на плод могут оказывать пороки сердца, почечная недостаточность, сахарный диабет, тиреотоксикоз. Даже при относительно хорошем состоянии матери во время беременности развитие плода при этих заболеваниях иногда нарушается.
Важно обратить внимание на вирусные инфекции, перенесенные во время беременности. Общеизвестно тератогенное влияние вируса краснухи, причем тяжесть врожденных дефектов плода зависит от срока беременности, во время которого мать перенесла краснуху. Чем в более ранние сроки было заболевание, тем тяжелее возникшие осложнения. Патогенное воздействие на плод оказывают вирусы гепатита, гриппа. Имеет значение также ток-соплазмоз.
В происхождении перинатальной патологии определенная роль принадлежит несовместимости матери и плода по иммунологическим факторам. При этом резус- и групповая несовместимость могут оказывать неблагоприятное влияние на плод даже при отсутствии клинических проявлений гемолитической болезни новорожденных.
При сборе анамнестических данных следует также учесть, принимала ли мать во время беременности лекарственные препараты, которые могли бы нарушить внутриутробное развитие плода.
Существенной частью анамнеза является характеристика родов. Следует выяснить их продолжительность, длительность безводного периода, применяемые методы стимуляции и оперативного родоразрешения. Патологическое течение беременности и родов — наиболее частые причины развития гипоксии плода и асфиксии новорожденного.
О тяжести состояния ребенка при рождении косвенно свидетельствуют длительность асфиксии, применение реанимационных мероприятий, их характер и эффективность, оценка по шкале Апгар и динамика состояния в родильном доме.
Для определения состояния новорожденного в течение 1-й минуты после рождения можно пользоваться шкалой Апгар. В том случае, если в родильном доме была желтуха, необходимо выяснить, на какой же день она возникла, каковы ее интенсивность и продолжительность.
Имеют значение данные о наличии неврологических нарушений в период пребывания ребенка в родильном доме, времени его выписки или перевода в специализированное учреждение.
Следует уточнить, как протекало развитие ребенка после периода новорожденности.
Следует также выяснить динамику росто-массовых показателей, темп увеличения окружности черепа. Полученные сведения позволяют в ранние сроки выявить признаки нарушения психомоторного развития.
Большое значение имеют сведения о родственниках ребенка. При отягощенной наследственности необходимо составить родословную.
Нервная система регулирует жизнедеятельность организма, обеспечивает координированную деятельность органов и систем. Кроме того, мозг является местом формирования эмоций, чувств, интеллекта. Знание возрастных особенностей нервной системы необходимо для адекватной оценки общего состояния ребенка и его нервно-психического развития. Своевременное обеспечение условий для формирования умственного развития закладывает основу для гармоничного развития личности в дальнейшем.
Проводя клиническое обследование ребенка, нужно обратить особое внимание на следующие моменты:
1. При изучении анамнеза определить факторы, влияющие на формирование нервной системы внутриутробно, интранатально, в первые месяцы и годы жизни ребенка.
2. Проанализировать сроки развития статических и моторных функций, условно-рефлекторной деятельности, языка; для старших детей — данные о поведении в семье и школе, успеваемость.
3. При осмотре оценить поведение ребенка, его реакцию, настроение, выражение лица, координацию движений, походку, мышечный тонус.
4. При обследовании определить состояние родничков и швов черепа (для детей 1-го года жизни), кожной чувствительности, периферических нервов, мышц; кожных рефлексов, рефлексов со слизистых оболочек и сухожилий с учетом особенностей развития нервной системы детей разного возраста, дермографизма.
5. Назначить план обследования (по показаниям): определить уровень электролитов в сыворотке крови, провести нейросонографию, электроэнцефалографию, компьютерную и магнитно-резонансную томографию и тому подобное.
6. Оценить результаты лабораторных и инструментальных исследований.
Транзиторно Рудиментарные РЕФЛЕКСЫ
Транзиторные рудиментарные рефлексы отражают уровень развития двигательных анализаторов и с возрастом исчезают.
У детей 1-го года жизни состояние нервной системы отражают безусловные рефлексы, которые объединяют оральные и спинальные сегментарные автоматизмы, миелоенцефальни позотонични рефлексы и мезенцефально учредительные автоматизмы.
Оральные сегментарные автоматизмы
Сосательный рефлекс — если положить в рот соску, возникнут активные сосательные движения (рефлекс физиологический до 1-летнего возраста).
Поисковый (Куссмауля) рефлекс — при поглаживании кожи в области угла рта, не касаясь губ, происходит опускание губы, отклонение языка и поворот головы в сторону раздражителя (рефлекс физиологический до 1-летнего возраста).
Хоботковый рефлекс-при постукивании пальцем по губам происходит вытяжение губ хоботком (рефлекс физиологический до 2 мес жизни).
Рефлекс ВАБКО и о (ладонно-ротовой) — при нажатии на подушечки большого пальца открывается рот и сгибается голова (рефлекс физиологический до 3 мес жизни).
Спинальные сегментарные автоматизмы
Хватательный (Робинсона) рефлекс — ребенок хватает и крепко держит предмет при касании им поверхности ладони. При этом иногда удается поднять ребенка над опорой.
Подошвенный рефлекс — при нажатии в области основания II-III пальцев подошвы происходит подошвенный сгибание пальцев (рефлекс физиологический до 2-4 мес жизни).
Рефлекс Моро (охватывающий):
а) ребенка, находящегося на руках врача, резко опускают на 20 см, затем поднимают до исходного уровня;
б) быстрым движением разгибают нижние конечности;
в) легонько стучат по поверхности, на которой лежит ребенок, на расстоянии 15-20 см по обе стороны от головы.
Ребенок сначала отводит руки в стороны и разгибает пальцы, затем возвращает руки в исходное положение (рефлекс физиологический до 4 мес жизни).
Рефлекс Таланта — если у ребенка, который лежит на боку, провести большим и указательным пальцами по паравертебральных линиях от шеи к ягодицам, ребенок выгибается дугой (рефлекс физиологический до 4 мес жизни).
Рефлекс Переса — в положении ребенка лежа на животе проводят пальцем по остистым отросткам от копчика до шеи. Это вызывает прогибание туловища, сгибание верхних и нижних конечностей, поднятие головы, таза, а иногда мочеиспускание и дефекацию. Этот рефлекс болезненный, поэтому его исследуют последним (физиологический до 4-месячного возраста).
Миелоенцефальни позотонични рефлексы
Лабиринтный тонический рефлекс — проявляется легким напряжением мышц — сгибателей верхних и нижних конечностей, если ребенок лежит на животе; легким напряжением мышц-разгибатели в при переворачивании на спину (рефлекс физиологический до 1 мес жизни).
Симметричный шейный тонический рефлекс — при пассивном сгибании головы у новорожденного ребенка, который лежит на спине, происходит повышение тонуса мышц — сгибателей рук и мышц — разгибателей ног. При разгибании головы — наоборот (у здоровых новорожденных этот рефлекс выражен слабо, исчезает к 2 мес жизни).
Асимметричный шейный тонический рефлекс — голову ребенка, который лежит на спине, поворачивают так, чтобы подбородок касался плеча. При этом снижается тонус конечностей, к которым обращено лицо. Иногда они разгибаются на короткое время, и повышается тонус противоположных конечностей (рефлекс физиологический до 2-3 мес жизни).
Мезенцефально учредительные автоматизмы
Лабиринтный установочный рефлекс — у новорожденных отсутствует или очень слабо выражен. На 1-й неделе ребенок пытается поднять и удержать голову. На 2-м месяце рефлекс хорошо выражен.
Простые шейные и туловищной учредительные рефлексы — поворот головы в сторону вызывает поворот туловища в ту же сторону, но не одновременно, а поочередно: сначала возвращается грудной отдел, затем тазовый. Эти рефлексы появляются у новорожденного и до б-7-месячного возраста исчезают.
Анатомически-физиологические особенности нервной системы у детей раннего возраста
Головной мозг:
— Пирамидные клетки не имеют свойственной им формы, в них отсутствует пигмент;
— Недоразвитость дендритов в нервных клетках;
— Центры коры не сформированы, кора приобретает цитоархитектоники, присущей взрослым, до 1-2-летнего возраста;
— У новорожденных полушария развиты слабо; сформированы лишь основные борозды, которые имеют малую высоту и глубину, при рождении височная доля развита лучше;
— Мозговая ткань очень богата на воду, легко развиваются отеки;
— Серое вещество плохо дифференцирована от белой.
Спинной мозг:
— Более зрелый, чем главный, с возрастом увеличивается только количество нервных клеток;
— Полностью заполняет спинной канал до 5-го месяца внутри-утробного развития.
Периферические нервы:
— Мало миелинизированных волокон (первыми миелинизуються афферентные волокна, затем эфферентные);
— Внутричерепные нервы миелинизуються до 3-месячного возраста;
— Большинство периферических нервов миелинизуються в возрасте до 3 лет, канатики белого вещества — до 4-7 лет.
Анализаторы:
— Зрительный — до 2-3 месячного возраста наблюдается физиологическая светобоязнь, физиологический нистагм, физиологическая дальнозоркость, большая широта аккомодации; с 6 месячного возраста ребенок различает цвета;
— Слуховой — восприятие звуков у новорожденных снижена, поскольку барабанная полость заполнена воздухом; с 2-месячного возраста ребенок дифференцирует звуки; с 7-8 мес жизни происходит координация слухового и зрительного анализаторов;
— Обонятельный — у новорожденных снижен порог чувствительности, воспринимает только сильные запахи; начиная с 4-месячного возраста ребенок дифференцирует несколько запахов;
— Вкусовой — у новорожденных шире рецепторное поле и высший порог чувствительности; с 3 мес жизни ребенок дифференцирует несколько вкусовых ощущений; тонкие вкусовые ощущения совершенствуются в младшем школьном возрасте.
Чувствительность:
— Тактильная — определяется с 7-го месяца внутриутробного периода, лучше развита на лице, подошвах, кистях;
— Температурная — высший порог чувствительности; ребенок лучше воспринимает холод;
— Болевая — развита слабо; формируется до 6-го дня после рождения, имеет самый порог;
— Глубокая (вибрационная, мышечно-суставная чувствительность, чувство давления, веса) — формируется до 2 лет жизни.
— Оба отдела функционируют с момента рождения;
— В крови новорожденных преобладает норадреналин;
— С возрастом происходит переход от генерализованных вегетативных реакций до локальных, специализированных реакций;
— С 3 — до 7-месячного возраста преобладает парасимпатическая нервная система.
Проблема детского здоровья всегда являлась одной из главных в системе государственных приоритетов. Многогранность ее состоит не только в рождении здорового ребенка, но и создание благоприятных условий для его роста и развития. Большое значение придается разработке системы профилактики и лечения больных детей, в том числе детей с врожденной патологией.
В связи с этим особое внимание уделяется нарушениям, возникающим в антенатальном и перинатальном периодах развития. Необходимо отметить, что значительно расширились технические возможности диагностической медицины (в том числе ДНК – диагностика), методы визуализации плода, в связи с чем стала возможной ранняя диагностика заболеваний и пороков развития. Патология раннего детского возраста и особенно новорожденных представляет повышенную сложность для диагностического процесса. В большей степени это относится к неврологическому обследованию. В этом возрасте на первый план выступают общие симптомы, связанные с незрелостью центральной нервной системы. Морфологическая незрелость центральной нервной системы проявляется особенностью ее функционирования, что характеризуется недифференцированностью ответа на различные раздражители, отсутствием стабильности неврологических реакций и их быстрой истощаемостью.
При оценке полученных данных необходимо учитывать состояние матери как в период беременности, так и в процессе родов.
Нарушения в здоровье матери могут привести к угнетению общего состояния ребенка, ослаблению двигательной активности, угнетению или ослаблению условных или безусловных рефлексов.
Состояние новорожденного может значительно изменяться при внутриутробной задержке развития. Кроме того, при осмотре ребенка необходимо учитывать состояние окружающей обстановки: освещенность, шум, температуру воздуха в помещении и др. Для окончательной постановки диагноза проводится неоднократное обследование, так как неврологические симптомы, выявляемые в первый раз, могут исчезнуть при повторном осмотре, или, симптомы, расцененные в первый раз как легкие признаки нарушения ЦНС, в последующим могут стать более значимыми. Оценка неврологического статуса детей первого года жизни, в том числе и новорожденных, имеет ряд особенностей. Так, отмечается преобладание общих реакций вне зависимости от характера раздражающих факторов, а некоторые симптомы, расцениваемые у более старших детей и взрослых как безусловно патологические, у новорожденных и детей грудного возраста являются нормой, отражая степень зрелости определенных структур нервной системы и этапы функционального морфогенеза. Обследование начинают с визуального наблюдения за ребенком. Обращают внимание на положение головы, туловища, конечностей. Оценивают спонтанные движения рук и ног, определяют позу ребенка, анализируют объем активных и пассивных движений. У новорожденного ребенка руки и ноги находятся в постоянном движении. Спонтанная двигательная активность и крик усиливаются перед кормлением и ослабевают после него. Новорожденный хорошо сосет и глотает.
При церебральных нарушениях отмечается резкое снижение спонтанной двигательной активности. Резко снижены или отсутствуют сосательные и глотательные рефлексы. Низкоамплитудный высокочастотный тремор подбородка, ручек при крике или возбужденном состоянии новорожденного относится к физиологическим проявлениям. Новорожденный доношенный ребенок и младенец первых месяцев жизни удерживает преимущественно флексорную позу конечностей, т.е. тонус мышц в сгибателях конечностей преобладает над тонусом в разгибателях, причем тонус в руках выше, чем в ногах и он симметричен. Изменения мышечного тонуса проявляется мышечной гипотонией, дистонией, гипертонией.
Мышечная гипотония – один из наиболее часто обнаруживаемых синдромов у новорожденных детей. Она может быть выражена с рождения и носить диффузный или ограниченный характер в зависимости от характера патологического процесса. Встречается при: врожденных формах нервно-мышечных заболеваний, асфиксии, внутричерепной и спинальной родовой травме, поражении периферической нервной системы, хромосомных синдромах, наследственных нарушениях обмена веществ, а также у недоношенных. Поскольку мышечная гипотония часто сочетается с другими неврологическими нарушениями (судороги, гидроцефалия, парезы черепных нервов и др.), последние могут модифицировать характер задержки развития. Следует также отметить, что качество самого синдрома мышечной гипотонии и его влияние на задержку развития будут варьировать в зависимости от заболевания. Дети с пониженной возбудимостью, с синдромом гипотонуса вяло сосут, часто срыгивают.
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности. При синдроме мышечной гипертонии следует приложить определенные усилия, чтобы раскрыть кулачки или разогнуть конечности. Причем дети достаточно часто реагируют на это плачем. Синдром гипертонуса встречается при: повышении внутричерепного давления, гнойном менингите, билиарной энцефалопатии, внутриутробной инфекции с поражением ЦНС, после внутричерепного кровоизлияния. У детей с гипертонусом часто возникают трудности с кормлением, так как некоординированы акты сосания и глотания. Отмечаются срыгивания и аэрофагии. Однако надо заметить, что физиологическая гипертония отмечается у детей первых месяцев жизни. Она возникает вследствие отсутствия угнетающего влияния пирамидной системы на спинномозговые рефлекторые дуги. Но, если по мере взросления грудного ребенка, отмечается нарастание мышечной гипертонии и появление односторонних симптомов, то это должно насторожить в плане возможного развития ДЦП. Синдром двигательных расстройств у новорожденных детей может сопровождаться мышечной дистонией (состояние сменяющихся тонусов – мышечная гипотония чередуется мышечной гипертонией). Дистония – проходящее повышение мышечного тонуса то в сгибателях, то в разгибателя. В покое у этих детей при пассивных движениях выражена общая мышечная дистония. При попытке выполнить какое-либо движение, при положительных или эмоциональных реакциях мышечный тонус резко нарастает. Такие состояния называются дистоническими атаками. Синдром легкой преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка. Оценить состояние мышечного тонуса может только врач, педиатр и невропатолог, поэтому родители должны помнить, что своевременное обращение к врачу, динамическое наблюдение ребенка специалистами, в срок проведенные необходимые обследования, и выполнение назначений лечащего врача, способны предотвратить развитие каких-либо серьезных нарушений со стороны ЦНС. При оценке неврологического статуса у детей после исследования мышечного тонуса необходимо произвести осмотр головы, измерение ее окружности и сопоставления ее размеров с размерами груди.
Гидроцефалия характеризуется увеличением размеров головы, что связано с расширением желудочковых систем мозга и субарохноидальных пространств за счет избыточного количества цереброспинальной жидкости.
Макроцефалия – увеличение размеров головы, сопровождающееся увеличением массы и размеров головного мозга. Может быть врожденным пороком развития мозга, встречается у детей с фамакозами, болезнями накопления, может быть семейной особенностью. Микроцефалия- уменьшение размеров головы в следствие малых размеров мозга. Врожденная микроцефалия наблюдается при генетических заболеваниях, встречается при перенесенной внутриутробной нейроинфекции, алкогольной фетопатиии, пороках развития мозга и других заболеваниях.
Микрокрания – уменьшение размеров головы вследствие замедленного роста костей черепа и быстрой их оссификацией, с ранним закрытием швов и родничков. Нередко микрокрания является наследственно-конституциональной особенностью. Краниостеноз – врожденный порок развития черепа, который ведет к формированию неправильной формы головы с изменением ее размеров, характеризуется сращением швов, нарушение роста отдельных костей черепа. Краниостеноз обнаруживается уже на первом году жизни и проявляется различными деформациями черепа – башенный, ладьевидный, треугольный и т.д. Очень важно оценивать состояние родничков. При рождении определяется передний (большой) и задний (малый) роднички. Размеры родничка индивидуальны и колеблются от 1 до 3 см. Закрывается большой родничок, как правило, к 1,5 годам. Задержка закрытия родничка может быть связана с высоким внутричерепным давлением, особенностями онтогенеза черепа. Обращают внимание также на наличие гематом, отечности тканей головы, состояние подкожной венозной сети. Нередко у детей первых суток жизни при пальпации обнаруживается отек мягких тканей головы (родовая опухоль), который не ограничен одной костью и отражает физиологическую травму кожи и подкожной клетчатки в родах.
Кефалогематома – кровоизлияние под надкостницу, которое всегда расположено в пределах одной кости. Большие кефалогематомы удаляют, малые рассасываются сами.
Расширенная подкожная венозная сетка на голове свидетельствует о повышенном внутричерепном давлении как за счет ликворного компонента, так и за счет нарушений венозного оттока. Наличие или отсутствие выше перечисленных симптомов может оценить только врач (педиатр или невропатолог), после тщательного осмотра. В случае найденных им изменений, ребенку, возможно, будет назначено необходимое обследование (НСГ, ЭЭГ, доплероисследование сосудов головного мозга и др.), а также лечение. После общего осмотра новорожденного ребенка, оценки его сознания, двигательной активности, мышечного тонуса, состояние костей черепа и мягких тканей головы педиатр и невропатолог оценивают состояние черепно-мозговых нервов, безусловные и сухожильные рефлексы. О состоянии черепно-мозговых нервов у новорожденного можно судить по особенностям его мимики, крику, акту сосания и глотания, реакции на звук. Особое внимание уделяют органу зрения, так как внешние изменения глаз в ряде случаев позволяют заподозрить наличие врожденного или наследственного заболевания, гипоксического или травматического повреждения ЦНС. Врачи-специалисты (педиатр, невролог, офтальмолог) при оценке органа зрения обращают внимание на размеры и симметричность глазных щелей, состояние радужки, наличие кровоизлияния, на форму зрачка, наличие экзофтальма, нистагма, птоза и косоглазия. Состояние более глубоких структур глаза (хрусталика, стекловидного тела, сетчатки) может оценить только врач-офтальмолог. Поэтому, так важно, чтобы уже на первом месяце жизни ребенок был осмотрен не только педиатром и неврологом, но и врачом-офтальмологом.
Исследование неврологического статуса новорожденных и детей раннего возраста отличается от исследования детей старшего возраста и имеет свои особенности, знание которых повышает информативность обследования и помогает врачу в правильной оценке выявленных симптомов. Многие отделы нервной системы к моменту рождения находятся в состоянии развития, что обусловливает своеобразие ответных реакций на различные внешние воздействия. Наблюдаемые в течение 1-го года жизни ребенка изменения в рефлекторной сфере отражают определенные этапы функционального морфогенеза и обеспечивают становление нервной системы.
Осмотр головы ребенка
При осмотре обращают внимание на форму черепа, размеры швов и родничков, наличие родовой опухоли, кефалогематомы, краниальных дизосто- зов или гиперостозов. Измеряют окружность головы и сопоставляют ее размер с размерами грудной клетки.
У новорожденных и детей 1-го года жизни методом пальпации определяется состояние швов н родничков.
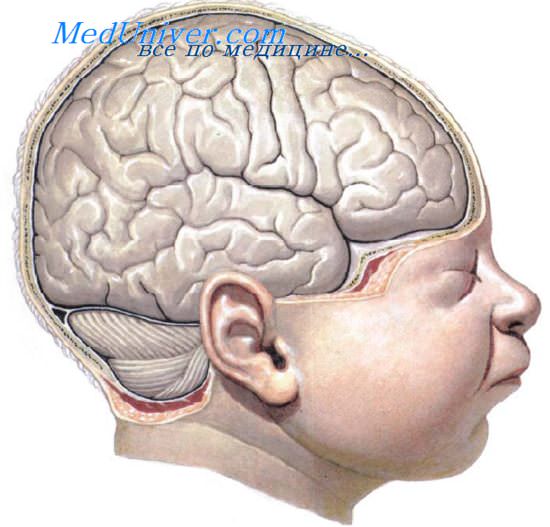
На черепе имеются лобный (метопический), венечный (коронарный), лямбдовидный, стреловидный (сагиттальный) швы и швы боковой поверхности черепа (рис. 15.1 на цветной вклейке).
У новорожденных наиболее часто открыты стреловидный и венечный швы, ширина которых не должна превышать 0,1—0,5 см. Широкие швы у недоношенных детей являются вариантом нормы.
Роднички (ГопИсиП сгапн) находятся на месте пересечения швов, где сохранились остатки неокостеневшей соединительной ткани. Их наличие дает возможность костям свода черепа значительно смещаться во время прохождения плода по родовому каналу. Различают 6 родничков: непарные (большой и малый) и парные (боковые — но два с каждой стороны). Размеры родничков определяются в виде расстояния между противоположными костями черепа (рис. 15.2 на цветной вклейке).
Большой (передний) родничок имеет форму ромба, располагается между двумя половинами лобной и теменной костей. В спокойном состоянии слегка западает, при пальпации ощущается его пульсация. Размеры большого родничка индивидуальны и составляют от 1 до 3 см между краями противоположных костей. Закрывается ко 2-му году жизни ребенка.
М а л ы й (задний) родничок имеет треугольную форму, находится между затылочной и теменной костями и у большинства доношенных детей к моменту рождения закрыт. Однако, чаще у недоношенных, может определяться при рождении размером до 0,5 см. Закрывается в течение первых месяцев жизни.
На боковых поверхностях черепа располагаются к л и н о в и д н ы й (переднелатеральный) и сосцевидный (заднелатеральный) роднички. Клиновидный родничок расположен между лобной, теменной, височной и клиновидной костями, а сосцевидный — между теменной, височной и затылочной костями. Боковые роднички открыты только у глубоконедоношенных детей и закрываются в течение первых двух месяцев жизни.
Своевременное закрытие родничков, формирование и окостенение швов определяют форму и величину черепа. При преждевременном закрытии отдельного костного шва продолжение роста черепа идет вдоль еще открытых швов, что определяет форму черепа. Например, преждевременное закрытие сагиттального шва способствует чрезмерному увеличению переднезаднего размера черепа с формированием скафоцефалии.
Форма черепа оказывает влияние и на величину окружности головы. При более округлой форме черепа окружность головы меньше, а при до- лихоцефалической или скафоцефалической форме — больше.
Окружность головы доношенного новорожденного в среднем составляет 34—36 см, что на 1-2 см больше окружности грудной клетки. В течение первых 3 месяцев жизни ежемесячный прирост составляет до 2 см в месяц (1-й квартал — до 6 см), в следующие 3 месяца — до 1 см в месяц (2-й квартал - до 3 см), во 2-м полугодии — на 0,5 см в месяц (до 3 см). Таким образом, за 1-й год жизни окружность головы ребенка увеличивается на 10-12 см, т.е. становится равной 46-48 см. Динамика помесячного прироста головы у детей представлена в табл. 15.1.
Таблица 15.1
Динамика помесячного роста головы на 1-м году жизни
Нервная система ребенка
Организм ребенка существенно отличается от организма взрослого : у него есть и присущие только ему болезни, и физиологические особенности.
Безусловно, все органы и системы важны и необходимы для функционирования человеческого организма, но нервная система стоит среди них особняком, можно сказать, на пьедестале. Именно она делает человека существом разумным и мыслящим. Основное значение нервной системы состоит в обеспечении наилучшего приспособления организма к воздействию внешней среды и осуществления его оптимального ответа на это воздействие. Именно поэтому на протяжении первого года жизни малыша его нервная система претерпевает большие изменения, чем любая другая, развиваясь буквально не по дням, а по часам.
Из всех отделов центральной нервной системы к моменту завершения внутриутробного созревания наиболее зрелым оказывается спинной мозг. Его рост сопряжен с формированием проводящих путей (нервов), соединяющих головной мозг с мышцами, например, конечностей и других частей тела и внутренними органами. С началом функционирования этих проводящих путей связано становление деятельности центральной нервной системы, которая обусловливает работу различных групп мышц. Этому становлению способствует то, что на развитие ее оказывают прямое стимулирующее влияние любые раздражения, которым подвергается плод в утробе матери. Среди них раздражения кожи - контакт кожи с околоплодными водами, стенками матки, раздражения суставов и мышц в моменты двигательной активности плода и раздражения органа слуха (плод воспринимает звуки речи и другие звуки, которые слышит мама, хотя для него они не звучат не так громко, как для нее).
Формирование рефлекторной деятельности происходит в три этапа:
- стадия отдельных локальных движений (2-3-й месяц внутриутробного развития), когда плод осуществляет простые ограниченные движения в ответ на раздражение;
- стадия генерализованных ответов (3-4-й месяц внутриутробного развития), характеризующаяся появлением обобщенных некоординированных реакций, когда в ответ на раздражение отдельного участка тела совершаются движения в верхних и нижних конечностях, шее и спине;
- стадия специализированных рефлекторных ответов, которые дают начало развитию безусловных рефлексов новорожденного.

Безусловные рефлексы новорожденного - это прежде всего запрограммированные природой ответные и защитные реакции на внешние раздражители, необходимые для жизни ребенка. Не будь этих рефлексов, ребенок не смог бы найти сосок и взять грудь, осуществить правильные сосательные движения. Практически все безусловные рефлексы сформированы к моменту рождения и сохраняются от 1,5 до 4 - 5 месяцев жизни ребенка, уступая развитию осознанных двигательных навыков. Более длительное сохранение рефлексов новорожденного препятствует формированию этих навыков и является проявлением патологии.
Так какие же безусловные рефлексы свойственны новорожденному? Перечислим
- поисковый рефлекс (при поглаживании угла рта ребенок поворачивает голову в эту сторону и пытается языком дотронуться до раздражителя);
- сосательный рефлекс (при попадании в рот ребенка любого предмета, младенец захватывает его губами и начинает ритмичные сосательные движения);
- ладонно-ротовой рефлекс Бабкина (при надавливании на ладонь ребенок открывает рот);
- рефлекс Моро (при ударе по поверхности, на которой лежит ребенок, он сначала разводит руки в стороны, а потом совершает обхватывающее движение и приводит руки к туловищу);
- хватательный рефлекс (при надавливании на ладонь ребенок сжимает пальцы);
- рефлекс опоры (при соприкосновении ножек ребенка с опорой он сначала поджимает их, а потом выпрямляет и опирается о поверхность);
- рефлекс автоматической походки (в вертикальном положении со слегка наклоненным туловищем ребенок начинает переступать ногами по поверхности стола);
- защитный рефлекс (при выкладывании ребенка на живот он поворачивает голову в сторону);
- рефлекс ползания Бауэра (в положении лежа на животе при упоре в стопы ребенок начинает ползти вперед, перебирая поочередно руками и ногами).

Оценка состояния безусловных рефлексов новорожденного является одним из основных моментов осмотра новорожденного, особенно если этот осмотр осуществляет врач-невролог. Изменения этих рефлексов, их ослабление или отсутствие, быстрая истощаемость (первый раз рефлекс удается вызвать, при последующих раздражениях он выражен все меньше и меньше) могут отмечаться при недоношенности или незрелости, при родовом повреждении нервной системы, при наличии общего инфекционного заболевания или иной патологии периода новорожденности.
Нервная система новорожденногоКак уже говорилось выше, к моменту рождения малыша наиболее зрелым является его спинной мозг. Головной мозг, как структура более сложная, к окончанию внутриутробного периода еще не завершает своего развития не только в морфологическом отношении (продолжается формирование извилин коры головного мозга, изменяется соотношение белого и серого веществ мозга), но и в функциональном. Так, очень важным моментом является то, что число нервных клеток в коре головного мозга у новорожденного ребенка и у взрослого человека одинаково. Но у новорожденного эти клетки еще незрелы по своей структуре, они имеют очень мало отростков, соединяющих клетки коры между собой, а именно наличие этих связей обусловливает многие функции высшей нервной деятельности, такие, как память, эмоции, навыки.
Однако развитие коры головного мозга происходит достаточно быстро, и мы это замечаем по тому, как быстро меняется малыш. Только что родившийся кроха еще не способен удерживать голову и фиксировать взгляд, он различает только яркий свет и видит лицо матери как расплывчатое пятно, все его движения хаотичны и бессознательны. Но проходит месяц - и ребенок делает существенные успехи в своем развитии. Прежде всего, совершенствуются все органы чувств.
На первом месяце жизни малыша движения его глазных яблок еще не координированы, время от времени отмечается сходящееся или расходящееся косоглазие. Но уже к пятой неделе ребенок уже достаточно хорошо фокусирует взгляд на определенном предмете, благодаря чему может хорошо рассмотреть окружающие предметы и лица. К этому возрасту он начинает понимать, что с лицом, которое он видит чаще всего, связаны все положительные эмоции в его жизни - насыщение, тепло, комфорт. Чаще всего это лицо его мамы. Соответственно, между появлением маминого лица и возникновением комфорта, насыщения и тепла малыш видит прямую связь. Это становится началом формирования положительных эмоций.
Орган слуха функционирует уже на последних неделях внутриутробного развития. У плода можно отметить учащение сердцебиения в ответ на резкие звуки и. наоборот, нормализацию сердцебиения и биоэлектрической активности мозга при прослушивании мелодичной музыки, У новорожденного реакция на звук носит характер ориентировочного рефлекса: ребенок в ответ на звуковой раздражитель может закрывать глаза, приоткрывать рот, вздрагивать и задерживать дыхание.
Полностью сформирован к моменту рождения и орган вкуса: новорожденный хорошо отличает сладкое от кислого, горького или соленого. При попадании в рот ребенка сладкого вещества он начинает совершать сосательные движения. Горькие, кислые или соленые вещества вызывают гримасу неудовольствия, закрывание глаз, плач.
К концу первого месяца жизни ребенок приобретает такие навыки, как способность следить глазами за ярким движущимся предметом, узнавать мать и улыбаться ей. реагировать на голос матери. В его повседневном режиме по-прежнему преобладают периоды сна, во время бодрствования же - отрицательные эмоции: таким образом кроха сигнализирует о голоде, дискомфорте, связанном с перевозбуждением или усталостью, мокрыми пеленками. Но постепенно в его эмоциональном состоянии начинают появляться периоды спокойного бодрствования, когда малыш старается рассмотреть окружающие предметы, изучает мамино лицо или прислушивается к ее голосу. Все это - начало становления его психики, его высшей нервной деятельности, которое становится возможным благодаря стремительному развитию коры головного мозга и органов чувств.
.jpg)
Некое подобие улыбки можно наблюдать у малыша в первые дни после рождения (во сне, после еды). Но назвать эту гримасу улыбкой нельзя. В тот момент, когда уже достаточно хорошо координированы движения глазных яблок и малыш может сфокусировать взгляд на мамином лице, когда в коре его мозга сформировалось достаточное количество связей между нервными клетками, обусловливающих способность к запоминанию, происходит истинное чудо - малыш впервые улыбается осмысленно. Это обычно происходит в возрасте около 1 месяца. Ни с чем нельзя сравнить радость матери, впервые увидевшей улыбку на лице своего ребенка!
В первые дни жизни новорожденной возбудимость его нервной системы значительно понижена. Это необходимо для того, чтобы обилие раздражающих факторов, резкое изменение условий внешней среды, интенсивная нагрузка в родах не вызвали повреждения нервной системы. В течение первой недели жизни ребенка возбудимость постепенно повышается.
Одной из особенностей нервной системы новорожденного является то, что ее работоспособность невелика: утомление и истощение нервных функций наступает гораздо быстрее, чем у взрослых, поэтому дети не могут длительно переносить однообразные раздражения, например быстро перестают интересоваться погремушкой и нуждаются в смене впечатлений, например, беседах с мамой, негромкой музыке. Но эти впечатления не должны быть чрезмерными, так как их обилие и большая интенсивность тоже могут вызывать утомление и перевозбуждение. Нервная система новорожденного более чувствительна к недостатку кислорода вследствие высокого уровня обменных процессов, для которых требуется высокое насыщение крови кислородом. С этим связана уязвимость нервной системы плода и новорожденного к гипоксии (недостатку кислорода) в родах и в течение первых дней после родов.
В период внутриутробного развития мышцы плода постоянно находятся в состоянии сгибания, что обеспечивает характерную позу плода. После рождения ребенка в его скелетных мышцах сохраняется преобладание тонуса мышц-сгибателей, то есть малыш постоянно стремится занять так называемую позу эмбриона, но постепенно повышается активность двигательных центров, обеспечивающих тонус мышц-разгибателей. Благодаря этому становятся возможными активные движения.
Все движения плода и новорожденного ребенка имеют характер рефлексов и распространяются на все тело. В этом возрасте малыш еще не способен осуществлять целенаправленных движений - его движения хаотичны и являются ответом на какое-либо раздражение.
Еще одной очень интересной и важной особенностью функции нервной системы новорожденного является то, что все его поведение подчиняется пищевой доминанте: если ребенок голоден, у него тормозятся рефлексы, еще более снижается возбудимость. Ему необходимо только одно - удовлетворение насущной потребности в пище.

Ярким примером генерализации нервного импульса служат безусловные рефлексы новорожденного. Например, при проведении пальцем вдоль позвоночника происходит разгибание туловища, сгибание рук и ног, резки крик и даже иногда мочеиспускание.
На ранних стадиях развития у растущего организма нервные центры обладают высокой степенью способности к компенсации приспособлению. При нарушении деятельности какого-либо центра его функцию берут на себя другие отделы головного или спинного мозга. Эта способность помогает восстановлению некоторых функций пострадавших в результате неблагоприятного течения внутриутробного периода. Эта поистине счастливая способность мозга дает возможность использовать многие его резервные возможности для обеспечения должного развития ребенка.
Таким образом, нервная система мал: ша к моменту рождения уже во многом сформирована, ее строение практически не отличается от взрослого, но те ее отделы, которые отвечают за высшую и наиболее сложную деятельность, еще весьма незрелы. Созревание их длится на протяжении всего первого года жизни ребенка.
Читайте также:


