Какую группу дают при хорее гентингтона

| Мои статьи [3] |
| Медико-социальная экспертиза при некоторых заболеваниях [170] |
Войти через uID
Медико-социальная экспертиза и инвалидность при хорее Гентингтона
Хорея Гентингтона (ХГ) — прогрессирующее наследственное дегенеративное заболевание, основными клиническими признаками которого являются хореический гиперкинез, деменция и прогрессирующее течение. Распространенность в разных странах колеблется от 3,2 до 17,4 на 100 000 населения. Значение заболевания определяется и ранней социальной дезадаптацией больных. Подавляющее большинство из них признаются инвалидами II или I группы.
Этиология и патогенез
ХГ относится к болезням экспансий, возникающих вследствие динамических мутаций. Сущность мутации заключается в экспансии (повторении) одних и тех же тринуклеотидных последовательностей. Появление мутаций в гене увеличивает способность к его дальнейшему мутированию, что определяет феномен антиципации — более раннее начало и более тяжелое течение болезни у потомков. Ген ХГ картирован на коротком плече 4-й хромосомы. Он содержит область ДНК, в которой нуклеотидная последовательность представлена увеличенным количеством триплетов, свидетельствующим об экспансии.
Патоморфологическим субстратом болезни является атрофия подкорковых экстрапирамидных ганглиев и коры мозга. Вес подкорковых ядер уменьшается на 50 %, вес всего мозга — на 25 %. Преимущественно атрофируются мелкие клетки скорлупы и хвостатого ядра (холинергические и ГАМКергические нейроны). В коре головного мозга отмечается атрофия мелких клеток, клетки Беца не поражаются. Выявляется также дегенерация ГАМКерги- ческого стрионигрального тракта. Предполагается, что уменьшение ацетилхолиновых и ГАМК-нейронов ведет к нарушению баланса нейромедиаторов в сторону преобладания дофаминовой медиации. Лечение препаратами, увеличивающими в мозгу содержание ГАМК (например, препаратами вальпроевой кислоты), не дает эффекта, а L-ДОФА усиливает гиперкинез. В то же время лечение антагонистами дофамина отчетливо уменьшает выраженность гиперкинеза, поэтому галоперидол и другие нейролептики нашли широкое применение.
Клиника и критерии диагностики
Болезнь наследуется аутосомно-доминантно, с высокой экспрессивностью и пенетрантностью. В связи с поздней клинической манифестацией ХГ при ранней смерти родителей может создаваться впечатление о спорадических случаях. Средний возраст появления первых симптомов болезни — 38 лет, средняя продолжительность болезни — 13—15 лет, а жизни — 52 года. Однако в 10% случаев заболевание начинается в возрасте около 18 лет, а иногда и раньше — так называемый юношеский, акинетико-ригидный вариант.
Как правило, первые симптомы ХГ — суетливость, излишняя подвижность, рассеянность. В начале заболевания гиперкинезы возникают эпизодически по типу пароксизмов, ограничиваясь определенной группой мышц, чаще мимических. Основной тип гиперкинеза — хореический, напоминает внезапно возникшие выразительные движения, жестикуляцию, гримасничание, подергивание носом, всхрапывание, вздохи. По мере прогрессирования болезни нарастает тонический компонент, атетоидный оттенок движений, затем хореоатетоз. Расстройство речи проявляется в дизартрии, лишних звуках. Мышечный тонус низкий или нормальный. Иногда бывают вегетативные нарушения, гипоталамические симптомы (булимия, полидипсия). Рефлексы, чувствительность не страдают.
При акинетико-ригидной форме патологический доминантный ген передается от отца. Клинически проявляется акинетико- ригидным синдромом, сочетающимся с легким ограниченным хореическим гиперкинезом и нарастающим слабоумием. Прогрессирование более быстрое, прогноз хуже, чем при классическом варианте.
Второй симптом ХГ — нарушения психики. Параллелизма между степенью психического дефекта и выраженностью гиперкинеза нет, хотя он обычно возникает раньше. Психические расстройства проявляются нарушением аффективной сферы, параноидно-галлюцинаторными психозами с яркими зрительными, тактильными, слуховыми галлюцинациями, бредовыми идеями. В преморбиде психические отклонения отмечаются у 30—60 % больных еще до появления гиперкинеза (интеллектуально-мне- стическое снижение, психопатоподобное поведение, социальная неполноценность). Наиболее характерен психоорганический синдром, на поздних этапах болезни достигающий степени деменции. Деменция при ХГ отличается относительно медленной прогреди- ентностью, вследствие чего больные поздно госпитализируются, сохраняя трудоспособность в рамках простой привычной деятельности. В конечной стадии ХГ может наблюдаться ослабление или исчезновение гиперкинеза с нарастанием скованности, повышением мышечного тонуса.
Критерии диагностики:
— аутосомно-доминантное наследование;
— средний или пожилой возраст начала болезни (при акинетико-ригидном варианте начало возможно в детском, юношеском возрасте);
— прогрессирующий хореический гиперкинез;
— прогрессирующие психические нарушения.
Данные дополнительных исследований:
1) результаты молекулярно-генетического исследования методом прямой ДНК-диагностики (Иванова-Смоленская И. А., 1995, 1996);
2) данные медико-генетического консультирования;
3) ЭЭГ — выявляется низковольтная биоэлектрическая активность, иногда на ранней стадии заболевания;
4) экспериментально-психологическое исследование (состояние интеллектуально-мнестических функций). Характерна деменция подкоркового типа;
5) КТ, МРТ — атрофия коры, изменение конфигурации передних рогов боковых желудочков вследствие атрофии хвостатого ядра;
6) ПЭТ — снижение метаболизма глюкозы в хвостатом ядре (даже на ранней стадии болезни);
7) консультация психиатра.
Дифференциальный диагноз
1. С хореей беременных (обычно рецидив перенесенной в детстве малой хореи).
2. С хореическим синдромом, вызванным L-ДОФА, иногда контрацептивами.
3. С гепато-церебральной дистрофией.
4. Акинетико-ригидная форма — с паркинсонизмом.
5. С истерическим гиперкинезом.
Течение и прогноз
Клинический и социальный прогноз во всех случаях неблагоприятны — болезнь неуклонно прогрессирует. Нарастание тяжести ХГ и появление первых симптомов в более молодом возрасте от поколения к поколению может быть использовано при оценке реабилитационного потенциала. Больные обычно умирают от интеркуррентных заболеваний.
Принципы лечения
Наиболее оправдавшим себя направлением в лечении ХГ является подавление дофаминергической передачи. Кроме резерпина, который блокирует дофамин в пресинаптических депо, применяют фенотиазины (аминазин) и бутирофеноны (галоперидол, триседил), ингибирующие постсинаптические дофаминовые рецепторы. Применение этих препаратов, прежде всего галоперидола, позволяет добиться временного улучшения и задержки прогрессирования заболевания у многих больных. В связи с необходимостью длительного приема и возможными осложнениями, дозы должны быть умеренными: аминазина не более 150 мг в сутки, галоперидола не более 15 мг в сутки. При акинетико-ригидной форме ХГ применяют с некоторым успехом препараты L-ДОФА, парлодел (бромокриптин). В качестве дополнительных средств при терапии ХГ используют ноотропы, церебролизин.
Могут возникнуть показания для госпитализации больных ХГ в психиатрический стационар (при острых психотических расстройствах) или в специализированный психоинтернат в связи с выраженной социальной дезадаптацией.
Медико-социальная экспертиза Критерии ВУТ
Основание для ВН — стационарное обследование с целью уточнения диагноза, разработки схемы лечения (около 1 месяца). При декомпенсации, отчетливом прогрессировании заболевания временно нетрудоспособны работающие больные (обычно с последующим направлением на БМСЭ).
Показания для направления на БМСЭ
1. Фактически все больные с диагностированной ХГ (через 1—4 года от начала заболевания в зависимости от характера трудовой деятельности). Противопоказания к продолжению прежней работы весьма обширны из-за гиперкинеза, почти всегда сочетающегося с психическим дефектом. Фактически только лица, выполняющие несложный и подсобный труд, могут оставаться на прежней работе, да и то со значительным уменьшением ее объема.
2. Больные с выраженным и резко выраженным гиперкинезом и психическими нарушениями.
Необходимый минимум обследования при направлении на БМСЭ
1. Данные медико-генетического анализа.
2. Экспериментально-психологическое исследование.
3. Осмотр психиатра.
4. Рентгенография черепа.
5. ЭЭГ.
6. Общие анализы крови, мочи.
Критерии инвалидности
Основными критериями МСЭ при ХГ являются распространенность и выраженность гиперкинеза, выраженность психических расстройств, темп прогрессирования, социальные факторы.
III группа: умеренное ограничение жизнедеятельности вследствие легкого (умеренного) гиперкинеза и психических нарушений (по критерию ограничения способности к трудовой деятельности первой степени).
II группа: значительное ограничение жизнедеятельности при прогрессировании заболевания, выраженном распространенном гиперкинезе, отчетливых психических нарушениях (по критериям ограничения способности к самообслуживанию, передвижению, контролю за своим поведением второй степени).
I группа: выраженный гиперкинез, исход болезни в экстрапи- рамидную ригидность, деменция, приводящие к резко выраженному нарушению жизнедеятельности (по критериям ограничения способности к передвижению, общению, контролю за своим поведением, самообслуживанию третьей степени).
При условии наблюдения за инвалидами I и II группы в течение 5 лет она определяется бессрочно.
Причина инвалидности — как правило, общее заболевание.
Профилактика инвалидности
1. Первичная профилактика: пренатальная диагностика (возможна в первом триместре беременности).
2. Вторичная профилактика: а) своевременная диагностика, диспансерное наблюдение, постоянная патогенетическая терапия;
б) в случае доклинической диагностики (тестирования на ген ХГ) — профессиональная переориентация, приобретение профессии с учетом возможных противопоказаний.
3. Третичная профилактика: а) предупреждение срывов компенсации у работающих больных; б) своевременное определение инвалидности в зависимости от степени ограничения жизнедеятельности; в) осуществление других мер социальной помощи.
Реабилитация
Индивидуальная программа реабилитации составляется для больных с относительно медленным прогрессированием заболевания.
1. Медицинская реабилитация: регулярная патогенетическая медикаментозная терапия.
2. Профессиональная реабилитация: а) трудоустройство инвалидов III группы на несложных, лучше привычных работах (раздача инструментов, упаковка и сортировка в индивидуальном темпе, уборка помещения, работа в небольшом гардеробе и т. п.);
б) некоторые инвалиды II группы могут быть трудоустроены на дому, больные с преобладанием психических нарушений трудоустраиваются в лечебно-трудовых мастерских.
3. Социальная реабилитация: а) снабжение средствами передвижения (велоколяска, кресло-коляска), техническими средствами ухода за больным; б) психологическая помощь семье больного, обучение уходу за тяжелым больным ХГ.

Общие сведения
Хорея, что за болезнь? Хорея (или хореический гиперкинез) — это непрерывные, быстрые, хаотичные движения. Гиперкинез вовлекает дистальные отделы рук и ног, мимические мышцы, мышцы гортани и туловища. Движения эти насильственные и напоминают гримасничанье, ужимки и кривляние. Гиперкинезы связаны с поражением структур головного мозга, объединяемых в экстрапирамидную систему. Эти двигательные расстройства значительно ограничивают возможности больного, приводя к социальной изоляции. Частыми формами хореи являются хорея Гентингтона и ревматическая хорея (синоним пляска Святого Витта и хорея Сиденгама), которые имеют различное происхождение и прогнозы.
Также к гиперкинезам, связанным с поражением экстрапирамидной системы, относятся кривошея, тремор, дистония, атетоз, тики, миоклония. Все эти состояния характеризуются гипотонико-гиперкинетическим синдромом — то есть сочетают гиперкинезы (непроизвольные, насильственные движения) и сниженный тонус мышц. Функция экстрапирамидной нервной системы состоит в создании условий для движений (распределение мышечного тонуса и подготовка мышц к движению) обеспечении позы и выполнении стереотипных рефлекторных движений. Все эти функции нарушаются при нарушении функции экстрапирамидной системы.
Патогенез
При данном заболевании имеет место преимущественное поражение базальных ганглиев головного мозга, которые имеют большое значение в контроле движения и поведения. Также снижается уровень нейромедиаторов (гамма-аминомасляной кислоты и субстанции Р). Данные нарушения возникают вследствие генных мутаций.
Ген хореи Гентингтона локализуется на четвертой хромосоме. Ген кодирует белок хантингтин (гентингтин), который необходим для развития и выживания клетки. В норме ген содержит цепочку из нуклеотидов цитозин-аденин-гуанин (CAG), которая повторяется. Число таких повторов в гене в норме от 8 до 35, а в мутагенном гене увеличивается количество повторов и это обуславливает болезнь Гентингтона. Поскольку триплет CAG кодирует аминокислоту глутамин, при этом заболевании глутамин накапливается в избытке и оказывает повреждающее действие. Чем больше CAG-копий, тем раньше развивается заболевание и больше выражены симптомы.
Классификация
Экстрапирамидные гиперкинезы бывают:
- Первичные (при различных нейродегенеративных заболеваниях, например, болезнь Гентингтона, нейроакантоцитоз, спиноцеребеллярная атаксия).
- Вторичные (симптом при аутоиммунных, сосудистых и метаболических заболеваниях, интоксикации тяжелыми металлами, энцефалитах различной этиологии).
По распространенности хореические гиперкинезы делятся на:
- Фокальные.
- Односторонние.
- Генерализованные.
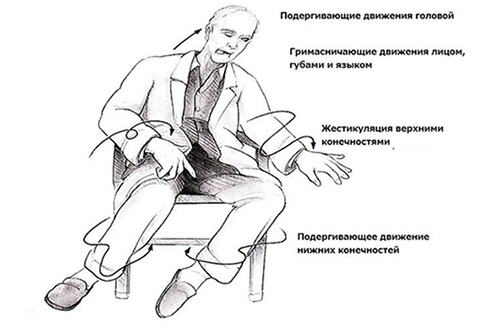
Уже на ранней стадии болезнь Гентингтона помимо двигательных расстройств появляется выраженное нарушение речи (замедленная аритмичная речь), расстройство глотания появляется на поздних стадиях и становится причиной аспирации, асфиксии и пневмонии. Изменения со стороны психической сферы представлены нарушением памяти, внимания, фобическими расстройствами и депрессией с суицидальными попытками.
Среди вторичных форм выделяется малая хорея (синоним хорея Сиденгама), которая является осложнением ревматизма. Это общепризнанный вариант ревматического поражения нервной системы, поэтому ревматическая хорея называется еще нейроревматизм. Первые описания эпидемии ревматической хореи сделаны в 1418 г., а полная характеристика болезни дана Сиденгамом через 200 лет. В 1831 г. Брайтом установлена связь малой хореи с ревматической лихорадкой и описаны тяжелые формы псевдопаралитической малой хореи.
В последние годы благодаря противоревматическому лечению хорея Сиденгама встречается очень редко, да и сам ревматизм ревматологи рассматривают как заболевание, теряющее свою актуальность. В начале 80-х годов нейроревматизм (пляска святого Витта) диагностировался у 36% детей с ревматизмом, а в настоящее время у 16% пациентов. При этом преобладает гемихорея (гиперкинезы одной стороны) и мышечная гипотония (умеренная и выраженная), нарушения координации, почерка и речи, повышение сухожильных рефлексов и эмоциональная лабильность.
Причины хореи Хантингтона
Причина данного заболевания — генетический дефект в четвертой хромосоме. Генетические причины хореи Хантингтона заключаются в изменении 4-й хромосомы, в которой увеличивается количество повторов одного из фрагментов ДНК, который кодирует белок гентингтин. Чем больше количество повторов, тем в более раннем возрасте развивается заболевание. Эти генетические причины и связанное с ними нарушение образования белка за счет полиглутаминовых повторов предопределяют гибель нейронов полосатого тела и хвостатого ядра.
Если говорить о вторичных формах хореи, то причинами их в детском возрасте могут быть ревматизм, системная красная волчанка, поражение сосудов (сосудистая хорея), антифосфолипидный синдром. У пожилых хорея может быть вызвана заболеваниями печени, инсультом, полицитемией. Хорея является самым частым постинсультным гиперкинезом и наблюдается у 1,3% пациентов с острым нарушением мозгового кровообращения. Хореический гиперкинез появляется остро в первые дни инсульта. Он чаще представлен гемихореей, а в случае двустороннего поражения сосудов — генерализованный. У большинства больных гиперкинез сочетается с мышечной слабостью этой же стороны.
Причиной сосудистой хореи является ишемическое или геморрагическое поражение таламуса, субталамического ядра и лентиформных ядер. Причиной сосудистой хореи также может стать поражение теменных, лобных или височных долей.
Симптомы хореи Гентингтона
Симптомы включают различные виды патологических движений. Они проявляются сначала в дистальных отделах конечностей, а затем становятся генерализованными, что нарушает выполнение обычных движений. Сначала у больных появляется неповоротливость, неуклюжесть, плохая координация движений и ухудшается почерк. Быстрые и беспорядочные движения в разных группах мышц связаны со снижением тормозного влияния головного мозга на двигательные нервы.
В 60% случаев до возникновения двигательных расстройств появляются психопатические нарушения.

Болезнь Гентингтона: симптомы и признаки, фото
Эмоциональные нарушения и повышенная возбудимость проявляются тем, что у больного появляются немотивированные приступы паники, ярости, тревоги. Также может развиться гиперсексуальность. Отмечаются нарушения сна.
Слабоумие развивается на поздних стадиях заболевания. Иногда развитие деменции приостанавливается, и оно далеко не всегда становится тотальным. Поэтому можно сказать, что слабоумие при хорее Гентингтона относительно доброкачественное. Некоторые больные могут долго выполнять привычную работу и оставаться вне психиатрической лечебницы. Расстройства интеллекта проявляются в снижении способности к мышлению, ослаблении внимания и отсутствии критики к своему поведению. Если рассматривать другие признаки, то нужно отметить высокую подверженность больных к депрессивным расстройствам и наклонность к суициду. Могут появиться бред и навязчивые состояния. Могут наблюдаться эпилептические приступы — чаще всего это встречается у больных с началом заболевания в молодом возрасте. Болезнь Хантингтона может сочетаться с сахарным диабетом. Поэтому у таких больных часто выявляют симптомы диабета: повышенная жажда, увеличение количества мочи, сухость во рту.
В зависимости от преобладания в клинике того или иного симптома, выделяют несколько клинических форм заболевания:
- Гиперкинетическая. Преобладает непроизвольное движение мускулатуры, усиливающееся при волнении. При ходьбе больные размахивают руками, пританцовывают, раскачиваются, гримасничают, издают посторонние звуки при разговоре. Гиперкинезы исчезают во сне. Со течением времени они нарастают и больные не способны обслуживать себя.
- Психическая форма. У больных на первый план выступают апатия, снижение критики, ухудшение памяти, возбуждение, бредовые идеи, возникают галлюцинации (слуховые и зрительные). Постепенно развивается деменция.
- Акинетико-ригидная форма. Эта форма проявляется мышечной ригидностью и контрактурами. Бывают приступы эпилепсии, атетоз (движения в дистальных отделах рук и ног), глазодвигательные нарушения, атаксия и дистония. Отмечаются также нарушение умственного развития.
Важное место занимают системные проявления ревматизма: одышка, сердцебиение в покое, увеличение печени, боли в суставах, наличие кольцевидной эритемы на коже. Поражения сердца (эндо— и миокардит) выявляется на ЭХО кардиографии: расширение отделов сердца, изменения клапанов сердца, дисфункция створок клапанов. То есть сочетается неврологическая симптоматика и признаки эндомиокардита.
Анализы и диагностика
- Синдром Хантингтона, как наследственное нейродегенеративное заболевание, нуждается в проведении медико-генетических обследований. Проводится генетическое тестирование — прямая ДНК-диагностика фрагментным анализом. Это дает возможность выявить носительство патологического гена у будущих родителей и дать точный прогноз в отношении здоровья потомства.
- МРТ и КТ выявляют атрофию хвостатого ядра, атрофию коры головного мозга (больше в лобной доле), но при генетически подтверждённом диагнозе эти обследования не имеют диагностического значения.
При исследовании больных с ревматической хореей выявляют:
- Лейкоцитоз.
- Нейтрофилез.
- Ускорение СОЭ.
- Увеличение С-реактивного белка и серомукоида.
- Повышение титров антистрептолизина О (от 1:500 до 1:1000).
- На ЭХО-КГ — увеличение размеров сердца, изменения клапанов.
Лечение хореи Гентингтона
Лечение при данном заболевании носит поддерживающий характер. Препаратами выбора при гиперкинезах являются нейролептики, которые блокируют дофаминовые рецепторы нейронов. Их применение позволяет частично подавить хорею и возбуждение (ажитацию) у больного.

Для лечения применяются типичные нейролептики Галоперидол, Пимозид, Модитен. Менее эффективными являются Сульпирид и Тиаприд, но они имеют меньше побочных действий, поэтому используются в виде препаратов выбора. Также широко применяются атипичные нейролептики — Рисперидон, Клозапин, Оланзапин, Арипипразол, Нормокинезтин. Нейролептики используются в низких дозах, а продолжительночть их применения ограничивается двумя неделями с постепенным уменьшением дозы и отменой.
Применение Нормокинезтина показано при хорее и отсутствии депрессии, агрессивного поведения или психоза. На поздних стадиях, когда развивается мышечная ригидность, препарат не показан, поскольку усиливает этот симптом. Арипипразол (нейролептик третьего поколения) обладает эффективностью сопоставимой с Нормокинезтином, но при этом в меньшей степени вызывает депрессию и седативный эффект.
При умеренном гиперкинезе нейролептики могут не назначаться, а больному рекомендуются препараты, блокирующие глутаматергические рецепторы (Амантадин, Мидантан, Мемантин Канон), антиконвульсанты (Топамакс, Топирамат) и симпатолитики (Резерпин). Также возможна комбинация нейролептик + антиглутаматергический препарат или антиконвульсант + симпатолитик. Существуют данные в пользу того, что длительный прием Мемантина и коэнзима Q10 несколько замедляет прогрессирование заболевания. Важно с помощью нейролептиков и антидепрессантов корригировать сопутствующие психические расстройства, прежде всего депрессию и вспышки агрессии.
При ревматической хорее комплексное лечение включает:
- Антибактериальную терапию (Пенициллин с переводом на формы длительного действия — Экстенциллин, Ретарпен, Бициллин-1, Бициллин-5).
- Противовоспалительную (Преднизолон до 10 дней с постепенным снижением дозы).
- Противоэпилептические препараты (Конвулекс, Депакин, Карбамазепин, Мазепин, Финлепсин). В случае, если они оказываются неэффективными, назначаются нейролептики в минимальной дозе.
- Физиотерапию (электросон, электрофорез с бромидом кальция, УВЧ по лобно-затылочной методике).
Исследователи выделяют несколько форм хорей, одна из самых сложных – хорея Гентингтона. Заболевание встречается относительно редко, обусловлено наследственными причинами. Сопровождается двигательными, эмоциональными нарушениями и расстройством высших психических функций. Носит дегенеративный характер.

Хорея
Движения больного напоминают хаотические танцевальные действия. Обусловлены они непроизвольными сокращениями мышц различных частей тела.
Этиология заболеваний, связанных с хореическими гиперкинезами, различна. В связи с этим принято выделять 3 вида хореи.
К данному виду относится хорея Гентингтона (названа по фамилии обнаружившего ее исследователя George Huntington). Это редкое заболевание, характеризующееся медленным прогрессирующим течением. Встречается в среднем в 5 случаях на 100 000 человек. Проявляется преимущественно в возрасте от 30 до 40 лет и старше, в большей степени у мужчин. Наиболее ярко выражены двигательные нарушения, расстройства психики, интеллекта, памяти.

На первых этапах ее признаки найти удается не всегда. Со временем наблюдается подергивание мышц лица, человек начинает совершать непроизвольные глотательные, сосательные движения. Отмечается нескоординированные движения глаз, нистагм. Поражаются руки, появляется симптом играющих на пианино пальцев. Изменяется походка, становится невозможным сохранить положение тела. Болезнь затрагивает все больше групп мышц, постепенно они не только начинают хаотически двигаться, но также становятся ригидными. На поздних этапах человек теряет способность самостоятельно передвигаться.
Со временем ухудшается внимание, память. Человек теряет способность анализировать, логически мыслить, решать даже простейшие задачи, сосредотачиваться. По мере прогрессирования заболевания развивается деменция.
На фоне невозможности регулирования движений, осознания тяжести происходящих в организме процессов, имеющих патологический характер, появляется апатия, склонность к депрессии, повышенная тревожность. Болезнь Гентингтона характеризуется уплощением эмоций. Снижение критического мышления ведет к приступам ярости, повышению агрессии. В ряде случаев проявляется склонность к суициду.
Следствием поражения мышц лица, носоглотки является нарушение речи. Она становится смазанной, невнятной. Снижение интеллекта и памяти приводит к уменьшению словарного запаса.
Синдром хореи встречается в составе других наследственных болезней, связанных с поражением экстрапирамидной системы. Это редко встречающийся (1:300 000) синдром Леша-Нихена, связанный с нарушением содержания мочевой кислоты.
Другой патологией считается врожденная болезнь Вестфаля-Вильсона, в основе которой лежит нарушение усвоения меди.
Хорея возникает в результате травм, сосудистых заболеваний, воздействия бактерий, вирусов, интоксикации, дисбаланса обмена веществ.
К вторичным заболеваниям относят ревматическую (малую) хорею. Ее появлению предшествует обострение ревматизма или стрептококковые инфекции. Болезнь чаще возникает у детей и в возрасте до 20 лет, больше у девочек.
На начальных этапах у ребенка возникают гримасы, нарушаются движения глаз, появляются простые неконтролируемые жесты. В дальнейшем поражаются другие группы мышц. При сильно выраженных проявлениях гиперкинеза ребенок теряет возможность ходить, не может сам кушать, одеваться. Нарушается речь, интеллект, дыхание. Уменьшение яркости симптомов при правильном лечении проходит в основном через шесть месяцев. Возможно появление рецидивов.
Повторное появление возможно, в частности, при беременности. Связывают ее с образованием антител к фосфолипидам. Признаки недуга возникают на третьем месяце. Проявляется гиперкинезами, слабостью мышц, интоксикацией. Протекает болезнь обычно очень тяжело. Является основанием для того, чтобы прервать беременность.
Механизм развития
Вне зависимости от вида хореи наблюдается поражение продолговатого отдела головного мозга, который отвечает за рефлекторную двигательную активность, а также принимает участие в выполнении произвольных движений.
Продолговатый мозг выполняет ряд функций:
- Рефлекторные. Регулирует дыхание, тонус мышц, глазодвигательные, защитные рефлексы. К последним, в частности, относится глотание, моргание, кашель, чихание.
- Проводниковые. Здесь проходят нервные импульсы к головному мозгу от спинного и обратно.
- Интегративная. Продолговатый мозг отвечает за выполнение некоторых сложных функций, например, регуляцию положения глаз во время движения головой.
Поражение участков продолговатого мозга ведет к нарушению этих функций.
Причины
К заболеванию ведет целый ряд причин.
У хореи Хантингтона – генетическая основа. Наследуется она по аутосомно-доминантному признаку. Участок короткого плеча четвертой хромосомы, ответственный за выработку белка гентингтина, в норме имеет 36 повторов тринуклеотидов цитозинаденина-гуанина. В некоторых случаях патологические изменения ведут к увеличению повторов до 121. Образующаяся неправильная структура белка ведет к гибели нейронов мозга. Исследователи отметили закономерность – чем больше повторов, тем раньше возникнет хорея. При изменении повторов до 39 говорят о сомнительном статусе.

К развитию вторичной хореи приводит стрептококковая инфекция, ревматизм, нарушения в работе иммунной системы, черепно-мозговые травмы, сосудистые нарушения, интоксикация. Считается, что причины заболевания кроются в нарушениях обмена веществ, системной красной волчанке.
Симптомы
Возраст первого проявления признаков хореи зависит от формы заболевания. При ревматической хорее и ювенильной форме симптомы возникают в детстве и юношестве. При хорее Гентингтона они появляются после 30 лет.

Отмечается появление гримас, больной непроизвольно высовывает язык, хмурится, издает странные звуки, шмыгает носом. Чуть позже начинает кивать головой, махать руками, покачиваться. Человек теряет способность удерживать взгляд на каком-либо предмете, не может сохранять позу. В начале развития патологии он пытается удержаться от непроизвольных действий, но в дальнейшем ему это удается все с большим трудом.
Признак, который обращает на себя внимание достаточно рано, – нистагм.
С течением времени проявления гиперкинеза ослабевают, повышается тонус. При этом чувствительность не страдает.
Возникают психические и эмоциональные нарушения. Больные становятся вспыльчивыми, эмоциональными, порой – агрессивными. На поздних этапах возможны галлюцинации, мысли о суициде. Нарушается память, критическое мышление, снижается внимание. Речь становится невнятной и неразборчивой.
Симптоматика ювенильной формы дополняется эпилептическими приступами.
Диагностика
Наиболее достоверным способом считается метод полимеразной цепной реакции. Для его выполнения берут из вены кровь и в ходе исследования подсчитывают количество повторов тринуклеотидов цитозинаденина-гуанина. Проводится ДНК-диагностика.
Среди других методов, позволяющих увидеть нарушения продолговатого мозга и признаки инфекций:
- магнтитно-резонансная томография;
- анализ крови;
- электроэнцефалография;
- электромиография.

На осмотре врач использует провокационные пробы. В ходе одной из них пациента просят встать так, чтобы ноги были вместе, а руки разведены в стороны, при этом ладони должны быть обращены вниз. Больного просят открыть, а затем закрыть глаза.
Другая проба – попросить больного лечь и вытянуть руки.
Читайте также:


