Компрессионная ишемическая нейропатия лицевого нерва что это такое

Слабость мимических мышц одной половины лица, развившаяся предположительно после переохлаждения, заражения вирусом герпеса или болезней ЛОР-органов – это и есть невропатия лицевого нерва. Крайне редко – не более 6% от всех заболевших – поражение лицевого нерва бывает двусторонним. В подавляющем большинстве случаев выявить истинную причину не удается. Историческое название этого страдания – паралич Белла, получивший имя в честь впервые его описавшего физиолога из Шотландии, члена Лондонского королевского общества Чарльза Белла.
Этот нерв – седьмая пара черепно-мозговых нервов, ответственная за мимическую мускулатуру лица, слезную железу, самую маленькую мышцу человеческого тела – стременную, напрягающую барабанную перепонку, и ощущение вкуса на передних двух третях языка.
Лицевой нерв состоит из двигательной и чувствительной порции. Он образует околоушное сплетение и по ходу отдает 14 ветвей. Самое узкое место, которое приходится проходить нерву – пирамида височной кости. Костный канал в этом месте заполнен веществом нерва на 70%. Достаточно небольшого отека в этом месте, чтобы нерв был сдавлен и наступило его повреждение.
Частота невропатии лицевого нерва (сокращенно НЛН) высока – 25 случаев на 100 тыс. населения. Средний возраст заболевших – 40 лет.
- Первичная консультация - 3 200
- Повторная консультация - 2 000
Почему повреждается лицевой нерв?
У этого заболевания можно выделить предрасполагающие факторы и пусковые моменты. Предрасполагающие факторы – это системные заболевания внутренних органов, при которых извращен метаболизм или обмен веществ. Это – сахарный диабет и артериальная гипертензия. В группе риска также находятся люди пожилого возраста. Иногда лицевой нерв повреждается у беременных, особенно при токсикозах. У людей, имеющих нарушения метаболизма, невропатия лицевого нерва может возникнуть без внешних видимых причин. В этом случае ее называют вторичной и рассматривают как осложнение основного заболевания. Лечение начинают с компенсации тех расстройств обмена, которые спровоцировали невропатию.
У здоровых молодых людей начало невропатии может быть вызвано переохлаждением. Для этого варианта характерна сезонность, начало в холодное время года.
По ведущей причине лицевая невропатия бывает:
Острая стадия невропатии лицевого нерва длится до 2-х недель, подострая – до месяца, хроническая – дольше 1-го месяца.
Клиническая картина
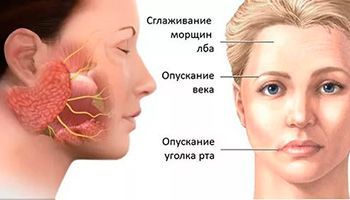
Симптомы настолько характерны, что в типичном случае диагноз не представляет трудностей. Болезнь начинается остро, чаще всего с боли за ухом. Постепенно боль распространяется по лицу и на затылок. На стороне поражения из глаза начинают течь слезы, но иногда появляется сухость. Некоторые пациенты замечают, что обыденные звуки стали крайне неприятными. В течение 1-2-х суток явления нарастают, присоединяется парез (слабость) или паралич мимической мускулатуры.
Проявления поражения такие:
Диагностика НЛН
- Стоимость: 6 000 руб.
При подозрении на лицевую невропатию необходимо как можно быстрее обратиться к врачу-неврологу. Схожую с НЛН симптоматику имеют и другие неврологические заболевания. Чтобы не ошибиться, невролог назначает стандартные обследования.
- Лабораторные анализы
Кровь, моча, глюкоза крови, серологические реакции (антиген-антитело) при подозрении на инфекцию - Рентгенография органов грудной клетки
Выявляет туберкулез, опухолевый процесс, рубцы и уплотнения - МРТ и КТ головного мозга
МРТ выявляет возможные патологические процессы в основании головного мозга, КТ – для исследования височной кости - Электронейромиография
Выясняет скорость проведения нервного импульса в мышцах, выявляет соединительнотканное перерождение нервного волокна - Консультация терапевта, ЛОР, энодокринолога, инфекциониста
При наличии сопутствующих заболеваний
Когда диагностика закончена, никаких сомнений не остается.
Электронейромиография (ЭНМГ) - обязательно проводят как можно раньше, чтобы определить тяжесть заболевания и прогноз.
Этот метод устанавливает, какая часть нерва больше повреждена – миелиновая оболочка или центральный аксон. Повреждение миелиновой оболочки прогностически более благоприятно, потому что она в большинстве случаев восстанавливается. Аксональные повреждения намного серьезнее.
Компрессионно-ишемическая невропатия (туннельный синдром, туннельная невропатия, ловушечная невропатия)
Невропатия лицевого нерва – это заболевание, при котором воспаляется одна из вервей лицевого нерва. При этом возникает парез и даже паралич лицевых мышц. Бывает невропатия, как правого, так и левого лицевого нерва. Данное заболевание не имеет конкретных возрастных пристрастий и может возникать как у пожилых, так и у молодых людей.
Симптомы невропатии лицевого нерва
Для данного заболевания характерны следующие симптомы:
• мышцы одной стороны лица парализует;
• лицо становится асимметричным;
• возникает боль в ухе;
• ухудшается слух либо развитие гиперчувствительности к звукам, причиняющей дискомфорт;
• проблемы с глазами – повышенное слезотечение либо сухость глаз;
• изменяется вкусовая чувствительность.
Полный и частичный паралич нерва обычно проявляется так:
• носогубные складки на больной стороне лица постоянно сглажены;
• при еде пища может попадать и оставаться между щекой и десной, а вода выливаться через уголок рта;
• во время зажмуривания глаз на больной стороне не закрывается, однако глазное яблоко закатывается кверху;
• при разговоре щека со стороны поврежденного нерва может надуваться.
Причины невропатии лицевого нерва
Причинами неврита лицевого нерва могут быть:
• инфекционное поражение (герпес);
Лечение невропатии лицевого нерва
Компрессионно-ишемическая невропатия лицевого нерва, как правило, не исчезает сама и потому требует лечения. Первое, что вы можете сделать самостоятельно – это специальный массаж для лица. Он очень важен, так как помогает избежать асимметричности лица, возникающей из-за неравномерной работы мышц. В комплексе с массажем вам могут назначить фармакопроцедуры и иглоукалывание.
Если положительное воздействие данных методов лечение недостаточно велико, то дополнительно назначают несколько препаратов, которые снимают воспаление мышц, успокаивают нервную систему, а также оказывают общеукрепляющее воздействие на организм.
Особенно это актуально в случае острой невропатии лицевого нерва, когда от боли и напряжения пациент может даже потерять сознание. Медикаментозное лечение проводится препаратами, которые оказывают следующее воздействие:
• снимают воспаление (кортикостероиды, например, преднизолон);
• нейтрализуют спазмы и сужают сосуды;
• борются с вирусами (например, ацикловир).
Если при неврите глаза страдают от пересыхания конъюнктивы, то назначают специальные капли, позволяющие избежать данного явления.
С помощью такого разностороннего лечения удается устранить воспалительные процессы и восстановить мышечную активность.
Помимо лечения непосредственно неврита, также необходимо обязательно провести лечение основной причины болезни, если это, например, простудное, либо инфекционное заболевание.
31.Нейропатия лучевого, локтевого и срединного нервов. Этиология, клиника, диагностика, лечение.
Нейропатия или неврит лучевого нерва поражает верхние конечности человека. Лучевой нерв составляет задний пучок нервной системы плечевого сплетения, расположен сзади от плечевой артерии, проходит по плечевой кости. Нерв делится на поверхностную и глубокую ветви. Каждый палец руки снабжается двумя тыльными и двумя ладонными нервами.
Глубокая ветвь (двигательная) проходит между разгибателями большого пальца, спускается до лучезапястного сустава, иннервируя все разгибатели плеча, предплечья и лучевую группу мышц. Невропатия лучевого нерва развивается в результате сдавления глубокой ветви лучевого нерва. Это явление можно обнаружить крайне редко. На нерв повреждающее воздействие могут оказать:
• хроническая травма нервного ствола, получаемая вследствие трения об острый край сухожилий при длительной работе кистью;
• точечное воздействие головы на область локтевого сгиба, в этом случае сдавливается лучевой нерв между костями предплечья. Лучевой нерв прижимается мягкими тканями предплечья и человеческой головой, например, когда человек спит и его голова находится на столе, а под головой предплечье;
• развитие рубцов в межмышечном пространстве по пути лучевого нерва после ударов, например во время состязаний по единоборству.
Иногда лучевой нерв повреждается при сдавливании жгутом, костылями. Случается это и во время инъекций и после перенесенных инфекционных болезней. Заболевание сообщает о себе всевозможными нарушениями и изменениями чувствительности. В случае сильного повреждения лучевого нерва, возможно развитие мышечного паралича. Больные невритом лучевого нерва обнаруживают отсутствие рефлексов.
Клиническая картина при невропатии лучевого нерва зависит от места ущерба.
При повреждении нерва в области подмышечной ямки появляется симптом свисающей кисти: при попытке больного поднять руку вверх кисть беспомощно свисает. При сдавлении в средней плечевой трети симптомы носят слабый характер или отсутствуют вообще. В случае, если повреждена нижняя треть, то больного беспокоят лишь невозможность разгибать пальцы и кисть в целом, а также отсутствие чувствительности тыльной стороны кисти.
,,свисающая,, или ,,падающая кисть,, Гипестезия в зоне иннервации. Слабость разгибателей предплечья, слабость разгибания и отведения большого пальца ( прриведенк указательному), гипотрофия тыльной поверхности плеча и предплечья. Понижение или отсутствие рефлекса с трехглавой мышцы плеча.
Общие принципы лечения:
1. устранение этиологического фактора (медикаментозное или оперативное)
2. противоотечная терапия
4. улучшение микроциркуляции
5. улучшение метаболизма
6. восстановительная бальнео-, грязе-, электолечение
Нейропатия локтевого нерва — поражение локтевого нерва, сопровождающееся нарушением функции, а так же снижением или потерей чувствительности кисти.
Все причины, вызывающие защемление нерва в локтевом суставе можно разделить на две большие группы:
1. Посттравматическая нейропатия развивается при растяжении, надрыве или разрыве локтевого нерва при:
o подвывихе локтевого сустава;
o боковом вывихе локтя;
o вывихе локтевого сустава кпереди с переломом локтевого отростка.
2. Компрессионная нейропатия: сдавливание нервного ствола в узких каналах — кубитальном в области локтевого сустава и канале Гийона на кисти в результате отека, воспаления или изменения костных или соединительно-тканных структур канала при:
o ревматоидном артрите;
o деформирующем артрозе, хондромаляции, хондроматозе;
o деформации костей или соединительно-тканной стенки канала в области зажившего перелома;
o утолщении оболочек сухожилий и синовиальных кистах при теносиновиите;
o в канале Гийона нерв может сдавливаться мышцей, отводящей мизинец.
Вторичный неврит локтевого нерва может быть спровоцирован манипуляциями в области локтевого сустава при вправлении вывиха или совмещении отломков кости при переломе, а так же пассивным растяжением нерва при скелетном вытяжении.
Поздний неврит развивается при повторных травмах локтя в месте прохождения нерва
Симптомы нейропатии локтевого нерва
При полном повреждении локтевого нерва имеется потеря чувствительности кожи всего мизинца и половины безымянного пальца, а так же паралич (нарушение функции) мышц сгибателей и приводящих мышц большого пальца.
При неполном повреждении отмечается:
• слабость мышц кисти;
• уменьшение объема мышц в области первого межпальцевого промежутка (между большим пальцем и указательным);
• чувство покалывания на внутренней стороне ладони;
• онемение и потеря чувствительности в области мизинца и прилегающей к нему поверхности безымянного пальца;
• боли по ходу локтевого нерва.
,,когтеобразная кисть,, удержание предметов между 1 и 2 пальцами затруднено. Цианоз , похолодание внутреннего края кисти, истончение и сухость кожи. Гипестезия в зоне иннервации. Гипотрофия мышц 1 тыльного промежутка, межкостных мышц и hypothenar
Для установления диагноза невропатии локтевого нерва необходимо провести неврологический осмотр с пробой поколачивания. Весьма информативным методом является электронейромиография, которая позволяет определить уровень поражения нервных волокон и даже отдифференцировать при необходимости поражение локтевого нерва от поражения нервных корешков, формирующих его ствол (поражение корешков возникает в области выхода их из спинного мозга и позвоночных отверстий, хотя клинические симптомы могут напоминать невропатию локтевого нерва). Диагностика невропатии локтевого нерва не представляет особой сложности при внимательном отношении врача к имеющимся симптомам.
Лечение нейропатии локтевого нерва
В зависимости от причин, вызвавших защемление локтевого нерва, лечение может как оперативным, так и консервативным.
Консервативное лечение проводится на ранних этапах развития заболевания, когда еще нет мышечной атрофии и стойкой деформации пальцев.
В случае синдрома кубитального канала применяют:
• определенный двигательный режим, при котором снижаются нагрузки, следует избегать монотонных повторяющихся движений и длительного нахождения руки в согнутом положении;
• назначение нестероидных противовоспалительных препаратов, которые снимают боли и уменьшают отек воспаленных тканей, витамины группы В, которые улучшают обменные процессы в поврежденном нерве, препараты, улучшающие периферическое кровообращение.
Лечение защемления локтевого нерва в канале Гийона дополняют местным введением глюкокортикоидов.
Оперативное лечение используют в том случае, когда консервативное лечение неэффективно, когда имеются выраженные рубцовые образования в области прохождения нерва в каналах, когда пациенты (чаще всего спортсмены) не могут сделать перерыв в тренировках, достаточный для проведения консервативного лечения.
Оперативное лечение заключается в рассечении и удалении структур, сдавливающих нерв. Если есть риск повторных травм нерва в области локтевого сустава, его переносят на внутреннюю поверхность локтевого сустава.
В послеоперационном периоде назначают обезболивающие и противовоспалительные препараты, парафиновые аппликации, миоэлектростимуляцию, тепловые процедуры.
После операции в течение 7-10 дней руку обездвиживают шиной или лонгетой. Затем сначала начинают пассивные движения в суставе, а через 3-4 недели активные движения в суставе. Через 8 недель разрешаются упражнения с нагрузкой и броски
Невропатия срединного нерва
Этиологические факторы, вызывающие невропатию срединного нерва, весьма многообразны. К ним относятся разнообразные травмы верхней конечности, повреждения нерва в случае нарушения техники внутривенной инъекции в локтевую вену, резаные раны ладонной поверхности предплечья выше лучеза-пястного сустава, а также перенапряжение кисти профессионального характера
Симптомы Невропатии срединного нерва:
При нейропатии срединного нерва нарушается возможность движения кистью, отсутствует функция сгибания как минимум трех пальцев. Больному не удается производить разгибание средних фаланг двух пальцев и попытка сжимания кисти в кулак остается безуспешной. При нейропатии наблюдается атрофия основания пальцев, из-за этого мизинец и безымянный пальцы устанавливаются в одной плоскости, кисть внешне напоминает лапу обезьяны.
В зоне иннервации нерва определяют расстройство чувствительности радиальной области ладони, ладонной поверхности безымянного и среднего пальцев и частично указательного пальца. При поражении нерва возникают грубые изменения в трофике, секреторных и вазомоторных функций. Также часто возможно появление интенсивного стойкого болевого ощущения (гиперпатия) и ощущения жжения в конечности (каузалгия).
,,обезьянья кисть,, боль, парестезии и гиперестезии в зоне иннервации, слабость сгибателей кисти и мышц противопоставляющих и отводящих большой палец. Гипотрофия мышц thenar. Дисгидроз ладони
Диагностика невропатии срединного нерва Электронейромиография (признаки денервации, снижение скорости проведения нервного импульса по ветвям срединного нерва к кисти). Компьютерная томография кисти (врожденная узость запястного канала).
Лечение невропатии срединного нерва Симптоматическое лечение (противоотечные препараты, анальгетики, витамины). Физиолечение. Медикаментозные блокады. Оперативное лечение синдрома запястного канала.
32. Пояснично-крестцовая плексопатия. Невропатия большеберцового нерва, малоберцового нерва. Этиология , клиника, диагностика, лечение.
Пояснично-крестцовая плексопатия лечение
Пояснично-крестцовая плексопатия — заболевание, развивающееся вследствие травмы, образования опухолей, кровоизлияния в пояснично-подвздошную мышцу, лучевой терапии, аутоиммунных реакций, сахарного диабета, хирургических операций на органах брюшной полости, васкулитов и т.д.
Симптомы:Больной жалуется на атрофию мышц тазового пояса, слабость с одной стороны, нарушения чувствительности в промежности и на нижних конечностях, боль в ягодице, пояснице, с иррадиацией в ногу.
Диагностика и лечение:Для диагностики заболевания проводят магнитно-резонансную или компьютерную томографию, УЗИ, электронейромиографию, ректальное и гинекологическое исследование.
Лечение определяется природой, характером и тяжестью заболевания. Во время восстановительного периода целесообразно назначать ЛФК, физиотерапевтические процедуры, массаж. Отсутствие эффекта от консервативного лечения требует проведения реконструктивных микрохирургических операций.
Невропатии большеберцового нерва, малоберцового нерва
Бедренная невропатия возможна как следствие травмирования нерва при переломах голени, изолированном переломе большеберцовой кости, вывихе голеностопного сустава, ранениях, повреждении сухожилий и растяжении связок стопы. Этиологическим фактором также могут служить повторные спортивные травмы стопы, деформации стопы (плоскостопие, вальгусная деформация), длительное неудобное положение голени или стопы со сдавлением n. tibialis (часто у страдающих алкоголизмом), заболевания коленного или голеностопного сустава (ревматоидный артрит, деформирующий остеоартроз, подагра), опухоли нерва, нарушения обмена (при сахарном диабете,амилоидозе, гипотиреозе, диспротеинемии), расстройства васкуляризации нерва (например, при васкулитах).
Наиболее часто невропатия большеберцового нерва связана с его сдавлением в тарзальном канале (т. н. синдром тарзального канала). Компрессия нерва на этом уровне может происходить при фиброзных изменениях канала в посттравматическом периоде, тендовагинитах, гематомах, костных экзостозах или опухолях в области канала, а также при нейродистрофических нарушениях в связочно-мышечном аппарате сустава вертеброгенного генеза.
Невропатии большеберцового нерва
Боли, парестезии, онемение, гипестезии по наружному краю стопы и 5 пальца.Параличи иннервируемых мышц- невозможность сгибания ноги в голеностопном суставе, дистальных фалангах стопы: стопа в положении тыльной флексии с когтевидным положением пальцев - ,,ПЯТОЧНАЯ СТОПА. подъём на носках не возможен, опираются при ходьбе на пятку. Атрофия мышц.
Невропатия малоберцового нерва
Невозможность разгибания стопы, отведения и пронации: ,,СВИСАЮЩАЯ,, или ,,ЛОШАДИНАЯ СТОПА,, . Походка – СТЕППАЖ. Атрофия мышц переднее-наружной поверхности голени.
Диагностика невропатий большеберцового и малоберцового нервов
Основные задачи лечения при сдавлении нерва:
1. Устранить сдавление нерва. Для этого мы применяем мощную рассасывающую терапию: используем ферменты, рассасывающие и размягчающие рубцовую ткань, костные и хрящевые наросты (фермент Карипазим и т.п.), массаж, инъекционное введение лекарств непосредственно в место сдавления нерва. Иногда для освобождения нерва достаточно мануальной терапии и массажа мест сдавления большеберцового и малоберцового нервов (позвоночника, суставов ноги и др.).
2. Ускорить заживление и восстановление нерва. Для этого мы используем современные лекарства, способствующие восстановлению освобожденного от сдавления у рубцов нерва
3. Восстановить функцию и объем мышц. Здесь используются специальные упражнения, электростимуляция мышц, физиотерапия. Реабилитолог подробно расскажет и покажет, как выполнять восстановительные процедуры в домашних условиях.
33. Неврологические нарушения при шейном остеохондрозе
Остеохондроз позвоночника — хронический дистрофический процесс, проявляющийся снижением гидрофильности и деструкцией ткани межпозвонковых дисков (МПД), их грыжевидным выпячиванием в сторону позвоночного канала, реактивными изменениями в прилежащей костной ткани позвонков, а также сопровождающийся артрозом дугоотростчатых суставов.
Цервикалгия – острый или подострый боль в шейном отделе, постоянный или приступообразный, тупой ноющий, распирающий. Нередко боль переходит на затылочную область и предплечье, усиливается во время движения головой и др. при осмотре движения в шейном отделе позвоночника ограничены, определяется болезненность отдельных остистых отростков во время глубокой пальпации. Характерный мышечно-тонический синдром.
Цервикокраниалгия(синдром позвоночной артерии, задний шейный синдром, синдром Барре-Льеу) включает вазомоторные, дистрофические и др.нарушения, обусловленные раздражением симпатического сплетения, что причиняет развитие дистонических нарушений в бассейне позвоночной артерии.Клин. картина характ. Наличием вегетативныхрастройств,кохлеовестибулярных, зрительных и слуховых нарушений. Головокружения имеют системный характер, усиливаются во время резких движений головы или при её поворотах, иногда обьедин. С наруш.слуха, drop-атаками. Частичной жалобой есть практически постоянный головной боль, который обычно распростр. На одну половину шеи, теменную и височную области, глазные яблока.
Цервикобрахиалгия –рефлекторный синдром, который охватывает мышцы шеи и верхних конечностей и характ. Розвитием мышечно-тонических, нейротрофических и нейрососудистых нарушений. Основным симптомом есть постоянный боль в области шеи, проксимальных отделов верхней конечности, плечевого пояса и грудной клетки, а также в области сухожильно-околосуставных тканей плечевого и локтевого сустава. Боль усиливается во время движения головой, при кашле, иногда иррадиирует в над- и подключичную область, лопатку.
34.Неврологические нарушения при грудном остеохондрозе
Торакалгия – постоянный боль в грудной клетке, который иногда приступообразный, иногда имеет опоясывающий характер и усиливается во время резких движений, кашля, глубокого вдоха. Боль в грудной клетке при дегенеративно-дистрофических изменениях позвоночника чаще обусловленный повреждением позвоночно-реберных и пояснично –реберных суставов и их капсул(синдром Титце). Синдром Титце характеризуется болеем в грудной клетке, болезненность при пальпации мелких позвоночно-реберных и пояснично-реберных суставов, местными изменениями в виде припухлости и покраснения кожи над ними.
Последнее изменение этой страницы: 2016-07-16; Нарушение авторского права страницы
Воспалительный процесс, поражающий лицевой нерв, называется невропатией лицевого нерва. Это заболевание может быть спровоцировано несколькими причинами. Как правило, предрасполагающим фактором становится инфекция.
Терапию нужно начинать незамедлительно, так как патологическое состояние сопровождается сильной болью и может привести к лицевому параличу (паралич Белла) и другим осложнениям. Если затянуть с лечением, то человек может на всю жизнь остаться с асимметричным лицом.
Симптомы невропатии лицевого нерва
- острая, стреляющая, усиливающаяся ушная боль;
- асимметрия лица;
- потеря контроля над мышцами одной половины лица;
- изменение звукового и вкусового восприятия;
- усиление слезотечения или сухость глаз.
Простуда челюстно-лицевого нерва характеризуется острым развитием. В течение 3–24 часов может возникнуть паралич. При полном или частичном параличе у пациента сглаживаются носогубные складки со стороны пораженного нерва. Во время еды кусочки пищи могут оставаться за щекой, а жидкость из уголка рта сочиться наружу. При зажмуривании глазное яблоко в пораженной лицевой части закатывается кверху, а веко не закрывается. Во время беседы у пациента может раздуваться щека с той стороны лица, где поврежден нерв.
Причины заболевания
Специалисты подразделяют неврит на первичный и вторичный. Первый тип характеризуется инфекционным воспалением нерва, вторичный неврит развивается на фоне других патологий (невропатия). Первичный неврит провоцирует вирус герпеса, эпидемического паротита, энтеровирус.
Провоцирующим вторичный неврит фактором может являться и воспалительный процесс в ухе. Из-за близости лицевого и слухового нерва отит, мастоидит или евстахиит может привести к осложнениям в виде неврита.
Среди других причин выделяют:
- опухоли головного мозга;
- атеросклероз и прочие болезни сосудов;
- черепно-мозговую травму;
- ЛОР-заболевания;
- заболевания инфекционной природы;
- эндокринные нарушения, в частности сахарный диабет;
- нарушение обмена веществ;
- сильнейшее нервное потрясение;
- алкоголизм.
Здоровые люди редко страдают от неврита, тем не менее неврит лицевого нерва может возникнуть без видимого повода даже у здорового человека (см. также: как нужно делать массаж при неврите лицевого нерва?). Иногда первые симптомы заболевания появляются утром сразу после пробуждения. Некоторые ученые считают это проявлением сниженного иммунитета или аллергической реакции.
Лечение невропатии
В большинстве случаев (75%) невропатия лицевого нерва поддается лечению. Больные, у которых паралич сохранялся больше трех месяцев, имеют гораздо меньше шансов на выздоровление.
Лечение невропатии должно быть комплексным. Необходимо как можно скорее устранить причину болезни и снять боль. К большому сожалению, пораженный лицевой нерв восстанавливается очень долго. Пациентам с тяжелым течением болезни предстоит провести от 20 до 30 дней в стационаре. Реабилитация может продлиться от 3 месяцев до полугода.
Лечение невропатии следует начинать с приема медикаментов. Врач, основываясь на состоянии здоровья пациента, учитывая тяжесть заболевания и другие факторы, назначает следующие фармацевтические средства:
Физиотерапию проводят наряду с основным лечением. Физиотерапевтические процедуры обычно назначают на пятый день лечения. На пораженную область воздействуют ультразвуком, ультрафиолетом, электрическими импульсами и пр. Разработаны особые методики лечения невралгии массажем. Хорошо снимает боль иглоукалывание.
С помощью электронейростимуляции аппаратом АЛМАГ удается восстановить проводимость нервных волокон. Прибор усиливает кровообращение и лимфоток, помогая восстановить функции мимических мышц.
Хирург во время операции при помощи специального оборудования снижает чувствительность нерва, купируя болевой синдром. Лечение под местным наркозом можно проводить амбулаторно. На сегодняшний день существует несколько способов деструктивного воздействия на корешок тройничного нерва: радиочастотная деструкция, лазерная деструкция, деструкция с помощью гамма-ножа. Их механизм действия мало чем отличается друг от друга.
Если речь идет о серьезной патологии, пациент направляется в стационар. Во время операции устраняется острое компрессионно-ишемическое сдавление лицевого нерва путем корректировки расположения близлежащих артерий. Больной может почувствовать облегчение в течение нескольких дней, недель или месяцев после операции. Все сугубо индивидуально.
К числу наиболее эффективных средств при неврите относят компресс из полыни. Для его приготовления свежую траву измельчают и заливают кипятком. В получившуюся кашицу добавляют 1 ч. л. облепихового масла.
Быстрее выздороветь поможет пихтовое масло, его необходимо ежедневно втирать в онемевшую часть лица. Наряду с этим желательно пить козье молоко, которое предварительно нагревают с добавлением меда акации и мумие. Целебный напиток нужно пить вечером, готовясь ко сну.
Профилактика заболевания
До настоящего времени выяснить точную причину развития невралгии тройничного нерва еще никому не удалось, поэтому профилактические мероприятия не были разработаны (рекомендуем прочитать: каковы причины невралгии тройничного нерва, если она возникает при установке нового протеза?). Специалисты рекомендуют не тянуть с лечением ЛОР-органов и избегать контакта с инфекцией. Люди, занимающиеся активными видами спорта, должны избегать черепно-мозговых травм, так как это часто приводит к развитию заболеваний.
При первых симптомах болезни необходимо незамедлительно обращаться к врачу. Чтобы повысить сопротивляемость организма вирусам, нужно регулярно проводить закаливающие процедуры.
Общие сведения
Нейропатия лицевого нерва (синоним — неврит лицевого нерва, паралич Белла) представляет собой паралич/парез лицевого нерва, сопровождающийся чувствительными, двигательными и вегетативными нарушениями в зоне иннервации мимических мышц и асимметрией лица. Нейропатия лицевого нерва (НЛН) является одной из распространенных и актуальных проблем неврологии.
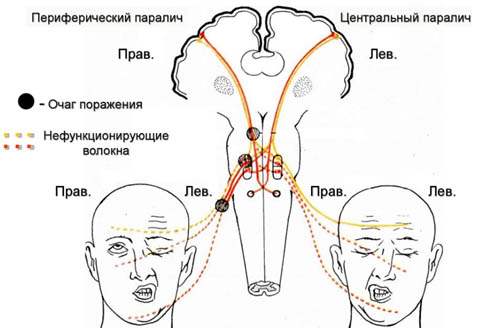
В первую очередь необходимо отметить, что НЛН развивается всегда лишь при поражении нервного волокна от двигательного ядра лицевого нерва до его выхода из шилососцевидного отверстия (периферический парез) и всегда на одноименной стороне в отличии от центрального пареза, который возникает преимущественно при инсульте и зачастую сочетается с парезом конечностей, развивающихся на противоположной очагу стороне (рис. ниже).
Лицевой нерв (ЛН) относится к преимущественно двигательным нервам, которые обеспечивают мимику, процессы моргания, жевания, глотания, нахмуривания. Однако в составе ствола лицевого нерва также проходят составные части промежуточного нерва — парасимпатические (секреторные) и чувствительные (вкусовые) волокна, иннервирующих слюнные железы, а также вкусовую чувствительность языка.
Относительно высокая частота поражения лицевого нерва во много обусловлена присущими ему анатомо-топографическими особенностями — нерв имеет сложный и длительный ход в узком костном канале височной кости. Наиболее уязвимым отрезком ЛН (в котором происходит его ущемление/сдавливание) является отрезок, расположенный в узком извитом канале где в случаях развития отека, обусловленного различными причинами (например, воспалением) и происходит его сдавление.
Среди разных локализаций поражения периферического отдела ЛН паралич Белла относится к наиболее часто встречаемой патологии (16-25 случаев /100 000 населения) и обусловлен развитием отека и последующей его компрессии в костном канале (туннельный синдром). Высокая ранимость ЛН в фаллопиевом канале объясняется превалированием его в поперечном сечении канала, где он занимает 40%-70% всей площади. При этом несмотря на то, что канал в отдельных местах сужается, толщина самого нервного ствола остается неизменной.
В подавляющем большинстве случаев периферический парез лицевого нерва проявляется односторонним поражением лицевого нерва. Правая/левая лицевая сторона поражаются с одинаковой частотой. На долю двусторонней невропатии ЛН приходится всего 6,2% всех его поражений. Средний возраст начала заболевания около 40 лет, но может встречаться в любом возрасте. Наименьший показатель заболеваемости отмечается у детей в возрасте до 10 лет, повышается у лиц возрастной группы 10–29 лет, стабильные показатели характерны для лиц 30–69 лет и максимальных показателей достигает в популяции больных после 70 лет.
Для заболевания характерна высокая частота осложнений (7–18% случаев), в 24,5% отмечаются рецидивирующие невропатии ЛН. Повторные невропатии по сравнению с первичными протекают более тяжело, труднее лечатся и крайне редко завершаются полным восстановлением. Нейропатия лицевого нерва, как пишут многие пациенты, посещающие специальный форум, является чрезвычайно психотравмирующей ситуацией для больных и крайне негативно отражается на психоэмоциональной сфере и физическом состоянии пациентов вплоть до развития невроза. Паралич ЛН является частой причиной длительного нарушения трудоспособности и существенно снижает качество жизни.
Патогенез
Пусковым фактором НЛН является раздражение сосудов черепно-цервикального отдела, что способствует развитию ангиоспазма позвоночной и ветвей наружной сонной артерии, что приводит к первичной ишемии корешка ЛН. Нарастающие нарушения микроциркуляции в структурах ЛН приводят к аноксическому отеку нерва. Это в сою очередь приводит к компрессии (сдавливанию) нервной ткани в лицевом (фаллопиевом) канале височной кости, нарушению нервно-мышечной проводимости, обусловленного блокадой процесса высвобождения из окончаний двигательных аксонов ацетилхолина и расстройством взаимодействия ацетилхолина с рецепторами, расположенными на постсинаптической мембране. По мере нарастания расстройств в нервной ткани развивается вторичная ишемия ЛН.
Классификация
Выделяют первичное поражение ЛН, вызванное переохлаждением и вторичное, как осложнение других заболеваний.
По этиологическому признаку выделяют:
- Паралич Белла (идиопатическая невропатия).
- Отогенные невриты (при воспалении среднего уха/сосцевидного отростка височной кости).
- Инфекционные невриты (при гриппе, герпесе, паротите, полиомиелите и др.).
- Травматические невриты (повреждение лицевого нерва).
- Ишемические (в случаях нарушении кровоснабжения нерва).
Причины неврита лицевого нерва
При периферическом характере поражения ЛН установить причины возникновения заболевания в большинстве случаев достаточно сложно. Принято считать, что причины невропатии ЛН полиэтиологичны (ишемические, отогенные, идиопатические, травматические, инфекционные и другого генеза). Как уже указывалось, паралич Белла развивается вследствие сдавления нерва в узком извитом канале височной кости, происходящего по различным причинам (воспаление, наследственная предрасположенность в виде врожденной узости канала лицевого нерва).
К провоцирующим факторам невропатии ЛН относятся переохлаждение, инфекции, сдавление нерва опухолью (невринома), травматизация костей основания черепа/лица с механическим повреждением/разрывом нервных волокон, отравления. Также невропатия может развиваться как осложнение отита, паротита, мезотимпанита, нейротропной вирусной инфекции (полиомиелита, герпеса), воспалительных процессов в головном мозге.
Симптомы
Симптомы неврита лицевого нерва определяются уровнем его поражения. Рассмотрим лишь симптоматику компрессионно-ишемического поражения ЛН (паралич Белла). Наиболее часто компрессионно-ишемическая невропатия проявляется остро развившимся парезом/параличом мимической мускулатуры в виде:
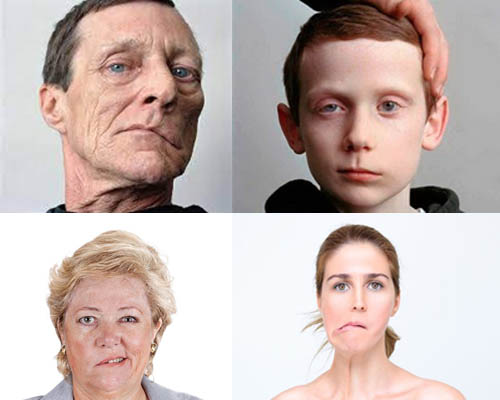
Паралич лицевого нерва начинается преимущественно внезапно. В начале заболевания у некоторых пациентов за 1-2 дня до появления двигательных расстройств или одновременно появляются умеренные/легкие боли и парестезии в области сосцевидного отростка/уха.
Анализы и диагностика
Диагноз устанавливается на основании клинической симптоматики и жалоб пациента. С целью исключения вторичной природы заболевания назначаются дополнительные инструментальные обследования (МРТ/КТ головного мозга). Для уточнения локализации поражения ЛН, степени его поражения могут назначаться электромиография и электронейрография.
Лечение неврита лицевого нерва
Вылечить парез лицевого нерва можно лишь используя комплексное лечение, включающее медикаментозную терапию, массаж, физиопроцедуры, ЛФК и специальные упражнения. Лечебные мероприятия направлены на улучшение крово/лимфообращения в области лица, нормализацию проводимости лицевого нерва, предупреждение появления мышечной контрактуры и восстановление функции мимических мышц. Лечение, в зависимости от тяжести заболевания может проводится амбулаторно или стационарно в неврологическом отделении.
Основным принципом медикаментозного лечения невропатии является снятие отека и скорейшее восстановление микроциркуляции. В остром периоде заболевания достаточно высокую эффективность имеют системные глюкокортикостероиды препараты. С этой целью проводится пульс-терапия: Метипред внутривенно капельно в течение 3 дней и далее назначается ГКС перорально в течение 5 дней, а затем доза постепенно снижает ежедневно на 5 мг. Или же назначается Преднизолон в течении 7 дней по 60-80 м/сутки с постепенной отменой за 5-6 суток. Некоторые авторы считают, что при параличе Белла более целесообразным является периневральное введение гормонов (Гидрокортизон с новокаином), что способствует более быстрой декомпрессии лицевого нерва. Параллельно назначаются диуретики — Фуросемид, Диакарб, Триамтерен.
Для снижения болевого синдрома и противовоспалительной терапии назначаются НПВС – Ксефокам, Диклофенак, Ибупрофен, Кеторолак, Зорника. Эффективны сосудорасширяющие препараты (Скополамин, Никотиновая кислота, Ксантинола никотинат). Показано назначение витаминов группы В, которые оказывают нейротропное действие, улучшают регенерацию и трофические процессы в нервной ткани, уменьшают боль (Нейромультивит, Мильгамма, Нейробион и др.).
Назначаются препараты альфа-липоевой кислоты (Тиоктацид, Берлитион, Тиогамма), способствующие восстановлению структуры нерва и купированию процессов демиелинизации.
Вне острого периода (на 7-10 сутки) для нормализации проводимости лицевого нерва проводится стимулирующая терапия — назначаются антихолинэстеразные препараты (Галантамин, Нейромидин, Ипидакрин, Аксамон). Лицевой неврит с затяжным течением требует назначения антидепрессантов — Имипрамин, Амитриптилин, Дулоксетин, Венлафаксин. В качестве дополнительного средства рекомендуется назначение оксидантов — Тиоктацид, Берлитион. Для местного обезболивания можно использовать Анестезиновую/Лидокаиновую мазь, которая наносится на болевые зоны. Если на протяжении первых 2-3- месяцев восстановление лицевого нерва в полном объеме не произошло, назначают Лидазу и препараты-биостимуляторы (ФИБС, Алоэ). При развитии контрактур показаны Мидокалм, Тегретол.
Читайте также:


