Лабиринтэктомия или иссечение вестибулярного нерва
Описано несколько доступов к вестибулярному нерву. Самым ранним доступом был ретросигмоидный, первая серия работ была опубликована Walter Dandy в 1930-х. Субокципитальный доступ, по существу, является идентичным, но исторически он связан с плохими результатами в первые годы хирургии вестибулярной шванномы. Термины ретросигмоидный и субокципитальный в настоящее время используются в одном значении.
Доступ через среднюю черепную ямку к внутреннему слуховому проходу и верхнему вестибулярному нерву был разработан William House в начале 1960-х, а позднее модифицирован для доступа при пересечении нижнего вестибулярного нерва. Ретролабиринтный доступ для пересечения вестибулярного нерва был предложен в 1980 году, но его применение сомнительно из-за худшего обзора. Также описывалась трансмеатальная кохлеовестибулярная нейрэктомия, но она была по большей части забыта из-за лучшего обзора и лучших результатов при других доступах. Общеупотребительными остаются ретросигмоидный доступ и доступ через среднюю черепную ямку.
Пересечение вестибулярного нерва позволяет устранить головокружения в 85-95% случаев, при сохранении дооперационного уровня слуха сразу после операции у 80-90% пациентов. Это вмешательство обеспечивает гораздо лучший эффект в отношении головокружения, чем эндолимфатическое шунтирование, но является более инвазивным и технически более сложным. Считалось, что перерезка вестибулярного нерва сопровождается меньшим риском снижения слуха по сравнению с инъекциями гентамицина.
Но риск снижения слуха представляется большим при протоколе введения гентамицина в высоких дозах. Инъекции гентамицина в низких дозах представляют риск снижения слуха в отдаленном периоде аналогичный снижению слуха при естественном течении болезни Меньера.
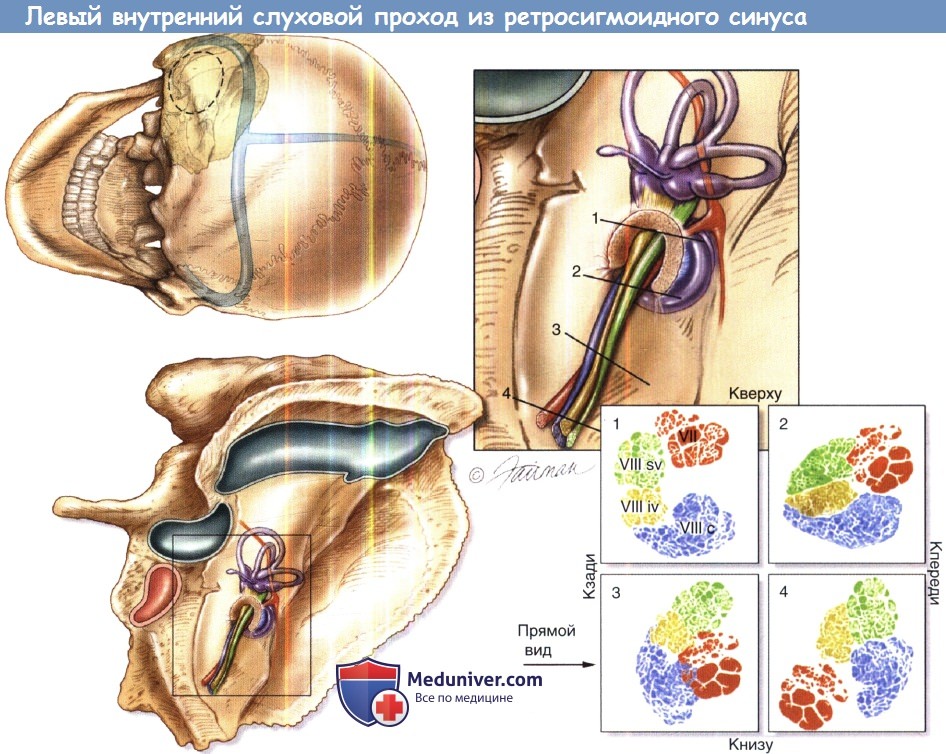
Содержимое левого внутреннего слухового прохода при обзоре из ретросигмоидного доступа.
Верхний левый рисунок помогает ориентировке. Правая височная кость показана в том же положении внизу слева.
Рисунок справа сверху показывает путь седьмой и восьмой пары черепно-мозговых нервов из ствола мозга во внутреннем слуховом проходе.
Сечения через черепно-мозговые нервы показаны внизу справа.
Лицевой нерв (VII) показан красным, улитковый нерв (VIIIc) показан синим,
верхний вестибулярный нерв (VIIIsv) показан зеленым, нижний вестибулярный нерв (VIIIIV) показан желтым цветом.
Ретросигмоидный доступ для перерезки вестибулярного нерва имеет преимущество великолепного обзора при прямой визуализации седьмой и восьмой пар черепно-мозговых нервов. Операция начинается с обычной субокципитальной краниотомии, при которой сигмовидный синус является передней границей обзора. Обнажается твердая мозговая оболочка задней черепной ямки, мозжечок отводится для доступа к мосто-мозжечковому углу и ребру пирамиды височной кости. Выполняется декомпрессия цистерны путем разреза, что позволяет отодвинуть мозжечок без использования ретрактора.
Идентифицируются вестибулярный, улитковый и лицевой нервы, после чего могут быть пересечены верхний и нижний вестибулярные нервы. После этого края твердой мозговой оболочки сближают. Костный лоскут укладывают на место, рану ушивают.
Доступ для пересечения вестибулярного нерва через среднюю черепную ямку аналогичен доступу для резекции вестибулярной шванномы и имеет преимущество в меньшем травмировании твердой мозговой оболочки. Выполняется вертикальный разрез над ушной раковиной и височная мышца отделяется от чешуйчатой части височной кости. Проводится небольшая краниотомия в чешуйчатой части височной кости. Поднимается твердая мозговая оболочка средней черепной ямки, и устанавливается ретрактор Fisch или House-Urban для поднятия височной доли мозга. На дне средней черепной ямки идентифицируются верхний полукружный канал и коленчатый узел, которые указывают на положение внутреннего слухового прохода.
При помощи алмазного бора удаляется крыша внутреннего слухового прохода, и выполняется диссекция в латеральном направлении до появления гребня, разделяющего лицевой нерв (кпереди) и верхний вестибулярный нерв (кзади). Твердая мозговая оболочка с задней части внутреннего слухового прохода рассекается и идентифицируется верхний вестибулярный нерв. После отведения верхнего вестибулярного нерва, выделяется нижний вестибулярный нерв, при этом стараются не повредить внутреннюю слуховую артерию и улитковый нерв. Часто бывает сложно четко отделить нижний вестибулярный нерв от улиткового, что приводит к сохранению симптомов головокружения, либо к снижению слуха после операции. После перерезки внутренний слуховой проход закрывают фасцией, костный лоскут укладывается на место и разрез ушивается.
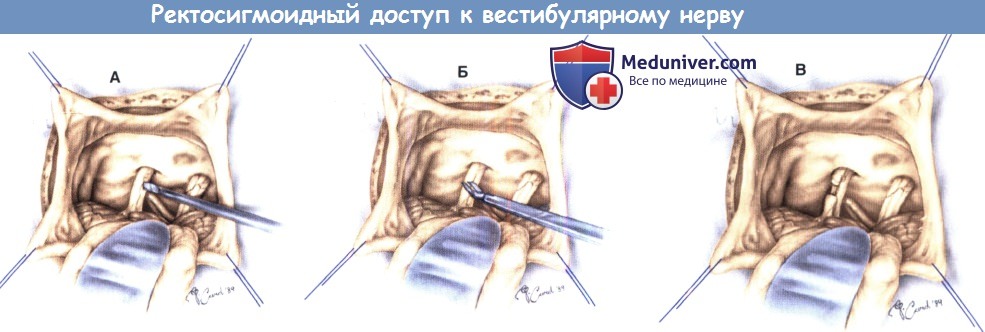
Ретросигмоидный доступ для пересечения вестибулярного нерва.
Мозжечок отведен медиально, что обеспечивает обзор верхнего и нижнего вестибулярного нерва.
(А) Обозрима задняя черепная ямка, нервы идентифицированы.
(Б) Верхний вестибулярный нерв отделен от расположенного кпереди лицевого нерва.
(В) Верхний вестибулярный нерв пересечен.
Риск пареза лицевого нерва при доступе через среднюю черепную ямку выше чем при субокципитальном доступе, что заставило многих отказаться от этой техники.
Лабиринтэктомия является наиболее разрушающей операцией для лечения болезни Меньера, поскольку при ней нарушается и слуховая и вестибулярная функция. Идеальными кандидатами на лабиринтэктомию являются пациенты, у которых отсутствует слух и которым не помогли более консервативные методы лечения, такие как инъекции гентамицина. Несмотря на частоту осложнений, эта операция чаще приводит к исчезновению головокружения, чем вестибулярная нейрэктомия, и как сообщалось, позволяет улучшить качество жизни у 98% пациентов. Существует два доступа: трансканальный и трансмастоидальный, причем трансмастоидальный доступ обеспечивает намного лучший обзор и является более популярным.
Трансканальный доступ предполагает обзор среднего уха путем откидывания тимпаномеатального лоскута. Наковальня и стремечко удаляются для доступа к овальному окну. Затем крючок вводится в преддверие для удаления нейроэпителия. Другой вариант этой базовой техники подразумевает сверление промонтория для объединения круглого и овального окна. Ограничением трансканального подхода является плохой доступ к заднему полукружному каналу, который залегает медиальнее лицевого нерва, из-за чего может не быть достигнуто полное разрушение лабиринта. Ограниченный обзор также делает эту операцию технически более сложной, чем при трансмастоидальном доступе.
Трансмастоидальный доступ для лабиринтэктомии выполняется чаще и имеет преимущество в прямой визуализации структур преддверия во время их удаления. Операция начинается обычной мастоидэктомией при которой находят горизонтальный полукруглый канал и выступ лицевого нерва. Сверление выше горизонтального полукружного канала между лабиринтом и крышей позволяет идентифицировать верхний полукружный канал. Задний полукружный канал определяется кзади от горизонтального. После этого полукружные каналы могут быть вскрыты, и нейроэпителий удаляется в медиальном направлении до преддверия под прямым контролем зрения.
Полная потеря слуха является ожидаемым последствием лабиринтэктомии. Однако можно попытаться сохранить слух путем тампонирования полукружных каналов костным воском, используя алмазный бор для удаления каналов с сохранением преддверия. Несмотря на то, что этот доступ имеет высокую частоту сохранения слуха в случаях удаления опухолей, пациентам с головокружением и приемлемым слухом показаны менее деструктивные операции.
МЕТОДЫ ЛЕЧЕНИЯ ЛАБИРИНТОПАТИИ
Хотя полное излечение от болезни Меньера невозможно, лечение может помочь уменьшить проявления и сократить частоту их появления. Во время обострения болезни Меньера медикаментозное лечение может купировать проявления внезапного приступа головокружения, уменьшая симптомы тошноты и рвоты. К сожалению, лечение болезни Меньера не помогает остановить постепенное снижение слуха.
Лечение болезни Меньера заключается в контролировании симптомов, особенно головокружения и уменьшения частоты возникновения приступов заболевания. Прежде всего лечение этого заболевания начинается с соответствующей диеты. Это позволяет сократить число приступов заболевания в будущем.
Лечение чаще всего направлено на уменьшение частоты приступов и тяжести обострения болезни Меньера, при этом оно включает в себя:
- Прием мочегонных средств (диуретиков) с целью уменьшения накопления во внутреннем ухе жидкости (эндолимфы).
- Ограничение употребления алкоголя, курения табака и приема кофеина, а также стрессов и любых состояний, провоцирующих приступы.
- Прием препаратов, оказывающих подавляющее действие на вестибулярный аппарат (антигистаминных или седативных) для того, чтобы успокоить внутреннее ухо.
- Соблюдение диеты с низким содержанием соли для того, чтобы уменьшить накопление жидкости во внутреннем ухе.
При приступе головокружения рекомендуется лечь и держать голову спокойно, без движений, пока не пройдет приступ. Для уменьшения проявления приступа головокружения могут использоваться антигистаминные препараты (димедрол, супрастин, фенкарол, диазолин и т.д.). Для уменьшения тошноты и рвоты во время приступа применяются противорвотные средства - такие как церукал и другие.
При неэффективности консервативного лечения симптомов болезни Меньера, применяется хирургическое вмешательство. Цель хирургического лечения при этой болезни заключается в том, чтобы устранить ее проявления, не повреждая при этом структуру пораженного уха.
В тяжелых случаях выраженного головокружения, которое не устраняется медикаментозными средствами, применяется хирургическое разрушение вестибулярного аппарата внутреннего уха (лабиринтэктомия) либо путем введения в него антибиотиков (химическая абляция). Так как эти методы приводят к глухоте, они являются средствами отчаяния и применяются в самом последнем случае.
Хирургические методы лечения болезни Меньера могут привести к возникновению потери слуха. Этот вид лечения показан в следующих ситуациях:
- Если у Вас имеются постоянные или чистые приступы выраженного головокружения, которые не проходят после консервативного лечения.
- При тяжелых изнуряющих проявлениях болезни Меньера.
- Если поражение отмечается только с одной стороны.
К хирургическим методам лечения болезни Меньера относятся:
Декомпрессия эндолимфатического мешочка
Одной из возможных причин болезни Меньера считается отек или накопление излишней эндолимфатической жидкости в эндолимфатическом мешочке. Операция декомпрессия эндолимфатического мешочка заключается в удалении небольшого кусочка кости с внутреннего уха, в результате чего объем мешочка увеличивается. Это приводит к уменьшению давления во внутреннем ухе и исчезновению головокружения
Смысл данной операции заключается в том, что в эндолимфатический мешочек вводится трубочка, которая выводит лишнюю жидкость из него. Это приводит к уменьшению давления во внутреннем ухе и исчезновению головокружения. Однако эффективность данной процедуры остается спорной и ее применение в настоящее время не такое частое, как раньше
Рассечение вестибулярного нерва
Операция заключается в рассечении той части вестибулярного нерва, которая отвечает за равновесие, при этом часть нерва, отвечающая за слух не трогается. Однако, ввиду тесной близости обоих частей нерва, очень велик риск повредить обе части нерва, что приводит к потере слуха. Во время восстановительного периода мозг адаптируется к потере информации от одного уха и чувство равновесия возвращается
Эта операция заключается в удалении вестибулярного аппарата внутреннего уха - лабиринта. К сожалению, данная операция приводит к полной потере слуха, поэтому она проводится у больных с потерей слуха
К другим методам лечения болезни Меньера относятся такая процедура, как химическая абляция. Этот метод заключается во введении во внутреннее ухо таких антибиотиков, как стрептомицин или гентамицин. Как известно. Эти препараты относятся к антибиотикам группы аминогликозидов, которые оказывают вредное влияние на внутренне ухо.
Другим методом, подобным вышеуказанному, является внутримышечное введение стрептомицина. Это лечение применяется при двустороннем поражении болезнью Меньера. Однако данный метод имеет свои недостатки и поэтому применяется редко.
В последнее время исследуются и другие методы лечения болезни Меньера, например, введение во внутреннее ухо стероидных препаратов в сочетании с гиалуроновой кислотой.
Уникальная авторская методика хирургического лечения вторичной нейросенсорной тугоухости и болезни Меньера
Продолжительный период развития отиатрии свидетельствует, что значительные успехи в лечении тяжёлой тугоухости и глухоты достигнуты с помощью хирургических методов. Это гнойные заболевания ушей, их последствия и некоторые негнойные заболевания (отосклероз, адгезивный отит, тимпаносклероз и др.). Что же касается хронических форм тяжёлой сенсоневральной тугоухости различной этиологии, то до настоящего времени их лечение не выходит за рамки неэффективной медикаментозной терапии. По данным Всемирной Организации Здравоохранения 12% населения земного шара страдает значительной степенью тугоухости и глухоты. Это приблизительно США и Канада вместе взятые. Из них 2% могут быть реабилитированы только хирургическими методами лечения. Наиболее сложными в плане лечения являются хроническая сенсоневральная тугоухость и болезнь Меньера.
В настоящее время выделена новая форма хронической сенсоневральной тугоухости. Она названа "вторичная нейросенсорная тугоухость" и встречается довольно часто. При этой форме в основе лежит нарушение проведения звуковой волны к слуховому нерву вследствие изменений физико-химического состава внутриушной жидкости (лимфы), что влияет на её консистенцию, а также морфологическим изменениям в соединительнотканных структурах внутреннего уха. Сам же слуховой нерв остаётся вполне сохранным и дееспособным. Следовательно, нормализуя состав ушной лимфы, можно усилить интенсивность звука.
Используемый автором метод хирургического лечения (патент 2281744), наряду с созданием условий для нормализации состава внутриушной лимфы, включает также и мобилизацию физиологических, естественных механизмов проведения звуков из внешней среды к сенсорным (нервным) окончаниям слухового нерва. В результате слуховая функция восстанавливается до социально-адекватных величин.
Приводим одно из этих наблюдений. Пациентка В., 42 лет, бухгалтер. Поступила в хирургическую клинику 14.09.98 с жалобами на значительное снижение слуха на правое ухо, звон в нём. Больна в течение трёх лет. Поликлинический диагноз: Хроническая правосторонняя нейросенсорная тугоухость III ст. В поликлинике регулярно проходила курсовое лечение сосудистыми препаратами и средствами, улучшающими проводимость по нерву. Улучшения слуха не отмечала.
На основании целенаправленного анамнеза, общего и детального аудиологического обследования установлен диагноз: Хроническая вторичная сенсоневральная тугоухость III-IV ст. Учитывая отсутствие эффекта от многократного и длительного консервативного лечения, 15.09.98 произведена операция усиления резонанса наружного слухового прохода, гидравлического эффекта и перилимфоликворообмена на правом ухе. 20.09.98 выписана. На четвёртый день после удаления тампонов из оперированного уха больная отметила значительное улучшение слуха. В течение шести месяцев слух справа продолжал улучшаться и достиг социально-адекватных величин, что было констатировано при аудиологическом исследовании. Достигнутый эффект сохраняется до настоящего времени. С 1998 года прооперировано 68 больных с тугоухостью III-IV степени. Слуховая функция на оперированное ухо до настоящего времени остаётся нормальной.
Микрохирургическая операция при болезни Меньера
В диссертационной работе автор этих методов лечения (Член Американской Ассоциации Меньерологов, кандидат медицинских наук Н.А.Шварцман) представил новую теорию болезни Меньера. На основе своей концепции о спазмах мышц барабанной полости, как причины приступов головокружения при этом заболевании, разработаны принципиально другие, отличные от уже существующих, методы лечения. Они направлены на ликвидацию спазмов мышц среднего уха и декомпрессию ушного лабиринта при гидропсе последнего (повышенном давлении).
Декомпрессия ушного лабиринта по предложенной новой методике (патент 2289378) производится не посредством дренирования эндолимфатического мешка, расположенного на основании черепа, а путём тимпанопромонториального доступа, т. е. через среднее ухо. Это значительно упрощает сам метод хирургического вмешательства и предотвращает развитие возможных тяжёлых осложнений, связанных с вмешательством на основании черепа при дренировании эндолимфатического мешка.
Вот одно из наблюдений. Больная К., 39 лет, химик по профессии, поступила в клинику 04.09.98. с жалобами на частые приступы головокружения, во время которых испытывает вращение окружающих вокруг предметов. Приступ возникает среди полного благополучия, сопровождается тошнотой, неукротимой рвотой. Ему, как правило, предшествует усиление шума и усилившаяся заложенность в правом ухе. Через 4-6 часов приступ заканчивается. В течение суток испытывает состояние "разбитости", небольшую головную боль. Больна в течение 3-х лет. Заболевание началось с постепенного ухудшения слуха на правое ухо. Периодически возникало ощущение заложенности в ухе, шум в нём. Первый приступ возник неожиданно, рано утром. Беспокоили только усилившиеся шум в правом ухе, чувство заложенности в нём. Приступ продолжался более 4-х часов. Прибывший по вызову врач скорой помощи констатировал небольшое снижение артериального давления. Неоднократно лечилась в ЛОР-отделениях по поводу болезни Меньера, однако приступы продолжались и возникали 2-3 раза в неделю. 04.09.98 (в день поступления) внезапно наступила резкая заложенность в правом ухе, усилился шум. Через 2 часа начался типичный приступ головокружения с тошнотой и рвотой. Вынуждена была лежать с закрытыми глазами, что несколько ослабляло ощущение вращения. Приступ продолжался более 4-часов. После окончания приступа некоторое время испытывала общую слабость.
При полном обследовании больной, включающем детальное исследование слуховой и вестибулярной функций, констатированы данные, характерные для болезни Меньера. В связи с отсутствием положительного результата от консервативного лечения больной предложено хирургическое лечение. 07.09.98 произведена операция на правом ухе по вышеописанной методике. До настоящего времени приступы не беспокоят. Слух на правое (оперированное) ухо значительно улучшился.
Прооперировано 49 больных с болезнью Меньера. Положительный результат в виде прекращения приступов кохлеовестибулярных пароксизмов достигнут у 92% больных, что значительно выше, чем при традиционных методах хирургического лечения. Одновременно у многих больных значительно улучшился слух на оперированное ухо.
Болезнь Меньера или синдром – это заболевание, характеризующееся поражением структур внутреннего уха, проявляющееся звоном в ушах, головокружением и преходящим расстройством слуха.
Исследования показали, что это заболевание выявляется у 1 человека из 1000 (0,1%). Этот показатель приблизительно совпадает с частотой развития рассеянного склероза.
Большая часть больных – это люди старше 40 лет. Частота развития среди мужчин и женщин одинакова. Болезнь (синдром) Меньера поражает примерно 0,2% всего населения Земли. Большинство больных – пожилые люди старше 50-60 лет. Женщины болеют в 1,5 раза чаще, чем мужчины.
Заболевание начинается как односторонний процесс, впоследствии распространяясь на оба уха. Согласно различным исследованиям, заболевание приобретает двусторонний характер в 17-75% случаев в течение от 5 до 30 лет.
Ежегодно в США диагностируют 46 000 новых случаев заболевания. Хотя не было выявлено связи со специфическим геном, отмечается семейная предрасположенность к развитию заболевания. В 55% случаев синдром Меньера был диагностирован у родственников пациентов, или заболевание присутствовало у их предков.
Болезнь Меньера у известных людей
- Алан Шепард, первый американский астронавт и пятый человек, высадившийся на Луну. Болезнь, приземлившая его после одного-единственного совершенного полета в космос, была диагностирована в 1964 году. Несколько лет спустя экспериментальная операция эндолимфатического шунтирования позволила Алану совершить полет на луну в составе команды корабля Аполлон 14;
- Джонатан Свифт, Англо-Ирландский сатирик, поэт и священник, страдал этой болезнью;
- Варлам Шаламов, русский писатель;
- Су Ю, генерал народно-освободительной армии, одержавший ряд значимых побед в ходе гражданской войны в Китае, был госпитализирован в 1949 году с диагнозом болезнь Меньера. Заболевание стало причиной снятия его с поста командующего по приказу Мао Дзедуна в ходе корейской войны;
- Райан Адамс, американский музыкант, был вынужден прервать творческую деятельность на два года из-за быстрого прогрессирования заболевания. Пройдя курс лечения, он вернулся на сцену, не позволив болезни взять верх.
Причины возникновения синдрома Меньера
Наиболее распространенная теория о возникновении заболевания – изменение давления жидкости во внутреннем ухе. Мембраны, находящиеся в лабиринте постепенно растягиваются по мере увеличения давления, что приводит к нарушению координации, слуха и другим расстройствам.
Причиной повышения давления может стать:
- Закупорка дренажной системы лимфатических протоков (в результате рубцевания шрамов после операций или в виде врожденного порока развития);
- Чрезмерная продукция жидкости;
- Патологическое увеличение объема путей, проводящих жидкость в структурах внутреннего уха.
Увеличение анатомических образований внутреннего уха является наиболее распространенным состоянием, диагностируемым у детей с нейросенсорной тугоухостью неясного генеза. Кроме снижения, нарушения слуха у некоторых пациентов отмечается расстройство координации, что может стать причиной развития болезни Меньера.
Так как в ходе исследований было выяснено, что не у всех пациентов с синдромом Меньера отмечается повышенная продукция жидкости в лабиринте и улитке, то дополнительным фактором, обусловливающим возникновение заболевания, стал иммунный статус пациента.

Повышенная активность специфических антител у обследуемых больных выявляется приблизительно в 25% случаев. В таком же количестве в качестве сопутствующего заболевания выявляется аутоиммунный тиреоидит, что подтверждает роль иммунного статуса в развитии болезни.
Согласно новейшим данным, причины возникновения болезни Меньера у пациентов, обследованных в 2014 году, остаются невыясненными. К факторам риска относят:
- Вирусные заболевания внутреннего уха;
- Травмы головы;
- Врожденные аномалии строения органов слуха;
- Аллергия и другие нарушения иммунной системы.
Симптомы синдрома Меньера
Характерные для этого заболевания симптомы включают:
Во время приступа некоторые пациенты жалуются на головную боль, диарею и боль в животе. Непосредственно перед приступом возможно возникновение болезненных ощущений в ухе.
Относительно серьезным проявлением заболевания, способным ухудшить качество жизни пациента и определяющим потенциальный риск, является внезапное падение. Нарушение координации происходит из-за внезапного деформирования структур внутреннего уха, что приводит к активации вестибулярных рефлексов.
Лечение
В настоящее время болезнь Меньера остается неизлечимым заболеванием, но для обеспечения контроля над симптомами и остановки дальнейшего прогрессирования успешно применяется симптоматическая терапия. Некоторые новые принципы лечения очень близки к тому, чтобы обеспечить полное излечение (например, применение гентамицина в низких дозах).
Частоту и интенсивность приступов можно значительно снизить с помощью простых методов, даже без применения лекарственных средств. Больным рекомендуется соблюдение диеты и здорового образа жизни. Необходимо отказаться от спиртного, курения, употребления кофе и других продуктов, способных ухудшить симптомы заболевания.
Для контроля проявлений заболевания у пациентов с диагнозом синдром Меньера лечение предполагает применение препаратов от тошноты, в том числе антигистаминных средств (меклозин, триметобензамид) и других групп (бетагистин, диазепам). Особое внимание уделяется бетагистину, так как это единственный препарат, оказывающий сосудорасширяющее действие на сосуды внутреннего уха.
Для снижения количества задерживаемой жидкости могут применяться диуретики. Распространенная комбинация – триамтерен и гидрохлортиазид (Диазид). Прием диуретиков снижает количество жидкости в организме и нормализует давление в полости внутреннего уха.
Прием диуретиков способствует также выведению большого количества минеральных веществ (в частности — калия), поэтому необходимо скорректировать диету таким образом, чтобы калий в ней превышал минимально необходимую суточную дозировку (добавить бананы, апельсины, шпинат, сладкий картофель).
Если на фоне проводимого лечения симптомы продолжают нарастать, применяется более радикальное хирургическое лечение. К сожалению, операция не обеспечивает 100-процентной гарантии сохранения слуха.
Органосохраняющие операции применяются для нормализации работы вестибулярного аппарата без удаления каких-либо анатомических структур. Обычно такие операции сопровождаются введением гормональных препаратов (дексаметазон и др.) в среднее ухо.
С целью временного улучшения состояния пациента применяется хирургическая декомпрессия эндолимфатического мешочка. Большинство пациентов, перенесших данную операцию, отмечают снижение частоты и выраженности головокружения без ухудшения или потери слуха. Тем не менее, этот метод не обеспечивает длительного улучшения и полного прекращения приступов.
Радикальные операции являются необратимыми и предполагают полное или частичное удаление функциональных отделов слуховой системы в пределах пораженного участка. Все структуры внутреннего уха удаляются посредством лабиринтэктомии. После лечения значительно сопровождаемые болезнь Меньера симптомы значительно регрессируют. К сожалению, у пациентов полностью утрачивается способность воспринимать звуки на стороне операции.
В качестве альтернативы применяется химическая лабиринтэктомия, которая проводится посредством введения препарата (гентамицина), вызывающего отмирание клеток вестибулярного аппарата. Этот метод имеет тот же лечебный эффект, что и операция, но позволяет сохранить слух пациенту.
Для борьбы с головокружением и другими симптомами разработан ряд инновационных методов. Лечение синдрома Меньера производится посредством введения различных лекарственных препаратов в среднее ухо. Впоследствии они проникают в полость внутреннего уха и оказывают схожее с операцией действие.
- Гентамицин (антибиотик, обладающий ототоксическим действием) снижает способность к координации движений структурами на пораженной стороне. В результате вестибулярную функцию берет на себя здоровое ухо. Введение препарата производится под местной анестезией. После лечения частота и выраженность приступов значительно уменьшается, хотя имеется высокая вероятность потери слуха;
- Гормональные препараты (дексаметазон, преднизолон) также помогают контролировать симптомы заболевания. К плюсам применения стероидов относят низкую частоту нарушения слуха. Минусом является меньшая эффективность по сравнению с гентамицином.
Для вестибулярной реабилитации применяются методы, позволяющие улучшить фиксацию взгляда, уменьшить головокружение и улучшить координацию с помощью специальных упражнений и специфического образа жизни.
Прогноз
Болезнь Меньера неизлечима, но не смертельна. Прогрессирующая потеря слуха может быть предупреждена с помощью медикаментозного лечения, проводимого между приступами, или операции. Больные с умеренно выраженными проявлениями могут успешно контролировать заболевание, просто соблюдая диету.
Отдаленные последствия болезни Меньера включают потерю слуха, нарастающее головокружение или постоянный шум в ушах.
Хотя само заболевание не приводит к летальному исходу, оно может стать причиной травм, полученных при падении или в результате ДТП. Больным рекомендуется спортивные упражнения с умеренными нагрузками, при этом следует избегать видов спорта, для которых необходимо наличие здорового вестибулярного аппарата (езда на велосипеде, мотоцикле, альпинизм, некоторые разновидности йоги). Также больным запрещается заниматься деятельностью, связанной с лазаньем по лестницам (строительство, ремонт и покраска помещений и т.д.).
Большинство пациентов (60-80%) восстанавливают утраченные функции, иногда даже без медицинской помощи. Больные тяжелыми и осложненными формами становятся инвалидами и впоследствии нуждаются в особом уходе.
Потеря слуха в начальном периоде имеет преходящий характер, со временем приобретая постоянный характер. Для улучшения состояния и восстановления слуховой функции успешно применяются слуховые аппараты и имплантаты. Звон в ушах несколько ухудшает качество жизни, но больной быстро к нему привыкает.
Болезнь Меньера – заболевание с непредсказуемым прогнозом. Частота и интенсивность приступов может нарастать или убывать, а когда больной утрачивает вестибулярные функции приступы прекращаются.
Читайте также:


