Лебера частичная атрофия зрительного нерва

Атрофия зрительного нерва – это процесс, при котором связь между мозгом и нервными окончаниями глаза слабеет или вовсе теряется, вследствие чего падает зрение или наступает полная слепота.
Причины возникновения заболевания, тип наследования
Недуг зачастую прогрессирует у пациентов в возрасте от 12 до 25 лет. При этом весомую роль в возникновении заболевания играет наследственный фактор. По клиническим показателям болезнь схожа с двусторонним ретробульбарным невритом.

В течение двух дней развивается внезапная потеря зрения на обоих глазах, иногда острота снижается сперва на одном, а потом и на другом органе.
В течение последующих двух недель качество зрения продолжает падать, а затем останавливается на определённом уровне. Полная слепота появляется относительно редко.
Характерная особенность наследственной оптической нейропатии Лебера — неполная пенетрантность (до 40% у мужчин и 15% у женщин) и высокая частота поражения среди мужчин (они заболевают в 5 раз чаще, чем женщины). Это, возможно, связано с воздействием Х-сцепленного модифицирующего гена, находящегося в районе Xp21.
Наиболее частыми причинами развития недуга считаются:
- инфекционные воспаления ЦНС и зрительных нервов;
- врожденные и приобретенные гидроцефалические патологии;
- онкология черепной коробки;
- церебральный паралич;
- метаболические нарушения;
- интоксикации (свинцом, лекарственными препаратами, ртутью);
- врожденные и генетические патологии зрительного нерва.
Влияние на развитие заболевания оказывают следующие факторы:
- стресс;
- курение и употребление спиртных напитков;
- воздействие токсинов;
- некоторые лекарства и инфекции.
Симптомы наследственной атрофии зрительного нерва Лебера
На начальных стадиях заболевания глазное дно остается без изменений, иногда отмечают лишь некоторую гиперемию сосочков зрительных нервов и размытие границ. При диагностике полей зрения наблюдаются центральные скотомы.

Фото 1. Так выглядит глазное дно при нормальном состоянии органа зрения (слева) и при атрофии зрительного нерва (справа).
Атрофию классифицируют на несколько типов:
- простой (первичный) и вторичный (поствоспалительный или послезастойный) — первый характеризуется обычной потерей зрения, сужением бокового зрительного поля;
- частичный и полный тип — полная или частичная потеря зрения;
- стационарный или прогрессирующий — при первой разновидности процесс потери зрения на какой-то стадии останавливается, а при прогрессирующей форме наблюдается постепенный спад зрительной функции, который может привести к полной атрофии нерва, т. е. к слепоте;
- односторонний и двусторонний тип — поражение одного или двух глаз.
Справка. У большинства пациентов обнаруживают прогрессивное ухудшение зрения в течение месяцев и даже лет, но примерно у 20% больных отмечают улучшение зрения. Известны случаи полного восстановления зрения.
Перечень симптомов атрофии зрительного нерва довольно обширен и зависит от вида патологии. Самые распространённые симптомы всех типов патологии:
- снижение остроты зрения;
- нарушение аккомодации;
- куриная слепота.

В запущенном состоянии болезни к общим симптомам повреждения зрительных путей присоединяются признаки, свидетельствующие о поражении ЦНС. Сюда относятся случаи:
- осложнённой деменции;
- депрессии;
- появления бульбарных симптомов;
- атаксии мозжечкового и спинального типа;
- спастической параплегии.
В таких ситуациях проводят дифференциальную диагностику, чтобы исключить риск возникновения рассеянного склероза, опухоли зрительного нерва или хиазмальной области.
Внимание! Заболевание развивается в молодом возрасте (чаще от 12 до 25 лет), поэтому любые признаки нарушения зрительной функции не должны оставаться без внимания.
Методы диагностики
Симптомы атрофии зрительного нерва появляются не только на первых порах развития недуга, но и в результате получения серьезных травм участков головного мозга, которые ответственны за зрительные функции.
При осмотре пациента врач изучает наличие сопутствующих заболеваний, факты приема фармакологии и контакта с химическими препаратами, пагубные привычки, а также жалобы, которые свидетельствуют о возможных интракраниальных поражениях.
При физикальной форме диагностики офтальмологи определяют присутствие либо отсутствие экзофтальма, исследуют подвижность глазного яблока, тестируют реакцию зрачка на свет, рефлекс роговицы. Обязательно проводят проверку остроты зрения, периметрию, изучение цветовосприятия.
Перечень диагностических мер:
- офтальмоскопия — анализируется степень размытия границы нерва;

Фото 2. Процесс офтальмоскопии: специальный прибор направляет пучок света на глаз, что помогает увидеть глазное дно пациента.
- тест на остроту зрения, определение границы зрительного поля;
- ангиография сосудов головного мозга, питающих нерв;
- выявление повреждённых участков нерва при помощи компьютерной периметрии;
- томография;
- краниографическое исследование;
- ЗВП, определяющее снижение лабильности и увеличение порога чувствительности зрительного нерва;
- при глаукоме измеряют внутриглазное давление;
- обзорная рентгенография орбиты глаза — изучение патологий глазницы;
- флуоресцентная ангиография — осмотр сосудистой сетки сетчатки;
- рентгенография черепа и турецкого седла;
- магнитно-резонансная томография (МРТ) — оценка волокон зрительного нерва;
- анализ крови, подтверждающий или опровергающий наличие воспалительного процесса;
- ИФА и ПЦР-диагностика.
Лечение

Недуг опасен тем, что разрушенное нервное волокно не подлежит регенерации. Эффект от терапии может быть обусловлен только восстановлением функционирования дееспособных на момент воздействия волокон.
Лечение подразумевает нормализацию кровообращения и стимулирование процессов жизнедеятельности в угнетенных нервных волокнах. С этой целью применяются сосудорасширяющие лекарства, препараты, которые улучшают трофические свойства, а также стимулируют ЦНС.
Важно! Лечение недуга более результативно при длительном нахождении лекарственного вещества в зоне повреждения. Для получения максимального эффекта нужны многочисленные инъекции, а это довольно болезненно.
Ирригационная терапия позволит дробно вводить лекарственные средства. Медикаменты поступают через катетер, который устанавливается в ретробульбарное пространство через отверстие в коже в нижнем углу глазницы. Катетер закрывают стерильной пробкой и фиксируют пластырем к коже.
У маленьких детей процесс выполняют под ингаляционным масочным наркозом. У старших — под местным. Лекарственные препараты вводят 5—6 раз в день при помощи прокалывания иглой шприца пробки катетера после предварительной обработки этиловым спиртом. Набор препаратов подбирает врач в зависимости от стадии недуга. Срок лечения 7—10 дней.

Рекомендуется посещать доктора в течение 6 месяцев после полного излечения для исключения возможных рецидивов, а также соблюдать указания врача.
Не помешает гимнастика для глаз, соблюдение рационального режима отдыха, диеты. Прогноз положительный и подразумевает практически полное восстановление зрения. Во время лечения:
- откажитесь от пагубных привычек;
- включите в свой режим дневной сон (хотя бы 30—40 минут);
- избегайте контакта с грязной водой, при попадании инородных веществ в глаза — немедленно продезинфицируйте органы зрения.
Полезное видео
Посмотрите видео, в котором врач-офтальмолог рассказывает об особенностях атрофии зрительного нерва у ребенка.
Самолечение запрещено
Самолечением заниматься категорически запрещено, так как причин, провоцирующих заболевание, множество. Поэтому универсальной методики терапии нет. Каждый конкретный случай недуга разбирается врачом, после чего назначаются лечебные мероприятия.

Атрофия зрительного нерва (оптическая нейропатия) – частичная или полная деструкция нервных волокон, передающих зрительные раздражения от сетчатки в головной мозг. Атрофия зрительного нерва приводит к снижению или полной утрате зрения, сужению полей зрения, нарушению цветового зрения, побледнению ДЗН. Диагноз атрофии зрительного нерва ставится при выявлении характерных признаков заболевания с помощью офтальмоскопии, периметрии, цветового тестирования, определения остроты зрения, краниографии, КТ и МРТ головного мозга, В-сканирующего УЗИ глаза, ангиографии сосудов сетчатки, исследования зрительных ВП и др. При атрофии зрительного нерва лечение направлено на устранение патологии, повлекшей за собой данное осложнение.
МКБ-10
- Причины атрофии зрительного нерва
- Классификация
- Симптомы атрофии зрительного нерва
- Диагностика
- Лечение атрофии зрительного нерва
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Различные заболевания зрительного нерва в офтальмологии встречаются в 1-1,5% случаев; из них от 19 до 26% приводят к полной атрофии зрительного нерва и неизлечимой слепоте. Патоморфологические изменения при атрофии зрительного нерва характеризуются деструкцией аксонов ганглиозных клеток сетчатки с их глиально-соединительнотканной трансформацией, облитерацией капиллярной сети зрительного нерва и его истончением. Атрофия зрительного нерва может являться следствием большого количества заболеваний, протекающих с воспалением, сдавлением, отеком, повреждением нервных волокон или повреждением сосудов глаза.

Причины атрофии зрительного нерва
Факторами, приводящими к атрофии зрительного нерва, могут выступать заболевания глаза, поражения ЦНС, механические повреждения, интоксикации, общие, инфекционные, аутоиммунные заболевания и др.
Причинами поражения и последующей атрофии зрительного нерва нередко выступает различная офтальмопатология: глаукома, пигментная дистрофия сетчатки, окклюзия центральной артерии сетчатки, миопия, увеит, ретинит, неврит зрительного нерва и пр. Опасность повреждения зрительного нерва может быть связана с опухолями и заболеваниями орбиты: менингиомой и глиомой зрительного нерва, невриномой, нейрофибромой, первичным раком орбиты, остеосаркомой, локальными орбитальными васкулитами, саркоидозом и др.
Среди заболеваний ЦНС ведущую роль играют опухоли гипофиза и задней черепной ямки, сдавление области перекреста зрительных нервов (хиазмы), гнойно-воспалительные заболевания (абсцесс головного мозга, энцефалит, менингит), рассеянный склероз, черепно-мозговые травмы и повреждения лицевого скелета, сопровождающиеся ранением зрительного нерва.
Нередко атрофии зрительного нерва предшествует течение гипертонической болезни, атеросклероза, голодание, авитаминоз, интоксикации (отравления суррогатами алкоголя, никотином, хлорофосом, лекарственными веществами), большая одномоментная кровопотеря (чаще при маточных и желудочно-кишечных кровотечениях), сахарный диабет, анемии. Дегенеративные процессы в зрительном нерве могут развиваться при антифосфолипидном синдроме, системной красной волчанке, гранулематозе Вегенера, болезни Бехчета, болезни Хортона.
В ряде случаев атрофия зрительного нерва развивается как осложнение тяжелых бактериальных (сифилиса, туберкулеза), вирусных (кори, коревой краснухи, ОРВИ, опоясывающего герпеса) или паразитарных (токсоплазмоза, токсокароза) инфекций.
Врожденные атрофии зрительного нерва встречаются при акроцефалии (башнеобразном черепе), микро- и макроцефалии, черепно-лицевом дизостозе (болезни Крузона), наследственных синдромах. В 20% наблюдений этиология атрофии зрительного нерва остается невыясненной.
Классификация
Атрофия зрительного нерва может носить наследственный и ненаследственный (приобретенный) характер. К наследственным формам атрофии зрительного нерва относят аутосомно-диминантную, аутосомно-рецессивную и митохондриальную. Аутосомно-доминантная форма может иметь тяжелое и легкое течение, иногда сочетается с врожденной глухотой. Аутосомно-рецессивная форма атрофии зрительного нерва встречается у больных с синдромами Вера, Вольфрама, Бурневилли, Йенсена, Розенберга-Чатториана, Кенни-Коффи. Митохондриальная форма наблюдается при мутации митохондриальной ДНК и сопровождает болезнь Лебера.
Приобретенные атрофии зрительного нерва, в зависимости от этиологических факторов, могут носить первичный, вторичный и глаукоматозный характер. Механизм развития первичной атрофии связан со сдавлением периферических нейронов зрительного пути; ДЗН при этом не изменен, его границы остаются четкими. В патогенезе вторичной атрофии имеет место отек ДЗН, обусловленный патологическим процессом в сетчатке или самом зрительном нерве. Замещение нервных волокон нейроглией носит более выраженный характер; ДЗН увеличивается в диаметре и теряет четкость границ. Развитие глаукоматозной атрофии зрительного нерва вызвано коллапсом решетчатой пластинки склеры на фоне повышенного внутриглазного давления.
По степени изменения окраски диска зрительного нерва различают начальную, частичную (неполную) и полную атрофию. Начальная степень атрофии характеризуется легким побледнением ДЗН при сохранении нормальной окраски зрительного нерва. При частичной атрофии отмечается побледнение диска в одном из сегментов. Полная атрофия проявляется равномерным побледнением и истончением всего диска зрительного нерва, сужением сосудов глазного дна.
По локализации выделяют восходящую (при повреждении клеток сетчатки) и нисходящую (при повреждении волокон зрительного нерва) атрофию; по локализации - одностороннюю и двустороннюю; по степени прогрессирования - стационарную и прогрессирующую (определяется в ходе динамического наблюдения офтальмолога).
Симптомы атрофии зрительного нерва
Основным признаком атрофии зрительного нерва служит не поддающееся коррекции с помощью очков и линз снижение остроты зрения. При прогрессирующей атрофии снижение зрительной функции развивается в сроки от нескольких дней до нескольких месяцев и может закончиться полной слепотой. В случае неполной атрофии зрительного нерва патологические изменения достигают определенной точки и далее не развиваются, в связи с чем зрение утрачивается частично.
Объективные признаки атрофии зрительного нерва выявляются в процессе офтальмологического обследования.
Диагностика
При обследовании пациентов с атрофией зрительного нерва необходимо выяснить наличие сопутствующих заболеваний, факт приема медикаментов и контакта с химическими веществами, наличие вредных привычек, а также жалоб, свидетельствующих о возможных интракраниальных поражениях.
При физикальном обследовании офтальмолог определяет отсутствие или наличие экзофтальма, исследует подвижность глазных яблок, проверяет реакцию зрачков на свет, роговичный рефлекс. Обязательно проводится проверка остроты зрения, периметрия, исследование цветоощущения.
Основную информацию о наличии и степени атрофии зрительного нерва получают с помощью офтальмоскопии. В зависимости от причин и формы оптической нейропатии офтальмоскопическая картина будет отличаться, однако есть типичные характеристики, встречающиеся при различных видах атрофии зрительного нерва. К ним относятся: побледнение ДЗН различной степени и распространенности, изменение его контуров и цвета (от сероватого до воскового оттенка), экскавация поверхности диска, уменьшение на диске числа мелких сосудов (симптом Кестенбаума), сужение калибра артерий сетчатки, изменения вен и др. Состояние ДЗН уточняется с помощью томографии (оптической когерентной, лазерной сканирующей).
Электрофизиологическое исследование (ЗВП) выявляет снижение лабильности и повышение пороговой чувствительности зрительного нерва. При глаукоматозной форме атрофии зрительного нерва с помощью тонометрии определяется повышение внутриглазного давления. Патология глазницы выявляется с помощью обзорной рентгенографии орбиты. Обследование сосудов сетчатки проводится с помощью флуоресцентной ангиографии. Исследование кровотока в глазничной и надблоковой артериях, интракраниальном участке внутренней сонной артерии производится с помощью ультразвуковой допплерографии.
При необходимости офтальмологическое обследование дополняется исследованием неврологического статуса, включающим консультацию невролога, проведение рентгенографии черепа и турецкого седла, КТ или МРТ головного мозга. При выявлении у пациента объемного образования мозга или внутричерепной гипертензии необходима консультация нейрохирурга. В случае патогенетической связи атрофии зрительного нерва с системными васкулитами, показана консультация ревматолога. Наличие опухолей орбиты диктует необходимость осмотра больного офтальмоонкологом. Лечебная тактика при окклюзирующих поражениях артерий (глазничной, внутренней сонной) определяется хирургом-офтальмологом или сосудистым хирургом.
При атрофии зрительного нерва, обусловленной инфекционной патологией, информативны лабораторные тесты: ИФА и ПЦР-диагностика.
Дифференциальный диагноз атрофии зрительного нерва следует проводить с периферической катарактой и амблиопией.
Лечение атрофии зрительного нерва
Поскольку атрофия зрительного нерва в большинстве случаев не является самостоятельным заболеванием, а служит следствием других патологических процессов, ее лечение необходимо начинать с устранения причины. Пациентам с интракраниальными опухолями, внутричерепной гипертензией, аневризмой сосудов головного мозга и др. показана нейрохирургическая операция.
Неспецифическое консервативное лечение атрофии зрительного нерва направлено на максимально возможное сохранение зрительной функции. С целью уменьшения воспалительной инфильтрации и отека зрительного нерва проводятся пара-, ретробульбарные инъекции р-ра дексаметазона, внутривенные вливания р-ра глюкозы и кальция хлорида, внутримышечное введение мочегонных препаратов (фуросемида).
Для улучшения кровообращения и трофики зрительного нерва показаны инъекции пентоксифиллина, ксантинола никотината, атропина (парабульбарно и ретробульбарно); внутривенное введение никотиновой кислоты, эуфиллина; витаминотерапия (В2, В6,В12), инъекции экстракта алоэ или стекловидного тела; прием циннаризина, пирацетама, рибоксина, АТФ и др. В целях поддержания низкого уровня внутриглазного давления проводятся инстилляции пилокарпина, назначаются мочегонные средства.
В случае отсутствия противопоказаний при атрофии зрительного нерва назначается иглорефлексотерапия, физиотерапия (электрофорез, ультразвук, лазеро- или электростимуляция зрительного нерва, магнитотерапия, эндоназальный электрофорез и др.). При снижении остроты зрения ниже 0,01 любое проводимое лечение не эффективно.
Прогноз и профилактика
В случае, если атрофию зрительного нерва удалось диагностировать и начать лечить на ранней стадии, возможно сохранение и даже некоторое повышение зрения, однако полного восстановления зрительной функции не происходит. При прогрессирующей атрофии зрительного нерва и отсутствии лечения может развиться полная слепота.
Для предотвращения атрофии зрительного нерва необходимо своевременное лечение глазных, неврологических, ревматологических, эндокринных, инфекционных заболеваний; предупреждение интоксикаций, своевременное переливание крови при профузных кровотечениях. При первых признаках нарушения зрения необходима консультация окулиста.
OMIM 535000
Наша команда профессионалов ответит на ваши вопросы
Наследственная оптическая нейропатия Лебера (Leber hereditary optic neuropathy, LHON), или наследственная атрофия зрительных нервов Лебера, или болезнь Лебера (не путать с амаврозом Лебера. – названия похожи, но клинические проявления различаются) –митохондриальное заболевание, манифестирующее, как правило, в возрасте 15-35 лет (однако возраст начала заболевания может варьировать от 1 до 70 лет). Леберовская атрофия зрительного нерва характеризуется острым или подострым двусторонним медленным снижением остроты центрального зрения, при этом не сопровождается болью в глазных яблоках. Глаза могут поражаться как одновременно, так и последовательно, с интервалом в несколько месяцев. Как правило, снижение зрения остается выраженным и постоянным, но описаны случаи, когда спустя несколько лет происходит спонтанное улучшение зрения, иногда значительное. На ранних стадиях заболевания часто отмечается поражение цветового зрения. В ряде семей кроме снижения остроты зрения выявляются и неврологические симптомы: тремор, атаксии, дистония, судороги, а в некоторых случаях – заболевания, не отличимые от рассеянного склероза. Характерными особенностями наследственной оптической нейропатии Лебера являются неполная пенетрантность (до 50% у мужчин и 10% у женщин) и большая частота заболевания среди мужчин (мужчины болеют в 3-5 раз чаще женщин), возможно, связанная с действием Х-сцепленного модифицирующего гена, расположенного в районе Xp21. Показано, что важное влияние на начало и развитие заболевания оказывают факторы риска – стрессы, курение, употребление алкоголя, действие токсинов, лекарств и инфекций.
Как и для других заболеваний с митохондриальным наследованием, для наследственной оптической нейропатии Лебера характерны передача по материнской линии, а также явление гетероплазмии (присутствие в клетке более одного типа митохондрий), которым в ряде случаев можно объяснить неполную пенетрантность.
Причиной развития наследственной оптической нейропатии Лебера являются мутации в митохондриальной ДНК. Выделяют 18 аллельных вариантов заболевания, связанных с миссенс-мутациями в ряде митохондриальных генов. Большинство этих мутаций являются редкими (встречаются в одной или нескольких семьях в мире), однако в 95% случаев выявляется одна из трех мажорных мутаций: m.3460G>A, m.11778G>A или m.14484T>C. Все они изменяют структуру генов, кодирующих белки первого комплекса дыхательной цепи митохондрий.
Показано, что степень тяжести заболевания и возможность восстановления зрения коррелируют с выявленными мутациями. Так, считается, что мутация m.11778G>A вызывает наиболее тяжелые формы, m.3460G>A – более легкие, а m.14484T>C дает наиболее благоприятный прогноз.
Нами разработан набор для ДНК-диагностики Атрофии зрительного нерва Лебера. Наборы предназначены для использования в диагностических лабораториях молекулярно-генетического профиля.
В Центре Молекулярной Генетики проводится диагностика основных трех мажорных мутаций m.11778G>A, m.14484T>C, m.3460G>A, а также 9 более редких первичных мутаций: m.3733G>A, m.4171C>A, m.10663T>C, m.14459G>A, m.14482C>G, m.14482C>A, m.14495A>G, m.14502T>C, m.14568C>T.
На качество жизни, в первую очередь, влияет состояние нашего здоровья. Свободное дыхание, четкий слух, свобода движений – все это очень важно для человека. Нарушение работы даже одного органа может привести к изменению привычного уклада в негативную сторону. Например, вынужденному отказу от активных физических нагрузок (бега по утрам, посещений спортзала), употребления вкусных (и жирных) блюд, интимных отношений и т.д. Ярче всего это проявляется при поражении органа зрения.
Можно ли это предотвратить? Да, можно. Но только при своевременном обнаружении причины заболевания и проведенном адекватном лечении.
Диагностика ЧАЗН
Основные методы диагностики это — рефрактометрия, визометрия с коррекцией, определение полей зрения, цветоощущения, внутриглазного давления, офтальмоскопия с широким зрачком. При ЧАЗН отмечается побледнение зрительного нерва, сужение артерий и расширение вен.
Иногда этих методов бывает недостаточно. Тогда для уточнения диагноза ЧАЗН, назначают оптическую когерентную томографию (ОКТ), флуоресцентную ангиографию глазного дна, зрительно вызванные потенциалы (ЗВП). МРТ-орбиты и головного мозга. Назначаются исследования крови на хронические инфекции. Проводятся консультации узких специалистов и обязательно консультация невролога.
Профилактика
Меры, которые позволят свести риск возникновения атрофии к минимуму, представляют собой стандартный список:
- Вовремя лечите заболевания инфекционного происхождения.
- Исключите возможность получения травм головного мозга и зрительных органов.
- Регулярно посещайте онколога, чтобы вовремя заметить онкологические заболевания.
- Откажитесь от чрезмерного употребления алкогольных напитков.
- Отслеживайте состояние артериального давления.
Периодический осмотр у офтальмолога поможет вовремя установить наличие болезни и принять меры по борьбе с ней. Своевременное лечение – это шанс избежать полной потери зрения.
Как лечить ЧАЗН?
Зрительный нерв очень трудно поддается лечению. Полностью восстановить зрительные волокна невозможно. Лечение необходимо, чтобы сохранить те волокна, которые еще функционируют.
Лечение ЧАЗН включает консервативную (медикаментозную) терапию, аппаратные физиотерапевтические методы и хирургическое лечение.
Медикаментозная терапия должна быть направлена на улучшение кровоснабжения зрительного нерва, на стимуляцию обмена веществ, на угнетение активности свертываемости крови, оказывать противовоспалительное и противоотечное действие (при вторичной атрофии, которая развилась в результате отека при неврите зрительного нерва). А также оказывать метаболическое и антиоксидантное действие. Необходимы и витаминные препараты.
Из сосудорасширяющих препаратов часто применяют сермион, трентал, эуфиллин, платифиллин. Для поддержания работы ЦНС назначают ноотропы (эндоназально семакс), танакан, церебролизин. Из антиоксидантов — милдронат, мексидол, эмоксипин, который относится также и к ретинопротекторам. Широко применяются гормональные препараты (дексометазон, дипроспан). Их чаще для местного парабульбарного введения. Из метаболических и антигипоксических препаратов применяют цитофлавин и реамберин. Из витаминных препаратов — витамины группы В (мильгамма). В последние годы хорошо зарекомендовали себя биорегуляторы (ретиналамин и кортексин). Эти препараты являются комплексом пептидов, выделенных из головного мозга крупного рогатого скота. В их состав входят аминокислоты, витамины, микроэлементы. Механизм действия этих препаратов связан с антиоксидантной активностью и способностью восстанавливать биоэлектрическую активность мозга и глаза.
Лечение ЧАЗН проводится курсами 2-3 раза в год. Медикаментозную терапию необходимо сочетать с физиотерапией и аппаратными методами. Лечение пациентов с ЧАЗН следует проводить с учетом этиологии заболевания.
Клиника Первая Неврология
, являясь многопрофильным лечебно — диагностическим учреждением, располагает современным оборудованием для обследования и лечения заболеваний ЦНС.
В обследование пациентов включаются такие методики как УЗИ сосудов с ультразвуковой доплерографией (УЗДГ), электроэнцефалография ( ЭЭГ), электронейромиография (ЭМГ), исследование сыворотки крови, консультации любых узких специалистов, при необходимости выполнение спинномозговой пункции, обязательное обследование у нейроофтальмолога. Эти исследования необходимы для выявления этиологии ЧАЗН.
В нашей клинике пациенты получают комплексное медикаментозное лечение в сочетании с физиотерапией. Лекарственные препараты назначаются парентерально (внутривенно, под кожу, внутримышечно). Врач офтальмолог при необходимости делает инъекции препаратов парабульбарно и под кожу виска.
Многие физиопроцедуры, назначаемые пациентам в Первой Неврологии для лечения заболеваний ЦНС, успешно применяются в комплексном лечении ЧАЗН.
Симптомы
Заболевание имеет два основных проявления: выпадение зрительных полей и ухудшение остроты глаз. У каждого пациента они выражены в разной степени. Все зависит от причины, спровоцировавшей недуг и тяжести протекания болезни.
Оптический обзор – этот тот участок, который видит человек. Чтобы его определить, просто прикройте ладошкой один глаз. Вы рассмотрите только часть изображения, поскольку вторую область зрительный анализатор не воспринимает. Иными словами, у пациента выпадает правая или левая зона. Это и есть анопсия.
Неврологи делят ее на два типа:
- Темпоральный. Видна часть картинки, расположенной ближе к вискам;
- Назальный. В зоне обзора другая половина изображения, находящаяся со стороны носа;
- Правый или левый. В зависимости от того, с какой стороны выпало поле.
Данный признак проявляется у всех пациентов, страдающих от атрофии. Только у каждого человека индивидуальная степень выраженности:
- Легкая. Проявляется на начальной стадии развития недуга. Отклонение в остроте зрения практически не ощутимы. Симптом может дать о себе знать только при рассматривании удаленных объектов;
- Средняя. Возникает, когда повреждена существенная часть нейронов. Предметы, расположенные вдали практически невидимы, а вот на небольших дистанциях проблем не появляется;
- Тяжелая. Явный признак прогрессирования недуга. Оптические показатели снижены до такой степени, что человек не может разглядеть объекты, находящиеся на расстоянии вытянутой руки;
- Полная потеря зрения. Слепота возникает в результате гибели всех нейронов.
Обычно амблиопия появляется внезапно и без отсутствия терапии стремительно прогрессирует. При игнорировании симптоматики риск необратимой слепоты возрастает многократно.
Методы лечения
Одним из главных направлений терапии, является насыщение волокон зрительного нерва кислородом. С этой целью назначаются следующие методики:
- Озонотерапия, особенно внутривенное введение озона с кислородом, дает наибольший терапевтический эффект путем улучшения кровообращения мозга и глаза за счет ускорения транспорта кислорода, и запускает процессы восстановления в тканях.
- ВЛОК (внутривенное лазерное облучение крови) —насыщения тканей кислородом. Клетки крови поглощают энергию квантов, что приводит к повышению эластичности сосудов и восстановлению кровообращения головного мозга, сердца, глаза. ВЛОК запускает механизмы самовосстановления организма.
- Электростимуляция зрительного нерва – процедура, которая входит в обязательный стандарт лечения ЧАЗН. Чрезкожная лечебная стимуляция глаз импульсным электрическим током, показана при поражении нервных элементов зрительного анализатора. Прохождение импульсов электрического тока идентично ходу возбуждения в зрительном анализаторе. Параметры стимулирующего тока подбираются индивидуально. Методика внедрена в крупные офтальмологические стационары и поликлиники 150 городов России. В зависимости от степени поражения зрительных функций, положительный результат наблюдается в 50-92% случаев. Повторные курсы повышают эффект.
Хирургические методы лечения необходимы:
- при наличии новообразований орбиты, головного мозга или околоносовых пазух (удаление новообразований), которые оказывают давление на зрительные пути и вызывают атрофию нервных волокон,
- при атрофии, вызванной окклюзией внутренней сонной артерии атеросклеротическими бляшками, и как результат нарушение кровообращения в зрительном нерве и сетчатке, проводятся операции на сонной артерии ( стентирование, протезирование) и удаление атеросклеротических бляшек.
К хирургическим методам на глазном яблоке относится реваскуляризация зрительного нерва. Операция заключается в имплантации в супрахориоидальное пространство глаза биогенного материалы (напр. Аллопланта). В дальнейшем трансплантат прорастает сосудами и создает дополнительный источник кровоснабжения сосудистой оболочки, что способствует улучшению кровообращения в атрофированном зрительном нерве. Эти методики были разработаны в г. Уфа, группой ученых во главе с профессором Э.Р.Мулдашевым.
Атрофия зрительного нерва является серьезным заболеванием, которое в ряде случаев может закончится стойкой утратой зрительных функций.
При первых признаках снижения зрения необходимо как можно быстрее обратиться на консультацию к офтальмологу, чтобы не пропустить такое заболевание как ЧАЗН и как можно раньше начать лечение.
Прогноз
Степень потери зрения у пациента зависит от двух факторов – выраженности поражения нервного ствола и времени начала лечения. Если патологический процесс затронул только часть нейроцитов, в некоторых случаях, возможно практически полностью восстановить функции глаза, на фоне адекватной терапии.
К сожалению, при атрофии всех нервных клеток и прекращении передачи импульсов, велика вероятность развития слепоты у больного. Выходом в этом случае может стать хирургическое восстановление питание тканей, но такое лечение не является гарантией восстановления зрения.
Читайте также
Зрение — это уникальный дар, которым наградила нас природа. По-настоящему оценить мы мы это можем лишь когда теряем. При ряде заболеваний возможно снижение зрения иногда почти до полной слепоты. Часто…
Подробнее
Синдром *красного глаза* — это группа заболеваний, которые сопровождаются покраснением глаза или гиперемией. Покраснение глаз (гиперемия) возникает за счет расширения сосудов конъюнктивы склеры и может…
Зрение играет для человека огромную роль. Через глаз мы познаем весь удивительный и многообразный мир. 80-90% информации из окружающего мира человек получает с помощью зрения. Поэтому огромной трагедией…
Зрение является одним из органов чувств, благодаря которому мы узнаем об окружающем мире. Хорошее зрение необходимо для высокого качества жизни. Важнейшей характеристикой в диагностике является острота…
В чем отличие пищевой аллергии от пищевой непереносимости Пищевая аллергия – это ответ иммунитета на прием той или иной пищи, которая вызывает аллергическую реакцию. Даже небольшое количество ассоциированной…
Что такое атрофия зрительного нерва
Это состояние, при котором нервная ткань испытывает острый недостаток питательных веществ, из-за чего перестает выполнять свои функции. Если процесс продолжается достаточно долго, нейроны начинают постепенно отмирать. С течением времени, он затрагивает все большее количество клеток, а в тяжелых случаях – весь нервный ствол. Восстановить функции глаза у таких пациентов будет практически невозможно.
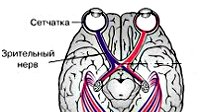
Обе части формируются на задней стенке глаза, из группы специальных (ганглиозных) клеток, после чего отправляются в различные структуры мозга. Этот путь достаточно трудный, но принципиальный момент один – практически сразу после выхода из глазницы происходит перекрест внутренними порциями. К чему это приводит?
Поэтому повреждение одного из нервов после того, как он покинул глазницу, приведет к изменению функции обоих глаз.
Диагностические процедуры
Уже на первых этапах офтальмологического осмотра окулист может заподозрить заболевание. Выявить патологию помогает ряд исследований, приведенных в таблице:
Читайте также:


