Мелкоочаговая энцефалопатия сосудистого генеза что это такое

- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактические меры и прогноз
- Видео по теме
Мелкоочаговая лейкоэнцефалопатия сосудистого генеза – диагноз, который чаще ставится пациентам мужского пола, перешагнувших возрастной порог 55 лет, однако не все знают, что это такое.
При лейкоэнцефалопатии головного мозга в его подкорковых структурах разрушается белое вещество.
Этот вид заболевания является одной из разновидностей энцефалопатии, впервые описанной немецким психиатром и невропатологом Отто Бинсвангером в 1894 году, в связи с чем была названа в его честь.
Нечеткое описание заболевания и небольшое количество обследований пациентов с признаками деменции в течение длительного времени не давало возможности признать патологию многими невропатологами и психиатрами.
С появлением компьютерной и магнитно-резонансной томографий были подтверждены изменения в белом веществе головного мозга, связанные с постоянно повышенным артериальным давлением, вызывающие старческое слабоумие.
Лечение заболевания осуществляется невропатологами и психиатрами.
Лейкоэнцефалопатия имеет разновидности, однако практически всегда, речь идет об изменениях в белом веществе головного мозга. Вид заболевания определяет схему лечения.

Лекоэнцефалопатия сосудистого генеза (мелкоочаговая) – цереброваскулярный патологический процесс.
Артериальная гипертензия становится причиной склероза мелких мозговых сосудов – капилляров, их ишемизации, утолщения сосудистых стенок и др. В результате атрофическим изменениям подвергается белое вещество, передающее нервные импульсы. При этом наблюдается:
- его уменьшение;
- снижение плотности;
- замещение жидкостью;
- появление многочисленных кровоизлияний, кист, мелких очагов разрушений.
Желудочки мозга начинают разрушаться.
Обычно, первые признаки мелкоочаговой лейкоэнцефалопатии могут проявиться у пациентов, достигших шестидесятилетнего возраста, а при наследственном факторе и ранее.
Мультифокальная прогрессирующая сосудистая лейкоэнцефалопатия проявляется при вирусном поражении центральной нервной системы, способствующем нарушениям функций иммунитета.
Ослабление иммунной защиты ведет к разрушению белого вещества головного мозга.
Патологические изменения провоцирует иммунодефицит: ВИЧ-инфицированные (5%), больные СПИДом (50%).
Также видоизмененные лейкоциты при лейкозе теряют способность бороться с инфекцией, что способствует возникновению иммуннодефицита и, как следствие, к патологическим изменениям в головном мозге.
Воздействие вирусов приводит к очаговому поражению оболочек нервных волокон, увеличению и деформации клеток нервов. Вовлечение в процесс серого вещества не наблюдается. Происходит изменения структуры белого вещества, оно размягчается и приобретает студенистость с появлением на его поверхности множественных небольших впадин.
Проявление когнитивных нарушений может варьироваться от проявления легких нарушений до ярко выраженного слабоумия. К очаговым неврологическим симптомам относятся: нарушение речи и понижение зрения, иногда до полной его потери. Ускоренное прогрессирование двигательных расстройств может спровоцировать тяжелую инвалидность.
Перивентрикулярная (очаговая) лейкоэнцефалопатия является обширным поражением головного мозга, вызванным недостатком кислорода или хроническим нарушением его кровоснабжения.
Патологии подвергаются области мозжечка, мозгового ствола и подотделы, отвечающие за движения человека. Длительный недостаток кислорода ведет к сухому некрозу (отмиранию) белого вещества. Имеет стремительное развитие и способствует возникновению выраженных нарушений двигательной активности.
Перивентрикулярная лейкоэнцефалопатия может быть спровоцирована гипоксией плода и привести к детскому церебральному параличу (ДЦП).
Этот тип заболевания вызывается мутирующими генами.
Как правило, манифестация патологии обнаруживается у возрастной категории пациентов от 2-х до 6-ти лет, но может проявиться как в младенчестве, так и у взрослых.
При полном исчезновении белого вещества на последней стадии заболевания, стенки желудочков и кора головного мозга сохраняются.
Причины
- при постоянно повышенном артериальном давлении;
- нейроинфекциях: сифилисе, туберкулезе, менингите, клещевом энцефалите;
- гипоксии плода;
- лейкозах;
- саркоидозе;
- раковых заболеваниях;
- иммунодефиците, вызванном ВИЧ-инфекцией и туберкулезом;
- долговременном употреблении иммунодепрессантов.
Прогрессирующая лейкоэнцефалопатия сосудистого происхождения также может развиться вследствие:
- атеросклероза;
- сахарного диабета, когда кровь сгущается и затрудняется кровоток;
- заболеваниях и повреждениях позвоночника, вследствие которых головной мозг испытывает недостачу в кислороде и питательных веществах.
Возникновение мелкоочаговой лейкоэнцефалопатии сосудистого генеза вероятно:
- при чрезмерном весе пациента;
- наличии вредных привычек (злоупотребление алкоголем, курение);
- ненормальном рационе;
- недостаточных физических нагрузках.
Для предупреждения возникновения заболевания, необходимо заблаговременно избавиться от всех факторов риска.
Симптомы
Симптоматика патологических процессов развивается в течение нескольких лет и может проявляться в двух вариантах:
- Непрерывно развивающаяся, с постоянным усложнением.
- В период прогрессирования патологических изменений наблюдаются длительные периоды стабилизации без ухудшения состояния здоровья пациента.
Как правило, ухудшение симптомов наблюдается при повышенном артериальном давлении в течение длительного времени.
На первоначальных стадиях клиническая картина лейкоэнцефалопатии характеризуется:
- понижением умственной работоспособности;
- слабостью в конечностях;
- рассеянностью;
- замедлением реакции;
- апатией;
- слезливостью;
- неуклюжестью.
Далее нарушается сон, увеличивается мышечный тонус, человек становится раздражительным, подверженным депрессивным состояниям, чувству страха, фобиям.
Иногда наблюдаются понижение зрения, головные боли, усиливающиеся во время чихания или кашля.
В итоге пациент становится полностью беспомощным, подверженным эпиприступам, неспособным себя обслуживать, контролировать опорожнение кишечника и мочевого пузыря.
Чаще всего симптомы проявляют себя как:
- потеря памяти, пониженное внимание, резкий перепад в настроении, заторможенное мышление – наблюдается у 70–90% пациентов;
- несвязная, нарушенная речь, ненормальное произношение – 40%;
- замедленные, нарушенные движения – 50%;
- слабость одной стороны тела – 40%;
- нарушение глотательного рефлекса – 30%;
- недержание мочи – 25%;
- слабоумие – 90%.
При сосудистой лейкоэнцефалопатии у заболевших наблюдаются психические расстройства, выражающиеся:
- В нарушении памяти. Человек становится неспособным запоминать новую информацию, воспроизводить прошлые события и их последовательность, утрачивает приобретенные ранее знания и навыки.
- К нарушениям интеллектуальных способностей относится пониженная способность к анализу повседневных событий, выделение наиболее важных и прогноз их дальнейшего развития. Человек с большими затруднениями переносит возможные новые условия жизни.
- Нарушение внимания, в виде сужения его объема, невозможности сосредоточить зрение на нескольких объектах и переключиться с одной темы на другую.
- Нарушенная речь напрямую связана с трудностью при вспоминании имен, фамилий знакомых, различных наименований. В результате речь становится замедленной, невнятной, отличающейся заметной бедностью.

Нарушенная память и внимание приводят к полнейшей потере ориентации человека во времени и пространстве.
Проявление личностных изменений напрямую зависит от выраженности слабоумия и имеет большое разнообразие.
Развитие факультативных признаков наблюдается в 70–80% случае. Они характеризуются спутанностью сознания, бредовыми расстройствами, депрессией, тревожными расстройствами, психопатоподобным поведением.
Симптоматика слабоумия зависит от его вида:
- дисмнестическое. Характеризуется снижением памяти и замедлением психомоторных реакций. Также неспособностью приобретать новые знания с длительным сохранением в памяти доведенных до автоматизма навыков. Для пациентов не представляют труда домашние заботы, однако, сложная профессиональная деятельность для них непригодна. Человек критически относится к своему состоянию (забывчивости, нерасторопности и т. д.) и тяжело его переживает;
- амнестическое. Пациент неспособен к запоминанию происходящего, однако, прошлое помнит достаточно хорошо;
- псевдопаралитическое слабоумие характеризуется устойчивым благодушным настроением пациента, незначительными расстройствами в памяти, выраженным снижением к самокритике.
Клинические проявления деменции варьируются в широких пределах.
Диагностика
Комплексная диагностика патологических изменений в белом веществе головного мозга включает в себя:
- сбор анамнеза;
- изучение клинической картины заболевания;
- компьютерную диагностику (КТ), с помощью которой изучаются структура и оболочка мозга и кровеносные сосуды;
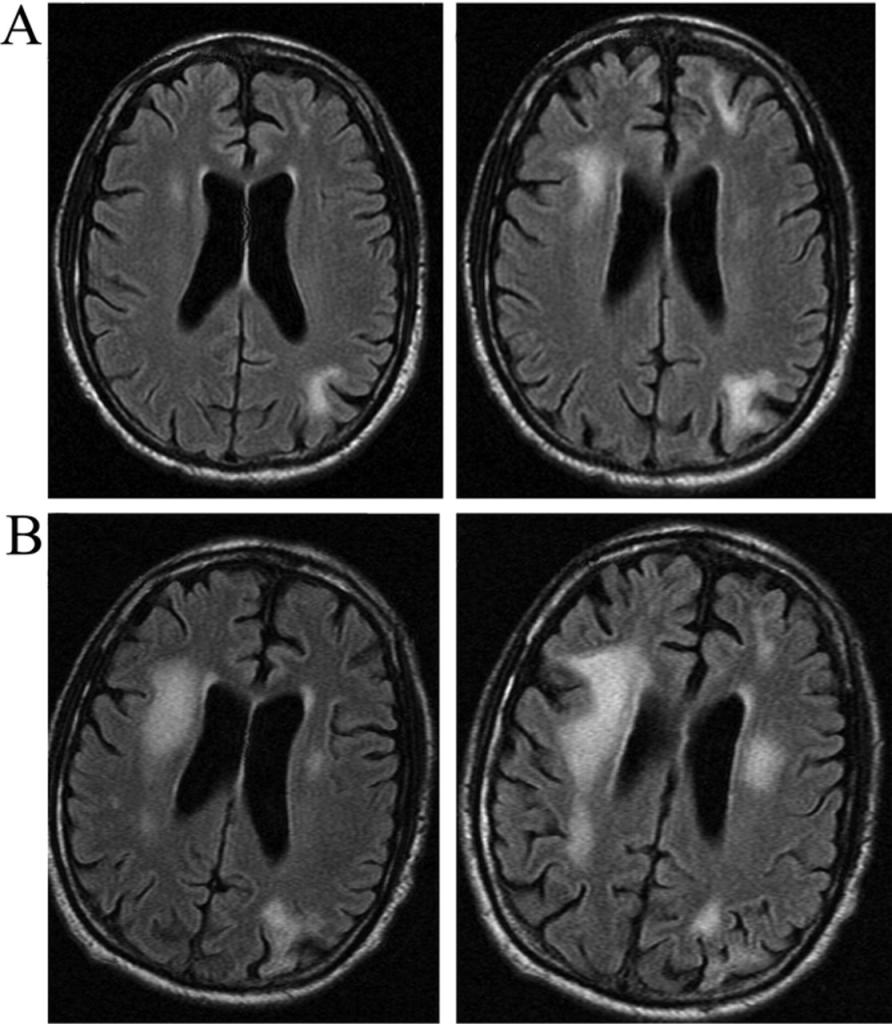
- МРТ (магнитно-резонансная томография) – результативный метод, позволяющий обнаружить очаги поражения головного мозга. По окончании обследования при положительном диагнозе пациенту выдается МР картина лейкоэнцефалопатии сосудистого генеза;
- электроэнцефалопатию, определяющую участки активности головного мозга, позволяющую выявить инфекционные поражения мозговой ткани, нарушения трофики и кровоснабжения;
- биопсию или полимеразную цепную реакцию (ПЦР), дающую возможность выявить вирусные поражения;
- нейропсихологическое тестирование, с помощью которого оцениваются разнообразные психологические функции, которые контролирует головной мозг.
Дальше следует назначение дифференциальной диагностики с болезнями Паркинсона, Альцгеймера, рассеянным склерозом, лучевой энцефалопатией, психическими расстройствами, нормотензивной гидроцефалией.
При возникновении деменции вследствие сосудистой лейкоэнцефалопатии, требуется выявить связь между патологическими изменениями в белом веществе головного мозга и приобретенным слабоумием.
Лечение
Современная медицина не располагает методами, способными полностью избавить человека от сосудистой лейкоэнцефалопатии.
Целью лечения составляет:
- замедление прогресса патологических изменений;
- купирование симптомов;
- восстановление психического состояния пациента.
Направления лечения включают в себя:
- терапевтические мероприятия, направленные на борьбу с развитием патологии;
- симптоматическое лечение;
- коррекцию показателей артериального давления, которое в идеальном состоянии должно не превышать 120/80 мм рт. ст. Следует помнить, что возникновение гипотонии также нежелательно, т. к. понижение артериального давления может только усугубить ситуацию;
- устранение самопроизвольного опорожнения кишечника и мочевого пузыря;
- реабилитацию;
- социальную адаптацию.

Специалисты прибегают к помощи следующих лекарственных средств:
Не исключена рефлекто– физиотерапия: дыхательная гимнастика, массаж, иглоукалывание, сеансы мануальной терапии.
Профилактические меры и прогноз
Как правило, пациенты с сосудистой лейкоэнцефалопатией живут не более двух лет.
Также, четко выработанных правил для предотвращения патологии не существует. Однако, минимизировать риск возникновения патологических изменений в белом веществе возможно:
- при постоянном контроле артериального давления;
- отказе от вредных привычек (алкоголя, курения, наркотиков);
- нормальной физической активности;
- заботе о состоянии своего иммунитета;
- соблюдении принципов здорового питания.
Своевременные диагностика и лечение сосудистой лейкоэнцефалопатии помогут продлить жизнь пациенту.
Мелкоочаговая энцефалопатия – хроническое медленно прогрессирующее заболевание, которое характеризуется образованием множественных мелких некротических очагов в церебральных тканях.
В литературе можно встретить другое название – сосудистая лейкоэнцефалопатия.
Болеют преимущественно пожилые люди, однако патология может развиться и в молодом возрасте. Прогрессирующий характер болезни грозит инвалидизацией, а в запущенных случаях смертельным исходом.
Сосудистая энцефалопатия может быть:
- гипертензивной – развивается вследствие резких скачков артериального давления;
- атеросклеротической – ишемию вызывает закупорка просвета артериол бляшками;
- венозной – возникает в результате застоя кровообращения;
- смешанной – когда ишемию провоцируют несколько причин одновременно.
В зависимости от степени поражения органа различают три стадии:
- первая (протекает бессимптомно или с минимальной симптоматикой);
- вторая (характеризуется яркой клинической картиной);
- третья (сопровождается глубокими расстройствами ЦНС и дисфункцией внутренних органов).
Причины
Патология развивается на фоне нарушения трофики мозговых тканей. Основной причиной таких изменений служит ухудшение церебральной циркуляции крови. Сосуды мозга представляют собой единую систему тесно взаимосвязанных артерий, артериол, венул и вен, а также капилляров. Особая структура обеспечивает хороший резерв, позволяющий мозгу функционировать в условиях патологических трансформаций.
При недостаточном кровоснабжении участка, кровь перетекает туда по коллатеральным путям, обеспечивая жизнедеятельность тканей. Однако возможности компенсаторных механизмов ограничены, поэтому при масштабных патологических процессах наступает гемодинамическая декомпенсация. Хроническая ишемия приводит к атрофии нервной ткани, соответствующим функциональным и структурным изменениям.
К причинам хронической ишемии относят:
- атеросклероз;
- гипертонию;
- деформации позвоночного столба, которые приводят к поражению артерий позвоночника;
- метаболические и гормональные нарушения;
- воспалительные процессы в церебральных структурах;
- аутоиммунные заболевания.
Мелкоочаговая энцефалопатия сосудистого генеза возникает на фоне атеросклероза и артериальной гипертензии. Атеросклероз приводит к обструкциям артериальных просветов бляшками, состоящими из молекул жира и белка. Такое механическое препятствие нарушает нормальную трофику нервных клеток, и к ним поступает меньше питательных веществ и кислорода. Если бляшка увеличивается в размерах, или просвет артерии окончательно закупоривается тромбом, возникает острое нарушение гемодинамики, которое заканчивается инфарктом или инсультом участка мозга.
При гипертензивном варианте, повреждающим фактором выступает длительный спазм артерий, приводящий к снижению объема крови, который по ним проходит. Это приводит к гипоксии и дистрофическим изменениям.
Больше всего от гипоксии страдает белое мозговое вещество (особенно его глубокие отделы) и базальные ядра. Это связано с тем, что вышеуказанные структуры питают два источника – сонные и позвоночные артерии. На данном участке компенсаторные механизмы работают хуже, чем в других отделах, поэтому они повреждаются в первую очередь.
На месте участков ишемии и дистрофии нейроны гибнут, а на их месте появляются мелкоочаговые некротические изменения. Заболевание носит необратимый характер, однако если принять меры на начальных стадиях, возможно остановить разрушение нейронов и сохранить функции ЦНС. Проблема заключается в том, что на ранних этапах болезнь не проявляется характерной симптоматикой, а первые признаки часто принимают за переутомление или возрастные особенности.
Симптомы
Первыми признаками патологии служат общие астенические симптомы – повышенная утомляемость, беспричинная слабость, перепады настроения. Учитывая то, что такая симптоматика развивается на фоне переутомления, заболеваний висцеральных органов, психоэмоционального напряжения – люди редко обращаются за медицинской помощью.
Причину заболевания удается установить спустя несколько месяцев, когда по мере развития патологии появляются характерные симптомы.
На начальных этапах больные жалуются на следующие проявления:
- болезненные ощущения в области головы, шеи и спины;
- головокружения;
- тошноту и рвотные позывы;
- перепады настроения;
- нарушение циркадных ритмов;
- шум в ушах;
- абдоминальные и суставные боли.
Следует отметить, что при обследовании внутренних органов, патологий, которые могут вызывать болезненные ощущения не обнаруживаются. Даже незначительное эмоциональное напряжение вызывает у больных раздражительность, агрессию, депрессивные настроения и т.д. Пациенты жалуются на проблемы с засыпанием, часто просыпаются по ночам, или вообще не спят, испытывают сонливость в утренние часы и днем.
Больным сложнее концентрировать внимание, они становятся рассеянными и забывчивыми. На начальных стадиях не наблюдается значительных повреждений двигательных центров, однако у человека может нарушаться мелкая моторика, иногда появляется неуверенность походки.
Умеренная перивентрикулярная энцефалопатия связана с прогрессированием отмирания участков белого вещества в превентрикулярных зонах. Нарастающая симптоматика характеризуется:
- значительным ухудшением памяти;
- затруднением в выполнении повседневных бытовых действий;
- дезориентацией в пространстве;
- психоэмоциональными расстройствами;
- двигательной дисфункцией.
Больные не могут вспомнить некоторые имена, даты и события, выполнение несложных интеллектуальных задач вызывает значительные затруднения. Наблюдаются координационные расстройства, шаткость походки, изменяется болевая, тактильная, тепловая чувствительность. В некоторых случаях снижается острота слуха или зрения. Если вовремя не принять меры, процесс переходит в третью, наиболее тяжелую стадию.
Третья стадия выражается деменцией, или слабоумием. Человек полностью теряет трудоспособность, он не в состоянии выполнять элементарные бытовые действия, поэтому нуждается в постоянном уходе со стороны медиков или близких. Появляются выраженные поведенческие и личностные расстройства, которые характеризуются апатией, депрессивными состояниями, безразличностью к окружающим людям и событиям. Пациенту сложно передвигаться, он может ходить только мелкими шагами, походка становится шаркающей.
Часто третья стадия сопровождается судорожным синдромом, тремором конечностей. Развиваются парезы и параличи ног или отдельных групп мышц, наблюдаются непроизвольные акты мочеиспускания и дефекации. Данные изменения необратимы и заканчиваются летальным исходом.
Диагностика
Постановка диагноза требует проведения следующих мероприятий:
- сбор анамнестических данных;
- неврологический осмотр;
- электроэнцефалография, МРТ или КТ;
- ангиографическое исследование или допплерография;
- клиническое и биохимическое исследование крови.
При необходимости осуществляют пункцию спинномозгового канала, чтобы исключить заболевания инфекционной природы.
Наиболее информативный метод исследования – МРТ. Мелкоочаговые поражения визуализируются на снимках в виде светлых пятен. Врач обнаруживает уменьшение церебрального объема, единичные или диффузные участки разреженности в белом веществе, увеличение субарахноидального пространства.
Электроэнцефалография помогает определить электрическую активность зон мозга, а для определения состояния сосудистой сетки проводят ангиографию или допплерографию.
Методы лечения
Лечение мелкоочаговой энцефалопатии должно базироваться на медикаментозной терапии, физиотерапевтических процедурах, а также коррекции распорядка дня и оптимизации питания.
Назначаются средства, нормализующие артериальное давление (Каптоприл, Метопролол, Нифедипин, Анаприлин, Рамиприл), при необходимости используют мочегонные препараты (Фуросемид, Трифас, Верошпирон).
Если патология вызвана атеросклерозом, применяют препараты, корректирующие метаболизм липидов в организме (Розувастатин, Фенофибрат, Холестеринамин, Аторвастатин). Эти средства снижают уровень холестерола в крови и препятствуют образованию бляшек на стенках артерий и артериол.
При повышенной вязкости крови применяют медикаменты, препятствующие тромбообразованию и улучающие реологические свойства крови (Аспирин, Плавикс) Чтобы укрепить стенки сосудов дополнительно назначают ангиопротекторы (Аскорбиновая кислота, Рутин).
Чтобы предупредить перивентрикулярные изменения необходимо применять препараты, способствующие нормализации микроциркуляции и активирующие метаболизм в нервных тканях (Актовегин, Кавинтон, Метамакс, Милдронат). Комплексное действие этих средств способствует повышению концентрации внимания, улучшению памяти и когнитивных функций.
Симптоматическая терапия необходима для устранения неприятных ощущений и нормализации общего состояния пациента. При выраженных головных болях назначают анальгетики (Анальгин, Ибупрофен, Спазмалгон). Судорожный синдром купируют противосудорожными медикаментами (Вальпроевая кислота, Клоназепам, Фенитоин).
Легкие эмоциональные расстройства целесообразно устранять, используя средства на растительной основе (Ново-пассит, настойка пиона, Валерьянка, Фитоседан). При выраженных психических отклонениях назначают антидепрессанты и анксиолитики (Фенибут, Миртазапин, Сертралин, Атаракс).
Хорошие результаты дают физиотерапевтические методики – магнитотерапия, электрофорез, бальнеотерапия, рефлексотерапия.
Прогноз
Мелкоочаговая энцефалопатия чревата необратимыми изменениями, поэтому прогноз серьезный. Лечение патологии на начальных стадиях позволяет замедлить или остановить прогрессирование отмирания нейронов. Тяжелое течение болезни приводит к инвалидности и социальной дезадаптации.
Профилактика
Чтобы снизить вероятность развития мелкоочаговой энцефалопатии необходимо:
- контролировать артериальное давление и при его повышении принимать антигипертензивные препараты;
- не допускать набора лишнего веса;
- избегать переедания, употребления жирных, копченых и соленых продуктов;
- корректировать сосудистые факторы риска, не допускать развития атеросклероза;
- своевременно лечить патологии сердца и сосудов, сахарный диабет и другие болезни внутренних органов;
- отказаться от вредных привычек.
Рекомендуется вести активный образ жизни, общаться с людьми, решать кроссворды и головоломки. Для поддержания общего тонуса показаны умеренные физические нагрузки.
Энцефалопатия характеризуется диффузными структурными изменениями церебральных тканей, что приводит к нарушению передачи нервных импульсов.
Дистрофические изменения происходят по различным причинам, среди которых метаболические расстройства.
Головной мозг обладает повышенной чувствительностью к токсическим воздействиям, в том числе эндогенного происхождения. Такие продукты обмена веществ, как углекислота, мочевина, кетоновые тела, билирубин и прочие, при их избыточном количестве пагубно воздействуют на нервную ткань ЦНС. Выведение метаболитов, как правило, нарушается на фоне хронических патологий внутренних органов и гормонального дисбаланса.
Прогрессирующие системные болезни способствуют накоплению токсикантов, которые проникая в кровеносные сосуды доставляются в мозг с током крови. Токсины нарушают деятельность нейронов, вызывают их деструкцию, что приводит к формированию очагов некроза. Дополнительным повреждающим фактором выступает нарушение церебральной гемодинамики и гипоксия тканей мозга.
Заболевание классифицируют в зависимости от причин, вызвавших его развитие. Для каждого типа характерна определенная симптоматика, связанная с метаболической дисфункцией. Современная классификация включает следующие типы болезни:
- токсическую;
- панкреатическую;
- уремическую;
- тиреоидную;
- печеночную;
- диализную;
- диабетическую.
Для токсического варианта характерно нарушение обмена веществ, связанного с поступлением в организм экзогенных токсинов. Наиболее часто причинами патологических изменений в тканях головного мозга выступают интоксикации этанолом, солями тяжелых металлов (ртути, свинца и мышьяка), а также передозировки лекарственными препаратами и употребление наркотических средств.
Разрушать клетки мозга могут и эндогенные токсины, которые накапливаются в результате патологий эндокринной системы, а также висцеральных органов. Если системные патологии вовремя не купировать, они усугубляются, приводя к масштабной атрофии структур центральной нервной системы.
Заболевание может быть врожденным или приобретенным. Врожденные дисметаболические энцефалопатии возникают вследствие генетических и тератогенных факторов, кислородного голодания плода, токсических воздействий в перинатальный период, родовых травм. Приобретенные, связаны с заболеваниями или воздействиями на организм, полученными в процессе своей жизни.
Причины
Распространенная причина – патологии сосудов, отвечающих за насыщение мозга кислородом. Но, болезнь развивается также из-за других факторов:
- атеросклероз сосудов, локализующийся в области мозга;
- желтуха;
- прогрессирующее повышение показателей артериального давления;
- дефицит глюкозы;
- дисфункция метаболических процессов;
- сахарный диабет;
- сильное воздействие радиации;
- психическое расстройство, сказывающееся на нервной системе, перевозбуждая ее;
- воспалительный процесс печени вирусного характера;
- употребление медикаментов, обладающих нейротропными свойствами;
- синдром Мартланда, присущий тем, кто занимается боксом профессионально;
- кома;
- травматическое повреждение головы.
Важно!
Врожденная энцефалопатия может возникнуть на последних месяцах беременности из-за инфекционных патологий матери, травматических повреждений во время родов, обвития пуповиной ребенка, генетической дисфункции обменных процессов.
Признаки
Для каждой ступени развития патологии характерен определенный список симптомов.
- Начальная – степень компенсации. Дисфункция клеток мозга незначительна, соседние клетки в состоянии выполнять работу за пораженные. Первые признаки, проявляющиеся на этой стадии: мигрени, шум в ушах, ощущение заложенности слуховых проходов, бессонница, повышенная утомляемость, слабость, перепады уровня артериального давления, постоянные перемены в настроении.
- Вторая стадия – ступень субкомпенсации. Поражается все больше тканей мозга. Изменения можно обнаружить посредством инструментальных методов диагностики. Симптоматика более выражена: сильный болевой синдром, обморочное состояние больного, понижение работоспособности по причине нарушения мыслительных возможностей мозга, возникновение психических расстройств, слабость мышечного аппарата, нарушения памяти, речи, координации.
- Последняя стадия энцефалопатии – степень декомпенсации. Большая часть клеток повреждена, происходит атрофия мозга с последующими необратимыми структурными изменениями. Помимо признаков, сопутствующих двум предыдущим ступеням, добавляются: ограничение в передвижениях как следствие мышечной слабости и онемения, невозможность самостоятельно обслуживать себя, работать, снижение уровня интеллектуальных способностей, возможно слабоумие.
На третьей степени пациент становится инвалидом, за которым требуется постоянный посторонний уход.
Симптомы патологии
Проявления травматической энцефалопатии будут зависеть от тяжести и локализации черепно-мозговой травмы, размера повреждения. Отмечаются следующие симптомы:
- пульсирующая боль в голове;
- головокружения, особенно после физического напряжения;
- беспокойный сон;
- непроизвольное подергивание зрачков;
- агрессивное поведение;
- снижение интеллектуальных способностей;
- тревожность, необоснованные страхи;
- расстройство речи, памяти;
- приступы эпилепсии.
Признаки заболевания появляются через несколько месяцев или даже лет после перенесенной травмы. Вот почему бывает трудно связать симптомы с происшествием, установить диагноз. Часто проявления болезни путают с другими патологиями, начинается стадия хронической посттравматической энцефалопатии.
Читайте также:


