Методы исследований периферической нервной системы
Параклинические методы. К основным параклиническим методам диагностики заболеваний центральной и периферической нервной системы относят: - рентгенографию черепа - применяется в основном для выявления переломов костей свода и основания черепа; позволяет обнаружить также пороки развития черепа, косвенные признаки повышения внутричерепного давления, патологию турецкого седла; - рентгенографию позвоночника — информативна при травмах позвоночника, болевых синдромах в спине и конечностях, опухолевых поражениях позвонков; - рентгеновскую компьютерную томографию и магнитно-резонансную томографию - позволяют выявить патологические изменения в черепе и позвоночнике, очаговую патологию головного и спинного мозга сосудистого и опухолевого характера, изменения желудочковой системы, атрофию головного мозга; - электроэнцефалографию - используется главным образом в диагностике эпилепсии; - эхоэнцефалографию - используется в диагностике внутричерепных кровоизлияний, опухолей и других объемных процессов в головном мозге на предварительном этапе обследования, когда не доступны компьютерная томография или магнитно-резонансная томография; - реовазоэнцефалографию - используется в диагностике нарушений кровообращения в бассейне сонных и позвоночных артерий; - электронейромиографию или стимуляционную электромиографию - применяются в диагностике заболеваний периферической нервной системы и нервномышечных заболеваний; - лабораторные методы: исследование спинномозговой жидкости (давление, содержание белка, глюкозы, лейкоцитов, эритроцитов, бактерий, специфических клеток).
Основные синдромы заболеваний нервной системы. Основные жалобы при заболеваниях нервной системы.
Основные жалобы. При заболеваниях нервной системы беспокоят: • изменения настроения (депрессия, эйфория, раздражительность и .п.), сна, нарушения памяти, судорожные приступы; • двоение в глазах, головная боль, онемение головы и лица, слабость лицевой
мускулатуры; • нарушения слуха, глотания или речи; • слабость в мышцах конечностей, заторможенность движений, онемение или
покалывание в конечностях; адискоординация движений, внезапная потеря сознания, головокружения; • нарушения мочеиспускания, дефекации и др.
При заболеваниях нервной системы наиболее часто наблюдаются следую- щие синдромы (синдром – комплекс симптомов или признаков): • раздражения мозговых оболочек; • повышения внутричерепного давления; • понижения внутричерепного давления;
• внутримозгового кровоизлияния; • поражения спинного мозга.
Синдром раздражения мозговых оболочек возникает при воспалительных, отечных и некоторых других патологических состояниях мозговых оболочек. Для него характерны головная боль, рвота, напряженность затылочных мышц (легко обнаруживается при попытке наклонить голову к груди; при этом происходит сгибание нижних конечностей в тазобедренных и коленных суставах), болезненность
при постукивании по черепу или позвоночнику, общая повышенная чувствительность. У детей довольно типична так называемая менингитическая поза: больной обычно лежит на боку с притянутыми к животу ногами и согнутыми руками, голова запрокинута назад, позвоночник выгнут дугой кзади (поза лягавой собаки).
Синдром повышения внутричерепного давления чаще всего возникает при закрытых черепно-мозговых травмах, опухолях, реже - при воспалении головного мозга и еще реже - при его сосудистых поражениях. Повышение внутричерепного давления может быть обусловлено увеличением массы внутричерепного содержимого (гематома, опухоль), затруднением венозного оттока из черепа, повышенной секрецией цереброспинальной жидкости, отеком или набуханием мозга (особенно при блокаде ликворопроводящих путей).
В триаду основных симптомов повышения внутричерепного давления входят: 1) головная боль; 2) рвота; 3) застойные диски зрительных нервов. Типичная особенность головной боли - наибольшая интенсивность по утрам после пробуждения или непосредственно перед ним. Характерной особенностью рвоты является ее возникновение на высоте головной боли. Развитие (часто внезапное) головной боли и рвоты, особенно в сочетании с головокружением, при быстрой перемене положения тела, в частности головы, имеет большое диагностическое значение. Застойные диски зрительных нервов - объективный симптом, свидетельствующий о повышении внутричерепного давления. В отличие от нормы, диск зрительного нерва в случае застоя увеличен по площади и в объеме; он выстоит в стекловидное тело, имеет серовато-розовый цвет. Артерии диска сужены, вены резко расширены и извиты. Имеется отек по краю диска.
Больные в определенной фазе повышения внутричерепного давления могут жаловаться на временные приступообразные затуманивания зрения. В дальнейшем начинается стойкое снижение остроты зрения.
Синдром понижения внутричерепного давления может развиться при рефлекторном угнетении секреции ликвора травмах мозга, переломах костей черепа с истечением спинномозговой жидкости, падении артериального давления и шоке. Основным клиническим признаком понижения внутричерепного давления является сжимающая головная боль, которая усиливается при переходе в вертикальное положение; могут возникать тошнота и рвота, помрачение сознания, учащение пульса, снижение артериального давления. При низко опущенной голове перечисленные симптомы уменьшаются.
Синдром внутримозгового кровоизлияния возникает вследствие разрыва мозговых сосудов, как правило, на фоне повышения артериального давления. Клинические проявления внутримозгового кровоизлияния весьма многообразны и зависят от формы течения (острая, подострая, хроническая) и локализации. Характерны внезапное начало, чаще днем, после физического или психоэмоционального напряжения. С наибольшей достоверностью о синдроме внутримозгового кровоизлияния свидетельствуют выраженная гиперемия кожных покровов, повышение артериального давления (больше 140/90 мм рт.ст.), узкие зрачки, неравномерность глазных щелей, глазодвигательные нарушения, патологические рефлексы, парезы и параличи конечностей, нарушения дыхания, вялая или утраченная реакция зрачков на свет, двусторонние стойкие патологические рефлексы, примесь крови в спинномозговой жидкости, брадикардия, нарушение сознания вплоть до комы.
Синдром поражения спинного мозга может развиться остро (при травме позвоночника), в течение нескольких часов и дней (как следствие отека мозга или кровоизлияния в вещество мозга) и даже в течение нескольких недель и месяцев - при наличии опухолевого процесса. В зависимости от степени поражения спинного мозга возникает слабость в ногах вплоть до паралича. Характерно нарушение функции тазовых органов в виде задержки мочи и кала (при поражении поясничного утолщения возможно недержание). Определяется снижение или полное отсутствие чувствительности ниже уровня поражения. Часто наблюдаются трофические нарушения (пролежни) в
нижележащих отделах тела.
Методология исследования сердечно-сосудистой системы. Общеклинические методы исследования (частота сердечных сокращений, ударный объем сердца, минутный объем сердца). Параклинические методы диагностики заболеваний. Функциональные пробы.
Обследование сердечно-сосудистой системы включает: • анализ жалоб; • физическое обследование (осмотр, перкуссию, пальпацию, аускультацию и оценку наиболее доступных показателей функционального состояния); • параклинические методы;
• функциональное тестирование; • исследование специальных показателей биохимического состава крови (трансаминазы, миоглобин, миозин и кардиотропонины ). Физические методы. Физические методы обследования сердечно-сосудистой системы позволяют определить границы сердца, частоту и характеристики пульса, артериальное давление, звучность и соотношение тонов, а также наличие дополнительных звуков при работе сердца - дополнительных тонов, щелчков и шумов.
К наиболее доступным показателям функционального состояния сердечно-сосудистой системы относят: - частоту сердечных сокращений
(ЧСС) в состоянии покоя; - артериальное давление (АД) в состоянии покоя; показатель двойного произведения, косвенно отражающий потребность миокарда в кислороде.
Градация частоты сердечных сокращений у лиц взрослого возраста выглядит следующим образом: а 60-80 уд /мин - нормальная ЧСС;
• 80-100 уд./мин-ускоренная ЧСС; • 100 уд./мин - тахикардия; • 59-50 - замедленная ЧСС; •
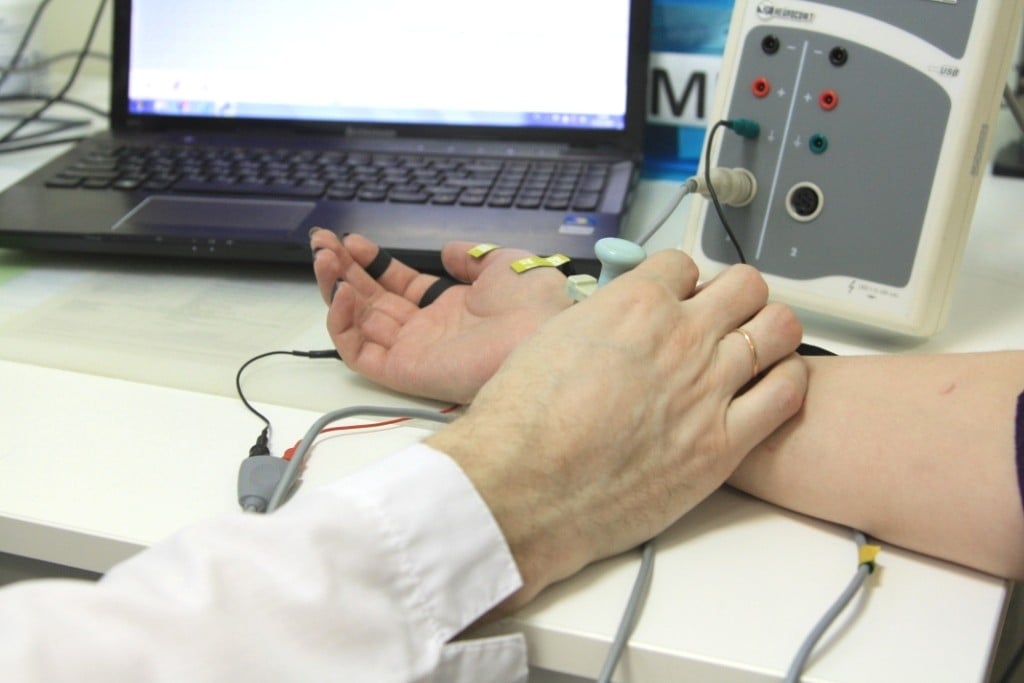
Электронейромиография (ЭНМГ) – инновационный метод исследования функции нервной и мышечной системы, который врачи Юсуповской больницы широко используют в диагностике различных заболеваний. Нейрофизиологи Юсуповской больницы применяют все известные сегодня методы электронейрографии.
Врачи Юсуповской больницы с помощью ЭНМГ выявляют заболевания нервов и мышц на ранних стадиях, когда при клиническом осмотре отклонений ещё не наблюдается, устанавливают уровень поражения нерва. Индивидуальный подход к выбору метода электронейромиографии позволяет провести дифференциальную диагностику между периферическим поражением нерва, нервного корешка и сплетения, оценить тяжесть поражения мышц и периферической нервной системы и мышц, оценить результаты лечения и степень восстановления, характер течения заболевания. С помощью ЭНМГ неврологи определяют причину нарушения мочеиспускания и эректильной дисфункции.
Методики
- компактный;
- молниеносно регистрирует ЭНМГ;
- вызванные потенциалы всех модальностей находятся в базовом комплекте;
- регистрирует электронейромиограмму по мировым стандартам.
Мышечные волокна сокращаются за счёт происходящих в нём электрохимических реакций, в результате чего возникает очень слабый электрический потенциал. Электромиограф усиливает его и выводит в виде кривой на мониторе компьютера. Расшифровав полученный результат, нейрофизиологи определяют, какие патологические изменения имеются в нервах и мышцах.
- моторные – отвечают за работу мышц;
- сенсорные – обеспечивают чувствительность;
- вегетативные – в компетенции которых находится работа внутренних органов.
Нервные корешки выходят из спинного мозга и образуют парные сплетения (шейные, плечевые, поясничные и крестцовые. Они распадаются на периферические нервы. Сенсорные нервы получают информацию от болевых, температурных, тактильных и рецепторов, фиксирующих давление. Моторные нейроны связаны с мышечными волокнами посредством нервно-мышечных синапсов. С помощью синапсов контактируют с внутренними органами и вегетативные нервы.
Патологический процесс может локализоваться на любом уровне – от клетки спинного мозга до нервно-мышечного синапса. Иногда проводимость нервного импульса блокируется за счёт повреждения нерва или его оболочки. Анализ ЭНМГ позволяет найти место повреждения и определить его характер.
Стандартная методика исследования моторных и сенсорных волокон периферических нервов врач проводит согласно алгоритму:
- на кожу над поверхностью мышцы, иннервируемой изучаемым нервом, накладывает электроды;
- подключает их к электронейромиографу;
- фиксирует электрические потенциалы;
- убирает электроды и протирает кожу спиртовым раствором антисептика.
Исследование и анализ состояния большинства крупных нервов не вызывает сложностей. Сплетения образуются из множества периферических нервов. Часто возникает необходимость исследовать каждый из них. ЭНМГ периферических нервов выполняют в Юсуповской больнице.
Игольчатая ЭНМГ применяется для исследования мышц. Процедуру проводят при наличии следующих показаний:
- подозрение на патологию двигательного нейрона спинного мозга;
- заболевания мышц;
- необходимость в определении степени поражения мышцы при неврологической патологии.
Врач вводит тонкую иглу-электрод в исследуемую мышцу, регистрирует электрическую активность мышцы в покое и при умеренном напряжении. Игольчатая ЭНМГ представляет собой более сложный с точки зрения интерпретации метод. Исследование часто занимает больше времени, чем поверхностная электронейромиография.
Показания для исследования функции мышц и нервов
ЭНМГ неврологи назначают при наличии следующих симптомов и синдромов:
Врачи клиники неврологии применяют ЭНМГ для диагностики и мониторинга результативности проводимой терапии пациентам, страдающим боковым амиотрофическим склерозом, диабетической полинейропатией, миастеническим синдромом Ламберта-Итона. Исследование показано больным миастенией, миелодисплазией спинного мозга, миозитом и полимиозитом. Электронейромиография проводится в случае миопатии, неврита тройничного нерва, невропатии лицевого нерва (паралича Белла).
Показанием к ЭНМГ периферических нервов являются следующие заболевания:
- мононевропатия;
- плексопатия, плексит;
- невропатия седалищного нерва;
- полимиалгия, полиневрит;
- радикулопатия при грыже межпозвонкового диска.
Подготовка к процедуре
Электронейромиография не требует особых приготовлений. Невролог предупреждает пациента, что за сутки до исследования необходимо прекратить принимать лекарственных препаратов, которые снижают тонус скелетных мускулов (миорелаксантов), блокируют ацетохинолин (антихолинергиков), влияют на процессы передачи нервных импульсов. В течение 3 дней, предшествующих процедуре, следует исключить приём алкоголя, а в день исследования не курить.
Для того чтобы предотвратить кровоподтёки в местах введения игольчатых электродов, врачи Юсуповской больницы назначают пациентам анализ свёртываемости крови. Если показатели не соответствуют норме, проводят корригирующую терапию. При наличии воспаления или гнойничков кожи в месте введения электродов назначают лечение основного заболевания, а затем делают ЭНМГ. Процедуру не выполняют беременным и кормящим грудью женщинам. Больным эпилепсией и пациентам, страдающим расстройствами психического здоровья, процедуру выполняют после стабилизации их состояния на фоне поддерживающей терапии. Не проводят ЭНМГ пациентам, у которых в организме присутствуют эндопротезы, металлические пластины, стимуляторы сердечной деятельности.
Этапы процедуры и анализ результатов
Перед началом исследования пациента информируют обо всех последующих манипуляциях и о том, что он может чувствовать во время процедуры. Получить точные результаты ЭНМГ врачам Юсуповской больницы позволяет точное соблюдение этапов исследования:
- пациент принимает комфортное положение – сидя или лёжа;
- врач накладывает накожные электроды на определённые точки;
- при проведении игольчатой электронейромиографии вводит в мышцу стерильную разовую иглу-электрод;
- нейрофизиолог направляет к электроду сигнал, который определяет скорость проведения импульса по нервным волокнам и результаты реакции мышц.
Во время обследования пациент может ощущать лёгкое покалывание в местах присоединения электродов. Процедура длится от 30 минут до 1 часа, в зависимости от объёма исследования. ЭНМГ позволяет оценить общее состояние функции периферических нервных волокон, выявить патологические участки нервной и мышечной систем, определить выраженность выявленных нарушений.
В Юсуповской больнице расшифровку результатов ЭНМГ проводят неврологи-нейрофизиологи, кандидаты медицинских наук. Они сверяют полученные показания с нормой, определяют степень отклонения и на основании этих данных ставят диагноз. При поражении периферического нерва скорость проведения импульсов значительно снижена как по чувствительному, так и по двигательному нерву. Амплитуда потенциала действия нерва и ответа иннервируемых мышц в этом случае уменьшена, растянута и имеет изменённую форму.
При наличии диффузного аксонального повреждения изменения скорости незначительны, но хорошо прослеживается снижение амплитуды М-ответа мышцы и потенциала действия нерва. У пациентов с туннельным синдромом и демиелинизирующими заболеваниями нервной системы изменяется скорость проведения возбуждения по нервам. Сегментарные поражения спинного мозга или его передних рогов диагностируют по снижению амплитуды М-ответа, вплоть до полного его исчезновения.
Для того чтобы сделать электронейромиографию периферических нервов, запишитесь на приём к неврологу-нейрофизиологу Юсуповской больницы по телефону. Врач не только проведёт обследование перед процедурой и при отсутствии противопоказаний выполнит исследование, но и проведёт анализ ЭНМГ, установит диагноз и назначит лечение.
В настоящее время в арсенале неврологов и психиатров имеется большое количество инструментальных методов исследований, позволяющих оценивать функциональное состояние как центральной, так и периферической нервной системы. Для выбора верного диагностического направления, правильного лечения, оценки перспектив терапии, прогноза течения заболевания врач-клиницист должен ориентироваться в методах функциональной диагностики, иметь представление о результатах, которые можно получить с помощью того или иного метода.
Метод эхоэнцефалоскопии является методом ультразвуковой диагностики нарушений в головном мозге и позволяет судить о наличии и степени смещения срединных структур, что свидетельствует о присутствии дополнительного объема (внутримозговая гематома, отек полушария). В настоящее время значимость метода не столь велика, как раньше, в первую очередь он используется для скрининговой оценки показаний для экстренного проведения нейровизуализации (компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Следует отметить, что отсутствие смещения при эхоэнцефалоскопии не означает стопроцентного отсутствия патологического процесса, т.к., например, при локализации процессов в лобных отделах или в задней черепной ямке смещение структур мозга происходит только в случае больших размеров поражения. Также не очень информативен этот метод у пожилых пациентов, т.к. в результате атрофического процесса в мозге и расширения межполушарных пространств имеется достаточно внутричерепного пространства, чтобы дополнительный объем не приводил к смещению срединных структур. В настоящее время ограничено использование данного метода для диагностики внутричерепной гипертензии. Этот вопрос дискутируется.
Метод электроэнцефалографии (ЭЭГ) — метод исследования биоэлектрической активности мозга. Основным показанием для проведения данного метода является диагностика эпилепсии. Для разных форм этого заболевания характерны различные варианты изменений биоэлектрической активности мозга. Правильная интерпретация этих изменений позволяет своевременно и адекватно проводить терапию или, напротив, отказаться от проведения специфической противосудорожной терапии. Так, одним из наиболее сложных вопросов в трактовке энцефалограммы является понятие о судорожной готовности мозга. Ведущие нейрофизиологические лаборатории неоднозначно относятся к этому вопросу. Следует помнить: для того чтобы доказать готовность мозга к судорогам, необходимо проведение глубинной ЭЭГ с использованием провокационных методик. Судить же о готовности мозга к судорогам на основании только рутинной ЭЭГ в настоящее время является неверным.
Следующей областью применения ЭЭГ является диагностика смерти мозга. Для установления смерти мозга необходимо проведение 30-минутной записи, на которой отсутствует электрическая активность во всех отведениях на максимальном усилении — эти критерии определены законодательством. В диагностике всех остальных неврологических и психиатрических заболеваний метод ЭЭГ является вспомогательным. Следует помнить, что ЭЭГ не является методом топической диагностики, поэтому сомнительными являются заключения о заинтересованности срединных и стволовых структур с четким их разграничением на диэнцефальные и мезэнцефальные, каудальные или оральные стволовые и пр. О заинтересованности этих структур можно судить косвенно и относиться к подобным заключениям с настороженностью. В настоящее время во многих лабораториях возможно проведение Холтеровского мониторинга ЭЭГ — многочасовой записи биоэлектрической активности мозга. Преимуществом данной методики является несвязанность пациента с прибором и возможность вести обычный образ жизни в течение всей регистрации. Многочасовая регистрация энцефалограммы дает возможность выявить редко проявляющиеся патологические изменения биоэлектрической активности. Данная разновидность ЭЭГ показана для уточнения истинной частоты абсансов, диагностически неясных приступов, при подозрении на псевдоэпилептические приступы, а также для оценки эффективности противосудорожных средств.
Полисомнография (ПСГ) — метод длительной регистрации различных функций организма в течение всего сна. Метод включает в себя мониторинг биопотенциалов головного мозга (ЭЭГ), электроокулограммы, электромиограммы, электрокардиограммы, частоты сердечных сокращений, воздушного потока на уровне носа и рта, дыхательные усилия грудной и брюшной стенок, колебания кислорода в крови, двигательную активность во сне. Метод позволяет изучать все патологические процессы, возникающие во время сна: синдром апноэ, нарушения ритма сердца, изменения артериального давления, эпилепсию. В первую очередь метод необходим для диагностики инсомний и подбора адекватных методов терапии данного заболевания, а также при синдромах апноэ во сне и храпа. Большое значение метод имеет для выявления эпилепсии сна и различных двигательных расстройств во сне. Для адекватной диагностики этих нарушений используется ночной видеомониторинг.
Вызванные потенциалы (ВП) — это метод, позволяющий получить объективную информацию о состоянии различных сенсорных систем как ЦНС, так и периферических отделов. Он связан с регистрацией электрической активности в ответ на различные стимулы — звуковые, зрительные, сенсорные. ВП, получаемые в ответ на эти стимулы, выделяются легко и надежно, поэтому используются наиболее часто. Сущностью метода является получение ответа, обусловленного приходом афферентного стимула в различные ядра и кору головного мозга, в зону первичной проекции соответствующего анализатора, а также ответов, связанных с обработкой информации. Таким образом, получаемые начальные компоненты отражают физические свойства стимула, а более поздние — условия его обработки. Используются такие характеристики сигнала ВП, как время задержки ответа, латентный период основных пиков, амплитуда основных пиков, межпиковые латентности.
Учитывая, что 70% информации доставляет нам зрительный анализатор, 15% — слуховой, а 10% — тактильный, то раннее определение степени дисфункции этих наиболее важных сенсорных систем является необходимым для диагностики, а также выбора метода терапии и оценки прогноза заболевания нервной системы. Показаниями для назначения метода ВП являются: исследование функций слуха и зрения, оценка состояния сенсомоторной коры, когнитивных функций мозга уточнение нарушений ствола мозга, выявление нарушений периферических нервов и нарушения проведения путей спинного мозга, оценка комы и смерти мозга.
Транскраниальная магнитная стимуляция (ТМС) — метод, в основе которого лежит возбуждение нервной системы с помощью магнитного стимулятора. Преимущество метода перед электрической стимуляцией заключается в том, что магнитное поле способно без изменений проходить через любые анатомические структуры (т.е. сигнал не ослабевает при прохождении через различные среды) и возбуждать нервные ткани, кроме того, магнитное воздействие является безболезненным. Метод позволяет возбуждать как клетки моторной коры, так и моторные корешки и периферические нервы. Таким образом, метод ТМС позволяет выявить нарушения в проведении нервного импульса на протяжении от коры до мышцы и используется для объективной оценки повреждения двигательных путей. Показаниями для проведения данного обследования являются поражения моторного тракта на любом уровне. Сюда относятся двигательные расстройства при различных неврологических заболеваниях, обусловленных страданием пирамидного тракта (инсульты), причем с помощью ТМС можно локализовать очаг поражения до появления визуализации при КТ или МРТ; процессы демиелинизации различного генеза, травматические поражения и опухолевые процессы. ТМС можно использовать для тестирования высших психических функций, в частности функциональной локализации речи. Кроме диагностического использования метод ТМС может применяться в терапевтических целях для лечения болезни Паркинсона, эпилепсии, дистонических расстройств, поражений периферических нервов, мигрени, а в психиатрической практике — при депрессивных расстройствах, синдромах навязчивых идей, шизофрении.
Электронейромиография (ЭНМГ) — метод диагностики, изучающий функциональное состояние возбудимых тканей (нервов и мышц). Пожалуй, данный метод является наименее известным практическим врачам-неврологам, поскольку до последнего времени использовался только в специализированных центрах.
При проведении ЭНМГ оценивается состояние мышцы, нейромышечного синапса, периферического нерва, сплетения, корешка, переднего рога спинного мозга. При этом данную методику можно разделить на две: первая — в основном посвящена регистрации спонтанной и вызванной мышечной активности (ЭМГ), вторая — регистрации потенциалов действия (ПД) периферических сенсорных волокон. Получаемая с помощью этих двух методов информация способствует выявлению типа нарушений, помогает определению степени его тяжести, а также позволяет оценить достигнутое улучшение в ходе лечения.
ЭМГ. Для исследования спонтанной и произвольной мышечной активности используют игольчатую стимуляцию — регистрацию ПД двигательной единицы (совокупности мышечных волокон, иннервируемых одним аксоном). Обращают внимание на такие параметры, как спонтанная активность, амплитуда ПД двигательной единицы (повышение или снижение). Так, в случае патологии мышечного волокна мышца перестает иннервироваться аксоном и начинает работать в собственном режиме, в результате регистрируется спонтанная активность в покое. Первично-мышечные заболевания приводят к гибели мышечных волокон, в результате чего снижается их количество в двигательной единице, как следствие, уменьшается амплитуда ПД двигательной единицы и длительность ПД. Данная методика информативна в случае подозрения на первичное мышечное поражение, для диагностики поражения мотонейрона и аксонального поражения.
Стимуляционная электромиограмма используется для тестирования синапса (периферическое звено нервно-мышечной системы). При этом регистрируют активность мышцы в ответ на электрическое раздражение периферического нерва. Измеряют скорость проведения возбуждения, латентные периоды моторного ответа мышцы. Данная методика является информативной для демиелинизирующих заболеваний, в случае плексопатий, полинейропатий (в т.ч. острой полинейропатии Гийена — Барре), демиелинизирующих заболеваний.
Электронейрография позволяет регистрировать ответы периферических нервов на их стимуляцию. С помощью данного метода тестируются чувствительные волокна, возможна дифференциальная диагностика аксоно- и миелинопатии.
Ультразвуковая допплерография — метод исследования состояния кровотока с помощью допплера. Метод незаменим для диагностики нарушений кровообращения. В неврологии наиболее используемой является допплерография интра- и экстракраниальных сосудов. Состояние кровотока оценивается путем измерения скорости кровотока. Так, при стенозе скорость кровотока возрастает пропорционально степени стеноза. В случае окклюзии сосуда может происходить как изменение направления кровотока, так и явление “ампутации” сосуда на картах кровотока. Следует отметить, что диагностические возможности данного метода при исследовании позвоночных артерий ограничены вследствие большой индивидуальной вариабельности позвоночных артерий и особенностей прохождения этих сосудов в костных каналах и тканях шеи.
Методы дуплексного и триплексного сканирования являются наиболее современными методами исследования кровотока, а также состояния сосуда. В условиях двух- и трехмерного изображения возможно увидеть артерию, ее форму и ход, оценить состояние ее просвета, увидеть бляшки, тромбы, а также зону стеноза. Методы незаменимы при подозрении на наличие атеросклеротических поражений.
Следует помнить, что зачастую клиницист ждет от врача функциональной диагностии конкретного диагноза, а тот в свою очередь не имеет права постановки диагноза. Из этого следует, что любой клиницист должен сам обладать определенным уровнем знаний, необходимых для интерпретации полученных результатов. Также нельзя забывать, что методы функциональной диагностики являются вспомогательными и должны оцениваться врачом-клиницистом применительно к конкретному пациенту. При этом врач-невролог должен опираться на имеющуюся клиническую картину, анамнез и течение заболевания.
А.И. МАЧУЛИНА, врач-невролог отделения неврологии ГКБ № 33 (Москва)
Лекция 1
МЕТОДЫ ИССЛЕДОВАНИЯ РЕГУЛЯТОРНЫХ СИСТЕМ
План:
1. Современные методы исследования нервной системы.. 1
2. Современные методы исследования эндокринной системы.. 7
Современные методы исследования нервной системы
В последнее время очень распространенными стали заболевания, связанные с нервной системой. Причин тому масса, и часто больные, приходящие с жалобами к специалистам, долго не смогут получить ответ на вопрос, что с ними. К сожалению, человеческий мозг до сих пор до конца не исследован, и возможность возникновения тех или иных отклонений в работе нервной системы и ее последствия часто находятся на стадии изучения.
Обычно постановка диагноза и назначение лечения при заболеваниях нервной системы процесс довольно длительный. Именно поэтому было изобретено множество методов, которые направлены на исследование нервной системы. Цель создания таких методов – это в первую очередь помощь специалисту в быстрой и четкой установке диагноза. Ведь множество заболеваний поддаются лечению только на ранних стадиях. Так давайте рассмотрим, в чем состоят современные методы исследования нервной системы.
Современная инструментальная диагностика всех видов заболеваний занимает очень важное место в процессе профилактики и лечения различных заболеваний, в том числе и нервной системы. Как известно болезнь легче предупредить, чем лечить, именно поэтому, разрабатываются приборы, которые способны выявить малейшие отклонения и дать возможность не допустить прогрессирование и развитие болезни.
Что касается методов исследования нервной системы, то принято подразделять их на следующие разделы: – нейровизуализационные методы; – нейрофизиологические методы; – методы исследования деятельности головного мозга; – исследование сосудистой системы человека; – другие методы. К нейровизуальным методам принято относить: МРТ головного мозга, компьютерную томографию, эхоэнцефалоскопию. Такие, методы предназначены для исследования структуры головного мозга, диагностике при образовании гематом, объемных образованиях головного мозга или внутричерепной гипертензии. Нейрофизиологические методы исследований – направлены на определения работы и полноценного выполнения функций нервных клеток (нейронов), нервов, нервных центров, спинного и головного мозга. К ним относятся: – ЭНМГ (электронейромиография) – определяет уровень поражения нервно-мышечного аппарата; – термография – определяет болезни Коновалова – Вильсона, а так же Паркинсона; – ЭЭГ; – Магнитная стимуляция (МС) – направлена, на исследования потенциалов головного мозгла, выявить отклонения, и оценить эффективность применения лечения при некоторых заболеваниях. Методы лечения с помощью электродов.
К таким методам можно отнести методы исследования головного мозга, которые основываются на наружном применении электродов, для регистрации электрической активности. Такие процедуры являются безболезненными и не длительными, а так же безвредными для пациента. В процессе исследования больной обычно находится в расслабленном состоянии, и выполняет определенные задания, данные врачом, соответственно тому какие исследования проводятся.
Это могут быть простые реакции на световые сигналы, глубокое дыхание или его задержка, пребывание пациента с открытыми или закрытыми глазами и другие дополнительные пробы. Обычно причиной для направления пациента на подобные исследования стают частые судороги, потери сознания, обмороки, вариации кризисов. Это единственный метод точного определения причины заболеваний. Соответственно результатам исследований дальше подбирается правильное лечение, выписывается курс медикаментов, выявляются противопоказания к определенным методам лечения. Также данный способ исследования помогает определить сохранность функций структур головного мозга у больных находящихся в реанимации в коматозном состоянии.
При подозрении на эпилепсию и тики обычно для исследования очага патологии применяется видео ЭЭГ. Это метод, основанный на синхронной записи видеоизображения пациента и проведении ЭЭГ. Таким образом, можно выявить методом сопоставления двигательную активность пациента и электродную активность мозга, что помогает поставить точный диагноз.
Множественная запись сна. Множественная запись сна или как ее еще называют полисомнография – это метод, основанный на наблюдении за состоянием и деятельностью головного мозга в период сна. Обычно сон занимает больше третьей части нашей жизни, и очень часто патологии сна вызывают проблемы со здоровьем. Обычно такими становятся бессонница, головная боль, храп, раздражительность, дневная сонливость и другие.
Результаты данных исследований в комплексе всех факторов определяют первопричину патологии, и соответственно дают возможность правильно установить лечение.
Для определений патологий функций нервной системы также применяется метод, который называется вызывание потенциалов головного мозга. Метод основывается на записи мозговой активности, которая вызвана различными раздражителями. Таким способом обычно исследуются зрительная система, и слух, а также вестибулярная система. Это дает возможность исследовать рассеянный склероз, ретробульбарный неврит, травматическое поражение зрительных нервов, а также нарушения утреннего уха, слуховой нерв, нарушения в стволе головного мозга. Обычно таким методом также определяется причина тугоухости, степень поражения ствола головного мозга при травмах, а также деформации шейного отдела позвоночника. Данное исследование применяется к пациентам, у которых выявлены такие симптомы как частое головокружение, посторонние звуки в ушах, такие как шум или звон, а также диагностирование отита.
Рентгенография позвоночника (спондилография) используется для диагностики переломов, смещений опухолей, пороков развития позвонков, остеохондроза, поражения спинного мозга и корешков. Спондилография производится в прямой и боковой проекциях.
Миелография – метод, заключающийся во введении в спинно-мозговой канал рентгеноконтрастного вещества с последующим производством спондилограмм. На фоне введенного вещества хорошо контурируются опухоли спинного мозга, спайки оболочек спинного мозга (арахноидит), грыжи межпозвонковых дисков.
Рентгенография черепа (краниография) производится в двух проекциях – в фас и профиль. Обращают внимание на размеры и контуры черепа, черепные швы, состояние родничков. С помощью краниограммы выявляют врожденные дефекты костей, пороки развития мозга, гидроцефалию, переломы, опухоли, признаки повышения внутричерепного давления. По показаниям производят прицельные снимки фрагментов черепа, например, турецкого седла при опухолях гипофизарной области.
Пневмоэнцефалография – метод рентгенологического исследования головного мозга, основанный на введении в спинно-мозговой канал воздуха. Воздух поднимется к головному мозгу, заполняет субарахноидальное пространство и желудочки мозга; в результате они становятся видимыми на рентгенограммах. Метод используется для диагностики последствий воспалительных заболеваний оболочек головного мозга, гидроцефалии, эпилепсии.
Ангиография – рентгенологический метод визуализации сосудистого русла головного мозга. В сонную артерию вводят рентгеноконтрастное вещество и через короткие интервалы времени производят серийные краниограммы. Получается четкое изображение распространения крови по сосудам головного мозга. Метод используют для диагностики гематомы, аневризмы (патологическое расширение сосуда с резким истончением его стенки), опухоли, абсцесса, кисты.
Реоэнцефалография – метод изучения показателей мозговой гемодинамики, основанный на измерении электрического сопротивления мозга переменному току высокой частоты. Дает информацию об эластичности и степени кровенаполнения мозговых сосудов. Используется для диагностики мигрени, дистонии, атеросклероза, гипертонической болезни.
Ультразвуковая допплерография сосудов головного мозга – метод исследования мозгового кровотока, основанный на эффекте Доплера – изменении параметров ультразвука при отражении от движущейся жидкости (крови). Позволяет измерять линейную скорость кровотока; используется для диагностики сосудистых заболеваний головного мозга.
Эхо-энцефалография – метод исследования головного мозга, основанный на способности ультразвука отражаться от границ раздела сред, обладающих различной акустической плотностью. Ультразвуковой луч подается с височно-теменной области, проходит через мозг, отражаясь от боковых желудочков и срединных структур, а затем воспринимается датчиком на противоположной стороне головы. Сигнал регистрируется на экране прибора в виде симметричных пиков. Этот метод выявляет смещение срединных структур мозга при опухоли, абсцессе, гематоме, а также расширение желудочков мозга вследствие повышения внутричерепного давления.
Электроэнцефалография – метод регистрации электрических потенциалов мозга с множества электродов, приложенных к поверхности головы. Это суммарная характеристика электрической активности мозга. В норме регистрируются ритмичные колебания правильной формы частотой 10 Гц с затылочно-теменных отведений (альфа-волны) и 20 Гц с лобно-височных отведений (бета-волны). При патологии головного мозга эти волны изменяются по частоте, амплитуде, форме, появляются медленные волны частотой 2 Гц (дельта-волны) и 5 Гц (тета-волны). Для выявления скрытой патологической активности используют функциональные нагрузки в виде вспышек света, форсированного дыхания, введения химических препаратов. Наиболее информативна электроэнцефалография для диагностики эпилепсии, опухоли и других очаговых поражений головного мозга.
Электромиография – метод оценки состояния мышцы и нерва на основе регистрации и анализа мышечных биопотенциалов. Позволяет произвести дифференциальную диагностику болезней нерва (неврит), мышцы (миопатия), нарушения нервно-мышечной передачи (миастения), а также различных уровней поражения пирамидного пути (проводящие пути, передний рог, корешок, периферический нерв).
Компьютерная томография. Тонкий рентгеновский луч сканирует головной или спинной мозг под разными углами с шагом в 3 мм. Непоглощенная тканями часть луча регистрируется датчиками. После обработки результатов компьютером воссоздается пространственное соотношение тканей по их плотности, хорошо визуализируются эпидуральное пространство, вещество головного мозга, желудочки, а также различные патологические образования внутри черепа. Компьютерная томография используется для диагностики опухолей, кровоизлияний, рассеянного склероза, грыжи межпозвонковых дисков.
Магнитно-резонансная томография. Метод основан на том, что при облучении электромагнитным полем молекулы воды принимают направление поля. После снятия внешнего магнитного поля молекулы возвращаются в исходное состояние, при этом возникает магнитный сигнал, который улавливается специальными датчиками, обрабатывается компьютером и графически отображается на мониторе. Особенностью метода является возможность получать о головном мозге не только анатомические, но и физико-химические данные. Это позволяет более четко отличать здоровые ткани от поврежденных. Метод используется для диагностики ранних стадий опухолей головного мозга, рассеянного склероза, а также для анализа мозгового кровотока.
Исследование спинно-мозговой жидкости (ликвора) широко применяется в невропатологии. Ликвор получают путем пункции: производят прокол между третьим и четвертым поясничными позвонками и берут из спинно-мозгового канала на исследование 3 мл жидкости. В норме она бесцветная, прозрачная. При менингите ликвор вытекает под повышенным давлением, при гнойном менингите он мутный. При кровоизлиянии в головной мозг или под его оболочки ликвор содержит примесь крови. В лаборатории ликвор центрифугируют, а осадок исследуют под микроскопом. В осадке определяют содержание белка и клеток. Число клеток повышено при менингите, количество белка – при опухоли. Характерные изменения ликвора отмечаются при туберкулезном менингите.
Читайте также:


